الدليل الشامل لعلاج وتمزق وتر العضلة ذات الرأسين في الكتف
الخلاصة الطبية
تمزق وتر العضلة ذات الرأسين هو قطع في الوتر الذي يربط العضلة بمفصل الكتف، مما يسبب ألماً مفاجئاً وظهور تورم يُعرف بتشوه بوباي. يشمل العلاج الخيارات التحفظية لكبار السن، والتدخل الجراحي لتثبيت الوتر للشباب والرياضيين لاستعادة القوة الكاملة للذراع.
الخلاصة الطبية السريعة: تمزق وتر العضلة ذات الرأسين هو قطع في الوتر الذي يربط العضلة بمفصل الكتف، مما يسبب ألماً مفاجئاً وظهور تورم يُعرف بتشوه بوباي. يشمل العلاج الخيارات التحفظية لكبار السن، والتدخل الجراحي لتثبيت الوتر للشباب والرياضيين لاستعادة القوة الكاملة للذراع.
مقدمة عن تمزق وتر العضلة ذات الرأسين
يُعد مفصل الكتف من أكثر المفاصل تعقيداً ومرونة في جسم الإنسان، وتلعب العضلات والأوتار المحيطة به دوراً حيوياً في استقراره وحركته. من بين هذه الهياكل الدقيقة، تبرز العضلة ذات الرأسين العضدية، والتي تتصل بالكتف عبر وترين رئيسيين. أكثر من نصف حالات التمزق التي تصيب هذه العضلة تحدث في الوتر الطويل للعضلة ذات الرأسين (Long Head of the Biceps Tendon).
عندما يتعرض هذا الوتر للتمزق، سواء بسبب التقدم في العمر والاستهلاك الطبيعي، أو نتيجة إصابة رياضية مفاجئة، يواجه المريض تجربة مزعجة تبدأ غالباً بصوت فرقعة مسموع وألم حاد، يليه تغير ملحوظ في شكل الذراع. يهدف هذا الدليل الطبي الشامل إلى تقديم شرح مفصل وموثوق لكل ما يحتاج المريض لمعرفته حول تمزق وتر العضلة ذات الرأسين، بدءاً من فهم طبيعة الإصابة والميكانيكا الحيوية للكتف، وصولاً إلى أحدث التقنيات الجراحية المتبعة عالمياً لترميم الوتر وإعادة التأهيل.
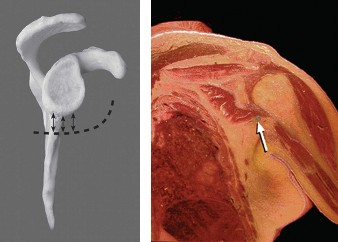
التشريح والميكانيكا الحيوية لمفصل الكتف
لفهم طبيعة الإصابة، يجب أولاً إلقاء نظرة مبسطة على تشريح المنطقة. العضلة ذات الرأسين العضدية (Biceps Brachii) تقع في الجزء الأمامي من الذراع، وكما يوحي اسمها، فهي تمتلك رأسين يتصلان بمفصل الكتف: الرأس القصير والرأس الطويل.
الرأس الطويل هو هيكل تشريحي فريد ومعقد. ينشأ هذا الوتر من الحديبة فوق الحقية (Supraglenoid tubercle) والحافة العلوية للحق (Superior glenoid labrum) داخل مفصل الكتف. يمر الوتر عبر المفصل نفسه قبل أن يخرج منه منزلقاً داخل أخدود عظمي يُعرف باسم الأخدود بين الحديبتين (Bicipital groove). هذا المسار المتعرج يجعله عرضة للاحتكاك والتآكل المستمر.
في الحالات الطبيعية، يقوم الوتر الطويل للعضلة ذات الرأسين بوظائف ميكانيكية حيوية بالغة الأهمية، تشمل:
* العمل كخافض لرأس عظمة العضد، مما يمنع احتكاكها بسقف الكتف.
* توفير استقرار أمامي لمفصل الكتف (Glenohumeral joint).
* المساهمة الأساسية في ثني الكوع (Elbow flexion).
* تدوير الساعد للخارج أو الاستلقاء (Forearm supination).
الأسباب وعوامل الخطر
تختلف أسباب تمزق وتر العضلة ذات الرأسين بشكل كبير بناءً على الفئة العمرية ونمط حياة المريض. وقد أثبتت الدراسات الطبية أن هذه الإصابة تتوزع ديموغرافياً إلى نمطين رئيسيين.
التمزق التنكسي لدى كبار السن
تعتبر هذه الفئة هي الأكثر شيوعاً، وتحدث غالباً للأشخاص الذين تتراوح أعمارهم بين الأربعين والستين عاماً. لا يحدث التمزق هنا فجأة دون مقدمات، بل يكون تتويجاً لسنوات من الاحتكاك المزمن والإجهاد المتكرر (Microtrauma).
مع مرور الوقت، يتعرض الوتر لتنكس مخاطي (Mucoid degeneration) والتهاب في الغمد الزلالي المحيط به. ينزلق الوتر بصعوبة داخل الأخدود العظمي الذي قد يصبح ضيقاً أو تنمو فيه نتوءات عظمية (Osteophytes). وفي النهاية، يؤدي هذا التآكل الميكانيكي إلى فشل الوتر وانقطاعه، حتى مع القيام بحركة بسيطة. من المهم الإشارة إلى أن التمزق التلقائي للوتر لدى المرضى فوق سن الخمسين يُعد مؤشراً قوياً جداً على وجود مشاكل مصاحبة في أوتار الكفة المدورة (Rotator Cuff)، وخاصة وتر العضلة فوق الشوكية.
التمزق الرضحي لدى الشباب والرياضيين
يحدث هذا النوع من التمزق لدى الفئات الأصغر سناً والأكثر نشاطاً. غالباً ما يكون نتيجة قوة هائلة ومفاجئة تفوق قدرة الوتر السليم على التحمل. تشمل السيناريوهات الشائعة:
* رفع أوزان ثقيلة جداً في صالات الألعاب الرياضية (مثل تمارين الرفعة المميتة).
* التحميل اللامركزي العنيف (Eccentric loading) حيث تُجبر العضلة على التمدد أثناء انقباضها.
* الرياضات عالية الاحتكاك مثل كرة القدم، الرجبي، والتزلج.
* السقوط المفاجئ على يد ممدودة (FOOSH)، مما يسبب شداً عنيفاً يؤدي إلى انقطاع الوتر أو اقتلاعه من جذوره.
الأعراض والعلامات السريرية
تتميز أعراض تمزق وتر العضلة ذات الرأسين بوضوحها، مما يجعل المريض يدرك فوراً حدوث إصابة كبيرة. تختلف حدة الأعراض بين الساعات الأولى للإصابة والمراحل المتأخرة.
الأعراض في المرحلة الحادة
عند حدوث التمزق، يبلغ المريض غالباً عن سماع أو الشعور بصوت "فرقعة" (Pop) في الجزء الأمامي من الكتف. يتبع ذلك ألم حاد ومفاجئ. من المفارقات الطبية أن هذا الألم الحاد قد يتراجع تدريجياً ليتحول إلى ألم خفيف ومستمر (Dull ache)، وذلك لأن الوتر المتمزق لم يعد مشدوداً.
من العلامات البصرية الأبرز ظهور كدمات دموية (Ecchymosis) في منتصف الذراع، وتكون مصحوبة بالعلامة السريرية الأشهر وهي "تشوه بوباي" (Popeye Deformity). يحدث هذا التشوه نتيجة انقطاع الوتر العلوي، مما يؤدي إلى تراجع كتلة العضلة ذات الرأسين وتكورها في الجزء السفلي من الذراع، لتشبه ذراع الشخصية الكرتونية الشهيرة.
التداعيات الميكانيكية وضعف العضلات
يؤدي الانقطاع الحاد للوتر إلى نقص ملحوظ في القوة الميكانيكية للذراع، ويمكن قياس هذا العجز طبياً كالتالي:
* انخفاض بنسبة عشرين بالمائة في القوة القصوى لثني الكوع.
* تراجع بنسبة سبعة عشر بالمائة في قوة إبعاد الكتف (Shoulder Abduction) عند تدوير الذراع للخارج.
* ضعف ملحوظ في قدرة التحمل عند تدوير الساعد (Supination endurance)، مما يؤثر على مهام مثل استخدام مفك البراغي أو فتح الأبواب.
من المثير للاهتمام أنه في الحالات المزمنة أو المتأخرة، قد لا يلاحظ المريض ضعفاً كبيراً في ثني الكوع، وذلك لأن الرأس القصير للعضلة ذات الرأسين وعضلة العضدية (Brachialis) يقومان بتضخم تعويضي لتعويض غياب الرأس الطويل.
التشخيص والتقييم الطبي
يعتمد تشخيص تمزق وتر العضلة ذات الرأسين في المقام الأول على التقييم السريري الدقيق الذي يجريه جراح العظام المتخصص. يبدأ الطبيب بأخذ التاريخ الطبي المفصل وفهم آلية حدوث الإصابة.
الفحص السريري المباشر
يبحث الطبيب عن علامة "تشوه بوباي"، والتي تصبح أكثر وضوحاً عندما يُطلب من المريض ثني كوعه أو تدوير ساعده ضد مقاومة الطبيب. كما يقوم الطبيب بإجراء اختبارات استفزازية مثل اختبار سبيد (Speed’s test) واختبار يرجسون (Yergason’s test) لتقييم حالة الأوتار المحيطة واستبعاد أي أمراض أخرى في الكتف.
الفحوصات التصويرية الدقيقة
لتأكيد التشخيص ووضع خطة العلاج المثلى، يتم اللجوء إلى تقنيات التصوير الطبي:
| نوع الفحص التصويري | الهدف الطبي من الفحص |
|---|---|
| التصوير بالأشعة السينية | استبعاد وجود كسور عظمية مصاحبة، وتقييم المسافة تحت الأخرم للتأكد من عدم وجود تمزق مزمن في الكفة المدورة. |
| التصوير بالموجات فوق الصوتية | فحص سريع وعالي الدقة يجرى في العيادة، ويظهر بوضوح خلو الأخدود العظمي من الوتر وتراجع طرف الوتر المقطوع. |
| التصوير بالرنين المغناطيسي | يُعد المعيار الذهبي للتشخيص. يحدد بدقة مكان التمزق، ومقدار تراجع العضلة، والأهم من ذلك، يقيم سلامة أوتار الكفة المدورة والغضروف الشفاوي (Labrum). |
خيارات العلاج المتاحة
يتطلب تحديد مسار العلاج تقييماً شاملاً لحالة المريض، عمره، مستوى نشاطه البدني، وتوقعاته المستقبلية. لا يوجد حل واحد يناسب الجميع، بل يتم تفصيل العلاج بناءً على المعطيات الفردية.
العلاج التحفظي غير الجراحي
يحقق العلاج غير الجراحي نجاحاً كبيراً ومعدلات رضا عالية لدى المرضى كبار السن، أو الأشخاص الذين لا يمارسون أنشطة بدنية مجهدة، أو أولئك الذين لا يزعجهم المظهر التجميلي لتشوه بوباي. يعتمد هذا المسار على:
* إراحة الذراع المصابة وتجنب الأنشطة المسببة للألم.
* استخدام الأدوية المضادة للالتهابات (NSAIDs) للسيطرة على الألم والتورم.
* برنامج علاج طبيعي مكثف لتقوية العضلات المحيطة وتعويض وظيفة الوتر المفقود.
دواعي التدخل الجراحي
على الجانب الآخر، يُنصح بشدة بالتدخل الجراحي لفئات محددة من المرضى لضمان استعادة الوظيفة الكاملة للذراع. تشمل دواعي الجراحة ما يلي:
1. الشباب والرياضيون الذين يحتاجون إلى أقصى درجات القوة والتحمل في الأطراف العلوية.
2. العمال وأصحاب المهن اليدوية التي تتطلب رفع أوزان ثقيلة أو حركات تدوير متكررة للساعد (مثل النجارين والميكانيكيين).
3. المرضى الذين يعانون من مخاوف تجميلية ويرفضون تقبل شكل "تشوه بوباي".
4. الأشخاص الذين يعانون من تشنجات عضلية مؤلمة ومزمنة في بطن العضلة ذات الرأسين بسبب اختلال التوازن في طول العضلة.
5. المرضى الذين يحتاجون إلى جراحة لعلاج إصابات مصاحبة، مثل تمزق أوتار الكفة المدورة.
تفاصيل العملية الجراحية لتثبيت الوتر
الهدف الأساسي من التدخل الجراحي هو استعادة العلاقة التشريحية الصحيحة بين طول العضلة وقوة شدها (Length-tension relationship). يتم ذلك من خلال إجراء يُعرف باسم تثبيت الوتر (Tenodesis)، حيث يتم إعادة ربط الوتر المقطوع بعظمة العضد.
تُعتبر تقنية التثبيت تحت الصدرية (Subpectoral approach) هي المعيار الذهبي عالمياً. تتميز هذه التقنية بأنها تزيل الوتر بالكامل من الأخدود العظمي، مما يقضي على أي مصدر محتمل للألم المزمن الناتج عن احتكاك الوتر مستقبلاً.
التحضير والتخدير الجراحي
تُجرى العملية عادة تحت التخدير العام، وغالباً ما يتم دعمه بتخدير موضعي للأعصاب (Interscalene nerve block) لضمان راحة المريض وتسكين الألم لفترات طويلة بعد إفاقته. يوضع المريض في وضعية "كرسي الشاطئ المعدل" (Beach-chair position)، مما يمنح الجراح وصولاً مثالياً لمفصل الكتف والذراع.
خطوات العملية الجراحية لتثبيت الوتر
تمر الجراحة الدقيقة بعدة مراحل تقنية يحرص فيها الجراح على استعادة الوظيفة الحيوية بأعلى درجات الدقة:
استكشاف الوتر وتجهيزه
يقوم الجراح بعمل شق جراحي صغير في الجزء الأمامي من الكتف للوصول إلى منطقة الإصابة. يتم تحديد مكان الوتر المتمزق، وإذا كان الوتر محتجزاً داخل المفصل، يتم تحريره بعناية. يقوم الجراح بإزالة الجزء التالف والمتهالك من الوتر لضمان التئام الأنسجة السليمة فقط.
الوصول إلى منطقة التثبيت تحت الصدرية
يتم عمل شق جراحي ثانوي صغير أسفل الحافة السفلية لوتر العضلة الصدرية الكبرى (Pectoralis major). هذا الموقع الاستراتيجي يوفر منطقة قوية ومناسبة لتثبيت الوتر بعيداً عن مفصل الكتف.
تحديد الطول المناسب للوتر
تُعد هذه الخطوة هي الأكثر أهمية وحساسية في الجراحة بأكملها. إذا تم تثبيت الوتر وهو مرتخٍ جداً، سيستمر تشوه بوباي ولن يستعيد المريض قوته. وإذا تم تثبيته وهو مشدود جداً، سيعاني المريض من تيبس وتشنجات عضلية شديدة. يستخدم الجراحون قاعدة دقيقة تُعرف بـ "قاعدة الخمسة وعشرين مليمتراً" لحساب الطول الدقيق للوتر الذي سيتم إدخاله داخل العظم لضمان الشد المثالي.
تجهيز العظم والتثبيت النهائي
يتم استخدام خيوط جراحية عالية القوة (مثل FiberWire) لخياطة طرف الوتر. بعد ذلك، يقوم الجراح بحفر ثقب دقيق في عظمة العضد يتناسب تماماً مع حجم الوتر. يتم إدخال الوتر داخل هذا الثقب العظمي، ويُثبت بقوة باستخدام برغي تداخل (Interference Screw) مصنوع من مواد متوافقة حيوياً (Bioabsorbable أو PEEK). يضغط هذا البرغي الوتر بقوة ضد الجدار العظمي الداخلي، مما يوفر تثبيتاً ميكانيكياً قوياً يسمح ببدء التأهيل المبكر. في بعض الحالات، قد تُستخدم المثبتات الخطافية (Suture anchors) أو الأزرار القشرية (Cortical buttons) كبدائل فعالة.
برنامج التعافي وإعادة التأهيل
يعتمد نجاح عملية تثبيت وتر العضلة ذات الرأسين بشكل كبير على التزام المريض الصارم ببرنامج إعادة التأهيل المكون من عدة مراحل. التحميل المبكر أو الخاطئ قد يؤدي إلى فشل الجراحة وتمزق الوتر مرة أخرى.
المرحلة الأولى الحماية
تبدأ من يوم الجراحة وتستمر حتى الأسبوع الرابع. يتم وضع ذراع المريض في حمالة طبية (Sling) لحماية موقع الجراحة. يُسمح بالبدء في تمارين الحركة السلبية (Passive ROM) للكتف والكوع لمنع التيبس. يُسمح للمريض بمد كوعه نشطاً، ولكن يُمنع منعاً باتاً ثني الكوع أو تدوير الساعد بقوة لحماية الوتر المثبت حديثاً.
المرحلة الثانية الحركة النشطة
تمتد من الأسبوع الرابع إلى الأسبوع الثامن. في هذه المرحلة، يتم التخلص تدريجياً من الحمالة الطبية. يبدأ المريض في أداء تمارين الحركة النشطة (Active ROM) لثني الكوع وتدوير الساعد. يمكن إدخال تمارين التقوية الخفيفة جداً في نهاية هذه المرحلة، مع استمرار حظر رفع أي أوزان ثقيلة.
المرحلة الثالثة تقوية العضلات
تبدأ من الأسبوع الثامن وتستمر حتى الأسبوع الثاني عشر. يبدأ التركيز هنا على تمارين المقاومة المتدرجة (Progressive Resistance) لتقوية العضلة ذات الرأسين وأوتار الكفة المدورة. يتم تدريب المريض على أداء حركات وظيفية تحاكي نشاطاته اليومية المعتادة.
المرحلة الرابعة العودة للرياضة
بعد مرور اثني عشر أسبوعاً، يتم تقييم حالة المريض بشكل شامل. يُسمح بالعودة إلى الأعمال اليدوية الشاقة، الرياضات التلامسية، ورفع الأثقال فقط عندما يستعيد المريض نطاق الحركة الكامل بدون ألم، وتتساوى قوة ذراعه المصابة مع ذراعه السليمة.
المضاعفات المحتملة وكيفية تجنبها
على الرغم من أن جراحة تثبيت وتر العضلة ذات الرأسين تُعد من الإجراءات الآمنة والناجحة للغاية، والتي تحقق نسب رضا ممتازة بين المرضى، إلا أنه كأي تدخل جراحي، توجد بعض المضاعفات المحتملة التي يجب أن يكون المريض على دراية بها:
- إصابة الأعصاب: يُعد العصب العضلي الجلدي (Musculocutaneous nerve) قريباً من منطقة الجراحة. يقوم الجراحون المتمرسون بتشريح دقيق لتجنب هذا العصب، حيث أن إصابته قد تؤدي إلى تنميل في الساعد وضعف في ثني الكوع.
- فشل التثبيت: قد ينسحب الوتر من مكانه العظمي إذا كانت جودة العظام ضعيفة، أو إذا لم يلتزم المريض بتعليمات الحماية بعد الجراحة وقام برفع أوزان مبكراً. يؤدي هذا إلى عودة تشوه بوباي.
- استمرار الألم: يحدث عادة إذا لم يتم استئصال الجزء التالف من الوتر بالكامل، أو إذا كانت هناك إصابات أخرى في الكتف (مثل تمزق الكفة المدورة) لم يتم تشخيصها وعلاجها.
- عدم التماثل التجميلي: حتى مع نجاح الجراحة التام، قد يلاحظ المريض اختلافاً طفيفاً جداً في شكل العضلة مقارنة بالذراع الأخرى.
- تيبس المفاصل: لتجنب تيبس الكتف أو الكوع، يجب الالتزام ببرنامج العلاج الطبيعي والحركة السلبية المبكرة تحت إشراف متخصص.
الأسئلة الشائعة
معنى تشوه بوباي في الذراع
تشوه بوباي هو بروز وتكور غير طبيعي في منتصف أو أسفل الذراع (العضلة ذات الرأسين) يحدث نتيجة انقطاع الوتر العلوي الذي يثبت العضلة، مما يؤدي إلى هبوط كتلة العضلة للأسفل لتشبه ذراع الشخصية الكرتونية بوباي.
إمكانية الشفاء بدون تدخل جراحي
نعم، يمكن للمرضى كبار السن أو غير النشطين رياضياً التعافي بشكل ممتاز بدون جراحة من خلال العلاج الطبيعي ومسكنات الألم، حيث تتولى العضلات الأخرى تعويض جزء كبير من وظيفة الوتر المقطوع، ويزول الألم تدريجياً.
تأثير التمزق على قوة الذراع
في حالة عدم إجراء الجراحة، قد يلاحظ المريض انخفاضاً بنسبة تصل إلى 20% في قوة ثني الكوع، وضعفاً في قوة تدوير الساعد (مثل حركة استخدام المفك)، بالإضافة إلى إرهاق أسرع للذراع عند القيام بمجهود متكرر.
نوع التخدير المستخدم في العملية
تُجرى عملية تثبيت الوتر عادة تحت التخدير العام لضمان استرخاء العضلات التام، ويُضاف إليه تخدير موضعي للأعصاب في منطقة الرقبة (إحصار العصب) لضمان عدم شعور المريض بأي ألم لعدة ساعات بعد انتهاء الجراحة.
مدة العملية الجراحية لتثبيت الوتر
تستغرق العملية الجراحية لتثبيت وتر العضلة ذات الرأسين عادة ما بين 45 دقيقة إلى ساعة واحدة، وقد تطول المدة إذا كانت هناك حاجة لإصلاح إصابات أخرى مرافقة في مفصل الكتف مثل تمزق أوتار الكفة المدورة.
موعد العودة لقيادة السيارة
يمكن للمريض العودة لقيادة السيارة عادة بعد مرور 4 إلى 6 أسابيع من الجراحة، وذلك بعد التخلص من الحمالة الطبية واستعادة القدرة على تحريك الذراع بشكل مريح وآمن للسيطرة على عجلة القيادة.
توقيت العودة لرفع الأثقال والرياضة
يُمنع رفع الأثقال أو ممارسة الرياضات العنيفة قبل مرور 12 أسبوعاً (3 أشهر) على الأقل من الجراحة. يتيح هذا الوقت للوتر الالتئام التام داخل العظم، وتتم العودة بشكل تدريجي تحت إشراف أخصائي العلاج الطبيعي.
الحاجة لإزالة برغي التثبيت مستقبلا
لا، البراغي المستخدمة في تثبيت الوتر تكون إما مصنوعة من مواد قابلة للامتصاص الحيوي (تذوب وتتحول إلى عظم بمرور الوقت) أو من مواد بلاستيكية طبية متقدمة (PEEK) لا تسبب أي تفاعل ولا تحتاج إلى إزالة لاحقاً.
العلاقة بين تمزق الوتر والكفة المدورة
هناك ارتباط وثيق جداً بينهما، خاصة لدى المرضى فوق سن الخمسين. التآكل المزمن الذي يؤدي إلى تمزق وتر العضلة ذات الرأسين غالباً ما يكون مصحوباً بتآكل أو تمزق في أوتار الكفة المدورة المحيطة بمفصل الكتف.
نسبة نجاح عملية تثبيت وتر الكتف
تُعتبر عملية تثبيت وتر العضلة ذات الرأسين (Tenodesis) من العمليات ذات نسب النجاح العالية جداً، حيث تتجاوز نسبة رضا المرضى 90%، ويتمكنون من استعادة الشكل الطبيعي للذراع والقوة الكاملة لممارسة حياتهم ونشاطاتهم الرياضية.