الدليل الشامل لعملية المسمار النخاعي لعلاج كسور الفخذ بين المدورين
الخلاصة الطبية
عملية المسمار النخاعي لكسور الفخذ هي الإجراء الجراحي الأحدث والأكثر فعالية لعلاج كسور عظمة الفخذ بين المدورين. تعتمد هذه التقنية على إدخال دعامة معدنية داخل تجويف العظم لتثبيت الكسر، مما يقلل الألم ويسمح للمريض بالعودة للحركة والمشي في وقت قياسي مقارنة بالطرق التقليدية.
الخلاصة الطبية السريعة: عملية المسمار النخاعي لكسور الفخذ هي الإجراء الجراحي الأحدث والأكثر فعالية لعلاج كسور عظمة الفخذ بين المدورين. تعتمد هذه التقنية على إدخال دعامة معدنية داخل تجويف العظم لتثبيت الكسر، مما يقلل الألم ويسمح للمريض بالعودة للحركة والمشي في وقت قياسي مقارنة بالطرق التقليدية.
مقدمة شاملة عن كسور الفخذ وعلاجها
تعتبر كسور عظمة الفخذ، وتحديداً الكسور التي تقع في المنطقة بين المدورين، من أكثر الإصابات العظمية شيوعاً، خاصة لدى كبار السن والأشخاص الذين يعانون من هشاشة العظام. إن التعرض لمثل هذا الكسر يمثل تجربة مقلقة للمريض وعائلته، ولكن بفضل التطور الطبي المذهل في جراحة العظام، أصبحت خيارات العلاج أكثر أماناً وفعالية من أي وقت مضى.
في العقود الماضية، تطورت طرق العلاج بشكل جذري. ورغم أن استخدام الشرائح والمسامير التقليدية كان خياراً متاحاً، إلا أن التثبيت باستخدام المسمار النخاعي قد أصبح اليوم المعيار الذهبي عالمياً لعلاج هذه الحالات، خاصة للكسور غير المستقرة والمعقدة.
يوفر هذا الدليل الطبي الشامل كل ما تحتاج لمعرفته كمريض أو كمرافق لمريض حول عملية المسمار النخاعي لكسور الفخذ، بدءاً من فهم طبيعة الإصابة، مروراً بخطوات الجراحة الدقيقة، وصولاً إلى مرحلة التعافي والعودة إلى الحياة الطبيعية.


التشريح المبسط لمفصل الورك وعظمة الفخذ
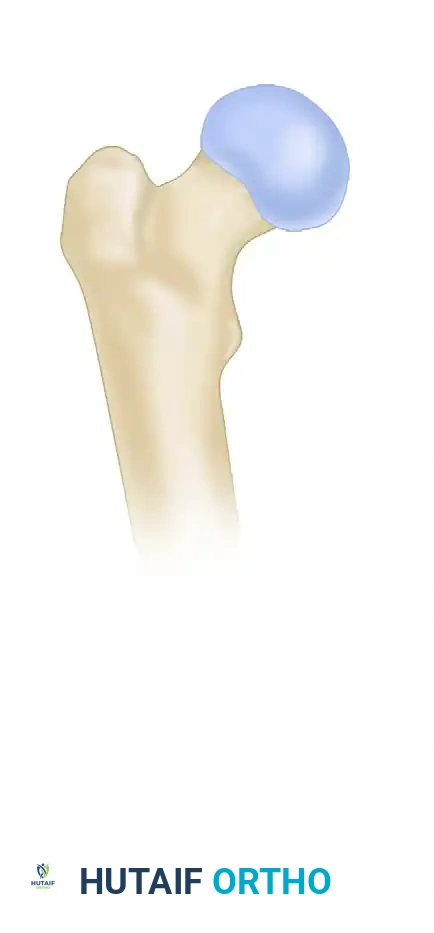
لفهم طبيعة الإصابة وكيفية علاجها، من المهم التعرف على التركيب التشريحي المبسط لمنطقة الورك. عظمة الفخذ هي أطول وأقوى عظمة في جسم الإنسان. يتكون الجزء العلوي منها، والذي يتصل بالحوض لتكوين مفصل الورك، من عدة أجزاء رئيسية:
- رأس عظمة الفخذ الجزء الكروي الذي يستقر داخل تجويف الحوض.
- عنق عظمة الفخذ الجزء الذي يربط الرأس ببقية العظمة.
- المدور الكبير والمدور الصغير نتوءات عظمية بارزة تعمل كنقاط اتصال رئيسية للعضلات القوية التي تحرك الساق.
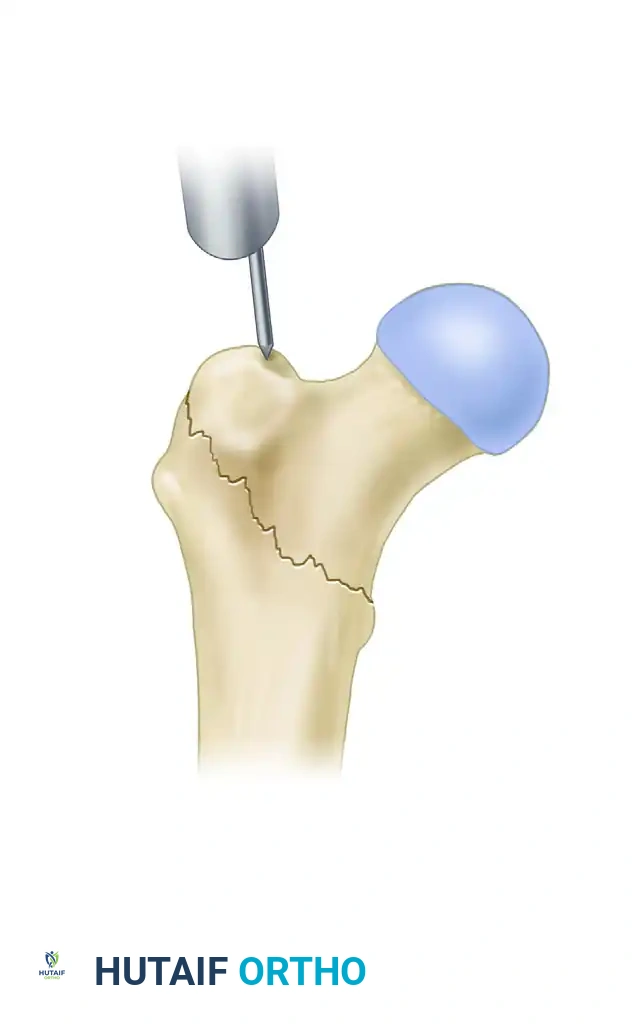
- المنطقة بين المدورين هي المنطقة التي تقع بين المدور الكبير والمدور الصغير، وهي الموقع الدقيق للكسور التي نتحدث عنها في هذا الدليل.
تتميز هذه المنطقة بغزارة التروية الدموية، مما يعني أن العظام هنا تلتئم بشكل جيد إذا تم تثبيتها في الوضع الصحيح. ومع ذلك، فإن العضلات القوية المحيطة بها قد تؤدي إلى سحب أجزاء العظم المكسور بعيداً عن بعضها، مما يجعل التدخل الجراحي ضرورياً لإعادة العظام إلى مكانها وتثبيتها.
الأسباب وعوامل الخطر المؤدية لكسور الفخذ
تحدث كسور منطقة بين المدورين نتيجة تعرض العظمة لقوة تفوق قدرتها على التحمل. تختلف الأسباب باختلاف الفئة العمرية والحالة الصحية للمريض.
هشاشة العظام والتقدم في العمر
يعد التقدم في السن وهشاشة العظام السبب الأول والأكثر شيوعاً لهذه الكسور. مع مرور الزمن، تفقد العظام كثافتها وتصبح أكثر ضعفاً، مما يجعل مجرد السقوط البسيط على الأرض داخل المنزل، أو الانزلاق أثناء المشي، كافياً لإحداث كسر شديد في منطقة الفخذ.
الحوادث والإصابات الشديدة
في الفئات العمرية الأصغر سناً، غالباً ما تحدث هذه الكسور نتيجة التعرض لقوة هائلة، مثل حوادث السيارات، أو السقوط من ارتفاعات عالية، أو الإصابات الرياضية العنيفة. في هذه الحالات، تكون العظام قوية ولكن قوة الارتطام تتجاوز قدرة العظم السليم على التحمل.
عوامل الخطر الإضافية
هناك عدة عوامل تزيد من احتمالية التعرض لكسور الفخذ، منها نقص فيتامين د والكالسيوم، قلة النشاط البدني، بعض الأمراض العصبية التي تؤثر على التوازن وتزيد من خطر السقوط، وضعف الرؤية لدى كبار السن.
الأعراض والعلامات التحذيرية
عند حدوث كسر في منطقة بين المدورين في عظمة الفخذ، تظهر مجموعة من الأعراض الفورية والواضحة التي تستدعي تدخلاً طبياً عاجلاً.
الألم الشديد والمفاجئ
يشعر المريض بألم حاد ومفاجئ في منطقة الورك أو أعلى الفخذ أو حتى في منطقة الفخذ الداخلية. يزداد هذا الألم بشكل لا يحتمل عند محاولة تحريك الساق أو محاولة الوقوف.
عدم القدرة على الحركة أو تحميل الوزن
يفقد المريض القدرة تماماً على الوقوف أو تحميل أي وزن على الساق المصابة. يصبح الطرف المصاب عاجزاً عن أداء وظائفه الأساسية.
التغيرات الشكلية في الساق المصابة
من العلامات السريرية الكلاسيكية لهذا النوع من الكسور هو قصر طول الساق المصابة مقارنة بالساق السليمة، بالإضافة إلى دوران القدم والساق بأكملها نحو الخارج بشكل غير طبيعي. قد يلاحظ أيضاً تورم وظهور كدمات زرقاء أو بنفسجية في منطقة الورك بعد فترة قصيرة من الإصابة.
التشخيص والتقييم الطبي
عند وصول المريض إلى قسم الطوارئ، يقوم الفريق الطبي بإجراء تقييم شامل وسريع لضمان استقرار الحالة العامة للمريض وتأكيد التشخيص.
الفحص السريري
يقوم طبيب العظام بفحص الساق المصابة بلطف، وملاحظة وضعية الساق (القصر والدوران للخارج)، وتقييم النبض والإحساس في القدم للتأكد من عدم وجود إصابات في الأوعية الدموية أو الأعصاب المجاورة للكسر.
التصوير بالأشعة السينية
تعتبر الأشعة السينية الإجراء التشخيصي الأساسي. يتم أخذ صور من زوايا متعددة (أمامية وجانبية) لتحديد موقع الكسر بدقة، ومعرفة مدى تفتت العظام، وتحديد ما إذا كان الكسر مستقراً أو غير مستقر.
التصوير المقطعي المحوسب
في بعض الحالات المعقدة، أو إذا كان الكسر يمتد إلى مناطق أخرى من عظمة الفخذ، قد يطلب الطبيب إجراء تصوير مقطعي للحصول على صور ثلاثية الأبعاد تساعد في التخطيط الجراحي الدقيق.
العلاج الجراحي باستخدام المسمار النخاعي
يعد التدخل الجراحي هو العلاج الأمثل والوحيد تقريباً لكسور الفخذ بين المدورين، والهدف الأساسي من الجراحة هو تخفيف الألم فوراً، والسماح للمريض بالحركة والمشي في أسرع وقت ممكن لتجنب مضاعفات البقاء في السرير (مثل الجلطات أو تقرحات الفراش).
تعتبر تقنية المسمار النخاعي هي الأحدث والأكثر تفضيلاً، حيث يتم إدخال دعامة معدنية (من التيتانيوم أو الفولاذ الطبي) داخل التجويف النخاعي لعظمة الفخذ، مما يوفر دعماً داخلياً قوياً للغاية.
التحضير للعملية الجراحية
تبدأ رحلة العلاج بتجهيز المريض نفسياً وجسدياً للجراحة. يتم إجراء فحوصات دم شاملة، وتخطيط للقلب، وأشعة للصدر للتأكد من جاهزية المريض للتخدير. يناقش طبيب التخدير الخيارات المتاحة، والتي غالباً ما تكون تخديراً نصفياً (نخاعياً) أو تخديراً عاماً، بناءً على الحالة الصحية للمريض.
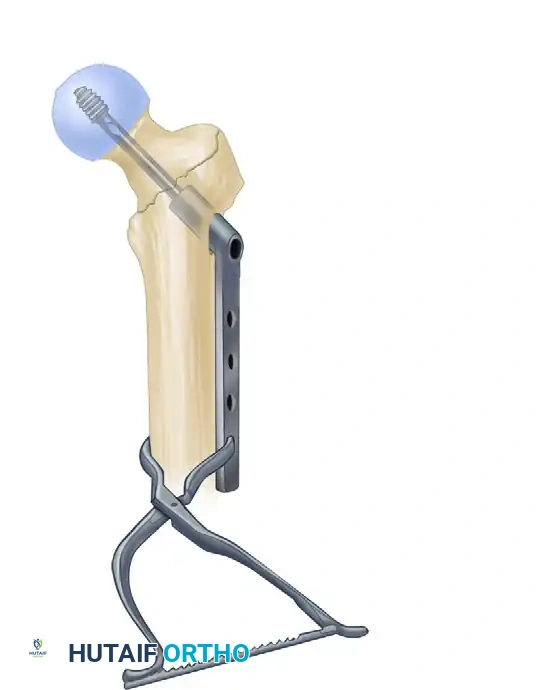
وضعية المريض على طاولة العمليات
تعتبر وضعية المريض من أهم خطوات الجراحة. يتم وضع المريض على طاولة عمليات خاصة تسمى طاولة الكسور، والتي تسمح بشد الساق المكسورة بلطف لإعادة العظام إلى وضعها الطبيعي قبل بدء الجراحة.
يتم استخدام جهاز الأشعة السينية المتحرك داخل غرفة العمليات لضمان استقامة العظام بشكل مثالي قبل إجراء أي شق جراحي. هذه الدقة تمنع حدوث أي تشوهات مستقبلية في طول الساق أو طريقة المشي.
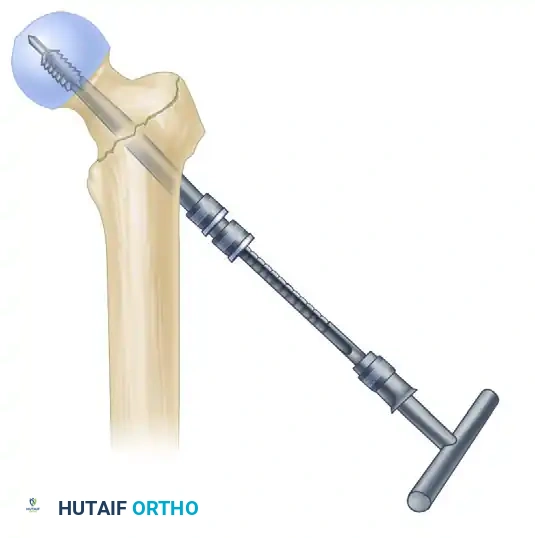
خطوات العملية الجراحية بالتفصيل
يقوم الجراح بإجراء العملية عبر خطوات دقيقة ومدروسة لضمان أفضل نتيجة ممكنة بأقل تدخل جراحي:
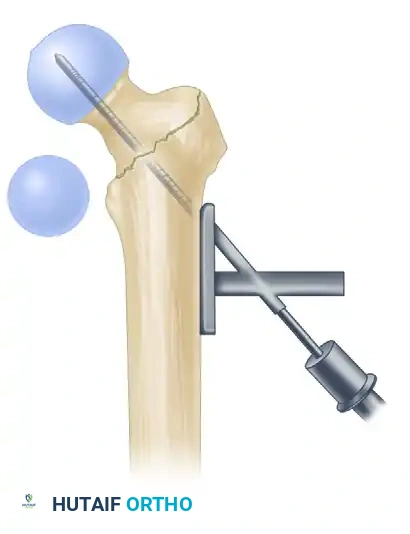
تحديد نقطة الدخول الدقيقة
يستخدم الجراح تقنية حديثة لتحديد نقطة دخول المسمار في أعلى عظمة الفخذ. يتم اختيار نقطة دخول تحافظ على الأوتار والعضلات المحيطة بالورك، مما يقلل من ضعف العضلات والعرج بعد العملية.
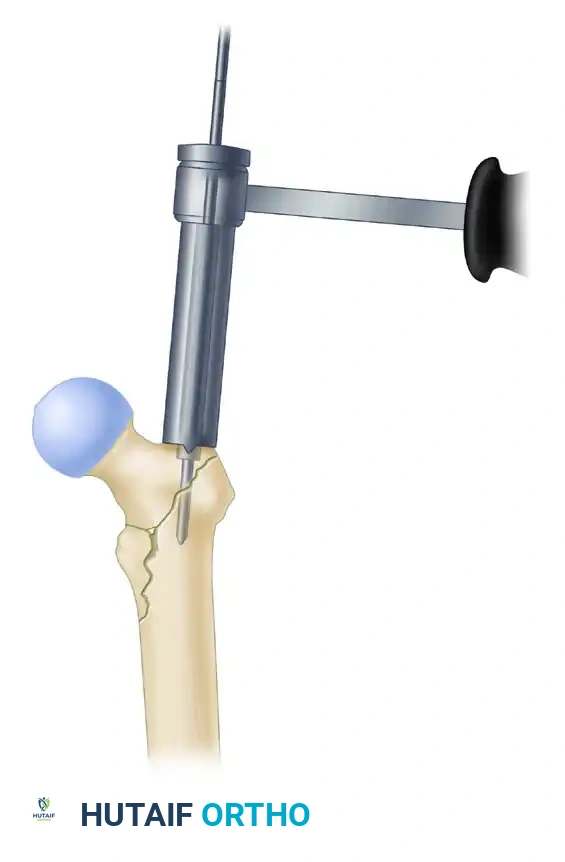
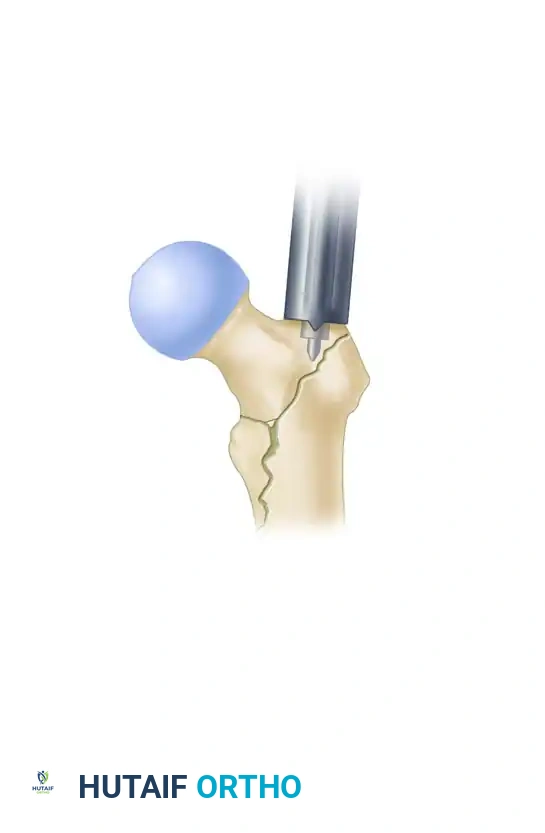
إدخال السلك الإرشادي وتوسيع القناة
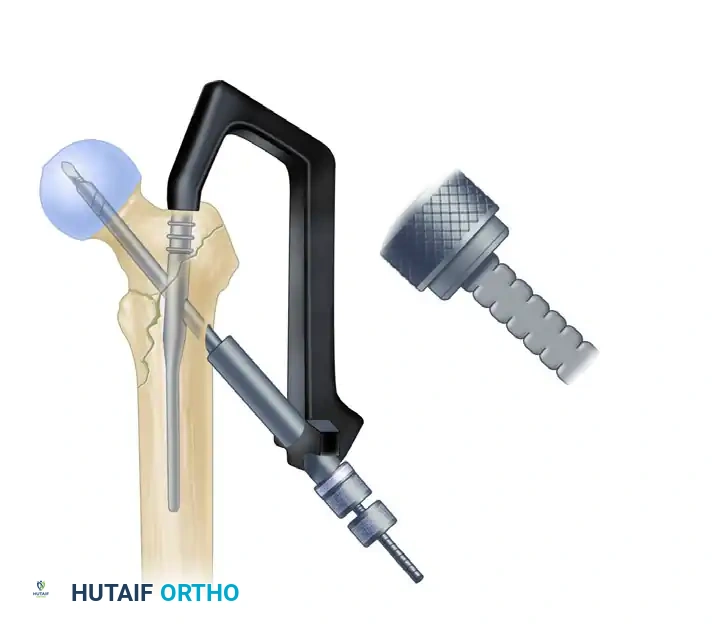
من خلال شق جراحي صغير (حوالي 3 سم)، يتم إدخال سلك إرشادي دقيق داخل تجويف العظمة تحت توجيه الأشعة. بعد التأكد من مساره الصحيح، يتم استخدام أدوات خاصة لتوسيع القناة النخاعية بلطف لتستوعب المسمار المعدني.
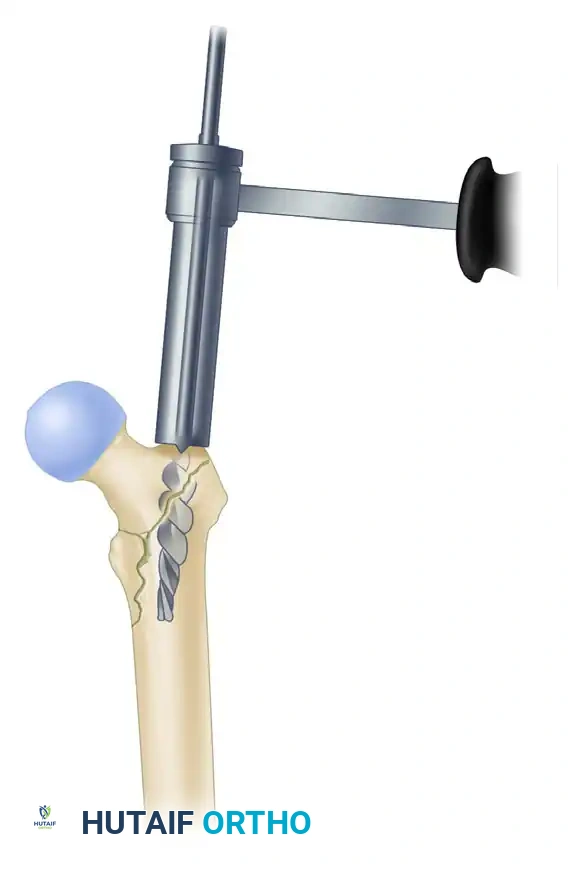
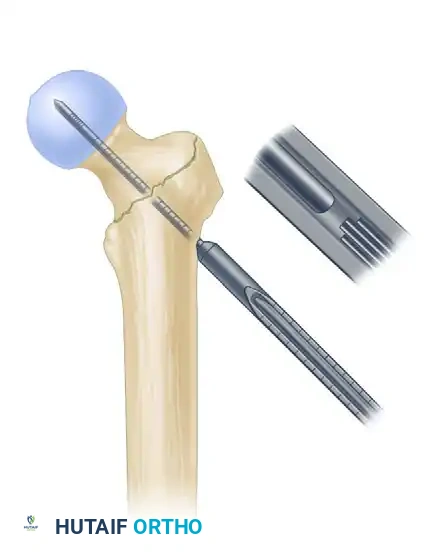
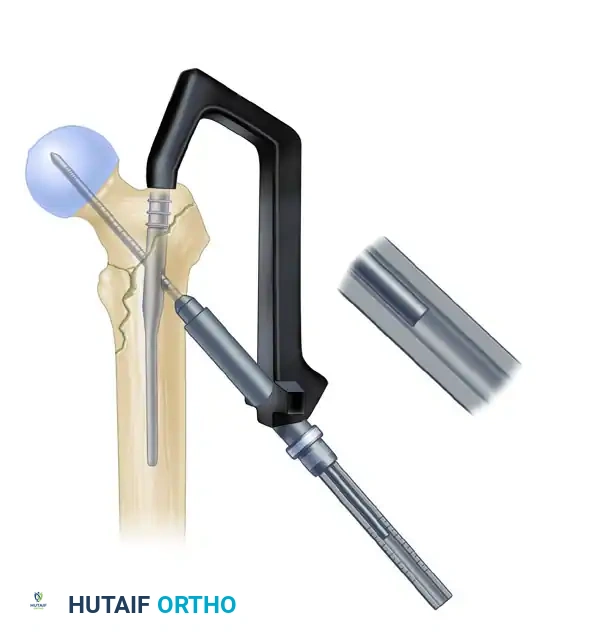
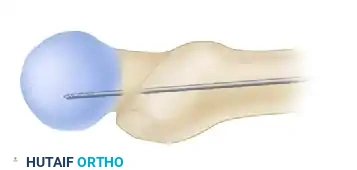
إدخال المسمار النخاعي الرئيسي
يتم اختيار مسمار بالطول والسُمك المناسبين لحجم عظمة المريض. يركب المسمار على أداة توجيه خاصة ويتم إدخاله برفق داخل تجويف الفخذ. يعمل هذا المسمار كدعامة داخلية قوية تتحمل وزن الجسم.

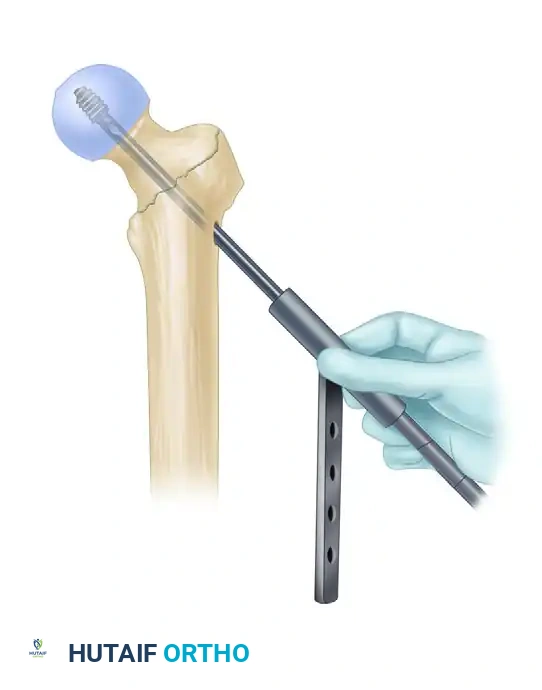
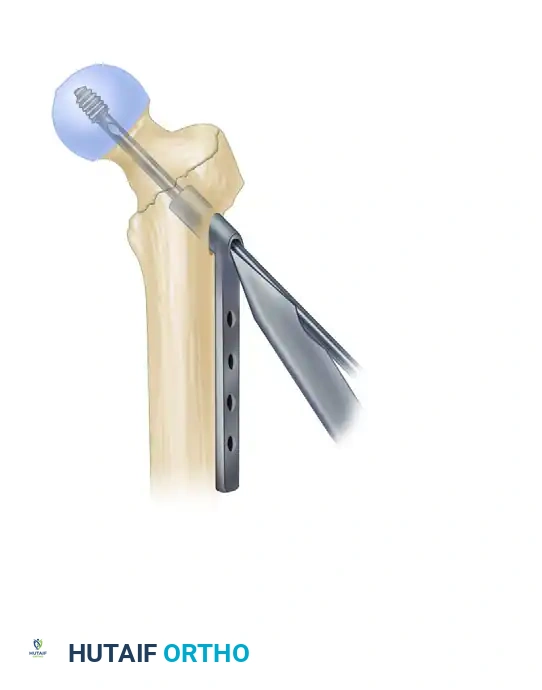
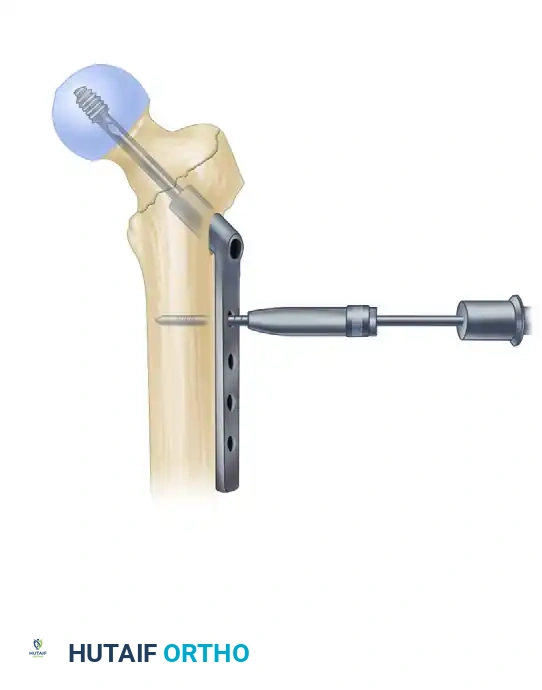
تثبيت المسمار الانزلاقي في رأس الفخذ
هذه هي الخطوة الأهم لضمان نجاح العملية. يتم إدخال سلك إرشادي آخر عبر المسمار الرئيسي ليمر داخل عنق ورأس عظمة الفخذ. بعد أخذ القياسات الدقيقة، يتم إدخال مسمار سميك وقوي (المسمار الانزلاقي) ليمسك برأس العظمة المكسورة بقوة.
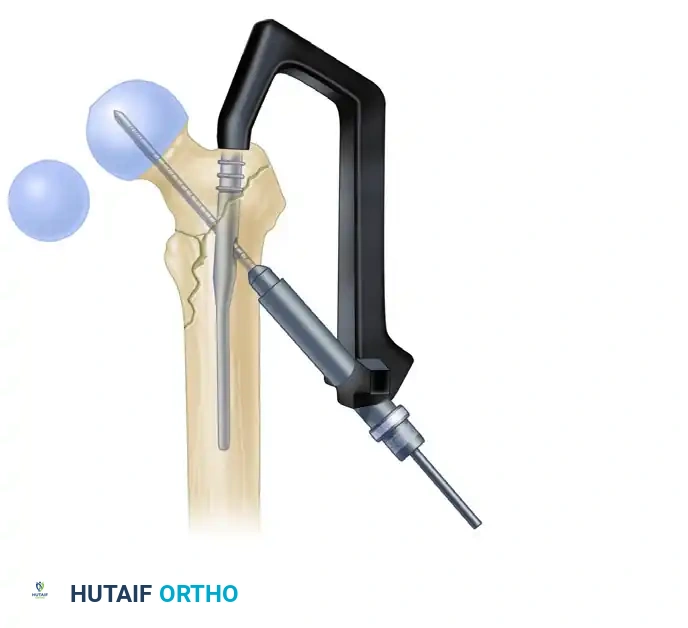
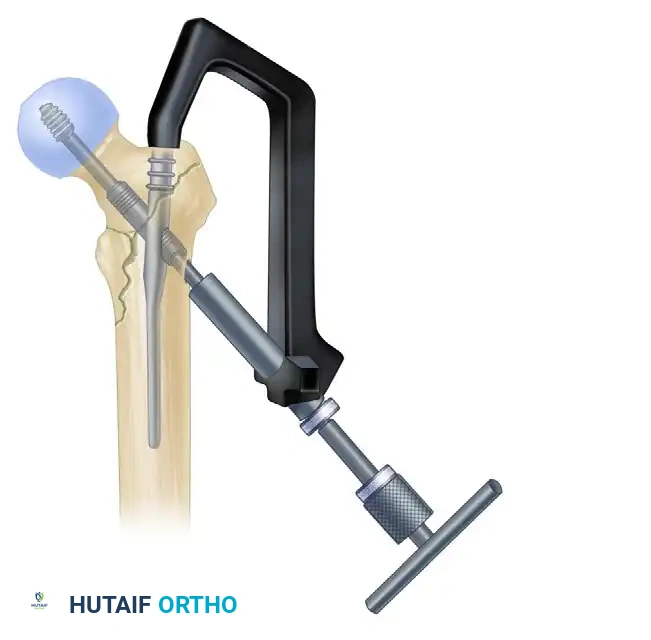

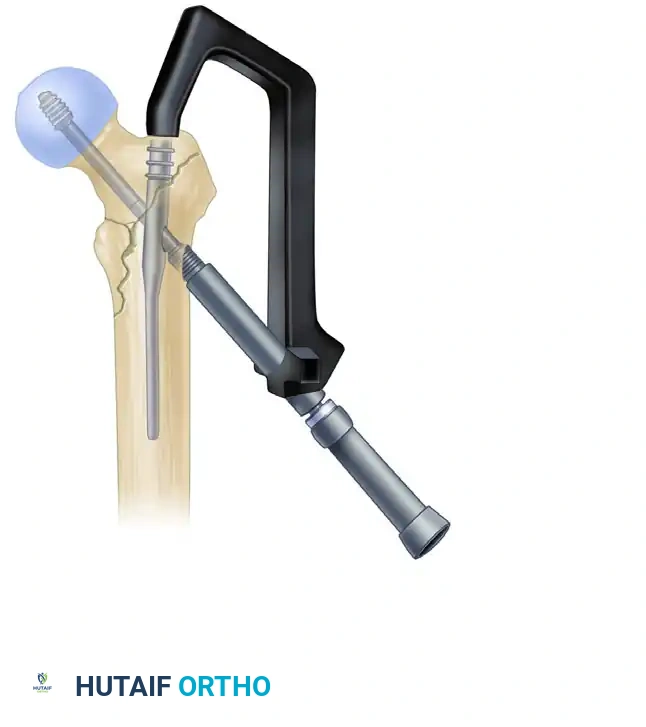
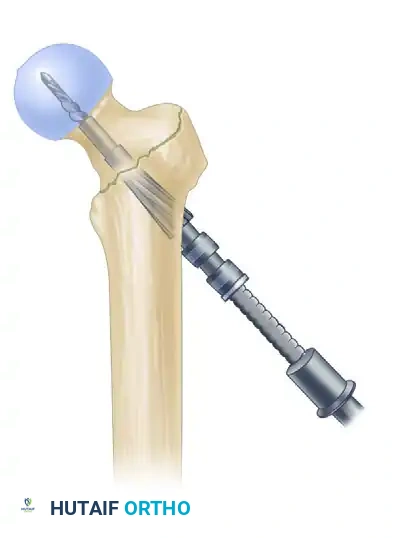
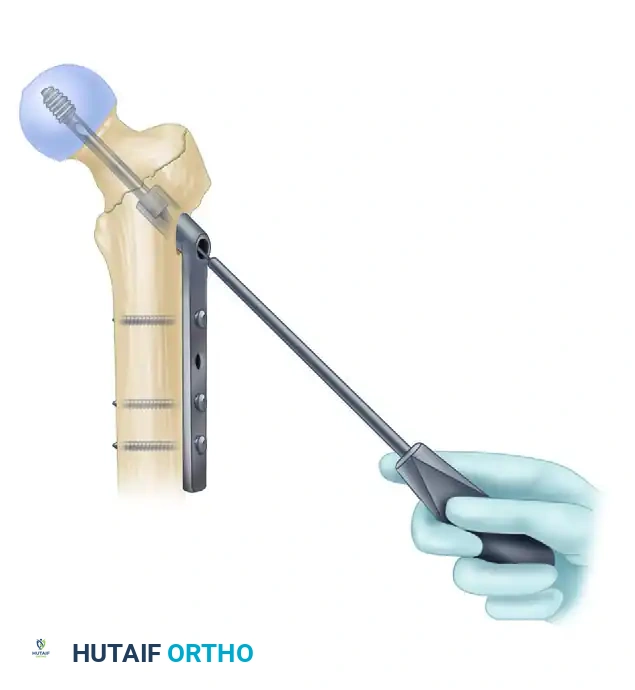
ضغط الكسر والتثبيت السفلي
بعد تثبيت الجزء العلوي، يتم تحرير الشد عن الساق للسماح لأجزاء العظم بالتطابق التام. ثم يتم إدخال برغي ضغط لتقريب حواف الكسر من بعضها، مما يسرع من عملية الالتئام. أخيراً، يتم إدخال برغي أو برغيين في الجزء السفلي من المسمار النخاعي لمنع العظمة من الدوران حول المسمار.
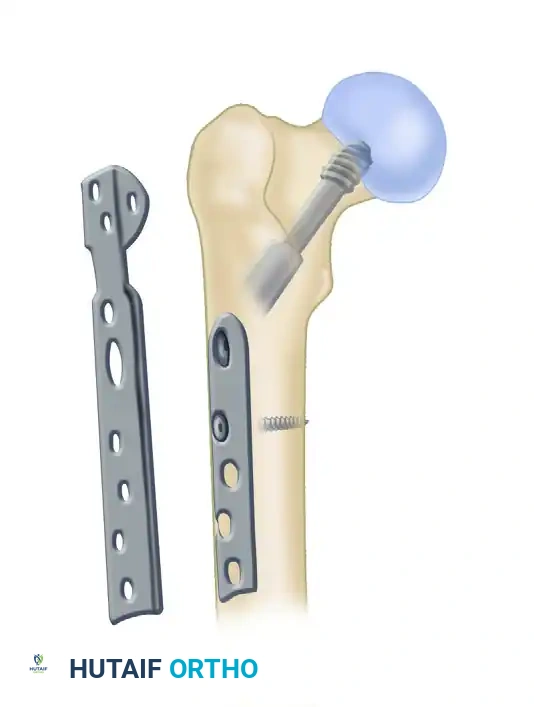
مميزات التثبيت بالمسمار النخاعي
تتفوق هذه التقنية على الطرق القديمة لعدة أسباب جوهرية:
1. ميكانيكا حيوية أفضل: المسمار يقع في مركز العظمة، مما يجعله يتحمل وزن الجسم بشكل أفضل ويقلل من الضغط على مكان الكسر.
2. تدخل جراحي محدود: الشقوق الجراحية صغيرة جداً، مما يقلل من النزيف وخطر العدوى.
3. الحفاظ على العضلات: لا يتطلب الأمر قطع العضلات الكبيرة، مما يسرع من عملية التأهيل الحركي.
4. القدرة على المشي المبكر: قوة التثبيت تسمح للمريض بالوقوف والمشي (بمساعدة) في اليوم التالي للجراحة غالباً.
التعافي وإعادة التأهيل بعد الجراحة
تبدأ مرحلة التعافي بمجرد انتهاء العملية الجراحية. يعتبر التزام المريض بتعليمات الفريق الطبي وأخصائي العلاج الطبيعي مفتاحاً لنجاح العلاج وعودة الوظائف الحركية لطبيعتها.
الرعاية في المستشفى
يبقى المريض في المستشفى عادة لمدة تتراوح بين يومين إلى أربعة أيام. خلال هذه الفترة، يتم التركيز على إدارة الألم باستخدام الأدوية المناسبة، وإعطاء أدوية مسيلة للدم لمنع تكون الجلطات في الساقين.
يبدأ العلاج الطبيعي في اليوم الأول بعد الجراحة. سيقوم أخصائي العلاج الطبيعي بمساعدة المريض على الجلوس على حافة السرير، ثم الوقوف والمشي باستخدام مشاية أو عكازات. يتم تحديد مقدار الوزن المسموح بتحميله على الساق المصابة بناءً على تعليمات الجراح وقوة ثبات الكسر.
الجدول الزمني المتوقع للتعافي
| المرحلة الزمنية | الأهداف والأنشطة المتوقعة |
|---|---|
| الأسبوع الأول | السيطرة على الألم، المشي بمساعدة المشاية، تمارين التنفس، وتمارين خفيفة لتنشيط الدورة الدموية في السرير. |
| الأسبوع 2 إلى 6 | التئام الجروح الخارجية، زيادة مسافة المشي تدريجياً، البدء بتمارين تقوية عضلات الحوض والفخذ، الانتقال لاستخدام عكاز واحد إذا سمح الطبيب. |
| الشهر الثاني والثالث | ظهور علامات التئام العظم في الأشعة السينية، التخلي التدريجي عن وسائل المساعدة في المشي، العودة لمعظم الأنشطة اليومية الخفيفة. |
| من 3 إلى 6 أشهر | اكتمال التئام العظم، اختفاء الألم بشكل شبه كامل، استعادة القوة العضلية الطبيعية، والعودة لممارسة الحياة الطبيعية والأنشطة الرياضية الخفيفة. |
التغذية ونمط الحياة
لضمان التئام العظام بأسرع وقت، يجب على المريض اتباع نظام غذائي غني بالكالسيوم (مثل الألبان والأجبان) وفيتامين د. كما يُنصح بشدة بالتوقف عن التدخين تماماً، حيث أثبتت الدراسات أن النيكوتين يبطئ بشكل كبير من عملية التئام العظام ويزيد من خطر فشل الجراحة.
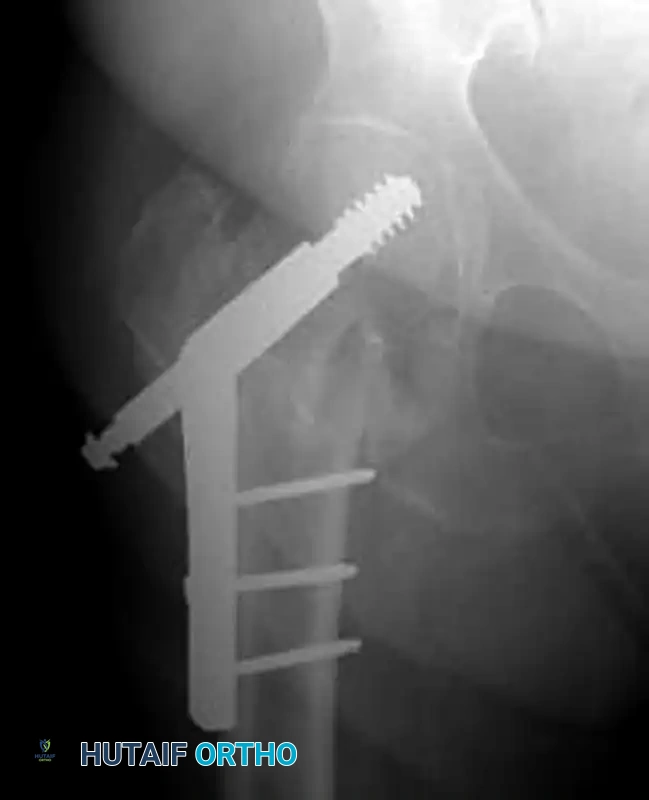
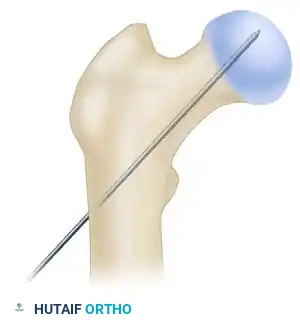
صور إشعاعية توضح نجاح التثبيت
فيما يلي مجموعة من الصور الشعاعية التي توضح الشكل النهائي للمسمار النخاعي داخل عظمة الفخذ بعد اكتمال الجراحة بنجاح:
الأسئلة الشائعة
قمنا بجمع أكثر الأسئلة التي تشغل بال المرضى وعائلاتهم حول عملية المسمار النخاعي لكسور الفخذ، وتقديم إجابات طبية وافية لها.
ما هي نسبة نجاح عملية المسمار النخاعي لكسور الفخذ؟
تعتبر نسبة نجاح هذه العملية عالية جداً وتتجاوز 90% في معظم الحالات. يعتمد النجاح على جودة العظام (مدى هشاشتها)، دقة التثبيت الجراحي، والتزام المريض ببرنامج العلاج الطبيعي. التقنية الحديثة للمسمار النخاعي قللت بشكل كبير من نسب فشل العمليات مقارنة بالماضي.
متى يمكنني المشي بعد إجراء العملية؟
في الغالبية العظمى من الحالات، يشجع الأطباء المريض على الوقوف والمشي بمساعدة مشاية في اليوم الأول أو الثاني بعد العملية. الحركة المبكرة ضرورية جداً لمنع الجلطات وتيبس المفاصل. سيحدد لك الجراح مقدار الوزن الذي يمكنك تحميله على الساق المصابة.
هل يستمر الألم لفترة طويلة بعد الجراحة؟
من الطبيعي الشعور بألم في الأيام الأولى بعد الجراحة، ويتم السيطرة عليه بالأدوية المسكنة. يبدأ الألم بالتحسن التدريجي والملحوظ خلال الأسبوعين الأولين. بعد مرور شهر إلى شهرين، يختفي الألم الشديد، وقد يتبقى شعور بسيط بالانزعاج يزول مع اكتمال التئام العظم.
هل يجب إزالة المسمار النخاعي بعد التئام الكسر؟
بشكل عام، لا يُنصح بإزالة المسمار المعدني ويبقى في الجسم مدى الحياة، خاصة لدى كبار السن، لتجنب تعريض المريض لعملية جراحية أخرى لا داعي لها. يتم التفكير في إزالته فقط في حالات نادرة جداً، مثل المرضى صغار السن جداً، أو إذا تسبب المسمار في تهيج مستمر أو التهاب بعد سنوات من الجراحة.
ما هي المضاعفات المحتملة لهذه الجراحة؟
كأي تدخل جراحي، هناك احتمالية لبعض المضاعفات، وإن كانت نادرة. تشمل المضاعفات المحتملة: العدوى والتهاب الجرح، تكون جلطات دموية في الساق، عدم التئام الكسر، أو تحرك المسامير من مكانها (خاصة في حالات الهشاشة الشديدة). المتابعة الطبية الدقيقة تقلل من هذه المخاطر بشكل كبير.
كيف يمكنني النوم بشكل مريح بعد العملية؟
في الأسابيع الأولى، يُفضل النوم على الظهر مع وضع وسادة بين الساقين لمنع الساق المصابة من الدوران للداخل أو التقاطع مع الساق السليمة. إذا رغبت في النوم على الجنب، يجب النوم على الجانب السليم مع وضع وسادة سميكة بين الركبتين.
متى يمكنني صعود ونزول الدرج؟
يمكنك البدء في التدرب على صعود الدرج بمساعدة أخصائي العلاج الطبيعي قبل الخروج من المستشفى. القاعدة الذهبية هي: الصعود بالساق السليمة أولاً، والنزول بالساق المصابة أولاً (مع العكاز). ستستعيد قدرتك الطبيعية على استخدام الدرج تدريجياً خلال شهرين إلى ثلاثة أشهر.
متى يُسمح لي بالاستحمام بعد العملية؟
يعتمد ذلك على نوع الغيار المستخدم على الجرح. إذا تم استخدام غيار مقاوم للماء، يمكنك الاستحمام بعد أيام قليلة من الجراحة. أما إذا كان الغيار عادياً، فيجب الحفاظ عليه جافاً حتى موعد إزالة الغرز أو الدبابيس الجراحية (عادة بعد 14 ي
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك