الدليل الشامل لعلاج كسور بين مدوري الفخذ الجراحة والتأهيل
الخلاصة الطبية
كسور بين مدوري الفخذ هي نوع شائع من كسور الورك تحدث في الجزء العلوي من عظمة الفخذ، وغالباً ما تصيب كبار السن. يعتمد العلاج الأساسي على التدخل الجراحي السريع باستخدام الشرائح والمسامير أو المسامير النخاعية لضمان تثبيت العظم والسماح للمريض بالحركة المبكرة لتجنب المضاعفات.
الخلاصة الطبية السريعة: كسور بين مدوري الفخذ هي نوع شائع من كسور الورك تحدث في الجزء العلوي من عظمة الفخذ، وغالباً ما تصيب كبار السن. يعتمد العلاج الأساسي على التدخل الجراحي السريع باستخدام الشرائح والمسامير أو المسامير النخاعية لضمان تثبيت العظم والسماح للمريض بالحركة المبكرة لتجنب المضاعفات.
مقدمة عن كسور بين مدوري الفخذ
تعتبر كسور بين مدوري الفخذ واحدة من أكثر الإصابات شيوعاً في مجال جراحة العظام والكسور، وهي تمثل نسبة كبيرة مما يعرف بين الناس باسم كسور الورك. تصيب هذه الكسور بشكل رئيسي فئة كبار السن نتيجة للسقوط البسيط، وذلك لارتباطها الوثيق بهشاشة العظام. أما في الفئات العمرية الأصغر سناً، فإن هذه الكسور تحدث غالباً نتيجة للتعرض لحوادث قوية مثل حوادث السيارات أو السقوط من ارتفاعات عالية.
من الناحية الطبية، تقع منطقة بين المدورين في الجزء العلوي من عظمة الفخذ، وهي منطقة تقع بالكامل خارج محفظة مفصل الورك. تتميز هذه المنطقة بأنها تتكون من نسيج عظمي إسفنجي غني جداً بالأوعية الدموية والتروية الدموية، مما يمنح هذه الكسور قدرة هائلة وممتازة على الالتئام والشفاء السريع إذا ما تم تثبيتها بالشكل الصحيح.
على الرغم من هذه القدرة الممتازة على الالتئام، فإن التحدي الطبي الأكبر يكمن في القوى الميكانيكية الحيوية المعقدة التي تقع على الجزء العلوي من عظمة الفخذ أثناء الوقوف والمشي. لذلك، فإن الهدف الأساسي والوحيد للتدخل الجراحي هو تحقيق تثبيت قوي ومستقر للكسر يسمح للمريض بالحركة والمشي الفوري بعد العملية الجراحية. هذه الحركة المبكرة هي خط الدفاع الأول لإنقاذ حياة المريض من المضاعفات الخطيرة المرتبطة بملازمة الفراش لفترات طويلة، مثل جلطات الأوردة العميقة، والانسداد الرئوي، والالتهاب الرئوي، وتقرحات الفراش.
التشريح المبسط لمنطقة الورك والفخذ
لفهم طبيعة هذه الكسور، من المهم التعرف على تشريح الجزء العلوي من عظمة الفخذ. يتكون هذا الجزء من رأس عظمة الفخذ الذي يستقر في تجويف الحوض، يليه عنق عظمة الفخذ. أسفل العنق مباشرة توجد نتوءات عظمية بارزة تعمل كنقاط اتصال للعضلات القوية في الفخذ والورك، وتسمى هذه النتوءات بالمدور الكبير والمدور الصغير.
المنطقة التي تقع بين المدور الكبير والمدور الصغير هي ما يطلق عليها منطقة بين المدورين. عندما يحدث الكسر في هذه المنطقة، فإنه يفصل الجزء العلوي الحامل لوزن الجسم عن بقية عظمة الفخذ. وبسبب قوة العضلات المتصلة بهذه المنطقة، فإن أجزاء العظم المكسورة غالباً ما تنزاح عن مكانها الطبيعي، مما يسبب ألماً شديداً وتشويهاً في شكل الطرف المصاب.

الأسباب وعوامل الخطر
تتعدد الأسباب التي تؤدي إلى حدوث كسور بين مدوري الفخذ، ولكن يمكن تقسيمها بشكل رئيسي بناءً على الفئة العمرية للمريض:
- التقدم في العمر وهشاشة العظام: هذا هو السبب الأكثر شيوعاً على الإطلاق. مع التقدم في العمر، تفقد العظام كثافتها وتصبح أكثر هشاشة وضعفاً. في هذه الحالة، يمكن لسقوط بسيط في المنزل، مثل التعثر بسجادة أو الانزلاق في الحمام، أن يؤدي إلى كسر كامل في منطقة بين المدورين. تعتبر هذه الكسور كسور هشاشة بامتياز.
- الحوادث والإصابات الشديدة: في الشباب والأشخاص الأصحاء، تتطلب عظمة الفخذ قوة هائلة لكي تنكسر. لذلك، تحدث هذه الكسور في هذه الفئة العمرية نتيجة لحوادث المرور، أو حوادث الدراجات النارية، أو السقوط من أماكن مرتفعة، أو الإصابات الرياضية العنيفة.
- الأمراض المزمنة: المرضى الذين يعانون من أمراض تؤثر على التوازن (مثل أمراض الأعصاب أو ضعف الرؤية) هم أكثر عرضة للسقوط وبالتالي أكثر عرضة للإصابة بهذه الكسور.
- نقص التغذية: نقص الكالسيوم وفيتامين دال يساهم بشكل كبير في ضعف البنية العظمية وسهولة تعرضها للكسر.
الأعراض والعلامات التحذيرية
عند حدوث كسر بين مدوري الفخذ، تظهر على المريض مجموعة من الأعراض والعلامات السريرية الواضحة التي تستدعي نقله فوراً إلى طوارئ المستشفى، وتشمل:
- ألم حاد ومفاجئ: ألم شديد جداً في منطقة الورك أو أعلى الفخذ أو الفخذ من الداخل (المنطقة الأربية) يظهر فور التعرض للسقوط أو الإصابة.
- عدم القدرة على الحركة: عجز تام عن الوقوف أو تحميل أي وزن على الساق المصابة.
- قصر الساق المصابة: يلاحظ بوضوح أن الساق التي تعرضت للكسر تبدو أقصر من الساق السليمة.
- دوران القدم للخارج: تستلقي الساق المصابة بحيث تكون القدم والركبة متجهتين نحو الخارج بشكل غير طبيعي، وهذا ناتج عن قوة العضلات التي تسحب العظم المكسور.
- تورم وكدمات: قد يظهر تورم وتغير في لون الجلد (كدمات زرقاء أو بنفسجية) حول منطقة الورك والفخذ بعد عدة ساعات أو أيام من الإصابة.
التشخيص والفحوصات الطبية
التشخيص الدقيق والسريع هو حجر الزاوية في تحديد خطة العلاج المناسبة. بمجرد وصول المريض إلى قسم الطوارئ، سيقوم طبيب العظام بإجراء تقييم شامل يتضمن:
- الفحص السريري: لتقييم وضعية الساق، ومكان الألم، والتأكد من سلامة الأعصاب والأوعية الدموية في الطرف المصاب.
- الأشعة السينية العادية: هي الفحص الأساسي والذهبي. يتم أخذ صور أشعة لمنطقة الحوض والورك المصاب من زوايا مختلفة (أمامية وجانبية) لتأكيد وجود الكسر وتحديد مكانه بدقة.
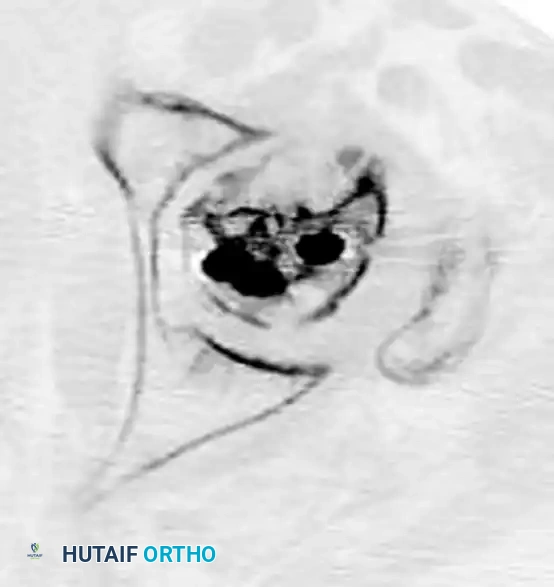
- الأشعة المقطعية: في بعض الحالات التي يكون فيها الكسر مفتتاً بشدة، أو يمتد إلى مناطق أسفل المدورين، أو إذا كانت تفاصيل الكسر غير واضحة في الأشعة السينية، يطلب الجراح إجراء أشعة مقطعية ثلاثية الأبعاد. تساعد هذه الأشعة الجراح في التخطيط الدقيق للعملية واختيار نوع الغرسات المعدنية الأنسب.
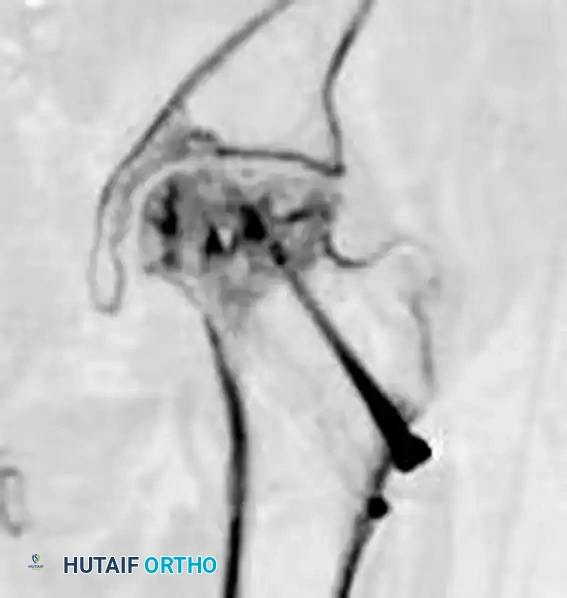
التصنيف الطبي لكسور بين مدوري الفخذ
يقوم جراحو العظام بتصنيف هذه الكسور إلى أنواع مختلفة. التصنيف الدقيق ليس مجرد مصطلح أكاديمي، بل هو خطوة حاسمة لتحديد مدى استقرار الكسر واختيار نوع التثبيت الجراحي الأمثل. النظام الأكثر قبولاً عالمياً هو تصنيف مؤسسة دراسة التثبيت الداخلي للكسور، والذي يقسمها بناءً على حالة الجدار الجانبي لعظمة الفخذ ومدى تفتت العظم:
- الكسور البسيطة المستقرة: يكون الكسر عبارة عن خط واحد يمتد من المدور الكبير إلى المدور الصغير، مع بقاء الجدار الجانبي للعظمة سليماً وقوياً. هذه الكسور تعتبر مستقرة جداً بعد تثبيتها.
- الكسور المفتتة: يزداد فيها تفتت العظم، خاصة في الجزء الخلفي والداخلي (عند المدور الصغير). الجدار الجانبي لا يزال موجوداً ولكنه قد يكون ضعيفاً.
- الكسور غير المستقرة والكسور العكسية: في هذه الحالات، يكون خط الكسر مائلاً بشكل عكسي، أو يمتد إلى أسفل منطقة المدورين، ويكون الجدار الجانبي للعظمة مكسوراً أو غير قادر على تحمل الضغط. هذه الكسور غير مستقرة ميكانيكياً وتتطلب تقنيات تثبيت متقدمة.
خيارات العلاج المتاحة
العلاج التحفظي بدون جراحة
في الممارسة الطبية الحديثة، يعتبر العلاج غير الجراحي لكسور بين مدوري الفخذ نادراً جداً ومستبعداً في معظم الحالات. يقتصر هذا الخيار فقط على المرضى المقعدين تماماً والملازمين للفراش قبل حدوث الكسر، والذين يعانون من أمراض طبية خطيرة جداً تجعل من التخدير والعملية الجراحية خطراً يهدد حياتهم بشكل يفوق فوائد الجراحة. في هذه الحالات النادرة، يتم التركيز على توفير مسكنات قوية للألم ورعاية تمريضية مكثفة.
التدخل الجراحي
التثبيت الداخلي الجراحي هو المعيار الذهبي والحل الأمثل للغالبية العظمى من كسور بين مدوري الفخذ. الهدف من الجراحة هو إعادة العظام إلى وضعها التشريحي الصحيح وتثبيتها بقوة للسماح للمريض بالجلوس والمشي في اليوم التالي للعملية. يعتمد اختيار نوع الزرعات المعدنية على مدى استقرار الكسر.
استخدام الشريحة والمسمار الديناميكي
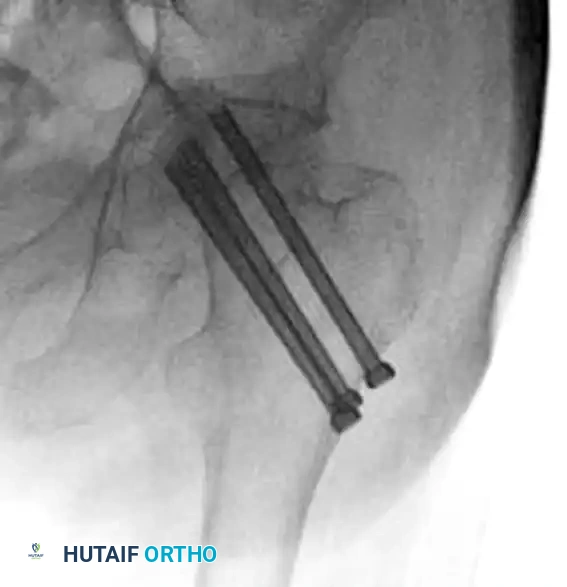
تعتبر الشريحة والمسمار الديناميكي المنزلق خياراً ممتازاً ومثبتاً علمياً لعلاج الكسور المستقرة. تعتمد الفكرة الميكانيكية الحيوية لهذه التقنية على السماح للمسمار الرئيسي بالانزلاق داخل أسطوانة الشريحة المثبتة على جانب العظمة. هذا الانزلاق المحسوب يسمح لأطراف الكسر بالانضغاط على بعضها البعض عند وقوف المريض وتحميل وزنه، وهذا الانضغاط يحفز الالتئام الأولي للعظم ويزيد من استقرار التثبيت.
تتميز هذه التقنية بأنها أقل تكلفة من المسامير النخاعية، وتعتبر إجراءً جراحياً كلاسيكياً يتقنه جراحو العظام ذوو الخبرة. ومع ذلك، يمنع طبياً استخدام هذه الشريحة في الكسور غير المستقرة أو الكسور العكسية، لأن ذلك سيؤدي إلى فشل التثبيت وخروج المسمار من العظم.
استخدام المسامير النخاعية
بالنسبة للكسور غير المستقرة، والكسور المفتتة، والكسور ذات الخط العكسي، فإن المسمار النخاعي هو الخيار الجراحي الأول والأمثل. يتم إدخال هذا المسمار داخل التجويف النخاعي لعظمة الفخذ نفسها، مما يوفر ذراع رافعة أقصر وينقل قوى تحمل الوزن بشكل مباشر إلى قلب عظمة الفخذ، متجاوزاً الجدار الجانبي الضعيف أو المفتت. توفر المسامير النخاعية تثبيتاً ميكانيكياً فائق القوة يسمح بالتعامل مع أعقد أنواع الكسور في هذه المنطقة.
التحضير للجراحة وخطوات العملية
تبدأ رحلة العلاج الجراحي بتحضير المريض بعناية فائقة لضمان أفضل النتائج:
- التخدير وتجهيز المريض: يتم إجراء العملية غالباً تحت التخدير النصفي أو التخدير العام. يوضع المريض على طاولة عمليات خاصة تسمى طاولة الكسور، وهي شفافة للأشعة لتسمح بالتصوير أثناء الجراحة.
- الشد والرد: يتم وضع الساق المصابة في حذاء شد خاص. يقوم الجراح بتطبيق شد طولي لإعادة الساق إلى طولها الطبيعي، ثم يقوم بتدوير الساق للداخل بزاوية محددة لإعادة عنق عظمة الفخذ إلى وضعه التشريحي الصحيح الموازي للأرض.
- التصوير الإشعاعي المستمر: يتم استخدام جهاز أشعة سينية متحرك داخل غرفة العمليات للحصول على صور دقيقة ومباشرة للكسر من الأمام والجانب قبل البدء في التعقيم الجراحي.
- الشق الجراحي: في حالة الشريحة الديناميكية، يتم عمل شق جراحي على الجانب الخارجي للفخذ. يتم إبعاد العضلات برفق للوصول إلى العظم.
- وضع السلك الدليلي: هذه هي الخطوة الأهم في العملية. يقوم الجراح بإدخال سلك معدني دقيق كدليل عبر العظم ليصل إلى مركز رأس عظمة الفخذ. يجب أن يكون هذا السلك في المنتصف تماماً في كل من الصور الأمامية والجانبية. يستخدم الجراحون مقياساً دقيقاً يسمى مسافة قمة المسمار لضمان دقة التثبيت وتقليل احتمالية فشل الجراحة.
- تثبيت الغرسات المعدنية: بعد التأكد من دقة السلك الدليلي، يتم حفر العظم ووضع المسمار الرئيسي، ثم يتم تثبيت الشريحة الجانبية على العظمة باستخدام مسامير أصغر.
المضاعفات المحتملة وكيفية التعامل معها
على الرغم من التقدم الكبير في التقنيات الجراحية، إلا أن هناك بعض المضاعفات التي قد تحدث، خاصة لدى المرضى الذين يعانون من هشاشة عظام شديدة أو كسور بالغة التعقيد:
- خروج المسمار من العظم: يعتبر من أكثر المضاعفات الميكانيكية شيوعاً، ويحدث غالباً إذا كان التثبيت غير دقيق، أو إذا كانت جودة العظم سيئة جداً، أو إذا لم يلتئم الكسر بالشكل المطلوب.
- عدم التئام الكسر: في حالات نادرة، قد يفشل الكسر في الالتئام، مما يستدعي تدخلاً جراحياً إضافياً.
- النخر اللاوعائي: على الرغم من ندرته في كسور بين مدوري الفخذ مقارنة بكسور عنق الفخذ، إلا أن الصدمة القوية أو التدخل الجراحي العنيف قد يؤثر على التروية الدموية لرأس عظمة الفخذ، مما يؤدي إلى موت الأنسجة العظمية.
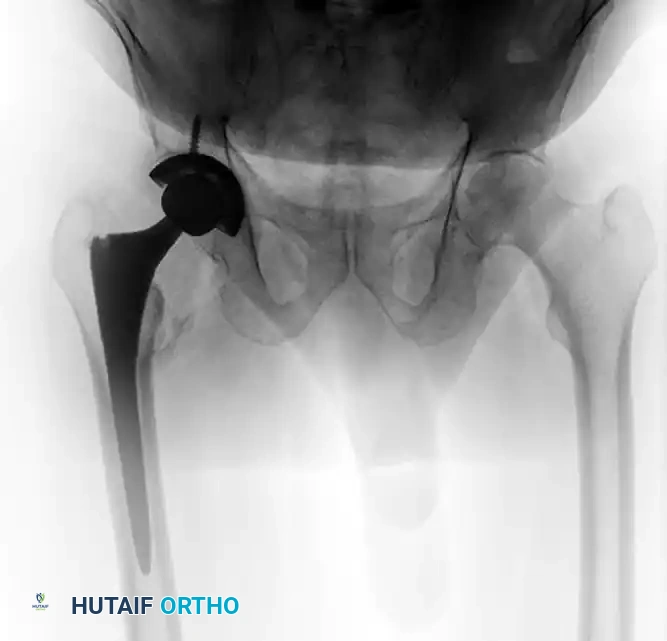
عملية تغيير مفصل الورك كحل بديل
في حالات فشل التثبيت الجراحي الأول، أو عدم التئام الكسر، أو حدوث نخر لاوعائي شديد، أو إذا كان المريض يعاني مسبقاً من خشونة متقدمة في مفصل الورك، فإن الحل الجراحي الإنقاذي هو إجراء عملية تغيير مفصل الورك بالكامل. تعتبر هذه العملية معقدة فنياً في هذه الحالات بسبب تغير شكل التشريح الطبيعي ووجود غرسات معدنية سابقة، وتتطلب استخدام سيقان معدنية طويلة تتجاوز مناطق الضعف في عظمة الفخذ.
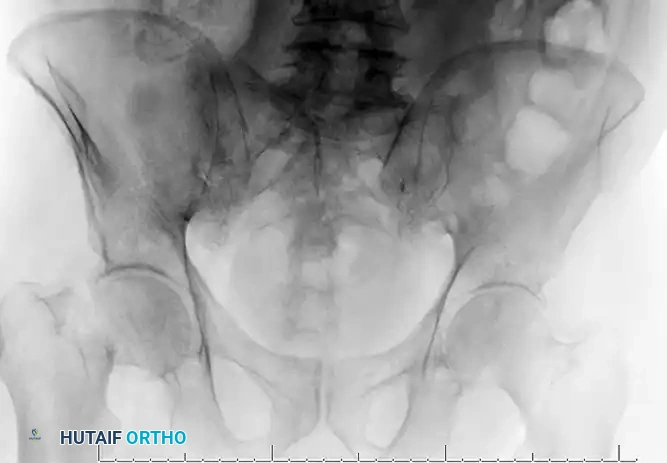
التعافي وإعادة التأهيل بعد الجراحة
تعتبر مرحلة ما بعد الجراحة بنفس أهمية العملية الجراحية ذاتها لضمان عودة المريض لحياته الطبيعية:
- الحركة والمشي المبكر: في معظم حالات التثبيت المستقر، يتم تشجيع المريض على الوقوف والمشي (باستخدام مشاية أو عكازات) مع تحميل الوزن حسب القدرة والتحمل في اليوم الأول أو الثاني بعد الجراحة. هذا الإجراء هو السلاح الأقوى لمنع مضاعفات القلب والرئتين والجلطات.
- الوقاية من الجلطات: يتم إعطاء المريض أدوية مسيلة للدم (مثل الحقن تحت الجلد أو الحبوب الحديثة) بالإضافة إلى استخدام جوارب ضاغطة لمنع تكون جلطات الأوردة العميقة. يستمر هذا العلاج الوقائي لمدة تتراوح بين أربعة إلى خمسة أسابيع بعد الجراحة.
- علاج هشاشة العظام: يجب أن ندرك أن كسر الورك هو إنذار شديد اللهجة لوجود هشاشة عظام. لذلك، يجب أن يتضمن بروتوكول العلاج إجراء فحص كثافة العظام، والبدء الفوري في تناول مكملات الكالسيوم وفيتامين دال، بالإضافة إلى الأدوية المتخصصة لعلاج الهشاشة وبناء العظم لمنع حدوث كسور مستقبلية في الورك الآخر أو في العمود الفقري.
جدول زمني تقريبي لمراحل التعافي
| المرحلة الزمنية | الأهداف والأنشطة المتوقعة |
|---|---|
| الأيام 1 - 3 | الجلوس على حافة السرير، الوقوف بمساعدة أخصائي العلاج الطبيعي، بدء المشي باستخدام المشاية، والتدريب على التنفس العميق. |
| الأسابيع 1 - 4 | الاستمرار في المشي مع المشاية، زيادة المسافة تدريجياً، العناية بالجرح وإزالة الغرز (عادة بعد أسبوعين)، الاستمرار في أدوية السيولة. |
| الأسابيع 4 - 8 | الانتقال من المشاية إلى العكاز أو العصا، بدء تمارين تقوية عضلات الحوض والفخذ، تحسن ملحوظ في الألم. |
| الأشهر 3 - 6 | التئام الكسر بشكل كامل في الأشعة، العودة التدريجية للأنشطة اليومية الطبيعية والمشي بدون وسائل مساعدة في معظم الحالات. |
الأسئلة الشائعة
هل يمكن المشي بعد عملية كسر الورك مباشرة
نعم، في الغالبية العظمى من الحالات التي يتم فيها تثبيت الكسر بشكل قوي ومستقر، يشجع الأطباء المرضى على الوقوف والمشي باستخدام المشاية في اليوم التالي للعملية. الحركة المبكرة ضرورية جداً لتسريع الشفاء ومنع المضاعفات.
مدة الشفاء المتوقعة
يستغرق العظم عادة حوالي 3 إلى 4 أشهر ليلتئم بالكامل ويظهر ذلك في الأشعة السينية. ومع ذلك، يمكن للمريض العودة لممارسة حياته اليومية البسيطة خلال شهر إلى شهرين، بينما قد يستغرق التعافي العضلي الكامل والعودة للنشاط البدني السابق ما يصل إلى 6 أشهر أو سنة.
وضعية النوم الصحيحة بعد الجراحة
في الأسابيع الأولى، يُفضل النوم على الظهر مع وضع وسادة بين الساقين لمنع التفاف الساق المصابة. يمكن النوم على الجانب السليم مع وضع وسادة سميكة بين الركبتين، ولكن يجب تجنب النوم على الجانب المصاب حتى يلتئم الجرح ويخف الألم.
هل يجب إزالة المسامير بعد التئام الكسر
في معظم الحالات، تبقى الغرسات المعدنية (الشرائح والمسامير) في الجسم مدى الحياة ولا يتم إزالتها. يتم التفكير في إزالتها فقط في حالات نادرة جداً، مثل حدوث التهاب بكتيري، أو إذا كانت المسامير تسبب ألماً مزمناً وتهيجاً للأنسجة المحيطة بعد التئام الكسر تماماً وفي المرضى الأصغر سناً.
هل يوجد بديل لجراحة كسر الورك
بالنسبة لكسور بين مدوري الفخذ، الجراحة هي العلاج الأساسي والوحيد الفعال. العلاج التحفظي (بدون جراحة) يقتصر فقط على المرضى الذين يعانون من حالات طبية حرجة جداً تمنع تخديرهم، ونتائجه غالباً ما تكون سيئة وتصاحبها مضاعفات خطيرة بسبب البقاء الطويل في السرير.
النظام الغذائي المناسب لتسريع التئام العظام
ينصح باتباع نظام غذائي غني بالبروتينات لبناء الأنسجة، بالإضافة إلى الأطعمة الغنية بالكالسيوم (مثل الألبان ومشتقاتها) وفيتامين دال. كما يجب الإكثار من شرب السوائل وتناول الألياف لتجنب الإمساك الذي قد ينتج عن قلة الحركة واستخدام مسكنات الألم.
متى يمكن صعود ونزول الدرج
يمكن البدء في التدريب على صعود الدرج بمساعدة أخصائي العلاج الطبيعي قبل الخروج من المستشفى. القاعدة العامة هي "الصعود بالساق السليمة أولاً، والنزول بالساق المصابة أولاً" مع الاعتماد على العكازات أو الدرابزين.
متى يسمح بالقيادة بعد العملية
يُمنع القيادة تماماً طالما أن المريض يتناول مسكنات ألم قوية (أفيونية). بشكل عام، يمكن العودة للقيادة بعد حوالي 6 إلى 8 أسابيع، وذلك عندما يستعيد المريض قوة الساق الكافية للضغط على الدواسات بسرعة وبدون ألم، وبعد موافقة الطبيب المعالج.
أهمية العلاج الطبيعي بعد الكسر
العلاج الطبيعي ليس خياراً ترفيهياً بل هو جزء أساسي من العلاج. يساعد العلاج الطبيعي في استعادة المدى الحركي للمفصل، وتقوية العضلات التي ضعفت بسبب الإصابة، وتدريب المريض على المشي والتوازن لمنع تكرار السقوط في المستقبل.
العلاقة بين كسر الورك وهشاشة العظام
كسور بين مدوري الفخذ لدى كبار السن هي في المقام الأول كسور ناتجة عن هشاشة العظام. حدوث هذا الكسر يعني أن المريض يعاني من هشاشة متقدمة ويجب البدء فوراً في خطة علاجية شاملة للهشاشة لمنع حدوث كسر في الورك الآخر، والذي تصل نسبة حدوثه إلى مستويات عالية إذا لم يتم علاج السبب الأساسي.
محتويات الفصل
- مقدمة عن كسور بين مدوري الفخذ
- التشريح المبسط لمنطقة الورك والفخذ
- الأسباب وعوامل الخطر
- الأعراض والعلامات التحذيرية
- التشخيص والفحوصات الطبية
- التصنيف الطبي لكسور بين مدوري الفخذ
- خيارات العلاج المتاحة
- التحضير للجراحة وخطوات العملية
- المضاعفات المحتملة وكيفية التعامل معها
- التعافي وإعادة التأهيل بعد الجراحة
- الأسئلة الشائعة
- هل يمكن المشي بعد عملية كسر الورك مباشرة
- مدة الشفاء المتوقعة
- وضعية النوم الصحيحة بعد الجراحة
- هل يجب إزالة المسامير بعد التئام الكسر
- هل يوجد بديل لجراحة كسر الورك
- النظام الغذائي المناسب لتسريع التئام العظام
- متى يمكن صعود ونزول الدرج
- متى يسمح بالقيادة بعد العملية
- أهمية العلاج الطبيعي بعد الكسر
- العلاقة بين كسر الورك وهشاشة العظام
العودة للدليل الرئيسي