كسور العضد: افهم النوع من الكسور لتحقيق شفاء تام!
الخلاصة الطبية
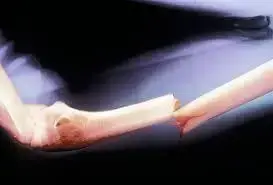
اكتشف أحدث التوصيات الطبية الخاصة بموضوع كسور العضد: افهم النوع من الكسور لتحقيق شفاء تام!، اكتشف: كسور العضد.. دليلك الشامل للشفاء! كسر عظم العضد هو إصابة شائعة لعظم الذراع العلوي، يمتد من الكتف إلى المرفق، ويحدث غالبًا إثر سقوط أو صدمة مباشرة. يعتمد علاجه على موقعه وشدته، وقد يتطلب جبيرة أو جراحة. فهم أنواعه المتعددة، بدءًا من المستعرض والمائل وصولاً للكسر المجزأ أو فوق اللقيمة، والتشخيص الدقيق، أمران حاسمان لتعافٍ ناجح وآمن.
كسور عظم العضد: دليل شامل لفهم الإصابة والتعافي التام
كسور عظم العضد هي إصابات شائعة تؤثر على الذراع العلوي، وتمثل تحديًا كبيرًا للمرضى والأطباء على حد سواء. يمتد عظم العضد، وهو أطول عظم في الذراع، من مفصل الكتف المعقد وصولًا إلى مفصل المرفق، ويلعب دورًا حيويًا في جميع حركات الذراع واليد. نظرًا لموقعه المركزي وأهميته الوظيفية، يمكن أن تؤدي كسوره إلى قيود كبيرة في الحركة وآلام شديدة إذا لم يتم تشخيصها وعلاجها بشكل صحيح.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب كسور عظم العضد، بدءًا من فهم التشريح الدقيق للذراع، مرورًا بالأسباب المحتملة والأعراض المميزة، وصولًا إلى خيارات التشخيص والعلاج المتقدمة. سنسلط الضوء على أحدث التقنيات الجراحية وغير الجراحية، ونسلط الضوء على أهمية التأهيل الشامل لضمان عودة المريض إلى حياته الطبيعية بكامل وظائفه.
يهدف هذا الدليل إلى تزويد المرضى وعائلاتهم بالمعلومات الموثوقة والمفصلة التي يحتاجونها لاتخاذ قرارات مستنيرة بشأن رعايتهم الصحية. من المهم أن نؤكد أن التشخيص الدقيق والعلاج الفعال هما حجر الزاوية في التعافي الناجح من كسور العضد ، وهنا تتجلى خبرة وكفاءة المتخصصين في جراحة العظام. في هذا السياق، يعتبر الأستاذ الدكتور محمد هطيف ، الأستاذ في جامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري والمفاصل في اليمن، مرجعًا لا غنى عنه، بخبرته التي تتجاوز العشرين عامًا واستخدامه لأحدث التقنيات مثل الجراحة المجهرية والمناظير ثلاثية الأبعاد وجراحة تبديل المفاصل، مع التزامه الراسخ بالنزاهة الطبية.
التشريح الدقيق لعظم العضد والذراع
لفهم كسور عظم العضد بشكل كامل، من الضروري أن يكون لدينا فهم واضح لتشريح الذراع العلوي. عظم العضد هو العظم الوحيد في الذراع العلوي، ويمتد من الكتف إلى المرفق. يمكن تقسيم هذا العظم الطويل إلى ثلاثة أقسام رئيسية، لكل منها خصائصه التشريحية وأهميته السريرية في سياق الكسور:
1. العضد الداني (العلوي)
هذا الجزء هو الأقرب إلى الكتف ويشمل رأس العضد الذي يتفصل مع التجويف الحقاني للكتف (Glenoid Cavity) لتشكيل مفصل الكتف. يُعد مفصل الكتف أحد أكثر المفاصل حركة في الجسم. يشمل العضد الداني أيضًا الحدبة الكبرى والحدبة الصغرى، والرقبة التشريحية والرقبة الجراحية.
*
الرقبة الجراحية:
هي المنطقة الواقعة أسفل الحدبتين مباشرة، وتُعتبر الموقع الأكثر شيوعًا لكسور العضد الداني نظرًا لكونها أضعف جزء تشريحيًا، خاصة لدى كبار السن المصابين بهشاشة العظام.
*
الأهمية السريرية:
تتأثر هذه المنطقة غالبًا بالسقوط على الذراع الممدودة، وتكون الكسور هنا معقدة بسبب قربها من مفصل الكتف والأعصاب والأوعية الدموية الهامة، مثل العصب الإبطي الذي يمر بالقرب من الرقبة الجراحية.
2. جسم العضد (العمود)
يمثل هذا الجزء الشريحة الطويلة والأسطوانية بين العضد الداني والعضد البعيد. يتميز جسم العضد بوجود الثلم الحلزوني (Spiral Groove) على سطحه الخلفي، والذي يمر فيه العصب الكعبري (Radial Nerve) والشريان العضدي العميق.
*
الأهمية السريرية:
كسور جسم العضد يمكن أن تؤدي إلى إصابة العصب الكعبري، مما ينتج عنه تدلي المعصم (Wrist Drop) وصعوبة في بسط الأصابع. هذه الكسور غالبًا ما تنتج عن صدمات مباشرة أو حوادث السيارات.
3. العضد البعيد (السفلي)
هذا الجزء هو الأقرب إلى المرفق ويتفصل مع عظمي الزند والكعبرة لتشكيل مفصل المرفق. يشمل العضد البعيد اللقمتين الإنسية والوحشية (Medial and Lateral Epicondyles)، والبكرة (Trochlea) والرأس (Capitellum).
*
الأهمية السريرية:
كسور العضد البعيد، خاصة الكسور فوق اللقمتين (Supracondylar Fractures)، شائعة جدًا عند الأطفال ويمكن أن تكون خطيرة بسبب خطر إصابة الأعصاب والأوعية الدموية في المنطقة، مثل الشريان العضدي والعصب المتوسط، مما قد يؤدي إلى متلازمة فولكمان الانكماشية (Volkmann's Ischemic Contracture) إذا لم تُعالج بشكل عاجل.
الأوعية الدموية والأعصاب المحيطة
يمر عبر الذراع شبكة معقدة من الأعصاب والأوعية الدموية الحيوية. أي كسر في عظم العضد قد يعرض هذه الهياكل للخطر، مما قد يؤدي إلى فقدان الإحساس أو ضعف الحركة أو حتى نقص التروية الدموية للذراع واليد. لذا، فإن التقييم العصبي الوعائي الدقيق هو جزء أساسي من تشخيص وعلاج كسور العضد.
أسباب وعوامل خطر كسور عظم العضد
كسور عظم العضد قد تحدث نتيجة لمجموعة متنوعة من الأسباب والعوامل، وتختلف هذه الأسباب باختلاف الفئة العمرية ونمط الحياة. فهم هذه العوامل يساعد في الوقاية والتشخيص الأولي:
أسباب رئيسية:
-
السقوط المباشر أو غير المباشر:
- السقوط على ذراع ممدودة: هذا هو السبب الأكثر شيوعًا لكسور العضد الداني، خاصة لدى كبار السن المصابين بهشاشة العظام. حيث تنتقل قوة الصدمة من اليد أو المرفق إلى الكتف.
- السقوط المباشر على الكتف أو الذراع: يمكن أن يؤدي إلى كسر في أي جزء من العضد حسب زاوية وقوة السقوط.
-
الصدمات المباشرة:
- حوادث السيارات: تعتبر الصدمات الناتجة عن حوادث المركبات من الأسباب الشائعة لكسور جسم العضد، حيث يتعرض الذراع لقوة ضغط أو التواء هائلة.
- الإصابات الرياضية: الرياضات التي تتضمن الاحتكاك الجسدي أو السقوط مثل كرة القدم، الرجبي، التزلج، وركوب الدراجات يمكن أن تسبب كسورًا.
-
الرضوح عالية الطاقة:
- الحوادث الصناعية أو حوادث البناء: السقوط من ارتفاعات عالية أو التعرض لآلات ثقيلة يمكن أن يسبب كسورًا مفتتة ومعقدة.
- طلقات نارية أو إصابات اختراقية: تسبب كسورًا مفتوحة مع تلف كبير للأنسجة.
-
الكسور المرضية (Pathological Fractures):
-
تحدث هذه الكسور نتيجة ضعف العظم بسبب أمراض كامنة مثل:
- هشاشة العظام (Osteoporosis): تجعل العظام أكثر هشاشة وعرضة للكسر حتى مع صدمة خفيفة. هذا هو عامل خطر كبير لكسور العضد الداني لدى كبار السن.
- أورام العظام (Bone Tumors): سواء كانت حميدة أو خبيثة، يمكن أن تضعف بنية العظم.
- الالتهابات المزمنة (Chronic Infections): مثل التهاب العظم والنقي (Osteomyelitis).
- أمراض الغدد الصماء (Endocrine Disorders): التي تؤثر على كثافة العظام.
-
تحدث هذه الكسور نتيجة ضعف العظم بسبب أمراض كامنة مثل:
-
الإجهاد المتكرر (Stress Fractures):
- أقل شيوعًا في العضد، ولكن يمكن أن تحدث لدى الرياضيين أو الأشخاص الذين يقومون بحركات متكررة وشديدة تضع ضغطًا مستمرًا على العظم.
عوامل الخطر:
- العمر: كبار السن (فوق 65 عامًا) هم الأكثر عرضة لكسور العضد الداني بسبب هشاشة العظام وضعف التوازن. الأطفال الصغار معرضون لكسور العضد البعيد.
- الجنس: النساء بعد سن اليأس أكثر عرضة لهشاشة العظام وبالتالي لكسور العضد.
- هشاشة العظام: السبب الأكبر لضعف العظام وزيادة خطر الكسر.
- بعض الأدوية: مثل الكورتيكوستيرويدات طويلة الأمد، والتي يمكن أن تقلل من كثافة العظام.
- التغذية غير السليمة: نقص الكالسيوم وفيتامين د يضعف العظام.
- قلة النشاط البدني: يؤدي إلى ضعف العضلات وقلة كثافة العظام.
- أمراض مزمنة: مثل السكري، أمراض الكلى، وأمراض الغدة الدرقية.
الأعراض والعلامات المميزة لكسور عظم العضد
تختلف أعراض كسور عظم العضد بناءً على موقع الكسر وشدته، ولكن هناك مجموعة من الأعراض الشائعة التي يجب الانتباه إليها. التشخيص المبكر للأعراض يساعد في الحصول على العناية الطبية اللازمة بسرعة:
الأعراض الشائعة:
- الألم الشديد والمفاجئ: يزداد الألم عند محاولة تحريك الذراع أو الكتف، وقد يكون مستمرًا حتى في حالة الراحة.
- التورم والكدمات: تظهر هذه العلامات حول موقع الكسر نتيجة لتجمع الدم والسوائل.
- التشوه الواضح: قد يلاحظ المريض تشوهًا في شكل الذراع، مثل انحراف غير طبيعي أو قصر في الذراع المصابة.
- صعوبة أو عدم القدرة على تحريك الذراع: أي محاولة لتحريك الذراع قد تسبب ألمًا شديدًا.
- طقطقة أو احتكاك (Crepitus): قد يسمع المريض أو يشعر بصوت طقطقة عند محاولة تحريك الذراع، وذلك نتيجة احتكاك أطراف العظم المكسور ببعضها البعض.
- خدر أو وخز (Numbness or Tingling): يشير إلى احتمال إصابة عصب قريب من موقع الكسر. على سبيل المثال، إصابة العصب الكعبري في كسور جسم العضد قد تسبب خدرًا أو تدليًا في الرسغ (Wrist Drop).
- برودة أو شحوب في اليد أو الأصابع: يدل على احتمال إصابة الأوعية الدموية وضعف الدورة الدموية، وهي حالة طارئة تتطلب تدخلاً فوريًا.
- الضعف العضلي: قد يكون هناك ضعف عام في عضلات الذراع المتأثرة.
أعراض خاصة بموقع الكسر:
- كسور العضد الداني (الكتف): ألم شديد في الكتف، تورم في المنطقة العلوية من الذراع، صعوبة بالغة في رفع الذراع أو تحريك الكتف. قد يكون هناك كدمات تمتد إلى الصدر.
- كسور جسم العضد: ألم في منتصف الذراع، تشوه واضح، وقد يلاحظ المريض تدلي الرسغ إذا أصيب العصب الكعبري.
- كسور العضد البعيد (المرفق): ألم وتورم حول المرفق، صعوبة في ثني أو بسط المرفق، وقد تكون هناك كدمات تمتد إلى الساعد. في الأطفال، قد يكون التشوه أقل وضوحًا ولكن الألم والامتناع عن استخدام الذراع هو العلامة الرئيسية.
أنواع كسور عظم العضد: تصنيف دقيق لفهم الإصابة
فهم الأنواع المختلفة لكسور عظم العضد أمر بالغ الأهمية لتحديد أفضل خطة علاجية. يمكن تصنيف هذه الكسور بناءً على عدة عوامل، بما في ذلك موقع الكسر، وشكله، ومدى تفتته، وما إذا كان مفتوحًا أم مغلقًا.
1. تصنيف الكسور حسب موقعها:
يُعد هذا التصنيف الأكثر شيوعًا ويفيد في توجيه العلاج:
-
كسور العضد الداني (Proximal Humerus Fractures):
- تحدث في الجزء العلوي من العظم، بالقرب من مفصل الكتف.
- شائعة جدًا، خاصة لدى كبار السن المصابين بهشاشة العظام.
- يمكن أن تتضمن رأس العضد، الحدبات (الكبرى والصغرى)، والرقبة الجراحية أو التشريحية.
- غالبًا ما تصنف حسب نظام Neer إلى جزأين، ثلاثة أجزاء، أو أربعة أجزاء، اعتمادًا على عدد الأجزاء المنفصلة. كلما زاد عدد الأجزاء، زادت صعوبة العلاج وخطورة المضاعفات.
-
كسور جسم العضد (Humeral Shaft Fractures):
- تحدث في منتصف العظم، بين الكتف والمرفق.
- غالبًا ما تنتج عن صدمات مباشرة قوية أو حوادث عالية الطاقة.
- تتميز بخطر إصابة العصب الكعبري، الذي يلتف حول جسم العضد في الثلم الحلزوني.
-
كسور العضد البعيد (Distal Humerus Fractures):
- تحدث بالقرب من مفصل المرفق.
- أكثر شيوعًا عند الأطفال (كسور فوق اللقمتين - Supracondylar Fractures) وعند البالغين (كسور اللقمتين - Condylar/Intercondylar Fractures).
- تُعد من الكسور المعقدة نظرًا لقربها من الأعصاب والأوعية الدموية الهامة، وقدرتها على التأثير على وظيفة مفصل المرفق.
2. تصنيف الكسور حسب شكل الكسر (نمط الكسر):
يشير إلى الطريقة التي ينكسر بها العظم:
- الكسر المستعرض (Transverse Fracture): ينكسر العظم بشكل مستقيم عبر محوره.
- الكسر المائل (Oblique Fracture): ينكسر العظم بزاوية مائلة عبر محوره.
- الكسر الحلزوني (Spiral Fracture): يحدث عندما يدور العظم، مما يؤدي إلى خط كسر حلزوني الشكل. غالبًا ما يرتبط بقوى الالتواء.
- الكسر المجزأ (Segmental Fracture): ينقسم العظم إلى ثلاثة أجزاء أو أكثر، مع وجود قطعة منفصلة بين الجزأين الرئيسيين.
- الكسر المفتت (Comminuted Fracture): ينقسم العظم إلى العديد من الشظايا الصغيرة. غالبًا ما ينتج عن صدمة شديدة ويكون علاجه أكثر تعقيدًا.
- الكسر المنغرز (Impacted Fracture): يحدث عندما يتم دفع أحد طرفي العظم المكسور إلى الطرف الآخر، مما يجعله أكثر استقرارًا نسبيًا.
- الكسر القلعي (Avulsion Fracture): ينفصل جزء صغير من العظم بسبب قوة شد وتر أو رباط ملتصق به.
- الكسر الغضروفي (Greenstick Fracture): يحدث في الأطفال، حيث ينكسر جانب واحد من العظم بينما ينحني الجانب الآخر، يشبه كسر الغصن الأخضر.
- الكسر فوق اللقمتين (Supracondylar Fracture): كسر عرضي فوق اللقمتين، شائع في الأطفال، وله خطر كبير على الأعصاب والأوعية الدموية.
- الكسر داخل المفصل (Intra-articular Fracture): يمتد خط الكسر إلى داخل سطح المفصل، مما يزيد من خطر التهاب المفاصل بعد الصدمة.
3. تصنيف الكسور حسب سلامة الجلد:
- الكسر المغلق (Closed Fracture): لا يوجد اختراق للجلد، ويبقى العظم المكسور داخل الجسم.
- الكسر المفتوح (Open Fracture): يخترق العظم المكسور الجلد أو يكون هناك جرح عميق يؤدي إلى موقع الكسر. هذه الكسور تُعد حالات طارئة تتطلب جراحة فورية بسبب خطر العدوى والمضاعفات الأخرى.
4. تصنيف الكسور حسب الإزاحة:
- الكسر غير المنزاح (Non-displaced Fracture): تبقى أجزاء العظم المكسور في محاذاتها الطبيعية أو بحد أدنى من الإزاحة.
- الكسر المنزاح (Displaced Fracture): تتحرك أجزاء العظم المكسور عن محاذاتها الطبيعية، مما يتطلب غالبًا التدخل لإعادة العظام إلى مكانها الصحيح.
يُعد التشخيص الدقيق هو الخطوة الأولى نحو التعافي الناجح ، ولهذا السبب، يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة وأحدث تقنيات التصوير لتحديد نوع الكسر بدقة ووضع خطة علاجية مخصصة لكل مريض.
تشخيص كسور عظم العضد
يعتمد التشخيص الدقيق لكسور عظم العضد على مزيج من التقييم السريري الشامل واستخدام تقنيات التصوير المتقدمة. يهدف التشخيص إلى تحديد موقع الكسر ونوعه وشدته، بالإضافة إلى تقييم أي إصابات مصاحبة للأوعية الدموية أو الأعصاب.
1. الفحص السريري:
يبدأ التشخيص بفحص سريري دقيق يقوم به الطبيب، والذي يشمل:
*
الاستفسار عن التاريخ المرضي:
سؤال المريض عن كيفية حدوث الإصابة (آلية الصدمة)، والأعراض التي يعاني منها، والتاريخ الطبي السابق، والأدوية التي يتناولها.
*
تقييم الألم والتورم والكدمات:
تحديد موقع الألم وشدته، وملاحظة أي علامات واضحة للتورم أو الكدمات أو التشوه.
*
تقييم وظيفة الذراع:
محاولة تقييم مدى حركة مفصلي الكتف والمرفق، مع الحذر لتجنب تفاقم الألم أو الكسر.
*
التقييم العصبي الوعائي:
هذا هو الجزء الأكثر أهمية في الفحص السريري.
*
التقييم العصبي:
فحص الإحساس والحركة في اليد والأصابع لتقييم سلامة الأعصاب المحيطة (العصب الكعبري، الزندي، المتوسط، الإبطي). أي ضعف أو خدر يستدعي اهتمامًا فوريًا.
*
التقييم الوعائي:
فحص النبض في الرسغ والمرفق، وتقييم لون وحرارة اليد والأصابع للتأكد من كفاية تدفق الدم. البرودة أو الشحوب هي علامات إنذار.
2. التصوير الطبي:
بمجرد الاشتباه في كسر العضد، يتم استخدام تقنيات التصوير لتأكيد التشخيص وتحديد خصائص الكسر:
-
الأشعة السينية (X-rays):
- هي أول وأهم أداة تشخيصية.
- تؤخذ عادةً من عدة زوايا (أمامية-خلفية، جانبية) لتوفير رؤية ثلاثية الأبعاد للكسر.
- تساعد في تحديد موقع الكسر ونوعه ومدى إزاحته.
-
التصوير المقطعي المحوسب (CT Scan):
- يستخدم عندما تكون الأشعة السينية غير كافية لتقييم الكسر بشكل كامل، خاصة في الكسور المعقدة أو المفتتة، أو عندما يكون الكسر قريبًا من المفصل (مثل كسور العضد الداني أو البعيد).
- يوفر صورًا ثلاثية الأبعاد تفصيلية للعظم، مما يساعد الجراح على التخطيط للعملية الجراحية بدقة.
-
التصوير بالرنين المغناطيسي (MRI):
- أقل شيوعًا لكسور العضد الحادة، ولكنه مفيد في تقييم إصابات الأنسجة الرخوة المصاحبة مثل تمزقات الأربطة، الأوتار، أو إصابات الغضاريف التي قد لا تظهر في الأشعة السينية أو الأشعة المقطعية.
- يمكن استخدامه أيضًا لتقييم الأورام التي قد تكون سببًا في الكسور المرضية.
-
الموجات فوق الصوتية (Ultrasound):
- في بعض الحالات، يمكن استخدامها لتقييم الأوعية الدموية أو لتحديد وجود تجمعات دموية.
يُعرف الأستاذ الدكتور محمد هطيف بخبرته الواسعة في قراءة وتحليل هذه الفحوصات بدقة متناهية، مستخدمًا أحدث تقنيات التصوير لتشخيص كسور العضد المعقدة وتقديم أفضل خطة علاجية لمرضاه.
خيارات العلاج لكسور عظم العضد: من التحفظي إلى الجراحي المتقدم
يعتمد اختيار طريقة العلاج لكسور عظم العضد على عدة عوامل، منها موقع الكسر ونوعه وشدته، وعمر المريض وحالته الصحية العامة، ومدى نشاطه. هناك خياران رئيسيان: العلاج التحفظي (غير الجراحي) والعلاج الجراحي.
1. العلاج التحفظي (غير الجراحي):
يُعد الخيار الأول للعديد من كسور العضد، خاصة تلك غير المنزاحة أو ذات الإزاحة البسيطة والمستقرة. الهدف هو تثبيت الكسر للسماح للعظم بالالتئام بشكل طبيعي.
-
دعامات وأحزمة الذراع (Slings and Braces):
- حمالة الذراع (Arm Sling): تستخدم لدعم الذراع وتثبيتها وتقليل الحركة، خاصة في كسور العضد الداني غير المنزاحة.
- الجبائر الوظيفية (Functional Braces): مثل جبيرة كوتابيشن (Coaptation Splint) أو جبيرة سارمينتو (Sarmiento Brace) التي تُستخدم لكسور جسم العضد. هذه الجبائر تسمح ببعض الحركة للمفاصل المجاورة (الكتف والمرفق) مع توفير الضغط الخارجي اللازم لتثبيت الكسر وتشجيع الالتئام.
- الجبائر الجصية أو الفيبرجلاس (Casts): تُستخدم أحيانًا في حالات معينة، خاصة في كسور العضد البعيد لدى الأطفال.
-
إدارة الألم:
- مضادات الالتهاب غير الستيرويدية (NSAIDs) ومسكنات الألم التي لا تستلزم وصفة طبية، أو مسكنات أقوى في الأيام الأولى بعد الإصابة.
- تطبيق الثلج لتقليل التورم والألم.
- العلاج الطبيعي: يبدأ بعد فترة التثبيت المبدئية لاستعادة نطاق الحركة والقوة.
جدول مقارنة بين العلاج التحفظي والجراحي لكسور عظم العضد
| الميزة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| الاستطبابات | كسور غير منزاحة أو بحد أدنى من الإزاحة، كسور مستقرة، مرضى لا يصلحون للجراحة. | كسور منزاحة، مفتوحة، معقدة، مترافقة مع إصابة عصبية/وعائية، فشل العلاج التحفظي، كسور مرضية. |
| المزايا | تجنب مخاطر الجراحة (التخدير، العدوى)، فترة تعافٍ أولية أقصر. | استعادة دقيقة للتشريح، تثبيت قوي يسمح بحركة مبكرة، نتائج وظيفية أفضل في الحالات المعقدة. |
| العيوب | خطر سوء الالتئام أو عدم الالتئام، جمود المفاصل، فترة تثبيت طويلة، قد لا يكون مناسبًا لجميع الكسور. | مخاطر الجراحة (عدوى، نزيف، إصابة عصبية/وعائية)، ألم بعد الجراحة، تكلفة أعلى، حاجة لإعادة تأهيل مكثف. |
| فترة التعافي | قد تكون أطول للحصول على الالتئام الكامل، مع قيود على الحركة. | أقصر في بعض الحالات مع القدرة على الحركة المبكرة، لكن التعافي الكامل يتطلب تأهيلًا. |
| الألم | قد يستمر لفترة أطول بسبب عدم استقرار الكسر في البداية. | يُخفف بشكل فعال بعد الجراحة، لكن ألم موقع الجراحة قد يكون موجودًا. |
| التدخل الطبي | متابعة دورية بالأشعة السينية. | جراحة، متابعة ما بعد الجراحة، إزالة الغرسات (أحيانًا). |
2. العلاج الجراحي:
يُصبح التدخل الجراحي ضروريًا في حالات معينة لا يمكن فيها للعلاج التحفظي تحقيق النتائج المرجوة أو عندما تكون هناك مضاعفات محتملة.
استطبابات الجراحة:
*
الكسور المنزاحة بشكل كبير (Significantly Displaced Fractures):
التي لا يمكن تقويمها بشكل غير جراحي.
*
الكسور المفتوحة (Open Fractures):
حيث يوجد خطر كبير للعدوى وتلف الأنسجة.
*
الكسور التي تتضمن إصابة عصبية أو وعائية (Neurovascular Compromise):
تتطلب تدخلاً عاجلاً لإصلاح الضرر.
*
الكسور المتفتتة أو داخل المفصل (Comminuted or Intra-articular Fractures):
والتي تؤثر على استقرار المفصل ووظيفته.
*
عدم الالتئام (Nonunion) أو سوء الالتئام (Malunion):
إذا لم يلتئم الكسر بشكل صحيح بعد فترة من العلاج التحفظي.
*
الكسور المرضية (Pathological Fractures):
الناجمة عن الأورام أو الأمراض التي تضعف العظم.
أنواع الجراحات الشائعة:
-
التثبيت الداخلي المفتوح بالصفائح والمسامير (Open Reduction and Internal Fixation - ORIF):
- يتم إجراء شق جراحي لتعريض موقع الكسر.
- يُعاد تجميع أجزاء العظم المكسور (تقويم مفتوح) وتثبيتها في مكانها باستخدام صفائح معدنية ومسامير.
- شائع لكسور جسم العضد والعضد البعيد المعقدة، وفي بعض كسور العضد الداني.
- الأستاذ الدكتور محمد هطيف يتميز بخبرته الطويلة في هذه الإجراءات، مستخدمًا أحدث أنواع الصفائح والمسامير لضمان أفضل النتائج.
-
التثبيت بالمسامير النخاعية (Intramedullary Nailing - IM Nailing):
- يتم إدخال قضيب معدني طويل في قناة نخاع العظم (داخل العظم).
- يُستخدم بشكل شائع لكسور جسم العضد، خاصة تلك المستقرة.
- يسمح بتثبيت قوي ودعم للعظم، مع تقليل الحاجة إلى تثبيت خارجي كبير.
-
استبدال المفصل (Arthroplasty):
- استبدال جزئي (Hemiarthroplasty): يتم استبدال رأس العضد فقط، ويُستخدم في كسور العضد الداني المعقدة جدًا التي لا يمكن إصلاحها، خاصة لدى كبار السن.
- استبدال كلي للمفصل (Total Shoulder Arthroplasty): في حالات كسور العضد الداني الأكثر تعقيدًا التي تؤثر على كل من رأس العضد والتجويف الحقاني.
- تبديل مفصل الكتف العكسي (Reverse Shoulder Arthroplasty): خيار شائع لكسور العضد الداني المعقدة لدى كبار السن المصحوبة بتمزق وتر الكفة المدورة.
- يعتبر الأستاذ الدكتور محمد هطيف رائدًا في جراحات تبديل المفاصل باليمن، ويستخدم أحدث تقنيات Arthroplasty لتحقيق أفضل النتائج الوظيفية لمرضاه.
-
التثبيت الخارجي (External Fixation):
- يتم استخدام دبابيس تُدخل في العظم من الخارج وتُثبت بإطار خارجي.
- يُستخدم عادةً في كسور العضد المفتوحة الشديدة أو عندما يكون هناك تلف كبير في الأنسجة الرخوة، أو في حالات الإصابات المتعددة لتثبيت مؤقت.
يعتمد اختيار الإجراء الجراحي الأمثل على التقييم الشامل الذي يجريه جراح العظام. الأستاذ الدكتور محمد هطيف معروف بتقييمه الدقيق لكل حالة على حدة، ويختار الإجراء الذي يضمن أفضل فرصة للتعافي التام، مستندًا إلى خبرته التي تتجاوز العشرين عامًا والتزامه بتقديم أحدث العلاجات.
الإجراء الجراحي: نظرة خطوة بخطوة (التثبيت الداخلي المفتوح بالصفائح والمسامير)
لتقديم فهم أعمق للتدخل الجراحي، سنستعرض هنا خطوات إجراء شائع وهو التثبيت الداخلي المفتوح بالصفائح والمسامير (ORIF) لكسر في جسم العضد، وهو إجراء يتقنه الأستاذ الدكتور محمد هطيف بخبرة عالية.
1. ما قبل الجراحة:
- التقييم الشامل: يقوم الأستاذ الدكتور محمد هطيف بتقييم حالة المريض الصحية العامة، وإجراء فحوصات الدم، وتخطيط القلب، وفحوصات التخدير.
- التصوير المتقدم: تُجرى أشعة سينية متطورة، وأحيانًا تصوير مقطعي (CT) ثلاثي الأبعاد، لتحديد خصائص الكسر بدقة والتخطيط للإجراء الجراحي بشكل تفصيلي.
- المناقشة مع المريض: يشرح الدكتور هطيف للمريض الإجراء المتوقع، والمخاطر المحتملة، وفوائد الجراحة، وما يمكن توقعه خلال فترة التعافي، مع التأكيد على النزاهة الطبية في كل خطوة.
- الصيام والتحضير: يُطلب من المريض الصيام لعدة ساعات قبل الجراحة، وقد يُعطى مضادات حيوية وقائية.
2. أثناء الجراحة:
- التخدير: يُوضع المريض تحت تخدير عام.
- التحضير الجراحي: يتم تنظيف منطقة الجراحة جيدًا وتغطيتها بمواد معقمة لتقليل خطر العدوى.
-
الشق الجراحي:
يقوم الجراح بعمل شق في الجلد والأنسجة الرخوة للوصول إلى العظم المكسور. يتم تحديد موقع الشق وحجمه بناءً على موقع الكسر وخصائصه.
- ملاحظة: في بعض الحالات، قد تُستخدم تقنيات طفيفة التوغل (Minimally Invasive) لتقليل حجم الشق وتلف الأنسجة.
- تقويم الكسر (Reduction): يقوم الجراح بإعادة قطع العظم المكسور إلى وضعها التشريحي الصحيح (محاذاتها). قد يتطلب ذلك استخدام أدوات خاصة للتحكم في العظام.
-
التثبيت الداخلي (Internal Fixation):
- بمجرد تقويم الكسر، تُستخدم صفائح معدنية (غالبًا من التيتانيوم) ومسامير لتثبيت أجزاء العظم معًا بقوة. تُصمم هذه الصفائح لتوفير استقرار قوي بما يكفي للسماح بالالتئام الطبيعي للعظم.
- يتم اختيار حجم ونوع الصفائح والمسامير بعناية فائقة من قبل الأستاذ الدكتور محمد هطيف ليتناسب مع نوع الكسر وقوة العظم، مع الاستفادة من خبرته الطويلة في هذه التقنيات.
- قد تستخدم تقنيات متقدمة مثل المسامير المقفلة (Locking Screws) لزيادة الاستقرار، خاصة في العظام الضعيفة أو الكسور المفتتة.
- فحص الأعصاب والأوعية الدموية: بعد التثبيت، يتأكد الجراح من عدم وجود أي ضغط أو إصابة للأعصاب أو الأوعية الدموية المحيطة.
- إغلاق الجرح: بعد التأكد من استقرار الكسر، يتم إغلاق الشق الجراحي طبقة بعد طبقة باستخدام الغرز الجراحية.
- وضع الضمادات: تُوضع ضمادات معقمة على الجرح، وقد تُوضع جبيرة خفيفة لدعم إضافي في البداية.
3. ما بعد الجراحة مباشرة:
- غرفة الإفاقة: يُنقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة لعلاماته الحيوية والتحكم في الألم.
- إدارة الألم: تُعطى الأدوية المسكنة للألم حسب الحاجة.
- المضادات الحيوية: قد تستمر المضادات الحيوية الوقائية لعدة أيام لتقليل خطر العدوى.
- التقييم العصبي الوعائي: يُجرى فحص دوري للأعصاب والأوعية الدموية في الذراع المصابة للتأكد من عدم وجود مضاعفات.
- التوجيهات الأولية: يُقدم الأستاذ الدكتور محمد هطيف وفريقه توجيهات أولية حول العناية بالجرح، وكيفية التعامل مع الذراع، ومواعيد المتابعة.
تُعد هذه الخطوات نموذجًا لإجراء ORIF، ولكن قد تختلف التفاصيل بناءً على تعقيد الكسر، وخبرة الجراح، والتقنيات المحددة المستخدمة. يضمن الأستاذ الدكتور محمد هطيف ، بصفته جراحًا رائدًا، استخدام أحدث الأدوات والتقنيات، بما في ذلك المناظير رباعية الأبعاد (Arthroscopy 4K) في بعض الحالات المعقدة، لتحقيق أفضل النتائج الجراحية.
دليل شامل لإعادة التأهيل والعلاج الطبيعي بعد كسور عظم العضد
إعادة التأهيل بعد كسر عظم العضد لا تقل أهمية عن العلاج الأولي (سواء كان تحفظيًا أو جراحيًا) لضمان استعادة الوظيفة الكاملة للذراع والكتف والمرفق. يُعد العلاج الطبيعي المكثف والمنظم حجر الزاوية في هذه المرحلة.
أهداف إعادة التأهيل:
- تقليل الألم والتورم.
- استعادة نطاق الحركة الكامل للمفاصل المتأثرة (الكتف، المرفق، الرسغ، اليد).
- تقوية العضلات المحيطة بالذراع والكتف.
- تحسين التنسيق والمرونة.
- العودة التدريجية إلى الأنشطة اليومية والوظيفية.
مراحل إعادة التأهيل:
تنقسم عملية إعادة التأهيل عادةً إلى ثلاث مراحل رئيسية، ويتم التقدم من مرحلة إلى أخرى بناءً على توصيات الطبيب المعالج والمعالج الطبيعي، وحالة التئام العظم.
المرحلة الأولى: مرحلة الحماية المبكرة (0-6 أسابيع تقريبًا)
- التركيز: حماية الكسر للسماح بالالتئام الأولي وتقليل الألم والتورم.
- التثبيت: يتم تثبيت الذراع في حمالة أو جبيرة (حسب نوع العلاج).
-
التمارين:
- تمارين الأصابع والمعصم: تبدأ مبكرًا لمنع التيبس وتحسين الدورة الدموية.
- تمارين البندول (Pendulum Exercises): تبدأ بمجرد سماح الطبيب، حيث يُترك الذراع يتدلى بحرية مع حركات دائرية خفيفة لمفصل الكتف لتقليل التيبس.
- التحكم في الألم والتورم: استخدام الثلج، الضغط، والرفع.
- المتابعة: متابعة الأشعة السينية للتأكد من التئام الكسر بشكل صحيح.
المرحلة الثانية: مرحلة استعادة نطاق الحركة (6-12 أسبوعًا تقريبًا)
- التركيز: استعادة الحركة النشطة والسلبية للمفاصل المتأثرة.
- التخفيف التدريجي للتثبيت: يتم تقليل الاعتماد على الحمالة تدريجيًا.
-
التمارين:
- تمارين نطاق الحركة السلبية (Passive Range of Motion - PROM): يقوم المعالج بتحريك الذراع للمريض.
- تمارين نطاق الحركة النشطة بمساعدة (Assisted Active Range of Motion - AAROM): يستخدم المريض الذراع السليمة لمساعدة الذراع المصابة في الحركة.
- تمارين نطاق الحركة النشطة (Active Range of Motion - AROM): يبدأ المريض بتحريك الذراع بنفسه.
- التمارين الخفيفة لتقوية العضلات: قد تبدأ بتمارين الإيزومترك (Isometrics) لشد العضلات دون تحريك المفصل.
- التركيز على الكتف والمرفق: تمارين محددة لزيادة مرونة هذه المفاصل.
المرحلة الثالثة: مرحلة التقوية والعودة إلى الوظيفة (12 أسبوعًا فصاعدًا)
- التركيز: استعادة القوة الكاملة، التحمل، التنسيق، والعودة إلى الأنشطة الوظيفية والرياضية.
-
التمارين:
- تمارين تقوية متقدمة: باستخدام الأوزان الخفيفة، أحزمة المقاومة، وتمارين وزن الجسم.
- تمارين وظيفية: تحاكي حركات الأنشطة اليومية والعمل والرياضة.
- تمارين المرونة والتحمل: للحفاظ على نطاق الحركة وتحسين القدرة على التحمل.
- تمارين التحمل (Proprioception): لتحسين الإحساس بوضع الجسم وحركته.
- العودة التدريجية: يتم العودة إلى الأنشطة الثقيلة أو الرياضات التي تتطلب مجهودًا بدنيًا بشكل تدريجي وتحت إشراف المعالج الطبيعي والطبيب.
جدول مراحل إعادة التأهيل بعد كسر العضد
| المرحلة | الفترة الزمنية (تقريبية) | الأهداف الرئيسية | أمثلة على التمارين والأنشطة |
|---|---|---|---|
| 1. الحماية المبكرة | 0-6 أسابيع | حماية الكسر، تقليل الألم والتورم، الحفاظ على الدورة الدموية. | حمالة ذراع، تمارين البندول الخفيفة (بإذن الطبيب)، تمارين الأصابع والمعصم، تطبيق الثلج. |
| 2. استعادة الحركة | 6-12 أسبوعًا | استعادة نطاق الحركة السلبية والنشطة للمفاصل المتأثرة. | تمارين نطاق الحركة السلبية (بمساعدة)، تمارين نطاق الحركة النشطة بمساعدة، تمارين إيزومترك خفيفة. |
| 3. التقوية والوظيفة | 12 أسبوعًا فصاعدًا | استعادة القوة الكاملة، التحمل، التنسيق، العودة للأنشطة. | تمارين تقوية بالأوزان/المقاومة، تمارين وظيفية، تمارين رياضية نوعية (تدريجيًا)، تمارين الإطالة. |
دور الأستاذ الدكتور محمد هطيف في التأهيل:
لا يقتصر دور الأستاذ الدكتور محمد هطيف على إجراء الجراحة فحسب، بل يمتد ليشمل الإشراف الدقيق على خطة إعادة التأهيل. فهو يحدد التوقيت المناسب لبدء كل مرحلة من مراحل العلاج الطبيعي، ويتأكد من أن المريض يتقدم بشكل سليم، ويقدم التوجيهات اللازمة للمعالج الطبيعي لضمان أفضل النتائج. إن خبرته الطويلة ومعرفته العميقة بتشريح ووظائف الذراع تضمن أن يكون برنامج التأهيل فعالاً وآمنًا ومصممًا خصيصًا لكل حالة.
المضاعفات المحتملة لكسور عظم العضد
على الرغم من التقدم في تقنيات التشخيص والعلاج، إلا أن كسور عظم العضد يمكن أن تترافق مع بعض المضاعفات، والتي قد تكون حادة (مباشرة بعد الإصابة أو الجراحة) أو مزمنة (على المدى الطويل). من المهم التعرف على هذه المضاعفات المحتملة لعلاجها في الوقت المناسب.
1. المضاعفات الحادة:
-
إصابة الأعصاب:
- إصابة العصب الكعبري: شائعة في كسور جسم العضد، وتؤدي إلى "تدلي المعصم" (Wrist Drop) وصعوبة في بسط الأصابع.
- إصابة العصب الإبطي: تحدث في كسور العضد الداني، وتؤثر على القدرة على رفع الذراع جانبيًا (abduction).
- إصابة العصب المتوسط أو الزندي: أكثر شيوعًا في كسور العضد البعيد (المرفق).
-
إصابة الأوعية الدموية:
- تلف الشريان العضدي أو فروعه، مما قد يؤدي إلى نقص تروية الدم للساعد واليد (إقفار). هذه حالة طارئة تتطلب تدخلاً جراحيًا فوريًا.
- النزيف الشديد.
-
الكسور المفتوحة والعدوى:
- عندما يخترق العظم الجلد، يزيد خطر تلوث الجرح بالبكتيريا، مما قد يؤدي إلى التهاب العظم والنقي (Osteomyelitis) وهو التهاب خطير في العظم.
-
متلازمة الحيز (Compartment Syndrome):
- تحدث عندما يتراكم الضغط داخل الحجرات العضلية المغلقة، مما يعيق تدفق الدم إلى العضلات والأعصاب. غالبًا ما تؤثر على الساعد بعد كسور المرفق، وهي حالة طارئة جراحية.
2. المضاعفات المزمنة (طويلة الأمد):
-
عدم الالتئام (Nonunion):
- عدم التحام أجزاء الكسر معًا بشكل كامل بعد فترة زمنية كافية (عادة 6-9 أشهر). قد يتطلب جراحة إضافية (مثل الطعم العظمي والتثبيت).
-
سوء الالتئام (Malunion):
- التئام الكسر في وضعية غير صحيحة، مما يؤدي إلى تشوه في شكل الذراع أو قيود في وظيفة المفصل. قد يتطلب جراحة تصحيحية (Osteotomy).
-
تيبس المفصل (Joint Stiffness):
- خاصة في مفصلي الكتف والمرفق، نتيجة لعدم الحركة الطويلة أو بسبب تشكيل نسيج ندبي. التأهيل والعلاج الطبيعي ضروريان للوقاية منه.
-
التهاب المفصل التالي للرضح (Post-traumatic Arthritis):
- إذا امتد الكسر إلى داخل المفصل (كسر داخل المفصل)، فقد يتلف الغضروف المفصلي، مما يزيد من خطر الإصابة بالتهاب المفاصل المزمن.
-
تضرر الغرسات الجراحية (Hardware Failure):
- كسر أو فك الصفائح والمسامير أو المسامير النخاعية، مما قد يتطلب جراحة لإزالة أو استبدال الغرسات.
-
الألم المزمن:
- قد يستمر الألم لفترة طويلة حتى بعد التئام الكسر، نتيجة لتلف الأنسجة الرخوة أو تلف الأعصاب.
-
ضمور العضلات (Muscle Atrophy):
- نتيجة لعدم استخدام الذراع لفترة طويلة، يمكن أن تضعف العضلات وتضمر، مما يتطلب برنامجًا مكثفًا لتقوية العضلات.
-
التكلس Heterotopic Ossification (HO):
- نمو عظم جديد في الأنسجة الرخوة المحيطة بالمفصل، خاصة حول المرفق، مما قد يحد من نطاق الحركة.
إن خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من 20 عامًا، واستخدامه للتقنيات الحديثة مثل الجراحة المجهرية والمناظير ثلاثية الأبعاد، تساعد بشكل كبير في تقليل مخاطر هذه المضاعفات. كما أن متابعته الدقيقة للمرضى بعد الجراحة تضمن الكشف المبكر عن أي مضاعفات وعلاجها بفعالية.
الوقاية من كسور عظم العضد
الوقاية خير من العلاج. هناك العديد من الخطوات التي يمكن اتخاذها لتقليل خطر الإصابة بكسور عظم العضد، خاصة لدى الفئات الأكثر عرضة للخطر:
1. الوقاية من السقوط:
- تحسين البيئة المنزلية: إزالة السجاد غير الثابت، وإضاءة الممرات بشكل جيد، وتركيب مقابض يد في الحمامات والسلالم.
- ارتداء أحذية مناسبة: توفر دعمًا جيدًا ولا تنزلق.
- الحذر عند المشي على الأسطح الزلقة: مثل الأرضيات الرطبة أو الجليد.
- مراجعة الأدوية: بعض الأدوية تزيد من خطر الدوخة والسقوط (مثل المهدئات، أدوية ضغط الدم). استشر طبيبك لتقييم الحاجة لتعديل الجرعات.
- فحص النظر بانتظام: ضعف البصر يزيد من خطر السقوط.
- برامج تمارين التوازن: مثل التاي تشي واليوجا يمكن أن تحسن التوازن والتنسيق.
2. تعزيز صحة العظام (الوقاية من هشاشة العظام):
- التغذية السليمة: تناول الأطعمة الغنية بالكالسيوم (منتجات الألبان، الخضروات الورقية الخضراء) وفيتامين د (الأسماك الدهنية، الأطعمة المدعمة).
- التعرض لأشعة الشمس: يساعد الجسم على إنتاج فيتامين د.
- المكملات الغذائية: استشر طبيبك حول الحاجة لتناول مكملات الكالسيوم وفيتامين د.
- ممارسة الرياضة بانتظام: تمارين تحمل الوزن (مثل المشي، الجري الخفيف، رفع الأثقال) تساعد في بناء وتقوية العظام.
- الإقلاع عن التدخين: التدخين يضعف العظام ويزيد من خطر الكسور.
- الحد من استهلاك الكحول: الكحول المفرط يقلل من كثافة العظام.
- فحص كثافة العظام (DEXA scan): يُنصح به للأشخاص الأكثر عرضة لهشاشة العظام لتشخيص الحالة مبكرًا وعلاجها.
3. الحماية أثناء الأنشطة الرياضية:
- ارتداء معدات الحماية المناسبة: مثل واقيات الكتف والمرفق في الرياضات التي تتطلب احتكاكًا أو تعرضًا للسقوط (مثل ركوب الدراجات، التزلج).
- الإحماء والتمدد الجيد: قبل ممارسة الرياضة لزيادة مرونة العضلات والمفاصل.
- التدريب على التقنيات الصحيحة: في الرياضات لتقليل خطر الإصابات.
4. الحذر في الأنشطة اليومية:
- تجنب رفع الأشياء الثقيلة بطريقة خاطئة.
- استخدام السلالم بحذر، وتجنب استخدام الكراسي للوصول إلى الأماكن المرتفعة.
إن الوعي بهذه الإجراءات الوقائية، والمتابعة الدورية مع طبيب متخصص مثل الأستاذ الدكتور محمد هطيف ، يمكن أن يقطع شوطًا طويلاً في الحفاظ على صحة عظامك وتقليل خطر كسور العضد.
قصص نجاح المرضى تحت رعاية الأستاذ الدكتور محمد هطيف
في مركز الأستاذ الدكتور محمد هطيف، تتوالى قصص النجاح التي تعكس التزامه بالتميز الطبي والنزاهة، وخبرته الواسعة في علاج كسور العظام المعقدة. هذه القصص ليست مجرد أرقام، بل هي شهادات حية على استعادة المرضى لجودة حياتهم ووظائفهم الطبيعية.
قصة نجاح 1: استعادة وظيفة الكتف الكاملة بعد كسر عضد داني معقد
كان السيد أحمد (68 عامًا)، يعاني من كسر معقد متعدد الأجزاء في العضد الداني الأيمن بعد سقوطه في منزله. كان يعاني من ألم مبرح وعدم قدرة على تحريك كتفه أو ذراعه، مما أثر بشكل كبير على استقلاليته وحياته اليومية. بعد التشخيص الدقيق باستخدام الأشعة المقطعية ثلاثية الأبعاد، أوصى الأستاذ الدكتور محمد هطيف بإجراء عملية تبديل مفصل الكتف العكسي، نظرًا لحدة الكسر وتفتته، وحالة هشاشة العظام التي يعاني منها السيد أحمد.
أجرى الأستاذ الدكتور محمد هطيف العملية بنجاح باهر، مستخدمًا أحدث تقنيات Arthroplasty . بعد الجراحة، خضع السيد أحمد لبرنامج تأهيل مكثف تحت إشراف مباشر من الدكتور هطيف وفريقه. بعد ستة أشهر، استعاد السيد أحمد نطاق حركة ممتازًا في كتفه، وتمكن من العودة إلى ممارسة أنشطته اليومية، بما في ذلك العناية بحديقته المفضلة، دون أي ألم. أشاد السيد أحمد بخبرة الدكتور هطيف والتزامه بتقديم أفضل رعاية، مؤكدًا أن حياته تغيرت للأفضل بفضل هذه الجراحة.
قصة نجاح 2: التعافي من كسر جسم العضد وإصابة العصب الكعبري
تعرض الشاب يوسف (25 عامًا) لكسر حلزوني في جسم العضد الأيسر نتيجة حادث دراجة نارية، مما أدى إلى إصابة في العصب الكعبري وتدلي الرسغ. كانت حالته معقدة وتطلبت تدخلاً جراحيًا عاجلاً. قام الأستاذ الدكتور محمد هطيف بإجراء عملية تثبيت داخلي مفتوح (ORIF) باستخدام صفائح ومسامير، وفي نفس الوقت، قام بتقييم واستكشاف العصب الكعبري المتهتك بدقة متناهية تحت الجراحة المجهرية .
بفضل دقة الدكتور هطيف في الجراحة والتعامل مع العصب، ومع برنامج إعادة تأهيل مكثف، بدأ يوسف يشعر بتحسن في وظيفة يده ورسغه بعد عدة أسابيع. وبعد مرور عام، استعاد يوسف كامل وظائف يده ورسغه، وتمكن من العودة إلى عمله كمهندس. كانت خبرة الدكتور هطيف في التعامل مع إصابات الأعصاب جنبًا إلى جنب مع كسور العظام هي المفتاح لنجاح هذه الحالة المعقدة.
قصة نجاح 3: طفلة تستعيد حركتها بعد كسر معقد في المرفق
الطفلة فاطمة (8 سنوات) تعرضت لكسر فوق اللقمتين في العضد البعيد الأيمن، وهو نوع شائع ولكن خطير من كسور المرفق لدى الأطفال. كانت والدتها قلقة للغاية بشأن المضاعفات المحتملة. بعد تقييم دقيق، قرر الأستاذ الدكتور محمد هطيف إجراء عملية تثبيت بالمسامير الموجهة عبر الجلد (Percutaneous Pinning) مع الحد الأدنى من الشق الجراحي، وهي تقنية تتطلب دقة عالية لتجنب إصابة الأوعية الدموية والأعصاب الحساسة في منطقة المرفق.
كانت العملية سريعة وناجحة، وبفضل خبرة الدكتور هطيف، لم تحدث أي مضاعفات. بعد إزالة المسامير والجبيرة، وخضوع فاطمة لتمارين علاج طبيعي خفيفة، استعادت نطاق حركة كامل وطبيعي في مرفقها. كانت العائلة ممتنة للغاية للدكتور هطيف لمهارته الفائقة وطمأنته لهم خلال هذه التجربة الصعبة.
هذه القصص ليست سوى أمثلة قليلة من الالتزام الثابت ل الأستاذ الدكتور محمد هطيف بتقديم أفضل رعاية جراحية وإنسانية لمرضاه، مما يجعله الوجهة الأولى لجراحة العظام في صنعاء واليمن بأكمله.
أسئلة شائعة حول كسور عظم العضد (FAQ)
1. ما هو عظم العضد؟ وأين يقع؟
عظم العضد هو العظم الطويل الوحيد في الذراع العلوية. يمتد من مفصل الكتف (يتفصل مع لوح الكتف) إلى مفصل المرفق (يتفصل مع عظمي الزند والكعبرة). يلعب دورًا رئيسيًا في حركة الذراع والكتف والمرفق.
2. ما هي الأعراض الرئيسية لكسر عظم العضد؟
تشمل الأعراض الرئيسية ألمًا شديدًا ومفاجئًا، تورمًا وكدمات، تشوهًا واضحًا في الذراع، صعوبة أو عدم القدرة على تحريك الذراع، وقد تسمع صوت طقطقة عند المحاولة. في بعض الحالات، قد يحدث خدر أو ضعف في اليد أو الأصابع إذا تأثرت الأعصاب.
3. كيف يتم تشخيص كسر العضد؟
يبدأ التشخيص بفحص سريري دقيق يقوم به طبيب العظام، ويشمل تقييم الأعراض والتاريخ المرضي وتقييم الحالة العصبية الوعائية للذراع. يتم تأكيد التشخيص بشكل أساسي من خلال الأشعة السينية (X-rays) من زوايا متعددة. في الحالات المعقدة، قد يطلب الأستاذ الدكتور محمد هطيف تصويرًا مقطعيًا (CT scan) أو تصويرًا بالرنين المغناطيسي (MRI) للحصول على تفاصيل أدق.
4. هل تتطلب جميع كسور العضد عملية جراحية؟
لا، لا تتطلب جميع كسور العضد عملية جراحية. العديد من الكسور غير المنزاحة أو ذات الإزاحة البسيطة والمستقرة يمكن علاجها تحفظيًا باستخدام حمالة الذراع، جبيرة وظيفية، أو جبيرة جصية. يعتمد القرار على نوع الكسر، موقعه، مدى الإزاحة، وعمر المريض وحالته الصحية. الأستاذ الدكتور محمد هطيف يحدد أفضل خيار علاجي لكل حالة بناءً على تقييم شامل.
5. ما هي مخاطر الجراحة لكسور العضد؟
مثل أي عملية جراحية، هناك مخاطر محتملة تشمل العدوى، النزيف، إصابة الأعصاب أو الأوعية الدموية، مشاكل التخدير، عدم التئام الكسر (Nonunion)، التئام الكسر بشكل غير صحيح (Malunion)، أو تيبس المفصل. ومع ذلك، فإن خبرة الجراح واستخدام التقنيات الحديثة يقلل بشكل كبير من هذه المخاطر. يلتزم الأستاذ الدكتور محمد هطيف بالنزاهة الطبية ويشرح جميع المخاطر والفوائد للمريض قبل أي إجراء.
6. ما المدة التي تستغرقها فترة التعافي من كسر العضد؟
تختلف فترة التعافي بشكل كبير اعتمادًا على نوع الكسر، مدى شدته، طريقة العلاج (جراحي أو تحفظي)، وعمر المريض ومدى التزامه بالعلاج الطبيعي. بشكل عام، قد يستغرق التئام العظم من 6 إلى 12 أسبوعًا، ولكن استعادة الوظيفة الكاملة والقوة قد تستغرق من 6 أشهر إلى سنة كاملة أو أكثر مع العلاج الطبيعي المكثف.
7. متى يمكنني العودة إلى الأنشطة العادية أو الرياضة بعد كسر العضد؟
تعتمد العودة إلى الأنشطة العادية والرياضة على التئام الكسر واستعادة القوة الكاملة ونطاق الحركة. عادة ما يُسمح بالأنشطة الخفيفة بعد بضعة أسابيع أو أشهر، بينما قد تتطلب الرياضات التي تتطلب مجهودًا بدنيًا أكبر فترة أطول، غالبًا ما بين 6 أشهر وسنة كاملة. يجب أن يتم ذلك بالتشاور مع الأستاذ الدكتور محمد هطيف والمعالج الطبيعي، والعودة يجب أن تكون تدريجية.
8. هل سأحتاج إلى إزالة الصفائح والمسامير بعد التئام الكسر؟
ليس دائمًا. في العديد من الحالات، تبقى الصفائح والمسامير في مكانها بشكل دائم ولا تسبب أي مشاكل. ومع ذلك، قد يوصي الأستاذ الدكتور محمد هطيف بإزالتها إذا تسببت في ألم، تهيج، أو إذا كانت تعيق وظيفة المفصل، أو في بعض الحالات بناءً على عمر المريض أو نوع الغرسات. عادة ما تتم هذه الإزالة بعد عام إلى عامين من الجراحة الأولية.
9. ما هو دور العلاج الطبيعي في التعافي من كسر العضد؟
العلاج الطبيعي ضروري للغاية لاستعادة وظيفة الذراع الكاملة. يساعد في تقليل التيبس، استعادة نطاق الحركة، تقوية العضلات الضعيفة، وتحسين التنسيق والمرونة. يبدأ العلاج الطبيعي عادة في وقت مبكر بعد الإصابة أو الجراحة، ويستمر لعدة أشهر لضمان أفضل نتيجة وظيفية ممكنة.
10. لماذا يُعتبر الأستاذ الدكتور محمد هطيف الخيار الأفضل لعلاج كسور العضد في اليمن؟
يُعد الأستاذ الدكتور محمد هطيف ، الأستاذ في جامعة صنعاء، الخيار الأمثل نظرًا لخبرته الواسعة التي تتجاوز 20 عامًا في جراحة العظام والعمود الفقري والمفاصل. يتميز باستخدام أحدث التقنيات مثل الجراحة المجهرية والمناظير ثلاثية الأبعاد (Arthroscopy 4K) وجراحة تبديل المفاصل (Arthroplasty)، مما يضمن أعلى مستويات الدقة والفعالية في العلاج. بالإضافة إلى ذلك، يلتزم الدكتور هطيف بأعلى معايير النزاهة الطبية، ويقدم رعاية شاملة تبدأ من التشخيص الدقيق وتستمر حتى استكمال برنامج التأهيل، مما يحقق أفضل النتائج الوظيفية للمرضى.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك

