الدليل الطبي الشامل لمرض التهاب العظم والنقي تحت الحاد
الخلاصة الطبية
التهاب العظم والنقي تحت الحاد هو عدوى بكتيرية تصيب العظام وتتطور ببطء بأعراض خفيفة مقارنة بالالتهاب الحاد. يعتمد العلاج على المضادات الحيوية الوريدية لمدة ستة أسابيع، وقد يتطلب تدخلاً جراحياً لتنظيف العظم المصاب وإزالة الأنسجة التالفة لضمان الشفاء التام.
الخلاصة الطبية السريعة: التهاب العظم والنقي تحت الحاد هو عدوى بكتيرية تصيب العظام وتتطور ببطء بأعراض خفيفة مقارنة بالالتهاب الحاد. يعتمد العلاج على المضادات الحيوية الوريدية لمدة ستة أسابيع، وقد يتطلب تدخلاً جراحياً لتنظيف العظم المصاب وإزالة الأنسجة التالفة لضمان الشفاء التام.
مقدمة
يعد التهاب العظم والنقي تحت الحاد من الحالات الطبية التي تتطلب انتباهاً خاصاً في مجال جراحة العظام والأمراض المعدية. مقارنة بالتهاب العظم والنقي الحاد، يتميز هذا النوع ببداية خفية وتدريجية، حيث يفتقر إلى شدة الأعراض المعتادة، مما يجعل عملية التشخيص المبكر تحدياً طبياً حقيقياً. هذا المرض ليس نادراً كما قد يظن البعض؛ فقد أظهرت الدراسات الطبية المتخصصة أن نسبة تصل إلى خمسة وثلاثين بالمائة من المرضى الذين يعانون من التهابات العظام الأولية يتم تشخيصهم بهذا النوع تحت الحاد.
بسبب الطبيعة البطيئة والخاملة لتطور المرض، غالباً ما يتأخر التشخيص لأكثر من أسبوعين من بداية الإصابة. يعيش المريض خلال هذه الفترة في حالة من عدم اليقين، حيث تكون العلامات والأعراض الجهازية في حدها الأدنى، مما قد يدفعه لتجاهل المشكلة أو الخلط بينها وبين آلام العضلات العابرة. يهدف هذا الدليل الطبي الشامل إلى تسليط الضوء على كل جوانب هذا المرض، ليكون مرجعاً موثوقاً للمرضى وعائلاتهم في جميع أنحاء الوطن العربي، مقدماً المعلومات الطبية الدقيقة بلغة واضحة ومفهومة.
التشريح
لفهم طبيعة التهاب العظم والنقي تحت الحاد بشكل كامل، يجب أولاً التعرف على البنية التشريحية للعظام الطويلة التي غالباً ما تكون الهدف الرئيسي لهذا المرض. يتكون العظم من عدة طبقات ومناطق حيوية تلعب دوراً في كيفية انتشار العدوى واستجابة الجسم لها.
الطبقة الخارجية للعظم تُعرف باسم السمحاق، وهي غشاء ليفي كثيف يغطي سطح العظم ويحتوي على الأوعية الدموية والأعصاب. تحت السمحاق توجد القشرة العظمية، وهي الطبقة الصلبة والكثيفة التي تمنح العظم قوته الهيكلية. في الداخل، نجد التجويف النقيوي الذي يحتوي على نخاع العظم، وهو المكان الذي تتمركز فيه العديد من العمليات الحيوية والالتهابية.
تنقسم العظام الطويلة، مثل عظام الفخذ والساق والذراع، إلى مناطق رئيسية تشمل الجدل وهو الجزء الأوسط الطويل، والمشاشة وهي النهايات المنتفخة للعظم، والكردوس وهو المنطقة الانتقالية بين الجدل والمشاشة. تحدث العديد من إصابات التهاب العظم والنقي تحت الحاد في منطقة الكردوس، خاصة عند الأطفال والشباب، بسبب طبيعة التروية الدموية المعقدة في هذه المنطقة والتي قد تسمح للبكتيريا بالاستقرار والتكاثر ببطء.
الأسباب
ينشأ التهاب العظم والنقي تحت الحاد نتيجة وصول البكتيريا إلى العظام عن طريق مجرى الدم، وهو ما يُعرف بالانتشار الدموي. ولكن ما يميز هذا النوع عن الالتهاب الحاد هو التفاعل المعقد بين البكتيريا المسببة ومناعة جسم المريض.
يُعتقد أن المسار البطيء والخامل للمرض ينتج عن واحد أو أكثر من العوامل التالية. أولاً، قد يكون لدى المريض مقاومة مناعية عالية قادرة على تحجيم العدوى دون القضاء عليها تماماً. ثانياً، قد تكون البكتيريا المسببة للعدوى ذات ضراوة وشراسة منخفضة. ثالثاً، قد يكون المريض قد تناول مضادات حيوية لأسباب أخرى قبل ظهور أعراض التهاب العظام، مما أدى إلى تثبيط العدوى جزئياً وجعلها تتخذ مساراً تحت حاد.
يُرجح الأطباء أن الجمع بين كائن دقيق منخفض الشراسة مع استجابة مناعية قوية من المضيف يسمح للالتهاب بالاستمرار داخل نسيج العظم دون إنتاج علامات أو أعراض شديدة الوضوح. تعد بكتيريا المكورات العنقودية الذهبية وبكتيريا المكورات العنقودية البشروية من أكثر الكائنات الحية الدقيقة التي يتم تحديدها وتسببها في هذا المرض.
الأعراض
تعتبر الأعراض السريرية لمرض التهاب العظم والنقي تحت الحاد خادعة إلى حد كبير، وهو ما يفسر التأخر الشائع في التشخيص. على عكس الالتهابات الحادة التي تترافق مع ألم مبرح وحمى شديدة وتورم واضح، تظل العلامات هنا في حدها الأدنى.
يعتبر الألم الخفيف إلى المتوسط هو العلامة الوحيدة الثابتة والمستمرة التي قد تشير إلى وجود مشكلة. هذا الألم قد يكون متقطعاً ويزداد سوءاً مع المجهود البدني أو في أوقات معينة من اليوم. أما بالنسبة للعلامات الجهازية، فهي تكاد تكون معدومة؛ حيث تظل درجة حرارة الجسم طبيعية في معظم الأحيان، أو قد ترتفع بشكل طفيف جداً لا يثير القلق.
لا يلاحظ المريض عادةً احمراراً شديداً أو تورماً كبيراً في المنطقة المصابة، مما يجعله يعتقد أن الألم ناتج عن إجهاد عضلي بسيط أو كدمة غير ملحوظة. هذا الغياب للأعراض التحذيرية القوية يتطلب من الطبيب والمريض على حد سواء مستوى عالياً من الشك السريري عند استمرار الألم العظمي لفترات تتجاوز الأسبوعين دون مبرر واضح.
التشخيص
يعتمد التشخيص الصحيح لمرض التهاب العظم والنقي تحت الحاد بشكل كبير على الشك السريري المقترن بالنتائج الإشعاعية والمخبرية. نظراً لأن الأعراض خفية، فإن الفحوصات الطبية تلعب الدور الحاسم في كشف المرض.
الفحوصات المخبرية
غالباً ما تكون نتائج تحاليل الدم الروتينية مضللة. فعدد كريات الدم البيضاء، الذي يرتفع عادة في حالات العدوى، يكون طبيعياً في معظم حالات الالتهاب تحت الحاد. أما سرعة ترسب الدم، وهي مؤشر عام للالتهاب في الجسم، فترتفع لدى نصف المرضى فقط. علاوة على ذلك، تكون مزارع الدم التي تُسحب للبحث عن البكتيريا سلبية في أغلب الأحيان.
التصوير الإشعاعي
تعتبر الأشعة السينية العادية والمسح الذري للعظام من الأدوات الفعالة، حيث تظهر نتائج إيجابية في معظم الحالات. تساعد هذه الصور في تحديد موقع الآفة العظمية وتقييم مدى تأثر العظم.

كما أثبت التصوير بالرنين المغناطيسي قيمته العالية في تشخيص الحالة بدقة وتخطيط النهج الجراحي إذا لزم الأمر، حيث يوضح تفاصيل الأنسجة الرخوة ونخاع العظم والوذمة المحيطة بالآفة.
الخزعة الجراحية
نظراً لصعوبة التفريق بين هذه الآفات الالتهابية وبين أورام العظام الأولية في بعض الأحيان، غالباً ما يتطلب الأمر إجراء خزعة مفتوحة للحصول على عينة من العظم وزراعتها مخبرياً. حتى مع أخذ عينة كافية، يتم تحديد الميكروب المسبب في ستين بالمائة فقط من الحالات. غالباً ما يُظهر الفحص النسيجي وجود أنسجة حبيبية بدلاً من الصديد الصريح.
التصنيف الإشعاعي
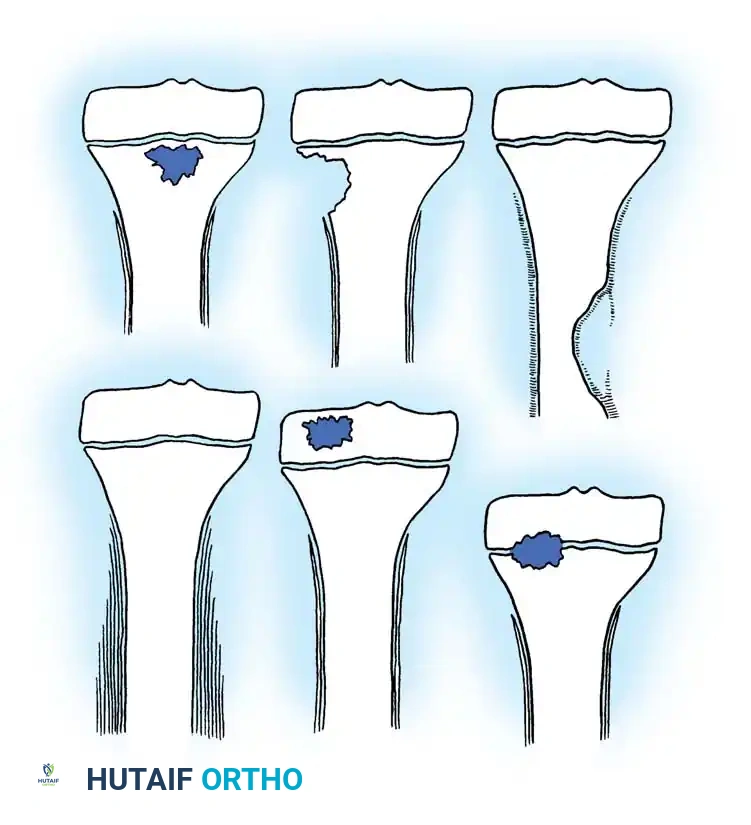
للمساعدة في التشخيص والتفريق بين التهاب العظم والنقي تحت الحاد والأمراض الأخرى، تم وضع تصنيف إشعاعي دقيق يعتمد على شكل وموقع الآفة في العظم.
| النوع | الوصف الإشعاعي للآفة | التشخيص التفريقي |
|---|---|---|
| النوع الأول | منطقة شفافة للأشعة موضعية مفردة (قد تكون محاطة بهامش متصلب) | كثرة منسجات خلايا لانغرهانز، خراج برودي |
| النوع الثاني | شفافية في منطقة الكردوس مع تآكل في القشرة العظمية | الورم الحبيبي اليوزيني، الساركوما العظمية |
| النوع الثالث | فرط تعظم قشري في منطقة الجدل دون تفاعل سمحاقي | الورم العظمي العظمي |
| النوع الرابع | تكون عظم جديد تحت السمحاق مع طبقات تشبه قشر البصل | ساركوما يوينغ |
| النوع الخامس | شفافية مركزية في منطقة المشاشة | الورم الأرومي الغضروفي |
| النوع السادس | عملية مدمرة تشمل جسم الفقرة | السل العظمي، الساركوما العظمية |
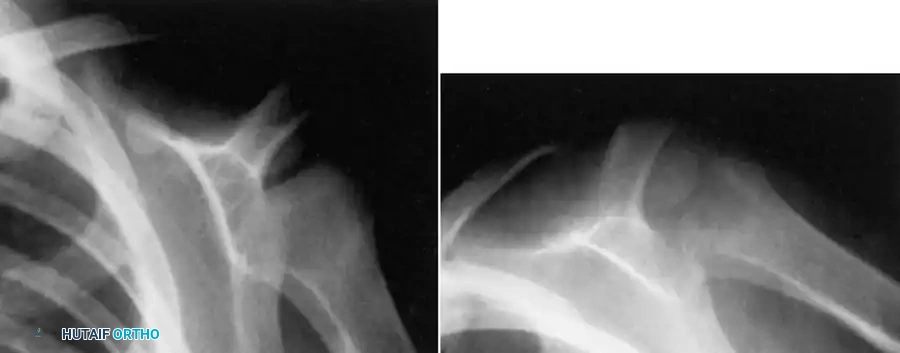
خراج برودي
خراج برودي هو شكل موضعي ومحدد من التهاب العظم والنقي تحت الحاد. يظهر هذا الخراج في أغلب الأحيان في العظام الطويلة للأطراف السفلية، ويصيب بشكل خاص الشباب والأطفال. قبل انغلاق صفيحة النمو، تكون منطقة الكردوس هي الأكثر عرضة للإصابة. أما عند البالغين، فإن العدوى تشمل المنطقة الممتدة بين الكردوس والمشاشة.
يأتي المريض عادةً شاكياً من ألم متقطع يستمر لفترة طويلة، مصحوباً بألم عند الضغط المباشر على المنطقة المصابة. عند فحص الأشعة السينية، يظهر خراج برودي عادةً كآفة حالة للعظم محاطة بحافة من العظم المتصلب والسميك. ومع ذلك، يمكن أن يتخذ أشكالاً متنوعة جداً.
التقييم الدقيق لصور الأشعة أمر بالغ الأهمية، حيث يمكن بسهولة الخلط بين خراج برودي وأنواع مختلفة من الأورام العظمية. يُعتقد أن الكائنات الحية الدقيقة ذات الشراسة المنخفضة هي المسؤولة عن إحداث هذه الآفة. يتم استزراع بكتيريا المكورات العنقودية الذهبية في نصف الحالات تقريباً، بينما تكون المزرعة سلبية في عشرين بالمائة من المرضى. غالباً ما تتطلب هذه الحالة تدخلاً جراحياً لأخذ خزعة وإجراء تجريف للعظم لتأكيد التشخيص وتفريغ الخراج.
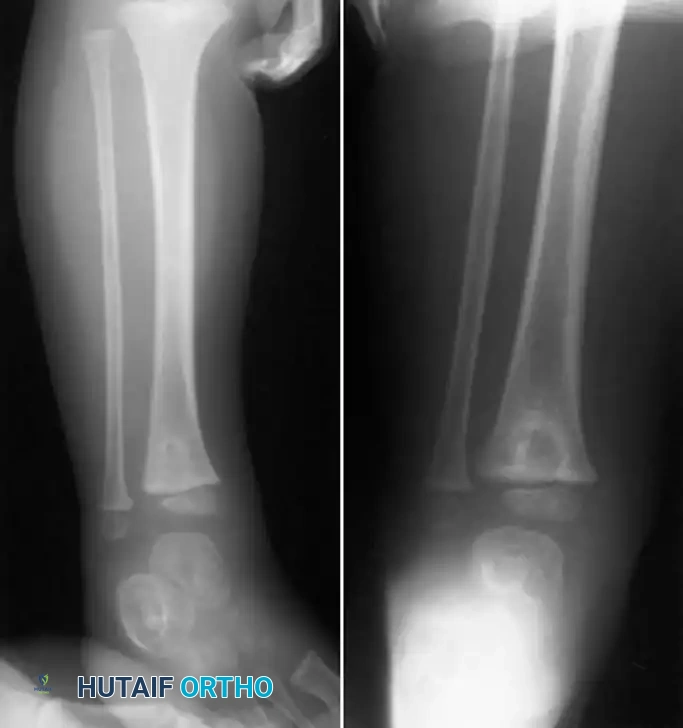
العلاج
يعتمد قرار العلاج في حالات التهاب العظم والنقي تحت الحاد على عدة عوامل، منها شدة الآفة، وموقعها، والحالة الصحية العامة للمريض. ينقسم العلاج بشكل رئيسي إلى نهج دوائي تحفظي ونهج جراحي.
العلاج الدوائي التحفظي
بالنسبة للآفات التي تبدو حميدة ومقتصرة على كونها خراجاً بسيطاً في المشاشة أو الكردوس، لا يُنصح دائماً بإجراء خزعة أو جراحة فورية. بدلاً من ذلك، يتم علاج هذه الآفات، التي تحمل الخصائص النموذجية لالتهاب العظم والنقي تحت الحاد، باستخدام المضادات الحيوية عن طريق الوريد لمدة ثمان وأربعين ساعة، يتبعها دورة علاجية من المضادات الحيوية عن طريق الفم تستمر لمدة ستة أسابيع. أثبتت الدراسات أن هذا النظام العلاجي يحقق نسبة نجاح تصل إلى سبعة وثمانين بالمائة.
التدخل الجراحي
يُوصى بالخزعة المفتوحة والتجريف الجراحي للآفات التي تبدو عدوانية في صور الأشعة، أو لتلك التي لا تستجيب للعلاج بالمضادات الحيوية وحدها. تتضمن التقنية الجراحية المتبعة خطوات دقيقة لضمان القضاء على العدوى مع الحفاظ على سلامة العظم قدر الإمكان.
يقوم الجراح بعمل شق طولي في السمحاق. إذا كان هناك خراج تحت السمحاق، فسيتم تحرير الصديد المضغوط. يحرص الجراح على رفع السمحاق بلطف وبأقل قدر ممكن لتجنب الإضرار بالإمداد الدموي للعظم الذي يكون ضعيفاً بالفعل بسبب الالتهاب.
بعد ذلك، يتم إحداث ثقوب دقيقة عبر القشرة العظمية للوصول إلى التجويف النقيوي. إذا خرج الصديد من هذه الثقوب، يتم توسيع الفتحة لإنشاء نافذة قشرية صغيرة باستخدام أدوات جراحية متخصصة. تتيح هذه النافذة تفريغ الصديد المتراكم داخل النخاع وإزالة أي أنسجة عظمية ميتة أو نخرية بلطف شديد.
من أهم خطوات العملية هي غسل وتطهير التجويف العظمي باستخدام كميات كبيرة من المحلول الملحي عبر نظام غسيل نابض، ويمكن إضافة المضادات الحيوية إلى محلول الغسيل لزيادة الفعالية الموضعية. في النهاية، يتم إغلاق الجلد بشكل فضفاض فوق أنابيب التصريف لتجنب الضغط الزائد على الأنسجة.
تصنيف حالة المريض
من المهم الإشارة إلى أن الجراحة ليست دائماً الخيار الأفضل لجميع المرضى، خاصة أولئك الذين يعانون من ضعف في جهاز المناعة أو مشاكل طبية متعددة. يتم تقييم المرضى بناءً على قدرتهم الفسيولوجية لتحمل الجراحة والشفاء منها. المرضى ذوو الاستجابة الطبيعية للعدوى يعتبرون مرشحين جيدين للجراحة. أما المرضى الذين يعانون من ضعف في التئام الجروح، أو أولئك الذين قد تسبب لهم الجراحة ضرراً أكبر من المرض نفسه، فيتم اللجوء معهم إلى بدائل أقل عنفاً مثل التنظيف الجراحي المحدود والمضادات الحيوية القمعية طويلة الأمد.
التعافي
مرحلة ما بعد العلاج، سواء كان دوائياً أو جراحياً، هي مرحلة حاسمة لضمان عدم عودة العدوى واستعادة الوظيفة الطبيعية للطرف المصاب.
بعد التدخل الجراحي، يتم تطبيق جبيرة جصية خلفية طويلة للساق للحفاظ على الطرف في وضعية مريحة ومستقرة؛ حيث تُثبت القدم في وضع محايد، والكاحل بزاوية تسعين درجة، والركبة مثنية بزاوية عشرين درجة. يساعد هذا التثبيت على تقليل الألم وتسهيل التئام الأنسجة.
بمجرد التئام الجرح الجراحي، تتم إزالة الجبيرة، ويُسمح للمريض بالبدء في تحميل الوزن تدريجياً وبشكل محمي باستخدام العكازات. يتزامن هذا مع استمرار العلاج بالمضادات الحيوية. يتم تحديد نوع المضاد الحيوي بناءً على نتائج زراعة البكتيريا وحساسيتها، ويتم ذلك تحت إشراف طبيب متخصص في الأمراض المعدية. في الغالب، يتلقى المريض دورة من المضادات الحيوية الوريدية لمدة ستة أسابيع.
التعافي من التهاب العظم والنقي تحت الحاد يتطلب صبراً ومتابعة حثيثة. يجب أن تستمر المتابعة المشتركة بين طبيب جراحة العظام وطبيب الأمراض المعدية لمدة لا تقل عن عام كامل بعد انتهاء العلاج، وذلك لإجراء الفحوصات السريرية والشعاعية الدورية للتأكد من القضاء التام على العدوى واستعادة العظم لصلابته وبنيته الطبيعية.
الأسئلة الشائعة
ما هو مرض التهاب العظم والنقي تحت الحاد
هو نوع من العدوى البكتيرية التي تصيب العظام، ويتميز بتطوره البطيء وأعراضه الخفيفة مقارنة بالالتهابات الحادة. يحدث غالباً نتيجة انتقال البكتيريا عبر الدم إلى نسيج العظم، ويستمر لفترة طويلة دون أن يسبب علامات مرضية عنيفة، مما يؤدي غالباً إلى تأخر في اكتشافه وتشخيصه.
ما الفرق بين الالتهاب الحاد وتحت الحاد في العظام
الالتهاب الحاد يظهر فجأة وبأعراض شديدة مثل الألم المبرح، التورم الواضح، وارتفاع ملحوظ في درجة حرارة الجسم. أما الالتهاب تحت الحاد فيبدأ بشكل تدريجي وخفي، وتكون أعراضه مقتصرة غالباً على ألم خفيف إلى متوسط، مع غياب شبه تام للحمى أو التورم الشديد، مما يجعله أقل وضوحاً للمريض والطبيب.
ما هي الأسباب التي تجعل العدوى تحت حادة
يعود المسار البطيء للعدوى إلى عدة عوامل، أبرزها قوة الجهاز المناعي للمريض الذي يقاوم البكتيريا دون القضاء عليها كلياً، أو ضعف شراسة البكتيريا المسببة للمرض. كما أن تناول المريض لمضادات حيوية سابقة لعلاج حالات أخرى قد يضعف العدوى العظمية ويجعلها تتطور ببطء.
هل يعتبر هذا المرض خطيرا
على الرغم من أن أعراضه خفيفة، إلا أن إهمال علاجه قد يؤدي إلى تلف تدريجي في نسيج العظم، وتكوين خراجات مزمنة، وضعف في الهيكل العظمي قد يعرضه للكسور. التشخيص المبكر والعلاج السليم يمنعان هذه المضاعفات ويجعلان المرض قابلاً للشفاء التام بإذن الله.
كيف يتم تشخيص هذه الحالة بدقة
نظراً لعدم دقة تحاليل الدم في هذا المرض، يعتمد الأطباء بشكل رئيسي على التصوير الإشعاعي مثل الأشعة السينية والرنين المغناطيسي الذي يظهر تفاصيل دقيقة للآفة العظمية. في كثير من الحالات، يتطلب الأمر أخذ خزعة جراحية من العظم المصاب لفحصها مخبرياً وتحديد نوع البكتيريا بدقة.
ما هو خراج برودي المذكور في التشخيص
خراج برودي هو شكل محدد وموضعي من التهاب العظم والنقي تحت الحاد. يظهر عادة كفجوة أو تجويف داخل العظم محاط بطبقة من العظم الصلب، ويصيب غالباً العظام الطويلة في الساقين لدى الأطفال والشباب. يسبب ألماً متقطعاً ومزمناً ويحتاج غالباً إلى تنظيف جراحي.
متى يكون التدخل الجراحي ضروريا
نلجأ للجراحة إذا كانت الآفة العظمية تبدو عدوانية في صور الأشعة، أو إذا لم يستجب المريض للعلاج بالمضادات الحيوية، أو لتفريغ خراج واضح مثل خراج برودي. تهدف الجراحة إلى تنظيف العظم من الصديد والأنسجة الميتة وتخفيف الضغط داخل التجويف العظمي لتسريع الشفاء.
ما هي مدة العلاج بالمضادات الحيوية
عادة ما يتطلب العلاج دورة طويلة الأمد لضمان القضاء التام على البكتيريا المختبئة داخل العظم. يستمر العلاج غالباً لمدة ستة أسابيع، قد يبدأ بمضادات حيوية عن طريق الوريد ثم يُستكمل بأدوية عن طريق الفم، ويتم تحديد النوع والجرعة بناءً على نتائج زراعة البكتيريا.
هل يمكن أن تعود العدوى بعد انتهاء العلاج
الانتكاس ممكن إذا لم يتم استكمال فترة العلاج المحددة أو إذا لم يتم تنظيف العظم بشكل كافٍ جراحياً. لذلك، يشدد الأطباء على الالتزام التام بجرعات المضادات الحيوية ومواعيدها، بالإضافة إلى ضرورة المتابعة الطبية الدورية لمدة تصل إلى عام كامل بعد الشفاء للتأكد من عدم عودة الالتهاب.
ما هي خطوات التعافي بعد الجراحة
بعد الجراحة، يتم وضع الطرف المصاب في جبيرة مخصصة لتقليل الحركة وتخفيف الألم. يُمنع المريض من تحميل وزنه كاملاً على الطرف ويستخدم العكازات لفترة يحددها الطبيب. يتزامن ذلك مع تناول المضادات الحيوية، ويبدأ المريض لاحقاً ببرنامج علاج طبيعي لاستعادة قوة العضلات وحركة المفاصل الطبيعية.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك
