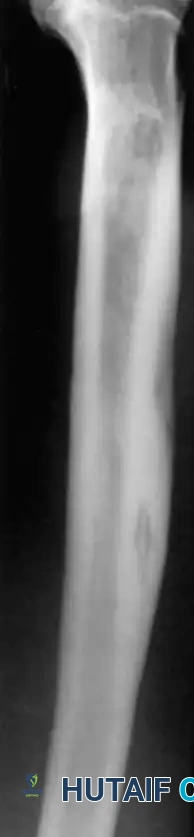
التهاب العظم والنقي الدموي الحاد الدليل الشامل للأعراض والتشخيص وطرق العلاج
الخلاصة الطبية
التهاب العظم والنقي الدموي الحاد هو عدوى بكتيرية خطيرة تصيب العظام، وتنتشر غالباً عبر مجرى الدم لتستقر في العظام الطويلة، خاصة عند الأطفال. يتطلب المرض تدخلاً طبياً عاجلاً بالمضادات الحيوية الوريدية، وقد يستدعي تدخلاً جراحياً لتنظيف العظم ومنع المضاعفات الخطيرة.
الخلاصة الطبية السريعة: التهاب العظم والنقي الدموي الحاد هو عدوى بكتيرية خطيرة تصيب العظام، وتنتشر غالباً عبر مجرى الدم لتستقر في العظام الطويلة، خاصة عند الأطفال. يتطلب المرض تدخلاً طبياً عاجلاً بالمضادات الحيوية الوريدية، وقد يستدعي تدخلاً جراحياً لتنظيف العظم ومنع المضاعفات الخطيرة.
مقدمة شاملة عن التهاب العظم والنقي الدموي الحاد
يُعد التهاب العظم والنقي الدموي الحاد واحداً من أكثر أشكال عدوى العظام شيوعاً وخطورة، وهو يمثل حالة طبية طارئة تتطلب تدخلاً سريعاً ودقيقاً. يُصيب هذا المرض في الغالب فئة الأطفال، حيث تنتقل البكتيريا المسببة للعدوى عبر مجرى الدم لتستقر في أنسجة العظام، مما يؤدي إلى التهاب شديد وتكوين صديد داخل التجاويف العظمية.
على مدى العقود القليلة الماضية، شهدت الدول المتقدمة انخفاضاً ملحوظاً في معدلات الإصابة بهذا المرض. وتشير البيانات الطبية التاريخية إلى انخفاض بنسبة تصل إلى سبعين بالمائة في بعض المناطق، ويعود الفضل في هذا التحول الإيجابي إلى ارتفاع مستويات المعيشة، وتحسن النظافة العامة، والأهم من ذلك، التطبيق الواسع لبرامج التطعيم الروتينية للأطفال. ومع ذلك، لا يزال هذا المرض يمثل تحدياً كبيراً في مجال طب جراحة العظام، حيث يلاحظ الأطباء أن نسبة الإصابة بين الذكور تفوق الإناث في جميع الفئات العمرية.
تبدأ القصة عادة بحدث بسيط جداً، مثل تعرض الطفل لخدش صغير، أو إصابة طفيفة أثناء اللعب، أو حتى بعد إجراء طبي للأسنان أو التهاب في الجهاز التنفسي. هذه الأحداث البسيطة قد تسمح للبكتيريا بالتسلل إلى مجرى الدم في حالة تُعرف باسم تجرثم الدم العابر. ورغم أن هذا التجرثم يحدث بشكل متكرر دون مشاكل، إلا أنه في بعض الحالات، وبسبب عوامل مساعدة مثل الكدمات الموضعية، أو ضعف المناعة، أو سوء التغذية، تجد هذه البكتيريا بيئة مثالية للتكاثر داخل العظام.
تتوزع الفئات العمرية الأكثر عرضة للإصابة بشكل مميز، حيث تبلغ ذروة الإصابات في مرحلتين أساسيتين الأطفال الرضع الذين تقل أعمارهم عن عامين، والأطفال في مرحلة ما قبل المراهقة بين سن الثامنة والثانية عشرة. إن فهم هذا التوزيع العمري ليس مجرد معلومة إحصائية، بل هو المفتاح الذي يحدد للأطباء كيفية تطور المرض، والأعراض المتوقعة، والنهج الجراحي الأمثل للعلاج.
تشريح العظام وكيفية تطور العدوى
لفهم كيفية حدوث التهاب العظم والنقي الدموي الحاد، يجب أن نلقي نظرة عميقة على التشريح الفريد للعظام في طور النمو. في الأطفال، تستهدف العدوى بشكل شبه حصري مناطق محددة من العظام الطويلة تُعرف باسم الكردوس أو نهايات العظام النامية، مثل الجزء السفلي من عظمة الفخذ، أو الجزء العلوي من عظمة الساق، أو أعلى عظمة الذراع.
في هذه المناطق الحيوية من العظم، تتخذ الأوعية الدموية الدقيقة مسارات معقدة، حيث تشكل حلقات حادة تشبه دبابيس الشعر قبل أن تصب في شبكة من الأوردة الكبيرة. هذا الترتيب الهندسي الدقيق يؤدي إلى تباطؤ شديد في تدفق الدم. وإذا أضفنا إلى ذلك أن هذه المنطقة تحتوي على عدد أقل من الخلايا المناعية النشطة مقارنة بأجزاء العظم الأخرى، فإننا نكون أمام بيئة مثالية لاحتضان البكتيريا وتكاثرها بعيداً عن مقاومة الجسم الطبيعية.
متلازمة الحيز العظمي وتكوين الخراج
بمجرد استقرار البكتيريا في العظم، يطلق جهاز المناعة استجابة التهابية قوية. تتجمع السوائل والخلايا المناعية في محاولة لمحاربة العدوى، ولكن المشكلة تكمن في أن هذا يحدث داخل تجويف العظم الصلب الذي لا يتمدد.
يؤدي تراكم السوائل الالتهابية إلى ارتفاع هائل وسريع في الضغط داخل العظم، وهو ما يُعرف طبياً بمتلازمة الحيز العظمي. هذا الضغط المرتفع يتجاوز قدرة الشعيرات الدموية على ضخ الدم، مما يؤدي إلى انقطاع التروية الدموية عن أجزاء من العظم، ومن ثم موت الأنسجة العظمية وتكوين الخراج.
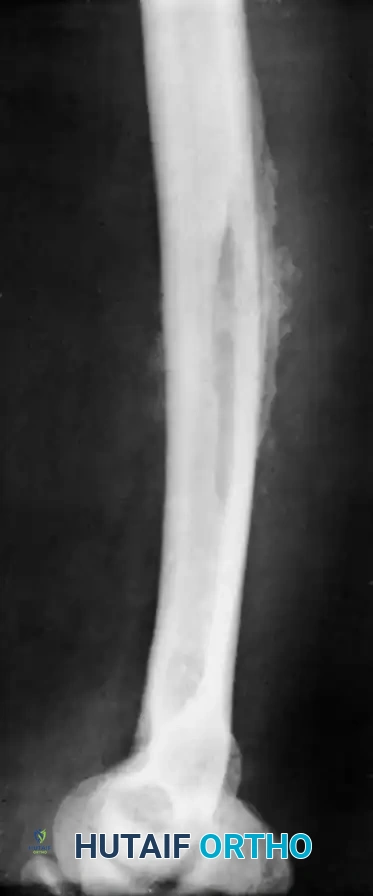
مع تضخم الخراج داخل العظم، يبحث الصديد عن مسار للخروج، فيندفع عبر القنوات الدقيقة في العظم ليصل إلى السطح الخارجي تحت الغشاء المغلف للعظم والذي يسمى السمحاق. يؤدي هذا إلى رفع السمحاق وتكوين خراج كبير تحته. إذا لم يتم التدخل الطبي العاجل، فإن هذا الانفصال يؤدي إلى حرمان القشرة العظمية من مصدر غذائها الخارجي، مما يتسبب في موت جزء كبير من العظم، وهو ما يطلق عليه طبياً اسم الشظية العظمية الميتة. في الوقت نفسه، يحاول الجسم إصلاح الضرر ببناء عظم جديد حول المنطقة الميتة، مما يمثل تحول المرض من حالته الحادة إلى حالة مزمنة يصعب علاجها.

الاختلافات التشريحية حسب الفئة العمرية
يختلف مسار المرض بشكل كبير بناء على عمر المريض، وذلك بسبب التغيرات المستمرة في تشريح الأوعية الدموية للعظام
- الأطفال الرضع في هذه المرحلة، توجد قنوات دموية تعبر غضروف النمو لتصل إلى مفصل العظم. هذا يعني أن العدوى يمكن أن تنتقل بسهولة من العظم إلى المفصل المجاور، مما يعرض الرضع لخطر كبير للإصابة بالتهاب المفاصل الإنتاني وتلف غضروف النمو، وهو ما قد يؤدي لاحقاً إلى قصر الطرف أو تشوهه. مفصل الورك هو الأكثر عرضة لهذا الخطر.
- الأطفال الأكبر سنا مع نمو الطفل، تختفي هذه القنوات الدموية العابرة، ويصبح غضروف النمو حاجزاً منيعاً يمنع انتقال العدوى إلى المفصل. ولكن، نظراً لأن قشرة العظم تصبح أكثر سماكة، فإن الصديد يميل للانتشار طولياً داخل تجويف العظم، مما يهدد مساحة أكبر من العظم الداخلي.
- البالغين بعد اكتمال النمو وانغلاق غضاريف النمو، يصبح التهاب العظم والنقي الدموي الحاد نادراً جداً لدى الأشخاص الأصحاء. وغالباً ما يقتصر على المرضى الذين يعانون من ضعف المناعة أو مرض السكري، ويميل لإصابة فقرات العمود الفقري بدلاً من العظام الطويلة.
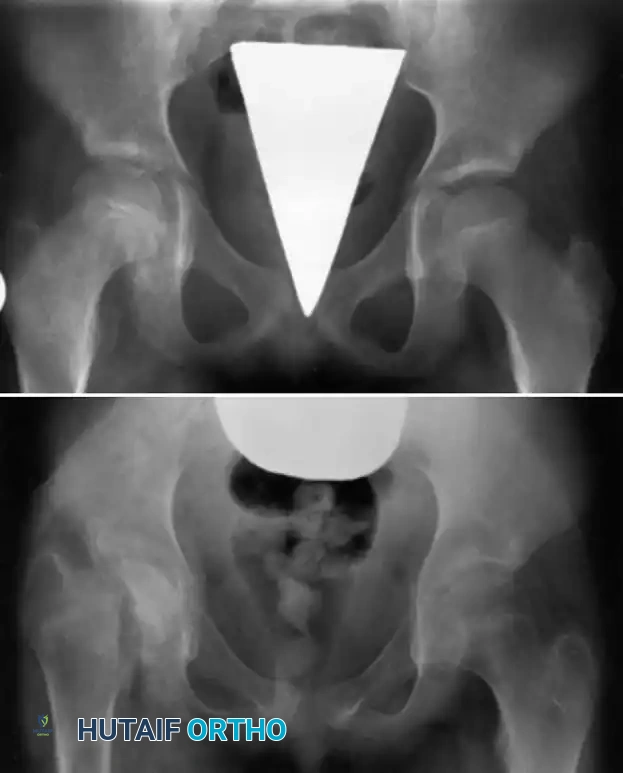
الأسباب وعوامل الخطر
تتنوع البكتيريا المسببة لالتهاب العظم والنقي الدموي الحاد، وتختلف باختلاف عمر المريض وحالته الصحية العامة. يحرص الأطباء على تحديد نوع البكتيريا بدقة لضمان اختيار المضاد الحيوي الأكثر فعالية.
| نوع البكتيريا | الفئة الأكثر استهدافا والملاحظات الطبية |
|---|---|
| المكورات العنقودية الذهبية | هي المسبب الأكثر شيوعاً في جميع الفئات العمرية، مسؤولة عن النسبة العظمى من الحالات. تزايدت سلالاتها المقاومة للمضادات الحيوية مما يتطلب رعاية فائقة. |
| البكتيريا العقدية من المجموعة ب | تُعزل غالباً عند الأطفال حديثي الولادة والخدج، خاصة المتواجدين في وحدات العناية المركزة، وقد تصيب أكثر من عظمة في نفس الوقت. |
| السالمونيلا | ترتبط ارتباطاً وثيقاً بمرضى فقر الدم المنجلي، حيث يؤدي تكسر الدم إلى ضعف المناعة الموضعية في الأمعاء مما يسمح للبكتيريا بالانتقال للعظام. |
| الزائفة الزنجارية | تُلاحظ بشكل رئيسي لدى البالغين الذين يستخدمون الحقن الوريدية بشكل غير آمن، وتستهدف غالباً العمود الفقري أو عظام الحوض. |
| الفطريات | تظهر لدى المرضى الذين يعانون من أمراض مزمنة شديدة أو نقص حاد في المناعة أو من يتلقون تغذية وريدية لفترات طويلة. |
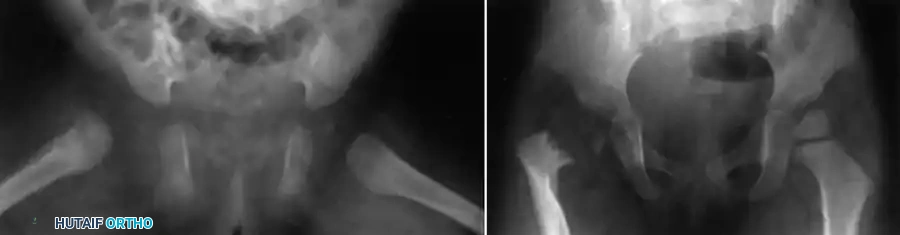
الأعراض والعلامات السريرية
يتطلب تشخيص التهاب العظم والنقي الدموي الحاد مستوى عالياً من الانتباه الطبي، حيث يمكن أن تكون الأعراض الأولية خفية أو غير واضحة، خاصة لدى الأطفال الرضع الذين لا يستطيعون التعبير عن آلامهم، أو لدى كبار السن الذين يعانون من ضعف المناعة.
تبدأ الأعراض عادة بشكل مفاجئ، حيث يلاحظ الأهل أن الطفل يعاني من ألم شديد وموضعي في أحد الأطراف. من أبرز العلامات التحذيرية هي رفض الطفل تماماً استخدام الطرف المصاب أو المشي عليه، وهي حالة تُعرف طبياً بالشلل الكاذب. يترافق هذا الألم مع أعراض جهازية عامة مثل ارتفاع درجة حرارة الجسم، القشعريرة، والشعور بالإعياء العام.
أما في حالة الأطفال حديثي الولادة، فقد تكون الأعراض غامضة جداً وتقتصر على البكاء المستمر، التهيج، ضعف الرضاعة، وعدم تحريك الطرف المصاب بشكل طبيعي.
عند الفحص السريري، يلاحظ الطبيب وجود ألم شديد عند الضغط على منطقة معينة من العظم. من المهم الإشارة إلى أن احمرار الجلد، وارتفاع حرارته الموضعية، والتورم الواضح هي علامات متأخرة تدل على أن العدوى قد اخترقت العظم بالفعل وكونت خراجاً تحت السمحاق. في الحالات الشديدة والمتقدمة، يمكن أن يؤدي التورم الالتهابي الضخم إلى متلازمة الحيز الحادة التي تهدد سلامة الطرف بأكمله.
طرق التشخيص الدقيقة
التشخيص المبكر هو حجر الزاوية في إنقاذ العظم ومنع المضاعفات الدائمة. يعتمد الأطباء على مجموعة متكاملة من الفحوصات المخبرية والتصويرية لتأكيد الإصابة.
الفحوصات المخبرية للدم
- بروتين سي التفاعلي يُعد هذا الفحص المعيار الذهبي والأكثر دقة في تشخيص ومتابعة التهاب العظام. يرتفع هذا البروتين بشكل سريع جداً خلال الساعات الأولى من بدء العدوى، وينخفض بسرعة بمجرد بدء العلاج الصحيح. يستخدمه الأطباء كبوصلة لمراقبة مدى استجابة المريض للعلاج.
- سرعة ترسب الدم يرتفع هذا المؤشر أيضاً، لكنه يستغرق عدة أيام للوصول إلى ذروته، ويحتاج لأسابيع ليعود إلى مستواه الطبيعي.
- تعداد الدم الأبيض قد يكون طبيعياً أو مرتفعاً بشكل طفيف في بداية المرض.
- زراعة الدم يتم أخذ عينات من الدم قبل إعطاء أي مضادات حيوية لمحاولة تحديد نوع البكتيريا المسببة، وتكون هذه المزارع إيجابية في حوالي نصف الحالات.
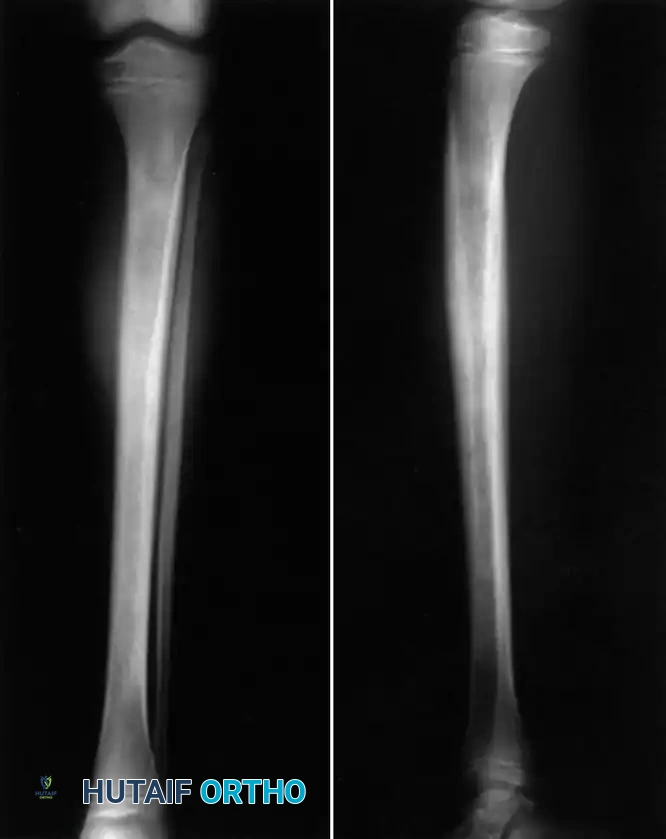
تقنيات التصوير الطبي
- التصوير بالرنين المغناطيسي هو الخيار الأفضل والأدق على الإطلاق. يوفر تفاصيل تشريحية لا مثيل لها، ويمكنه التمييز بين تورم نخاع العظم البسيط، وبين وجود خراج، أو امتداد العدوى للأنسجة الرخوة. يمكن للرنين المغناطيسي اكتشاف التغيرات الالتهابية خلال الأربع وعشرين ساعة الأولى.
- التصوير بالنظائر المشعة للعظام فحص عالي الحساسية يمكنه تأكيد التشخيص في وقت مبكر جداً، حيث يظهر زيادة واضحة في امتصاص المادة المشعة في منطقة الالتهاب.
- الموجات فوق الصوتية أداة ممتازة وآمنة، خاصة للأطفال الرضع، للكشف عن تجمعات السوائل حول العظم وتوجيه إبرة السحب الطبي.
- الأشعة السينية العادية رغم أهميتها في استبعاد وجود كسور أو أورام، إلا أنها غير مفيدة في التشخيص المبكر لالتهاب العظام. التغيرات العظمية التي تظهر في الأشعة السينية لا تظهر إلا بعد مرور أسبوعين تقريباً من بدء العدوى، وبعد فقدان نسبة كبيرة من كثافة العظم.
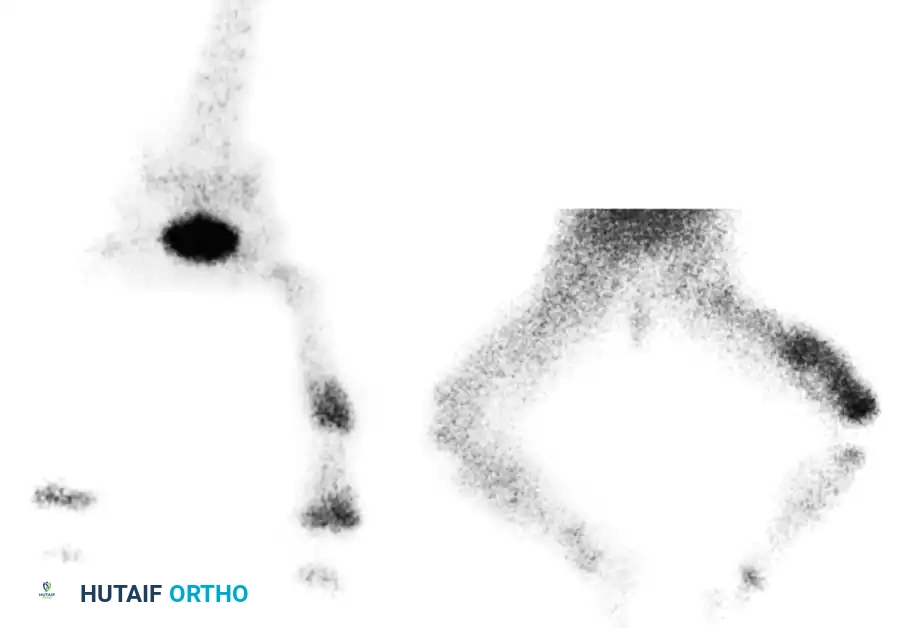
السحب التشخيصي للسوائل
في كثير من الحالات، يقوم الطبيب بإدخال إبرة طبية دقيقة تحت التخدير أو التوجيه بالأشعة للوصول إلى منطقة التورم. يتم سحب السوائل أو الصديد وإرسالها فوراً للمختبر لفحصها تحت المجهر وزراعتها لتحديد نوع البكتيريا بدقة واختيار المضاد الحيوي القادر على القضاء عليها.
الخيارات العلاجية المتاحة
إن إدارة وعلاج التهاب العظم والنقي الدموي الحاد يتطلب توازناً دقيقاً بين العلاج الدوائي المكثف والتدخل الجراحي في الوقت المناسب. الهدف الأساسي هو القضاء على البكتيريا، الحفاظ على حيوية العظم، ومنع حدوث أي تشوهات مستقبلية.
العلاج الدوائي والمضادات الحيوية
بمجرد أخذ العينات اللازمة للزراعة، يتم البدء فوراً في إعطاء المضادات الحيوية عن طريق الوريد. يتم اختيار مضادات حيوية واسعة المجال تغطي السلالات البكتيرية الأكثر شيوعاً، خاصة المكورات العنقودية المقاومة.
إذا أظهر المريض استجابة سريرية سريعة خلال اليومين الأولين، والتي تتمثل في انخفاض الحرارة، تراجع الألم، وانخفاض مستويات بروتين سي التفاعلي في الدم، فقد يكتفي الطبيب بالعلاج الدوائي لفترة مطولة دون الحاجة للجراحة. يتم لاحقاً تحويل المريض من المضادات الوريدية إلى المضادات الفموية لاستكمال فترة العلاج.
التدخل الجراحي المتقدم
يجب أن ندرك أن اللجوء إلى الجراحة ليس دليلاً على فشل العلاج الدوائي، بل هو حل ميكانيكي ضروري لمشكلة ميكانيكية بحتة تتمثل في وجود خراج مغلق وانقطاع للتروية الدموية.
متى تكون الجراحة ضرورية
* وجود خراج مؤكد داخل العظم أو تحته بناء على صور الرنين المغناطيسي أو السحب.
* عدم تحسن حالة المريض أو استمرار ارتفاع مؤشرات الالتهاب في الدم بعد مرور يومين من تلقي المضادات الحيوية الوريدية الصحيحة.
* انتقال العدوى إلى المفصل المجاور، خاصة في مفصل الورك أو الكتف.
التقنية الجراحية لتنظيف العظم
تتم الجراحة تحت التخدير العام لضمان راحة المريض التامة. يقوم الجراح بعمل شق دقيق للوصول إلى العظم المصاب. إذا كان هناك خراج تحت غلاف العظم، يتم فتحه وتنظيفه بعناية.
الخطوة الأهم في الجراحة هي تخفيف الضغط داخل العظم. يقوم الجراح بعمل ثقوب دقيقة في قشرة العظم للوصول إلى التجويف الداخلي. إذا تم العثور على صديد بالداخل، يتم توسيع هذه الثقوب لعمل نافذة عظمية صغيرة تسمح بتنظيف الأنسجة الميتة والصديد. يحرص الجراحون على جعل حواف هذه النافذة دائرية وليست حادة، لتجنب إضعاف العظم ومنع حدوث كسور مستقبلية. بعد التنظيف العميق والغسيل بكميات كبيرة من المحاليل المعقمة، يتم وضع أنبوب تصريف لسحب أي سوائل متبقية.
مرحلة التعافي وإعادة التأهيل
تبدأ مرحلة التعافي فور انتهاء التدخل الطبي، وهي مرحلة حاسمة لا تقل أهمية عن العلاج نفسه لضمان عودة المريض لحياته الطبيعية.
- حماية العظم نظراً لأن العظم يكون ضعيفاً بسبب العدوى والتدخل الجراحي، يتم وضع الطرف المصاب في جبيرة أو دعامة طبية مبطنة جيداً لعدة أسابيع لحمايته من الكسور المرضية.
- منع التحميل يُمنع المريض تماماً من المشي أو تحميل الوزن على الطرف المصاب حتى تظهر صور الأشعة السينية التئاماً واضحاً للعظم وتجدداً في قوته.
- استكمال العلاج الدوائي يستمر المريض في تناول المضادات الحيوية لفترة تتراوح عادة بين أربعة إلى ستة أسابيع. يتم تحديد مدة العلاج بالتعاون مع أطباء الأمراض المعدية لضمان القضاء التام على أي بقايا مجهرية للبكتيريا.
- المتابعة المستمرة يتطلب الأمر زيارات دورية للطبيب لإجراء فحوصات سريرية، وقياس مستويات بروتين سي التفاعلي أسبوعياً، وإجراء صور أشعة دورية للتأكد من الشفاء التام ومراقبة نمو العظم بشكل سليم وتجنب أي مضاعفات متأخرة.
الأسئلة الشائعة
ما هو التهاب العظم والنقي الدموي الحاد
هو عدوى بكتيرية خطيرة وسريعة التطور تصيب أنسجة العظام وتجاويفها الداخلية. تنتقل البكتيريا غالباً عبر مجرى الدم من مصدر عدوى آخر في الجسم لتستقر في العظام، مما يسبب التهاباً شديداً وتكويناً للصديد، ويصيب الأطفال بشكل رئيسي.
هل يمكن الشفاء تماما من التهاب العظام
نعم، بفضل الله ثم التقدم الطبي، يمكن الشفاء التام من هذا المرض إذا تم تشخيصه في وقت مبكر وبدأ العلاج بالمضادات الحيوية الوريدية أو التدخل الجراحي بسرعة، مما يمنع حدوث أي تلف دائم في العظم.
كم تستغرق فترة علاج التهاب العظام
تتراوح فترة العلاج عادة بين أربعة إلى ستة أسابيع. تبدأ عادة في المستشفى لتلقي المضادات الحيوية عبر الوريد، ثم تستكمل في المنزل باستخدام المضادات الحيوية الفموية، مع ضرورة الالتزام التام بالمدة المحددة حتى لو اختفت الأعراض.
هل التهاب العظام مرض معدي للآخرين
لا، التهاب العظم والنقي بحد ذاته ليس مرضاً معدياً ولا ينتقل من شخص لآخر عبر التلامس العادي أو التنفس. العدوى تحدث داخلياً عندما تنتقل البكتيريا عبر مجرى دم المريض نفسه إلى عظامه.
متى يجب اللجوء إلى الجراحة لعلاج التهاب العظام
يلجأ الأطباء للجراحة إذا أظهرت الفحوصات وجود خراج كبير داخل أو حول العظم، أو إذا لم يتحسن المريض بعد 48 ساعة من تلقي المضادات الحيوية الوريدية، أو إذا امتدت العدوى لتشمل المفاصل القريبة.
ما هي مضاعفات إهمال علاج التهاب العظام
إهمال العلاج أو التأخر فيه قد يؤدي إلى مضاعفات كارثية تشمل موت أجزاء من العظم، تحول المرض إلى التهاب مزمن يصعب علاجه، تلف غضاريف النمو مما يؤدي لقصر أو تشوه الأطراف، وتسمم الدم الذي قد يهدد الحياة.
لماذا يصيب هذا المرض الأطفال أكثر من البالغين
بسبب الطبيعة التشريحية لعظام الأطفال في مرحلة النمو. الأوعية الدموية في نهايات العظام الطويلة لدى الأطفال تكون دقيقة ومتعرجة، مما يبطئ تدفق الدم ويسمح للبكتيريا بالاستقرار والتكاثر بسهولة أكبر مقارنة بالبالغين.
هل يمكن أن يعود الالتهاب بعد الشفاء منه
إذا تم الالتزام بخطة العلاج كاملة وتم القضاء على البكتيريا تماماً، فإن احتمالية عودة المرض نادرة جداً. ومع ذلك، في حال إيقاف العلاج مبكراً أو ضعف مناعة المريض، قد تنشط البكتيريا الكامنة ويتحول المرض لحالة مزمنة.
ما هو دور التغذية في تسريع الشفاء من التهاب العظام
تلعب التغذية السليمة دوراً حيوياً في دعم جهاز المناعة وتسريع التئام العظام. يُنصح بتناول وجبات غنية بالبروتينات، الكالسيوم، فيتامين د، وفيتامين سي، لتعزيز قدرة الجسم على محاربة العدوى وبناء أنسجة عظمية جديدة وصحية.
هل يؤثر التهاب العظام على نمو الطفل في المستقبل
إذا تم العلاج مبكراً وبشكل صحيح، فلن يكون هناك أي تأثير سلبي على نمو الطفل. أما إذا تأخر العلاج ووصلت العدوى إلى مراكز النمو في العظم، فقد يؤدي ذلك إلى اضطرابات في النمو تتطلب متابعة وتدخلات طبية لاحقة لتصحيحها.
محتويات الفصل
- مقدمة شاملة عن التهاب العظم والنقي الدموي الحاد
- تشريح العظام وكيفية تطور العدوى
- الأسباب وعوامل الخطر
- الأعراض والعلامات السريرية
- طرق التشخيص الدقيقة
- الخيارات العلاجية المتاحة
- مرحلة التعافي وإعادة التأهيل
- الأسئلة الشائعة
- ما هو التهاب العظم والنقي الدموي الحاد
- هل يمكن الشفاء تماما من التهاب العظام
- كم تستغرق فترة علاج التهاب العظام
- هل التهاب العظام مرض معدي للآخرين
- متى يجب اللجوء إلى الجراحة لعلاج التهاب العظام
- ما هي مضاعفات إهمال علاج التهاب العظام
- لماذا يصيب هذا المرض الأطفال أكثر من البالغين
- هل يمكن أن يعود الالتهاب بعد الشفاء منه
- ما هو دور التغذية في تسريع الشفاء من التهاب العظام
- هل يؤثر التهاب العظام على نمو الطفل في المستقبل
العودة للدليل الرئيسي