خشونة المفاصل واستبدالها: دليل شامل لعلاج آلام الورك، الركبة، والكتف في اليمن مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
خشونة المفاصل (التهاب المفاصل التنكسي) هي حالة مزمنة تصيب الغضاريف، مسببة الألم، التيبس، وفقدان وظيفة المفصل. تشمل خيارات العلاج التحفظي والجراحي، مثل استبدال المفاصل (الورك، الركبة، الكتف)، لتحسين جودة الحياة. الأستاذ الدكتور محمد هطيف يقدم رعاية متخصصة في اليمن.
إجابة سريعة (الخلاصة): خشونة المفاصل (التهاب المفاصل التنكسي) هي حالة مزمنة تصيب الغضاريف، مسببة الألم، التيبس، وفقدان وظيفة المفصل. تشمل خيارات العلاج التحفظي والجراحي، مثل استبدال المفاصل (الورك، الركبة، الكتف)، لتحسين جودة الحياة. الأستاذ الدكتور محمد هطيف يقدم رعاية متخصصة في اليمن.
1. مقدمة شاملة حول خشونة المفاصل (التهاب المفاصل التنكسي)
تُعد خشونة المفاصل، المعروفة طبياً بالتهاب المفاصل التنكسي (Osteoarthritis)، واحدة من أكثر الأمراض شيوعاً التي تصيب الجهاز العضلي الهيكلي، وتؤثر بشكل مباشر على جودة حياة الملايين حول العالم، وفي اليمن على وجه الخصوص، حيث تزداد الحاجة إلى فهم عميق لهذه الحالة وطرق علاجها الفعالة. إنها ليست مجرد آلام عابرة، بل هي حالة مزمنة تتدهور فيها الغضاريف الواقية التي تغطي نهايات العظام في المفاصل، مما يؤدي إلى احتكاك العظام ببعضها البعض. هذا الاحتكاك يسبب ألماً شديداً، تيبساً، تورماً، وصعوبة في الحركة، مما يعيق الأنشطة اليومية البسيطة مثل المشي، صعود الدرج، أو حتى النوم بشكل مريح. يمكن أن تصيب خشونة المفاصل أي مفصل في الجسم، ولكنها أكثر شيوعاً في المفاصل التي تحمل وزناً كبيراً مثل الركبتين والوركين، وكذلك في مفاصل العمود الفقري واليدين والكتفين.
تتطور خشونة المفاصل ببطء على مدى سنوات، وغالباً ما تبدأ الأعراض خفيفة ثم تتفاقم تدريجياً. في مراحلها المبكرة، قد يشعر المريض بألم خفيف بعد مجهود بدني أو تيبس صباحي يزول بعد فترة قصيرة من الحركة. لكن مع تقدم المرض، يصبح الألم مستمراً وأكثر حدة، حتى في أوقات الراحة، ويصبح التيبس أكثر وضوحاً ويستمر لفترات أطول. هذا التدهور المستمر يؤدي إلى فقدان تدريجي لوظيفة المفصل، مما يجعل الحياة اليومية تحدياً حقيقياً. إن التشخيص المبكر والتدخل العلاجي المناسب أمران حاسمان لإدارة الأعراض، إبطاء تقدم المرض، وتحسين جودة حياة المرضى. في هذا السياق، يبرز دور الخبرات الطبية المتخصصة، مثل تلك التي يقدمها الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، والذي يُعد مرجعاً طبياً رائداً في صنعاء واليمن، بخبرته الواسعة في تشخيص وعلاج حالات خشونة المفاصل المعقدة، بما في ذلك جراحات استبدال المفاصل المتقدمة للورك والركبة والكتف. يهدف هذا الدليل الشامل إلى توفير معلومات مفصلة وموثوقة للمرضى وعائلاتهم حول خشونة المفاصل، بدءاً من فهم طبيعة المرض وصولاً إلى أحدث خيارات العلاج المتاحة، مؤكداً على أهمية الرعاية المتخصصة التي يمكن أن تحدث فرقاً كبيراً في استعادة الحركة وتخفيف الألم.
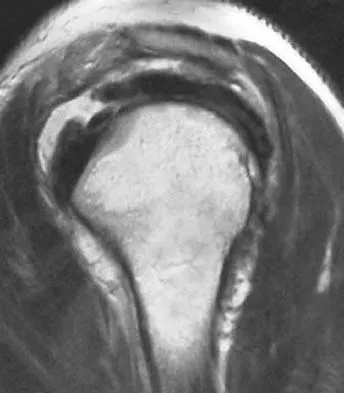
2. التشريح المبسط لفهم المشكلة
لفهم خشونة المفاصل، من الضروري أن نلقي نظرة مبسطة على تشريح المفصل الطبيعي وكيف يعمل. المفصل هو نقطة التقاء عظمتين أو أكثر، وهو مصمم للسماح بالحركة السلسة والمرنة. يتكون المفصل النموذجي، مثل مفصل الركبة أو الورك أو الكتف، من عدة مكونات رئيسية تعمل بتناغم:
أولاً، العظام : هي الهيكل الأساسي للمفصل. في مفصل الركبة، تلتقي عظمة الفخذ (الفخذ) مع عظمة الساق (القصبة) والرضفة (صابونة الركبة). في مفصل الورك، تلتقي رأس عظمة الفخذ مع تجويف الحوض (الحُق). وفي مفصل الكتف، يلتقي رأس عظمة العضد (الذراع) مع تجويف لوح الكتف.
ثانياً، الغضروف المفصلي : هذا هو المكون الأكثر أهمية في سياق خشونة المفاصل. الغضروف المفصلي عبارة عن نسيج أملس، مرن، وزلق يغطي نهايات العظام داخل المفصل. وظيفته الأساسية هي تقليل الاحتكاك بين العظام أثناء الحركة وامتصاص الصدمات، مما يسمح للمفصل بالانزلاق بسلاسة ودون ألم. في حالة خشونة المفاصل، يبدأ هذا الغضروف بالتآكل والتلف تدريجياً.
ثالثاً، المحفظة المفصلية : هي غشاء ليفي قوي يحيط بالمفصل بأكمله، ويحتوي على السائل الزليلي.
رابعاً، السائل الزليلي (السائل المفصلي) : هو سائل سميك ولزج يملأ الفراغ داخل المحفظة المفصلية. يعمل هذا السائل كمزلق طبيعي للمفصل، مما يقلل الاحتكاك ويغذي الغضروف. كما يعمل كوسادة لامتصاص الصدمات.
خامساً، الأربطة والأوتار : الأربطة هي أشرطة قوية من النسيج الضام تربط العظام ببعضها البعض وتوفر الاستقرار للمفصل. الأوتار تربط العضلات بالعظام، مما يسمح بالحركة.
في المفصل السليم، تعمل هذه المكونات معاً لضمان حركة سلسة وغير مؤلمة. عندما يصاب الغضروف المفصلي بالتلف في حالة خشونة المفاصل، يصبح سطحه خشناً وغير منتظم، ويفقد قدرته على امتصاص الصدمات وتقليل الاحتكاك. هذا يؤدي إلى احتكاك العظام مباشرة ببعضها البعض، مما يسبب الألم، الالتهاب، وتكوين نتوءات عظمية (Osteophytes) حول المفصل، ويزيد من تآكل العظام نفسها. فهم هذا التدهور التشريحي هو المفتاح لفهم الأعراض وخيارات العلاج.
3. الأسباب وعوامل الخطر
تُعد خشونة المفاصل حالة متعددة الأسباب، حيث تتفاعل مجموعة من العوامل الوراثية والبيئية ونمط الحياة لتؤدي إلى تآكل الغضاريف وتدهور المفاصل. على الرغم من أن التقدم في العمر هو عامل الخطر الرئيسي والأكثر شيوعاً، إلا أن هناك العديد من العوامل الأخرى التي تزيد من احتمالية الإصابة بالمرض أو تسرع من تطوره. فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية والتدخل المبكر.
الأسباب الرئيسية وعوامل الخطر:
-
التقدم في العمر: مع مرور الوقت، تفقد الغضاريف مرونتها وقدرتها على التجدد، وتصبح أكثر عرضة للتآكل. معظم حالات خشونة المفاصل تظهر بعد سن الأربعين، وتزداد شيوعاً مع كل عقد يمر. هذا لا يعني أن خشونة المفاصل جزء حتمي من الشيخوخة، بل هي نتيجة لتراكم الضغوط والتغيرات البيولوجية على مر السنين.
-
السمنة وزيادة الوزن: تُعد السمنة عاملاً مؤثراً بشكل كبير، خاصة في مفاصل تحمل الوزن مثل الركبتين والوركين. كل كيلوغرام إضافي من وزن الجسم يضع ضغطاً هائلاً على هذه المفاصل، مما يسرع من تآكل الغضاريف. بالإضافة إلى الضغط الميكانيكي، تفرز الخلايا الدهنية مواد كيميائية التهابية يمكن أن تساهم في تدهور الغضاريف في جميع أنحاء الجسم.
-
الإصابات السابقة للمفصل: أي إصابة سابقة للمفصل، مثل الكسور، التمزقات الرباطية (مثل تمزق الرباط الصليبي الأمامي في الركبة)، أو إصابات الغضروف الهلالي، يمكن أن تغير من ميكانيكا المفصل وتزيد من خطر الإصابة بخشونة المفاصل لاحقاً في الحياة. حتى الإصابات التي تبدو بسيطة يمكن أن تترك آثاراً طويلة الأمد.
-
الإجهاد المتكرر للمفصل: الأنشطة التي تتطلب حركات متكررة أو ضغطاً عالياً على المفاصل، مثل بعض المهن (عمال البناء، الرياضيون المحترفون) أو الهوايات، يمكن أن تساهم في تآكل الغضاريف بمرور الوقت. ومع ذلك، فإن النشاط البدني المعتدل والمناسب ضروري لصحة المفاصل.
-
التشوهات الخلقية أو المكتسبة: بعض الأشخاص يولدون بتشوهات في شكل المفاصل أو العظام، مثل خلل التنسج الوركي (Hip Dysplasia) أو تقوس الساقين (Bowlegs)، مما يؤدي إلى توزيع غير متساوٍ للوزن على المفصل ويزيد من خطر التآكل.
-
الوراثة: تلعب العوامل الوراثية دوراً مهماً. إذا كان هناك تاريخ عائلي لخشونة المفاصل، فقد يكون الشخص أكثر عرضة للإصابة بها. قد تؤثر الجينات على جودة الغضاريف أو كيفية استجابة الجسم للإصابات.
-
الأمراض الأيضية والالتهابية: بعض الأمراض مثل النقرس (Gout)، داء السكري، أو التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) يمكن أن تزيد من خطر الإصابة بخشونة المفاصل أو تسرع من تطورها، إما بشكل مباشر عن طريق إتلاف الغضاريف أو بشكل غير مباشر عن طريق تغيير بيئة المفصل.
-
الجنس: النساء أكثر عرضة للإصابة بخشونة المفاصل من الرجال، خاصة بعد سن اليأس، مما يشير إلى دور محتمل للتغيرات الهرمونية.
إن فهم هذه العوامل يساعد الأستاذ الدكتور محمد هطيف وفريقه في وضع خطط علاجية ووقائية مخصصة لكل مريض، مع الأخذ في الاعتبار الظروف الفردية ونمط الحياة.
MANDATORY TABLE 1: مقارنة بين عوامل الخطر القابلة للتعديل وغير القابلة للتعديل لخشونة المفاصل
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| السمنة وزيادة الوزن: يمكن التحكم فيها من خلال الحمية الغذائية والتمارين. | التقدم في العمر: لا يمكن تغيير العمر، وهو عامل خطر رئيسي. |
| الإصابات المفصلية السابقة: يمكن تقليل خطرها بالوقاية والحماية أثناء الرياضة والعمل. | الوراثة والتاريخ العائلي: الاستعداد الوراثي لا يمكن تغييره. |
| الإجهاد المتكرر للمفصل: يمكن تعديل الأنشطة المهنية والرياضية لتقليل الضغط. | الجنس: النساء أكثر عرضة للإصابة، وهذا عامل بيولوجي لا يمكن تغييره. |
| ضعف العضلات المحيطة بالمفصل: يمكن تقويتها من خلال التمارين والعلاج الطبيعي. | التشوهات الخلقية أو المكتسبة: بعض التشوهات الهيكلية لا يمكن تعديلها بسهولة. |
| بعض الأمراض الأيضية (مثل السكري غير المتحكم به): يمكن إدارتها طبياً. | العرق: بعض المجموعات العرقية قد تكون أكثر عرضة. |
4. الأعراض والعلامات التحذيرية
تتطور خشونة المفاصل عادةً بشكل تدريجي، وقد تبدأ الأعراض خفيفة وغير ملحوظة، ثم تتفاقم بمرور الوقت لتصبح مزعجة ومؤثرة بشكل كبير على جودة الحياة. من الضروري الانتباه إلى هذه الأعراض والعلامات التحذيرية لطلب المساعدة الطبية في الوقت المناسب، خاصة وأن التدخل المبكر يمكن أن يبطئ من تقدم المرض ويحسن النتائج العلاجية. الأستاذ الدكتور محمد هطيف يؤكد دائماً على أهمية الاستماع إلى جسدك وعدم تجاهل أي ألم مستمر.
الأعراض والعلامات التحذيرية الرئيسية لخشونة المفاصل:
-
الألم المفصلي: هذا هو العرض الأكثر شيوعاً. في البداية، قد يكون الألم خفيفاً ويظهر فقط بعد النشاط البدني أو الإجهاد. على سبيل المثال، قد يشعر المريض بألم في الركبة بعد المشي لمسافة طويلة، أو ألم في الورك بعد الوقوف لفترة طويلة. مع تقدم المرض، يصبح الألم أكثر حدة واستمراراً، وقد يظهر حتى في أوقات الراحة أو أثناء النوم، مما يؤثر بشكل كبير على جودة النوم والراحة. يمكن أن يكون الألم مبهماً أو حاداً، وقد يزداد سوءاً مع الحركة ويتحسن قليلاً مع الراحة، لكنه لا يختفي تماماً.
-
التيبس المفصلي: يشعر المريض بتيبس في المفصل المصاب، خاصة بعد فترات من عدم الحركة، مثل الاستيقاظ في الصباح أو بعد الجلوس لفترة طويلة. هذا التيبس عادة ما يكون أسوأ في الصباح ويستمر لمدة تقل عن 30 دقيقة، ثم يتحسن تدريجياً مع الحركة الخفيفة. في المراحل المتقدمة، قد يستمر التيبس لفترات أطول ويجعل بدء الحركة صعباً ومؤلماً.
-
فقدان المرونة ونطاق الحركة: مع تآكل الغضاريف وتكوين النتوءات العظمية، يصبح المفصل أقل مرونة. يجد المريض صعوبة في تحريك المفصل بكامل نطاقه الطبيعي. على سبيل المثال، قد لا يتمكن من ثني الركبة بالكامل، أو رفع الذراع فوق الرأس، أو تدوير الورك بحرية. هذا الفقدان التدريجي للمرونة يؤثر على القدرة على أداء الأنشطة اليومية مثل ارتداء الملابس، المشي، أو القيادة.
-
صوت طقطقة أو احتكاك (Crepitus): قد يسمع المريض أو يشعر بصوت طقطقة، فرقعة، أو احتكاك عند تحريك المفصل المصاب. هذا الصوت ينتج عن احتكاك الأسطح العظمية الخشنة ببعضها البعض بسبب تآكل الغضروف.
-
التورم والألم عند اللمس: قد يحدث تورم خفيف حول المفصل المصاب، خاصة بعد النشاط. قد يكون المفصل أيضاً مؤلماً عند لمسه أو الضغط عليه. هذا التورم والالتهاب هما استجابة الجسم للتلف الحاصل داخل المفصل.
-
ضعف العضلات المحيطة بالمفصل: نتيجة للألم وقلة الاستخدام، قد تضعف العضلات المحيطة بالمفصل المصاب، مما يزيد من عدم استقرار المفصل ويزيد من الألم. على سبيل المثال، ضعف عضلات الفخذ الأمامية (Quadriceps) في حالة خشونة الركبة.
-
تشوه المفصل: في المراحل المتقدمة جداً، قد يؤدي التآكل الشديد للعظام وتكوين النتوءات العظمية إلى تشوه واضح في شكل المفصل. على سبيل المثال، قد تبدو الركبة مقوسة أو متضخمة.
-
تأثير على الأنشطة اليومية: كل هذه الأعراض مجتمعة تؤثر بشكل كبير على قدرة المريض على أداء الأنشطة اليومية، مما يؤدي إلى تقليل الحركة، العزلة الاجتماعية، وحتى الاكتئاب بسبب الألم المزمن وفقدان الاستقلالية.
إذا كنت تعاني من أي من هذه الأعراض، فمن الضروري استشارة طبيب متخصص في جراحة العظام، مثل الأستاذ الدكتور محمد هطيف، لتقييم الحالة ووضع خطة علاجية مناسبة قبل تفاقم المشكلة.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لخشونة المفاصل على مزيج من التقييم السريري الشامل والفحوصات التصويرية، وذلك لتقييم مدى تآكل الغضاريف وتحديد أفضل مسار علاجي. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول تشخيصي صارم لضمان الحصول على صورة كاملة لحالة المريض.
خطوات التشخيص الدقيقة:
-
التاريخ المرضي الشامل (Clinical History):
- يبدأ التشخيص بسؤال المريض عن الأعراض التي يعاني منها بالتفصيل: متى بدأت؟ ما هي طبيعة الألم (حاد، مبهَم، حارق)؟ متى يزداد سوءاً (في الصباح، بعد النشاط، أثناء الراحة)؟ هل هناك تيبس؟ كم يستمر؟ هل هناك أصوات طقطقة؟
- يتم السؤال عن تاريخ الإصابات السابقة للمفصل، الأمراض المزمنة (مثل السكري، النقرس)، الأدوية التي يتناولها المريض، التاريخ العائلي لخشونة المفاصل، ونمط الحياة (المهنة، مستوى النشاط البدني، الوزن).
- هذه المعلومات حاسمة في فهم تطور المرض وتحديد عوامل الخطر المحتملة.
-
الفحص البدني (Physical Examination):
-
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص دقيق للمفصل المصاب والمفاصل المحيطة. يشمل الفحص:
- المعاينة: للبحث عن أي تورم، احمرار، تشوه، أو ضمور عضلي.
- الجس: لتحديد مناطق الألم عند اللمس، ووجود نتوءات عظمية، أو حرارة في المفصل.
- تقييم نطاق الحركة (Range of Motion): يتم قياس قدرة المريض على تحريك المفصل في جميع الاتجاهات (الثني، البسط، الدوران) لتحديد مدى فقدان المرونة والتيبس.
- اختبارات الثبات والقوة: لتقييم استقرار المفصل وقوة العضلات المحيطة به.
- تقييم المشية: في حالات خشونة الورك أو الركبة، يتم ملاحظة طريقة مشي المريض لتحديد أي عرج أو أنماط مشي غير طبيعية.
-
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص دقيق للمفصل المصاب والمفاصل المحيطة. يشمل الفحص:
-
الفحوصات التصويرية (Imaging Studies):
-
الأشعة السينية (X-rays):
تُعد الأشعة السينية هي الفحص التصويري الأول والأكثر أهمية لتشخيص خشونة المفاصل. على الرغم من أنها لا تظهر الغضروف نفسه، إلا أنها تكشف عن علامات غير مباشرة لتآكله، مثل:
- تضيق المسافة المفصلية: وهي المسافة بين العظام التي يملأها الغضروف. تضيق هذه المسافة يشير إلى تآكل الغضروف.
- تكون النتوءات العظمية (Osteophytes): وهي نموات عظمية صغيرة تتكون حول حواف المفصل نتيجة الاحتكاك.
- تصلب العظم تحت الغضروفي (Subchondral Sclerosis): زيادة كثافة العظم تحت الغضروف المتآكل.
- تكيسات تحت الغضروفية (Subchondral Cysts): جيوب صغيرة مملوءة بالسوائل تتكون في العظم.
- التصوير بالرنين المغناطيسي (MRI): قد يُطلب التصوير بالرنين المغناطيسي في بعض الحالات لتقييم الأنسجة الرخوة بشكل أفضل، مثل الأربطة، الأوتار، والغضاريف الهلالية، وكذلك لتقييم حالة الغضروف المفصلي نفسه بشكل أكثر تفصيلاً، وتحديد مدى الالتهاب أو وجود أي إصابات أخرى قد تساهم في الأعراض.
- التصوير المقطعي المحوسب (CT Scan): نادراً ما يستخدم لتشخيص خشونة المفاصل، ولكنه قد يكون مفيداً في حالات معينة لتقييم التشوهات العظمية المعقدة أو التخطيط للجراحة.
-
الأشعة السينية (X-rays):
تُعد الأشعة السينية هي الفحص التصويري الأول والأكثر أهمية لتشخيص خشونة المفاصل. على الرغم من أنها لا تظهر الغضروف نفسه، إلا أنها تكشف عن علامات غير مباشرة لتآكله، مثل:
-
فحوصات الدم (Blood Tests):
- لا توجد فحوصات دم محددة لتشخيص خشونة المفاصل، ولكن قد يطلب الأستاذ الدكتور محمد هطيف بعض التحاليل لاستبعاد أنواع أخرى من التهاب المفاصل، مثل التهاب المفاصل الروماتويدي أو النقرس، والتي تتطلب علاجاً مختلفاً.
من خلال هذه الطرق التشخيصية المتكاملة، يمكن للأستاذ الدكتور محمد هطيف تحديد مرحلة خشونة المفاصل بدقة، ووضع خطة علاجية مخصصة تلبي احتياجات كل مريض في صنعاء واليمن.
6. خيارات العلاج الشاملة
تتنوع خيارات علاج خشونة المفاصل بشكل كبير، وتعتمد على شدة الأعراض، مرحلة المرض، المفصل المصاب، والعوامل الصحية العامة للمريض. الهدف الرئيسي من العلاج هو تخفيف الألم، تحسين وظيفة المفصل، إبطاء تقدم المرض، وتحسين جودة حياة المريض. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من الخيارات العلاجية، بدءاً من التدابير التحفظية وصولاً إلى التدخلات الجراحية المتقدمة.
أ. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول لمعظم حالات خشونة المفاصل، خاصة في المراحل المبكرة والمتوسطة. يركز هذا النهج على إدارة الأعراض وتحسين وظيفة المفصل دون الحاجة إلى جراحة.
-
تعديل نمط الحياة:
- فقدان الوزن: يُعد تقليل الوزن الزائد من أهم التدابير، خاصة لمفاصل الركبة والورك، حيث يقلل الضغط الميكانيكي على المفصل بشكل كبير ويخفف الألم.
- النشاط البدني المعتدل: ممارسة التمارين الرياضية بانتظام، مثل المشي، السباحة، ركوب الدراجات، أو اليوجا، تساعد في تقوية العضلات المحيطة بالمفصل، تحسين المرونة، وتقليل التيبس. يجب تجنب الأنشطة عالية التأثير التي تزيد الضغط على المفصل.
- استخدام الأجهزة المساعدة: مثل العكازات، المشايات، أو دعامات الركبة، لتخفيف الحمل عن المفصل المصاب وتحسين الاستقرار.
-
العلاج الطبيعي والتأهيل:
- يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يقوم أخصائي العلاج الطبيعي بتصميم برنامج تمارين مخصص لتقوية العضلات المحيطة بالمفصل، تحسين نطاق الحركة، وتقليل الألم.
- يشمل ذلك تمارين الإطالة، تمارين التقوية، وتمارين التوازن.
-
الأدوية:
- مسكنات الألم الموضعية: مثل الكريمات أو الجل التي تحتوي على مضادات الالتهاب غير الستيرويدية (NSAIDs) أو الكابسيسين، لتخفيف الألم الموضعي.
- مسكنات الألم الفموية: مثل الباراسيتامول (Acetaminophen) في البداية، ثم مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين أو النابروكسين لتخفيف الألم والالتهاب. يجب استخدامها بحذر وتحت إشراف طبي بسبب آثارها الجانبية المحتملة على الجهاز الهضمي والكلى.
- مكملات غذائية: مثل الجلوكوزامين والكوندرويتين، على الرغم من أن فعاليتها لا تزال محل نقاش علمي، قد يجد بعض المرضى تحسناً معها.
-
الحقن داخل المفصل:
- حقن الكورتيكوستيرويدات: تُستخدم لتخفيف الألم والالتهاب بشكل سريع ومؤقت. تأثيرها يستمر لعدة أسابيع إلى بضعة أشهر، ولا ينبغي تكرارها بشكل مفرط بسبب الآثار الجانبية المحتملة على الغضروف.
- حقن حمض الهيالورونيك (Viscosupplementation): تُعرف أيضاً باسم "تزييت المفصل"، حيث يعمل حمض الهيالورونيك على تحسين لزوجة السائل الزليلي وتقليل الاحتكاك. قد يوفر تخفيفاً للألم لعدة أشهر.
- حقن البلازما الغنية بالصفائح الدموية (PRP): تُعد تقنية حديثة تستخدم عوامل النمو الموجودة في دم المريض لتحفيز الشفاء وتقليل الالتهاب. لا تزال الأبحاث جارية لتحديد فعاليتها الكاملة في خشونة المفاصل.
ب. التدخل الجراحي
عندما تفشل جميع خيارات العلاج التحفظي في تخفيف الألم وتحسين وظيفة المفصل، وتصبح خشونة المفاصل شديدة وتؤثر بشكل كبير على جودة حياة المريض، قد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي. الهدف من الجراحة هو استعادة وظيفة المفصل، تخفيف الألم بشكل دائم، وتحسين القدرة على الحركة.
-
تنظير المفصل (Arthroscopy):
- إجراء جراحي طفيف التوغل يستخدم كاميرا صغيرة وأدوات جراحية دقيقة لإزالة الأنسجة التالفة، تنظيف المفصل، أو إزالة النتوءات العظمية.
- غالباً ما يستخدم في المراحل المبكرة من خشونة المفاصل، خاصة في الركبة والكتف، لتخفيف الأعراض مؤقتاً، ولكنه لا يعالج السبب الجذري لتآكل الغضروف.
-
قطع العظم (Osteotomy):
- إجراء جراحي يتم فيه قطع جزء من العظم فوق أو تحت المفصل لإعادة توزيع الوزن على جزء سليم من المفصل.
- يستخدم عادة في حالات خشونة الركبة أحادية الجانب لدى المرضى الأصغر سناً والنشطين، لتأخير الحاجة إلى استبدال المفصل الكامل.
-
استبدال المفصل الجزئي (Partial Joint Replacement):
- يتم استبدال الجزء التالف فقط من المفصل، مع الحفاظ على الأجزاء السليمة.
- مثال: استبدال مفصل الركبة الجزئي (Unicompartmental Knee Arthroplasty) عندما يكون التلف مقتصراً على جزء واحد من الركبة.
-
استبدال المفصل الكلي (Total Joint Replacement - Arthroplasty):
- هذا هو الإجراء الجراحي الأكثر فعالية وديمومة لعلاج خشونة المفاصل الشديدة
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك