مرض العظام النقيلي: دليل شامل للمرضى حول التخطيط الجراحي والعلاج لمنع الفشل مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
مرض العظام النقيلي هو انتشار السرطان إلى العظام. يتضمن علاجه الجراحي إزالة الورم وتثبيت العظم لمنع الكسور وتحسين جودة الحياة. التخطيط الدقيق قبل الجراحة ضروري لضمان أفضل النتائج وتجنب الفشل، وهو ما يوفره الأستاذ الدكتور محمد هطيف بخبرته العالية في صنعاء.
الخلاصة الطبية المعمقة: مرض العظام النقيلي (Metastatic Bone Disease - MBD) هو انتشار الخلايا السرطانية من ورم أولي في عضو آخر بالجسم إلى العظام. يُعد هذا الانتشار تحديًا خطيرًا يهدد سلامة العظام ووظائفها، ويؤثر بشكل مباشر على جودة حياة المرضى من خلال التسبب في آلام مبرحة، ضعف وظيفي، وزيادة خطر التعرض للكسور المرضية. يتطلب علاج MBD نهجًا متعدد التخصصات يجمع بين العلاجات الجهازية والجراحة. يُعد التدخل الجراحي حجر الزاوية في إدارة الحالات المتقدمة، ويهدف إلى إزالة الورم، تثبيت العظام الضعيفة لمنع أو علاج الكسور، تخفيف الألم، واستعادة الوظيفة، وبالتالي تحسين جودة الحياة بشكل ملموس. يبرز التخطيط الجراحي الدقيق والخبرة الجراحية العالية كعاملين حاسمين لضمان أفضل النتائج وتجنب المضاعفات والفشل. يقدم الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العقدين كأستاذ لجراحة العظام في جامعة صنعاء، أحدث التقنيات الجراحية مثل الجراحة المجهرية، تنظير المفاصل 4K، والجراحة التعويضية، مع التزام صارم بالنزاهة الطبية، مما يجعله المرجع الأول لمرضى العظام النقيلي في صنعاء واليمن.

مقدمة: تحدي مرض العظام النقيلي وأهمية الخبرة المتخصصة
يُعد تشخيص السرطان تحديًا كبيرًا في حياة أي شخص، وعندما ينتشر السرطان إلى العظام، المعروف بـ "مرض العظام النقيلي" (Metastatic Bone Disease - MBD)، فإن ذلك يضيف طبقة أخرى من التعقيد والتحدي. تُعد العظام ثالث أكثر المواقع شيوعًا لانتشار السرطان بعد الرئتين والكبد، وتؤثر بشكل كبير على جودة حياة المرضى. يواجه هؤلاء المرضى غالبًا آلامًا شديدة، وضعفًا وظيفيًا، وخطر الإصابة بالكسور المرضية التي قد تحدث حتى مع إصابات بسيطة أو بدونها، مما يستدعي تدخلًا طبيًا متخصصًا وعاجلًا.
يهدف هذا الدليل الشامل إلى تزويد المرضى وعائلاتهم بفهم عميق لمرض العظام النقيلي، بدءًا من أسبابه وآلياته، مرورًا بعمليات التشخيص الدقيقة التي تضمن تحديد مدى الانتشار، وصولًا إلى خيارات العلاج الجراحي المتقدمة وغير الجراحية. سنركز بشكل خاص على أهمية التخطيط الجراحي المتقن لمنع الفشل وتحقيق أفضل النتائج الممكنة، مع تسليط الضوء على الخبرة الرائدة والمتميزة للأستاذ الدكتور محمد هطيف في صنعاء. يُعد الأستاذ الدكتور هطيف، بصفته أستاذًا لجراحة العظام في جامعة صنعاء وخبرته الممتدة لأكثر من 20 عامًا في التعامل مع أصعب حالات العظام، مرجعًا لا يُضاهى في جراحة العظام النقيلية، ويقدم أحدث التقنيات العلاجية مثل الجراحة المجهرية، تنظير المفاصل بتقنية 4K، والجراحة التعويضية، ملتزمًا بأعلى معايير النزاهة الطبية.
إن الهدف الأساسي من التدخل الجراحي في حالات مرض العظام النقيلي هو تخفيف الألم بشكل فعال، واستعادة الوظيفة الحركية قدر الإمكان، ومنع الكسور أو علاجها في حال حدوثها، وبالتالي تحسين جودة حياة المريض بشكل كبير. ومع التطورات الملحوظة في علاجات السرطان، يعيش المرضى لفترات أطول، مما يزيد من أهمية الإدارة الفعالة لمضاعفات العظام الناتجة عن النقائل. إن النهج الشامل الذي يتبعه الأستاذ الدكتور محمد هطيف يضمن للمرضى تلقي رعاية متكاملة تبدأ من التشخيص الدقيق وصولاً إلى التعافي وإعادة التأهيل.

ما هو مرض العظام النقيلي (MBD)؟ فهم عميق للحالة
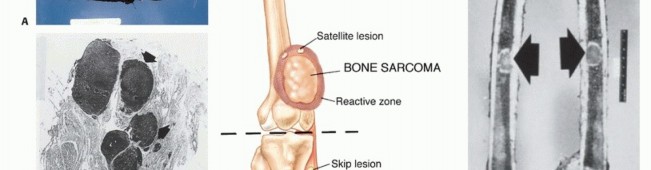
مرض العظام النقيلي (Metastatic Bone Disease - MBD) هو حالة طبية خطيرة تحدث عندما تنتشر الخلايا السرطانية من ورم أولي في جزء آخر من الجسم (مثل الثدي أو البروستاتا أو الرئة) إلى العظام. هذا الانتشار يعرف بالنقائل أو "الورم الخبيث الثانوي". على عكس سرطان العظام الأولي الذي ينشأ في العظم نفسه، فإن النقائل العظمية هي خلايا سرطانية أتت من مكان آخر، وتحتفظ بخصائص الورم الأصلي.
تُعد العظام بيئة خصبة لنمو الخلايا السرطانية، وتُقدر أعداد المرضى الذين يعانون من هذه الحالة بالملايين حول العالم. يمكن أن تنتشر النقائل إلى أي عظم في الجسم، ولكنها غالبًا ما تصيب العظام الغنية بنخاع العظم مثل العمود الفقري، الحوض، الأضلاع، عظم الفخذ، وعظم العضد.
آليات انتشار السرطان إلى العظام
تنتقل الخلايا السرطانية إلى العظام عادة عبر مجرى الدم أو الجهاز اللمفاوي. بمجرد وصولها إلى العظم، تتفاعل هذه الخلايا مع الخلايا العظمية الطبيعية (الناقضات والبانبات العظمية) وتؤثر على توازن عملية إعادة تشكيل العظام (bone remodeling). يمكن أن يؤدي هذا التفاعل إلى نوعين رئيسيين من التلف العظمي:
- الآفات المحللة للعظم (Osteolytic lesions): وهي الأكثر شيوعًا، وتحدث عندما تحفز الخلايا السرطانية ناقضات العظم (الخلايا المسؤولة عن تكسير العظم) لتدمير النسيج العظمي. هذا يؤدي إلى ضعف العظام، وتكوين تجاويف، وزيادة خطر الكسور.
- الآفات البانية للعظم (Osteoblastic lesions): تحدث عندما تحفز الخلايا السرطانية بانيات العظم (الخلايا المسؤولة عن بناء العظم) لإنتاج عظم جديد غير منظم وكثيف، ولكنه ضعيف وهش.
- الآفات المختلطة (Mixed lesions): تجمع بين خصائص النوعين.
أكثر أنواع السرطانات الأولية شيوعًا التي تنتشر إلى العظام
تختلف احتمالية انتشار السرطان إلى العظام باختلاف نوع الورم الأولي. إليك جدول يوضح أكثر أنواع السرطانات الأولية شيوعًا التي تنتشر إلى العظام:
| نوع السرطان الأولي | نسبة الانتشار إلى العظام | الأعضاء العظمية الأكثر تأثراً |
|---|---|---|
| سرطان الثدي | 70-75% | العمود الفقري، الحوض، الأضلاع، عظم الفخذ |
| سرطان البروستاتا | 65-75% | العمود الفقري، الحوض، عظم الفخذ |
| سرطان الرئة | 30-40% | العمود الفقري، الأضلاع، عظم الفخذ، عظم العضد |
| سرطان الكلى | 20-25% | العمود الفقري، عظم الفخذ، الحوض |
| سرطان الغدة الدرقية | 15-20% | العمود الفقري، الجمجمة، العظام الطويلة |
| الورم النقوي المتعدد | يصيب نخاع العظم مباشرة | العمود الفقري، الجمجمة، العظام الطويلة |
فهم هذه الآليات والأنواع أمر حيوي للتشخيص والعلاج الفعال، وهو ما يتميز به الأستاذ الدكتور محمد هطيف في تقييمه الشامل لحالة المريض.
الأسباب وعوامل الخطر لمرض العظام النقيلي
لا يوجد سبب مباشر لمرض العظام النقيلي بحد ذاته سوى وجود سرطان أولي في مكان آخر بالجسم. ومع ذلك، هناك عوامل تزيد من خطر انتشار السرطان إلى العظام:
- نوع السرطان الأولي: كما ذكرنا في الجدول أعلاه، بعض أنواع السرطان أكثر عرضة للانتشار إلى العظام.
- مرحلة السرطان: كلما تقدمت مرحلة السرطان الأولي، زاد خطر انتشاره إلى العظام.
- السمات البيولوجية للورم: بعض الخلايا السرطانية لديها قدرة أكبر على غزو الأوعية الدموية واللمفاوية، والنجاة في مجرى الدم، والتكيف مع بيئة العظم.
- عوامل نمو العظم: العظم غني بعوامل النمو التي يمكن أن تحفز نمو الخلايا السرطانية المنتشرة.
- الأوعية الدموية في العظام: العظام ذات التدفق الدموي الغزير، مثل العمود الفقري والحوض، هي مواقع مفضلة لانتشار النقائل.
الأعراض والعلامات: كيف يظهر مرض العظام النقيلي؟
تعتمد أعراض مرض العظام النقيلي على موقع النقائل وحجمها ومدى تسببها في تلف العظم. غالبًا ما تكون الأعراض خفية في البداية وتتفاقم مع تقدم المرض. من المهم جدًا الانتباه لهذه الأعراض والبحث عن استشارة طبية فورية، خاصةً لمرضى السرطان المعروفين.
1. الألم العظمي (Bone Pain)
- السمة الأكثر شيوعًا: غالبًا ما يكون الألم هو العرض الأول والأكثر إزعاجًا.
- الطبيعة: ألم عميق، مستمر، وقد يتفاقم ليلًا أو مع الحركة أو الضغط على العظم المصاب.
- الموقع: يتركز الألم في المنطقة المصابة، مثل الظهر (في حالة نقائل العمود الفقري)، أو الورك، أو الأطراف.
- التأثير: قد يؤثر بشكل كبير على جودة النوم والأنشطة اليومية.
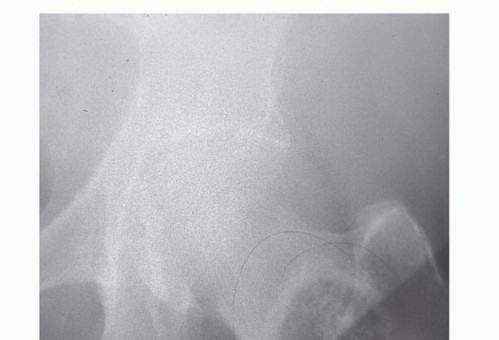
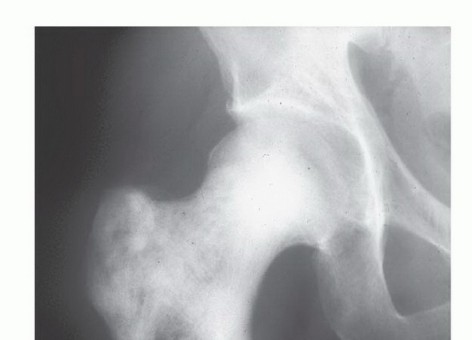
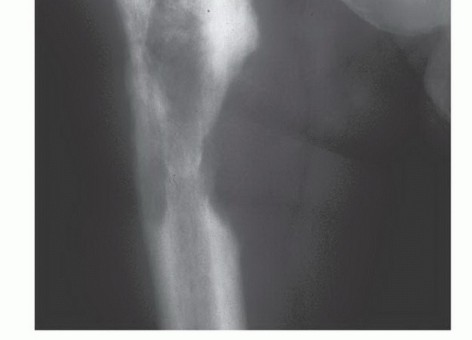
2. الكسور المرضية (Pathological Fractures)
- التعريف: كسور تحدث في العظام الضعيفة بسبب النقائل السرطانية، حتى مع إصابات بسيطة لا تكفي لكسر عظم سليم، أو حتى تلقائيًا.
- الخطورة: تُعد من المضاعفات الخطيرة والمؤلمة التي تتطلب تدخلًا جراحيًا في كثير من الأحيان.
- المواقع الشائعة: العمود الفقري، عظم الفخذ، عظم العضد.
3. ضعف العضلات والشلل (Muscle Weakness and Paralysis)
- السبب: عندما تصيب النقائل العمود الفقري، يمكن أن تضغط على الحبل الشوكي أو الأعصاب المحيطة.
- الأعراض: خدر، وخز، ضعف في الأطراف (الذراعين أو الساقين)، صعوبة في المشي، وقد تصل إلى الشلل التام في الحالات الشديدة.
- الاستعجال: تُعتبر هذه الأعراض حالة طارئة تتطلب تدخلاً طبيًا عاجلاً لمنع تلف الأعصاب الدائم.
4. فرط كالسيوم الدم (Hypercalcemia)
- الآلية: تدمير العظام بواسطة النقائل يؤدي إلى إطلاق الكالسيوم في مجرى الدم بكميات كبيرة.
- الأعراض: تعب، ضعف، غثيان، قيء، إمساك، عطش شديد، كثرة التبول، ارتباك، وقد يؤدي إلى اضطرابات في ضربات القلب والغيبوبة في الحالات الشديدة.
5. أعراض جهازية أخرى
- التعب والإرهاق: شعور عام بالتعب لا يزول بالراحة.
- فقدان الوزن غير المبرر: قد يكون مؤشرًا على تقدم المرض.
- فقدان الشهية: نقص الرغبة في تناول الطعام.
- فقر الدم: نتيجة لتأثر نخاع العظم أو النزيف.
إن التعرف المبكر على هذه الأعراض والتوجه للطبيب المختص، مثل الأستاذ الدكتور محمد هطيف، يمكن أن يحدث فرقًا كبيرًا في إدارة المرض وتحسين النتائج.
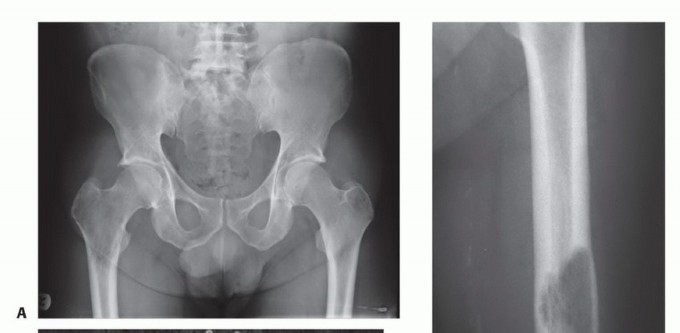
التشخيص الدقيق لمرض العظام النقيلي: نهج الأستاذ الدكتور محمد هطيف
يتطلب التشخيص الفعال لمرض العظام النقيلي نهجًا شاملاً يجمع بين التقييم السريري الدقيق والتصوير المتقدم والفحوصات المخبرية. يتبع الأستاذ الدكتور محمد هطيف بروتوكولًا صارمًا لضمان تشخيص دقيق يوجه خطة العلاج المثلى.
1. التاريخ المرضي والفحص السريري
- التاريخ المرضي: يتم جمع معلومات مفصلة عن تاريخ السرطان الأولي للمريض، العلاجات السابقة، الأعراض الحالية (خاصة الألم وموقعه وطبيعته)، وأي تغييرات في الوظيفة الحركية.
- الفحص السريري: يتضمن تقييمًا شاملاً للجهاز العضلي الهيكلي، بما في ذلك فحص الألم، نطاق الحركة، القوة العضلية، والوظيفة العصبية، للبحث عن علامات الضغط على الأعصاب أو الحبل الشوكي.

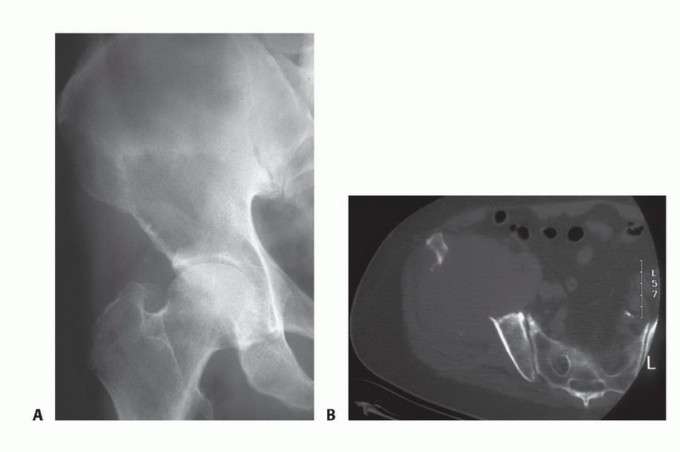
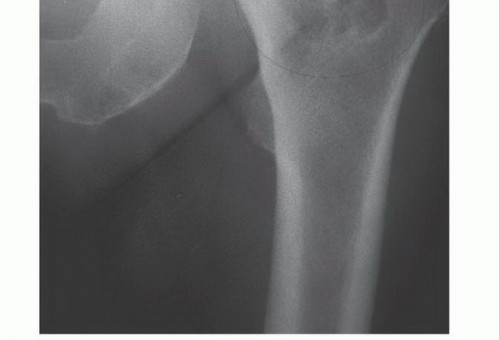
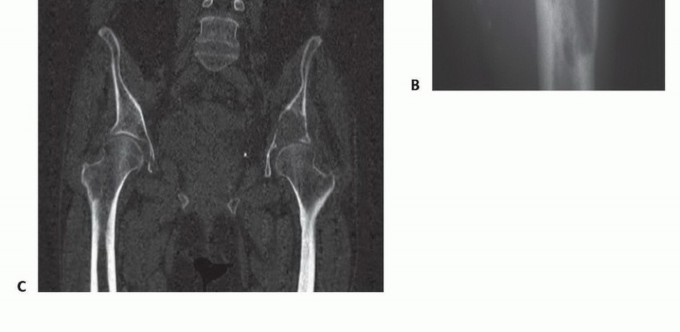
2. الفحوصات التصويرية المتقدمة
تُعد الفحوصات التصويرية حجر الزاوية في تشخيص النقائل العظمية وتحديد مدى انتشارها:
- الأشعة السينية (X-ray): تُستخدم كخطوة أولى لتحديد مناطق تلف العظام، ولكنها قد لا تظهر الآفات الصغيرة أو في المراحل المبكرة.
- المسح العظمي (Bone Scintigraphy / Bone Scan): تقنية حساسة للغاية للكشف عن النقائل العظمية في جميع أنحاء الهيكل العظمي. تُظهر المناطق التي تشهد نشاطًا عظميًا مرتفعًا، سواء كان ذلك بسبب النقائل أو أمراض أخرى.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا تفصيلية للعظام، ويساعد في تحديد حجم وموقع النقائل، وتقييم مدى تلف العظام، والتخطيط الجراحي.
- التصوير بالرنين المغناطيسي (MRI Scan): يُعد الأفضل لتقييم النقائل في العمود الفقري، حيث يوفر صورًا ممتازة للأنسجة الرخوة والحبل الشوكي والأعصاب، مما يساعد في تحديد ما إذا كانت النقائل تضغط على هذه الهياكل الحيوية.
- التصوير المقطعي بالإصدار البوزيتروني (PET-CT Scan): يجمع بين التصوير الوظيفي (PET) والتشريحي (CT)، وهو فعال للغاية في تحديد مواقع النقائل السرطانية النشطة في الجسم كله، بما في ذلك العظام، ويساعد في التمييز بين النقائل والأمراض الحميدة.
3. الخزعة (Biopsy)
في بعض الحالات، قد تكون الخزعة ضرورية لتأكيد التشخيص، خاصة إذا كان الورم الأولي غير معروف، أو إذا كان هناك شك في أن الآفة العظمية ليست نقيلة. يتم أخذ عينة صغيرة من النسيج العظمي المصاب وفحصها تحت المجهر. يمكن للأستاذ الدكتور محمد هطيف إجراء خزعات موجهة بالتصوير بدقة عالية لضمان الحصول على عينة كافية للتشخيص.
4. الفحوصات المخبرية
- اختبارات الدم: يمكن أن تُظهر مستويات الكالسيوم في الدم (للكشف عن فرط كالسيوم الدم)، ومستويات الفوسفات، والإنزيمات العظمية مثل الفوسفاتيز القلوي، والتي قد تكون مرتفعة في حالات تلف العظام.
- واسمات الأورام (Tumor Markers): قد تساعد في مراقبة استجابة المريض للعلاج أو الكشف عن تكرار المرض.
إن الخبرة الطويلة للأستاذ الدكتور محمد هطيف في تفسير هذه الفحوصات وربطها بالصورة السريرية للمريض تضمن الوصول إلى التشخيص الأكثر دقة وشمولية، وهو ما يمثل الخطوة الأولى نحو خطة علاج ناجحة.
خيارات العلاج الشاملة لمرض العظام النقيلي: نهج متعدد التخصصات
يتطلب علاج مرض العظام النقيلي نهجًا متعدد التخصصات يهدف إلى تخفيف الألم، منع الكسور، استعادة الوظيفة، وتحسين جودة حياة المريض، مع الأخذ في الاعتبار العمر المتوقع للمريض وحالته الصحية العامة. يشارك في هذا النهج فريق من الأطباء يشمل جراحي العظام (مثل الأستاذ الدكتور محمد هطيف)، أطباء الأورام، أطباء الأورام الإشعاعي، وأخصائيي إعادة التأهيل.
أولاً: العلاج التحفظي (غير الجراحي)
يهدف العلاج التحفظي إلى السيطرة على نمو السرطان وتخفيف الأعراض دون تدخل جراحي.
1. إدارة الألم (Pain Management)
- المسكنات: من الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs) إلى المسكنات الأفيونية القوية، يتم اختيار الدواء بناءً على شدة الألم.
- العلاجات المساعدة: مثل مضادات الاكتئاب أو مضادات الاختلاج التي يمكن أن تساعد في السيطرة على الألم العصبي.
2. العلاج الإشعاعي (Radiation Therapy)
- الهدف: تدمير الخلايا السرطانية في العظم، تخفيف الألم، وتقليل خطر الكسور.
- الأنواع: يمكن أن يكون إشعاعًا خارجيًا بجرعة واحدة أو عدة جرعات، أو إشعاعًا موضعيًا موجهًا بدقة.
- الفعالية: فعال جدًا في تخفيف الألم في غضون أسابيع قليلة.
3. العلاج الكيميائي (Chemotherapy)
- الهدف: قتل الخلايا السرطانية في جميع أنحاء الجسم، بما في ذلك النقائل العظمية.
- الاستخدام: يُستخدم عادة لعلاج السرطان الأولي المنتشر، وقد يؤثر على النقائل العظمية.
4. العلاج الهرموني (Hormonal Therapy)
- الهدف: يستخدم للسرطانات الحساسة للهرمونات (مثل سرطان الثدي والبروستاتا)، حيث يمنع الهرمونات التي تحفز نمو الخلايا السرطانية.
5. العلاج الموجه (Targeted Therapy)
- الهدف: يستهدف جزيئات محددة تشارك في نمو الخلايا السرطانية وبقائها، مما يقلل من الآثار الجانبية على الخلايا السليمة.
6. العلاج المناعي (Immunotherapy)
- الهدف: يعزز الجهاز المناعي للمريض لمكافحة الخلايا السرطانية.
7. أدوية تقوية العظام (Bone-Modifying Agents)
- البيسفوسفونات (Bisphosphonates): مثل حمض الزوليدرونيك، تعمل على إبطاء تكسير العظام وتقليل خطر الكسور وتخفيف الألم.
- الدينوسوماب (Denosumab): جسم مضاد وحيد النسيلة يستهدف بروتين RANKL، وهو جزيء رئيسي في تكسير العظام، وهو أكثر فعالية من البيسفوسفونات في بعض الحالات.

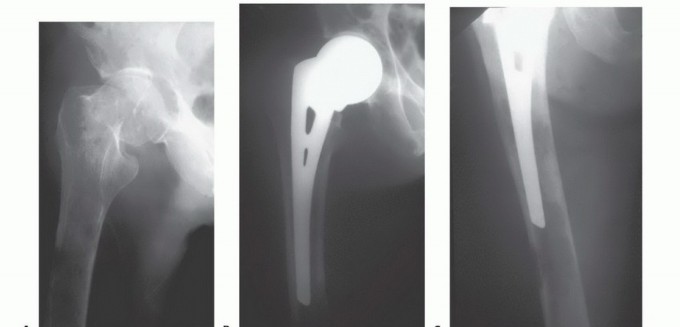
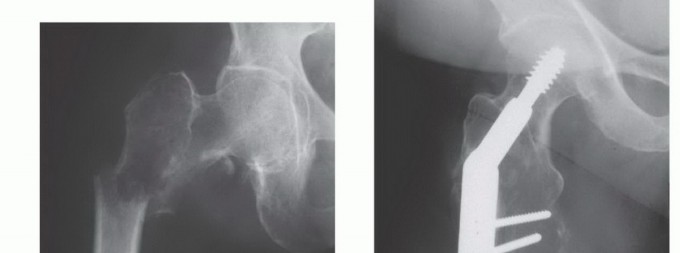
ثانياً: التدخل الجراحي: ركيزة العلاج والوقاية مع الأستاذ الدكتور محمد هطيف
يُعد التدخل الجراحي خيارًا حاسمًا في العديد من حالات مرض العظام النقيلي، خاصة عندما تكون هناك حاجة لتخفيف الضغط على الأعصاب، تثبيت العظام لمنع الكسور، أو علاج الكسور المرضية. يتميز الأستاذ الدكتور محمد هطيف بخبرته الواسعة في هذه الجراحات المعقدة.
أهداف الجراحة
- تخفيف الألم: إزالة الورم أو تثبيت العظم يمكن أن يقلل الألم بشكل كبير.
- منع الكسور المرضية: تثبيت العظام الضعيفة قبل حدوث الكسر.
- علاج الكسور المرضية: استعادة استقرار العظم ووظيفته بعد الكسر.
- تخفيف الضغط العصبي: إزالة الضغط عن الحبل الشوكي أو الأعصاب (خاصة في العمود الفقري) لاستعادة الوظيفة العصبية أو منع تدهورها.
- تحسين جودة الحياة: تمكين المريض من الحركة والقيام بالأنشطة اليومية.
- الحصول على خزعة: لتأكيد التشخيص إذا كان الورم الأولي غير معروف.
مؤشرات الجراحة
- الكسر المرضي الوشيك (Impending Fracture): عندما تكون العظام ضعيفة جدًا وهناك خطر كبير للكسر.
- الكسر المرضي الفعلي (Pathological Fracture): بعد حدوث الكسر.
- انضغاط الحبل الشوكي (Spinal Cord Compression): حالة طارئة تتطلب جراحة عاجلة.
- الألم الشديد غير المستجيب للعلاج التحفظي.
- النقائل المعزولة التي يمكن إزالتها جراحيًا بالكامل.
أنواع الإجراءات الجراحية التي يجريها الأستاذ الدكتور محمد هطيف
تتنوع الإجراءات الجراحية لتناسب كل حالة على حدة، ويتم اختيارها بعناية فائقة من قبل الأستاذ الدكتور هطيف:
-
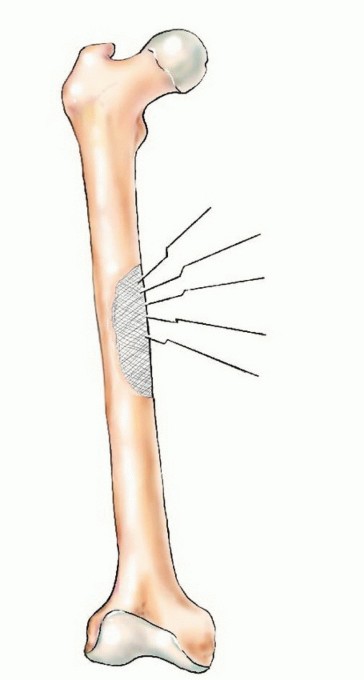
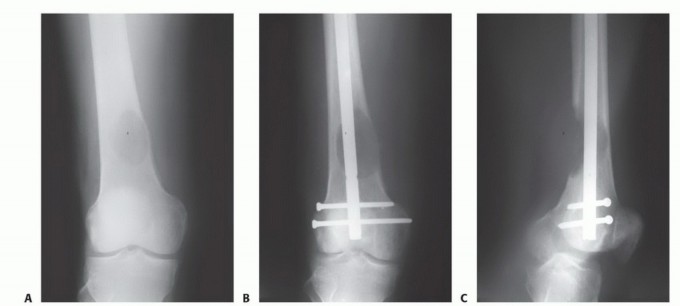
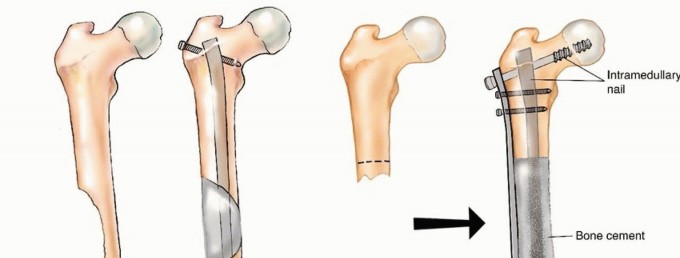
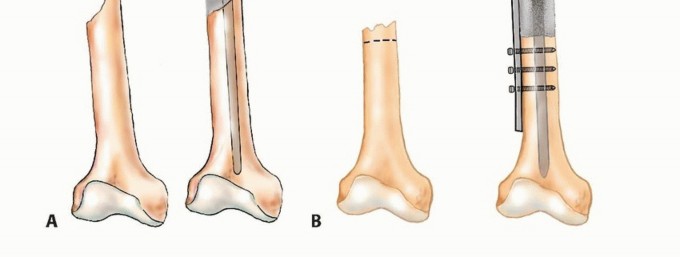
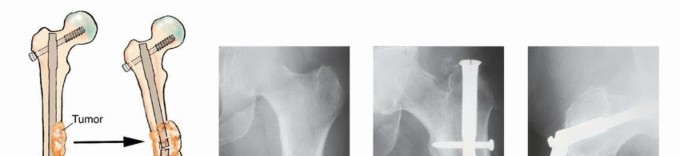
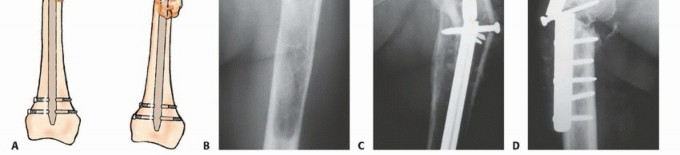
التثبيت الداخلي (Internal Fixation):
- الهدف: تعزيز العظام الضعيفة أو تثبيت الكسور باستخدام ألواح، مسامير، أو قضبان معدنية.
- الاستخدام: شائع في العظام الطويلة مثل الفخذ والعضد، وكذلك في العمود الفقري.
- تقنيات متقدمة: يستخدم الأستاذ الدكتور هطيف أحدث التقنيات لضمان أقصى درجات الثبات والمتانة.
-
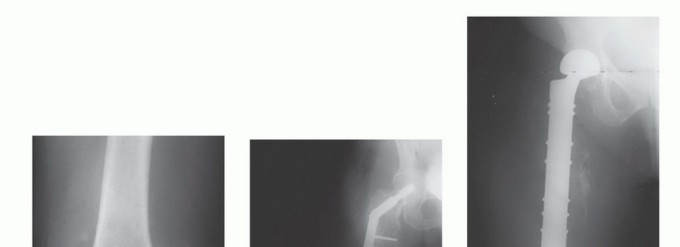
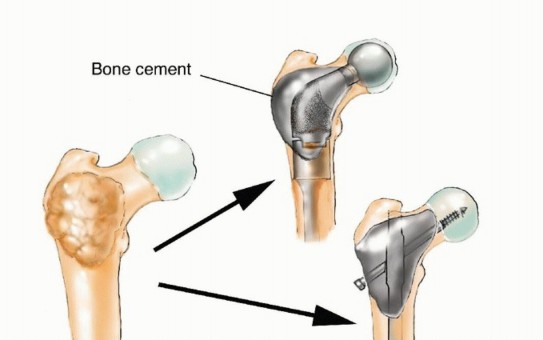
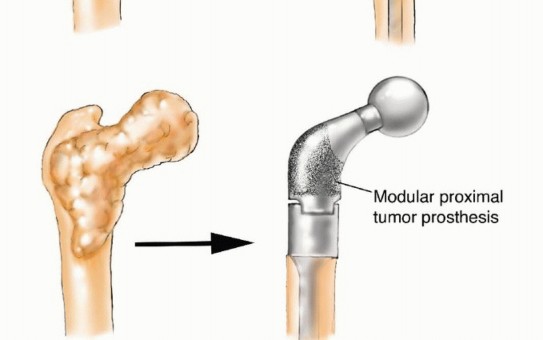
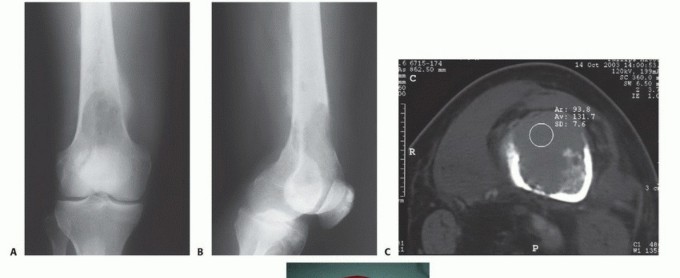
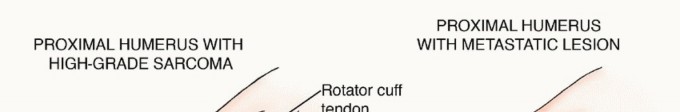
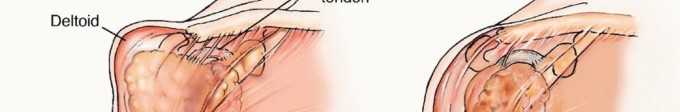
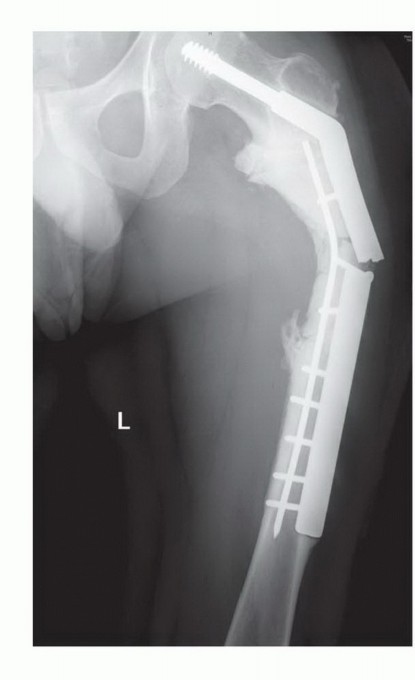
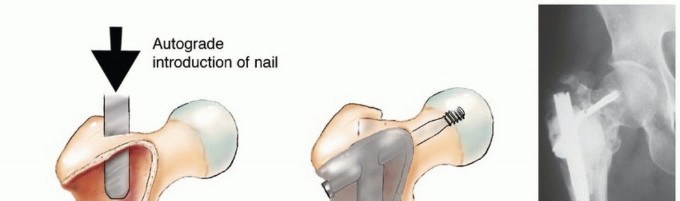
استئصال الورم وإعادة البناء (Resection and Reconstruction):
- الهدف: إزالة الجزء المصاب من العظم بالكامل، ثم إعادة بناء المنطقة باستخدام غرسات معدنية، طعوم عظمية، أو مفاصل صناعية.
- الجراحة التعويضية (Arthroplasty): في حالة إصابة المفاصل الكبيرة مثل الورك أو الركبة، يمكن استبدال المفصل المصاب بمفصل صناعي. الأستاذ الدكتور هطيف متخصص في جراحات استبدال المفاصل المتقدمة.
- الأطراف الصناعية المخصصة (Custom Prostheses): في بعض الحالات، يمكن تصميم أطراف صناعية مخصصة لتناسب التشريح الفريد للمريض.
-
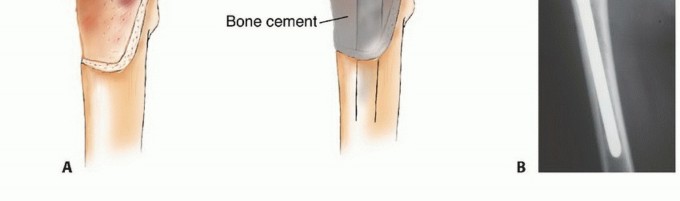
رأب الفقرات (Vertebroplasty) ورأب الحدب (Kyphoplasty):
- الهدف: حقن ملاط عظمي (Bone Cement) في الفقرات المصابة بالنقائل لتقويتها وتخفيف الألم ومنع المزيد من الانهيار.
- الاستخدام: فعال جدًا في علاج آلام الظهر الناتجة عن كسور الفقرات.
-
تخفيف الضغط عن الحبل الشوكي (Spinal Cord Decompression):
- الهدف: إزالة الأجزاء من العظم أو الورم التي تضغط على الحبل الشوكي أو الأعصاب.
- التقنيات: قد تتضمن استئصال الصفيحة الفقرية (laminectomy) أو استئصال الجسم الفقري (vertebrectomy).
- الجراحة المجهرية (Microsurgery): يستخدم الأستاذ الدكتور هطيف الجراحة المجهرية لزيادة الدقة وتقليل الأضرار على الأنسجة المحيطة، مما يقلل من مخاطر المضاعفات ويحسن نتائج التعافي.
-
تقنيات الاستئصال الموضعي (Local Ablation Techniques):
- الهدف: تدمير الخلايا السرطانية في العظم باستخدام الحرارة (التردد الحراري RFA) أو البرودة (التبريد Cryoablation).
- الاستخدام: غالبًا ما تُستخدم بالتزامن مع علاجات أخرى لتخفيف الألم أو تقليل حجم الورم.
مقارنة بين العلاج التحفظي والجراحي لمرض العظام النقيلي
| الميزة/الجانب | العلاج التحفظي | التدخل الجراحي |
|---|---|---|
| الهدف الرئيسي | تخفيف الألم، السيطرة على نمو الورم، تأخير المضاعفات | منع/علاج الكسور، تخفيف الضغط العصبي، استعادة الوظيفة |
| الفعالية في تخفيف الألم | جيد في العديد من الحالات، ولكن قد يتطلب وقتًا | سريع وفعال بشكل كبير، خاصة في حالات الكسور والانضغاط |
| التعامل مع الكسور | يقلل من خطر الكسور ولكنه لا يعالج الكسر الفعلي | يعالج الكسور الفعالة ويمنع الكسور الوشيكة |
| التعامل مع انضغاط الحبل الشوكي | غير فعال في حالات الانضغاط الشديد والمزمن | ضروري وعاجل لتخفيف الضغط ومنع الشلل |
| مدة التعافي | لا يوجد وقت تعافٍ مباشر، الآثار الجانبية للعلاج | يتطلب فترة تعافٍ بعد الجراحة، يتبعها إعادة تأهيل |
| المخاطر المحتملة | آثار جانبية للعلاجات الجهازية والإشعاعية | مخاطر التخدير، العدوى، النزيف، تلف الأعصاب، فشل الزرع |
| تحسين جودة الحياة | جزئي، يعتمد على استجابة الورم | تحسن كبير في الحركة والاستقلالية في كثير من الحالات |
| الاستخدام الأمثل | في المراحل المبكرة، أو كعلاج مساعد، أو للمرضى غير المؤهلين للجراحة | في حالات الكسور، انضغاط الحبل الشوكي، الألم الشديد، النقائل المعزولة |
التخطيط الجراحي المتقن: مفتاح النجاح ومنع الفشل مع الأستاذ الدكتور محمد هطيف
يُعد التخطيط الجراحي الدقيق والمتقن حجر الزاوية في نجاح جراحات مرض العظام النقيلي، وهو ما يميز الممارسة السريرية للأستاذ الدكتور محمد هطيف. إن الفشل في هذه الجراحات قد يؤدي إلى تفاقم الألم، تكرار الكسور، أو حتى مضاعفات خطيرة تهدد حياة المريض أو وظيفته الحركية. لذلك، يتبع الأستاذ الدكتور هطيف نهجًا متعدد الأوجه لضمان أفضل النتائج الممكنة.
1. التقييم الشامل قبل الجراحة
- تقييم حالة المريض العامة: يتضمن تقييمًا دقيقًا للحالة الصحية العامة للمريض، الأمراض المصاحبة، وظائف الأعضاء الحيوية (القلب، الرئة، الكلى)، وحالته الغذائية.
- تقييم الأورام: مراجعة شاملة لتاريخ السرطان الأولي، مرحلته، العلاجات السابقة، واستجابته لهذه العلاجات.
- التصوير المتقدم: يُجري الأستاذ الدكتور هطيف مراجعة دقيقة لجميع الفحوصات التصويرية (CT, MRI, PET-CT) لتحديد حجم الورم، مدى انتشاره، علاقته بالهياكل الحيوية (الأوعية الدموية، الأعصاب، الحبل الشوكي)، وتقييم جودة العظم المحيط.
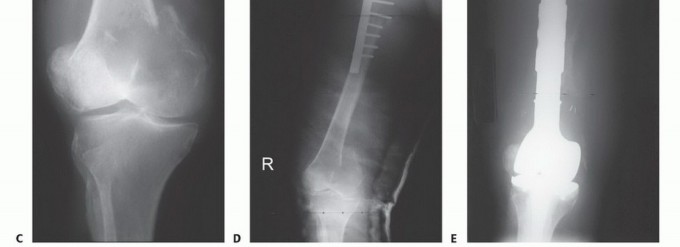
2. النهج متعدد التخصصات (Multidisciplinary Approach)
يؤمن الأستاذ الدكتور هطيف بأهمية العمل الجماعي، حيث يتم مناقشة كل حالة بالتفصيل مع
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك