الدليل الشامل لعملية خياطة غلاف العصب وإصلاح الأعصاب الطرفية
الخلاصة الطبية
خياطة غلاف العصب هي جراحة مجهرية دقيقة تهدف إلى إصلاح الأعصاب الطرفية المقطوعة من خلال توصيل الغلاف الخارجي للعصب بخيوط جراحية دقيقة. تضمن هذه التقنية توجيه الألياف العصبية للنمو بشكل صحيح واستعادة الوظيفة الحركية والحسية للمريض دون إحداث شد على العصب.
الخلاصة الطبية السريعة: خياطة غلاف العصب هي جراحة مجهرية دقيقة تهدف إلى إصلاح الأعصاب الطرفية المقطوعة من خلال توصيل الغلاف الخارجي للعصب بخيوط جراحية دقيقة. تضمن هذه التقنية توجيه الألياف العصبية للنمو بشكل صحيح واستعادة الوظيفة الحركية والحسية للمريض دون إحداث شد على العصب.
مقدمة حول خياطة غلاف العصب
تعتبر إصابات الأعصاب الطرفية من التحديات الطبية الكبيرة التي تواجه المرضى، حيث تؤدي إلى فقدان الإحساس أو الحركة في الأطراف المصابة، مما يؤثر بشكل مباشر على جودة الحياة. في عالم الجراحة المجهرية، تعتبر عملية خياطة غلاف العصب الخارجي حجر الزاوية والتقنية الأكثر اعتمادا لإصلاح الأعصاب الطرفية المقطوعة، سواء كان ذلك بشكل فوري بعد الإصابة أو في مرحلة لاحقة.
الهدف الأساسي من هذا الإجراء الجراحي الدقيق هو تحقيق اتصال تشريحي دقيق بين نهايتي العصب المقطوع دون وجود أي شد أو توتر على منطقة الخياطة. من خلال هذه التقنية، يقوم الجراح بإنشاء مسار بيولوجي مثالي يسمح للمحاور العصبية بالنمو وتخطي منطقة الإصابة للوصول إلى أهدافها النهائية في العضلات والجلد.
على عكس بعض التقنيات الأخرى التي تتضمن خياطة الحزم العصبية الداخلية بشكل فردي، تعتمد هذه التقنية على التقريب الدقيق للغلاف الخارجي الضام للعصب. عندما يتم إجراء هذه الجراحة بشكل صحيح تحت التكبير المجهري، فإنها تقلل من التندب الداخلي للعصب، وتحد من الصدمة الجراحية للألياف العصبية الدقيقة، وتقدم نتائج وظيفية ممتازة تساعد المريض على استعادة حياته الطبيعية. تم إعداد هذا الدليل الشامل ليكون مرجعا موثوقا للمرضى لفهم كل ما يتعلق بهذه الجراحة الدقيقة.
التشريح المبسط للأعصاب الطرفية
لفهم كيفية عمل جراحة خياطة غلاف العصب، من الضروري أن نفهم أولا كيف يتكون العصب الطرفي. يمكن تشبيه العصب الطرفي بكابل الكهرباء المعقد الذي يحتوي على عدة أسلاك داخلية.
يتكون العصب من المكونات التالية:
| الجزء التشريحي | الوظيفة والوصف المبسط |
|---|---|
| المحاور العصبية | هي الأسلاك الدقيقة جدا التي تنقل الإشارات الكهربائية من الدماغ إلى العضلات (للحركة) ومن الجلد إلى الدماغ (للإحساس). |
| الحزم العصبية | تتجمع المحاور العصبية في مجموعات تسمى الحزم، كل حزمة محاطة بغلاف داخلي يحميها. |
| غلاف العصب الخارجي | هو الغلاف الخارجي القوي الذي يحيط بالعصب بأكمله ويجمع كل الحزم العصبية داخله. هذا الغلاف هو ما يتم خياطته في هذه الجراحة. |
| الأوعية الدموية العصبية | شبكة دقيقة من الأوعية الدموية التي تغذي العصب وتوفر له الأكسجين اللازم للبقاء والنمو. |
عندما ينقطع العصب، فإن الجزء البعيد عن الدماغ أو الحبل الشوكي يتعرض لعملية تسمى التحلل، حيث تتحلل الأسلاك الداخلية تاركة أنابيب فارغة. يعتمد نجاح الجراحة على توجيه الجزء القريب من العصب لينمو ويدخل في هذه الأنابيب الفارغة في الجزء البعيد.
الأسباب ودواعي إجراء الجراحة
يتم اتخاذ القرار بإجراء عملية خياطة غلاف العصب بناء على طبيعة الإصابة، ووقت التدخل الطبي، والخصائص التشريحية للعصب المصاب.
دواعي الإجراء الفوري
تعتبر الجراحة الفورية الخيار الأمثل في الحالات التي يكون فيها القطع نظيفا وحادا. تشمل هذه الحالات:
* الإصابات الناتجة عن الزجاج المكسور.
* الجروح القطعية بالسكاكين أو الأدوات الحادة.
* الحوادث المنزلية أو المهنية التي تؤدي إلى قطع مباشر وواضح في العصب دون تهرتك للأنسجة المحيطة.
دواعي الإجراء المتأخر
في بعض الأحيان، يتم تأجيل الجراحة لأسابيع أو أشهر. يتم اللجوء إلى خياطة غلاف العصب في هذه الحالات إذا أمكن تحرير نهايات العصب وتقريبها دون إحداث شد مفرط. هذا يحدث غالبا في الإصابات التي تترك فجوة قصيرة بين نهايتي العصب.
موانع إجراء الجراحة
هناك حالات لا يمكن فيها استخدام تقنية خياطة غلاف العصب المباشرة، ويجب على الجراح اللجوء إلى بدائل أخرى:
* وجود شد مفرط حيث أن الشد هو العدو الأول لنمو الأعصاب. إذا لم يتمكن الجراح من تقريب نهايتي العصب براحة تامة، سيتم استخدام رقعة عصبية مأخوذة من مكان آخر في الجسم.
* إصابات السحق الشديدة أو الانقلاع حيث تتضرر مساحة كبيرة من العصب وتكون الأنسجة متهتكة بشدة، مما يتطلب تأجيل الجراحة حتى يتضح حجم التلف الفعلي.
الأعراض التي تستدعي التدخل الجراحي
عند التعرض لإصابة تؤدي إلى قطع في عصب طرفي، تظهر مجموعة من الأعراض الفورية التي تنذر بوجود مشكلة تتطلب تدخلا جراحيا عاجلا. تشمل هذه الأعراض:
- فقدان الإحساس الكامل في المنطقة التي يغذيها العصب المصاب.
- الشلل أو الضعف الشديد في العضلات التي يتحكم بها العصب، مما يؤدي إلى عدم القدرة على تحريك الأصابع أو اليد أو القدم بشكل طبيعي.
- الشعور بألم حاد أو حرقة أو صدمات كهربائية في منطقة الإصابة.
- تغيرات في لون الجلد أو درجة حرارته أو تعرقه في المنطقة المصابة بسبب تأثر الأعصاب اللاإرادية.
إذا واجهت أيا من هذه الأعراض بعد تعرضك لجرح أو حادث، يجب التوجه فورا إلى طوارئ جراحة العظام أو الجراحة المجهرية لتقييم الحالة.
التشخيص والتحضير قبل الجراحة
يبدأ التشخيص الدقيق من خلال التقييم السريري الشامل الذي يجريه الجراح المختص. يقوم الطبيب بفحص القوة العضلية، واختبار الإحساس في مناطق محددة من الجلد لتحديد العصب المتضرر بدقة.
الفحوصات الطبية المطلوبة
- الفحص السريري الدقيق لتحديد مستوى الإصابة ونوع العصب المتضرر.
- تخطيط كهربية العضل وتخطيط الأعصاب في الحالات المتأخرة لتقييم مدى التلف وتحديد ما إذا كان هناك أي اتصال عصبي متبقي.
- التصوير بالرنين المغناطيسي أو الموجات فوق الصوتية عالية الدقة في بعض الأحيان لرؤية نهايات العصب المقطوع وتحديد حجم الفجوة بينهما.
التحضير للعملية
تتطلب جراحة إصلاح الأعصاب الطرفية تحضيرا خاصا لغرفة العمليات. الأداة الأهم في هذه الجراحة هي الميكروسكوب الجراحي عالي الدقة الذي يوفر تكبيرا يصل إلى أربعين ضعفا، بالإضافة إلى إضاءة قوية ومباشرة. كما يتم استخدام أدوات جراحية مجهرية دقيقة جدا، وخيوط جراحية أرفع من شعرة الإنسان لا يمكن رؤيتها بوضوح بالعين المجردة.
خطوات عملية خياطة غلاف العصب
تعتبر هذه الجراحة من أدق وأعقد العمليات في مجال جراحة العظام المجهرية، وتتطلب مهارة عالية وصبرا كبيرا من الجراح. تتكون العملية من عدة مراحل أساسية لضمان أفضل بيئة لتعافي العصب.
كشف العصب وتحريره
يبدأ الجراح بعمل شق جراحي واسع يسمح برؤية العصب في الأنسجة السليمة أعلى وأسفل منطقة الإصابة. يتم تتبع العصب بحذر شديد نحو منطقة القطع. يقوم الجراح بتحرير العصب من الأنسجة المحيطة به لتقليل المسافة بين النهايتين، مع الحرص الشديد على عدم الإضرار بالأوعية الدموية الدقيقة التي تغذي العصب.
تحضير نهايات العصب
هذه الخطوة هي الأكثر حساسية في تحديد نجاح العملية. يجب أن تتم الخياطة بين أنسجة عصبية صحية تماما وخالية من أي ندبات.
يقوم الجراح بقطع الأجزاء المتضررة من نهايتي العصب باستخدام شفرات حادة جدا لتجنب سحق الأنسجة الدقيقة. يتم قطع شرائح رقيقة جدا حتى تظهر الحزم العصبية السليمة تحت الميكروسكوب، والتي تتميز ببروزها قليلا خارج الغلاف الخارجي.
إدارة الشد والمحاذاة التشريحية
الشد هو العدو اللدود لشفاء الأعصاب. إذا كان هناك شد على العصب، فإن الأوعية الدموية الدقيقة ستنغلق، مما يؤدي إلى موت الأنسجة وتكون ندبة تمنع نمو العصب. لتقليل الشد، قد يقوم الجراح بثني المفصل القريب من الإصابة.
كما يجب التأكد من المحاذاة الدورانية الدقيقة، بحيث تتطابق الألياف المسؤولة عن الحركة مع نظيراتها الحركية، والألياف الحسية مع نظيراتها الحسية. يتم ذلك عن طريق مطابقة الأوعية الدموية الموجودة على سطح العصب وخريطة الحزم العصبية الداخلية.
تقنية الخياطة المجهرية
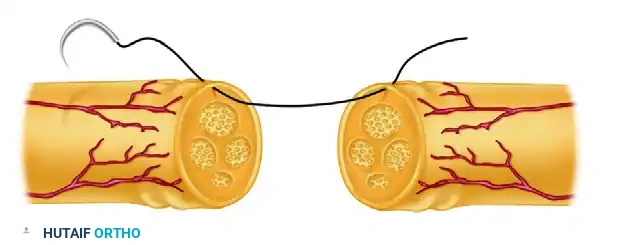
بمجرد تحضير نهايات العصب ومحاذاتها، تبدأ عملية الخياطة المجهرية باستخدام خيوط دقيقة جدا.

يتم إدخال الإبرة المجهرية في الغلاف الخارجي للجزء القريب من العصب المقطوع، مع أخذ جزء صغير من حافة القطع. يجب أن يكون مسار الإبرة سطحيا لتجنب اختراق الحزم العصبية الداخلية الحساسة.
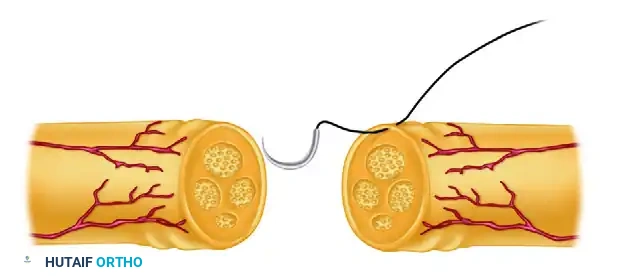
بعد ذلك، يتم تمرير الإبرة عبر الحافة المقابلة في الغلاف الخارجي للجزء البعيد من العصب. يولي الجراح اهتماما كبيرا لمطابقة عمق وعرض الغرزة لضمان تقريب متماثل ومثالي لنهايتي العصب.
يستخدم الجراح تقنية الأرباع، حيث يتم وضع أربع غرز رئيسية في الاتجاهات الأربعة للعصب كأعمدة أساسية. بعد ذلك يتم وضع غرز إضافية بينها لضمان إغلاق محكم يمنع خروج الألياف العصبية من مسارها.
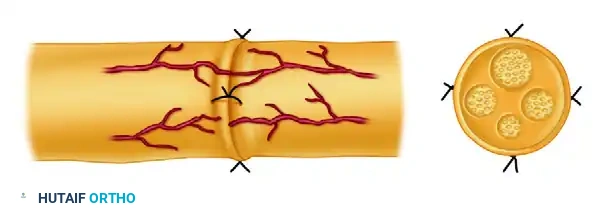
يوضح هذا الشكل النهائي لعملية خياطة غلاف العصب التوزيع المتساوي للغرز المجهرية على محيط العصب بالكامل، مما يضمن عدم هروب أي نسيج عصبي من خلال الفجوات ويوفر مسارا آمنا لنمو العصب.
التقييم النهائي والإغلاق
قبل إغلاق الجرح، يقوم الجراح باختبار متانة الخياطة من خلال تحريك المفصل بلطف وتحديد الزاوية الآمنة التي لا تسبب أي شد على العصب. يتم إغلاق الجرح بطبقات لضمان تغطية العصب بأنسجة دموية صحية تحميه وتساعده على الشفاء.
التعافي وإعادة التأهيل
رحلة التعافي بعد جراحة إصلاح الأعصاب هي رحلة تتطلب الصبر والالتزام التام بتعليمات الطبيب. نمو الأعصاب عملية بطيئة جدا، حيث ينمو العصب بمعدل مليمتر واحد فقط في اليوم (حوالي بوصة واحدة في الشهر). ينقسم التعافي إلى ثلاث مراحل أساسية:
المرحلة الأولى التثبيت
تستمر هذه المرحلة عادة من أسبوعين إلى ثلاثة أسابيع. يتم تثبيت الطرف المصاب في جبيرة مخصصة بالزاوية التي حددها الجراح في غرفة العمليات لضمان عدم وجود أي شد على العصب المخيط. يجب إبقاء الطرف مرفوعا لتقليل التورم الذي قد يضغط على العصب ويقلل من تدفق الدم إليه.
المرحلة الثانية الحركة المحمية
تبدأ من الأسبوع الثالث وحتى الأسبوع السادس. في هذه المرحلة، تصبح الخياطة العصبية قوية بما يكفي لتحمل ضغط خفيف. يبدأ المريض في تحريك المفصل تدريجيا تحت إشراف أخصائي العلاج الطبيعي باستخدام جبائر متحركة. الهدف هنا هو منع تيبس المفاصل والتصاق الأوتار دون تعريض العصب لخطر التمزق.
المرحلة الثالثة التقوية وإعادة التأهيل الحسي
تبدأ بعد الأسبوع السادس وتستمر لأشهر أو حتى سنوات. بمجرد استعادة نطاق الحركة الكامل، تبدأ تمارين التقوية العضلية. مع تقدم نمو العصب، سيبدأ المريض بالشعور بوخز خفيف يتقدم تدريجيا نحو أطراف الأصابع.
هنا يبدأ دور برنامج "إعادة التأهيل الحسي"، وهو برنامج مهم جدا يهدف إلى إعادة تدريب الدماغ على فهم الإشارات الحسية الجديدة القادمة من العصب المتعافي، من خلال تعريض الجلد لملامس مختلفة (خشنة، ناعمة، دافئة، باردة).
المضاعفات المحتملة وكيفية تجنبها
رغم الدقة العالية لهذه الجراحة، إلا أن هناك بعض المضاعفات التي قد تحدث، ومعرفتها تساعد في الوقاية منها:
- تمزق الخياطة الجراحية يحدث غالبا بسبب عدم الالتزام بارتداء الجبيرة أو القيام بحركات عنيفة ومفاجئة في الأسابيع الأولى.
- الورم العصبي المؤلم يحدث عندما تفشل الألياف العصبية في العبور إلى الجزء البعيد وتتجمع في منطقة القطع مكونة كتلة مؤلمة.
- تيبس المفاصل نتيجة التثبيت لفترات طويلة دون البدء في العلاج الطبيعي في الوقت المناسب.
- العدوى والالتهابات يمكن تجنبها بالعناية الجيدة بنظافة الجرح وتناول المضادات الحيوية الموصوفة.
لضمان أفضل النتائج، يجب الامتناع تماما عن التدخين، حيث أن النيكوتين يضيق الأوعية الدموية الدقيقة ويمنع وصول الأكسجين اللازم لشفاء العصب، مما قد يؤدي إلى فشل العملية بالكامل.
الأسئلة الشائعة حول جراحة الأعصاب الطرفية
ما هي نسبة نجاح عملية خياطة غلاف العصب؟
تعتمد نسبة النجاح على عدة عوامل، أهمها عمر المريض (النتائج أفضل لدى الشباب والأطفال)، نوع العصب المصاب، مستوى الإصابة (الإصابات القريبة من الأطراف أسرع في التعافي من الإصابات القريبة من الكتف أو الفخذ)، والوقت المنقضي بين الإصابة والجراحة. بشكل عام، الجراحات المجهرية الحديثة تحقق نسب نجاح عالية في استعادة وظيفة العصب.
كم يستغرق العصب للنمو والعودة للعمل؟
ينمو العصب بمعدل بطيء جدا يقدر بحوالي واحد مليمتر في اليوم، أو ما يعادل بوصة واحدة في الشهر. لذلك، إذا كانت الإصابة في منتصف الساعد، فقد يستغرق العصب عدة أشهر للوصول إلى أطراف الأصابع. الصبر والالتزام بالعلاج الطبيعي هما مفتاح النجاح.
هل عملية خياطة الأعصاب مؤلمة؟
العملية نفسها تتم تحت التخدير العام أو الموضعي ولا تسبب ألما. بعد الجراحة، يتم التحكم في الألم بواسطة الأدوية المسكنة. قد يشعر المريض لاحقا بوخز أو كهرباء خفيفة في مسار العصب، وهذا يعتبر علامة إيجابية تدل على أن العصب ينمو ويتعافى.
هل يمكن إصلاح عصب مقطوع منذ فترة طويلة؟
نعم، يمكن إجراء الجراحة حتى بعد مرور عدة أشهر على الإصابة. ومع ذلك، كلما زادت فترة الانتظار، زاد تليف نهايات العصب وضمور العضلات التي يغذيها. في الحالات المتأخرة جدا، قد يتطلب الأمر نقل أوتار أو نقل أعصاب بدلا من الخياطة المباشرة.
ماذا يحدث إذا كانت الفجوة بين نهايتي العصب كبيرة جدا؟
إذا لم يتمكن الجراح من تقريب نهايتي العصب دون إحداث شد، فإنه يلجأ إلى استخدام "رقعة عصبية". يتم أخذ عصب حسي غير أساسي من مكان آخر في الجسم (غالبا من الساق) واستخدامه كجسر لربط نهايتي العصب المقطوع.
هل سأستعيد الإحساس بنسبة مائة بالمائة؟
استعادة الإحساس بالكامل كما كان قبل الإصابة أمر نادر الحدوث، خاصة في البالغين. ومع ذلك، تهدف الجراحة إلى استعادة الإحساس الوقائي الذي يمنع المريض من إيذاء نفسه (مثل الشعور بالحرارة والألم)، بالإضافة إلى استعادة الإحساس اللمسي الكافي لأداء المهام اليومية بكفاءة.
لماذا يعتبر الميكروسكوب الجراحي ضروريا في هذه العملية؟
الأعصاب الطرفية تحتوي على هياكل دقيقة جدا لا يمكن رؤيتها بالعين المجردة. الميكروسكوب الجراحي يوفر تكبيرا عاليا يسمح للجراح برؤية الحزم العصبية والأوعية الدموية الدقيقة، واستخدام خيوط أرفع من شعرة الإنسان لضمان خياطة دقيقة لا تعيق نمو العصب.
ما هو الورم العصبي وكيف يتم التعامل معه أثناء الجراحة؟
الورم العصبي هو كتلة من الأنسجة الندبية والألياف العصبية المتشابكة التي تتكون عند نهاية العصب المقطوع كمحاولة فاشلة للشفاء. يجب على الجراح إزالة هذا الورم بالكامل باستخدام شفرات حادة للوصول إلى الأنسجة العصبية السليمة قبل إجراء الخياطة.
كم يوما سأحتاج للبقاء في المستشفى بعد العملية؟
في معظم الحالات، تعتبر جراحة إصلاح الأعصاب الطرفية من جراحات اليوم الواحد أو تتطلب البقاء في المستشفى لليلة واحدة فقط لمراقبة الألم والدورة الدموية في الطرف المصاب، وبعدها يمكن للمريض العودة إلى المنزل مع تعليمات واضحة للعناية بالجبيرة.
متى يمكنني العودة إلى ممارسة عملي الطبيعي؟
يعتمد ذلك على طبيعة عملك ومكان الإصابة. الأعمال المكتبية التي لا تتطلب مجهودا بدنيا يمكن العودة إليها خلال أسابيع قليلة مع ارتداء الجبيرة. أما الأعمال اليدوية الشاقة والرياضات، فقد تتطلب عدة أشهر من التأهيل قبل السماح بالعودة إليها لضمان عدم تمزق العصب المتعافي.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك