متلازمة الحلقة الخلقية الدليل الطبي الشامل للآباء والأمهات
الخلاصة الطبية
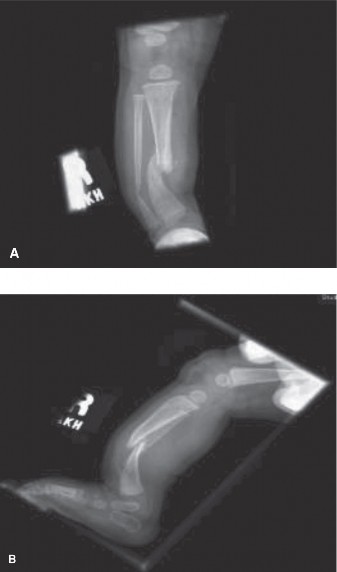
متلازمة الحلقة الخلقية هي تشوه يظهر كطيات جلدية عميقة تحيط بالطرف وكأن خيطا مربوطا بإحكام حوله. يعتمد العلاج الأساسي على الجراحة التجميلية المتدرجة (Z-plasty) لفك الانقباضات وتحسين التروية الدموية، ويتم إجراؤها على مراحل لضمان سلامة الأطراف والأعصاب.
الخلاصة الطبية السريعة: متلازمة الحلقة الخلقية هي تشوه يظهر كطيات جلدية عميقة تحيط بالطرف وكأن خيطا مربوطا بإحكام حوله. يعتمد العلاج الأساسي على الجراحة التجميلية المتدرجة (Z-plasty) لفك الانقباضات وتحسين التروية الدموية، ويتم إجراؤها على مراحل لضمان سلامة الأطراف والأعصاب.
مقدمة
تعتبر متلازمة الحلقة الخلقية والتي تعرف طبيا بعدة أسماء أخرى مثل متلازمة الشريط السلوي أو أشرطة ستريتر أو خلل التنسج الحلقي من الحالات الطبية التي تثير قلق الآباء والأمهات عند ولادة طفلهم. تحدث هذه المتلازمة عندما تتشكل طيات أو تجاعيد جلدية عميقة تحيط بطرف الطفل (سواء كان الذراع أو الساق أو الأصابع) وكأن هناك خيطا رفيعا تم ربطه بإحكام شديد حول هذا الجزء من الجسم.
يؤدي هذا الانقباض الشديد إلى مجموعة من التحديات الطبية التي تتراوح بين التورم البسيط إلى البتر الخلقي داخل الرحم. نظرا لارتباط هذه الحالة المتكرر بالبتر الخلقي والتصاق الأصابع القمي (Acrosyndactyly)، فقد تم تصنيف هذا التشوه طبيا على أنه "متلازمة متكاملة". تشير الإحصائيات والدراسات الطبية، مثل تلك التي قدمها العالم باترسون، إلى أن معدل الإصابة بهذه المتلازمة يبلغ حالة واحدة من بين كل خمسة عشر ألف ولادة. كما أظهرت دراسات أخرى أن هذه الانقباضات الحلقية تمثل حوالي اثنان بالمائة من إجمالي التشوهات الخلقية في الأطراف. من خلال هذا الدليل الطبي الشامل، سنأخذكم في رحلة مفصلة لفهم كل ما يتعلق بهذه المتلازمة، بدءا من التكوين التشريحي وحتى أحدث التقنيات الجراحية المتبعة لعلاجها، ليكون هذا المقال هو المرجع الأول والأكثر موثوقية لكم.

التشريح
لفهم تأثير متلازمة الحلقة الخلقية على جسم الطفل، يجب علينا أولا النظر في التشريح الدقيق للأطراف وكيفية تفاعل هذه الحلقات الانقباضية مع الأنسجة الحية. تتكون أطراف الإنسان من طبقات متعددة تبدأ بالجلد، ثم الأنسجة تحت الجلد (الدهون)، تليها اللفافة العميقة، ثم العضلات، والأوعية الدموية (الشرايين والأوردة)، والأعصاب، وأخيرا العظام.
عندما تتكون الحلقة الخلقية، فإنها تضغط بشكل دائري على هذه الطبقات. في الحالات الخفيفة، قد يقتصر الضغط على الجلد والأنسجة الدهنية السطحية، مما يترك أثرا تجميليا يشبه التجعد العميق. ولكن في الحالات المتوسطة إلى الشديدة، يمتد هذا الضغط ليخترق اللفافة العميقة ويصل إلى الأوعية الدموية والأعصاب.
تظهر الدراسات السريرية أن الحلقات التي تتكون في الأجزاء الطرفية (مثل الأصابع وأطراف الأطراف) هي الأكثر شيوعا، كما أن إصابة الأصابع المركزية في اليد تعد من السمات البارزة لهذه المتلازمة. يؤدي الضغط المستمر على الأوردة والأوعية اللمفاوية إلى إعاقة عودة السوائل من الطرف إلى القلب، مما ينتج عنه حالة تعرف بالوذمة اللمفاوية (Lymphedema)، حيث يتورم الجزء الموجود أسفل الحلقة بشكل ملحوظ. وإذا كان الضغط يؤثر على الشرايين، فقد يعاني الطرف من الزرقة (Cyanosis) نتيجة نقص الأكسجين. وفي أشد الحالات، ينقطع الدم تماما عن الجزء الطرفي داخل الرحم، مما يؤدي إلى البتر الذاتي أو ما يعرف بالبتر الخلقي.
الأسباب
من أكثر الأسئلة التي تطرح في عيادات جراحة العظام للأطفال هي المتعلقة بأسباب حدوث هذا التشوه. من المهم جدا طمأنة الآباء والأمهات بأنه لا يوجد أي دليل علمي يثبت أن متلازمة الحلقة الخلقية هي حالة وراثية. هذا يعني أن إصابة طفل بهذه المتلازمة لا تزيد بشكل كبير من احتمالية إصابة الأشقاء في المستقبل، ولا تنتقل من الآباء إلى الأبناء عبر الجينات.
لقد انقسم المجتمع الطبي تاريخيا حول التفسير الدقيق لكيفية نشوء هذه الحلقات، وبرزت نظريتان رئيسيتان لتفسير هذه الظاهرة:
النظرية الخارجية (نظرية الأشرطة السلوية)
اقترح العالم كينو أن السبب يعود إلى تأثير خارجي ميكانيكي يحدث داخل الرحم. وفقا لهذه النظرية، تحدث نزيفات دقيقة في الأطراف البعيدة للجنين، مما يؤدي إلى تكوين التصاقات أو أشرطة من الكيس السلوي (الغشاء المحيط بالجنين). هذه الأشرطة تلتف حول أطراف الجنين النامية، ومع نمو الجنين يزداد الضغط الميكانيكي، مما يؤدي إلى تكوين الحلقات أو حتى بتر الأطراف.
النظرية الداخلية (نظرية خلل التنسج)
على الجانب الآخر، وضع العالمان باترسون وستريتر نظرية تفيد بأن المشكلة تنبع من داخل الجنين نفسه. اقترحا أن هناك فشلا موضعيا في تطور ونمو الأنسجة تحت الجلد في مناطق معينة، وذلك بنفس الآلية التي تتشكل بها الثنيات الجلدية الطبيعية في المفاصل، ولكن بشكل مرضي ومبالغ فيه.
على الرغم من الاختلاف بين النظريتين، هناك إجماع طبي عام على أن هذه التشوهات تحدث في مراحل متأخرة نسبيا من التطور الجنيني، بعد أن تكون الأطراف قد تشكلت بالفعل، وهو ما يفسر سبب العثور على أجزاء مكتملة النمو ولكنها مبتورة داخل الرحم.
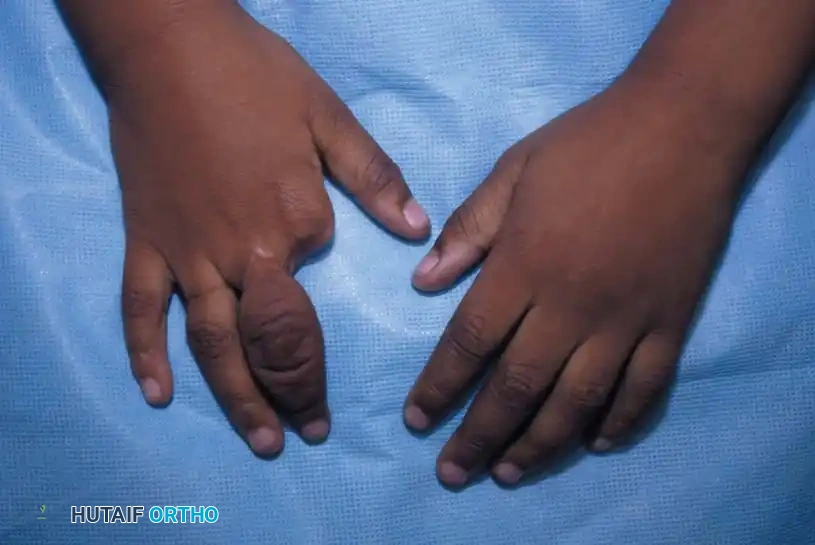
الأعراض
تتفاوت الأعراض الناتجة عن متلازمة الحلقة الخلقية بشكل كبير من طفل لآخر، وتعتمد بشكل أساسي على عمق الحلقة الانقباضية ومكان وجودها. يمكن تصنيف الأعراض والعلامات السريرية التي يلاحظها الطبيب والآباء إلى عدة أشكال:
التجاعيد الجلدية العميقة
وهي العرض الأساسي والأكثر وضوحا، حيث يظهر تجعد دائري يحيط بالطرف. في الحالات الخفيفة، قد يكون مجرد خط غائر لا يؤثر على وظيفة الطرف.
الوذمة اللمفاوية والتورم
بسبب إعاقة التدفق اللمفاوي والوريدي، يصبح الجزء الموجود أسفل الحلقة (البعيد عن الجسم) منتفخا ومتورما بشكل ملحوظ. هذا التورم قد يكون صلبا ومزعجا للطفل.
الزرقة وضعف التروية الدموية
إذا كان الانقباض شديدا لدرجة التأثير على الشرايين، فقد يميل لون الطرف إلى الأزرق الداكن أو البنفسجي، ويكون باردا عند اللمس، مما يستدعي تدخلا طبيا عاجلا لإنقاذ الطرف.
التصاق الأصابع القمي
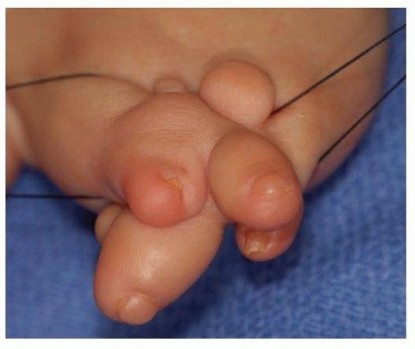
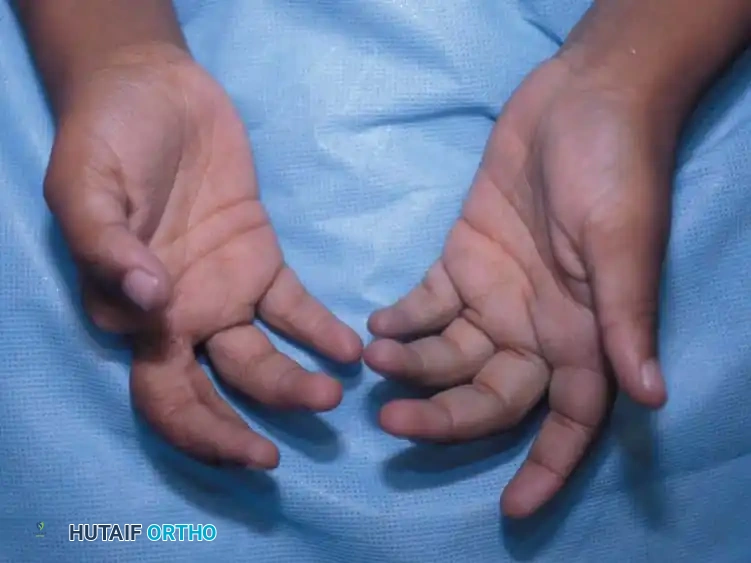
يعتبر التصاق الأصابع القمي (Acrosyndactyly) من المكونات الشائعة جدا لهذه المتلازمة. في هذه الحالة، تكون أطراف الأصابع ملتصقة ببعضها البعض، بينما قد توجد فراغات أو شقوق بين قواعد الأصابع. يحدث هذا غالبا عندما تحيط حلقة واحدة بعدة أصابع معا أثناء النمو داخل الرحم.
البتر الخلقي
في الحالات القصوى، يولد الطفل وأحد أطرافه أو أصابعه مفقودة، وعادة ما تكون نهايات هذه الأطراف المبتورة مغطاة بشكل جيد بالأنسجة الرخوة والجلد، ونادرا ما تتطلب جراحات ترميمية معقدة لتغطية العظم.
تأثر الأعصاب المحيطية
قد تضغط الحلقات العميقة على الأعصاب الرئيسية المارة في الطرف. وقد وصف الباحثون حالات موثقة لشلل العصب الزندي المرتبط بهذه المتلازمة، مما يؤدي إلى ضعف في حركة وإحساس اليد.

التشخيص
يبدأ تشخيص متلازمة الحلقة الخلقية في كثير من الأحيان قبل ولادة الطفل. بفضل التقدم الهائل في تكنولوجيا الموجات فوق الصوتية (السونار) المستخدمة لمتابعة الحمل، يمكن لأطباء التوليد وطب الجنين اكتشاف وجود أشرطة سلوية أو انقباضات غير طبيعية في أطراف الجنين، خاصة في الثلثين الثاني والثالث من الحمل. يمكن للسونار المتقدم ثلاثي ورباعي الأبعاد أن يحدد بدقة مدى تأثر الأطراف وتورمها.
بعد الولادة، يتم التشخيص بشكل أساسي من خلال الفحص السريري الدقيق بواسطة طبيب الأطفال أو جراح عظام الأطفال. يقوم الطبيب بتقييم عمق الحلقات وموقعها، وفحص التروية الدموية للطرف (نبض الشرايين، لون الجلد، درجة حرارته)، بالإضافة إلى فحص الوظائف العصبية للتأكد من عدم وجود ضغط على الأعصاب الحركية أو الحسية.
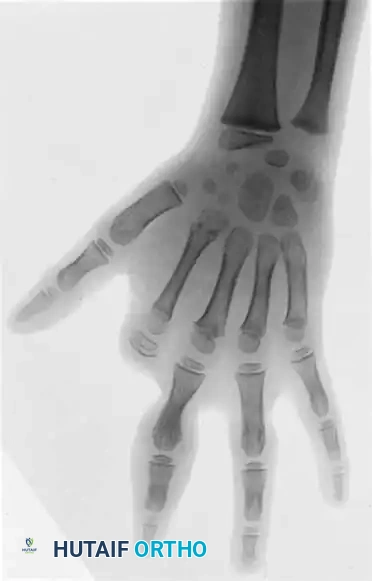
في بعض الحالات، قد يطلب الطبيب إجراء صور أشعة سينية (X-rays) لتقييم حالة العظام الكامنة، خاصة إذا كان هناك قصر في الأصابع أو اشتباه في اندماج عظمي مصاحب لالتصاق الأصابع. كما يمكن استخدام دراسات التوصيل العصبي إذا كان هناك اشتباه في شلل أو ضعف عصبي ناتج عن الانقباض العميق.
العلاج
يعتبر التدخل الجراحي هو حجر الزاوية في علاج متلازمة الحلقة الخلقية، وخاصة في الحالات التي تعاني من انقباضات عميقة تهدد التروية الدموية أو تعيق التطور الحركي الطبيعي للطفل. الهدف الأساسي من العلاج هو تحرير الأنسجة المضغوطة، استعادة التدفق الدموي واللمفاوي الطبيعي، وتحسين المظهر التجميلي والوظيفي للطرف.
قاعدة الاستئصال المرحلي
من أهم القواعد الجراحية في علاج هذه المتلازمة أنه إذا كانت الحلقة العميقة تحيط بالطرف بالكامل (دورة كاملة)، فإن الإجراء الأكثر أمانا هو الاستئصال المرحلي. يعني هذا أن الجراح يقوم بإزالة نصف الحلقة فقط في العملية الأولى، ويستخدم تقنية الترقيع الجلدي أو ما يعرف بـ (Z-plasty) لإغلاق الجرح. بعد مرور شهرين إلى ثلاثة أشهر، يتم إجراء عملية ثانية لإزالة النصف المتبقي. هذا الإجراء المرحلي يضمن عدم انقطاع التروية الدموية عن الطرف بالكامل أثناء الجراحة.
مخاطر الاستئصال البسيط
يحذر أطباء جراحة العظام بشدة من الاستئصال البسيط للحلقة مع الخياطة المباشرة المستقيمة. هذا الإجراء غالبا ما يكون غير كاف، بل وقد يؤدي إلى حدوث انكماش ندبي محيطي (Scar contracture) يكرر نفس المشكلة الأساسية ويضغط على الطرف من جديد. لذلك تعد تقنية (Z-plasty) ضرورية لأنها تكسر الخط الدائري للندبة وتسمح بإطالة الأنسجة.
التعامل مع شلل الأعصاب
في الحالات التي يترافق فيها الانقباض مع شلل في الأعصاب، مثل شلل العصب الزندي الذي درسه العالم جونز وزملاؤه في ثلاثة أطفال، تبين أن مجرد تحرير الضغط في وقت مبكر قد لا يؤدي إلى عودة وظيفة العصب حتى بعد متابعة استمرت لسبع سنوات. لذلك، يوصي الخبراء بأنه في حالات التلف العصبي الشديد، قد يقدم استئصال الجزء المتضرر من العصب وإجراء تطعيم عصبي مبكر (Nerve grafting) فرصا أفضل لاستعادة الوظيفة العصبية.
علاج التصاق الأصابع القمي
نظرا لأن جميع أطراف الأصابع تكون غالبا مرتبطة ببعضها البعض في هذه المتلازمة، فإن تركها دون علاج يؤدي إلى تشوه دائم وضعف في النمو. يجب إجراء جراحة فك التصاق الأصابع في وقت مبكر. يوصى طبيا بفك التصاق الأصابع الطرفية (الحدودية) خلال الأشهر الستة الأولى من حياة الطفل، تليها جراحة فك الأصابع المركزية عندما يبلغ الطفل حوالي ثمانية عشر شهرا. من الشائع حدوث بعض التيبس في المفاصل بين السلاميات الدانية بعد جراحة فك الالتصاق، مما يتطلب علاجا طبيعيا لاحقا.
إطالة الأصابع والإبهام
قد تتطلب الأصابع القصيرة إجراء عمليات إطالة باستخدام تقنيات قطع العظم والسحب المتدرج (Osteotomy and distraction). أما بالنسبة للإبهام القصير، والذي يعتبر الأهم لوظيفة قبضة اليد، فقد يتطلب تعميق مساحة الويب (المسافة بين الإبهام والسبابة) لزيادة طوله الوظيفي. في الحالات الشديدة، يمكن استخدام طريقة "سويلاند" (Søiland)، والتي تتضمن نقل أو إضافة إصبع سبابة قصير جدا وغير وظيفي إلى قمة الإبهام لزيادة طوله وتحسين قدرة الطفل على التقاط الأشياء.
أما بالنسبة لحالات البتر الخلقي المرتبطة بالمتلازمة، فهي عادة ما تمتلك تغطية كافية أو وفيرة من الأنسجة الرخوة، ونادرا ما تتطلب أي تدخل جراحي ترميمي.
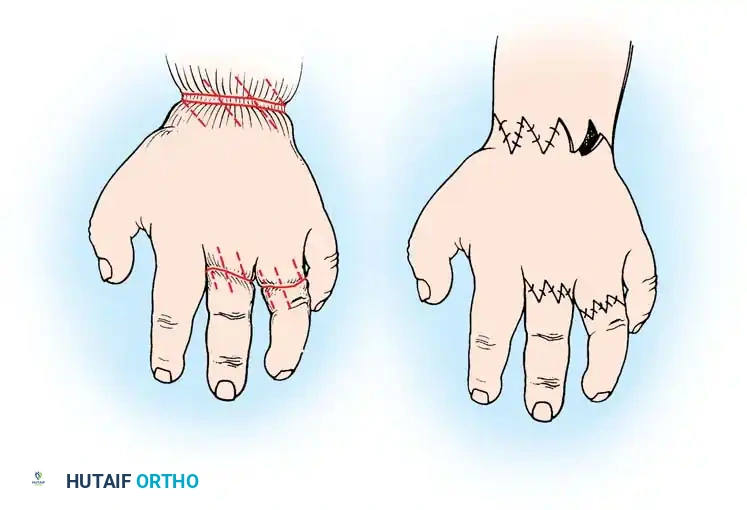
تقنية الجراحة
لإعطاء صورة أوضح للآباء والمختصين عن كيفية إجراء العملية، نستعرض هنا الخطوات التفصيلية لتقنية تحرير الحلقة الخلقية المتعددة (Multiple Z-Plasty Release)، وهي التقنية الجراحية القياسية المعتمدة عالميا:
التخطيط المسبق
إذا كانت الحلقة الخلقية عميقة وتحيط بالطرف أو الإصبع بالكامل، يخطط الجراح لتصحيح نصف الحلقة فقط في الإجراء الأولي لضمان سلامة التروية الدموية.
تحديد مواقع الشقوق
قبل نفخ العاصبة (Tourniquet) التي تستخدم لتقليل النزيف أثناء الجراحة، يقوم الجراح باستخدام قلم طبي خاص برسم وتحديد مواقع الشقوق المتعددة على شكل حرف Z على طول الحلقة الانقباضية.
تفريغ الدم وتطبيق العاصبة
يتم تفريغ الطرف من الدم باستخدام أربطة مطاطية خاصة، ثم يتم نفخ العاصبة لتوفير مجال جراحي خال من الدم يسمح للجراح برؤية الأنسجة الدقيقة بوضوح.
الاستئصال والتحرير
يقوم الجراح باستئصال نصف الحلقة الانقباضية بدقة، ويتأكد من إزالة أي انقباضات في اللفافة العميقة. بعد ذلك، يتم إجراء شقوق حادة في المواقع المحددة مسبقا لرفع السدائل الجلدية (Flaps).
الخياطة التجميلية
تتم خياطة السدائل الجلدية بطريقة متداخلة ومناسبة (على شكل حرف Z). هذه التقنية الهندسية تسمح بإطالة الجلد المحيط بالحلقة الانقباضية وتمنع تكون ندبة دائرية قابلة للانكماش في المستقبل.
الضمادات والجبائر
بعد الانتهاء من الخياطة، يتم تفريغ العاصبة لإعادة تدفق الدم إلى الطرف، ثم يتم وضع ضمادة ضخمة وناعمة مع جبيرة قصيرة أو طويلة للذراع أو الساق لحماية الجرح ومنع الحركة التي قد تؤثر على التئام الأنسجة.
التعافي
تعتبر مرحلة التعافي وإعادة التأهيل جزءا لا يتجزأ من نجاح العلاج الجراحي لمتلازمة الحلقة الخلقية. بعد انتهاء العملية الجراحية، يتم نقل الطفل إلى غرفة الإفاقة لمراقبته حتى يستيقظ من التخدير العام.
يتم الحفاظ على الجبيرة التي تم وضعها في غرفة العمليات لمدة تتراوح بين أسبوعين إلى ثلاثة أسابيع. تلعب الجبيرة دورا حاسما في حماية السدائل الجلدية الدقيقة التي تم خياطتها، وتمنع الطفل من العبث بالجرح أو تعريضه للشد الميكانيكي. يتم إزالة الغرز الجراحية عادة بعد مرور عشرة إلى أربعة عشر يوما من الجراحة، وغالبا ما يستخدم الجراحون خيوطا قابلة للامتصاص في الأطفال لتقليل القلق والتوتر المرتبط بإزالة الغرز.
يلاحظ الآباء عادة تحسنا تدريجيا ومستمرا في الوذمة اللمفاوية (التورم) والزرقة بعد تحرير الانقباض، حيث تعود السوائل والدم للتدفق بشكل طبيعي. إذا كان الطفل يحتاج إلى الجراحة في النصف الآخر من الحلقة الانقباضية، فيمكن التخطيط لإجرائها بأمان بعد مرور شهرين إلى ثلاثة أشهر من العملية الأولى، وذلك لإعطاء الأنسجة وقتا كافيا للشفاء وتكوين شبكة دموية جديدة.
بعد التئام الجروح تماما، قد يوصي الطبيب ببدء جلسات العلاج الطبيعي والوظيفي، خاصة في حالات فك التصاق الأصابع، وذلك للتغلب على أي تيبس في المفاصل ولتحفيز الطفل على استخدام يده أو قدمه بشكل طبيعي وفعال في أنشطته اليومية.
الأسئلة الشائعة
هل متلازمة الحلقة الخلقية وراثية
لا، لا توجد أي أدلة علمية أو طبية تثبت أن متلازمة الحلقة الخلقية تنتقل وراثيا من الآباء إلى الأبناء. إنها حالة تحدث بشكل عشوائي أثناء تطور الجنين في الرحم، وإصابة طفل بها لا تزيد من خطر إصابة إخوته في المستقبل.
متى يجب إجراء الجراحة للطفل
يعتمد توقيت الجراحة على شدة الحالة. إذا كانت الحلقة تسبب انقطاعا في التروية الدموية، فقد تكون الجراحة طارئة بعد الولادة مباشرة. أما في حالات التصاق الأصابع، فيفضل فك التصاق الأصابع الطرفية قبل بلوغ الطفل ستة أشهر، والأصابع المركزية في عمر ثمانية عشر شهرا.
ما هي تقنية زد التجميلية
تقنية زد هي إجراء جراحي تجميلي يعتمد على عمل شقوق جلدية على شكل حرف Z. تستخدم هذه التقنية لتغيير اتجاه الندبة وتطويل الأنسجة المنكمشة، مما يمنع تكون ندبة دائرية ضيقة قد تعود للضغط على الطرف مرة أخرى بعد الجراحة.
هل يمكن اكتشاف المتلازمة قبل الولادة
نعم، مع تطور أجهزة الموجات فوق الصوتية (السونار) الحديثة، أصبح من الممكن لأطباء طب الجنين اكتشاف الأشرطة السلوية والانقباضات في أطراف الجنين خلال الفحوصات الدورية في الثلثين الثاني والثالث من الحمل.
ما هو التصاق الأصابع القمي
التصاق الأصابع القمي هو حالة ترتبط غالبا بهذه المتلازمة، حيث تكون أطراف الأصابع ملتصقة ومندمجة معا، بينما قد توجد فراغات طبيعية بين قواعد تلك الأصابع. يتطلب هذا التشوه تدخلا جراحيا مبكرا لفصل الأصابع والسماح بنموها بشكل طبيعي.
هل تعود وظيفة العصب الزندي بعد الجراحة
في الحالات التي تسببت فيها الحلقة العميقة بضرر شديد للعصب الزندي، قد لا يكفي مجرد تحرير الضغط لعودة وظيفة العصب بالكامل. في هذه الحالات المعقدة، قد ينصح الجراح بإجراء عملية استئصال للجزء التالف من العصب وإجراء تطعيم عصبي لتحسين فرص التعافي.
لماذا لا يتم إزالة الحلقة بالكامل في عملية واحدة
إذا كانت الحلقة تحيط بالطرف بالكامل، فإن إزالتها في عملية واحدة قد يعرض التروية الدموية للطرف بأكمله للخطر. لذلك، يقوم الجراحون بإزالة نصف الحلقة فقط لضمان استمرار تدفق الدم، ثم يجرون النصف الآخر بعد شهرين إلى ثلاثة أشهر.
كيف يتم التعامل مع قصر الأصابع
إذا كانت الأصابع قصيرة جدا وتؤثر على وظيفة اليد، يمكن اللجوء لتقنيات جراحية لتطويل العظام. بالنسبة للإبهام، يمكن تعميق المسافة بينه وبين السبابة لزيادة طوله الوظيفي، أو استخدام تقنيات متقدمة لنقل جزء من إصبع غير وظيفي إلى الإبهام.
ما هي مدة بقاء الجبيرة بعد العملية
عادة ما يتم وضع جبيرة لحماية الطرف المجرى له العملية لمدة تتراوح بين أسبوعين إلى ثلاثة أسابيع. تساعد الجبيرة على منع الحركة التي قد تؤثر على الغرز وتضمن التئام السدائل الجلدية في وضعها الجديد بشكل سليم.
هل تؤثر المتلازمة على التطور الحركي للطفل
في معظم الحالات، وبعد تلقي العلاج الجراحي المناسب وجلسات العلاج الطبيعي، يتمكن الأطفال من استخدام أطرافهم بشكل طبيعي ويمارسون حياتهم اليومية بكفاءة عالية. قد يواجه الأطفال ذوو البتر الخلقي بعض التحديات، لكنهم غالبا ما يتكيفون بشكل مذهل مع وضعهم.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك