دليل الآباء الشامل لعلاج الصعر العضلي الخلقي وميلان الرأس عند الأطفال
الخلاصة الطبية
الصعر العضلي الخلقي هو قصر وتليف في عضلة الرقبة يؤدي إلى ميلان رأس الرضيع لجهة والتفاف الذقن للجهة المعاكسة. يبدأ العلاج بتمارين الإطالة الطبيعية التي تنجح في أغلب الحالات، بينما نلجأ للتدخل الجراحي إذا استمرت الحالة بعد عمر السنة لتجنب تشوه الوجه.
الخلاصة الطبية السريعة: الصعر العضلي الخلقي هو قصر وتليف في عضلة الرقبة يؤدي إلى ميلان رأس الرضيع لجهة والتفاف الذقن للجهة المعاكسة. يبدأ العلاج بتمارين الإطالة الطبيعية التي تنجح في أغلب الحالات، بينما نلجأ للتدخل الجراحي إذا استمرت الحالة بعد عمر السنة لتجنب تشوه الوجه.
مقدمة عن الصعر العضلي الخلقي
إن ملاحظة أي وضعية غير طبيعية في رأس الرضيع أو رقبته قد تثير قلق الآباء والأمهات بشكل كبير. من بين الحالات الشائعة التي تواجه حديثي الولادة ما يُعرف طبياً باسم الصعر العضلي الخلقي وهو تشوه عضلي هيكلي معقد يصيب الأطفال ويتميز بقصر وتليف في جانب واحد من عضلة الرقبة الرئيسية.
تُجبر هذه الحالة رأس الرضيع على اتخاذ وضعية مميزة وثابتة حيث يميل الرأس نحو الجانب المصاب بينما يلتف الذقن نحو الكتف المعاكس. على الرغم من أن المظهر قد يبدو مقلقاً إلا أن الفهم الطبي الدقيق لهذه الحالة يفتح أبواباً واسعة لعلاجات فعالة وآمنة. في هذا الدليل الطبي الشامل سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الحالة بدءاً من التغيرات التشريحية داخل العضلة وصولاً إلى أحدث بروتوكولات العلاج الطبيعي والتدخلات الجراحية المتقدمة لضمان نمو طفلك بشكل سليم وتجنب أي مضاعفات مستقبلية.

التشريح وعلم الأمراض
لفهم طبيعة هذه الحالة يجب أولاً التعرف على البنية التشريحية للرقبة. تعتمد حركة الرقبة بشكل كبير على عضلة قوية تمتد من خلف الأذن نزولاً إلى عظمة الترقوة وعظمة القص وتسمى العضلة القصية الترقوية الخشائية. في حالة الصعر العضلي الخلقي يحدث خلل مرضي داخل هذه العضلة يؤدي إلى فقدان مرونتها الطبيعية.
الأساس المرضي لهذه الحالة يتمثل في حدوث تليف داخل أنسجة العضلة. من الناحية السريرية يظهر هذا التليف على شكل كتلة صلبة غير مؤلمة ومغزلية الشكل يطلق عليها طبياً اسم الورم الكاذب. هذه الكتلة قد تكون ملموسة عند الولادة مباشرة أو تصبح أكثر وضوحاً خلال الأسبوعين الأولين من حياة الرضيع. تشير الإحصاءات الوبائية إلى أن هذه الحالة تُلاحظ بشكل أكثر تكراراً في الجانب الأيمن من الرقبة. ورغم أن عملية التليف قد تشمل بطن العضلة بشكل كامل إلا أنها غالباً ما تتركز بالقرب من نقطة اتصال العضلة بعظمة الترقوة.
التطور الطبيعي لهذه الكتلة العضلية يتبع مساراً متوقعاً حيث تصل إلى أقصى حجم لها خلال الشهر الأول أو الثاني من عمر الطفل ثم تبدأ في التراجع والانكماش. في الغالبية العظمى من الحالات تتلاشى هذه الكتلة تماماً خلال السنة الأولى من العمر. ولكن في حال عدم حدوث هذا التراجع التلقائي تصبح العضلة متليفة بشكل دائم وتفقد مرونتها وتصاب بالانكماش مما يؤدي إلى تشوه دائم يتطلب تدخلاً جراحياً لمنع حدوث مضاعفات طويلة الأمد تؤثر على شكل الوجه والجمجمة والعمود الفقري العنقي.
الأسباب وعوامل الخطر
على الرغم من أن الصعر العضلي الخلقي موثق في الأدبيات الطبية منذ قرون إلا أن السبب الدقيق وراء حدوثه كان لسنوات طويلة موضوعاً للنقاش والبحث. تضمنت الفرضيات القديمة وضعية الجنين غير الطبيعية داخل الرحم أو التعرض لصدمة مباشرة أثناء الولادة أو حدوث عدوى موضعية أو إصابة في الأوعية الدموية.
تظهر الدراسات السريرية بشكل مستمر أن الرضع المصابين بهذه الحالة غالباً ما يكونون نتيجة لولادات متعسرة مثل الولادة المقعدية أو استخدام الملقط الجراحي. كما يظهرون نسبة أعلى من الإصابة بتشوهات عضلية هيكلية أخرى مرافقة.
ارتباط الصعر بمشاكل العظام الأخرى
من الضروري جداً أن يدرك الآباء والأطباء على حد سواء أن الصعر العضلي الخلقي قد لا يأتي منفرداً. تشير التوثيقات الطبية إلى وجود نسبة تتراوح بين سبعة إلى عشرين بالمائة من الأطفال المصابين بالصعر يعانون أيضاً من خلع الورك الخلقي أو خلل التنسج الحقي. وقد وثقت دراسات طبية دقيقة نسبة ثمانية بالمائة من أمراض الورك المتزامنة في مجموعات الأطفال المصابين.
لذلك يعتبر الفحص السريري الدقيق والفحص الروتيني بالأشعة السينية أو الموجات فوق الصوتية لمفاصل الفخذ إجراءً إلزامياً لكل رضيع يراجع العيادة مصاباً بالصعر العضلي الخلقي لضمان عدم إغفال أي مشكلة في مفصل الورك قد تؤثر على مشي الطفل مستقبلاً.
متلازمة الحيز ونظرية الضغط
لقد أحدثت الأبحاث الحديثة ثورة في فهمنا للآلية المرضية للصعر العضلي الخلقي خاصة من خلال الأعمال الرائدة لعلماء مثل ديفيدز ووينجر ومبارك. شملت تحقيقاتهم الشاملة دراسات التصوير بالرنين المغناطيسي والتشريح وقياسات ضغط الحيز العضلي الحي. وقد كشفت هذه الدراسات أن العضلة القصية الترقوية الخشائية مغلفة بحيز لفافي مستقل.
أظهرت صور الرنين المغناطيسي للرضع المصابين إشارات مطابقة تماماً لتلك التي تُرى في متلازمة الحيز التي تصيب الأطراف.
أدى هذا الاكتشاف إلى النظرية السائدة حالياً والتي تفيد بأن الصعر العضلي الخلقي هو نتيجة مباشرة لمتلازمة حيز تحدث داخل الرحم أو في الفترة المحيطة بالولادة. إن انحشار رقبة الجنين أو ثنيها أو دورانها أثناء المخاض يمكن أن يسبب إصابة انضغاطية للعضلة مما يؤدي إلى نقص التروية الدموية وتورم الأنسجة وزيادة الضغط داخل الحيز اللفافي. هذا التأثير الضاغط يؤدي إلى احتشاء العضلة وتلف أليافها ثم استبدالها بأنسجة ليفية صلبة غير مرنة.
الأعراض والعلامات السريرية
تكون الأعراض عادة واضحة للآباء وأطباء الأطفال خلال الأسابيع الأولى من حياة الرضيع وتتضمن مجموعة من العلامات المميزة التي تستدعي التقييم الطبي الفوري.
أبرز هذه العلامات هي الوضعية الثابتة للرأس حيث يميل رأس الطفل باستمرار نحو كتف واحد ويجد صعوبة بالغة أو مقاومة عند محاولة تحريك رأسه للجانب الآخر. يرافق هذا الميلان دوران في الذقن بحيث يشير نحو الكتف السليم.
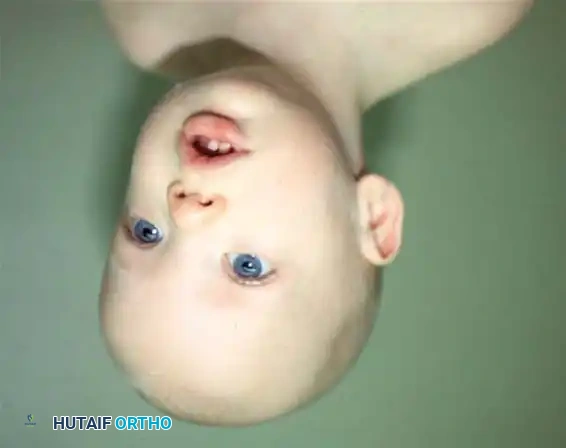
بالإضافة إلى وضعية الرأس يلاحظ الآباء وجود كتلة صلبة بحجم حبة الزيتون أو اللوز في جانب رقبة الطفل. هذه الكتلة كما ذكرنا سابقاً لا تسبب ألماً للطفل عند لمسها ولكنها تحد من نطاق حركة الرقبة. قد يفضل الطفل الرضاعة من ثدي واحد فقط أو يواجه صعوبة في متابعة الأشياء بعينيه إذا تطلب الأمر إدارة رأسه نحو الجانب المصاب.
التشخيص الطبي الدقيق
عند تقييم رضيع يعاني من الصعر العضلي الخلقي في مراحله المبكرة يواجه الطبيب تحدياً يتمثل في التنبؤ بما إذا كان هذا التليف العضلي سيزول تلقائياً أم سيتطور إلى انكماش دائم يتطلب تدخلاً جراحياً. يعتمد التشخيص الأساسي على الفحص السريري الدقيق لرقبة الطفل وحركتها بالإضافة إلى فحص شامل لاستبعاد أي مشاكل عصبية أو تشوهات في العمود الفقري.
دور الموجات فوق الصوتية في التنبؤ بالشفاء
أثبتت الدراسات الطبية الحديثة القيمة التنبؤية العالية للفحص بالموجات فوق الصوتية في تحديد مسار المرض والحاجة المستقبلية للتدخل الجراحي. في دراسة واسعة النطاق شملت مئات الرضع تم تصنيف الحالات بناءً على امتداد التليف داخل العضلة كما يظهر في السونار.
| امتداد التليف في العضلة | احتمالية الشفاء بدون جراحة | الحاجة للتدخل الجراحي |
|---|---|---|
| الثلث السفلي فقط | شفاء تام بنسبة مائة بالمائة | لا توجد حاجة للجراحة |
| الثلثين الأوسط والسفلي | نسبة شفاء عالية جداً | ستة بالمائة فقط احتاجوا للجراحة |
| العضلة بالكامل | نسبة شفاء متوسطة | خمسة وثلاثون بالمائة احتاجوا للجراحة |
هذا التصنيف الدقيق يساعد الأطباء والآباء على وضع خطة علاجية واقعية وفهم التوقعات المستقبلية لحالة الطفل بناءً على أسس علمية صلبة.
العلاج التحفظي والطبيعي
خلال مرحلة الرضاعة يعتبر العلاج التحفظي هو المعيار الذهبي والوحيد المقبول طبياً. يُمنع منعاً باتاً الاستئصال الجراحي للآفة الليفية خلال مرحلة الرضاعة المبكرة ويعتبر إجراءً غير مبرر طبياً. يجب تأجيل أي تفكير في الجراحة حتى يكتمل التطور البيولوجي لعملية التليف العضلي بالكامل.
حجر الزاوية في العلاج التحفظي هو نظام علاج طبيعي منضبط يقوده الآباء في المنزل تحت إشراف أخصائي العلاج الطبيعي. يجب تدريب الآباء بعناية على كيفية أداء تمارين إطالة يدوية لطيفة ومحسوبة لعضلة الرقبة المصابة.
تمارين الإطالة في المنزل
تتضمن هذه التمارين تثبيت كتف الرضيع برفق ثم ثني الرأس جانبياً بعيداً عن الجانب المصاب يليه تدوير الذقن نحو الجانب المصاب. يجب أن تتم هذه الحركات بهدوء وبشكل متكرر خلال اليوم مثل أوقات تغيير الحفاض أو بعد الاستحمام.
أبلغت المراكز الطبية العالمية عن نتائج ممتازة في الغالبية العظمى من الرضع الذين عولجوا بتمارين الإطالة المنزلية. وقد أكدت دراسات استشرافية ضخمة شملت مئات المرضى أن الإطالة اليدوية المنضبطة فعالة في حوالي خمسة وتسعين بالمائة من المرضى الذين يتم تشخيصهم والبدء في علاجهم قبل بلوغهم عامهم الأول.
لتبسيط فهم الاستجابة للعلاج تم تقسيم المرضى سريرياً إلى ثلاث مجموعات متميزة:
1. مجموعة الورم العضلي: حيث توجد كتلة ملموسة وواضحة في العضلة.
2. المجموعة العضلية: حيث يوجد سمك وشد في العضلة سريرياً ولكن دون وجود كتلة محددة.
3. مجموعة الصعر الوضعي: حيث يوجد ميلان في الرأس دون وجود شد حقيقي في العضلة.
من المهم معرفة أن وجود كتلة ملموسة أو تأخر بدء العلاج أو وجود تاريخ ولادة متعسرة أو الإصابة في الجانب الأيمن أو وجود انحراف دوراني يتجاوز خمسة عشر درجة كلها مؤشرات هامة تنبئ بضرورة استمرار العلاج لفترة أطول وتزيد من احتمالية الحاجة إلى التدخل الجراحي في المستقبل.
التدخل الجراحي ودواعيه
إذا فشل العلاج الطبيعي في حل مشكلة الصعر العضلي واستمرت الحالة إلى ما بعد بلوغ الطفل عامه الأول فإن التشوه يصبح دائماً وسيزداد سوءاً مع نمو الهيكل العظمي للطفل. في هذه المرحلة يصبح الرأس مائلاً بصلابة نحو الجانب المصاب ويدور الوجه نحو الجانب المعاكس بشكل ثابت لا يمكن تصحيحه يدوياً.
متى تصبح الجراحة ضرورية
يشكل ترك الصعر العضلي الشديد دون علاج خطراً حقيقياً يؤدي إلى تشوهات هيكلية ثانوية. يرتفع الكتف في الجانب المصاب ويقل القطر الجبهي القذالي للجمجمة مما يؤدي إلى حالة شديدة من انحراف الرأس وعدم تناسق واضح في ملامح الوجه.

تتحدد دواعي التدخل الجراحي بناءً على المعايير الطبية التالية:
* استمرار انكماش العضلة وشدها إلى ما بعد عمر اثني عشر إلى ثمانية عشر شهراً.
* محدودية في حركة دوران الرقبة أو الانحناء الجانبي تتجاوز ثلاثين درجة.
* تطور ملحوظ في عدم تناسق الوجه أو انحراف شكل الجمجمة.
أثبتت الدراسات الطبية أن العلاج غير الجراحي بعد عمر السنة نادراً ما يكون ناجحاً. يعتبر إجراء الجراحة قبل سن السادسة إلى الثامنة هو الوقت المثالي حيث يسمح النمو المتبقي للطفل بإعادة التشكيل التلقائي وتصحيح عدم تناسق الوجه والجمجمة. ورغم تفضيل التدخل المبكر إلا أن الأطفال الأكبر سناً والبالغين لا يزال بإمكانهم الاستفادة من الجراحة حيث تتحسن حركة الرقبة وميلان الرأس بشكل موثوق حتى وإن كانت النتائج التجميلية أقل كمالاً مقارنة بمن أجروا الجراحة في سن مبكرة.
تقنيات الجراحة المتاحة
توجد عدة استراتيجيات جراحية لتحرير العضلة المنكمشة ويعتمد اختيار الإجراء على شدة الانكماش وعمر المريض.
* التحرير أحادي القطب: يتم فيه قطع العضلة عند ارتباطاتها السفلية بعظمة الترقوة والقص. وهو مناسب للتشوهات الخفيفة إلى المتوسطة.
* التحرير ثنائي القطب: يتم فيه قطع العضلة عند ارتباطاتها السفلية وكذلك ارتباطها العلوي خلف الأذن. ويُستطباب في حالات الصعر الشديدة والمستعصية.
* التحرير بالمنظار: نهج جراحي طفيف التوغل يوفر تقسيماً دقيقاً لألياف العضلة مع ندبة غير ملحوظة ولكنه يتطلب تدريباً متخصصاً.
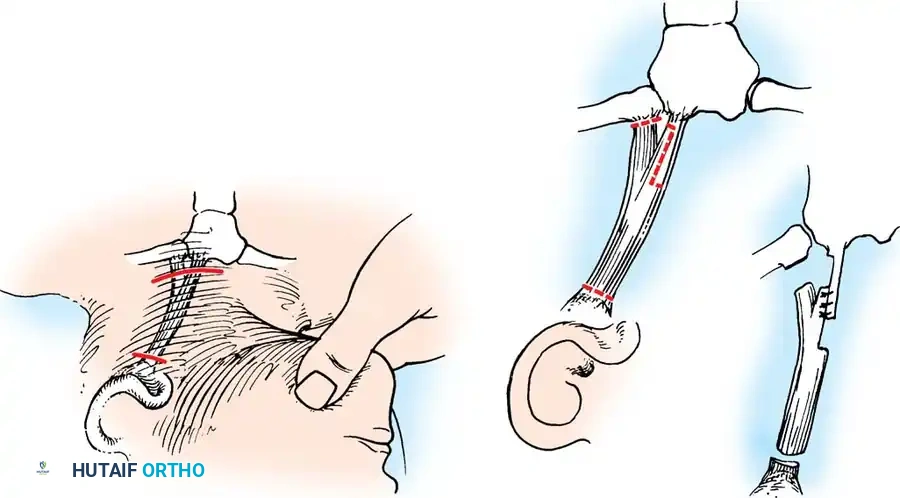
خطوات جراحة التحرير أحادي القطب
قبل اتخاذ قرار الجراحة يتم التخطيط بعناية لتجنب المضاعفات المحتملة مثل التصاق الندبة الجراحية بالهياكل العميقة للرقبة أو إعادة التصاق العضلة بشكل عفوي أو الفشل في تصحيح عدم تناسق الوجه. لتقليل التصاق الندبة يتم تأجيل الجراحة عادة حتى يبلغ الطفل من عام إلى أربعة أعوام.

تستهدف جراحة التحرير أحادي القطب نقاط الاتصال السفلية للعضلة. يتطلب هذا الإجراء تشريحاً دقيقاً جداً لحماية الأوردة والشرايين والأعصاب الحيوية في الرقبة.
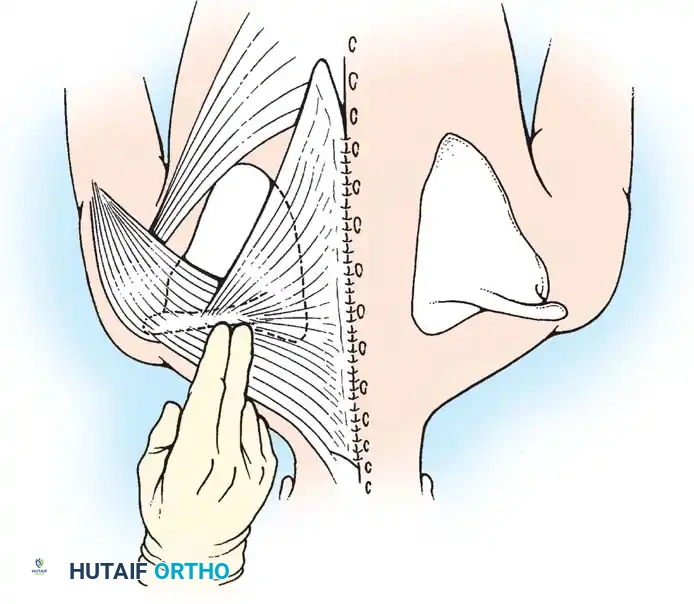
خطوات الإجراء الجراحي:
1. الوضعية: يتم وضع المريض على ظهره مع وضع لفة عرضية تحت الكتفين لتمديد الرقبة. يُدار الرأس قليلاً نحو الجانب السليم لوضع العضلة المنكمشة تحت أقصى درجات الشد.
2. الشق الجراحي: يُحدث الجراح شقاً عرضياً في الجلد يبلغ طوله حوالي خمسة سنتيمترات يقع فوق الطرف الإنسي لعظمة الترقوة وموازياً لها. يتم تعميق الشق لكشف الأوتار المرتبطة بالعضلة.
3. عزل الوتر: يتم فتح غمد العضلة طولياً. يمرر الجراح أداة غير حادة خلف الأوتار بحذر شديد مع البقاء داخل الغلاف اللفافي للعضلة لتجنب إصابة الأوعية الدموية العميقة.
4. الاستئصال: من خلال سحب الأوتار يتم إخراجها خارج الجرح. تُثبت الأوتار من الأعلى والأسفل ويتم استئصال جزء يبلغ طوله حوالي سنتيمترين ونصف من نهاياتها السفلية لمنع التحامها مجدداً.

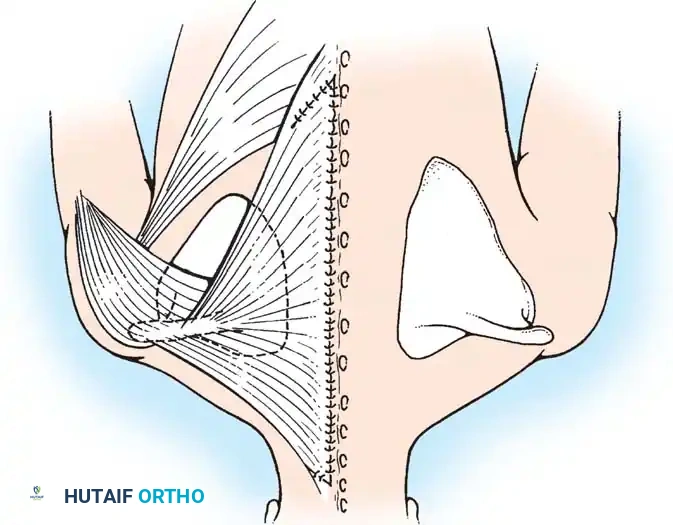
- تحرير اللفافة: إذا ظلت العضلات السطحية واللفافة العنقية المجاورة منكمشة وتقيد الحركة يتم تقسيمها بدقة تحت الرؤية المباشرة.
- التقييم الديناميكي: مع إدارة رأس الطفل لأقصى حد نحو الجانب المصاب يتم استكشاف الجرح يدوياً بحثاً عن أي أشرطة عضلية ضيقة متبقية ويتم قطعها حتى يمكن تصحيح التشوه بسلاسة.
- التحويل إلى تحرير ثنائي القطب: إذا لم يكن التصحيح الكامل ممكناً بعد التحرير السفلي يصبح التحرير العلوي إلزامياً من خلال شق صغير تحت الأذن مع أخذ الحيطة والحذر الشديدين لتجنب إصابة العصب الإضافي الشوكي.
- الإغلاق: يتم إيقاف أي نزيف بدقة وتُغلق طبقات الجلد بخيوط تجميلية قابلة للامتصاص.
التشوهات المرتبطة بمتلازمة سبرينجل
عند تقييم مريض يعاني من الصعر وعدم تناسق في الرقبة يجب على جراح العظام أن يضع في اعتباره احتمالية وجود تشوهات خلقية أخرى مرافقة في منطقة العنق والصدر. من أبرز هذه الحالات الارتفاع الخلقي للوح الكتف والذي يُعرف باسم متلازمة سبرينجل.
تترافق هذه المتلازمة غالباً مع قصر شديد في الرقبة ومحدودية في حركتها ومظهر يشبه الصعر نتيجة وجود عظمة إضافية أو أشرطة ليفية تربط العمود الفقري العنقي بلوح الكتف وتمنعه من النزول إلى مكانه الطبيعي. إذا تم تشخيص متلازمة سبرينجل كسبب رئيسي لعدم التناسق فإن جراحة وودوارد تعتبر الإجراء المفضل لإعادة وضع الكتف في مكانه السفلي واستعادة الميكانيكا الحيوية الطبيعية.
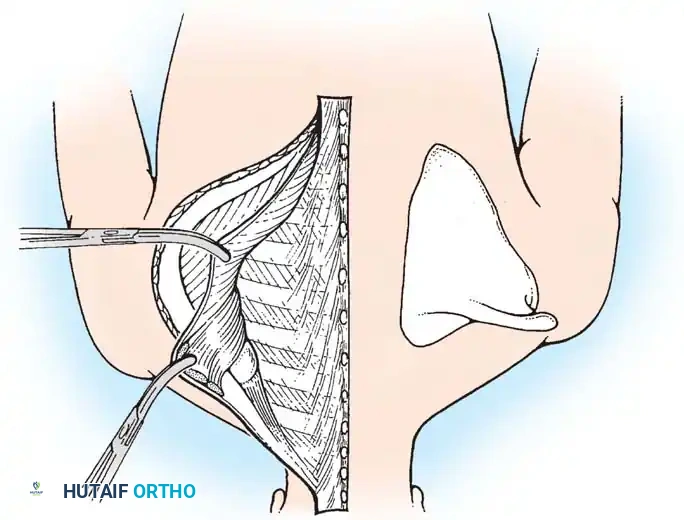
جراحة وودوارد
تتضمن هذه الجراحة المعقدة فصل العضلات المحيطة بالعمود الفقري وتحريكها لأسفل ثم إعادة تثبيتها لجلب لوح الكتف إلى مستواه التشريحي الصحيح.
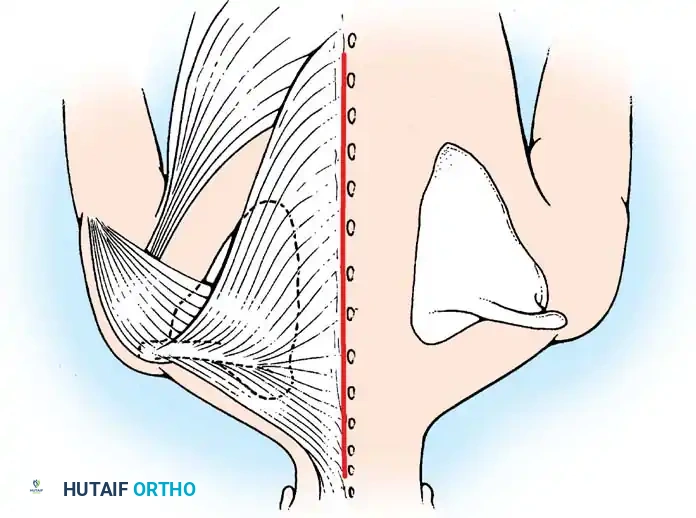
خطوات جراحة وودوارد:
1. الكشف الجراحي: يتم عمل شق طولي في منتصف الظهر فوق النتوءات الشوكية يمتد من أعلى العمود الفقري العنقي إلى أسفل العمود الفقري الصدري.