الدليل الشامل لفهم وعلاج التشوهات الخلقية في اليد والطرف العلوي
الخلاصة الطبية
التشوهات الخلقية في اليد هي عيوب ولادية تؤثر على شكل ووظيفة الطرف العلوي وتتطلب تقييما مبكرا يشمل العلاج خيارات تحفظية مثل الجبائر وتدخلات جراحية دقيقة لفصل الأصابع الملتصقة أو تصحيح النقص العظمي مما يضمن استعادة الوظيفة الطبيعية والمظهر الجمالي لليد.
الخلاصة الطبية السريعة: التشوهات الخلقية في اليد هي عيوب ولادية تؤثر على شكل ووظيفة الطرف العلوي وتتطلب تقييما مبكرا يشمل العلاج خيارات تحفظية مثل الجبائر وتدخلات جراحية دقيقة لفصل الأصابع الملتصقة أو تصحيح النقص العظمي مما يضمن استعادة الوظيفة الطبيعية والمظهر الجمالي لليد.
مقدمة عن التشوهات الخلقية في اليد
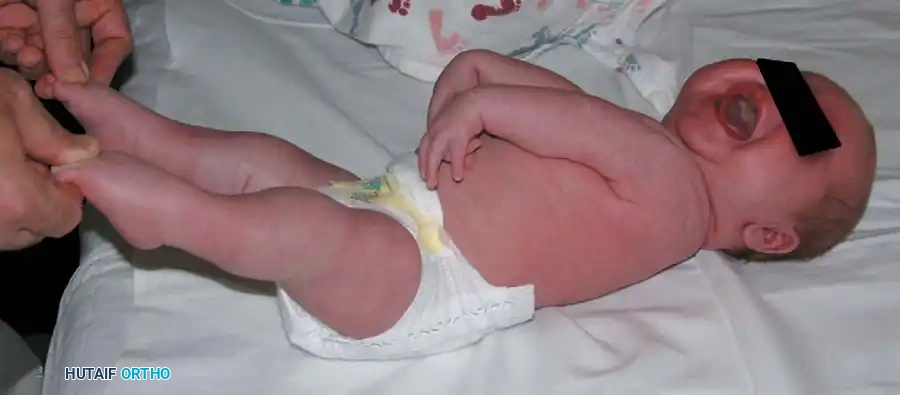
تعتبر التشوهات الخلقية في اليد والطرف العلوي من الحالات الطبية التي تثير قلق الكثير من الآباء والأمهات عند ولادة طفلهم. تحدث هذه التغيرات الهيكلية أثناء تطور الجنين في بطن الأم، وتحديداً في الأسابيع الأولى من الحمل، مما يؤدي إلى ولادة الطفل بيد أو ذراع تختلف في شكلها أو وظيفتها عن التكوين الطبيعي المعتاد. يمكن أن تتراوح هذه التشوهات من اختلافات بسيطة جداً، مثل وجود إصبع زائد صغير، إلى حالات أكثر تعقيداً مثل غياب أجزاء كاملة من الطرف العلوي.
من المهم جداً أن يدرك الآباء أن هذه الحالات ليست نادرة، وأن الطب الحديث وجراحة العظام التجميلية والتقويمية قد شهدا تطوراً هائلاً في العقود الأخيرة. الهدف الأساسي من هذا الدليل الشامل هو تزويدكم بالمعلومات الطبية الموثوقة والمفصلة حول طبيعة هذه التشوهات، أسبابها، وكيفية التعامل معها طبياً وجراحياً. نحن نؤمن بأن المعرفة هي الخطوة الأولى نحو الطمأنينة، وأن التدخل الطبي المبكر والمدروس يمكن أن يمنح الطفل حياة طبيعية، ويداً قادرة على أداء كافة الوظائف اليومية بكفاءة عالية.
التشريح الطبيعي لليد والطرف العلوي
لفهم طبيعة التشوهات الخلقية، يجب أولاً إلقاء نظرة مبسطة على التشريح المعقد لليد والطرف العلوي. تتكون اليد البشرية من بنية هندسية دقيقة للغاية، تعمل بتناغم مذهل لتوفير القوة اللازمة للإمساك بالأشياء، والدقة المطلوبة لأداء المهام الدقيقة.
يتكون الطرف العلوي من عظام رئيسية تبدأ من الكتف نزولاً إلى الذراع (عظمة العضد)، ثم الساعد الذي يتكون من عظمتين هما الكعبرة والزند. تنتهي هذه العظام عند مفصل الرسغ الذي يضم ثماني عظام صغيرة معقدة الترتيب. أما اليد نفسها، فتتكون من عظام المشط، تليها سُلاميات الأصابع. كل إصبع يحتوي على ثلاث سُلاميات، باستثناء الإبهام الذي يحتوي على اثنتين فقط.
إلى جانب العظام، تعتمد اليد في حركتها على شبكة معقدة من الأوتار والعضلات، والأربطة التي تثبت المفاصل، والأعصاب التي تنقل الإحساس والأوامر الحركية (مثل العصب الناصف، والعصب الزندي، والعصب الكعبري)، بالإضافة إلى الأوعية الدموية التي تغذي هذه الأنسجة. أثناء التطور الجنيني، وتحديداً بين الأسبوع الرابع والأسبوع الثامن من الحمل، تتشكل هذه البراعم الطرفية وتتمايز لتكون هذه الأجزاء الدقيقة. أي خلل في هذه المرحلة الزمنية الحرجة يمكن أن يؤدي إلى ظهور التشوهات الخلقية في اليد.
الأسباب وعوامل الخطر
إن السؤال الأول الذي يتبادر إلى ذهن الوالدين هو عن سبب حدوث هذه التشوهات. في الواقع، لا يوجد سبب واحد محدد لجميع الحالات، بل هي نتيجة لتداخل عوامل متعددة ومعقدة. في العديد من الحالات، قد لا يتمكن الأطباء من تحديد السبب الدقيق، وهو ما يُعرف طبياً بالأسباب المجهولة. ومع ذلك، يمكن تصنيف الأسباب المعروفة وعوامل الخطر إلى الفئات التالية:
العوامل الوراثية والجينية تلعب دوراً هاماً في بعض أنواع التشوهات. قد تنتقل بعض الحالات عبر الجينات من الآباء إلى الأبناء، أو قد تحدث طفرات جينية جديدة تلقائية أثناء تكوين الجنين. بعض التشوهات تكون جزءاً من متلازمات جينية أوسع، مثل متلازمة أبير التي تؤثر على نمو عظام الجمجمة وتترافق مع التصاق شديد في أصابع اليدين والقدمين.
العوامل البيئية والتعرض للمواد المسببة للتشوهات أثناء الحمل تشكل خطراً إضافياً. يشمل ذلك تناول الأم لبعض الأدوية غير الآمنة خلال الأسابيع الأولى من الحمل (مثل عقار الثاليدومايد الذي تسبب تاريخياً في حالات قصر الأطراف الشديد)، أو التعرض للإشعاع، أو الإصابة ببعض العدوى الفيروسية.
الاضطرابات الميكانيكية داخل الرحم تعتبر سبباً شائعاً لحالات معينة. من أبرز الأمثلة على ذلك متلازمة الأشرطة السلوية، حيث تنفصل خيوط دقيقة من الكيس الأمنيوسي المحيط بالجنين وتلتف حول أطرافه النامية، مما يعيق تدفق الدم ويؤدي إلى بتر خلقي أو تشوهات موضعية.
أنواع التشوهات الخلقية في اليد
بناءً على التصنيفات الطبية العالمية المعتمدة في جراحة اليد، يتم تقسيم التشوهات الخلقية إلى عدة مجموعات رئيسية تعتمد على طبيعة الخلل الجنيني الذي حدث أثناء تكوين الطرف. تشمل هذه الأنواع ما يلي:
فشل التكوين أو نقص النمو
تحدث هذه الحالة عندما يفشل جزء من الطرف العلوي في التكون بشكل كامل أو جزئي. يمكن أن يكون هذا النقص عرضياً (مثل البتر الخلقي حيث ينتهي الطرف عند مستوى معين)، أو طولياً (حيث يغيب جزء محدد على طول الذراع أو اليد). من الأمثلة البارزة نقص الكعبرة، حيث تغيب عظمة الكعبرة أو تكون غير مكتملة النمو، مما يؤدي إلى انحراف اليد بشدة نحو الداخل. هناك أيضاً نقص الزند، والنقص المركزي الذي يؤدي إلى ما يُعرف بـ اليد المشقوقة.
فشل الانفصال أو التصاق الأصابع
تعتبر هذه الحالة من أكثر التشوهات الخلقية شيوعاً. في الوضع الطبيعي، تتكون يد الجنين ككتلة واحدة، ثم تموت الخلايا المبرمجة بين الأصابع لتفصلها عن بعضها. إذا فشلت هذه العملية، يولد الطفل بأصابع ملتصقة. يمكن أن يكون الالتصاق نسيجياً بسيطاً يشمل الجلد فقط، أو معقداً يشمل العظام والأوتار. كما يمكن أن يكون غير مكتمل أو ممتداً حتى أطراف الأصابع.
تكرار الأجزاء أو كثرة الأصابع
تحدث هذه الحالة عندما يتكون أكثر من خمسة أصابع في اليد الواحدة. يمكن أن يظهر الإصبع الزائد بجوار الإبهام، أو بجوار الإصبع الصغير، أو في منتصف اليد. قد يكون الإصبع الزائد مجرد نسيج رخو غير وظيفي، أو قد يحتوي على عظام ومفاصل وأوتار متصلة ببنية اليد الأساسية، مما يتطلب تقييماً جراحياً دقيقاً لإزالة الجزء الأقل كفاءة وإعادة بناء البنية السليمة.
فرط النمو أو ضخامة الأصابع
حالة نادرة تنمو فيها أصابع معينة، أو حتى اليد بأكملها، بشكل غير متناسب وأكبر بكثير من الحجم الطبيعي. يحدث هذا النمو المفرط نتيجة لتضخم العظام، والأعصاب، والأنسجة الدهنية المحيطة. تمثل هذه الحالة تحدياً جراحياً لأن النمو يستمر مع نمو الطفل، مما قد يتطلب تدخلات جراحية متعددة للحد من النمو وتحسين المظهر والوظيفة.
نقص التنسج أو صغر الأصابع
على عكس فرط النمو، تتميز هذه الحالة بصغر حجم الأصابع أو اليد بشكل ملحوظ. من أكثر الحالات شيوعاً نقص تنسج الإبهام، حيث يكون الإبهام صغيراً جداً، أو ضعيفاً، أو يفتقر إلى العضلات والأوتار اللازمة للحركة، وفي الحالات الشديدة قد يكون غائباً تماماً. نظراً لأن الإبهام يمثل حوالي نصف وظيفة اليد، فإن هذه الحالة تتطلب اهتماماً خاصاً وتدخلات جراحية معقدة مثل نقل إصبع السبابة ليقوم بوظيفة الإبهام المفقود.
متلازمة الشريط السلوي
كما ذكرنا سابقاً، تحدث هذه الحالة بسبب التفاف أشرطة ليفية حول أطراف الجنين. تؤدي هذه الأشرطة إلى ظهور حلقات انقباضية عميقة حول الأصابع أو الذراع. في الحالات الخفيفة، تترك أثراً تجميلياً فقط، ولكن في الحالات الشديدة يمكن أن تقطع التروية الدموية وتؤدي إلى بتر الأجزاء التي تقع تحت مستوى الشريط، أو تسبب التصاقاً ثانوياً للأصابع.
تشوهات أخرى شائعة
تشمل القائمة أيضاً حالات مثل انحناء الأصابع الخلقي، حيث يكون هناك انثناء دائم في مفاصل الأصابع لا يمكن فرده بسهولة. وهناك أيضاً تشوه ماديلونغ الذي يؤثر على نمو عظمة الكعبرة في مفصل الرسغ ويظهر عادة في فترة المراهقة مسبباً ألماً وبروزاً عظمياً. بالإضافة إلى حالة الإصبع الزنادي الخلقي، حيث يعلق إصبع الإبهام في وضع الانثناء بسبب تضخم في الوتر المثني.
الأعراض والعلامات السريرية
تختلف الأعراض والعلامات السريرية بشكل جذري بناءً على نوع التشوه ودرجته. في معظم الحالات، تكون العلامات المرئية واضحة فور الولادة، مما يسمح بالتشخيص الأولي السريع. تشمل العلامات البصرية وجود أصابع زائدة، أو أصابع ملتصقة، أو غياب لأجزاء من اليد، أو عدم تناسق واضح في طول أو حجم الذراعين.
إلى جانب المظهر الخارجي، تظهر الأعراض الوظيفية عندما يبدأ الطفل في محاولة استخدام يديه للعب واكتشاف العالم المحيط به. قد يلاحظ الآباء صعوبة لدى الطفل في الإمساك بالأشياء الكبيرة، أو عدم القدرة على التقاط الأشياء الدقيقة بسبب ضعف أو غياب الإبهام. في حالات انحناء الأصابع أو الإصبع الزنادي، قد يلاحظ الأهل أن الطفل لا يستطيع فتح يده بالكامل.
من المهم أيضاً الانتباه إلى التأثير النفسي والاجتماعي. مع نمو الطفل ووصوله إلى سن المدرسة، قد يصبح واعياً لاختلافه عن أقرانه، مما قد يؤدي إلى شعور بالخجل أو الانطواء إذا لم يتم التعامل مع الأمر طبياً ونفسياً بشكل سليم في وقت مبكر.
طرق التشخيص والتقييم الطبي
يبدأ التشخيص السليم في بعض الأحيان قبل الولادة. مع تطور أجهزة الموجات فوق الصوتية الدقيقة، أصبح من الممكن لأطباء التوليد اكتشاف العديد من التشوهات الخلقية في الأطراف خلال فحوصات الحمل الروتينية في الثلث الثاني من الحمل. يتيح هذا التشخيص المبكر للآباء فرصة الاستعداد النفسي والتشاور مع جراحي عظام الأطفال قبل الولادة.
بعد الولادة، يقوم طبيب الأطفال أو جراح العظام المتخصص بإجراء فحص بدني شامل للطفل. لا يقتصر الفحص على اليد المصابة فقط، بل يشمل فحص الجسم بالكامل، حيث أن بعض تشوهات اليد قد تكون مرتبطة بمتلازمات تؤثر على أجهزة أخرى في الجسم، مثل القلب، أو الكلى، أو العمود الفقري.
لتحديد طبيعة التشوه بدقة والتخطيط للعلاج، يتم استخدام مجموعة من أدوات التشخيص التصويرية. يوضح الجدول التالي أبرز هذه الأدوات:
| نوع الفحص الطبي | الهدف من الفحص وأهميته السريرية |
|---|---|
| التصوير بالأشعة السينية | يعتبر الفحص الأساسي لتقييم البنية العظمية، تحديد العظام المفقودة، أو المندمجة، أو الزائدة. |
| التصوير بالرنين المغناطيسي | يستخدم لتقييم الأنسجة الرخوة مثل الأوتار، الأربطة، العضلات، والأعصاب بدقة عالية. |
| التصوير بالموجات فوق الصوتية | مفيد في تقييم الأوعية الدموية وحركة الأوتار في الوقت الفعلي دون تعريض الطفل للإشعاع. |
| الفحوصات الجينية والوراثية | تُجرى عند الاشتباه في وجود متلازمة وراثية لتحديد الطفرة الجينية وتقديم المشورة الوراثية للعائلة. |
الخيارات العلاجية والتدخل الجراحي
إن الهدف الأسمى من علاج التشوهات الخلقية في اليد هو تحقيق أقصى قدر ممكن من الوظيفة الحركية، مع تحسين المظهر الجمالي لليد لتعزيز ثقة الطفل بنفسه. يتطلب العلاج نهجاً متعدد التخصصات يشارك فيه جراح العظام المتخصص في اليد، طبيب الأطفال، أخصائي العلاج الطبيعي والوظيفي، وأحياناً أخصائي الدعم النفسي.
تعتمد خطة العلاج على نوع التشوه، شدته، وعمر الطفل. بشكل عام، تنقسم الخيارات العلاجية إلى مسارين رئيسيين:
العلاج التحفظي
لا تتطلب جميع التشوهات تدخلاً جراحياً فورياً، وفي بعض الحالات الخفيفة قد لا تكون الجراحة ضرورية على الإطلاق. يشمل العلاج التحفظي استخدام الجبائر الطبية المخصصة لتوجيه نمو العظام أو تمديد الأنسجة الرخوة المنكمشة. كما يلعب العلاج الطبيعي والوظيفي دوراً حيوياً في تعليم الطفل كيفية استخدام يده بأفضل شكل ممكن، وتقوية العضلات المتاحة لتكييف اليد مع متطلبات الحياة اليومية. في حالات معينة مثل الأطراف المفقودة، قد يتم اللجوء إلى الأطراف الصناعية التكميلية في سن مبكرة لتعويد الطفل عليها.
الجراحة التقويمية
تعتبر الجراحة الحل الأمثل للعديد من التشوهات الهيكلية. يعتبر التوقيت عاملاً حاسماً في نجاح الجراحة؛ حيث يُفضل إجراء معظم العمليات التصحيحية (مثل فصل الأصابع الملتصقة أو إزالة الأصابع الزائدة) بين عمر 6 أشهر و 18 شهراً. في هذا العمر، تكون الأنسجة مرنة، وقدرة الطفل على التعافي والتكيف العصبي مع اليد "الجديدة" في أعلى مستوياتها، كما أن إجراء الجراحة قبل سن المدرسة يقلل من التأثير النفسي السلبي.
تتنوع التقنيات الجراحية بشكل كبير لتشمل:
التطعيم الجلدي ونقل السدائل الجلدية لتغطية الفراغات بعد فصل الأصابع الملتصقة.
إعادة بناء العظام والمفاصل باستخدام دبابيس معدنية دقيقة لتصحيح الانحرافات.
نقل الأوتار والعضلات لتحسين حركة الأصابع الضعيفة أو تعويض الوظائف المفقودة.
عمليات إطالة العظام باستخدام أجهزة التثبيت الخارجي الدقيقة لتعويض قصر الأطراف.
عملية إبهام السبابة، وهي جراحة معقدة يتم فيها تحويل إصبع السبابة ليعمل كإبهام في حالات غياب الإبهام الخلقي، مما يعيد لليد قدرتها الحيوية على الإمساك والقرص.
التعافي وإعادة التأهيل
رحلة العلاج لا تنتهي بخروج الطفل من غرفة العمليات، بل تبدأ مرحلة لا تقل أهمية وهي التعافي وإعادة التأهيل. بعد الجراحة، عادة ما يتم وضع يد الطفل في جبيرة أو ضمادة ضخمة لحماية الأنسجة المرممة ومنع الحركة التي قد تضر بالنتائج الجراحية. تتراوح فترة التثبيت هذه من عدة أسابيع إلى شهرين حسب تعقيد الإجراء الجراحي.
بمجرد إزالة الجبيرة، يبدأ دور العلاج الوظيفي. يقوم الأخصائيون بتصميم برامج لعب وتمارين مخصصة للأطفال لتشجيعهم على استخدام أيديهم، تحسين نطاق الحركة في المفاصل، وتقليل تيبس الندبات الجراحية. قد يحتاج الطفل لارتداء جبائر ليلية لفترة أطول للحفاظ على وضعية اليد الصحيحة ومنع الانتكاس.
يجب على الآباء إدراك أن المتابعة الطبية طويلة الأمد ضرورية جداً. نظراً لأن الطفل في مرحلة نمو مستمر، فإن العظام والأنسجة الرخوة قد تنمو بمعدلات مختلفة، مما قد يستدعي تدخلات جراحية ثانوية بسيطة في المستقبل لتعديل أي انحرافات قد تظهر مع طفرات النمو. الدعم العاطفي من العائلة، وتشجيع الطفل على المشاركة في الأنشطة الطبيعية دون حماية مفرطة، يعتبران من أهم ركائز التعافي الشامل.
الأسئلة الشائعة
متى يجب اجراء الجراحة لتصحيح تشوهات اليد
يعتمد التوقيت المثالي على نوع التشوه، ولكن بشكل عام، يفضل جراحو اليد إجراء معظم العمليات التقويمية، مثل فصل الأصابع الملتصقة أو إزالة الأصابع الزائدة، بين عمر 6 إلى 18 شهراً. هذا التوقيت يسمح للطفل بتطوير مهارات الإمساك الطبيعية في وقت مبكر ويضمن تكيف الدماغ مع الشكل والوظيفة الجديدة لليد قبل بلوغ سن المدرسة.
هل التشوهات الخلقية في اليد وراثية دائما
لا، ليست جميع التشوهات وراثية. في حين أن بعض الحالات مثل كثرة الأصابع قد تنتقل عبر العائلات، فإن العديد من التشوهات تحدث كطفرات عشوائية أثناء تطور الجنين دون أي تاريخ عائلي سابق. كما يمكن أن تنتج عن عوامل بيئية أو ميكانيكية داخل الرحم لا علاقة لها بالجينات الموروثة.
ما هي نسبة نجاح عمليات فصل الأصابع الملتصقة
تعتبر عمليات فصل الأصابع الملتصقة من الإجراءات الجراحية الناجحة جداً والآمنة. تهدف الجراحة إلى تحسين كل من المظهر والوظيفة. تعتمد نسبة النجاح على مدى تعقيد الالتصاق (ما إذا كان يشمل الجلد فقط أم العظام والأوتار). في معظم الحالات، يستعيد الطفل وظيفة ممتازة لليد، رغم أنه قد يحتاج إلى ترقيع جلدي ومتابعة مستمرة لتجنب انكماش الندبات.
هل يمكن اكتشاف هذه التشوهات اثناء الحمل
نعم، بفضل التقدم الكبير في تكنولوجيا الموجات فوق الصوتية، يمكن لأطباء التوليد اكتشاف العديد من التشوهات الهيكلية الكبيرة في اليد والأطراف العلوية خلال فحوصات الثلث الثاني من الحمل (حوالي الأسبوع 18 إلى 22). ومع ذلك، قد لا تظهر التشوهات الدقيقة جداً إلا بعد الولادة.
ما هو دور العلاج الطبيعي بعد الجراحة
يلعب العلاج الطبيعي والوظيفي دوراً حاسماً في نجاح الجراحة. يساعد في تقليل التورم، تليين الندبات الجراحية لمنع تيبسها، وتحسين نطاق الحركة في المفاصل. كما يقوم الأخصائي بتدريب الطفل من خلال اللعب على استخدام يده بالطريقة الصحيحة لتقوية العضلات واستعادة الوظائف الحركية الدقيقة.
هل تؤثر هذه التشوهات على النمو العقلي للطفل
في الغالبية العظمى من الحالات، تكون التشوهات الخلقية في اليد حالات معزولة لا تؤثر مطلقاً على ذكاء الطفل أو نموه العقلي والإدراكي. ومع ذلك، في حالات نادرة حيث يكون التشوه جزءاً من متلازمة جينية شاملة، قد يصاحبها تحديات في التطور، وهذا يتطلب تقييماً شاملاً من قبل طبيب أطفال متخصص في الوراثة.
كيف يتم علاج نقص تنسج الابهام
يعتمد العلاج على درجة النقص. إذا كان الإبهام صغيراً ولكنه وظيفي، قد يكتفي الطبيب بنقل بعض الأوتار لتقويته. أما في الحالات الشديدة حيث يكون الإبهام غير فعال أو غائباً، فإن الإجراء المعياري الذهبي هو عملية نقل السبابة، حيث يتم نقل إصبع السبابة جراحياً إلى موقع الإبهام ليعمل كإبهام جديد، مما يحسن وظيفة اليد بشكل جذري.
ما هي متلازمة الشريط السلوي وكيف تعالج
هي حالة تحدث عندما تنفصل خيوط من الكيس المحيط بالجنين وتلتف حول أطرافه، مما يسبب اختناقاً للأنسجة. يعتمد العلاج على شدة الحالة؛ إذا كان الشريط يهدد التروية الدموية، فقد يتطلب تدخلاً جراحياً عاجلاً بعد الولادة لتحرير الأنسجة. في حالات أخرى، يتم إجراء جراحة تجميلية لإزالة أثر الخندق العميق الذي تركه الشريط وتحسين شكل الطرف.
هل يمكن ان تعود التشوهات بعد العلاج الجراحي
بما أن الطفل يمر بمراحل نمو سريعة، فإن العظام والأنسجة قد تنمو بمعدلات غير متساوية. في بعض الحالات، خاصة تلك التي تنطوي على انحرافات عظمية أو ندبات جراحية كبيرة، قد يحدث بعض الانحناء أو الشد مع نمو الطفل. لذلك، المتابعة الدورية مع الطبيب ضرورية جداً حتى اكتمال نمو الهيكل العظمي للتدخل المبكر إذا لزم الأمر.
كيف ادعم طفلي نفسيا للتعامل مع اختلاف شكل يده
الدعم النفسي يبدأ من تقبل الوالدين للطفل وثقتهم في قدراته. يجب التعامل مع الطفل بشكل طبيعي دون حماية مفرطة، وتشجيعه على استكشاف العالم بيديه. من المهم الإجابة على أسئلته وأسئلة أقرانه حول يده بصدق وبساطة. التركيز على مهارات الطفل وإنجازاته، وتوفير بيئة داعمة، يعزز من ثقته بنفسه ويجعله فخوراً بتميزه.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك