الدليل الشامل لعلاج التصاق الأصابع عند الأطفال وأنواعه
الخلاصة الطبية
التصاق الأصابع هو عيب خلقي شائع يحدث نتيجة فشل الأصابع في الانفصال أثناء النمو الجنيني. يعتمد العلاج بشكل أساسي على التدخل الجراحي الدقيق لفصل الأصابع وإعادة بناء المسافات بينها باستخدام الرقع الجلدية، مما يضمن استعادة الوظيفة الطبيعية والمظهر الجمالي ليد الطفل.
الخلاصة الطبية السريعة: التصاق الأصابع هو عيب خلقي شائع يحدث نتيجة فشل الأصابع في الانفصال أثناء النمو الجنيني. يعتمد العلاج بشكل أساسي على التدخل الجراحي الدقيق لفصل الأصابع وإعادة بناء المسافات بينها باستخدام الرقع الجلدية، مما يضمن استعادة الوظيفة الطبيعية والمظهر الجمالي ليد الطفل.
مقدمة عن التصاق الأصابع
يعد التصاق الأصابع أو ارتفاق الأصابع واحدا من أكثر التشوهات الخلقية شيوعا التي تصيب اليدين، حيث يولد الطفل بأصابع متصلة ببعضها البعض بدلا من أن تكون منفصلة تماما. يثير هذا المشهد قلق العديد من الآباء والأمهات، ولكن من المهم إدراك أن الطب الحديث وجراحة اليد التجميلية والتقويمية قد تطورت بشكل مذهل لتقديم حلول جذرية وفعالة لهذه الحالة.
يحدث هذا الالتصاق نتيجة فشل عملية التمايز الجنيني، وهي العملية التي تنفصل فيها الأصابع عن بعضها خلال مراحل تكوين الجنين في رحم الأم. تبلغ نسبة حدوث هذه الحالة طفل واحد من بين كل ألفي حالة ولادة، مما يجعلها حالة مألوفة جدا لجراحي عظام الأطفال وجراحي اليد. من خلال هذا الدليل الطبي الشامل، سنأخذكم في رحلة مفصلة لفهم كل ما يتعلق بهذه الحالة، بدءا من التطور الجنيني والأسباب، وصولا إلى أدق التفاصيل الجراحية ومرحلة التعافي، ليكون هذا الدليل مرجعكم الأول والأكثر ثقة.
التشريح والتطور الجنيني لليد
لفهم كيف يحدث التصاق الأصابع، يجب علينا أولا أن ننظر إلى كيفية تكون اليد المذهلة داخل الرحم. تبدأ أطراف الجنين في التكون كبراعم صغيرة. خلال الأسبوعين السابع والثامن من الحمل، تبدأ هذه البراعم في التطور والنمو لتشكيل الأصابع. في الوضع الطبيعي، تموت الخلايا الموجودة بين الأصابع المكونة حديثا في عملية مبرمجة بيولوجيا، مما يؤدي إلى انفصال الأصابع عن بعضها البعض.
عندما يحدث تباطؤ غير طبيعي في هذا النمو والتطور خلال هذه الأسابيع الحرجة، تفشل الخلايا البينية في التلاشي، مما يؤدي إلى بقاء الأصابع متصلة، وهو ما نطلق عليه فشل التمايز.
من الناحية التشريحية البحتة، الجلد الذي يغطي إصبعين ملتصقين يمتلك مساحة سطحية أقل بكثير من مساحة الجلد اللازمة لتغطية إصبعين منفصلين. هذه الحقيقة التشريحية بالغة الأهمية، لأنها السبب الرئيسي الذي يجعل الجراحين بحاجة إلى استخدام رقع جلدية أثناء عملية الفصل لتعويض النقص في الجلد. بالإضافة إلى ذلك، قد تشترك الأصابع الملتصقة في الأوتار العضلية، الأعصاب، والأوعية الدموية، مما يجعل عملية الفصل تتطلب دقة جراحية متناهية للحفاظ على حيوية ووظيفة كل إصبع.

الأسباب وعوامل الخطر
على الرغم من أن السبب الدقيق والمباشر الذي يؤدي إلى تباطؤ النمو الجنيني في الأسبوعين السابع والثامن لا يزال غير معروف تماما، إلا أن الأبحاث الطبية والملاحظات السريرية حددت عدة عوامل تلعب دورا محوريا في حدوث التصاق الأصابع.
في معظم الحالات، يحدث الالتصاق بشكل عشوائي دون وجود أي تاريخ عائلي أو سبب واضح. ومع ذلك، تشير الدراسات الطبية إلى أن الوراثة تلعب دورا هاما في نسبة كبيرة من الحالات. فقد وجد أن حوالي أربعين بالمائة من المرضى لديهم تاريخ عائلي للإصابة بالتصاق الأصابع. ينتقل هذا العامل الوراثي في بعض العائلات كصفة صبغية جسدية سائدة، خاصة في حالات الالتصاق بين الإصبع الأوسط والبنصر، مما يعني أن انتقال الجين من أحد الوالدين قد يكون كافيا لظهور الحالة، على الرغم من أن نفاذية هذا الجين قد تكون غير مكتملة.
بالإضافة إلى العوامل الوراثية المستقلة، يمكن أن يكون التصاق الأصابع جزءا من متلازمات جينية أوسع تشمل تشوهات أخرى في الجسم. من أهم هذه المتلازمات المرتبطة بالتصاق الأصابع متلازمة بولاند ومتلازمة أبرت، واللتان تتطلبان تقييما طبيا شاملا للطفل.
متلازمة بولاند
متلازمة بولاند هي حالة خلقية نادرة تتميز بغياب الجزء القصي الضلعي من العضلة الصدرية الكبرى في نفس الجانب الذي يعاني من تشوه اليد. تتضمن تشوهات اليد في هذه المتلازمة قصر الأصابع خاصة السبابة والوسطى والبنصر، مع وجود التصاقات بسيطة وغير مكتملة متعددة، بالإضافة إلى نقص تنسج أو صغر حجم اليد بشكل عام.

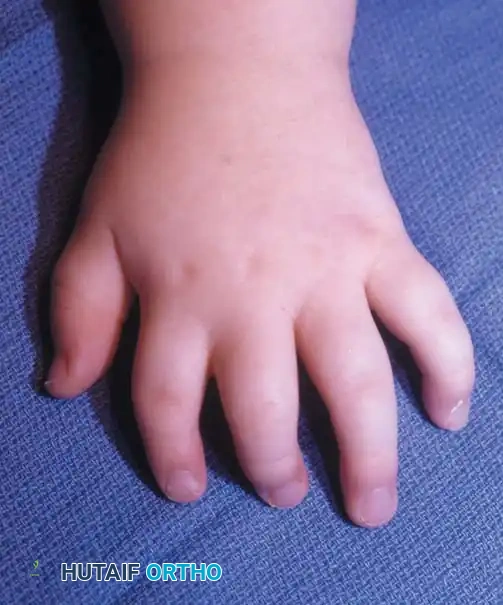
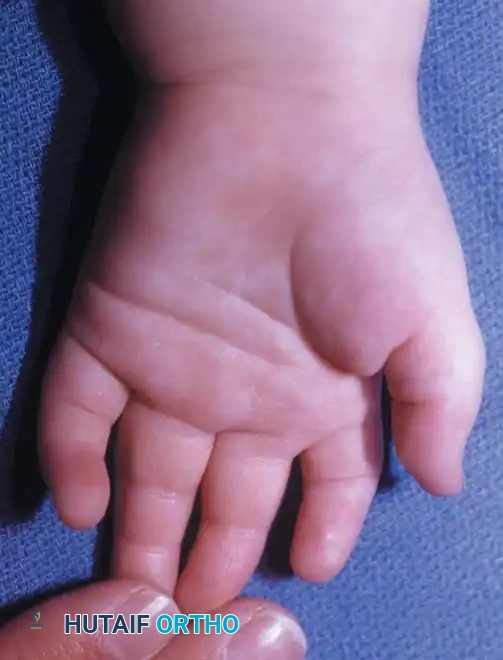
متلازمة أبرت
متلازمة أبرت هي اضطراب جيني نادر جدا ينتج عن طفرة جينية ويمكن أن يورث. يتميز الأطفال المصابون بهذه المتلازمة بملامح وجه مميزة ناتجة عن التحام عظام الجمجمة المبكر، بالإضافة إلى التصاقات معقدة ومتعددة في أصابع اليدين والقدمين. غالبا ما تكون اليد في هذه المتلازمة تشبه الملعقة، حيث تتصل أصابع السبابة والوسطى والبنصر بشكل معقد، وقد تتشارك في ظفر واحد. تتطلب هذه المتلازمة خطة جراحية متأنية ومقسمة على مراحل لإنشاء يد وظيفية للطفل.
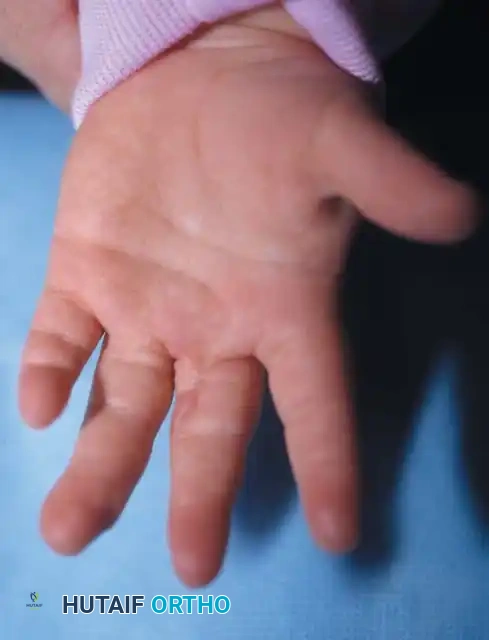
الأعراض وأنواع التصاق الأصابع
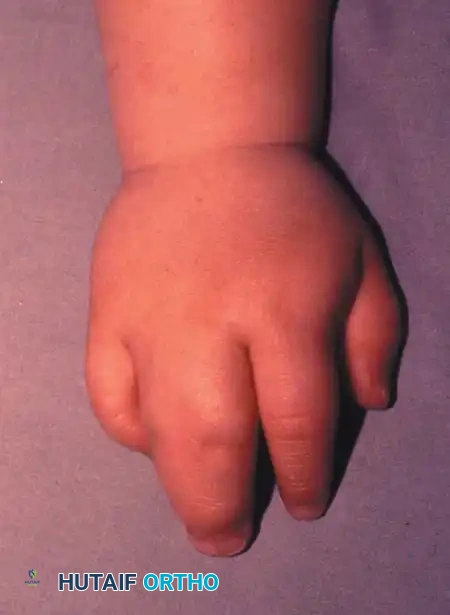
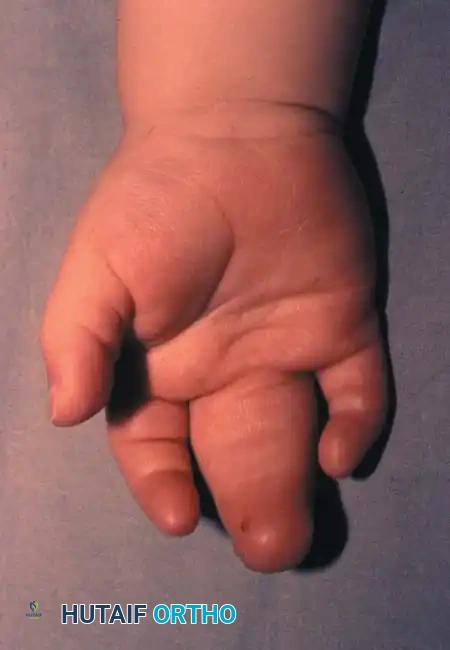
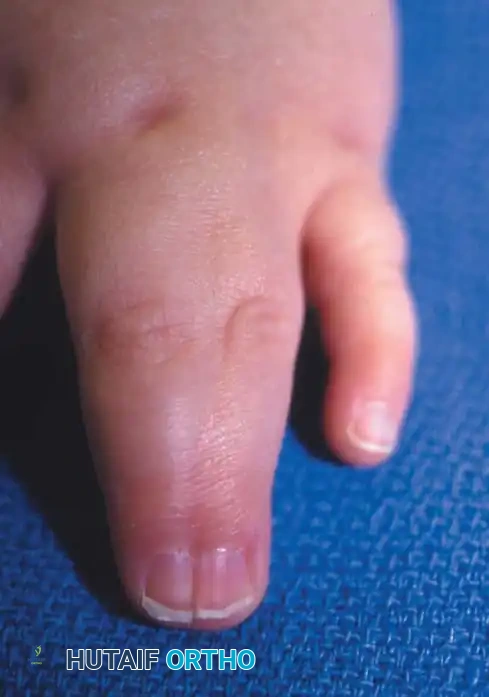
تختلف أعراض ومظاهر التصاق الأصابع بشكل كبير من طفل لآخر، وتتراوح من اتصال جلدي بسيط إلى اندماج عظمي معقد. يحدث الالتصاق بين الإصبع الأوسط والبنصر في أكثر من نصف الحالات، يليه المسافة بين البنصر والخنصر، ثم السبابة والأوسط، وأخيرا الإبهام والسبابة. كما أن الحالة تكون في كلتا اليدين في حوالي نصف المرضى، وتصيب الذكور بنسبة أكبر من الإناث.
لتسهيل الفهم والتشخيص، يصنف الأطباء التصاق الأصابع إلى عدة أنواع رئيسية تعتمد على مدى الالتصاق ونوع الأنسجة المشتركة.
| نوع التصاق الأصابع | الوصف الطبي الدقيق |
|---|---|
| الالتصاق المكتمل | تمتد الأنسجة الملتصقة من قاعدة الأصابع (الشبكة) وصولا إلى أطراف الأصابع تماما. |
| الالتصاق غير المكتمل | يمتد الالتصاق من قاعدة الأصابع ويتوقف عند نقطة ما قبل الوصول إلى أطراف الأصابع. |
| الالتصاق البسيط | تقتصر الأنسجة المشتركة بين الأصابع على الجلد والأنسجة الرخوة فقط، دون أي اتصال عظمي. |
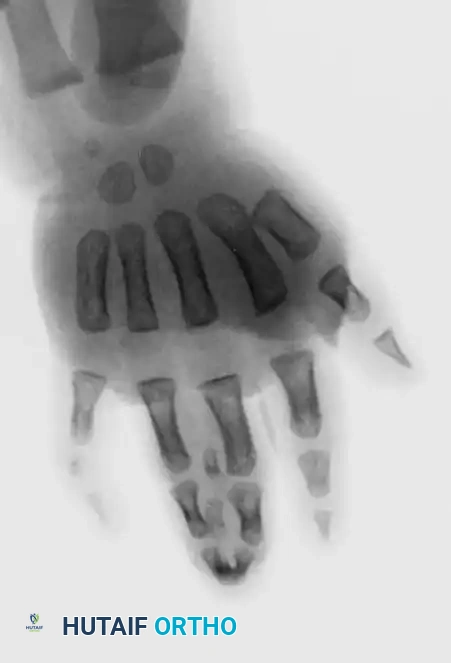
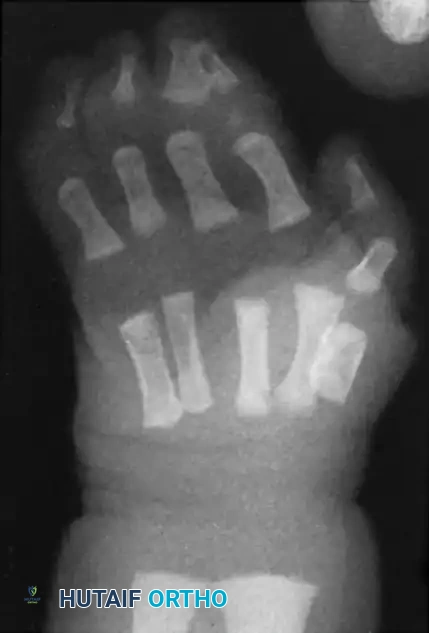
| الالتصاق المعقد | تتشارك الأصابع الملتصقة في عناصر عظمية، حيث قد تندمج عظام السلاميات جزئيا أو كليا. |
هناك أيضا مصطلحات طبية أخرى لوصف حالات محددة، مثل الالتصاق الطرفي حيث تندمج الأصابع من الأطراف مع وجود فتحات في القاعدة، والالتصاق القصير الذي يترافق مع قصر ملحوظ في طول الأصابع الملتصقة.
التشخيص والتقييم الطبي
يبدأ تشخيص التصاق الأصابع عادة لحظة الولادة من خلال الفحص البدني المباشر. يقوم طبيب الأطفال أو جراح العظام بإجراء فحص دقيق لليدين لتقييم مدى الالتصاق، مرونة المفاصل، وطول الأصابع. يتم فحص الأظافر لمعرفة ما إذا كانت منفصلة أم متصلة، ويتم تقييم الحركة المستقلة لكل إصبع قدر الإمكان.
يعتبر الفحص الإشعاعي باستخدام الأشعة السينية خطوة أساسية في عملية التشخيص. تساعد الأشعة السينية الجراح على رؤية الهيكل العظمي لليد بوضوح، وتحديد ما إذا كان الالتصاق بسيطا يقتصر على الأنسجة الرخوة، أم معقدا يتضمن اندماجات عظمية. كما تساعد الأشعة في اكتشاف أي تشوهات زاوية في العظام قد تتطلب تصحيحا أثناء الجراحة.
في الحالات التي يشتبه فيها بوجود متلازمات مصاحبة، قد يطلب الطبيب فحوصات إضافية مثل تخطيط صدى القلب، أشعة للصدر والعمود الفقري، أو استشارات مع أطباء الوراثة لضمان التقييم الشامل لصحة الطفل.
العلاج الجراحي لفصل الأصابع
من المهم أن يطمئن الآباء إلى أن التدخل الجراحي لفصل الأصابع ليس حالة طارئة تتطلب إجراء فوريا بعد الولادة. بل على العكس، التوقيت المناسب والتخطيط الدقيق هما مفتاح النجاح. أثناء فترة الانتظار، ينصح الآباء بتدليك الجلد الموجود بين الأصابع بلطف لمحاولة تمديده، مما قد يسهل العملية الجراحية لاحقا.
التوقيت المثالي للجراحة
يتم تحديد توقيت الجراحة بناء على الأصابع المتأثرة وطبيعة الالتصاق لضمان أفضل النتائج الوظيفية والجمالية وتجنب المضاعفات.
إذا كان الالتصاق يشمل أصابع ذات أطوال مختلفة، مثل الإبهام مع السبابة، أو البنصر مع الخنصر، فإن التدخل الجراحي المبكر بين عمر ستة إلى اثني عشر شهرا يعتبر ضروريا. السبب في ذلك هو أن الإصبع الأطول سينمو بشكل أسرع، وإذا ظل مقيدا بالإصبع الأقصر، فإنه سيبدأ في الانحناء والالتواء، مما يؤدي إلى تشوهات زاوية ودورانية يصعب تصحيحها لاحقا.
أما إذا كان الالتصاق بين أصابع متساوية الطول نسبيا، مثل الإصبع الأوسط والبنصر، ولا توجد تشوهات أخرى، فمن الأفضل تأخير الجراحة حتى يبلغ الطفل ثمانية عشر شهرا على الأقل. الجراحة في عمر متأخر قليلا تقلل من خطر زحف الشبكة الجلدية نحو الأعلى مع نمو الطفل، وتسمح بالحصول على نتائج تجميلية أفضل للمسافة بين الأصابع. بشكل عام، يفضل الانتهاء من جميع مراحل إعادة البناء قبل دخول الطفل إلى المدرسة لتجنب أي تأثير نفسي.
المبادئ والتقنيات الجراحية
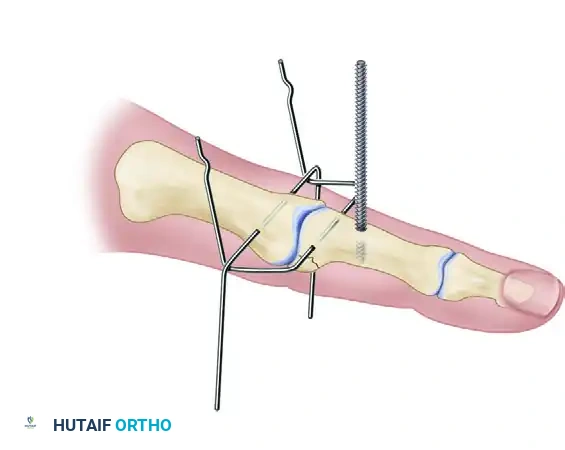
تعتمد جراحة فصل الأصابع على ثلاثة مبادئ تقنية أساسية: فصل الأصابع بدقة، إعادة بناء الشبكة الجلدية بين الأصابع، وتغطية الأجزاء المكشوفة من الأصابع.
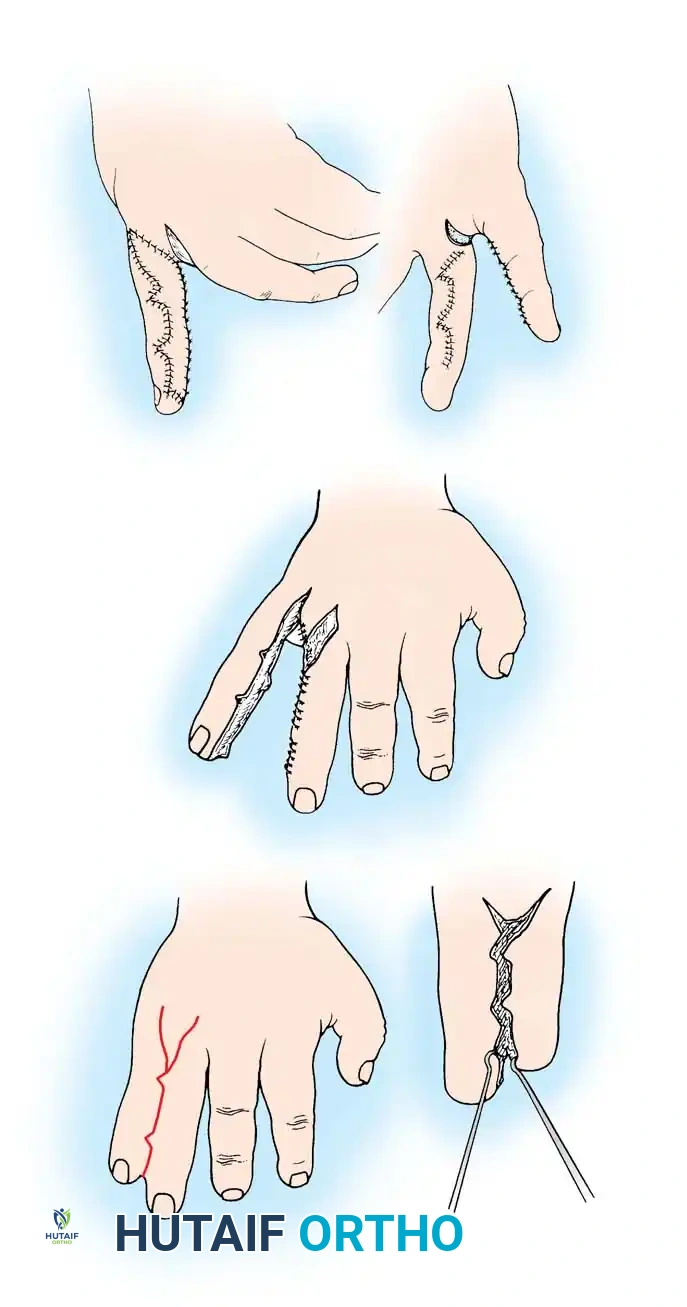
يمنع منعا باتا استخدام الشقوق المستقيمة في هذه الجراحة لأنها تؤدي إلى تقلصات ندبية تعيق حركة الإصبع. بدلا من ذلك، يستخدم الجراحون شقوقا متعرجة هندسية تسمح بتداخل السدائل الجلدية. من القواعد الذهبية في هذه الجراحة أنه يمنع فصل كلا جانبي إصبع واحد في نفس العملية الجراحية، لأن ذلك قد يهدد التروية الدموية للإصبع ويؤدي إلى فقدانه. لذلك في حالات الالتصاق المتعدد، يتم إجراء الجراحات على مراحل تفصل بينها عدة أشهر.
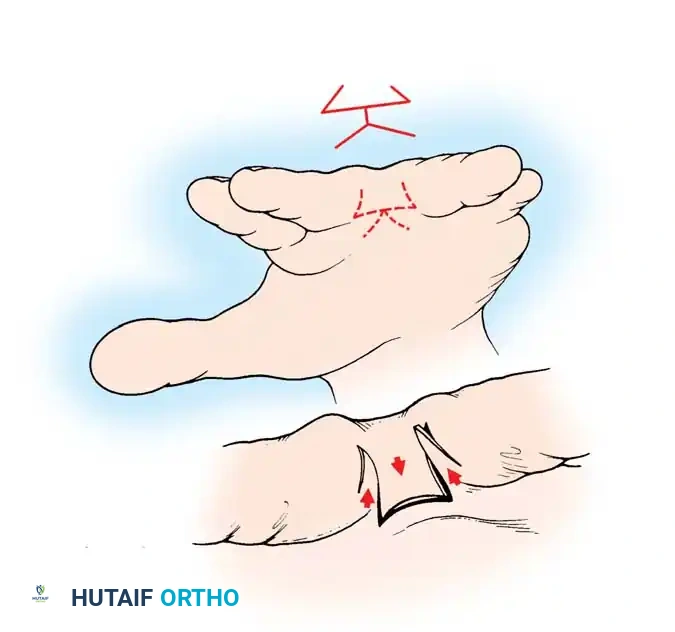
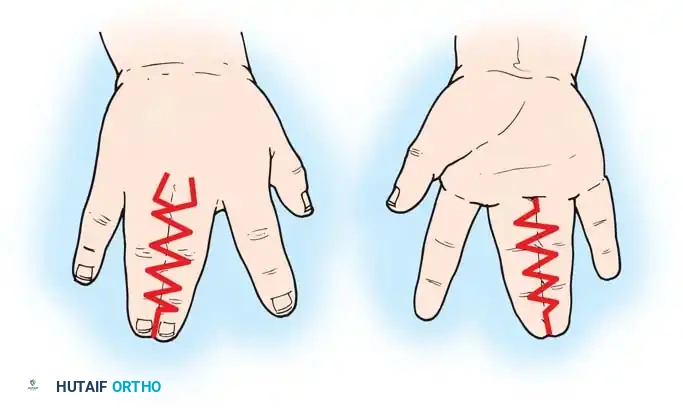
استخدام الرقع الجلدية
كما ذكرنا في التشريح، لا يوجد جلد كاف لتغطية إصبعين بعد فصلهما. لذلك، يعتمد الجراحون عادة على أخذ رقعة جلدية كاملة السماكة من منطقة أخرى في جسم الطفل، مثل ثنية الفخذ أو منطقة أسفل البطن. يتم خياطة هذه الرقعة بدقة متناهية لتغطية المناطق المكشوفة على جوانب الأصابع.
هناك تقنيات حديثة مثل التقنية المفتوحة التي قد تقلل من الحاجة للرقع الجلدية في بعض الحالات المختارة، حيث يتم تصميم سدائل جلدية ضيقة ومتعددة وترك بعض المساحات الصغيرة لتلتئم من تلقاء نفسها، مما قد يحسن من جودة الندبات.
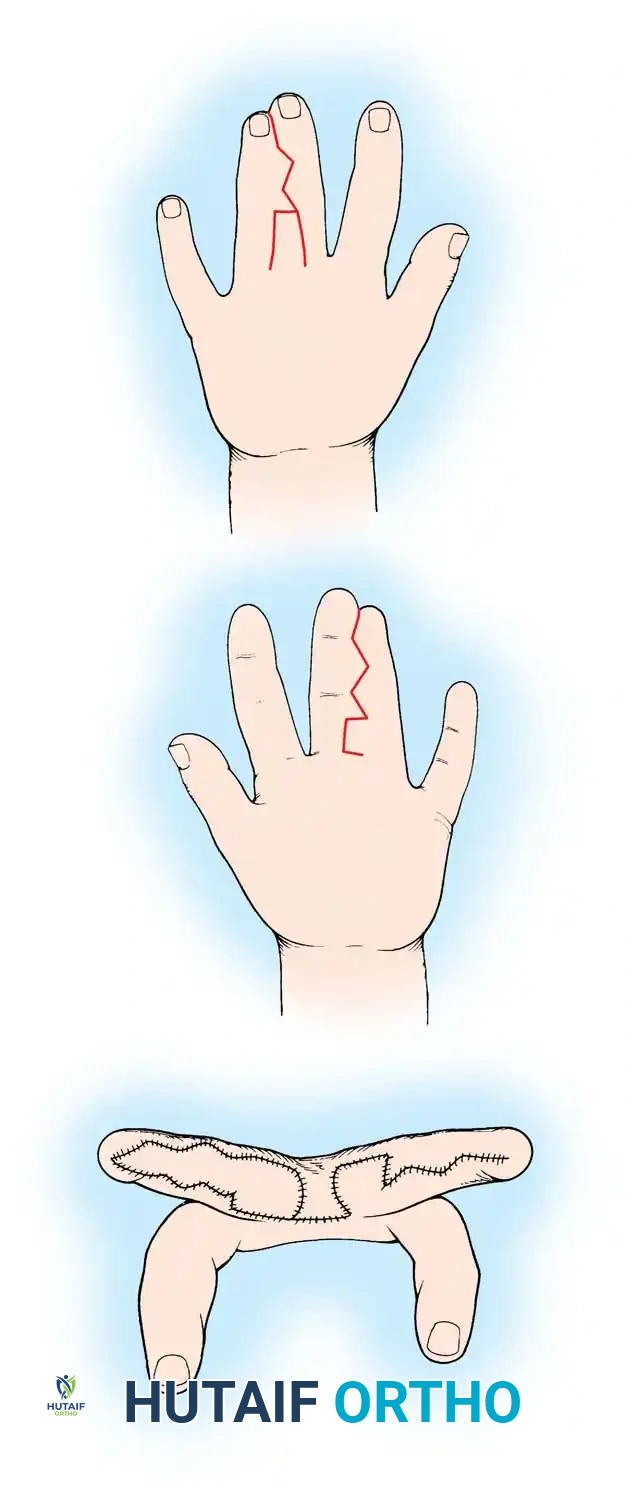
علاج متلازمة أبرت جراحيا
تتطلب متلازمة أبرت نهجا جراحيا خاصا نظرا لتعقيد الالتصاقات. الهدف الرئيسي هو تزويد الطفل بيد وظيفية تحتوي على ثلاثة أصابع وإبهام قادر على المعارضة والتقاط الأشياء.
يتم العلاج عادة على مرحلتين رئيسيتين. في المرحلة الأولى قبل إتمام العام الأول، يتم تحرير الأصابع الطرفية الإبهام والخنصر. في المرحلة الثانية، والتي تتم بعد ستة إلى تسعة أشهر، يتم التعامل مع الكتلة المركزية الملتصقة. غالبا ما يضطر الجراح إلى إزالة الإصبع الأوسط من المفصل لتوفير الجلد الكافي لتغطية السبابة والبنصر، مما يمنح الطفل يدا وظيفية ممتازة قادرة على أداء معظم المهام اليومية.
التعافي وما بعد الجراحة
تعتبر فترة ما بعد الجراحة حاسمة لضمان نجاح العملية. بعد الانتهاء من الجراحة، يقوم الطبيب بوضع ضمادات ضخمة وناعمة تفصل بين الأصابع وتحمي الرقع الجلدية، بالإضافة إلى جبيرة من الجبس لمنع حركة اليد والمعصم.
يتم إبقاء هذه الضمادات في مكانها لمدة تتراوح بين أسبوع إلى أسبوعين. عند تغيير الضمادات، خاصة في الأطفال الصغار، قد يتطلب الأمر تخديرا خفيفا لضمان عدم شعور الطفل بالألم وللحفاظ على سلامة الرقع الجلدية الدقيقة.
من المضاعفات المحتملة التي يجب على الآباء إدراكها هي ظاهرة زحف الشبكة، حيث ينمو الجلد بين الأصابع للأعلى مع نمو الطفل، مما قد يتطلب جراحة تعديلية بسيطة في المستقبل. كما يجب مراقبة التروية الدموية للأصابع بعناية فائقة في الأيام الأولى بعد الجراحة. بعد التئام الجروح تماما، يتم تشجيع الطفل على استخدام يده بشكل طبيعي، وقد ينصح ببعض جلسات العلاج الطبيعي لتحسين نطاق الحركة.
الأسئلة الشائعة
هل التصاق الأصابع خطير
لا يعتبر التصاق الأصابع بحد ذاته حالة مهددة للحياة أو خطيرة على الصحة العامة للطفل. هو في الأساس عيب خلقي يؤثر على وظيفة اليد ومظهرها. ومع ذلك، إذا ترك دون علاج، خاصة عندما يربط بين أصابع مختلفة الطول، فإنه يمكن أن يؤدي إلى تشوهات زاوية دائمة تعيق استخدام اليد بشكل طبيعي.
متى يجب إجراء عملية فصل الأصابع
يعتمد التوقيت على الأصابع المتأثرة. إذا كان الالتصاق بين أصابع مختلفة الطول مثل الإبهام والسبابة، يفضل إجراء الجراحة مبكرا بين 6 إلى 12 شهرا. أما إذا كان بين أصابع متساوية الطول كالأوسط والبنصر، فالأفضل الانتظار حتى يبلغ الطفل 18 شهرا للحصول على أفضل نتيجة تجميلية للشبكة بين الأصابع.
هل يمكن علاج التصاق الأصابع بدون جراحة
لا يوجد علاج طبي أو دوائي يمكنه فصل الأصابع الملتصقة. التدخل الجراحي هو الحل الطبي الوحيد والفعال لهذه الحالة. التدليك الذي ينصح به الأطباء قبل الجراحة يهدف فقط إلى تمديد الجلد لتسهيل العملية الجراحية وليس لفصل الأصابع.
ما هي نسبة نجاح عملية فصل الأصابع
تعتبر عمليات فصل الأصابع من الجراحات الناجحة جدا وذات النتائج الممتازة، خاصة عندما يتم إجراؤها بواسطة جراح يد متخصص في الأطفال. يستعيد معظم الأطفال وظيفة اليد الطبيعية بالكامل والمظهر الجمالي المقبول جدا الذي يسمح لهم بممارسة حياتهم بشكل طبيعي.
هل يمكن أن يعود الالتصاق بعد الجراحة
لا تعود الأصابع للالتصاق كما كانت، ولكن في بعض الحالات، خاصة إذا أجريت الجراحة في سن مبكرة جدا، قد يحدث ما يسمى بزحف الشبكة. هذا يعني أن الجلد في المسافة بين الأصابع ينمو بشكل يجعل المسافة تبدو أضيق مع نمو الطفل، وقد يتطلب ذلك جراحة تعديلية بسيطة لاحقا.
من أين تؤخذ الرقعة الجلدية
نظرا لعدم وجود جلد كاف لتغطية الأصابع بعد فصلها، يأخذ الجراح رقعة جلدية كاملة السماكة من مناطق يمكن إخفاء ندباتها بسهولة، وتكون عادة من منطقة ثنية الفخذ أسفل البطن، أو أحيانا من ثنية المرفق.
هل تؤثر متلازمة بولاند على ذكاء الطفل
لا، متلازمة بولاند تؤثر بشكل أساسي على التطور العضلي والهيكلي في جانب واحد من الجسم غياب العضلة الصدرية وتشوهات اليد. الأطفال المصابون بمتلازمة بولاند يتمتعون بمستويات ذكاء وتطور عقلي طبيعي تماما كأقرانهم.
ما هي متلازمة أبرت وكيف تؤثر على اليد
متلازمة أبرت هي اضطراب وراثي نادر يسبب التحاما مبكرا لعظام الجمجمة وتصاحبه تشوهات معقدة في الأطراف. تؤثر على اليد بجعلها تبدو كالملعقة بسبب الالتصاق المعقد والعظمي لعدة أصابع معا. يتطلب علاجها سلسلة من العمليات الجراحية الدقيقة لإنشاء يد وظيفية.
كيف أعتني بيد طفلي بعد الجراحة
تتطلب العناية بعد الجراحة الحفاظ على الجبيرة والضمادات جافة ونظيفة تماما. يجب رفع يد الطفل لتقليل التورم في الأيام الأولى. يمنع منعا باتا محاولة فك الضمادات في المنزل، ويجب الالتزام بمواعيد المراجعة ليقوم الطبيب بفحص الجروح وإزالة الغرز في الوقت المناسب.
هل يؤثر التصاق الأصابع على حركة اليد مستقبلا
إذا تم إجراء التدخل الجراحي في الوقت المناسب وبالتقنية الصحيحة، فإن الطفل سيتمكن من استخدام يده بشكل طبيعي جدا وبنطاق حركة كامل. التأخير في علاج الحالات التي تتطلب تدخلا مبكرا هو ما قد يؤدي إلى تيبس في المفاصل أو تشوهات تؤثر على الحركة المستقبلية.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك