الدليل الشامل لتشوهات العمود الفقري العنقي لدى الأطفال وطرق علاجها
الخلاصة الطبية
تشوهات العمود الفقري العنقي لدى الأطفال هي عيوب خلقية أو مكتسبة تؤثر على استقرار الرقبة، وتحديداً النتوء السني. تتراوح الأعراض من ألم الرقبة إلى الانضغاط العصبي. يعتمد العلاج على درجة عدم الاستقرار، وقد يشمل الدعامات الطبية أو التدخل الجراحي لدمج الفقرات وتثبيتها.
الخلاصة الطبية السريعة: تشوهات العمود الفقري العنقي لدى الأطفال هي عيوب خلقية أو مكتسبة تؤثر على استقرار الرقبة، وتحديداً النتوء السني. تتراوح الأعراض من ألم الرقبة إلى الانضغاط العصبي. يعتمد العلاج على درجة عدم الاستقرار، وقد يشمل الدعامات الطبية أو التدخل الجراحي لدمج الفقرات وتثبيتها.
مقدمة عن تشوهات العمود الفقري العنقي لدى الأطفال
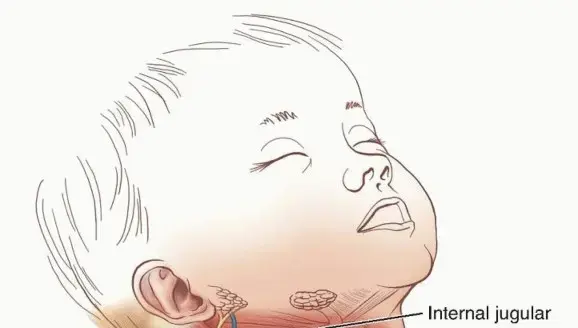
إن تشخيص إصابة طفلك بمشكلة في العمود الفقري قد يكون لحظة مليئة بالقلق والتساؤلات. تعتبر تشوهات العمود الفقري العنقي لدى الأطفال، وتحديداً تلك التي تصيب منطقة "النتوء السني" في الفقرة العنقية الثانية، من الحالات الطبية النادرة ولكنها ذات أهمية قصوى. تلعب هذه المنطقة دوراً حيوياً في دعم الرأس والسماح بحركته، وأي خلل فيها قد يؤدي إلى عدم استقرار في مفصل الرقبة، مما قد يضغط على الحبل الشوكي أو الأوعية الدموية.
في هذا الدليل الطبي الشامل، نضع بين يديك خلاصة المعرفة الطبية المتقدمة حول هذه الحالة، بدءاً من فهم التشريح الدقيق للرقبة، مروراً بالأسباب والأعراض، وصولاً إلى أحدث التقنيات الجراحية وطرق العلاج التي تضمن لطفلك حياة صحية وآمنة.

فهم تشريح العمود الفقري العنقي والنتوء السني
لفهم طبيعة هذه التشوهات، يجب أولاً التعرف على البنية التشريحية المعقدة للفقرات العنقية العلوية. يتكون المفصل بين الرأس والرقبة من الجمجمة، والفقرة العنقية الأولى وتسمى الأطلس، والفقرة العنقية الثانية وتسمى المحور.
التطور الجنيني للنتوء السني
النتوء السني هو بروز عظمي يشبه الوتد يمتد للأعلى من الفقرة العنقية الثانية، ويعمل كمحور تدور حوله الفقرة الأولى للسماح للرأس بالالتفات يميناً ويساراً. خلال مرحلة التطور الجنيني، ينفصل هذا الجزء عن الفقرة الأولى ويلتحم بالفقرة الثانية. أي خلل في هذه العملية الدقيقة قد يؤدي إلى ظهور تشوهات خلقية.
التروية الدموية المعقدة
تتميز هذه المنطقة بتروية دموية فريدة ومعقدة، حيث تتلقى الدم من الشرايين الفقرية والسباتية التي تشكل شبكة دموية دقيقة حول النتوء السني. هذه الطبيعة التشريحية تجعل المنطقة عرضة لمشاكل الالتئام في حال التعرض للإصابات.
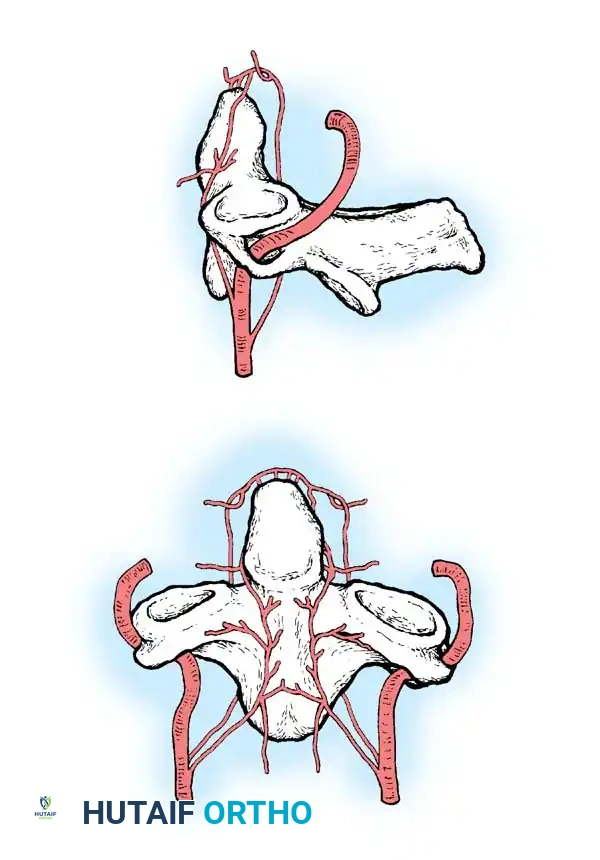
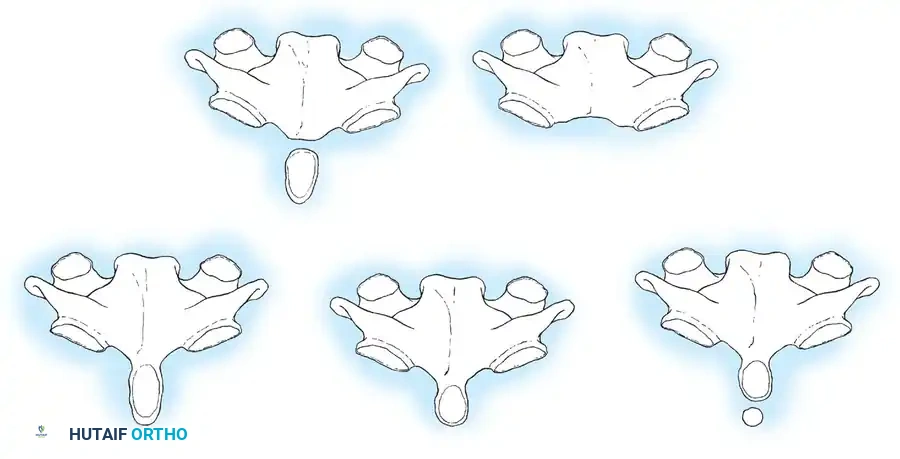
التصنيفات الطبية لتشوهات النتوء السني
تنقسم التشوهات التي تصيب هذه المنطقة إلى ثلاث مجموعات رئيسية بناءً على درجة نمو العظم:
- الغياب التام للنتوء السني وهو حالة نادرة جداً لا يتكون فيها العظم إطلاقاً.
- النمو الجزئي حيث يتكون العظم ولكن بحجم أصغر من الطبيعي.
- العظم السني المنفصل وهي الحالة الأكثر شيوعاً، حيث يظهر النتوء كعظمة بيضاوية أو مستديرة منفصلة عن جسم الفقرة الثانية بفاصل عرضي، مما يترك الجزء العلوي دون دعم كافٍ.
أسباب تشوهات العمود الفقري العنقي في الأطفال
تتعدد الأسباب التي تؤدي إلى ظهور هذه التشوهات، وقد قسمها الأطباء والباحثون إلى مسارين رئيسيين: الأسباب الخلقية التي يولد بها الطفل، والأسباب المكتسبة التي تحدث لاحقاً.
العوامل الخلقية والوراثية
تحدث هذه التشوهات نتيجة فشل في التحام مراكز التعظم خلال فترة نمو الجنين أو في السنوات الأولى من عمر الطفل. وقد لوحظ أن هذه التشوهات أكثر شيوعاً لدى الأطفال الذين يعانون من متلازمات وراثية معينة، مثل متلازمة داون، ومتلازمة كليبل-فايل، وأنواع معينة من خلل التنسج العظمي.
العوامل المكتسبة والإصابات
تشير الدراسات الحديثة إلى أن العديد من حالات العظم السني المنفصل قد تكون في الواقع نتيجة لكسر غير مشخص في قاعدة النتوء السني حدث في مرحلة الطفولة المبكرة. بسبب قوة الشد التي تمارسها الأربطة المحيطة، يتم سحب الجزء المكسور بعيداً عن قاعدته، مما يمنع التحامه ويؤدي إلى تكوين عظمة منفصلة. كما يمكن أن تحدث هذه الحالة نتيجة لالتهابات شديدة أو نقص في التروية الدموية.
الأعراض والعلامات التحذيرية
تتفاوت الأعراض بشكل كبير من طفل لآخر، ففي بعض الأحيان يتم اكتشاف الحالة صدفة عند إجراء صور أشعة لسبب آخر، وفي أحيان أخرى قد تظهر أعراض واضحة تتطلب تدخلاً طبياً عاجلاً.
الأعراض الموضعية في الرقبة
غالباً ما تكون الأعراض الأولى ميكانيكية وتتعلق بحركة المفصل، وتشمل:
* آلام مزمنة أو متقطعة في الرقبة.
* تشنج عضلات الرقبة أو ما يعرف بالصعر وميلان الرأس.
* صداع متكرر ناتج عن تهيج المفصل بين الفقرتين الأولى والثانية.
الأعراض العصبية المتقدمة
تحدث هذه الأعراض عندما يؤدي عدم استقرار الفقرات إلى الضغط على الحبل الشوكي أو الشرايين الفقرية، وتعد جرس إنذار يستدعي تدخلاً فورياً:
* ضعف في الأطراف أو فقدان التوازن.
* نوبات من الشلل المؤقت بعد التعرض لرضوض بسيطة.
* اضطرابات في الإحساس أو التحكم في المخارج.
* نوبات من الدوار، الإغماء، أو اضطرابات بصرية نتيجة انضغاط الشريان الفقري الذي يغذي الدماغ.
طرق التشخيص الدقيقة
التشخيص المبكر والدقيق هو حجر الزاوية في تحديد خطة العلاج المناسبة وتجنب المضاعفات الخطيرة. يعتمد أطباء جراحة عظام الأطفال على مجموعة من التقنيات التصويرية المتقدمة.
التصوير بالأشعة السينية
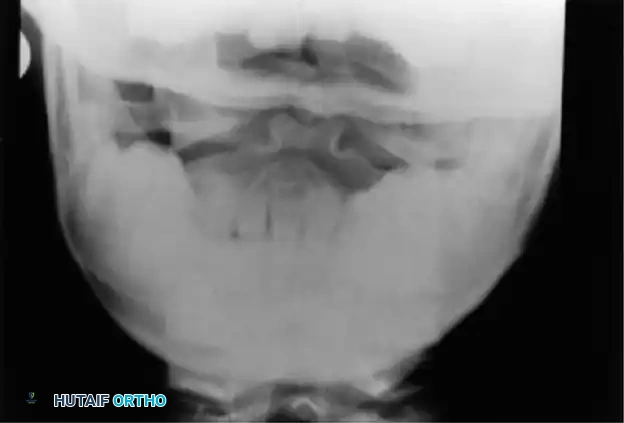
تعتبر الأشعة السينية العادية، وتحديداً الصورة المأخوذة والفم مفتوح، الخطوة الأولى في التشخيص. تتيح هذه الصورة رؤية النتوء السني بوضوح وتقييم أي انفصال أو نقص في النمو.
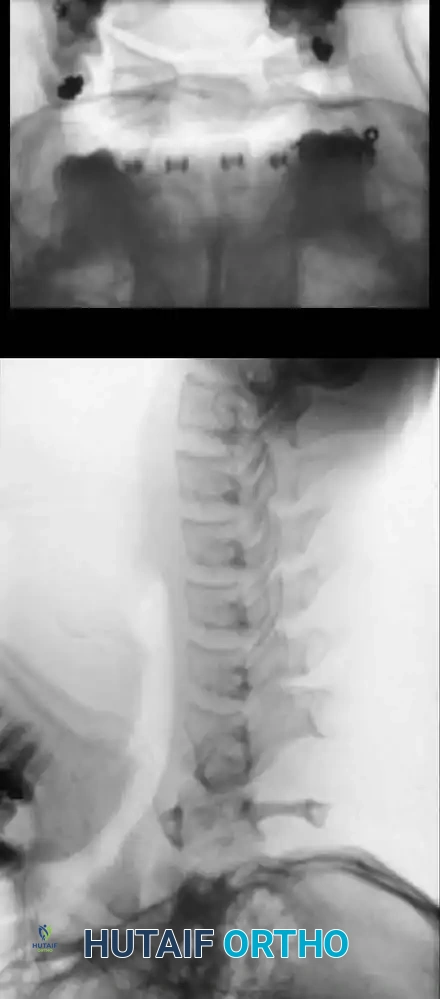
كما يتم إجراء صور أشعة جانبية في وضعيتي الانثناء والانبساط لتقييم مدى حركة الفقرات ومقدار عدم الاستقرار. في الأطفال، يعتبر التحرك الذي يتجاوز أربعة إلى خمسة ملليمترات مؤشراً على عدم استقرار كبير.
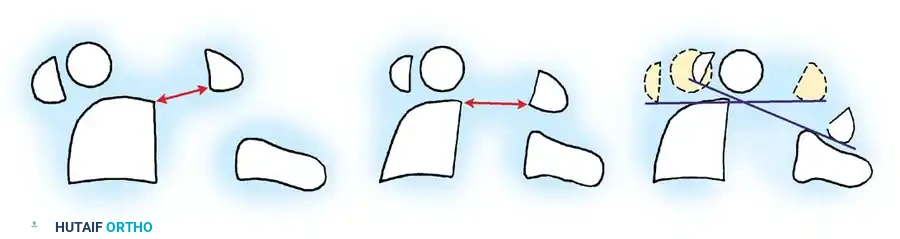
التصوير المقطعي والرنين المغناطيسي
حل التصوير المقطعي المحوسب مع إمكانية إعادة البناء ثلاثي الأبعاد محل التقنيات القديمة، حيث يوفر تفاصيل دقيقة جداً للعظام. بينما يعتبر التصوير بالرنين المغناطيسي ضرورياً لتقييم حالة الحبل الشوكي، والأربطة، واكتشاف أي أنسجة تفاعلية قد تسبب ضغطاً على الأعصاب ولا تظهر في صور الأشعة العادية.
خيارات العلاج المتاحة
الهدف الأساسي من العلاج هو حماية الحبل الشوكي من أي ضرر قد ينتج عن عدم استقرار الفقرات. يعتمد القرار الطبي على شدة الأعراض، ودرجة عدم الاستقرار، وعمر الطفل.
العلاج التحفظي غير الجراحي
في الحالات التي يتم اكتشافها صدفة ولا يصاحبها عدم استقرار كبير أو أعراض عصبية، قد يوصي الطبيب بالمراقبة الدورية واستخدام الدعامات الطبية للرقبة. كما يتم توجيه الأهل لتجنب مشاركة الطفل في الرياضات العنيفة التي تتطلب احتكاكاً جسدياً.
متى نلجأ للتدخل الجراحي
يصبح التدخل الجراحي ضرورة حتمية لتثبيت الفقرات في الحالات التالية:
* ظهور أي أعراض عصبية، حتى وإن كانت مؤقتة.
* وجود عدم استقرار يتجاوز خمسة ملليمترات في صور الأشعة.
* تزايد ملحوظ في درجة عدم الاستقرار مع مرور الوقت.
* استمرار آلام الرقبة الشديدة التي لا تستجيب للعلاج التحفظي.
العمليات الجراحية للعمود الفقري العنقي
تتنوع التقنيات الجراحية المستخدمة لعلاج هذه التشوهات، ويختار الجراح التقنية الأنسب بناءً على تشريح المريض وطبيعة التشوه. تنقسم هذه الجراحات بشكل رئيسي إلى نهج خلفي ونهج أمامي.
جراحات الدمج الخلفي
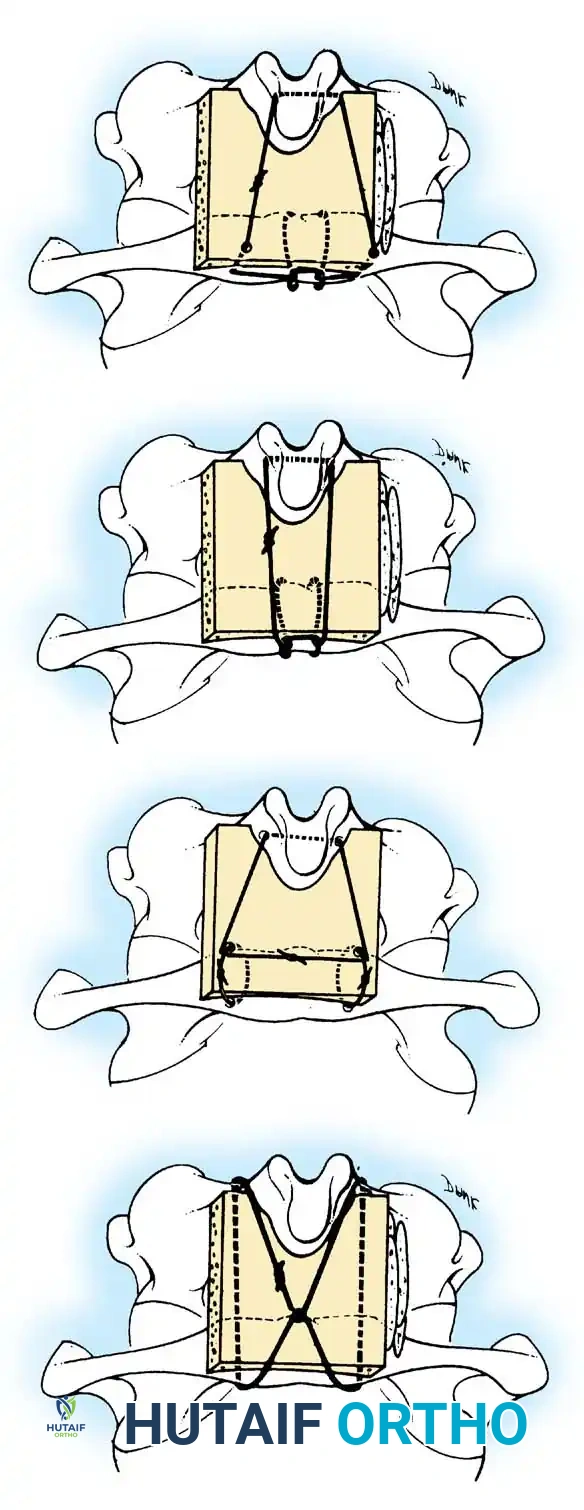
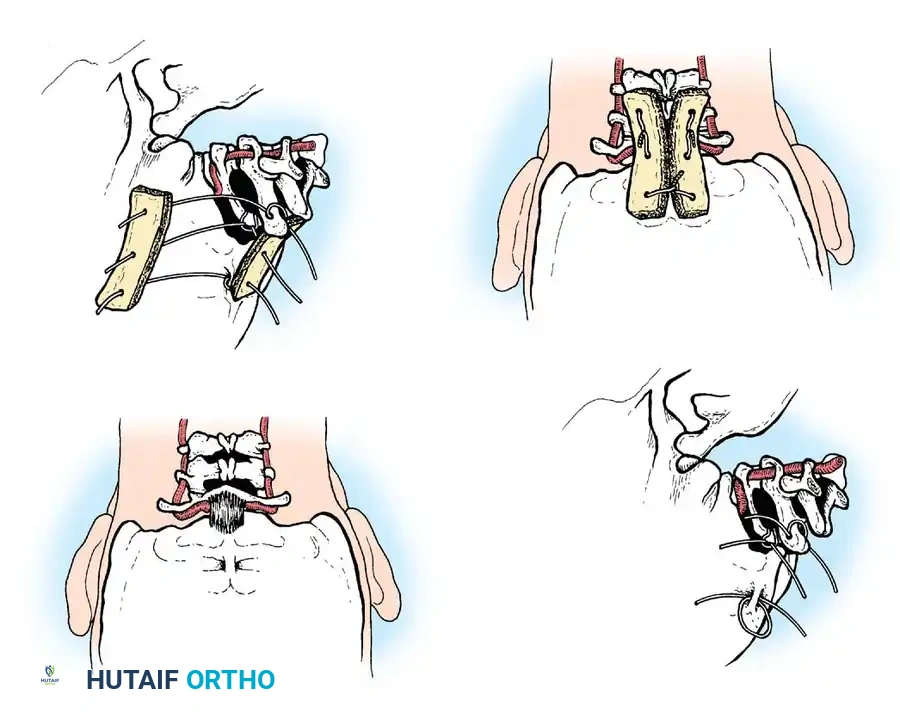
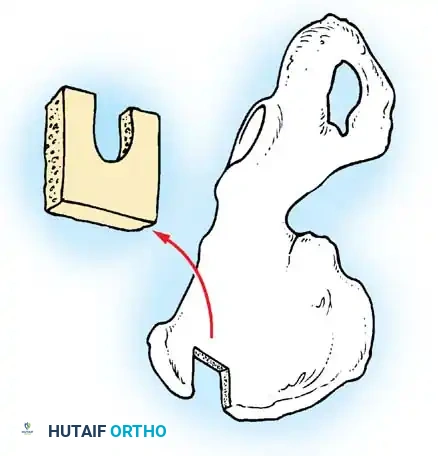
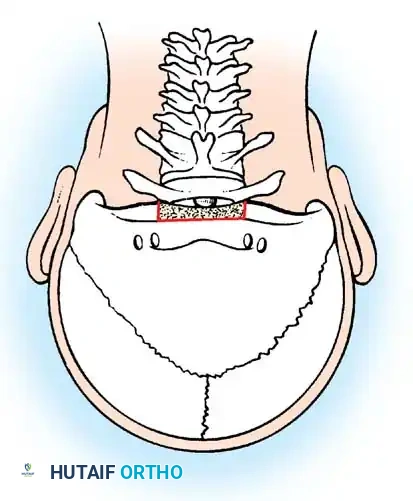
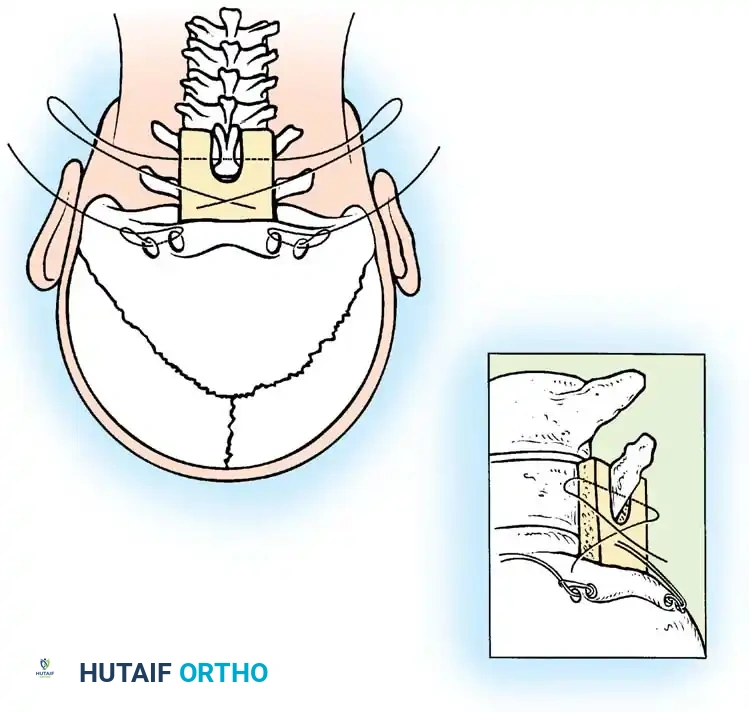
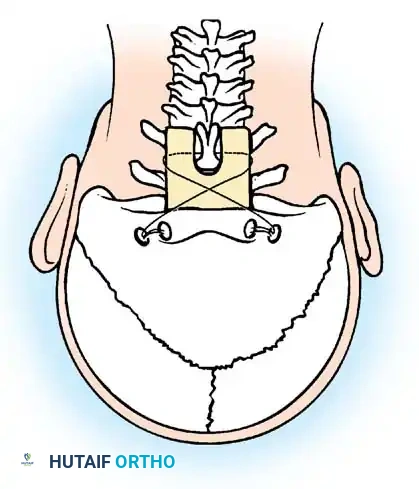
تعتبر جراحات الدمج الخلفي بين الفقرتين الأولى والثانية الخيار الأكثر شيوعاً. تعتمد هذه العمليات على استخدام رقع عظمية تؤخذ غالباً من حوض المريض، وتثبيتها بأسلاك معدنية دقيقة أو براغي لضمان التحام الفقرتين.
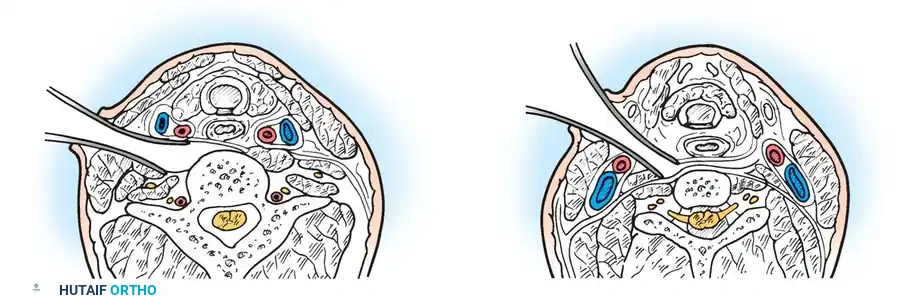
من أشهر التقنيات المستخدمة تقنية جالي، والتي تتميز باستخدام سلك واحد يمر تحت قوس الفقرة الأولى.
وهناك أيضاً تقنية بروكس وجينكينز التي توفر ثباتاً أكبر ضد الحركات الدورانية والانثناء الجانبي، ولكنها تتطلب تمرير أسلاك تحت صفيحة كل من الفقرتين الأولى والثانية.
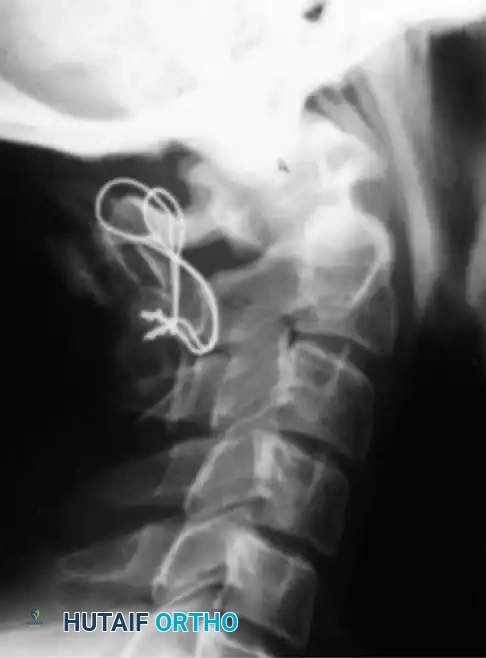
يتم وضع الرقع العظمية بعناية فائقة وتثبيتها بالأسلاك لضمان بيئة مثالية للالتئام العظمي.
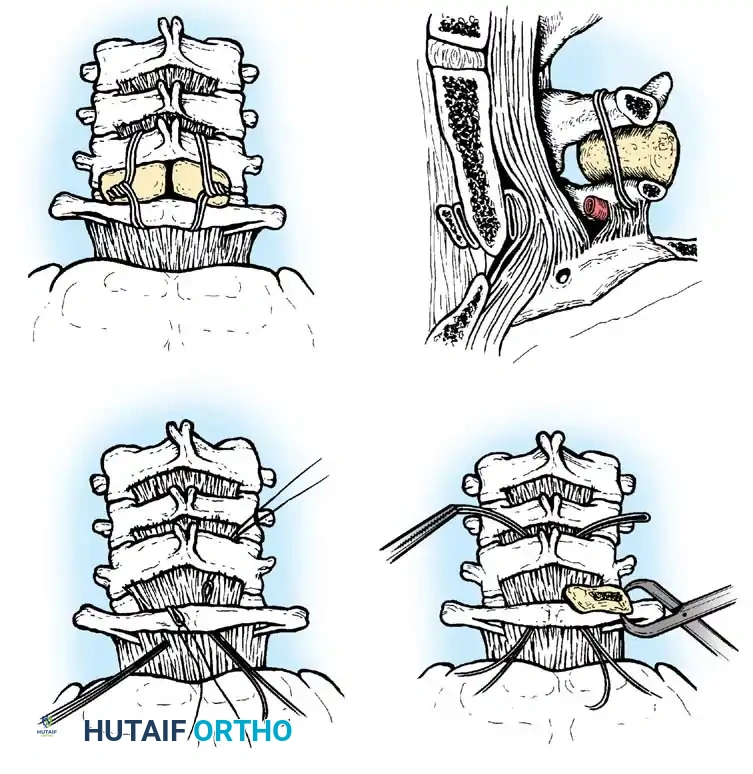
جراحات الدمج القذالي العنقي
في بعض الحالات المعقدة، مثل غياب القوس الخلفي للفقرة الأولى، يضطر الجراح لتوسيع نطاق الدمج ليشمل قاعدة الجمجمة العظم القذالي مع الفقرات العنقية العلوية.
تتعدد الطرق الجراحية لتحقيق هذا الدمج، منها طريقة روبنسون وساوثويك التي تعتمد على تمرير الأسلاك عبر ثقوب في الجمجمة وتثبيتها بالفقرات.
ولتجنب المخاطر المتعلقة بالأوعية الدموية داخل الجمجمة، طور بعض الجراحين مثل ويرثيم وبولمان تقنية لتمرير الأسلاك عبر الطبقة الخارجية فقط من عظم الجمجمة عند النتوء القذالي الخارجي، حيث يكون العظم أكثر سماكة.
أما في الأطفال الصغار جداً، فقد يتم تجنب استخدام التثبيت المعدني الداخلي تماماً، والاعتماد على وضع رقع عظمية وتغطيتها بغشاء سمحاقي من الجمجمة لتشجيع النمو العظمي، كما وصفها كوب ووينتر.
وقد قدم دورمانس وزملاؤه تقنية معدلة تستخدم أسلاكاً قوية ورقعة عظمية مشكلة بعناية لتناسب الفراغ بين الجمجمة والفقرات، مما يسمح بإزالة دعامة الرقبة الخارجية في وقت مبكر نسبياً.
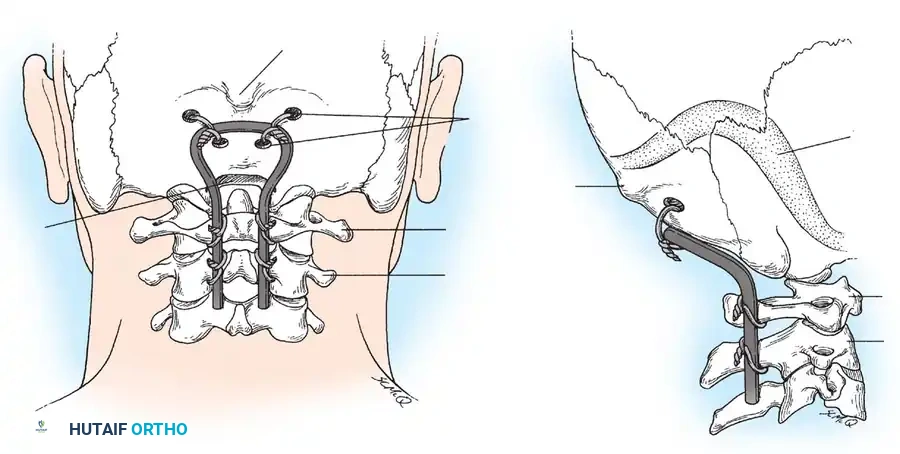
ومع التطور التقني، أصبح استخدام القضبان المعدنية المشكلة مسبقاً يوفر ثباتاً فورياً قوياً، مما يقلل من الحاجة لاستخدام دعامات الرقبة الصلبة والمزعجة للطفل بعد الجراحة.
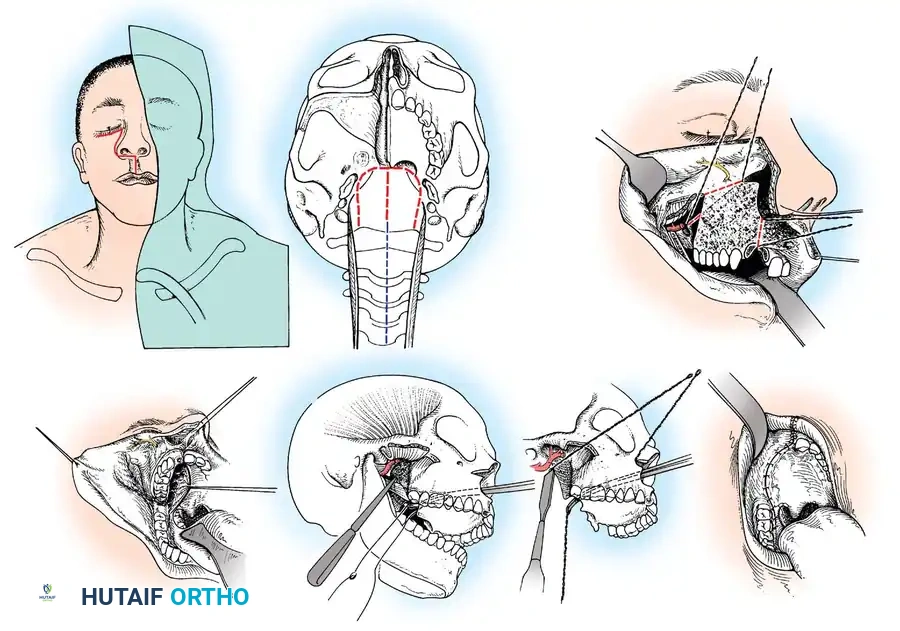
جراحات النهج الأمامي
عندما لا يمكن رد الخلع أو عدم الاستقرار من الخلف، أو عندما يكون هناك ضغط أمامي كبير على الحبل الشوكي، يلجأ الجراحون إلى النهج الأمامي. تعتبر هذه العمليات معقدة وتتطلب فريقاً جراحياً متعدد التخصصات.
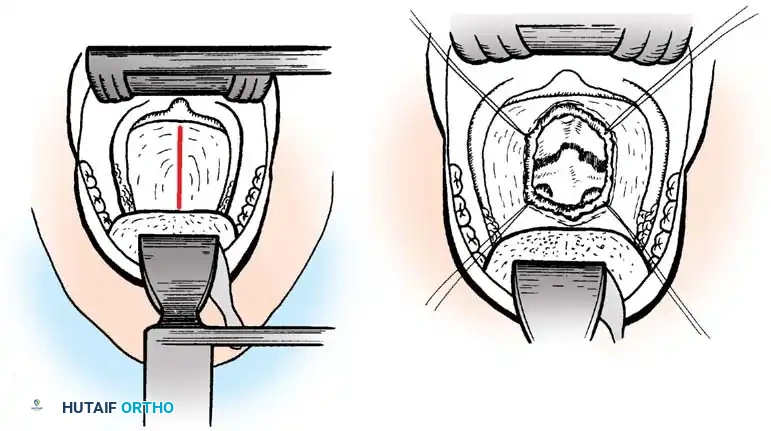
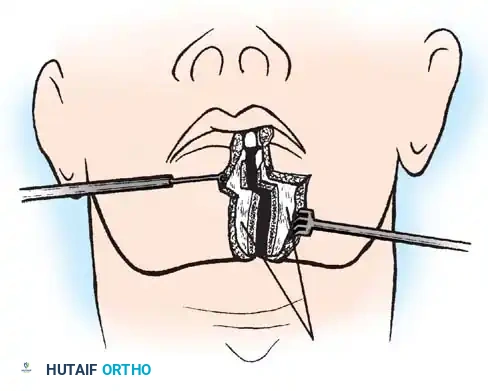
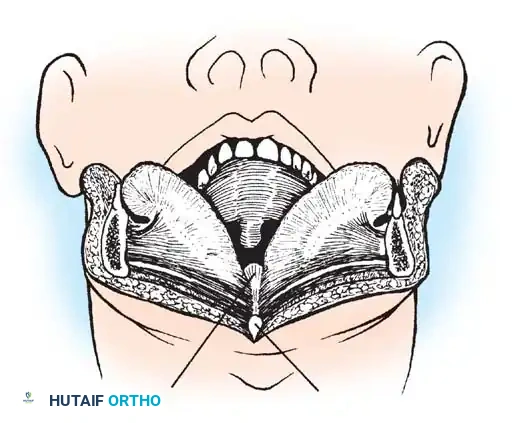
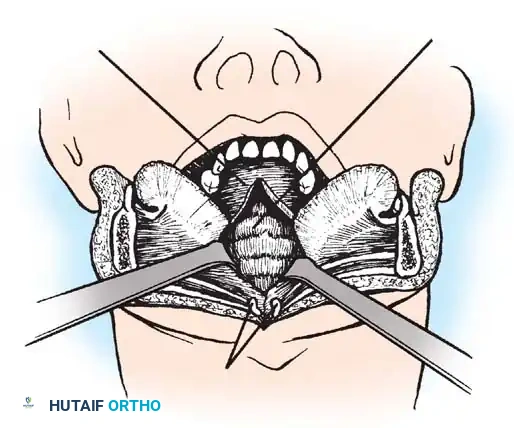
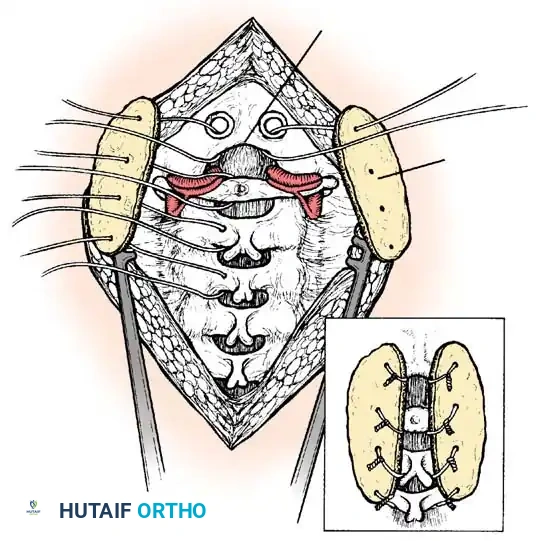
النهج عبر الفم
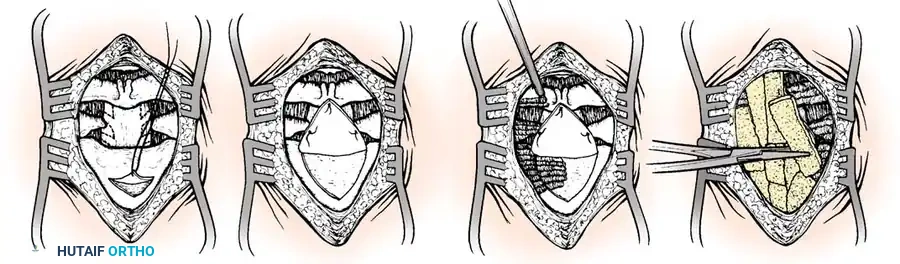
يتم الوصول إلى الفقرات العنقية العلوية مباشرة من خلال الفم وفتح الجدار الخلفي للبلعوم. توفر هذه الطريقة وصولاً مباشراً للنتوء السني.

آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك