الدليل الشامل في نقص نمو العظام الطويلة الخلقي وغياب قصبة الساق
الخلاصة الطبية
نقص نمو العظام الطويلة الخلقي هو حالة نادرة يولد فيها الطفل بغياب كلي أو جزئي لعظام الأطراف. يشمل العلاج تقييماً دقيقاً لحالة العضلات والمفاصل، وقد يتضمن تدخلات جراحية متقدمة مثل دمج العظام، أو البتر عبر المفصل، متبوعاً بتركيب أطراف صناعية لضمان قدرة الطفل على المشي والحركة الطبيعية.
الخلاصة الطبية السريعة: نقص نمو العظام الطويلة الخلقي هو حالة نادرة يولد فيها الطفل بغياب كلي أو جزئي لعظام الأطراف. يشمل العلاج تقييماً دقيقاً لحالة العضلات والمفاصل، وقد يتضمن تدخلات جراحية متقدمة مثل دمج العظام، أو البتر عبر المفصل، متبوعاً بتركيب أطراف صناعية لضمان قدرة الطفل على المشي والحركة الطبيعية.
مقدمة حول نقص نمو العظام الطويلة الخلقي
إن تلقي خبر إصابة طفلك بتشوه خلقي في الأطراف هو بلا شك من أصعب اللحظات التي قد يمر بها أي أب أو أم. يمثل التقييم والتعامل مع حالات نقص نمو العظام الطويلة الخلقي أحد أكثر التحديات تعقيداً في مجال جراحة العظام للأطفال. ومع ذلك، بفضل التقدم الطبي الهائل والتصنيفات الدقيقة، أصبح بإمكان الأطباء تقديم خطط علاجية مخصصة تضمن حصول الطفل على حياة مستقلة ونشطة.
يهدف هذا الدليل الطبي الشامل إلى تزويدكم بكافة المعلومات الموثوقة حول هذه الحالات، مع التركيز بشكل خاص على حالة نادرة ومعقدة تُعرف باسم "غياب قصبة الساق" أو "غياب عظمة الظنبوب الخلقي" (Tibial Hemimelia). سنأخذكم في رحلة مفصلة لفهم طبيعة هذه التشوهات، أسبابها، كيفية تشخيصها، والخيارات الجراحية والتأهيلية المتاحة.

فهم التشريح وأنواع التشوهات الخلقية
لفهم حالة طفلك، من المهم معرفة كيف يصنف الأطباء هذه التشوهات. في عام 1961، تم وضع أول نهج علمي منظم لتصنيف نقص نمو العظام الطويلة الخلقي، والذي قسم هذه التشوهات بشكل أساسي إلى فئتين رئيسيتين:
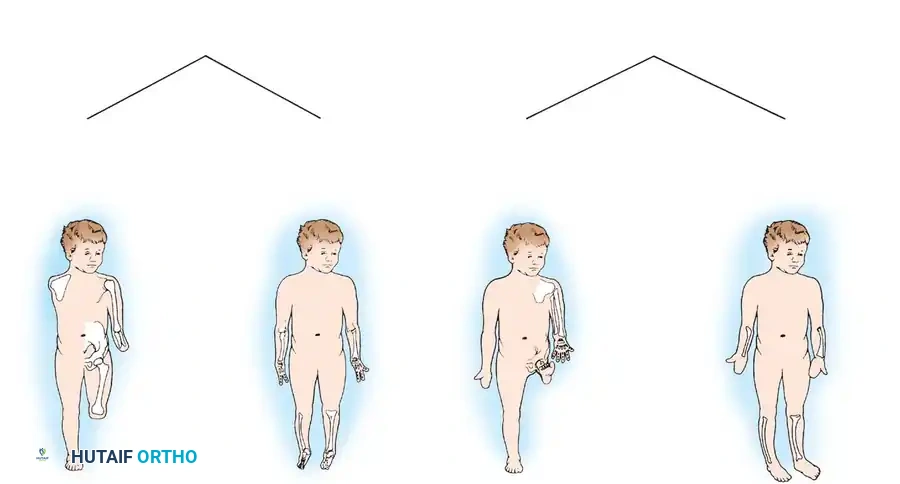
النقص الطرفي
في حالات النقص الطرفي، يبدو الطرف وكأنه تعرض لبتر، حيث لا توجد أي أجزاء تشريحية طبيعية للجسم بعد موقع التشوه. على سبيل المثال، الغياب الكامل لليد عند مستوى المعصم يُصنف كنقص طرفي.
النقص المقحم
في حالات النقص المقحم، يكون هناك جزء أوسط مفقود من الطرف، ولكن الأجزاء السفلية (البعيدة) تظل موجودة وغالباً ما تكون وظيفية. على سبيل المثال، وجود يد كاملة ولكن مع غياب عظام الساعد (الكعبرة أو الزند).

يتم تقسيم هذه الفئات لاحقاً إلى نقص عرضي (أفقي) أو طولي. على سبيل المثال، غياب عظمة الشظية (Fibular Hemimelia) مع غياب أصابع القدم الخارجية يُعد نقصاً طولياً طرفياً، بينما إذا كانت القدم طبيعية تماماً رغم غياب الشظية، فيُصنف كنقص طولي مقحم.
رغم وجود تصنيفات أخرى تعتمد على الفشل الجنيني في التكوين أو التمايز، إلا أن القاعدة الذهبية في الطب هي أن كل طفل يجب أن يُقيّم بشكل فردي ودقيق، حيث تختلف الأعراض والشكل الخارجي بشكل كبير، ولا يوجد طفلان يتطابقان تماماً في الحالة.
غياب قصبة الساق الخلقي
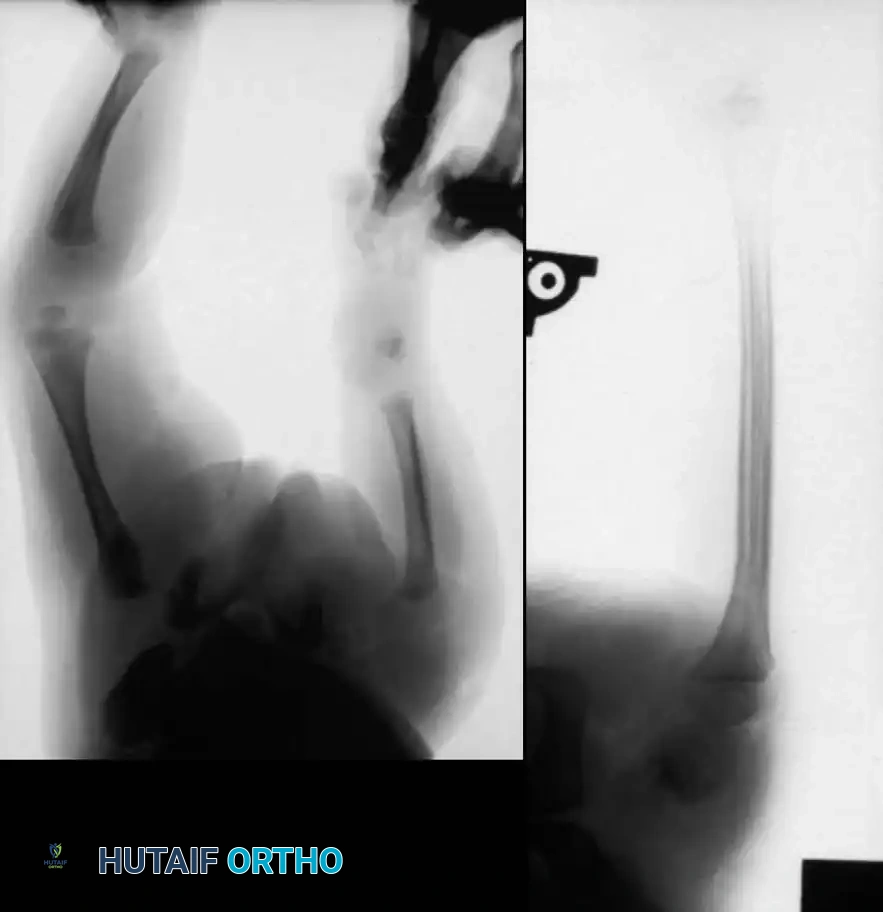
تُعرف حالة غياب قصبة الساق الخلقي (Tibial Hemimelia) في الأوساط الطبية بأسماء متعددة، منها النقص الطولي الخلقي لعظمة الظنبوب، أو خلل التنسج الظنبوبي.
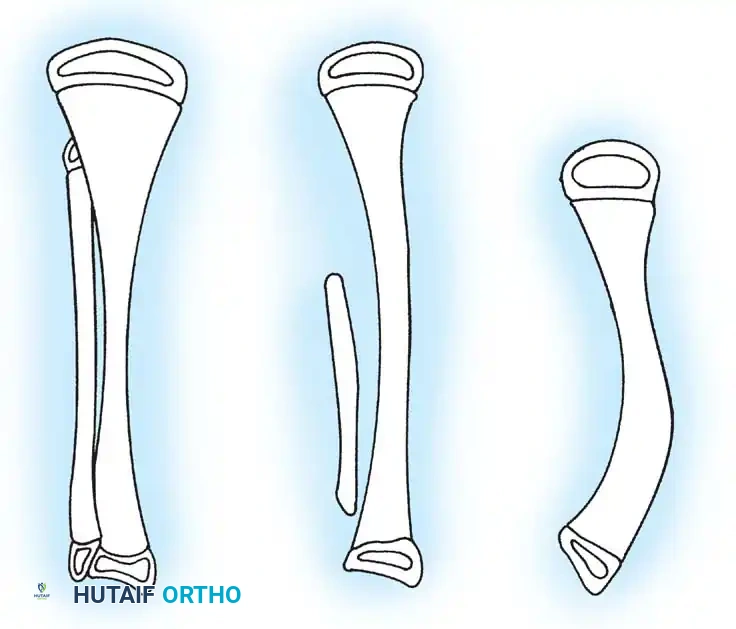
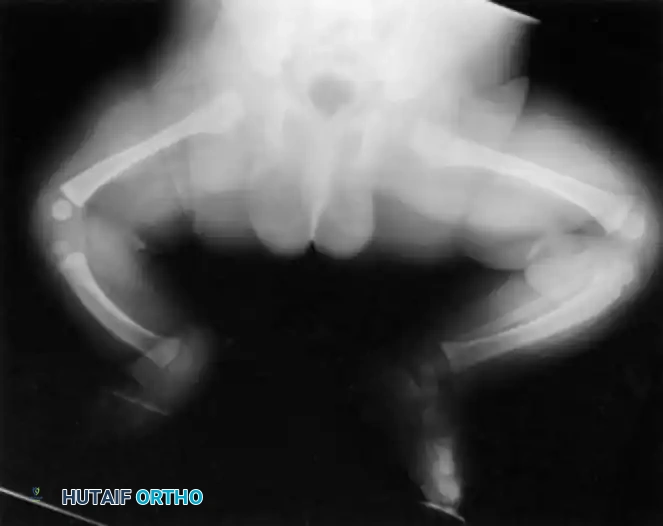
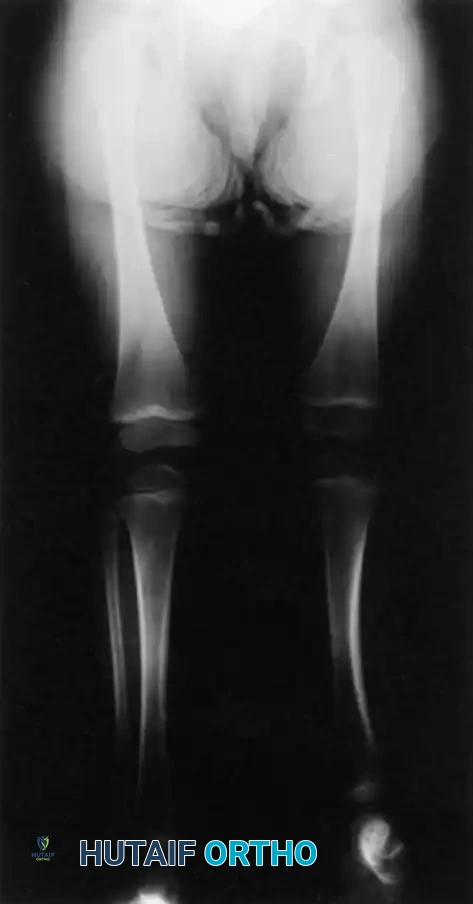
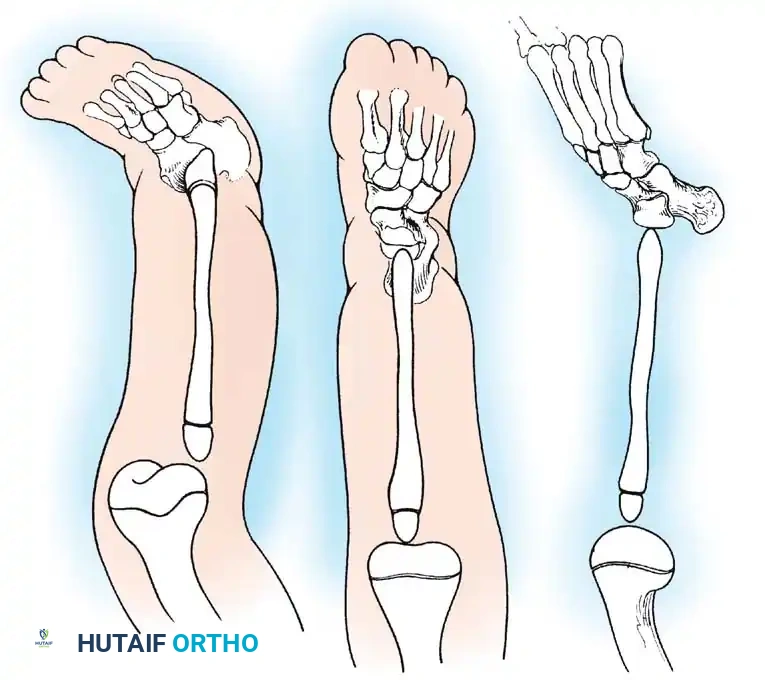
تمثل هذه الحالة طيفاً واسعاً من التشوهات، تتراوح من الغياب الكلي لعظمة قصبة الساق (وهو الشكل الأكثر حدة) إلى نقص التنسج الخفيف (الشكل الأقل حدة). إنها حالة نادرة للغاية، حيث تُقدر نسبة حدوثها بحالة واحدة من بين كل مليون ولادة حية، وتظهر في كلا الساقين (بشكل ثنائي) في حوالي ثلاثين بالمائة من المرضى المصابين.
الأسباب وعوامل الخطر
يتساءل الكثير من الآباء عما إذا كانوا سبباً في حدوث هذه الحالة. من الضروري معرفة أن غياب قصبة الساق يحدث عادةً بشكل متفرق وعشوائي (Sporadic)، ولا يرتبط بتصرفات الأم أثناء الحمل. ومع ذلك، تم الإبلاغ عن حالات عائلية تظهر أنماط انتقال وراثية سائدة أو متنحية.
المتلازمات الوراثية المرتبطة
هناك أربع متلازمات جينية متميزة على الأقل تتضمن غياب قصبة الساق كمكون أساسي:
* متلازمة ويرنر (تعدد الأصابع وإبهام ثلاثي السلاميات).
* غياب قصبة الساق مع ازدواج القدم.
* غياب قصبة الساق مع متلازمة انشطار اليد أو القدم.
* متلازمة غياب قصبة الساق مع صغر الأطراف وقصر الرأس المثلثي.
التفسير التشريحي والمرضي
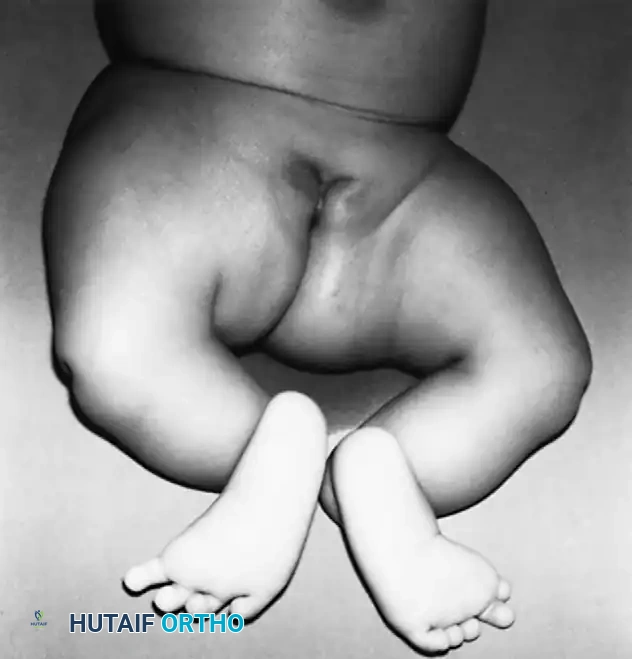
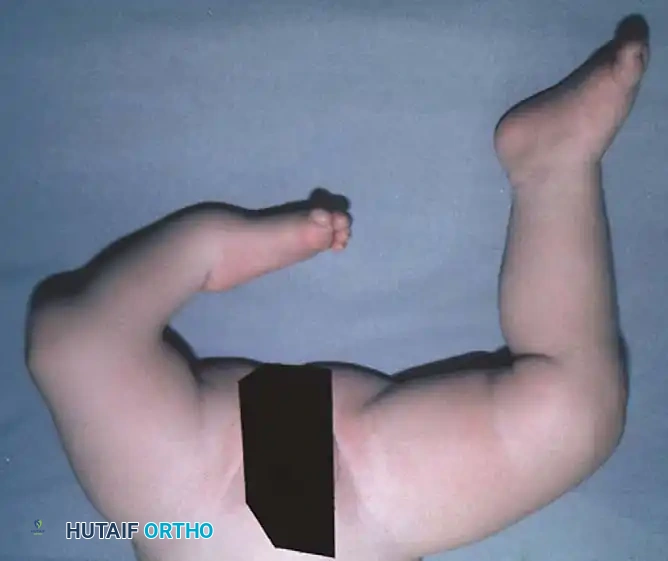
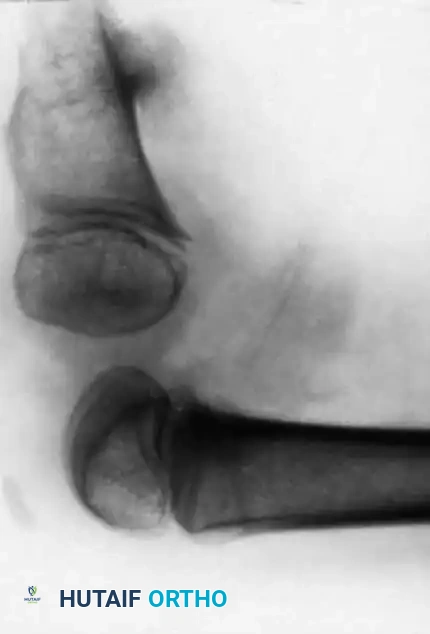
على الرغم من أن السبب الجنيني الدقيق لا يزال غير معروف بالكامل، إلا أن الأبحاث تشير إلى أن طفرات جينية معينة قد تكون مسؤولة. سريرياً، تكون الساق المصابة أقصر بشكل ملحوظ. غالباً ما يكون رأس عظمة الشظية (العظمة الجانبية للساق) محسوساً باليد، خاصة إذا كان مزاحاً للأعلى نحو الجزء الخلفي من الركبة.
تكون القدم عادةً متصلبة وفي وضعية مائلة للداخل وللأسفل (حنف القدم الشديد)، ويكون الجزء الخلفي من القدم متيبساً للغاية.
من الشائع جداً وجود تشوهات في الأوعية الدموية، حيث يغيب الشريان الظنبوبي الأمامي في كثير من الأحيان، ويكون القوس الشرياني الأخمصي غير مكتمل. هذا يشير إلى أن انخفاض تدفق الدم للجنين في مراحل التكوين الأولى قد يكون عاملاً أساسياً في حدوث هذا التشوه.
الأعراض والعلامات السريرية
تختلف الأعراض بناءً على شدة الحالة، ولكن العلامات الأكثر شيوعاً تشمل:
* قصر ملحوظ في طول الساق المصابة مقارنة بالساق السليمة.
* انثناء الركبة وعدم القدرة على فردها بالكامل.
* تشوه في شكل القدم، حيث تميل للداخل وللأسفل بشكل قاسي.
* غياب بعض أصابع القدم في بعض الحالات.
في الأطفال الأكبر سناً، قد يتمكن الطبيب المتمرس من الإحساس بـ "الغضروف الأولي" (Anlage) لعظمة قصبة الساق عند الفحص السريري العميق، حتى لو لم يكن مرئياً في الأشعة السينية.
نقطة سريرية هامة: إن التقييم السريري الدقيق لآلية العضلة الرباعية الباسطة (عضلات الفخذ الأمامية) هو أمر بالغ الأهمية. إن وجود أو غياب وظيفة العضلة الرباعية النشطة له القيمة التنبؤية الأكبر فيما يتعلق باحتمالية نجاح إعادة البناء الجراحي لمفصل الركبة.
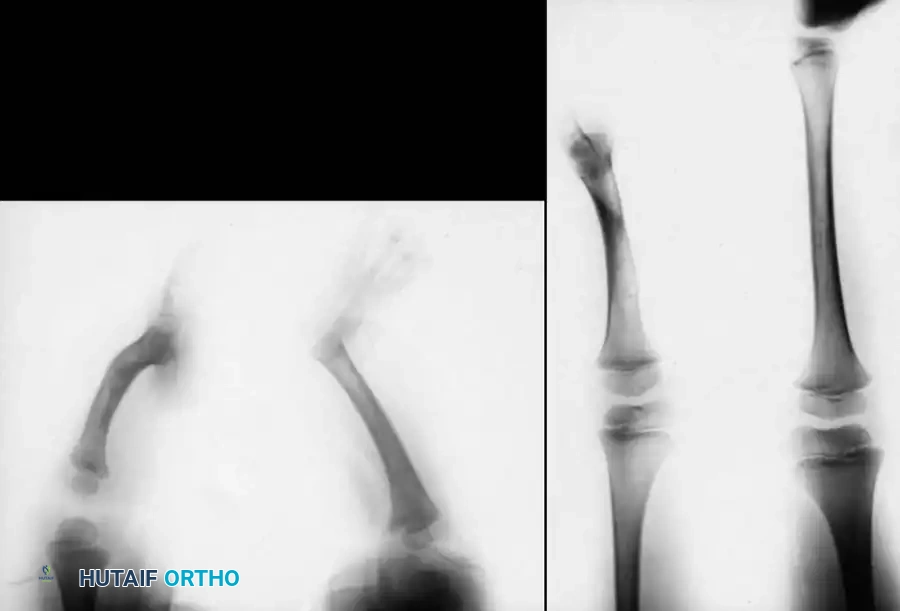
التشخيص والتصنيف الطبي
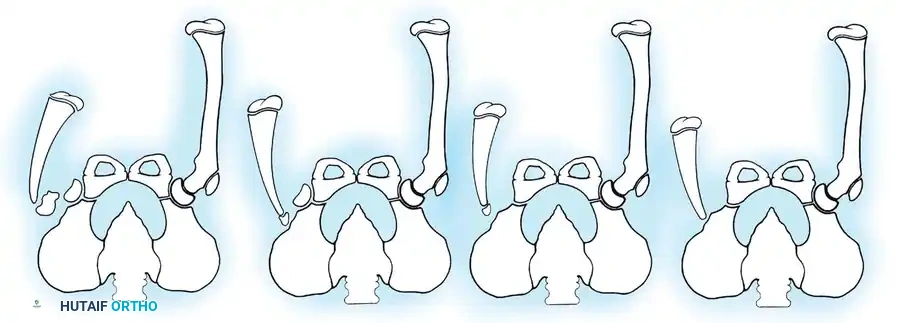
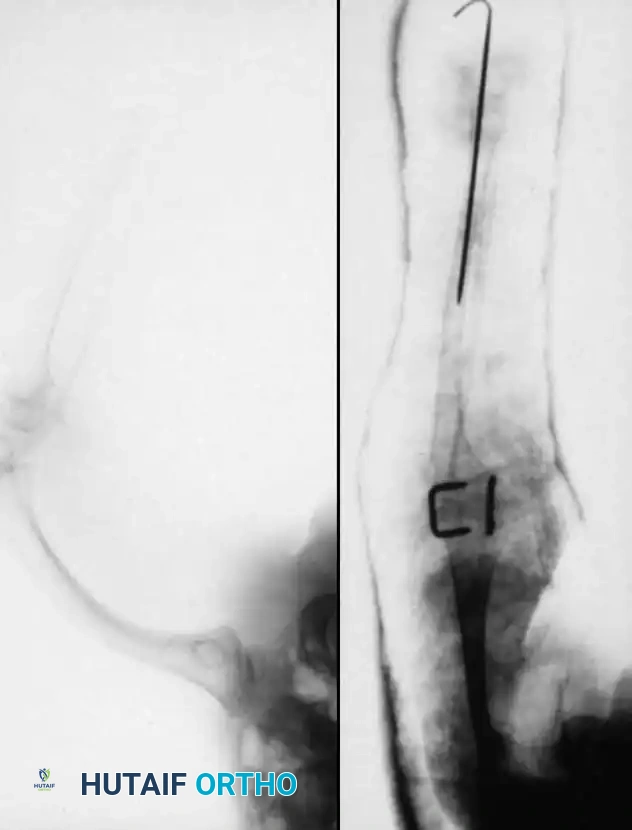
يتم التشخيص الأولي عادةً بعد الولادة مباشرة من خلال الفحص السريري والأشعة السينية. نظام التصنيف الأكثر استخداماً والأكثر صلة بالجراحة لحالة غياب قصبة الساق هو نظام (جونز، بارنز، ولويد-روبرتس). يعتمد هذا النظام على العرض الشعاعي المبكر ويوجه توصيات العلاج بشكل مباشر.
| نوع التشوه | الوصف الطبي الدقيق |
|---|---|
| النوع 1A | غياب شعاعي كامل لعظمة قصبة الساق، مع نقص في نمو نهاية عظمة الفخذ السفلية مقارنة بالجانب السليم. |
| النوع 1B | لا يوجد دليل شعاعي على وجود قصبة ساق متعظمة؛ ومع ذلك، تبدو نهاية عظمة الفخذ السفلية طبيعية الحجم والشكل. هذا التمييز بالغ الأهمية لأن هذا النوع يمتلك "بادئة غضروفية" (Anlage) يمكن أن تتحول لعظم بمرور الوقت. يتطلب هذا النوع تصويراً بالرنين المغناطيسي أو الموجات فوق الصوتية لاكتشافه. |
| النوع 2 | يوجد جزء علوي من قصبة الساق بأحجام متفاوتة ويكون متعظماً عند الولادة. عظمة الشظية عادة ما تكون طبيعية الحجم، لكن رأسها يكون مخلوعاً للأعلى. |
| النوع 3 | الجزء العلوي من قصبة الساق غير مرئي شعاعياً، ولكن الجزء السفلي موجود. هذا نوع نادر جداً ويؤدي إلى عدم استقرار شديد في الركبة. |
| النوع 4 | قصبة الساق قصيرة، مع هجرة عظمة الشظية للأعلى وتباعد في مفصل الكاحل. يُعرف هذا أيضاً بالتباعد الخلقي لمفصل الكاحل. |
الخيارات العلاجية والتدخل الجراحي
كما هو الحال مع جميع تشوهات الأطراف السفلية الخلقية، فإن الهدف النهائي للعلاج هو توفير طرف وظيفي ومستقر، مساوٍ في الطول للطرف الطبيعي، مما يسمح للطفل بالمشي بكفاءة وبأقل مجهود. يعتمد التدخل الجراحي المحدد بشكل كبير على التصنيف الشعاعي، ووجود البادئة الغضروفية، والسلامة السريرية لآلية بسط الركبة.
علاج تشوهات النوع الأول أ
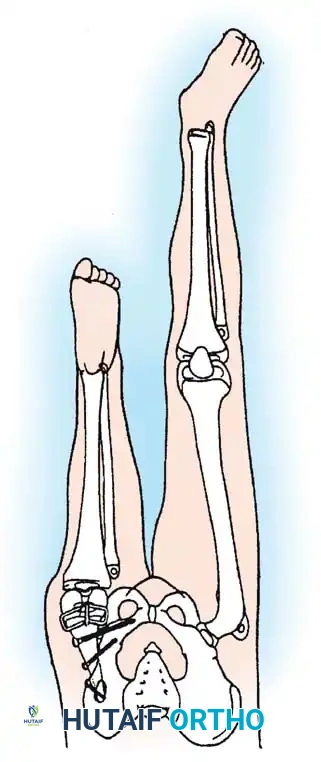
بالنسبة لحالات النقص الشديد من النوع 1A (الغياب الكامل للقصبة وضعف مفصل الركبة)، يظل البتر وإعادة التأهيل بالأطراف الصناعية هو الوسيلة الأكثر عملية وموثوقية للعلاج.
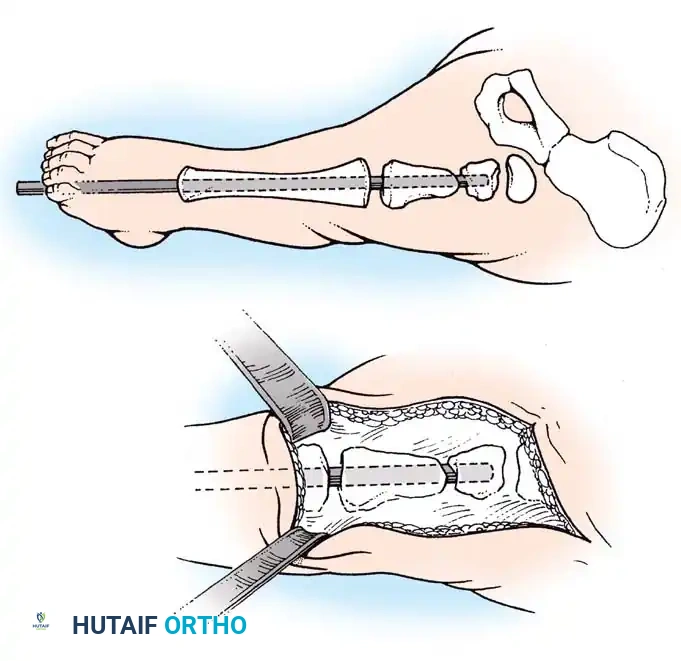
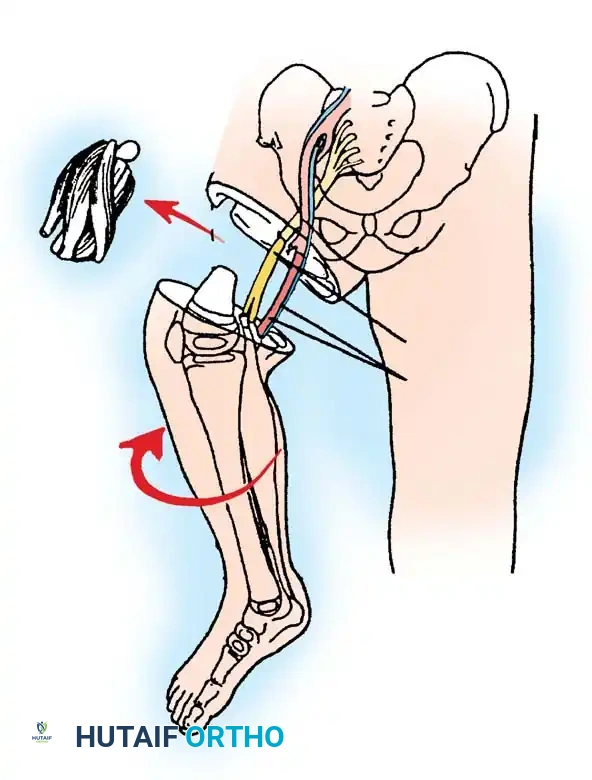
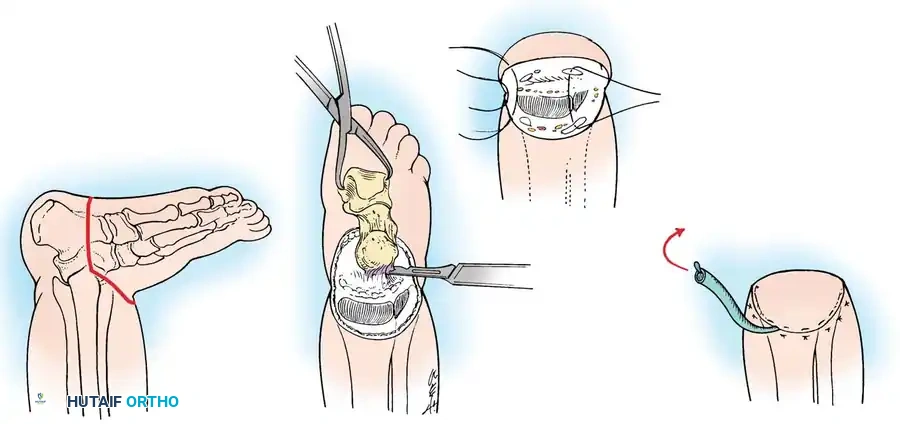
البتر عبر مفصل الركبة:
الخيار الأكثر فعالية وقابلية للتنبؤ بنتائجه هو "فصل المفصل" (Knee Disarticulation) متبوعاً بتركيب طرف صناعي فوق الركبة. يوفر هذا حلاً نهائياً بعملية واحدة. يُفضل فصل المفصل بكثير على البتر عبر عظمة الفخذ، لأن البتر عبر العظام في الأطفال الصغار يؤدي غالباً إلى مضاعفات شديدة في الجلد بسبب استمرار نمو العظم المقطوع بشكل يفوق نمو الجلد المحيط به. الأطفال الذين يخضعون لفصل المفصل المبكر يكونون نشطين بشكل موحد ويستخدمون الأطراف الصناعية بكفاءة عالية.
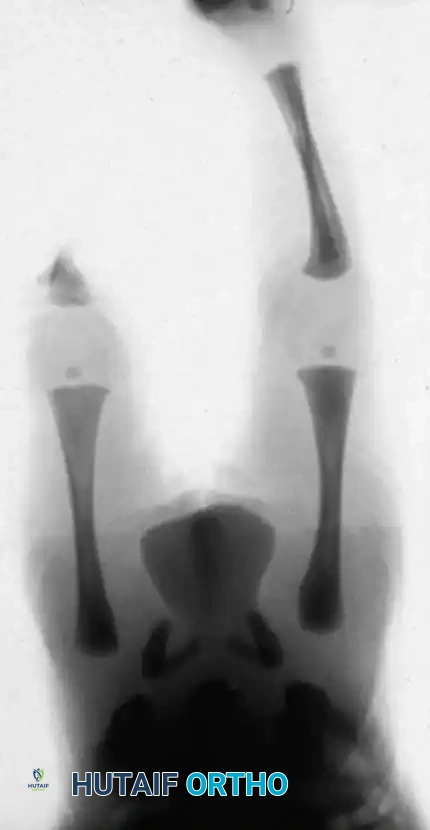
إجراء براون الجراحي السياق التاريخي:
تاريخياً، وصف الطبيب براون عملية إعادة بناء للنوع 1A حيث يتم نقل عظمة الشظية جراحياً وتوسيطها في عظمة الفخذ لإنشاء قصبة ساق جديدة.
تحذير جراحي: نادراً ما يتم إجراء عملية براون اليوم. أبلغت دراسات النتائج طويلة المدى اللاحقة عن معدلات فشل تتراوح من خمسين إلى مائة بالمائة. غالباً ما يحتاج المرضى إلى إجراءات مراجعة ثانوية أو بتر نهائي بسبب تقلصات انثناء الركبة التقدمية، وعدم الاستقرار الشديد في الأربطة، وضعف العضلة الرباعية.
علاج تشوهات النوع الأول ب والنوع الثاني
في هذه الأنواع، يوجد مفصل ركبة وظيفي (أو سيتطور من الغضروف الأولي)، ويعتبر البتر عبر مفصل الركبة غير مناسب طالما أن آلية العضلة الرباعية تعمل بشكل جيد.
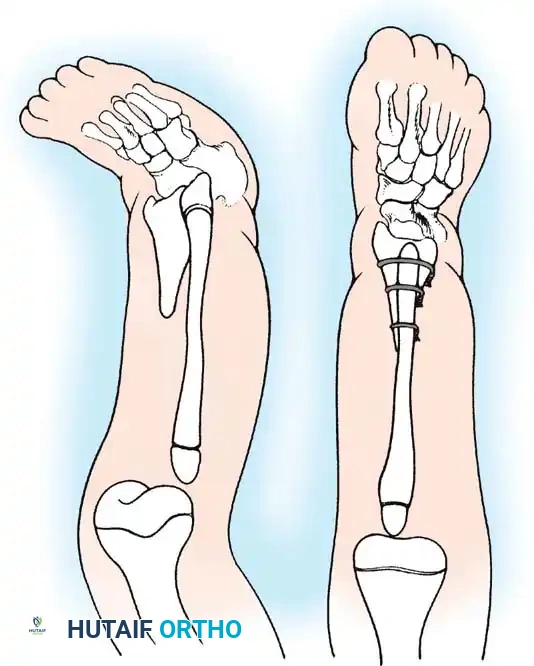
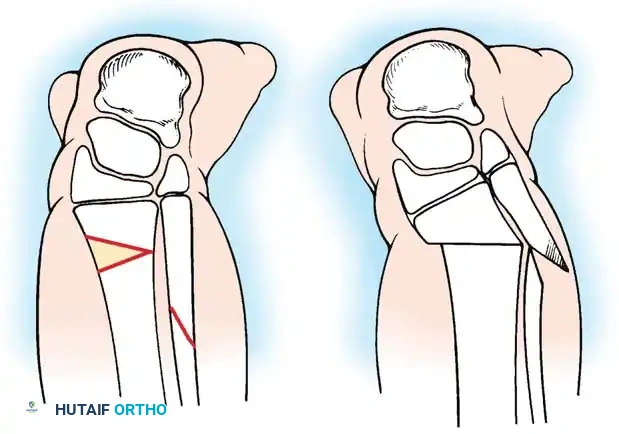
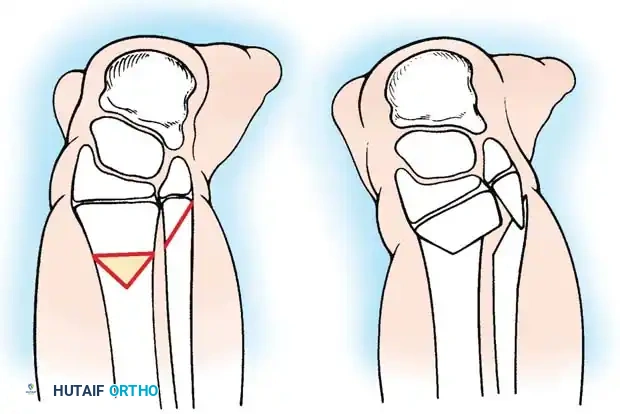
العلاج المفضل هو الدمج العظمي بين قصبة الساق والشظية (Proximal tibiofibular synostosis) مقترناً ببتر "سايم" (Syme amputation) في الكاحل أو إعادة بناء معقدة للجزء السفلي.
إنشاء التحام بين عظمة الشظية والجزء العلوي من قصبة الساق يخلق محوراً ميكانيكياً مستقيماً وموحداً لتحمل الوزن. إذا لم يتم نقل الشظية جراحياً ودمجها مع قصبة الساق، فإنها تنمو بشكل منحني ومتضخم، مما يسبب تشوهاً ثانوياً شديداً. دمج الشظية تحت قصبة الساق يشجع على تضخمها في محاذاة ميكانيكية مفيدة.
التقنيات الجراحية المتقدمة
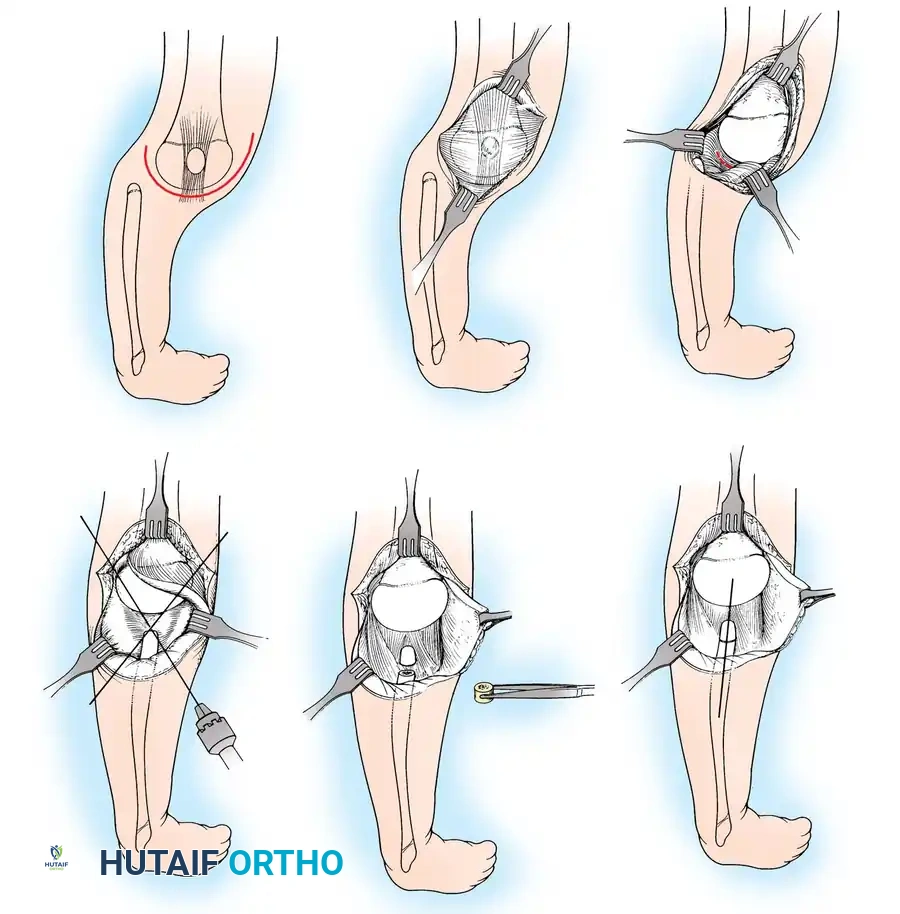
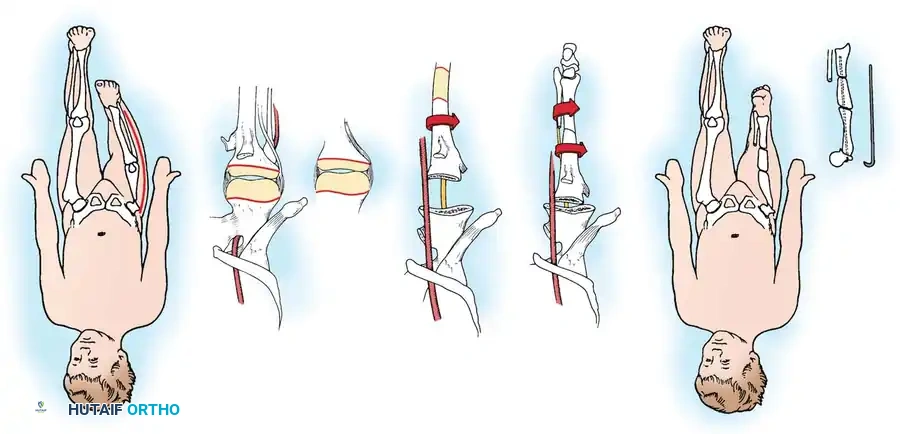
التحرير الجانبي والطي الداخلي ونقل وتر الرضفة
هذا الإجراء مخصص لخلع الرضفة (صابونة الركبة) الخلقي وسوء المحاذاة الشديد لآلية البسط الذي يُرى غالباً بالتزامن مع نقص نمو العظام الطويلة. الهدف هو توسيط اتجاه الشد وتثبيت الرضفة داخل أخدود عظمة الفخذ.
خطوات الجراحة الأساسية:
1. يتم وضع المريض على ظهره وإجراء شق جراحي دقيق لتجنب الندبات التي قد تسبب ضغطاً عند الركوع.
2. يتم تحرير العضلة المتسعة الجانبية (Vastus lateralis) من منشأها للتخلص من أي قوى شد تسحب صابونة الركبة للخارج.
3. يتم إرجاع صابونة الركبة يدوياً إلى مكانها الطبيعي في أخدود عظمة الفخذ.
4. يتم إعادة ربط العضلة المتسعة الأنسية (VMO) لضمان بقاء صابونة الركبة في مكانها الصحيح وتأمينها.
أثناء الجراحة، يقوم الجراح باختبار حركة الركبة بالكامل للتأكد من أن الشد ليس قوياً جداً (مما يعيق الثني) ولا ضعيفاً جداً (مما يسمح بخلع الصابونة مرة أخرى). في حالات عدم الاستقرار الشديدة، قد يتم الاستعانة بأوتار أخرى لتعمل كدعامة ديناميكية.
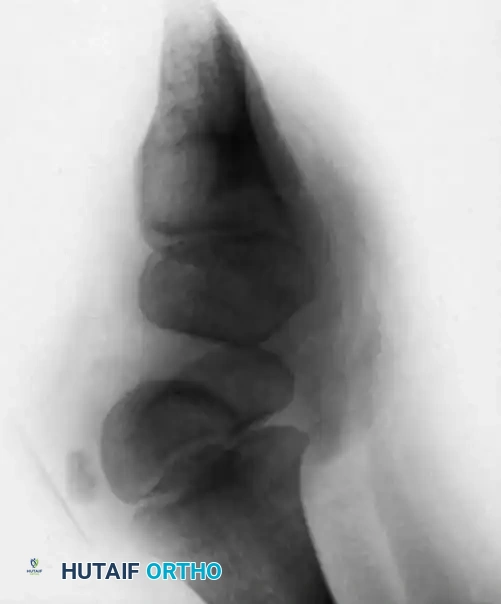
بعد الإغلاق الدقيق، يتم وضع الساق في جبس طويل مع ثني الركبة بزاوية 30 درجة لحماية الإصلاح الجراحي، ويُترك الجبس عادة لمدة 6 أسابيع قبل بدء التأهيل التدريجي.
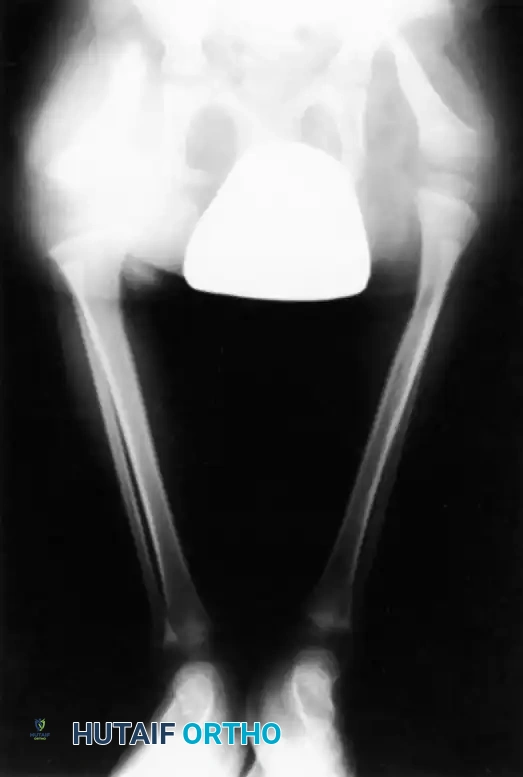
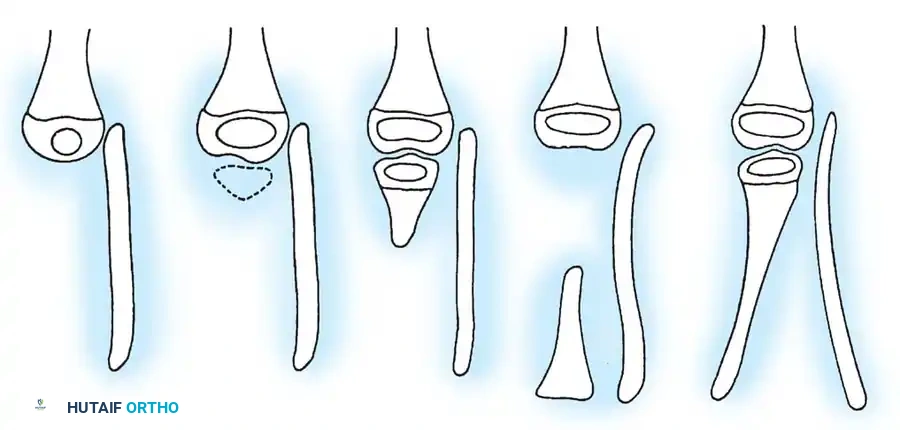
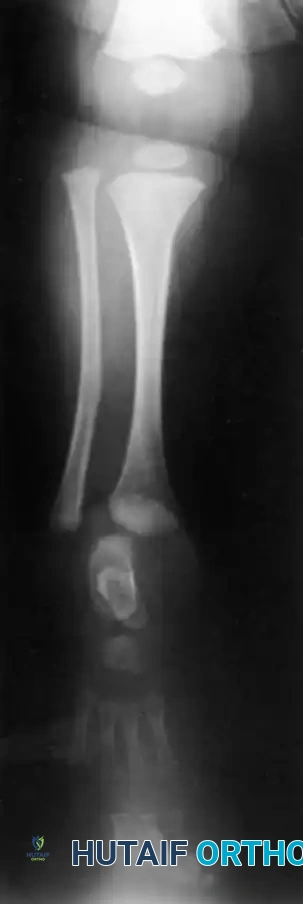
تقنية الدمج العظمي بين قصبة الساق والشظية
بالنسبة للنوعين 1B و 2، يعد توسيط المحور الميكانيكي أمراً بالغ الأهمية. يجب جلب عظمة الشظية تحت المحور الميكانيكي لعظمة الفخذ أو البادئة الغضروفية الموجودة.
يتم استخدام نهج جراحي جانبي لكشف العظام. يتم قطع الشظية بعناية فائقة لحماية العصب الشظوي المشترك، والذي غالباً ما يكون له مسار غير طبيعي في هؤلاء المرضى. يتم توسيط الشظية تحت قصبة الساق وتثبيتها باستخدام أسلاك معدنية ناعمة أو شريحة صغيرة، مع وضع طعوم عظمية لتعزيز الالتئام السريع.
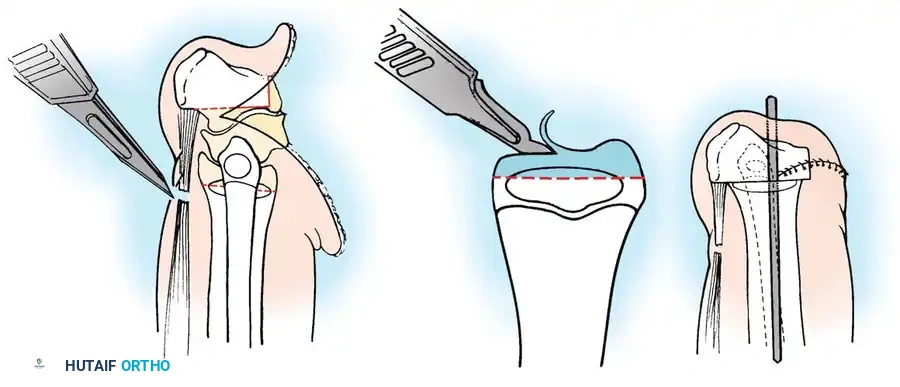
من خلال دمج الشظية مع قصبة الساق، يمنع الجراح الانحناء الجانبي التدريجي وتضخم الشظية الذي يحدث حتماً إذا تُركت في وضعها الأصلي غير المركزي. يوفر هذا الدمج عموداً عظمياً قوياً ومركزياً يمكن إطالته لاحقاً أو تزويده بطرف صناعي بعد بتر الجزء السفلي للقدم.
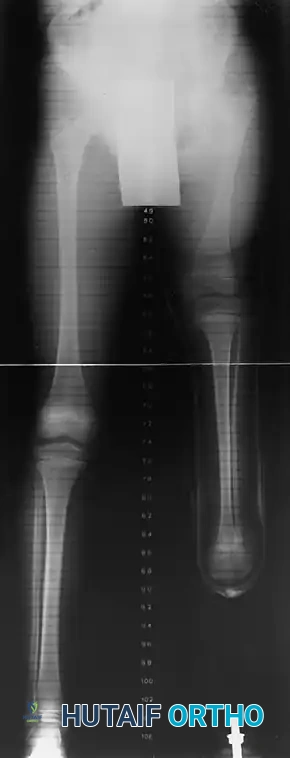
التعافي والتأهيل والأطراف الصناعية
مرحلة التأهيل بعد التدخل الجراحي لغياب قصبة الساق هي رحلة تستمر مدى الحياة.
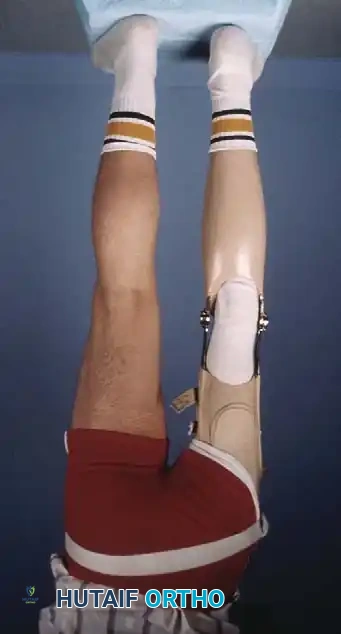
بالنسبة للمرضى الذين يخضعون لفصل مفصل الركبة (النوع 1A)، يجب أن يبدأ تركيب الطرف الصناعي بمجرد التئام الجرح الجراحي تماماً، وعادة ما يكون ذلك بعد 6 إلى 8 أسابيع من الجراحة. التجهيز المبكر أمر بالغ الأهمية لدمج الطرف الصناعي في صورة جسم الطفل النامية ولتسهيل اكتساب مهارات الحركة الطبيعية (مثل السحب للوقوف والمشي).

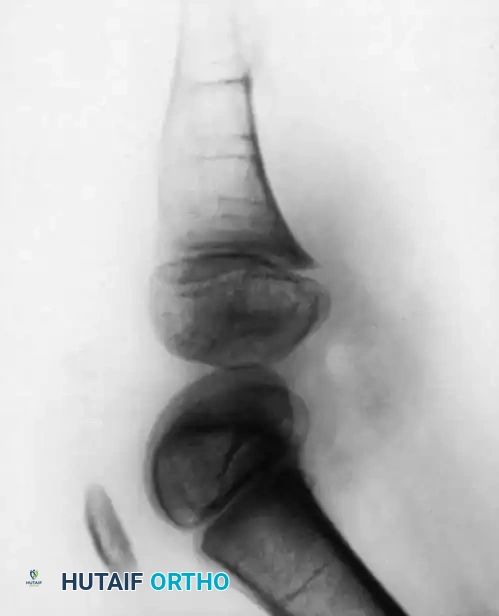
أما بالنسبة للمرضى الذين يخضعون لدمج العظام والبتر السفلي (النوع 1B/2)، تتم حماية الطرف في جبس حتى يتم التأكد شعاعياً من التئام العظام. بمجرد الشفاء، يتم تزويد المريض بطرف صناعي متخصص يستوعب الطرف المعاد بناؤه. نظراً لأن هذه الأطراف تفتقر غالباً إلى النمو الطولي الطبيعي، سيحتاج المريض إلى تعديلات متكررة على الطرف الصناعي، وقد يصبح في النهاية مرشحاً لإجراءات إطالة الأطراف (مثل جهاز إليزاروف أو إطار تايلور المكاني) مع اقترابه من مرحلة النضج الهيكلي.
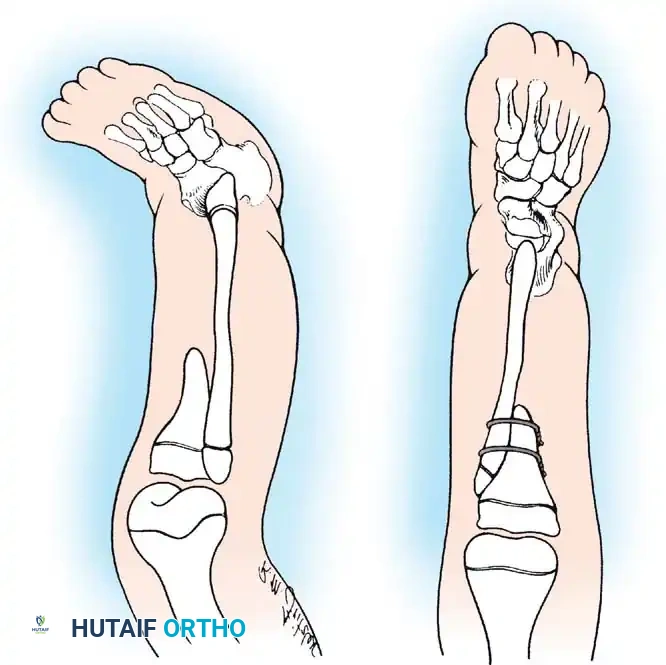
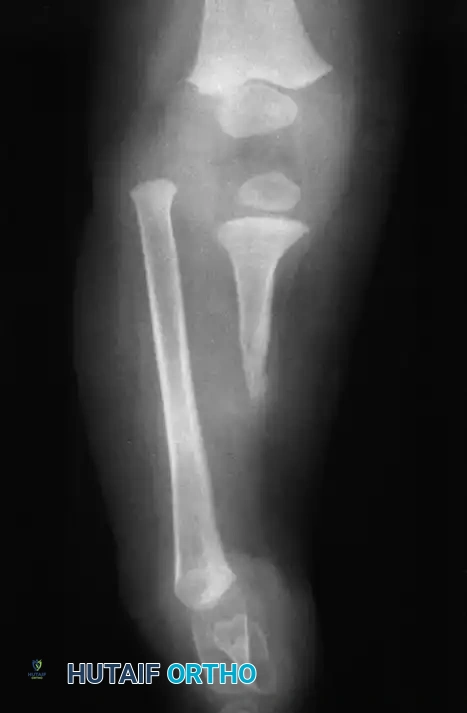
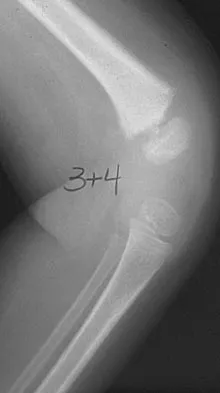
الصور الشعاعية والمخططات الطبية المساعدة
لضمان الفهم الكامل للحالة، نرفق مجموعة من المخططات والصور الشعاعية التي توضح تعقيدات الحالة وكيفية التعامل معها جراحياً:
الأسئلة الشائعة حول نقص نمو العظام الطويلة
هل يمكن اكتشاف غياب قصبة الساق أثناء الحمل؟
نعم، مع الت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك