الحدب الخلقي عند الأطفال الدليل الشامل للتشخيص والعلاج الجراحي
الخلاصة الطبية
الحدب الخلقي هو تشوه نادر في العمود الفقري يظهر منذ الولادة نتيجة خلل في نمو الفقرات. يسبب تقوسا حادا قد يضغط على الحبل الشوكي. لا تفيد الأحزمة الطبية في علاجه ويعتبر التدخل الجراحي المبكر الحل الوحيد لمنع تطور الانحناء وحماية الأعصاب.
الخلاصة الطبية السريعة: الحدب الخلقي هو تشوه نادر في العمود الفقري يظهر منذ الولادة نتيجة خلل في نمو الفقرات. يسبب تقوسا حادا قد يضغط على الحبل الشوكي. لا تفيد الأحزمة الطبية في علاجه ويعتبر التدخل الجراحي المبكر الحل الوحيد لمنع تطور الانحناء وحماية الأعصاب.
مقدمة عن الحدب الخلقي
يُعد الحدب الخلقي (Congenital Kyphosis) من الحالات الطبية النادرة والمعقدة التي تصيب العمود الفقري للأطفال، وهو عبارة عن تشوه يظهر منذ الولادة نتيجة خلل في التطور الجنيني للفقرات أثناء فترة الحمل. على عكس أنواع تقوس الظهر الأخرى مثل الجنف الغامض لدى المراهقين أو حدب شويرمان، يتميز الحدب الخلقي بطبيعته الصلبة وتطوره المستمر والقاسي الذي لا يتوقف من تلقاء نفسه.
نتفهم تماماً حجم القلق الذي يصيب الآباء والأمهات عند تشخيص طفلهم بهذه الحالة، ولكن من المهم معرفة أن الطب الحديث يقدم حلولاً فعالة. تكمن الخطورة الرئيسية في هذا التشوه في أنه يؤدي إلى اختلال شديد في التوازن الأمامي الخلفي للجسم (المستوى السهمي)، والأهم من ذلك، أنه يشكل تهديداً مباشراً على سلامة الحبل الشوكي والأعصاب.
يحدث هذا التشوه بسبب فشل الأجزاء الأمامية من العمود الفقري في التكوين أو الانفصال بشكل طبيعي، بينما تستمر الأجزاء الخلفية في النمو. هذا التفاوت في النمو يخلق تأثيراً ميكانيكياً يشبه "الربط" أو "الشد"، مما يؤدي إلى تكوين زاوية حادة وقاسية في الظهر. هذه الزاوية الحادة تجعل الحبل الشوكي مشدوداً فوق نقطة ارتكاز عظمية بارزة، مما يعرض الطفل لخطر الإصابة بمضاعفات عصبية خطيرة. من الضروري التأكيد على أن العلاجات التحفظية مثل الأحزمة الطبية أو الدعامات غير فعالة تماماً في هذه الحالة، ويبقى حجر الزاوية في العلاج هو الاكتشاف المبكر والتدخل الجراحي لدمج الفقرات وتصحيح المسار.

تصنيف أنواع الحدب الخلقي
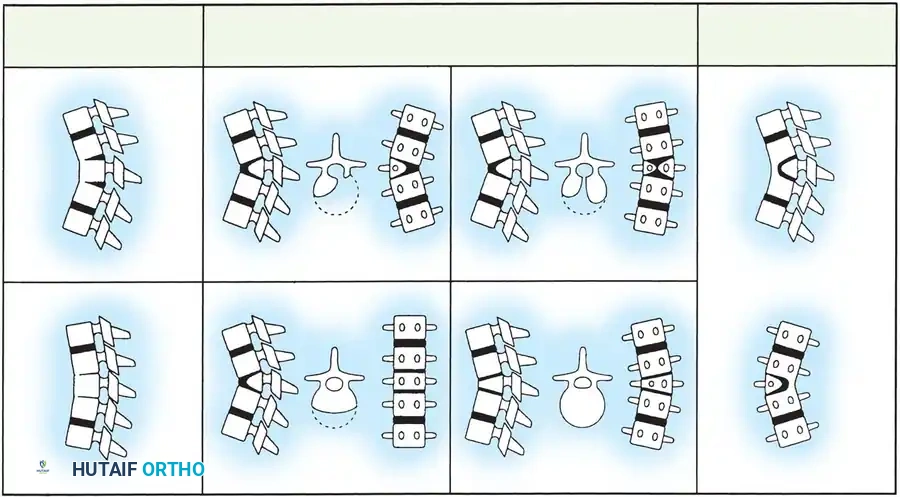
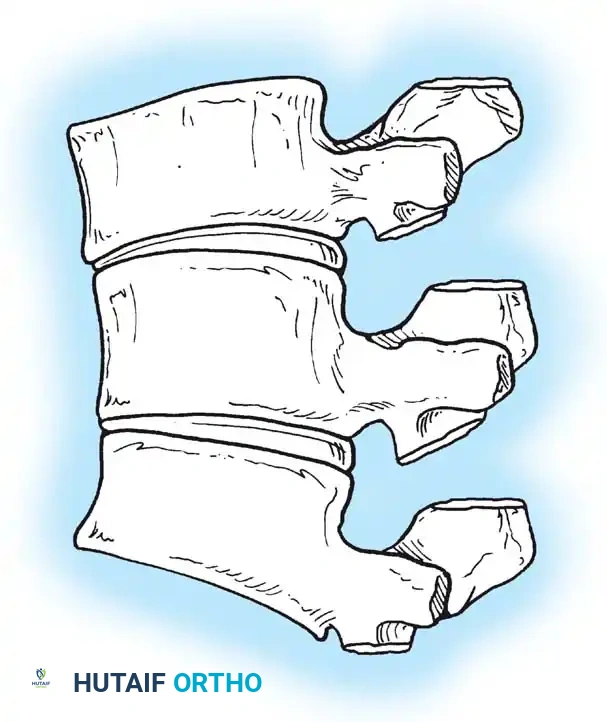
يعتمد الأطباء والجراحون بشكل كبير على التصنيف المورفولوجي (الشكلي) لفهم طبيعة التشوه وتحديد الخطة الجراحية الأنسب. يعود الفضل في هذا التصنيف إلى العالم "وينتر" وزملائه، والذي تم تطويره لاحقاً بواسطة "مكماستر" و"سينغ". ينقسم الحدب الخلقي إلى ثلاثة أنواع رئيسية بناءً على نوع الخلل الجنيني.
النوع الأول فشل التكوين
يُعتبر هذا النوع الأكثر شيوعاً بين حالات الحدب الخلقي، وهو للأسف يحمل الخطر الأعلى للإصابة بالعجز العصبي. يحدث هذا الخلل غالباً في منطقة العمود الفقري الصدري أو عند التقاء الفقرات الصدرية بالقطنية، ونادراً جداً ما يحدث في الفقرات عنق الرحم.
تم تقسيم هذا النوع بناءً على شكل الخلل في تكوين الفقرة إلى عدة أشكال دقيقة تشمل:
* الفقرات الربعية الخلفية الجانبية.
* الفقرات النصفية الخلفية.
* الفقرات الفراشية (ذات الشق السهمي).
* الفقرات الإسفينية الأمامية أو الأمامية الجانبية.
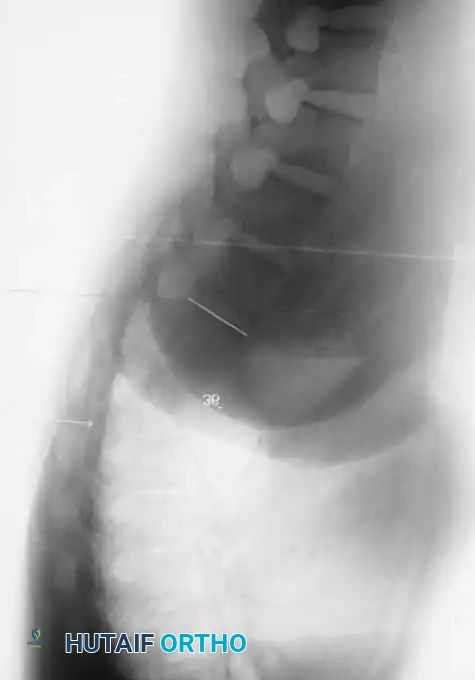
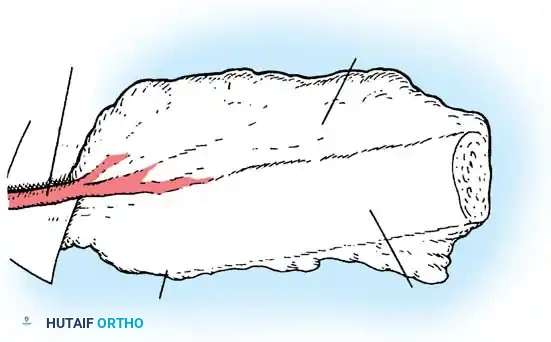
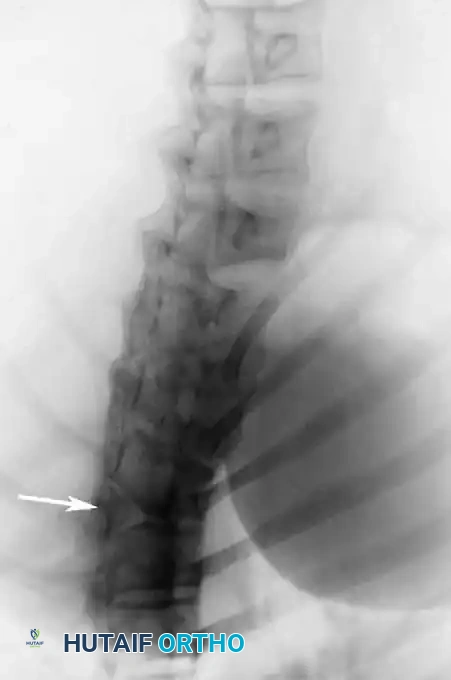
يؤدي الفشل في تكوين الجزء الأمامي من جسم الفقرة إلى حدوث زاوية حادة جداً في الظهر. هذه القمة الحادة للتشوه تعتبر خطيرة للغاية من الناحية العصبية. تشير الإحصائيات إلى أن حوالي 25% من المرضى الذين يعانون من تشوهات النوع الأول يطورون مشاكل عصبية. التشوهات التي تقع في الجزء العلوي من العمود الفقري الصدري تكون أكثر عرضة للتسبب في ضغط مباشر على الحبل الشوكي. ومن الملاحظات السريرية الهامة أنه إذا كانت قمة الحدب عند الفقرة الصدرية الثانية عشرة (T12) أو أسفل منها، فإن التشوهات العصبية تكاد تكون معدومة، وذلك لوجود مجموعة من الأعصاب تسمى "ذيل الفرس" في تلك المنطقة بدلاً من الحبل الشوكي الصلب، مما يقلل من خطر الانضغاط.
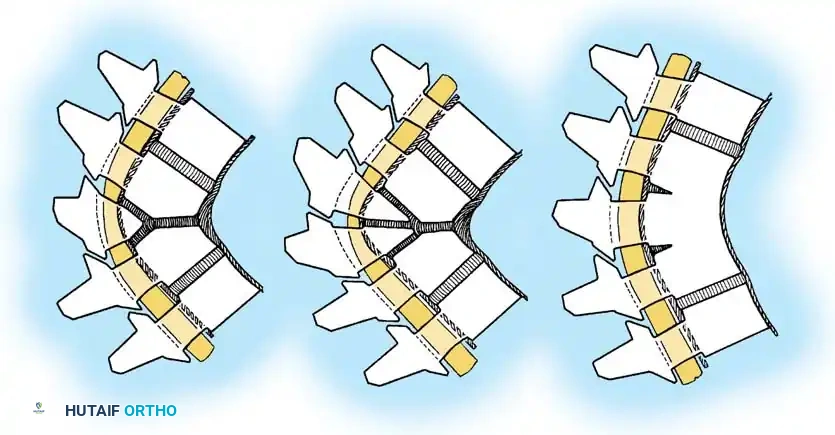
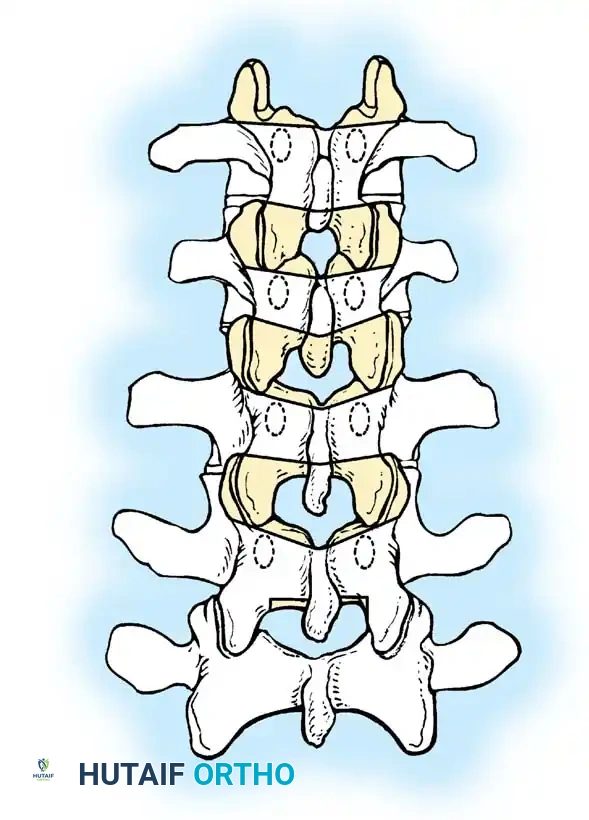
النوع الثاني فشل الانفصال
هذا النوع أقل شيوعاً من النوع الأول، ويحدث نتيجة غياب صفائح النمو والأقراص الغضروفية (الديسك) بين فقرة أو أكثر من الناحية الأمامية. هذا الغياب يؤدي إلى التحام الفقرات معاً لتشكل ما يُعرف باسم "الشريط الأمامي غير المنفصل".
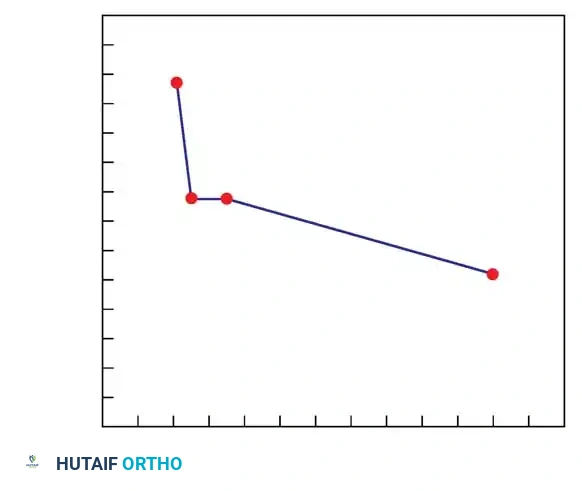
تتناسب شدة الحدب في هذا النوع طردياً مع التفاوت في النمو بين هذا الشريط الأمامي المندمج (الذي لا ينمو) والأجزاء الخلفية من الفقرات (التي تستمر في النمو الطبيعي). أثبتت الدراسات أن هذا الانحناء يزداد بمعدل 5 درجات تقريباً كل عام. وعلى الرغم من أن هذا النوع ينتج عنه تشوه أكثر سلاسة وأقل حدة من النوع الأول، ونادراً ما يرتبط بالشلل، إلا أنه يسبب تشوهاً شكلياً كبيراً وآلاماً مزمنة ومستعصية في أسفل الظهر، مما يجعل التدخل الجراحي المبكر أمراً ضرورياً.
النوع الثالث التشوهات المختلطة
يمثل هذا النوع مزيجاً معقداً بين فشل التكوين وفشل الانفصال في نفس الوقت. وفقاً للدراسات الطبية، فإن تشوهات النوع الثالث تظهر التطور الأسرع والأكثر قسوة بين جميع الأنواع، يليها مباشرة النوع الأول. علاوة على ذلك، إذا كان الحدب ناتجاً عن وجود تشوهين متجاورين من النوع الأول، فإن سرعة تدهور الانحناء تكون أكبر بكثير مما لو كان هناك تشوه واحد فقط.
نقطة سريرية هامة: يتطور الحدب الخلقي من النوعين الأول والثالث بشكل لا هوادة فيه خلال فترة نمو الطفل، مع تسارع ملحوظ ومخيف خلال طفرة النمو في مرحلة المراهقة. لذلك، القاعدة الذهبية في جراحة العظام هي: لا تنتظر اكتمال نمو الهيكل العظمي للتدخل؛ فالدمج الجراحي المبكر في موضع التشوه يوفر حماية ميكانيكية وعصبية حاسمة للطفل.
الأعراض والعلامات السريرية
غالباً ما يتم تشخيص الحدب الخلقي في مراحل مبكرة جداً، إما من قبل طبيب الأطفال عند فحص حديثي الولادة، أو حتى قبل الولادة عبر الموجات فوق الصوتية (السونار) أثناء الحمل. ومع ذلك، قد تظل التشوهات الطفيفة غير مكتشفة أو غير واضحة حتى تبدأ طفرة النمو في مرحلة المراهقة، والتي تؤدي إلى تسارع انحناء الظهر بشكل ملحوظ.
يُعد الفحص العصبي الدقيق أمراً إلزامياً وحيوياً لأي طفل يُشتبه في إصابته بهذه الحالة. يبحث الطبيب عن أي علامات خفية لاعتلال النخاع الشوكي، مثل فرط المنعكسات (استجابة مبالغ فيها لردود الفعل العصبية)، أو ضعف حركي غير متماثل في الأطراف السفلية.
بالإضافة إلى ذلك، ترتبط التشوهات الخلقية في العمود الفقري ارتباطاً وثيقاً بمتلازمة تُعرف باسم (VACTERL)، وهي اختصار لمجموعة من العيوب الخلقية التي قد تترافق معاً، وتشمل تشوهات في: الفقرات، فتحة الشرج، القلب، القصبة الهوائية والمريء، الكلى، والأطراف. لذلك، يتطلب التقييم الطبي الشامل إجراء الفحوصات التالية:
* الموجات فوق الصوتية للكلى: فحص إلزامي لاستبعاد غياب إحدى الكليتين أو وجود ما يُعرف بـ "الكلية حدوة الحصان".
* تخطيط صدى القلب الإيكو: ضروري للتأكد من عدم وجود عيوب هيكلية في القلب.
* تصوير بالأشعة السينية للفقرات العنق الرحمية: لاستبعاد متلازمة كليبل-فيل (اندماج فقرات الرقبة).
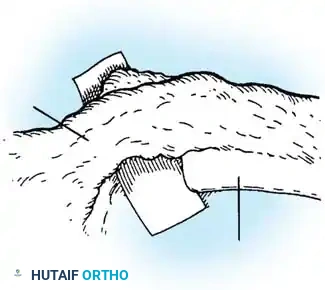
طرق التشخيص والتقييم الطبي
يعتبر التصوير الطبي عالي الجودة حجر الأساس في التخطيط الدقيق قبل إجراء أي تدخل جراحي. لا يمكن اتخاذ قرار جراحي دون فهم كامل للأبعاد الهندسية والتشريحية للتشوه.
الفحوصات الإشعاعية الأساسية والمتقدمة
1. التصوير بالأشعة السينية العادية
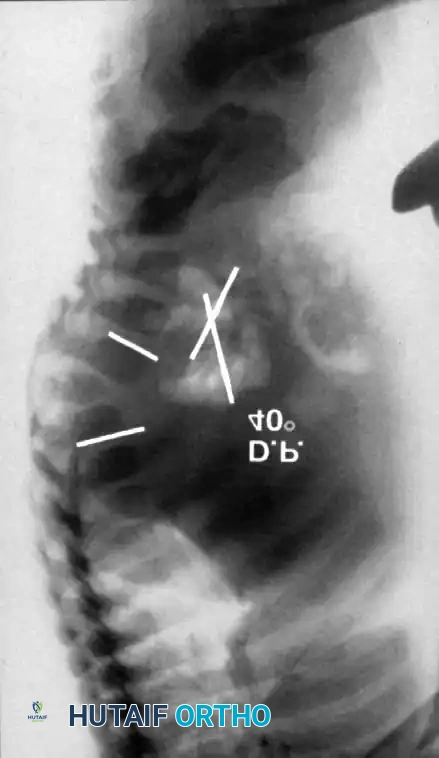
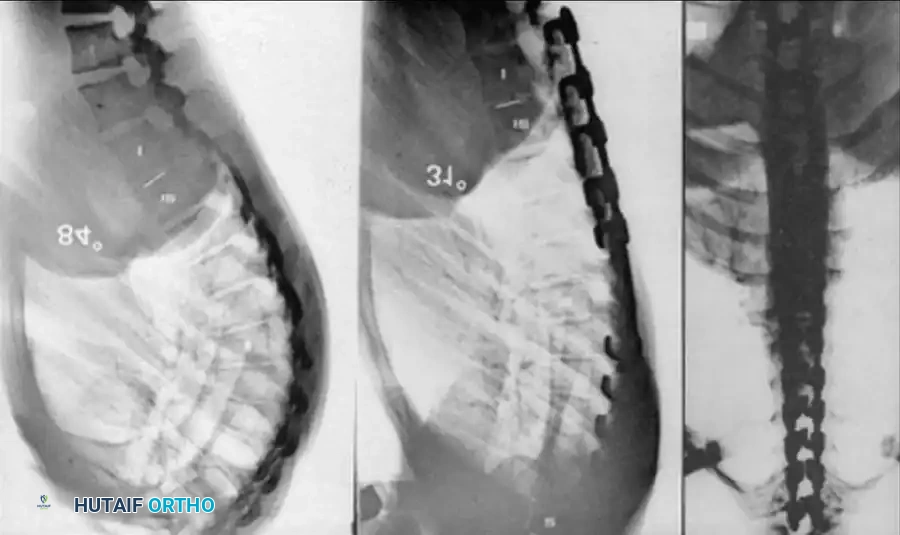
تعتبر الصور الشعاعية الأمامية الخلفية (AP) والجانبية الدقيقة خطوة أولى أساسية. تساعد الصور الجانبية أثناء الانحناء للأمام والخلف (Flexion/Extension) في تحديد مدى صلابة الحدب واكتشاف أي حركة مفرطة تعويضية أو عدم استقرار في الفقرات المجاورة للتشوه.
2. التصوير المقطعي المحوسب مع إعادة البناء ثلاثي الأبعاد
يُعد التصوير المقطعي (CT Scan) أداة لا تقدر بثمن لتوضيح البنية العظمية المعقدة. فهو يحدد بدقة مدى فشل التكوين أو الانفصال، ويساعد الجراح في التنبؤ بمسار التشوه (سواء كان حدباً فقط أو حدباً مصحوباً بانحناء جانبي). ومع ذلك، يجب ملاحظة أن الأشعة المقطعية لا يمكنها تقييم إمكانات نمو الأجزاء الغضروفية غير المتعظمة.
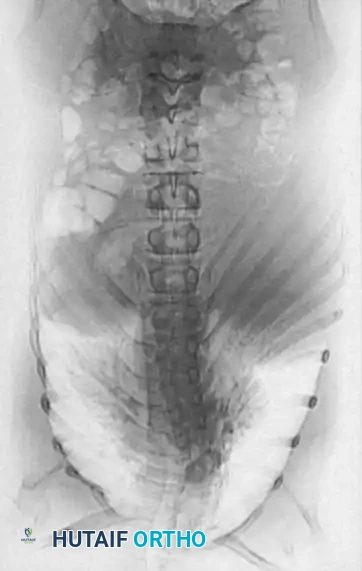
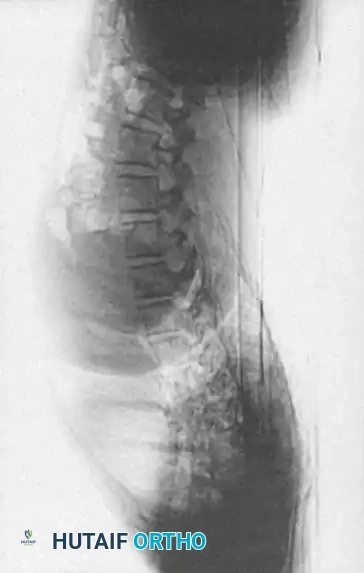
3. التصوير بالرنين المغناطيسي
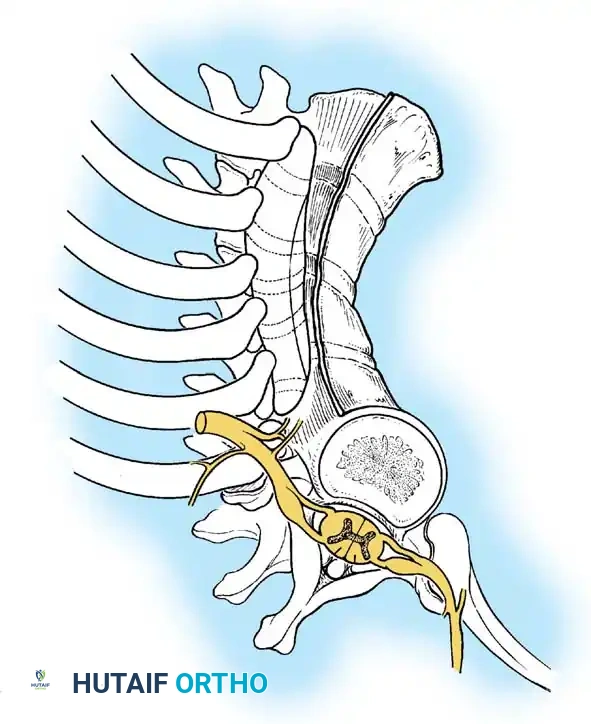
يُعد الرنين المغناطيسي (MRI) المعيار الذهبي لتقييم العناصر العصبية. فهو يحدد الموقع الدقيق للحبل الشوكي بالنسبة لقمة التشوه العظمي، ويسلط الضوء على مناطق انضغاط الحبل الشوكي أو تلين النخاع. كما يكتشف أي تشوهات أخرى داخل القناة الشوكية (مثل انقسام الحبل الشوكي، متلازمة الحبل المربوط، أو تكهف النخاع). في الأطفال الصغار، يوضح الرنين المغناطيسي بوضوح الأجزاء الغضروفية التي لم تتحول إلى عظام بعد.
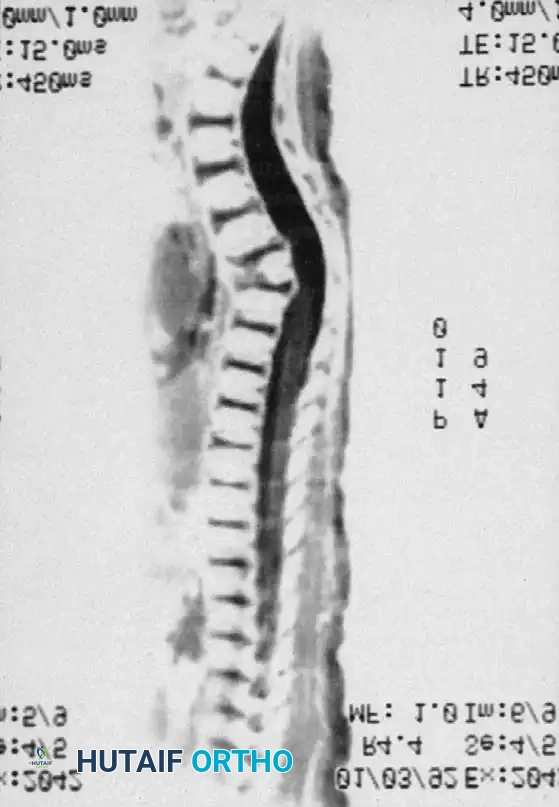
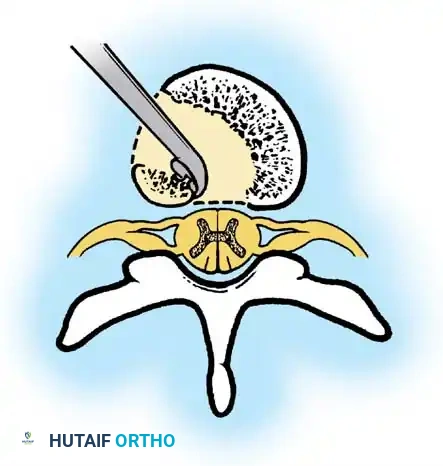
الخيارات العلاجية ودواعي التدخل الجراحي
يجب أن نكون واضحين تماماً في هذه النقطة: الإدارة التحفظية باستخدام الأحزمة الطبية أو الدعامات غير فعالة تماماً في علاج الحدب الخلقي. لا ينبغي استخدامها أبداً، لأنها لا تمنع تطور الانحناء، بل وتتسبب في تأخير العلاج الجراحي الحاسم مما يسمح للتشوه بالتفاقم.
تُملي الاستراتيجية الجراحية بناءً على عدة عوامل محورية:
1. نوع التشوه (النوع الأول، الثاني، أو الثالث).
2. حجم الانحناء ودرجة حدة الزاوية.
3. عمر المريض ومدى قدرته المتبقية على النمو.
4. وجود أو غياب أي عجز عصبي.
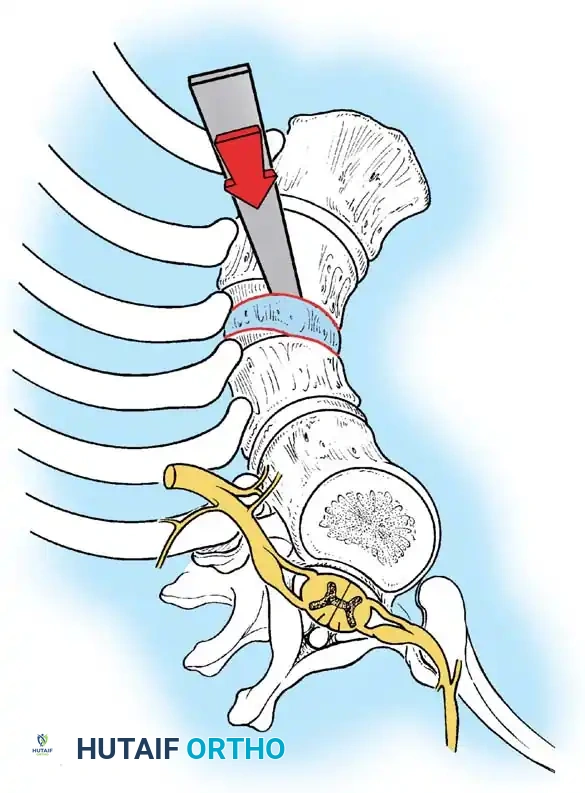
تحذير جراحي بالغ الأهمية: يُمنع منعاً باتاً استخدام الشد الطولي (مثل الشد بهالة الرأس) في حالات الحدب الخلقي الصلب من النوع الأول. إن تطبيق قوة شد عبر نقطة ارتكاز عظمية أمامية صلبة يؤدي إلى شد الحبل الشوكي مباشرة فوق قمة التشوه، مما يحمل خطراً مرتفعاً وغير مقبول للإصابة بالشلل النصفي نتيجة التدخل الطبي.
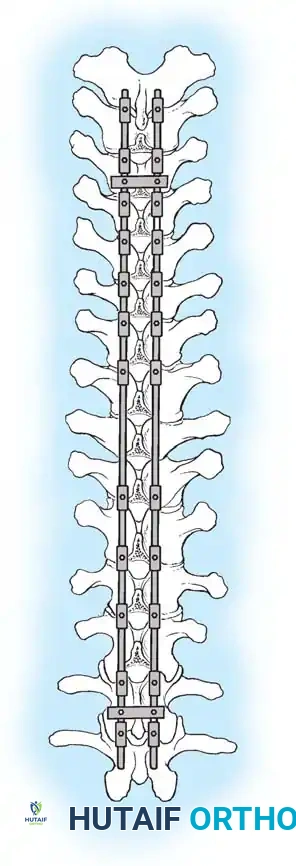
التقنيات الجراحية لعلاج الحدب الخلقي
يتطلب العلاج الجراحي للحدب الخلقي مهارة عالية وتخطيطاً دقيقاً. تختلف التقنية المستخدمة بناءً على عمر الطفل وشدة الانحناء. فيما يلي شرح مفصل للتقنيات الجراحية المعتمدة:
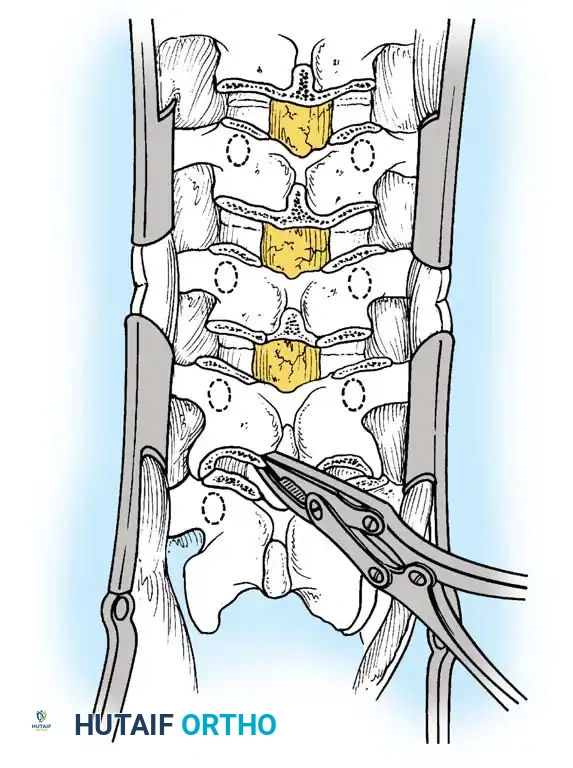
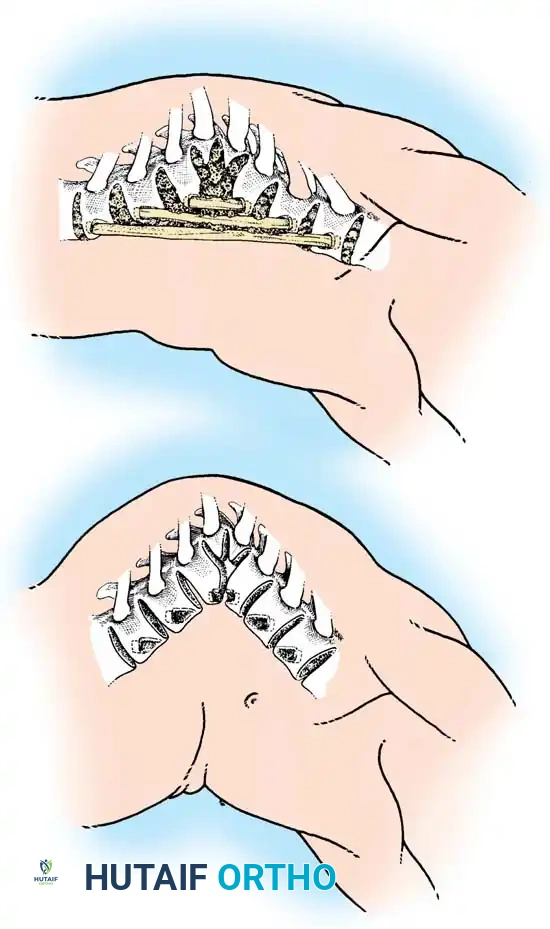
الدمج الخلفي للأطفال دون سن الخامسة
بالنسبة للأطفال الصغار (أقل من 5 سنوات) الذين يعانون من تشوه من النوع الأول بزاوية تقل عن 50 درجة، فإن الإجراء الجراحي المفضل هو إجراء دمج خلفي فقط في نفس الموقع (Moe-type).
الميكانيكا الحيوية للعملية: يهدف الدمج الخلفي الصلب إلى إيقاف نمو الجزء الخلفي من العمود الفقري. إذا كانت صفائح النمو الغضروفية الأمامية لا تزال تحتفظ بقدرتها على النمو، فإن استمرار النمو الأمامي مقابل عمود خلفي ثابت ومدمج يمكن أن يؤدي إلى تصحيح تدريجي وتلقائي للحدب بمرور الوقت.
خطوات الجراحة:
1. الوضعية: يوضع الطفل على بطنه على طاولة جراحية مخصصة للأطفال، مع التأكد من تحرير البطن لتقليل الضغط الوريدي وتقليل النزيف.
2. الكشف الجراحي: يتم تقشير السمحاق (الغشاء المغلف للعظم) بشكل يقتصر بدقة على الفقرات المراد دمجها. يجب أن يشمل الدمج الفقرات المشوهة بالإضافة إلى فقرة طبيعية ومحايدة واحدة أعلى وأسفل التشوه.
3. تقشير العظم والتطعيم: يتم إجراء تقشير دقيق للصفائح والمفاصل الوجيهية. يُعد استخدام الطعم العظمي الذاتي المأخوذ من الحوض (العرف الحرقفي) هو المعيار الذهبي، على الرغم من إمكانية استخدام طعوم عظمية خارجية كدعم إذا كانت كمية العظم الذاتي غير كافية.
4. بروتوكول ما بعد الجراحة: في الماضي، كان يُنصح بالبقاء في السرير لمدة 4 أشهر، ولكن البروتوكولات الحديثة تعتمد على استخدام قالب داعم للجذع (TLSO) مخصص فوراً بعد الجراحة لمدة تتراوح بين 6 إلى 12 شهراً.
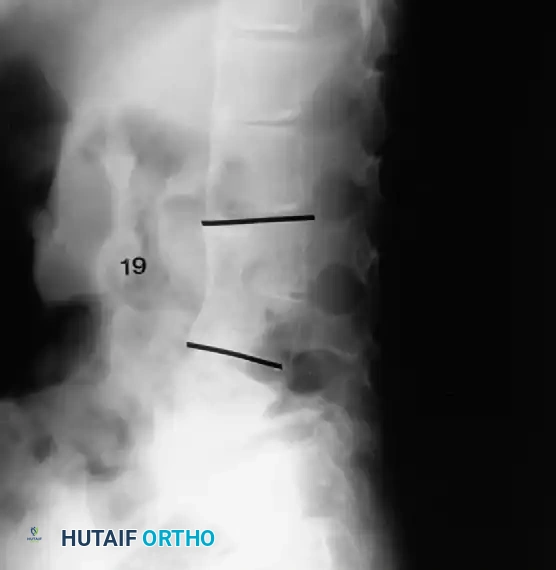
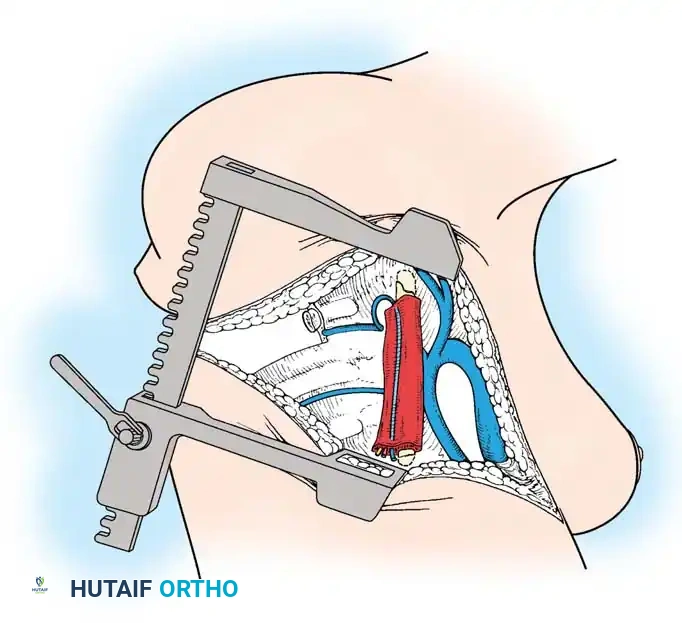
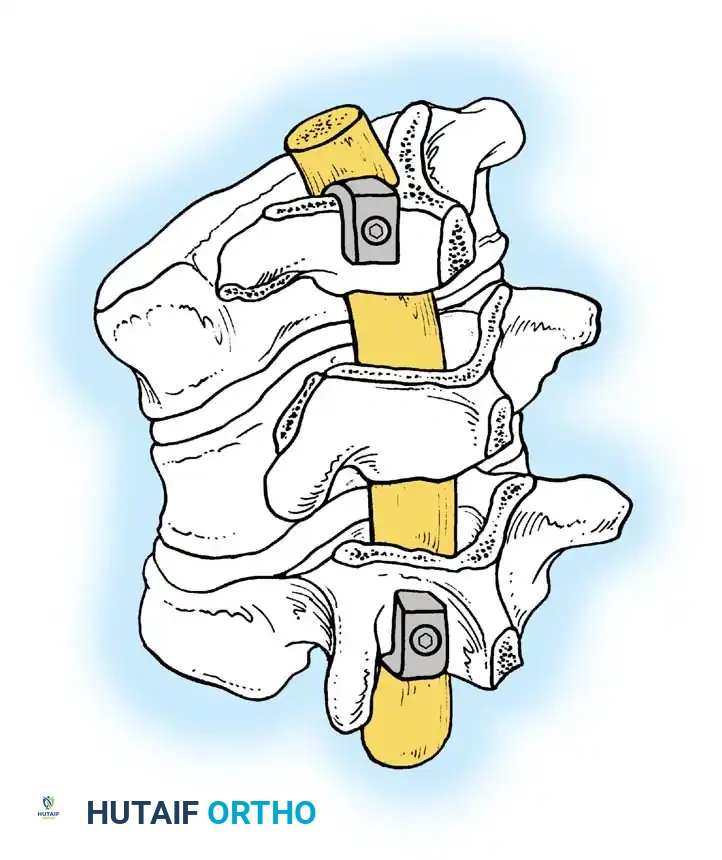
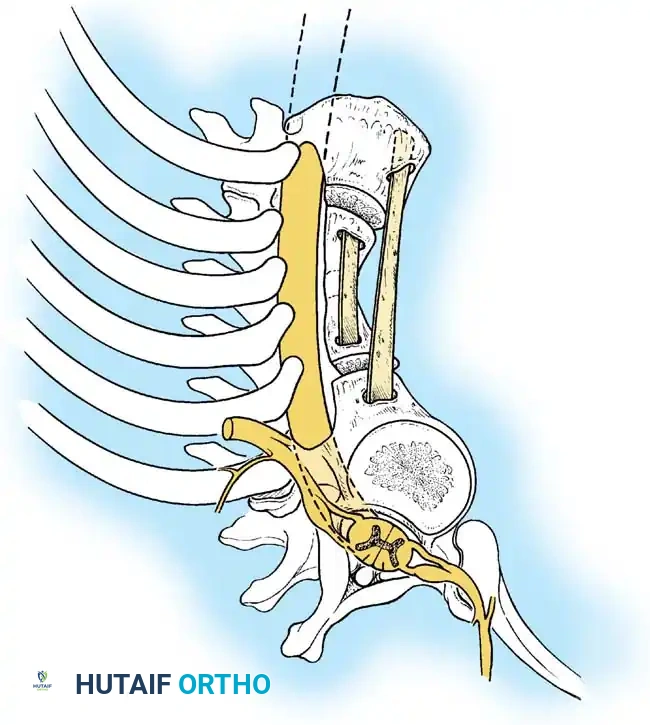
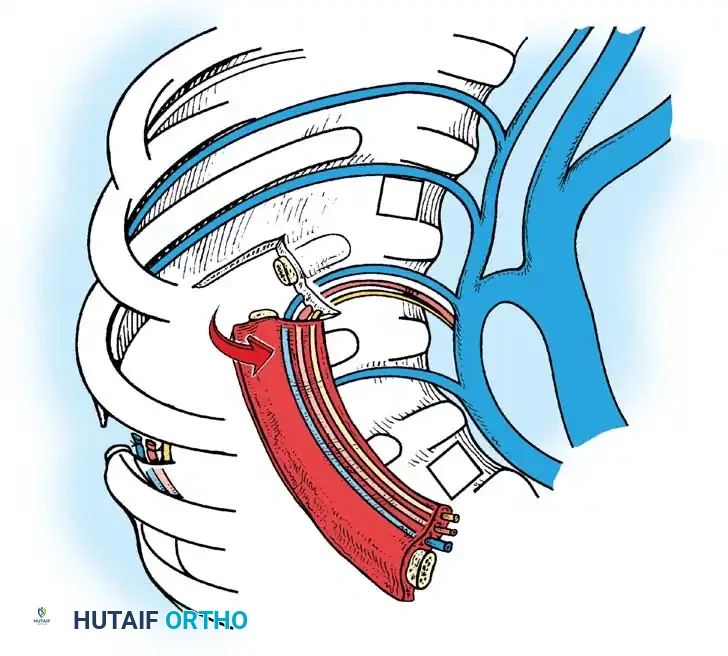
الدمج الأمامي والخلفي المشترك
في الأطفال الذين تزيد أعمارهم عن 5 سنوات، أو في أي مريض يعاني من انحناء يتجاوز 55 درجة، لا يكون الدمج الخلفي وحده كافياً. القوى الميكانيكية الحيوية الناتجة عن انحناء شديد ستتغلب على الطعم الخلفي، مما يؤدي إلى فشل الالتحام (الفصال الكاذب) واستمرار تطور التشوه. في هذه الحالات، يُعد إجراء تحرير ودمج أمامي متبوعاً بدمج خلفي مدعوم بالأدوات المعدنية أمراً ضرورياً.
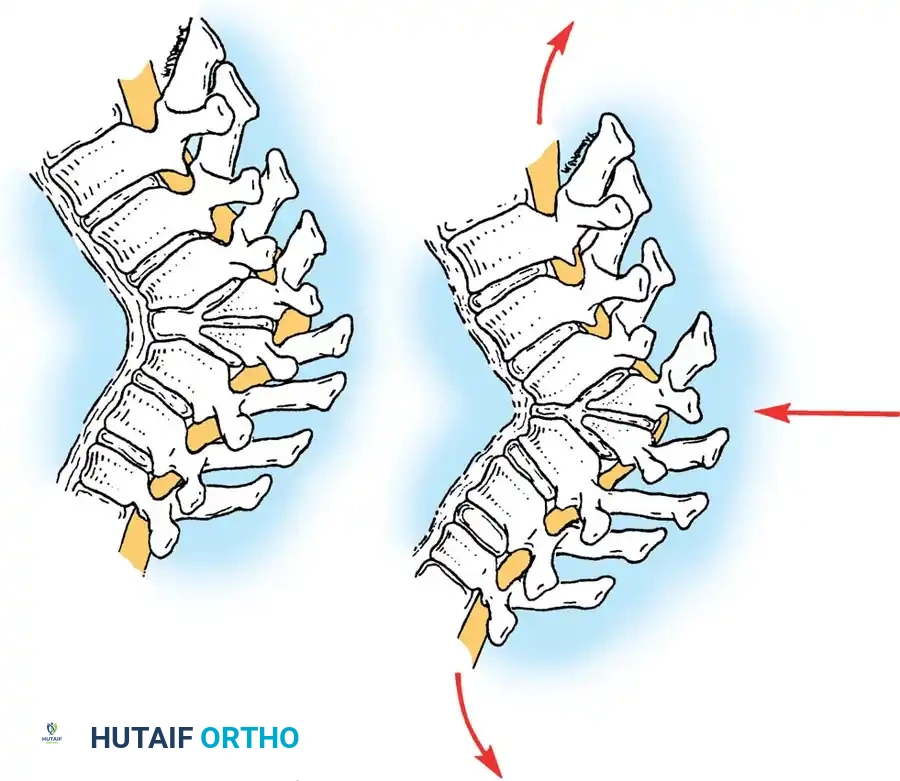
المرحلة الأولى المقاربة والتحرير الأمامي
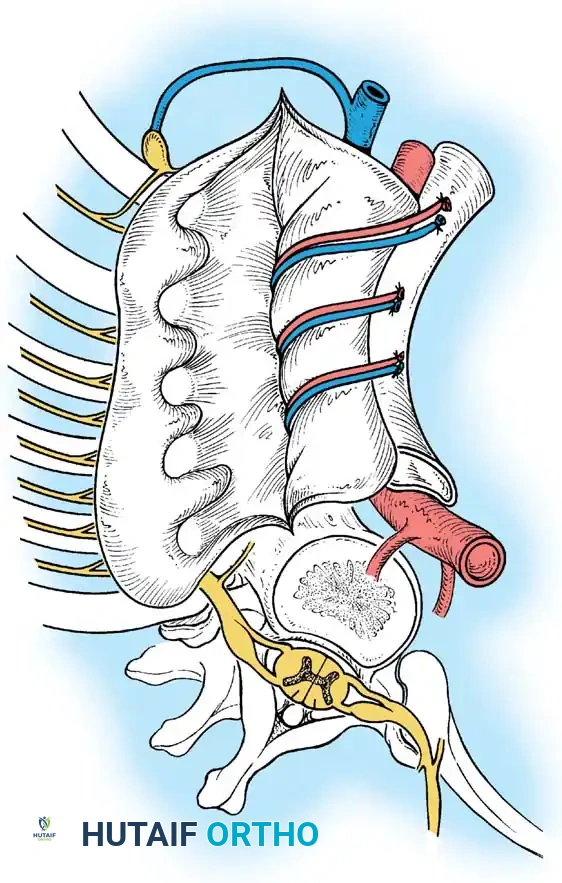
- المقاربة: يتم استخدام شق جراحي عبر الصدر أو عبر الصدر والبطن، اعتماداً على موقع قمة الانحناء.
- التحرير: يتم استئصال الرباط الطولي الأمامي القصير، والأنسجة المتليفة، والبقايا الغضروفية للفقرات المشوهة بشكل جذري لتحرير العمود
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك
