أمراض عظام الأطفال الشائعة: خلع الورك النمائي، انزلاق المشاش الفخذي، والجنف - دليل شامل للآباء في اليمن
الخلاصة الطبية
خلع الورك النمائي: مفصل ورك غير مكتمل عند الرضع، يظهر بتناظر طيات الجلد. انزلاق المشاش الفخذي العلوي: انزلاق رأس الفخذ لدى المراهقين، مسببًا ألمًا وعرجًا. الجنف: انحناء جانبي للعمود الفقري، يُكتشف بعدم استواء الكتفين. التشخيص المبكر لهذه الحالات الحركية وعلاجها المتخصص حاسم لنمو الطفل.
الخلاصة الطبية: تُعد أمراض عظام الأطفال الشائعة مثل خلع الورك النمائي (DDH)، انزلاق المشاش الفخذي العلوي (SCFE)، والجنف (Scoliosis) تحديات صحية تستدعي اهتمامًا بالغًا وتشخيصًا مبكرًا وعلاجًا متخصصًا. خلع الورك النمائي هو اضطراب في تطور مفصل الورك لدى الرضع، ويُعرف بعدم استقرار المفصل أو خروجه من مكانه. انزلاق المشاش الفخذي العلوي حالة تصيب المراهقين وتتمثل في انفصال رأس عظم الفخذ عن جسمه عند صفيحة النمو، مسببًا ألمًا وعرجًا. أما الجنف فهو انحناء جانبي للعمود الفقري، وقد يتراوح من بسيط إلى شديد. التشخيص الدقيق والعلاج الفعال لهذه الحالات، خاصة تحت إشراف خبير متمكن مثل الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، وصاحب الخبرة التي تتجاوز العقدين، أمر حاسم لضمان نمو سليم وحياة طبيعية للطفل. إن خبرته الواسعة واستخدامه لأحدث التقنيات مثل المناظير 4K والجراحة المجهرية يجعله الخيار الأمثل في اليمن.
مقدمة شاملة حول أمراض عظام الأطفال الشائعة وأهمية الرعاية المتخصصة
تُعد صحة الجهاز العظمي والحركي لدى الأطفال الركيزة الأساسية لنموهم السليم وتطورهم الطبيعي، فهي تؤثر بشكل مباشر على قدرتهم على الحركة، اللعب، التعلم، والمشاركة الفعالة في الأنشطة اليومية. إن أي خلل أو اضطراب في هذا الجهاز قد يؤدي إلى تحديات كبيرة تؤثر على جودة حياة الطفل ومستقبله، وقد تترك آثارًا دائمة إذا لم يتم التعامل معها بفعالية وفي الوقت المناسب. من بين المشاكل العظمية الشائعة التي قد تواجه الأطفال، يبرز خلع الورك النمائي (Developmental Dysplasia of the Hip - DDH)، وانزلاق المشاش الفخذي العلوي (Slipped Capital Femoral Epiphysis - SCFE)، والجنف (Scoliosis) كحالات تستدعي اهتمامًا خاصًا وتشخيصًا وعلاجًا دقيقًا.
هذه الحالات، على الرغم من اختلافها في طبيعتها وأسبابها والفئات العمرية التي تصيبها، تشترك في أهمية الكشف المبكر والتدخل العلاجي الفعال لتجنب المضاعفات طويلة الأمد وضمان أفضل النتائج الممكنة للطفل. فالتأخر في التشخيص أو العلاج قد يؤدي إلى تشوهات دائمة، آلام مزمنة، صعوبات في المشي والحركة، وحتى الحاجة إلى عمليات جراحية أكثر تعقيدًا في المستقبل. لذلك، يتطلب التعامل مع هذه الأمراض خبرة عميقة، دقة في التشخيص، ومهارة عالية في اختيار وتطبيق خطة العلاج الأنسب لكل طفل.
في هذا السياق، يبرز دور الأطباء المتخصصين في جراحة عظام الأطفال كقادة في هذا المجال. ويُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، علمًا بارزًا في هذا التخصص. بخبرة تتجاوز العقدين في علاج أمراض العظام والمفاصل، وبتفانيه في استخدام أحدث التقنيات الطبية مثل المناظير 4K والجراحة المجهرية، يقدم الدكتور هطيف رعاية طبية لا مثيل لها لأطفال اليمن. إن التزامه بالنزاهة الطبية والبحث العلمي المستمر يضمن للمرضى الحصول على أعلى مستويات الجودة في التشخيص والعلاج.
يهدف هذا الدليل الشامل إلى تزويد الآباء في اليمن بمعلومات تفصيلية حول هذه الأمراض الشائعة، بدءًا من أسبابها وأعراضها، مرورًا بأساليب التشخيص والعلاج المتاحة، وصولًا إلى أهمية الرعاية التأهيلية والمتابعة طويلة الأمد. كما سنسلط الضوء على الدور المحوري الذي يلعبه الأستاذ الدكتور محمد هطيف في تقديم حلول علاجية مبتكرة وفعالة، مؤكدين على أهمية اختيار الخبير المناسب لضمان صحة مستقبل أطفالنا.
أهمية التشخيص المبكر والتدخل العلاجي في أمراض عظام الأطفال
تُشكل السنوات الأولى من حياة الطفل فترة حاسمة للنمو والتطور. وأي اضطراب في الجهاز العظمي خلال هذه الفترة يمكن أن يكون له تداعيات خطيرة وطويلة الأمد. التشخيص المبكر لأمراض مثل خلع الورك النمائي، انزلاق المشاش الفخذي العلوي، والجنف، يمثل حجر الزاوية في تحقيق أفضل النتائج العلاجية وتجنب المضاعفات. فكلما تم اكتشاف الحالة في وقت أبكر، كانت خيارات العلاج أقل توغلًا وأكثر فعالية، وكانت فرصة الطفل في الشفاء التام والعودة إلى حياة طبيعية أكبر.
على سبيل المثال، يمكن علاج خلع الورك النمائي المكتشف في الأسابيع الأولى من العمر غالبًا بوسائل غير جراحية بسيطة مثل حمالة بافليك. بينما قد تتطلب الحالات المتأخرة تدخلًا جراحيًا معقدًا. وبالمثل، فإن مراقبة الجنف في مراحله الأولى يمكن أن تحد من تطوره باستخدام دعامات خاصة، في حين أن الجنف الشديد قد يستدعي جراحة دمج الفقرات.
إن الوعي بهذه الأمراض وأعراضها، بالإضافة إلى الفحوصات الدورية التي يجريها طبيب الأطفال، يلعب دورًا حيويًا في الكشف المبكر. وعند الاشتباه بأي مشكلة، يجب عدم التردد في استشارة أخصائي جراحة عظام الأطفال. الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أن "الوقت هو عامل أساسي في علاج أمراض عظام الأطفال. فالتدخل السريع والدقيق يمكن أن يغير مسار حياة الطفل ويجنبه سنوات من الألم والمعاناة". إن خبرته العميقة في تشخيص الحالات المعقدة ووضعه لخطط علاج فردية ومناسبة لكل طفل، يجعل منه مرجعًا موثوقًا للآباء الباحثين عن أفضل رعاية لأبنائهم.
خلع الورك النمائي (Developmental Dysplasia of the Hip - DDH)
يُعرف خلع الورك النمائي (DDH) بأنه اضطراب في تطور مفصل الورك لدى الرضع والأطفال الصغار، حيث لا يتشكل المفصل بشكل صحيح. هذا الخلل قد يؤدي إلى عدم استقرار رأس عظم الفخذ داخل التجويف الحقي (الحق)، أو حتى خروجه منه بشكل كامل (خلع). هذه الحالة قد تكون موجودة منذ الولادة أو تتطور خلال الأشهر الأولى من حياة الطفل. إن عدم اكتشاف خلع الورك النمائي وعلاجه في الوقت المناسب يمكن أن يؤدي إلى مشاكل خطيرة في المشي، الألم المزمن، وتطور التهاب المفاصل التنكسي في وقت مبكر من الحياة.
ما هو مفصل الورك؟ (نظرة تشريحية مبسطة)
مفصل الورك هو مفصل كروي حقي يربط عظم الفخذ بالحوض. يتكون من:
* رأس عظم الفخذ: الجزء الكروي العلوي من عظم الفخذ.
* التجويف الحقي (الحق): التجويف على شكل كأس في عظم الحوض الذي يستقبل رأس عظم الفخذ.
في حالة DDH، قد يكون التجويف الحقي ضحلًا جدًا أو لا يتشكل بشكل كامل، مما يمنع رأس عظم الفخذ من الاستقرار بشكل صحيح بداخله.
أسباب وعوامل الخطر لخلع الورك النمائي
لا يزال السبب الدقيق لـ DDH غير مفهوم تمامًا، ولكنه يُعتقد أنه مزيج من العوامل الوراثية والبيئية. تشمل عوامل الخطر الرئيسية ما يلي:
* الوضع المقعدي (Breech presentation): الأطفال الذين يولدون في وضعية المقعدة يكونون أكثر عرضة للإصابة بـ DDH.
* الإناث: الفتيات أكثر عرضة للإصابة بـ DDH بأربع إلى خمس مرات مقارنة بالذكور.
* التاريخ العائلي: إذا كان أحد أفراد الأسرة المقربين (الوالدين أو الأشقاء) قد أصيب بـ DDH، فإن خطر إصابة الطفل يزداد.
* الولادة الأولى: الأطفال الأولون غالبًا ما يكونون أكثر عرضة.
* قلة السائل الأمنيوسي (Oligohydramnios): نقص السائل المحيط بالجنين في الرحم يمكن أن يحد من حركة الجنين ويزيد الضغط على الوركين.
* التفاف الطفل بإحكام (Swaddling): التقميط غير الصحيح الذي يحد من حركة وركي الطفل ويجعل ساقيه مستقيمتين لفترات طويلة يمكن أن يزيد الخطر.
الأعراض والعلامات التي يجب على الآباء الانتباه إليها
قد لا تكون أعراض DDH واضحة دائمًا، خاصة في الرضع حديثي الولادة. ومع ذلك، هناك بعض العلامات التي يجب على الآباء والأطباء البحث عنها:
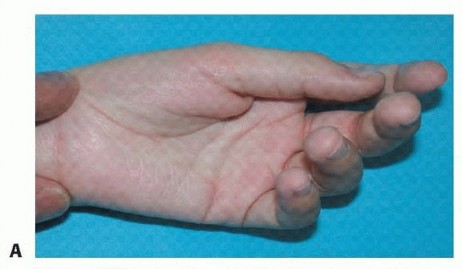
* عدم تناظر طيات الجلد: وجود طيات جلدية غير متساوية في الفخذين أو الأرداف عند فرد ساقي الطفل.
* صعوبة في فتح الساقين: مقاومة أو صعوبة في فتح وركي الطفل بالكامل (التباعد).
* قصر في ساق واحدة: قد تبدو إحدى الساقين أقصر من الأخرى.
* العرج أو المشي غير الطبيعي: عند الأطفال الذين بدأوا في المشي، قد يظهر عرج أو مشية غير مستقرة.
* "صوت نقر" أو "طقطقة" في الورك: قد يلاحظ الطبيب أو الوالدان صوتًا عند تحريك ورك الطفل (يجب أن يتم هذا الفحص بواسطة متخصص).
التشخيص
يعتمد التشخيص على الفحص السريري والتصوير.
* الفحص السريري: يقوم طبيب الأطفال أو أخصائي العظام بإجراء اختبارات خاصة مثل مناورة أورتولاني (Ortolani maneuver) وبارلو (Barlow maneuver) لتقييم استقرار مفصل الورك.
* التصوير:
* الموجات فوق الصوتية (Ultrasound): هي الطريقة المفضلة لتشخيص DDH في الرضع دون سن 4-6 أشهر لأن عظام الورك لا تزال غضروفية وغير مرئية بشكل جيد في الأشعة السينية.
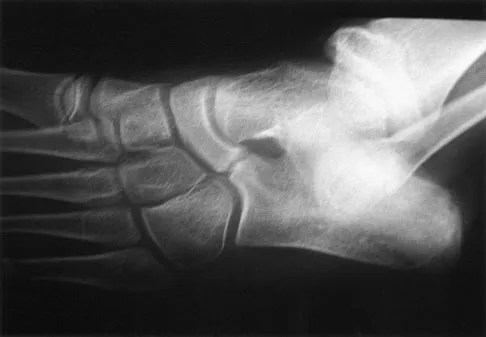
* الأشعة السينية (X-ray): تُستخدم لتشخيص DDH في الأطفال الأكبر سنًا (فوق 4-6 أشهر) حيث تكون العظام قد تعظمت بشكل كافٍ.
خيارات العلاج لخلع الورك النمائي
يعتمد العلاج على عمر الطفل وشدة الخلع.
1. العلاج التحفظي (غير الجراحي)
- حمالة بافليك (Pavlik Harness): هي العلاج الأكثر شيوعًا وفعالية للرضع الذين تقل أعمارهم عن 6 أشهر. تعمل الحمالة على إبقاء وركي الطفل في وضعية الانثناء والتباعد (وضعية الضفدع)، مما يساعد رأس عظم الفخذ على الاستقرار داخل التجويف الحقي وتحفيز التطور الطبيعي للمفصل. يجب ارتداء الحمالة بشكل مستمر ولفترة يحددها الطبيب.
- الجبيرة الجبسية (Spica Cast): قد تُستخدم للأطفال الأكبر سنًا قليلًا (6-18 شهرًا) إذا لم تنجح حمالة بافليك أو كانت الحالة أكثر شدة. يتم وضع الجبس بعد رد الورك يدويًا تحت التخدير.
2. العلاج الجراحي
يُستخدم العلاج الجراحي عادةً عندما يفشل العلاج التحفظي، أو عندما يتم تشخيص الحالة متأخرًا (بعد عمر 18 شهرًا)، أو في الحالات الشديدة.
* الرد المفتوح (Open Reduction): يتم إجراء شق جراحي لإعادة رأس عظم الفخذ إلى موضعه الصحيح داخل التجويف الحقي. قد يتضمن الإجراء تنظيف الأنسجة التي تعيق الرد.
* قطع العظم (Osteotomy): في بعض الحالات، خاصة لدى الأطفال الأكبر سنًا أو الذين يعانون من تشوه في عظم الحوض (التجويف الحقي ضحل جدًا) أو عظم الفخذ، قد يكون من الضروري إجراء جراحة لقطع العظم وإعادة تشكيله (مثل قطع عظم الحوض حول التجويف الحقي) لتحسين استقرار المفصل.
بعد الجراحة، يتم عادةً وضع جبيرة جبسية (Spica Cast) لفترة لضمان ثبات المفصل أثناء التعافي.
إعادة التأهيل بعد جراحة خلع الورك النمائي
تُعد إعادة التأهيل جزءًا حيويًا من عملية التعافي.
* العلاج الطبيعي: بعد إزالة الجبس أو الحمالة، يصف الأستاذ الدكتور محمد هطيف برنامجًا مكثفًا للعلاج الطبيعي لاستعادة قوة العضلات، وزيادة نطاق حركة المفصل، وتعليم الطفل كيفية المشي بشكل صحيح.
* المتابعة الدورية: تستمر المتابعة لسنوات عديدة لضمان التطور الطبيعي للمفصل والكشف عن أي مضاعفات محتملة.
انزلاق المشاش الفخذي العلوي (Slipped Capital Femoral Epiphysis - SCFE)
يُعد انزلاق المشاش الفخذي العلوي (SCFE) حالة تصيب عادة المراهقين خلال فترات النمو السريع، وتتميز بانزلاق رأس عظم الفخذ (المشاش) عن الجزء العلوي من عظم الفخذ (الميتافيز) عند صفيحة النمو. هذا الانزلاق يشبه انزلاق كرة الآيس كريم عن مخروطها. غالبًا ما يرتبط هذا الاضطراب بالنمو السريع والسمنة، وقد يؤدي إلى ألم شديد في الورك أو الركبة، وعرج، وصعوبة في تحمل الوزن.
نظرة تشريحية مبسطة
يحتوي عظم الفخذ (أطول عظم في الجسم) على صفيحات نمو (epiphyseal plates) تقع بالقرب من نهايات العظم. هذه الصفيحات هي مناطق غضروفية تسمح للعظم بالنمو في الطول. في SCFE، تضعف صفيحة النمو في الجزء العلوي من عظم الفخذ (التي تفصل رأس الفخذ عن جسم العظم)، مما يسمح لرأس الفخذ بالانزلاق تدريجيًا أو فجأة.
أسباب وعوامل الخطر لانزلاق المشاش الفخذي العلوي
السبب الدقيق لـ SCFE غير معروف، ولكن هناك عدة عوامل تزيد من خطر الإصابة به:
* العمر: يحدث عادةً في فترة المراهقة، بين 10-16 عامًا للفتيات و12-16 عامًا للفتيان، وهي فترة النمو السريع.
* السمنة: تُعد السمنة عامل خطر رئيسي، حيث يزيد الوزن الزائد الضغط على صفيحات النمو الضعيفة.
* الجنس: الذكور أكثر عرضة للإصابة من الإناث.
* اضطرابات الغدد الصماء: حالات مثل قصور الغدة الدرقية، نقص هرمون النمو، أو أمراض الكلى المزمنة يمكن أن تضعف صفيحات النمو.
* النمو السريع: الفترات التي ينمو فيها الطفل بسرعة تكون صفيحات النمو فيها أكثر عرضة للإصابة.
* الإصابات الطفيفة: قد تؤدي إصابة طفيفة إلى تفاقم الانزلاق الموجود.
الأعراض والعلامات
يمكن أن تختلف الأعراض من خفيفة إلى شديدة، وقد تظهر تدريجيًا أو فجأة:
* الألم: غالبًا ما يشعر الطفل بالألم في الورك، الفخذ، أو الركبة. قد يكون الألم أسوأ مع النشاط ويتحسن مع الراحة.
* العرج: يظهر الطفل عرجًا واضحًا، خاصة عند المشي.
* صعوبة في تحمل الوزن: قد يجد الطفل صعوبة في الوقوف أو المشي على الساق المصابة.
* تقييد الحركة: قد يجد الطفل صعوبة في تحريك الورك المصاب في اتجاهات معينة، خاصة الدوران الداخلي.
* قصر في الساق: في بعض الحالات، قد تبدو الساق المصابة أقصر قليلًا.
* دوران خارجي للساق: قد يلاحظ الوالدان أن قدم الطفل المصاب تتجه للخارج بشكل غير طبيعي عند الاستلقاء أو المشي.
* عدم القدرة على تحريك الورك: في الحالات الحادة، قد لا يتمكن الطفل من تحريك الورك على الإطلاق.
التشخيص
- الفحص السريري: يقوم الأستاذ الدكتور محمد هطيف بفحص الورك والركبة والساق، وتقييم نطاق الحركة، وملاحظة أي عرج أو دوران غير طبيعي.
- الأشعة السينية (X-ray): تُعد الأشعة السينية للورك (بوضعيات أمامية خلفية وجانبية "frog-leg lateral" أو جانبية حقيقية) ضرورية لتأكيد التشخيص وتحديد درجة الانزلاق. تُظهر الأشعة السينية بوضوح انفصال رأس الفخذ عن جسم العظم.
خيارات العلاج لانزلاق المشاش الفخذي العلوي
العلاج الأساسي لـ SCFE هو الجراحة. الهدف هو منع المزيد من الانزلاق، وتثبيت رأس الفخذ في مكانه، وتقليل خطر حدوث مضاعفات.
العلاج الجراحي
- تثبيت المشاش في مكانه (In Situ Pinning): هذا هو الإجراء الأكثر شيوعًا. يقوم الأستاذ الدكتور محمد هطيف بإدخال مسمار معدني (أو أكثر) عبر الجلد والعظم لتثبيت رأس الفخذ في مكانه ومنع المزيد من الانزلاق. يتم إجراء ذلك عادةً مع الحد الأدنى من الشق الجراحي (جراحة طفيفة التوغل).
- تفاصيل الإجراء: يتم إدخال المسمار تحت توجيه الأشعة السينية في غرفة العمليات لضمان الدقة.
- الرد المفتوح وقطع العظم (Open Reduction and Osteotomy): في حالات الانزلاق الشديد أو المزمن، قد يكون من الضروري إجراء جراحة أكثر تعقيدًا لإعادة وضع رأس الفخذ بشكل صحيح وإعادة تشكيل العظم لتصحيح التشوه. هذا الإجراء يتطلب خبرة جراحية عالية جدًا لتقليل المخاطر.
إعادة التأهيل بعد جراحة انزلاق المشاش الفخذي العلوي
- فترة عدم تحمل الوزن: بعد الجراحة، قد يُطلب من الطفل عدم تحميل الوزن على الساق المصابة لفترة معينة (عدة أسابيع) للسماح للعظم بالشفاء.
- العلاج الطبيعي: بمجرد السماح بتحميل الوزن، يبدأ برنامج العلاج الطبيعي لتقوية العضلات المحيطة بالورك، واستعادة نطاق الحركة، وتحسين المشي.
- المتابعة: تُعد المتابعة الدورية مع الأستاذ الدكتور محمد هطيف أمرًا بالغ الأهمية لمراقبة الشفاء، والكشف عن أي مضاعفات، وتقييم الورك الآخر، حيث أن حوالي 20-60% من الأطفال المصابين بـ SCFE في ورك واحد قد يصابون به في الورك الآخر.
الجنف (Scoliosis)
الجنف هو انحناء جانبي غير طبيعي للعمود الفقري، حيث يأخذ العمود الفقري شكل حرف "S" أو "C" بدلًا من أن يكون مستقيمًا. يمكن أن يتراوح الجنف من بسيط جدًا يكاد لا يُلاحظ إلى شديد جدًا يسبب تشوهًا واضحًا ويؤثر على وظائف الرئة والقلب.
نظرة تشريحية مبسطة للعمود الفقري
يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، والتي تحمي الحبل الشوكي وتدعم الجسم. في الشخص السليم، يكون العمود الفقري مستقيمًا عند النظر إليه من الخلف. في حالة الجنف، ينحني العمود الفقري إلى الجانب، وغالبًا ما يترافق ذلك بدوران الفقرات، مما يؤدي إلى بروز أحد جانبي القفص الصدري أو الظهر.
أنواع الجنف وأسباب وعوامل الخطر
يمكن تصنيف الجنف إلى عدة أنواع:
1. الجنف مجهول السبب (Idiopathic Scoliosis): هو النوع الأكثر شيوعًا (حوالي 80-85% من الحالات)، ولا يوجد سبب معروف له. يُقسم حسب العمر الذي يظهر فيه:
* الرضعي (Infantile): يظهر قبل سن 3 سنوات.
* الطفولي (Juvenile): يظهر بين 3 و 10 سنوات.
* المراهق (Adolescent): يظهر بعد سن 10 سنوات وحتى انتهاء النمو (الأكثر شيوعًا).
2. الجنف الخلقي (Congenital Scoliosis): يحدث بسبب تشوهات في الفقرات تتشكل خلال نمو الجنين في الرحم.
3. الجنف العصبي العضلي (Neuromuscular Scoliosis): يحدث نتيجة لحالات تؤثر على الأعصاب والعضلات التي تدعم العمود الفقري، مثل الشلل الدماغي، ضمور العضلات، أو السنسنة المشقوقة.
4. الجنف الوضعي (Postural Scoliosis): انحناء مؤقت وغير هيكلي، يمكن تصحيحه عادةً بتغيير الوضعية. لا يمثل جنفًا حقيقيًا.
عوامل الخطر للجنف مجهول السبب (الأكثر شيوعًا):
* الجنس: الفتيات أكثر عرضة للإصابة بالجنف الشديد الذي يتطلب العلاج من الفتيان.
* التاريخ العائلي: وجود تاريخ عائلي للجنف يزيد من خطر الإصابة.
* النمو السريع: غالبًا ما يتفاقم الجنف خلال فترات النمو السريع في المراهقة.
الأعراض والعلامات
غالبًا ما يكون الجنف غير مؤلم في مراحله المبكرة، وقد يلاحظه الآباء أو الأصدقاء أو معلمو التربية البدنية. تشمل العلامات التي يجب الانتباه إليها:
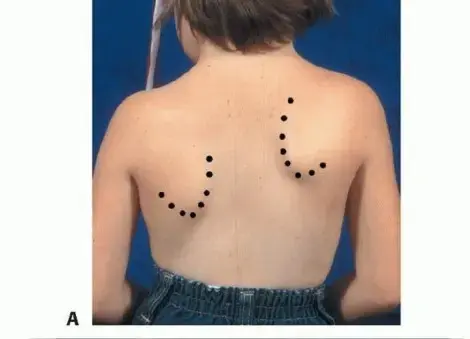
* عدم استواء الكتفين: يبدو كتف أعلى من الآخر.
* بروز أحد لوحي الكتف: يبرز لوح كتف أكثر من الآخر.
* ميلان الرأس: يبدو الرأس غير متمركز فوق الحوض.
* عدم استواء الوركين: يبدو ورك أعلى من الآخر.
* عدم تناظر الخصر: يبدو أحد جانبي الخصر أكثر بروزًا أو انحناءً.
* بروز الأضلاع (حدبة الأضلاع): عند الانحناء إلى الأمام، قد تبرز الأضلاع في جانب واحد من الظهر.
* ميلان الجسم بالكامل: يبدو الجسم مائلًا إلى جانب واحد.
* الملابس غير متساوية: قد تبدو الملابس غير متساوية عند ارتدائها.
* آلام الظهر (في الحالات المتقدمة): قد يسبب الجنف الشديد آلامًا في الظهر أو صعوبة في التنفس.
التشخيص
- الفحص السريري: يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص شامل للعمود الفقري، بما في ذلك اختبار آدم للانحناء الأمامي (Adam's forward bend test)، حيث يُطلب من الطفل الانحناء إلى الأمام من الخصر مع ضم القدمين ومطابقة الكفين، للكشف عن أي بروز في الأضلاع أو عدم تناظر في الظهر.
- الأشعة السينية (X-ray): تُعد الأشعة السينية للعمود الفقري (بوضعيات أمامية خلفية وجانبية) ضرورية لتأكيد التشخيص، وقياس زاوية كوب (Cobb angle) التي تحدد درجة الانحناء، ومراقبة تطور الجنف.
- الرنين المغناطيسي (MRI): قد يُطلب في حالات معينة، خاصة عند الاشتباه بجنف خلقي أو عصبي عضلي، أو عند وجود أعراض عصبية.
خيارات العلاج للجنف
يعتمد العلاج على درجة الانحناء، وعمر الطفل، ومرحلة نموه.
1. العلاج التحفظي (غير الجراحي)
- المراقبة (Observation): في حالات الجنف البسيط (زاوية كوب أقل من 20-25 درجة) وفي الأطفال الذين اقتربوا من نهاية النمو، قد يوصي الأستاذ الدكتور محمد هطيف بالمراقبة الدورية (أشعة سينية كل 4-6 أشهر) لمتابعة تطور الانحناء.
- الدعامات (Bracing): تُستخدم الدعامات (مثل دعامة بوسطن Boston Brace أو دعامة ميلووكي Milwaukee Brace) للحد من تطور الجنف في الأطفال الذين لا يزالون في طور النمو ولديهم انحناء متوسط (زاوية كوب تتراوح بين 25-45 درجة). يجب ارتداء الدعامة لعدد معين من الساعات يوميًا يحدده الطبيب. الهدف ليس تصحيح الانحناء الموجود، بل منع تفاقمه.
- العلاج الطبيعي وتمارين التقوية: قد تساعد تمارين معينة في تقوية عضلات الظهر والجذع وتحسين الوضعية، ولكنها لا تمنع تفاقم الجنف وحدها.
2. العلاج الجراحي
يُوصى بالجراحة في حالات الجنف الشديد (زاوية كوب أكبر من 45-50 درجة)، أو الذي يتقدم بسرعة، أو الذي يسبب مشاكل في التنفس أو الألم.
* دمج الفقرات (Spinal Fusion): هو الإجراء الجراحي الأكثر شيوعًا. يقوم الأستاذ الدكتور محمد هطيف بتصحيح الانحناء قدر الإمكان ثم دمج الفقرات المصابة معًا باستخدام قضبان معدنية ومسامير (أو خطافات) لمنع المزيد من الانحناء. يتم استخدام طعوم عظمية (من جسم الطفل أو متبرع أو صناعية) لمساعدة الفقرات على الالتئام معًا.
* تفاصيل الإجراء: تُعد هذه الجراحة معقدة وتتطلب فريقًا جراحيًا متخصصًا وتقنيات مراقبة عصبية دقيقة أثناء العملية للحفاظ على سلامة الحبل الشوكي. الأستاذ الدكتور محمد هطيف يتمتع بخبرة واسعة في هذا النوع من الجراحات المعقدة، مستخدمًا أحدث تقنيات الجراحة المجهرية والمناظير لضمان الدقة وتقليل المخاطر.
إعادة التأهيل بعد جراحة الجنف
- فترة التعافي الأولية: بعد الجراحة، يقضي الطفل عدة أيام في المستشفى.
- العلاج الطبيعي: يبدأ برنامج العلاج الطبيعي تدريجيًا لمساعدة الطفل على استعادة القوة والمرونة والقدرة على المشي.
- العودة إلى الأنشطة: يعود معظم الأطفال إلى أنشطتهم الطبيعية تدريجيًا، مع تجنب الأنشطة التي تتضمن احتكاكًا أو رفع أثقال ثقيلة لفترة يحددها الجراح.
- المتابعة: المتابعة الدورية ضرورية لتقييم نتائج الجراحة والكشف عن أي مضاعفات.
جدول مقارنة الأعراض الشائعة لأمراض عظام الأطفال
| العرض/المرض | خلع الورك الن
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك