مفصل الكاحل الصناعي لراقصات الباليه: حل شامل لخشونة الكاحل المتقدمة

الخلاصة الطبية
مفصل الكاحل الصناعي هو إجراء جراحي يعالج خشونة الكاحل المتقدمة لدى راقصات الباليه، ويهدف إلى تخفيف الألم واستعادة الحركة. يتضمن العلاج استبدال الأسطح التالفة بمكونات صناعية، مما يسمح بالعودة التدريجية للأنشطة مع إشراف طبي دقيق.
مفصل الكاحل الصناعي لراقصات الباليه: حل شامل لخشونة الكاحل المتقدمة
تُعد خشونة الكاحل المتقدمة تحديًا طبيًا جسيمًا لأي فرد، ولكنها تتخذ أبعادًا أكثر تعقيدًا وإيلامًا عندما تصيب راقصات الباليه. فبالنسبة لهؤلاء الفنانات المكرسات، لا يمثل الكاحل مجرد مفصل يدعم وزن الجسم، بل هو أداة أساسية للتعبير الفني، ومحور لكل حركة رشيقة، ومصدر رزق. إن المتطلبات الميكانيكية الحيوية الفريدة والقصوى التي تتعرض لها كواحل راقصات الباليه تجعلهن عرضة بشكل خاص لطيف واسع من الإصابات التنكسية، والتي يمكن أن تتطور في النهاية إلى خشونة الكاحل في مراحلها النهائية. في هذا السياق، يبرز مفصل الكاحل الصناعي الكلي (Total Ankle Arthroplasty - TAA) كخيار علاجي واعد، يوفر إمكانية استعادة الحركة وتخفيف الألم، مما يسمح لهؤلاء الراقصات باستعادة حياتهن المهنية والشخصية.
يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام في جامعة صنعاء، وخبرته التي تتجاوز العقدين في مجال جراحة العظام والمفاصل، الرائد في تقديم حلول متقدمة لهذه الحالات المعقدة في صنعاء واليمن. بفضل اعتماده على أحدث التقنيات مثل الجراحة المجهرية والمناظير ثلاثية الأبعاد (Arthroscopy 4K) وجراحات استبدال المفاصل، يمتلك الدكتور هطيف القدرة على تشخيص وعلاج خشونة الكاحل المتقدمة لدى راقصات الباليه بأعلى مستويات الدقة والرعاية الطبية، مع التزامه الصارم بالأمانة الطبية ووضع مصلحة المريض فوق كل اعتبار.
فهم كاحل راقصة الباليه: تشريح فريد وتحديات استثنائية
إن مفصل الكاحل، أو المفصل الظنبوبي الشظوي الكاحلي، هو مفصل رزي معقد يتكون أساسًا من ثلاثة عظام: الظنبوب (عظم الساق الأكبر)، الشظية (عظم الساق الأصغر)، وعظم الكاحل (Talus) الذي يقع فوق عظم الكعب (Calcaneus). يسمح هذا المفصل بحركتي الانثناء الأخمصي (Plantarflextion) والانثناء الظهري (Dorsiflextion)، وهما حركتان أساسيتان في الباليه. بالإضافة إلى ذلك، تلعب المفاصل الفرعية مثل المفصل تحت الكاحل (Subtalar Joint) دورًا في حركات الانقلاب (Inversion) والانقلاب للخارج (Eversion)، مما يمنح الكاحل ثباتًا ومرونة.
تتجاوز راقصات الباليه باستمرار النطاقات الفسيولوجية الطبيعية لحركة الكاحل. فوضع الوقوف على أطراف الأصابع "en pointe" يتطلب انثناءً أخمصيًا قسريًا وشديدًا، مما يضع ضغطًا هائلاً على الجزء الأمامي والخلفي من المفصل. كما أن القفزات والهبوط المتكرر يفرض أحمال صدمية متتالية على الغضاريف والمكونات العظمية للمفصل. هذا الإجهاد المستمر، سواء الجزئي أو الكلي، يؤدي إلى تآكل تدريجي للغضاريف الواقية داخل المفصل، وتكوين نتوءات عظمية (Osteophytes)، وتلف في الأربطة والأوتار المحيطة.
التشريح الوظيفي وتأثير الباليه
- المفصل الظنبوبي الشظوي الكاحلي (Talocrural Joint): هو المسؤول عن الانثناء الأخمصي والظهري. في وضع "en pointe"، يتعرض هذا المفصل لضغط هائل في أقصى درجات الانثناء الأخمصي، مما قد يؤدي إلى متلازمات الانحشار الأمامي والخلفي.
- المفصل تحت الكاحل (Subtalar Joint): يقع أسفل عظم الكاحل، ويتحكم في حركات الانقلاب والانقلاب للخارج، الضرورية للثبات والتوازن أثناء الدورات والحركات المعقدة.
- الأربطة والأوتار: شبكة معقدة من الأربطة (مثل الرباط الدالي والرباط الكاحلي الشظوي الأمامي) والأوتار (مثل وتر أخيل، الوتر الطويل المثني لإبهام القدم، الوتر الظنبوبي الخلفي) تحيط بالمفصل وتوفر له الدعم. تتعرض هذه الهياكل للإجهاد المتكرر والالتهاب (التهاب الأوتار) أو التمزق.

الأسباب العميقة والأعراض المميزة لخشونة الكاحل لدى راقصات الباليه
تتطور خشونة الكاحل لدى راقصات الباليه غالبًا نتيجة لتراكم سنوات من الإجهاد المتكرر والإصابات الدقيقة، بدلاً من سبب واحد مباشر. هذه العملية التدريجية تؤدي إلى تدهور الغضروف المفصلي، وهو النسيج الأملس الذي يغطي نهايات العظام ويسمح لها بالانزلاق بسلاسة فوق بعضها البعض.
الأسباب الرئيسية:
- الإصابات الدقيقة المتكررة (Repetitive Microtrauma):
- وضع "En Pointe": هذا الوضع المميز للباليه يضع ضغطًا هائلاً على الجزء الأمامي من الكاحل، مما يؤدي إلى انحشار الأنسجة الرخوة والعظام (Impingement Syndromes) وتكوين نتوءات عظمية.
- القفزات والهبوط (Jumps and Landings): تفرض قوى ضغط وصدمة متكررة على المفصل، مما يؤدي إلى تآكل الغضروف على المدى الطويل.
- حركات الانثناء الأخمصي القصوى (Extreme Plantarflexion): تساهم في إجهاد الأربطة الخلفية والأوتار، وقد تؤدي إلى تكوين نتوءات عظمية خلفية.
- متلازمات الانحشار (Impingement Syndromes):
- الانحشار الأمامي: يحدث عندما تتصادم العظام أو الأنسجة الرخوة في مقدمة الكاحل أثناء الانثناء الظهري، بسبب نتوءات عظمية أو تضخم في المحفظة المفصلية.
- الانحشار الخلفي: يحدث في الجزء الخلفي من الكاحل، غالبًا بسبب وجود عظم زائد (مثل عظم أوس تريغونوم - Os Trigonum) أو تضخم في الزائدة الخلفية لعظم الكاحل، ويتفاقم مع وضع "en pointe" الشديد.
- الآفات الغضروفية العظمية (Osteochondral Lesions - OCLs): هي إصابات تصيب الغضروف والعظم تحته، وغالبًا ما تنتج عن التواءات الكاحل المتكررة أو الصدمات المباشرة. إذا لم يتم علاجها بشكل فعال، يمكن أن تتطور هذه الآفات إلى خشونة واسعة النطاق.
- عدم استقرار الكاحل المزمن (Chronic Ankle Instability): ينتج عن التواءات الكاحل المتكررة التي لا يتم علاجها بشكل صحيح، مما يؤدي إلى ضعف الأربطة وعدم استقرار المفصل، ويزيد من احتمالية تآكل الغضروف.
- التهاب الأوتار (Tendonitis): خاصة التهاب الوتر الطويل المثني لإبهام القدم (FHL Tendonitis) والوتر الظنبوبي الخلفي (Posterior Tibial Tendonitis)، والذي يمكن أن يغير من ميكانيكا الكاحل ويضع ضغطًا إضافيًا على المفصل.
- الاستعداد الوراثي والعوامل النظامية: على الرغم من أن الباليه هو المحرك الرئيسي، إلا أن بعض الراقصات قد يكون لديهن استعداد وراثي لتطور خشونة المفاصل.
الأعراض المميزة:
تتطور أعراض خشونة الكاحل تدريجيًا وتتفاقم مع مرور الوقت، مما يؤثر بشكل كبير على قدرة الراقصة على الأداء وعلى جودة حياتها اليومية.
- الألم المزمن:
- يتفاقم مع النشاط (الرقص، المشي لمسافات طويلة) ويتحسن مع الراحة.
- قد يصبح الألم موجودًا حتى في أوقات الراحة أو أثناء النوم في المراحل المتقدمة.
- يصفه البعض بأنه ألم عميق، حاد، أو شعور بالحرقان.
- التيبس ومحدودية الحركة:
- صعوبة في أداء حركات الباليه الأساسية مثل الانثناء الأخمصي الكامل (en pointe) أو الانثناء الظهري.
- تيبس صباحي يزول تدريجيًا بعد الحركة.
- فقدان تدريجي في نطاق حركة المفصل.
- التورم والالتهاب:
- تورم حول مفصل الكاحل، يزداد بعد النشاط.
- دفء أو احمرار في منطقة المفصل.
- أصوات الاحتكاك أو الطقطقة (Crepitus):
- شعور أو سماع أصوات فرقعة أو احتكاك داخل المفصل أثناء الحركة، نتيجة لتآكل الغضروف واحتكاك العظام.
- ضعف الثبات وعدم الاستقرار:
- الشعور بأن الكاحل "سينخلع" أو "سيتأرجح" أثناء المشي أو الرقص.
- زيادة خطر التواءات الكاحل.
- التأثير على الأداء الوظيفي:
- صعوبة في الحفاظ على التوازن.
- تأثر القدرة على القفز والدوران.
- انخفاض في مستوى الأداء الفني والرياضي.
- تأثير على الأنشطة اليومية البسيطة مثل المشي وصعود الدرج.
عندما تصل الأعراض إلى هذه الدرجة من الشدة، ويصبح الألم معيقًا بشكل دائم، فإن التدخل الطبي المتخصص من قبل خبير مثل الأستاذ الدكتور محمد هطيف يصبح ضروريًا لتقييم الخيارات العلاجية المتاحة.
تشخيص خشونة الكاحل المتقدمة
يعتمد تشخيص خشونة الكاحل المتقدمة على تقييم شامل يجمع بين التاريخ المرضي المفصل، الفحص السريري الدقيق، ودراسات التصوير المتقدمة. يحرص الأستاذ الدكتور محمد هطيف على اتباع نهج دقيق لضمان التشخيص الصحيح وتحديد أفضل خطة علاجية لكل راقصة باليه.
خطوات التشخيص:
- التاريخ المرضي الشامل:
- يستمع الدكتور هطيف بعناية إلى وصف الراقصة لأعراضها، بما في ذلك طبيعة الألم (حاد، مزمن، حارق)، متى بدأ، ما الذي يزيده أو يقلله، ومدى تأثيره على الرقص والأنشطة اليومية.
- يتم الاستفسار عن تاريخ الإصابات السابقة في الكاحل (التواءات، كسور)، الجراحات السابقة، وأي علاجات محافظة تم تجربتها.
- تفاصيل حول مسيرة الراقصة المهنية، شدة التدريب، وأنماط الحركة التي تسبب الألم.
- الفحص السريري الدقيق:
- المعاينة (Inspection): يبحث الدكتور هطيف عن أي تورم، احمرار، تشوهات واضحة، أو ضمور عضلي.
- الجس (Palpation): يتم جس مناطق الألم لتحديد مواضع الالتهاب أو النتوءات العظمية.
- تقييم نطاق الحركة (Range of Motion): يقيس الدكتور هطيف حركات الانثناء الأخمصي والظهري، والانقلاب والانقلاب للخارج، ويقارنها بالجانب السليم، مع ملاحظة أي قيود أو ألم.
- اختبارات القوة والثبات (Strength and Stability Tests): يتم تقييم قوة العضلات المحيطة بالكاحل وثبات المفصل للكشف عن أي ضعف أو عدم استقرار.
- تقييم المشية (Gait Analysis): ملاحظة طريقة المشي والوقوف للكشف عن أي أنماط تعويضية بسبب الألم أو التيبس.
- دراسات التصوير (Imaging Studies):
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية. يتم أخذ صور متعددة للكاحل (أمامية خلفية، جانبية، مائلة، ووضعيات تحمل الوزن) لتقييم:
- تضيق المسافة المفصلية (Joint Space Narrowing)، وهو علامة مميزة لخشونة المفصل.
- تكوين النتوءات العظمية (Osteophytes).
- تصلب العظم تحت الغضروفي (Subchondral Sclerosis).
- تكوين التكيسات تحت الغضروفية (Subchondral Cysts).
- أي تشوهات عظمية أخرى.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا تفصيلية للأنسجة الرخوة (الغضاريف، الأربطة، الأوتار، العضلات) والعظام. يساعد في تقييم مدى تلف الغضروف، وجود الآفات الغضروفية العظمية، التهاب الأوتار، أو أي إصابات أخرى قد لا تظهر في الأشعة السينية.
- التصوير المقطعي المحوسب (CT Scan): مفيد بشكل خاص في تقييم التشوهات العظمية المعقدة، وتحديد مدى وحجم النتوءات العظمية، والتخطيط الجراحي الدقيق.
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية. يتم أخذ صور متعددة للكاحل (أمامية خلفية، جانبية، مائلة، ووضعيات تحمل الوزن) لتقييم:
من خلال هذا التقييم الشامل، يتمكن الأستاذ الدكتور محمد هطيف من تحديد درجة خشونة الكاحل، وتحديد العوامل المساهمة، ووضع خطة علاجية مخصصة تلبي احتياجات الراقصة وتوقعاتها.
الخيارات العلاجية لخشونة الكاحل: من التحفظ إلى الجراحة
تتراوح خيارات علاج خشونة الكاحل من الأساليب المحافظة غير الجراحية إلى التدخلات الجراحية المعقدة. يعتمد اختيار العلاج الأمثل على عدة عوامل، بما في ذلك شدة الأعراض، درجة خشونة المفصل، العمر، مستوى النشاط، والأهداف الشخصية للراقصة. يحرص الأستاذ الدكتور محمد هطيف على مناقشة جميع الخيارات بشفافية وتقديم التوصية الأنسب بناءً على خبرته الواسعة والأمانة الطبية.
1. العلاج التحفظي (غير الجراحي):
يهدف العلاج التحفظي إلى تخفيف الألم وتحسين الوظيفة دون الحاجة إلى جراحة، ويكون الخيار الأول في المراحل المبكرة أو المتوسطة من خشونة الكاحل.
- تعديل النشاط والراحة: تقليل الأنشطة التي تزيد الألم، خاصة حركات الباليه التي تضع ضغطًا كبيرًا على الكاحل.
- العلاج الطبيعي والتأهيل:
- تمارين لتقوية العضلات المحيطة بالكاحل والساق (مثل عضلات السمانة).
- تمارين لتحسين نطاق الحركة والمرونة.
- تمارين التوازن والتحكم العصبي العضلي (Proprioception) لتحسين ثبات المفصل.
- العلاج اليدوي والتدليك لتخفيف التيبس والألم.
- استخدام أجهزة العلاج الطبيعي مثل الموجات فوق الصوتية أو التحفيز الكهربائي.
- الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين لتخفيف الألم والالتهاب.
- مسكنات الألم: مثل الباراسيتامول.
- المراهم الموضعية: تحتوي على مواد مسكنة أو مضادة للالتهاب.
- الجبائر والأجهزة التقويمية (Orthotics and Bracing):
- دعامات الكاحل (Ankle Braces): توفر الدعم والثبات وتقلل من حركة المفصل.
- أجهزة تقويمية مخصصة للأحذية (Custom Orthotics): تساعد في توزيع الضغط بشكل أفضل على القدم والكاحل.
- تعديل الأحذية: استخدام أحذية ذات بطانة جيدة وكعب منخفض.
- الحقن:
- حقن الكورتيكوستيرويدات (Corticosteroid Injections): تقلل الالتهاب والألم مؤقتًا، ولكن لا تعالج السبب الأساسي ويجب استخدامها بحذر بسبب آثارها الجانبية المحتملة على الغضروف.
- حقن حمض الهيالورونيك (Hyaluronic Acid Injections): تعمل كمزلق وممتص للصدمات داخل المفصل، وقد توفر راحة لبعض المرضى.
- حقن البلازما الغنية بالصفائح الدموية (PRP Injections): تحتوي على عوامل نمو قد تساعد في إصلاح الأنسجة وتخفيف الالتهاب، ولكن فعاليتها في خشونة الكاحل لا تزال قيد الدراسة.
2. العلاج الجراحي:
عندما تفشل العلاجات التحفظية في توفير راحة كافية، أو عندما تكون خشونة الكاحل في مراحلها المتقدمة، يصبح التدخل الجراحي ضروريًا.
أ. تنظير الكاحل (Ankle Arthroscopy):
- يستخدم في المراحل المبكرة والمتوسطة من خشونة الكاحل، أو لعلاج إصابات معينة تسبب الألم.
- إجراء طفيف التوغل يتم من خلال شقوق صغيرة لإدخال كاميرا وأدوات جراحية.
- يمكن استخدامه لتنظيف المفصل (Debridement)، إزالة النتوءات العظمية (Osteophyte Resection)، علاج الآفات الغضروفية العظمية (OCL Repair)، أو إزالة الأجسام الحرة.
- لا يعالج خشونة المفصل المتقدمة بشكل كامل، ولكنه قد يؤخر الحاجة إلى جراحة أكبر.
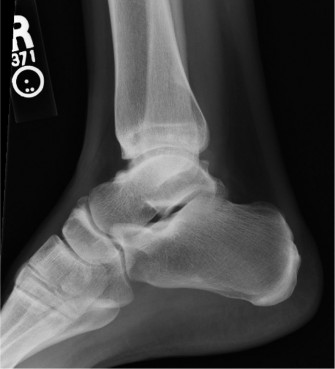
ب. تثبيت مفصل الكاحل (Ankle Arthrodesis / Fusion):
- يتضمن دمج عظم الظنبوب وعظم الكاحل معًا لتشكيل عظمة واحدة صلبة.
- يؤدي إلى إزالة الألم بشكل فعال عن طريق القضاء على الحركة في المفصل المتضرر.
- العيوب لراقصات الباليه: يزيل تمامًا القدرة على أداء حركات الانثناء الأخمصي والظهري، مما يجعل العودة إلى رقص الباليه مستحيلة تقريبًا. كما أنه يزيد من الضغط على المفاصل المحيطة (خاصة المفصل تحت الكاحل)، مما قد يؤدي إلى تطور خشونة في هذه المفاصل بمرور الوقت.
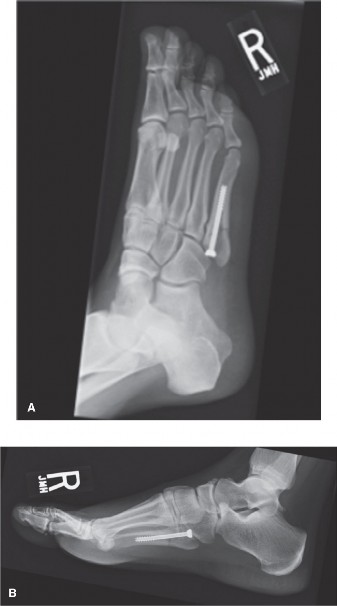
ج. مفصل الكاحل الصناعي الكلي (Total Ankle Arthroplasty - TAA):
- يُعد هذا الإجراء خيارًا متقدمًا وواعدًا لخشونة الكاحل في مراحلها النهائية، خاصة للمرضى الذين يرغبون في الحفاظ على حركة المفصل.
- يتضمن استبدال الأسطح المفصلية التالفة في عظم الظنبوب وعظم الكاحل بمكونات صناعية (معدنية وبلاستيكية).
- المزايا لراقصات الباليه: يهدف إلى تخفيف الألم مع الحفاظ على نطاق حركة وظيفي في الكاحل، مما قد يسمح بالعودة إلى مستوى معين من النشاط البدني، وفي حالات مختارة جدًا، قد يمكن بعض الراقصات من العودة إلى أداء معدّل.
- التحديات: يتطلب اختيارًا دقيقًا للمريض، مهارة جراحية عالية، وبرنامج تأهيل مكثف. لا يزال تطبيق TAA في الفئة الرياضية عالية الأداء مثل راقصات الباليه موضوع نقاش، ويتطلب تقييمًا فرديًا دقيقًا من قبل خبير مثل الأستاذ الدكتور محمد هطيف.
مقارنة بين خيارات العلاج الرئيسية:
| الميزة / الخيار | العلاج التحفظي | تنظير الكاحل (Arthroscopy) | تثبيت الكاحل (Arthrodesis) | مفصل الكاحل الصناعي (TAA) |
|---|---|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض، تأخير الجراحة | علاج الأسباب الجزئية، تخفيف الألم | إزالة الألم بالكامل | تخفيف الألم، الحفاظ على الحركة |
| مستوى الألم | قد يقل، لكن قد لا يزول | يقل بشكل كبير | يزول بالكامل | يقل بشكل كبير |
| نطاق الحركة | قد يتحسن قليلاً | قد يتحسن قليلاً | لا يوجد (مفصل ثابت) | يتم الحفاظ على حركة وظيفية |
| التعافي | تدريجي، غير جراحي | سريع نسبيًا (أسابيع) | طويل (عدة أشهر) | طويل (عدة أشهر) |
| العودة للرقص | ممكن في المراحل المبكرة | ممكن في المراحل المبكرة | مستحيل | ممكن في حالات مختارة ومعدلة |
| المخاطر | قليلة (آثار جانبية للأدوية) | التهاب، نزيف، تلف الأعصاب | عدم الالتئام، التهاب، خشونة المفاصل المجاورة | التهاب، خلع، فشل الغرسة، تآكل |
| الاستطباب | خشونة خفيفة إلى متوسطة | خشونة مبكرة، انحشار، OCLs | خشونة متقدمة، فشل TAA، عدم تحمل TAA | خشونة متقدمة، رغبة في الحفاظ على الحركة |
| تكلفة | منخفضة إلى متوسطة | متوسطة | عالية | عالية جداً |
يُعد الأستاذ الدكتور محمد هطيف الخبير الأبرز في صنعاء واليمن في تقييم هذه الحالات المعقدة، وتقديم التوجيه اللازم لاختيار الخيار العلاجي الأفضل الذي يلبي احتياجات راقصة الباليه.
مفصل الكاحل الصناعي الكلي (TAA): الإجراء الجراحي خطوة بخطوة
عندما يتم اتخاذ قرار بإجراء مفصل الكاحل الصناعي الكلي (TAA) لراقصة باليه تعاني من خشونة الكاحل المتقدمة، فإن دقة الجراح وخبرته تصبحان حاسمتين للنجاح. الأستاذ الدكتور محمد هطيف، بخبرته التي تزيد عن 20 عامًا واستخدامه لأحدث التقنيات الجراحية، يتبع بروتوكولات صارمة لضمان أفضل النتائج الممكنة.
1. التخطيط قبل الجراحة:
- التقييم الشامل: يجري الدكتور هطيف تقييمًا سريريًا دقيقًا، بما في ذلك التاريخ المرضي والفحص البدني المتعمق.
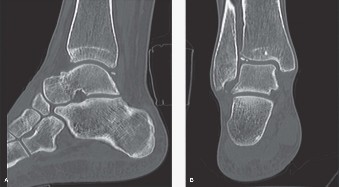
- دراسات التصوير المتقدمة: يتم استخدام الأشعة السينية، والرنين المغناطيسي (MRI)، والتصوير المقطعي المحوسب (CT Scan) لتقييم مدى تلف المفصل، وجودة العظام المحيطة، وتحديد حجم ونوع الغرسة الأنسب. الدكتور هطيف يستخدم تقنيات متقدمة للتخطيط ثلاثي الأبعاد لضمان الدقة المثلى.
- المناقشة مع المريضة: يشرح الدكتور هطيف الإجراء بالتفصيل، بما في ذلك المخاطر والفوائد المتوقعة، وما يمكن توقعه خلال فترة التعافي، وتحديد الأهداف الواقعية للعودة إلى الأنشطة. يلتزم الدكتور هطيف بالأمانة الطبية الكاملة في هذه المناقشات.
- الاستعدادات الطبية: يتم إجراء فحوصات الدم، تخطيط القلب، وتقييم شامل للحالة الصحية العامة للمريضة للتأكد من أنها مؤهلة للجراحة.
2. التخدير:
- يتم إجراء الجراحة عادة تحت التخدير العام، أو قد يتم استخدام التخدير الموضعي (مثل تخدير النخاع الشوكي) مع التخدير الوريدي لتهدئة المريضة. يختار فريق التخدير بالتشاور مع الدكتور هطيف الطريقة الأنسب لراحة المريضة وسلامتها.
3. الإجراء الجراحي:
تستغرق الجراحة عادة ما بين ساعتين إلى ثلاث ساعات، وتتضمن الخطوات التالية:
- الشق الجراحي (Incision):
- يتم عمل شق جراحي عادة في الجزء الأمامي من الكاحل (anterior approach) أو في الجانب الأمامي الوحشي (anterolateral approach)، للسماح بالوصول المباشر إلى المفصل. يختار الدكتور هطيف الشق الذي يوفر أفضل رؤية وأقل ضرر للأنسجة المحيطة.
- الوصول إلى المفصل:
- يتم سحب الأوتار والأعصاب والأوعية الدموية بعناية للوصول إلى المفصل الظنبوبي الشظوي الكاحلي. يستخدم الدكتور هطيف تقنيات الجراحة المجهرية الدقيقة لتقليل الصدمة للأنسجة الرخوة المحيطة.
- إزالة العظم والغضروف التالف:
- باستخدام أدوات جراحية دقيقة، يتم إزالة الأجزاء التالفة من عظم الظنبوب وعظم الكاحل، وكذلك الغضروف المتآكل. يتم ذلك بدقة متناهية لإنشاء مساحة مناسبة لاستيعاب المكونات الصناعية. يتم استخدام أدوات توجيه خاصة لضمان زوايا القطع الصحيحة وتوازن المفصل.
- تحضير العظام لاستقبال الغرسات:
- يتم تنعيم وتشكيل أسطح العظام المتبقية (الظنبوب وعظم الكاحل) لتتناسب تمامًا مع مكونات المفصل الصناعي.
- وضع مكونات المفصل الصناعي:
- المكون الظنبوبي (Tibial Component): يتم تثبيت مكون معدني مسطح على نهاية عظم الظنبوب.
- المكون الكاحلي (Talar Component): يتم تثبيت مكون معدني مقعر أو محدب على عظم الكاحل.
- البولي إيثيلين (Polyethylene Insert): يتم وضع قطعة بلاستيكية عالية الجودة (مصنوعة من البولي إيثيلين) بين المكونين المعدنيين. تعمل هذه القطعة كغضروف صناعي، مما يسمح بحركة سلسة بين المكونات المعدنية ويقلل الاحتكاك.
- يتم تثبيت المكونات المعدنية عادة باستخدام ملاط عظمي خاص أو عن طريق التصميم الذي يسمح بنمو العظم حولها (Press-fit). يتأكد الدكتور هطيف من الثبات المثالي للمكونات وتوازن المفصل في جميع نطاقات الحركة.
- اختبار الحركة:
- بعد وضع الغرسات، يقوم الدكتور هطيف بتحريك الكاحل يدويًا لضمان أن المفصل يعمل بسلاسة، وأن نطاق الحركة مناسب، وأن الثبات جيد.
- إغلاق الشق الجراحي:
- يتم إعادة الأنسجة إلى مكانها، ويتم إغلاق الشق الجراحي بطبقات متعددة من الغرز. قد يتم وضع أنبوب تصريف مؤقت لمنع تراكم السوائل.
- يتم تطبيق ضمادة معقمة وجبيرة أو حذاء خاص للحفاظ على ثبات الكاحل.
4. بعد الجراحة مباشرة:
- يتم نقل المريضة إلى غرفة الإفاقة للمراقبة.
- يتم التحكم في الألم باستخدام الأدوية المناسبة.
- عادة ما يتم إبقاء الساق مرتفعة لتقليل التورم.
- يبدأ برنامج العلاج الطبيعي في وقت مبكر جدًا، أحيانًا في نفس اليوم أو اليوم التالي، تحت إشراف فريق الأستاذ الدكتور محمد هطيف.
تتطلب هذه الجراحة الدقيقة خبرة جراحية عالية وتخطيطًا دقيقًا، وهي السمات التي يتميز بها الأستاذ الدكتور محمد هطيف في ممارسته الطبية.
دليل شامل لإعادة التأهيل بعد مفصل الكاحل الصناعي
تُعد مرحلة إعادة التأهيل بعد جراحة مفصل الكاحل الصناعي حاسمة لنجاح الإجراء واستعادة الوظيفة الكاملة، خاصة بالنسبة لراقص
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك