كسور الإجهاد في عظام مشط القدم الدليل الطبي الشامل
الخلاصة الطبية
كسور الإجهاد في مشط القدم هي شروخ دقيقة في العظام تحدث نتيجة الضغط المتكرر وتصيب غالبا العظمة الثانية تبدأ الأعراض بألم تدريجي وتورم ويعتمد العلاج أساسا على الراحة وارتداء حذاء طبي مع إمكانية التدخل الجراحي في حالات عدم الالتئام
الخلاصة الطبية السريعة: كسور الإجهاد في مشط القدم هي شروخ دقيقة في العظام تحدث نتيجة الضغط المتكرر وتصيب غالبا العظمة الثانية تبدأ الأعراض بألم تدريجي وتورم ويعتمد العلاج أساسا على الراحة وارتداء حذاء طبي مع إمكانية التدخل الجراحي في حالات عدم الالتئام
مقدمة
تعتبر القدم البشرية من أعظم الإبداعات الهندسية في الجسم البشري، حيث تتحمل وزن الجسم بالكامل وتعمل كممتص للصدمات مع كل خطوة نخطوها. ومع ذلك، فإن هذا العبء المستمر قد يؤدي في بعض الأحيان إلى إصابات دقيقة ولكنها مؤلمة للغاية، ومن أبرز هذه الإصابات ما يُعرف طبياً باسم كسور الإجهاد في مشط القدم.
على عكس الكسور التقليدية التي تحدث نتيجة صدمة عنيفة ومفاجئة مثل السقوط أو حوادث السيارات، فإن كسور الإجهاد في مشط القدم تتطور ببطء وبشكل تدريجي. إنها عبارة عن شقوق أو شروخ مجهرية في العظام تحدث عندما تتعرض القدم لضغط ميكانيكي متكرر يتجاوز قدرة العظم على تجديد نفسه وإصلاح التلف الدقيق الذي يحدث يومياً. نحن نتفهم تماماً مدى الإحباط الذي قد يشعر به المريض عندما يبدأ في ممارسة نشاط رياضي جديد لتحسين صحته، ليتفاجأ بألم يعيقه عن الاستمرار.
يهدف هذا الدليل الطبي الشامل إلى تقديم معلومات مفصلة، دقيقة، وموثوقة حول كسور الإجهاد في عظام مشط القدم. سنتناول في هذا المقال كل ما تحتاج لمعرفته بدءاً من التشريح الدقيق للقدم، مروراً بالأسباب الخفية وعوامل الخطر، وصولاً إلى أحدث طرق التشخيص والخيارات العلاجية المتاحة، ليكون هذا الدليل هو مرجعك الأول والأكثر ثقة للتعافي والعودة إلى حياتك الطبيعية بأمان.
التشريح
لفهم كيفية حدوث كسور الإجهاد في مشط القدم بشكل دقيق، يجب علينا أولاً إلقاء نظرة مفصلة على البنية التشريحية للقدم وكيفية عملها الميكانيكي أثناء الحركة.
تكوين عظام مشط القدم
تتكون القدم البشرية من مجموعة معقدة من العظام والمفاصل والأربطة. في منتصف القدم، توجد خمس عظام طويلة تُعرف باسم عظام مشط القدم. يتم ترقيم هذه العظام من واحد إلى خمسة، بدءاً من الجانب الداخلي للقدم (جهة إصبع القدم الكبير) وحتى الجانب الخارجي (جهة إصبع القدم الصغير).
تلعب هذه العظام دوراً محورياً في تشكيل قوس القدم الطولي والعرضي. العظمة الأولى لمشط القدم هي الأقصر والأكثر سمكاً، وتتحمل الجزء الأكبر من وزن الجسم أثناء المشي. أما العظمة الثانية، فهي الأطول بين عظام المشط الخمسة، وتتميز بأن قاعدتها مثبتة بإحكام شديد بين عظام الرصغ (العظام الإسفينية)، مما يجعلها أقل مرونة وأكثر عرضة للضغوط الميكانيكية. هذا التثبيت المحكم هو السبب الرئيسي الذي يجعل عظمة مشط القدم الثانية هي الموقع الأكثر شيوعاً للإصابة بكسور الإجهاد.
دور عظام المشط في الحركة
أثناء دورة المشي أو الجري، تنتقل قوة رد فعل الأرض من الكعب إلى منتصف القدم ثم إلى الأصابع. تعمل عظام مشط القدم كرافعات حيوية تساعد في دفع الجسم للأمام. عندما تزيد كثافة النشاط البدني، تزداد القوى المطبقة على هذه العظام بشكل كبير. إذا لم تُمنح العظام الوقت الكافي للتكيف مع هذه الأحمال الجديدة، فإن عملية "الارتشاف العظمي" (وهي العملية الطبيعية التي يقوم فيها الجسم بإزالة الخلايا العظمية القديمة) تتفوق على عملية "البناء العظمي" (تكوين خلايا عظمية جديدة)، مما يؤدي إلى ضعف العظم وظهور شروخ دقيقة تتطور إلى كسور إجهادية.
الأسباب وعوامل الخطر
تتعدد العوامل التي تساهم في تطور كسور الإجهاد في مشط القدم، وغالباً ما تكون الإصابة نتيجة تضافر عدة عوامل معاً. يمكن تقسيم هذه العوامل إلى فئات رئيسية تشمل التغيرات الهرمونية، المجهود البدني، والحالات الطبية المزمنة.
التغيرات الهرمونية وانقطاع الطمث
تعتبر النساء الفئة الأكثر عرضة للإصابة بكسور الإجهاد في مشط القدم، وتحديداً خلال السنوات الأولى من مرحلة انقطاع الطمث (سن اليأس). في هذه المرحلة، ينخفض مستوى هرمون الإستروجين بشكل حاد، وهو الهرمون المسؤول عن الحفاظ على كثافة العظام. هذا الانخفاض يؤدي إلى دخول العظام في مرحلة من "الارتشاف العظمي السريع"، حيث تفقد العظام كتلتها وصلابتها بمعدل أسرع من المعتاد.
المفارقة الطبية هنا هي أن النساء في مرحلة ما بعد انقطاع الطمث غالباً ما يُنصحن طبياً بالبدء في ممارسة تمارين تحمل الوزن (مثل المشي السريع أو التمارين الهوائية) للحد من فقدان الكتلة العظمية والوقاية من هشاشة العظام. ومع ذلك، إذا تم البدء في هذه التمارين بحماس زائد وبشكل مفاجئ دون تدرج، فإن العظام الضعيفة لا تتمكن من تحمل الضغط الجديد، مما يؤدي مباشرة إلى حدوث كسور الإجهاد.
المجهود البدني والرياضة
تلعب الأنشطة الرياضية والبدنية دوراً رئيسياً في إحداث كسور الإجهاد، وتبرز عدة فئات تكون أكثر عرضة لذلك:
- الرياضيون المحترفون والهواة: يُلاحظ انتشار هذه الكسور بين الرياضيين، خاصة راقصي الباليه (بسبب الوقوف على أطراف الأصابع مما يضع ضغطاً هائلاً على قاعدة عظام المشط)، والرياضيين المشاركين في رياضات القفز وتغيير الاتجاه المفاجئ (مثل كرة السلة والتنس).
- الرياضيات الإناث: هناك حالة طبية تُعرف باسم "ثالوث الرياضية الأنثى"، وتشمل اضطرابات الأكل، انقطاع الطمث (الغياب غير الطبيعي للدورة الشهرية)، وهشاشة العظام المبكرة. الرياضيات اللاتي يعانين من انقطاع الطمث هن مصدر قلق خاص للأطباء، حيث تكون عظامهن هشة للغاية وعرضة للكسور الإجهادية المتكررة.
- المجندون العسكريون: يُطلق على كسور الإجهاد في مشط القدم أحياناً اسم "كسور المسيرة العسكرية". المجندون الجدد في الأسابيع الأولى من التدريب العسكري القاسي، والذين يضطرون للمشي لمسافات طويلة بأحذية قاسية وحمل أوزان ثقيلة، يكونون عرضة بشكل كبير لهذه الإصابة.
الحالات الطبية والأمراض المزمنة
هناك مجموعة من الأمراض والحالات الطبية التي تزيد من خطر الإصابة بكسور الإجهاد في مشط القدم، وتشمل:
- مرض السكري: يعاني العديد من مرضى السكري من اعتلال الأعصاب الحسي والحركي. فقدان الإحساس بالألم يعني أن المريض قد يستمر في المشي على قدم تعاني من إجهاد عظمي دون أن يشعر بالإنذار المبكر (الألم)، مما يفاقم الإصابة ويحولها إلى كسر كامل.
- التهاب المفاصل الروماتويدي: يؤدي هذا المرض المناعي إلى تشوهات في مفاصل القدم وتغير في ميكانيكا المشي، مما يضع ضغوطاً غير طبيعية على عظام مشط القدم.
- مرض شاركو ماري توث: وهو اضطراب عصبي وراثي يؤدي إلى ضعف عضلات القدم وتغير شكل القوس، مما يزيد من الضغط الموضعي على عظام المشط.
- السكتة الدماغية: المرضى الذين تعرضوا لسكتة دماغية قد يعانون من ضعف في جانب واحد من الجسم وتغير في نمط المشي، مما يلقي بعبء إضافي على قدم واحدة دون الأخرى.
| فئة الخطر | التفسير الطبي |
|---|---|
| النساء بعد انقطاع الطمث | ارتشاف عظمي سريع بسبب نقص الإستروجين |
| راقصو الباليه | ضغط ميكانيكي هائل على قاعدة عظم المشط الثاني |
| المجندون العسكريون | إجهاد مفاجئ ومستمر (كسر المسيرة) |
| مرضى السكري | اعتلال عصبي يفقد المريض الشعور بالألم التحذيري |
الأعراض
تتميز كسور الإجهاد في مشط القدم بنمط معين من الأعراض التي تتطور تدريجياً، مما يجعل الكثير من المرضى يتجاهلونها في البداية ظناً منهم أنها مجرد إرهاق عضلي بسيط.
تطور الألم
السمة المميزة لكسر الإجهاد هي البداية التدريجية للألم. غالباً ما يلاحظ المرضى بدء الألم مباشرة فوق منطقة عنق عظمة مشط القدم الثانية، وذلك بعد مرور من أسبوعين إلى أربعة أسابيع من بدء برنامج رياضي جديد (مثل الجري أو التمارين الهوائية) أو زيادة كثافة التدريب الحالي.
في المراحل الأولى، يظهر الألم فقط في نهاية النشاط الرياضي أو بعد الانتهاء منه. مع استمرار تجاهل المشكلة ومواصلة الضغط على القدم، يتطور الألم ليبدأ في وقت مبكر من النشاط، ثم يصبح ألماً مستمراً حتى أثناء المشي العادي أو أداء الأنشطة اليومية البسيطة. في الحالات المتقدمة، قد يشعر المريض بالألم حتى أثناء الراحة أو في الليل.
العلامات الجسدية
إلى جانب الألم، هناك علامات جسدية يمكن ملاحظتها، وتشمل:
* تورم موضعي: يُلاحظ عادة تورم خفيف إلى متوسط فوق منطقة الألم على ظهر القدم.
* ألم عند اللمس: يكون هناك ألم حاد ومحدد عند الضغط المباشر بإصبع اليد على العظمة المصابة.
* تغير في طريقة المشي: قد يضطر المريض إلى العرج أو المشي على الحافة الخارجية للقدم لتجنب تحميل الوزن على المنطقة المؤلمة.
التشخيص
يعتبر التشخيص الدقيق والمبكر لكسور الإجهاد في مشط القدم خطوة حاسمة لمنع تفاقم الإصابة. يعتمد طبيب العظام المتخصص على مزيج من التاريخ المرضي، الفحص السريري، وتقنيات التصوير الطبي المتقدمة.
الفحص السريري
يبدأ التشخيص بأخذ تاريخ طبي مفصل. سيسأل الطبيب عن أي تغييرات حديثة في مستوى النشاط البدني، نوع الأحذية المستخدمة، التاريخ الطبي للأمراض المزمنة، والأنظمة الغذائية. بعد ذلك، يقوم الطبيب بفحص القدم سريرياً للبحث عن التورم وتحديد نقطة الألم القصوى (Point tenderness) التي غالباً ما تتمركز فوق عنق عظمة المشط المصابة.
التصوير الطبي
التحدي الأكبر في تشخيص كسور الإجهاد هو أن التصوير الطبي الأولي قد يكون خادعاً:
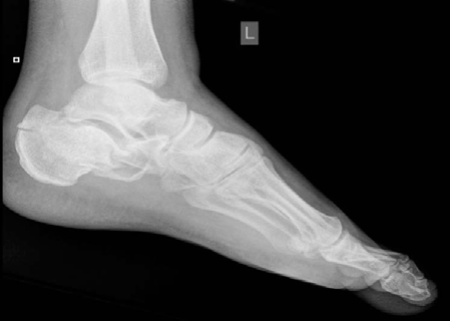
- الأشعة السينية التقليدية (X-rays): في الغالبية العظمى من الحالات، تكون صور الأشعة السينية التي يتم إجراؤها خلال الأسبوعين الأولين من بداية الأعراض سلبية تماماً (لا تظهر أي كسر). وهذا أمر طبيعي لأن الشق المجهري لا يظهر في الأشعة العادية. ومع ذلك، إذا تم تكرار الأشعة السينية بعد 4 إلى 6 أسابيع من الإصابة، فإنها غالباً ما تكشف عن "تكوين عظمي جديد في السمحاق" (Periosteal new bone formation)، وهو عبارة عن نسيج عظمي جديد يبنيه الجسم حول منطقة الكسر في محاولة لشفائه، ويظهر ككتلة بيضاء حول العظم.
- التصوير بالرنين المغناطيسي (MRI): يُعتبر المعيار الذهبي لتشخيص كسور الإجهاد في مراحلها المبكرة. يمكن للرنين المغناطيسي اكتشاف الوذمة العظمية (ارتشاح السوائل داخل العظم نتيجة الالتهاب والإجهاد) حتى قبل حدوث الكسر الفعلي، مما يجعله أداة حاسمة في الحالات المشكوك فيها.
- المسح الذري للعظام (Bone Scan): يمكن استخدامه كبديل للرنين المغناطيسي، حيث يُظهر زيادة في نشاط الخلايا العظمية في منطقة الإصابة، مما يؤكد وجود كسر إجهادي.
التشخيص التفريقي
يجب على الطبيب الماهر أن يستبعد الأسباب الأخرى التي قد تؤدي إلى أعراض مشابهة في نفس المنطقة، وهو ما يُعرف بالتشخيص التفريقي. يشمل ذلك:
* التهاب العصب الشظوي السطحي الانضغاطي: وهو انضغاط للعصب يسبب ألماً وحرقاناً يمتد على ظهر القدم.
* الفصال العظمي (خشونة المفاصل): وتحديداً في المفصل الرصغي المشطي القريب، والذي يمكن أن يسبب ألماً يمتد إلى منطقة المشط.
* التهاب الغشاء الزليلي: سواء كان مجهول السبب أو ناتجاً عن الإفراط في الاستخدام، والذي يصيب المفصل المشطي السلامي المجاور.
العلاج
يعتمد علاج كسور الإجهاد في مشط القدم على شدة الإصابة، العظمة المتأثرة، ومستوى نشاط المريض. الهدف الأساسي من العلاج هو تخفيف الألم، السماح للعظم بالالتئام التام، ومنع تكرار الإصابة أو حدوث مضاعفات.
العلاج التحفظي
في الغالبية العظمى من الحالات، تستجيب كسور الإجهاد في عظام المشط بشكل ممتاز للعلاج التحفظي (غير الجراحي). يتضمن هذا النهج:
- الراحة النسبية: التوقف الفوري عن النشاط الرياضي أو المجهود الذي تسبب في الإصابة. الراحة هنا لا تعني البقاء في السرير، بل تعني تجنب الأنشطة التي تضع ضغطاً (تحمل الوزن) على القدم.
- تثبيت القدم: قد يصف الطبيب ارتداء حذاء طبي ذو نعل صلب (Stiff-soled shoe) أو حذاء المشي البلاستيكي (CAM boot) لتقليل حركة مفاصل القدم وتخفيف الضغط عن عظام المشط. في بعض الحالات الشديدة، قد يتطلب الأمر وضع القدم في جبس لفترة محددة.
- تعديل النشاط: يمكن للمريض الحفاظ على لياقته البدنية من خلال ممارسة أنشطة لا تتطلب تحميل الوزن على القدم، مثل السباحة أو ركوب الدراجة الثابتة، بشرط ألا تسبب هذه الأنشطة أي ألم.
العلاج الجراحي
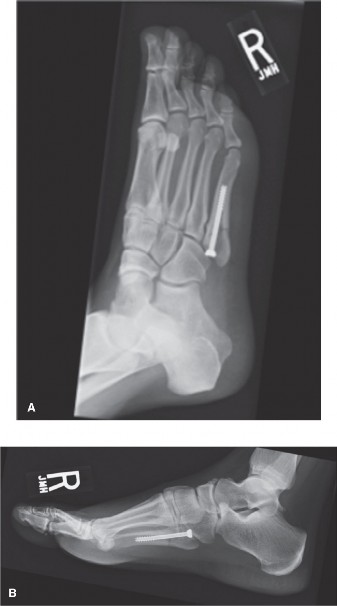
التدخل الجراحي نادراً ما يكون مطلوباً لعلاج كسور الإجهاد في عظام مشط القدم. ومع ذلك، قد يصبح الخيار الجراحي (الرد المفتوح والتثبيت الداخلي باستخدام الشرائح والمسامير) ضرورياً في حالات محددة:
* عدم الالتئام (Nonunion): إذا لم يلتئم العظم بعد فترة كافية من العلاج التحفظي.
* الالتئام الخاطئ (Malunion): إذا حدث التئام عظمي كبير ولكن في وضعية غير صحيحة تؤثر على ميكانيكا القدم.
حالات خاصة في العلاج
هناك فئة فرعية من كسور الإجهاد تتطلب انتباهاً خاصاً وتعتبر صعبة الإدارة، وهي كسور الإجهاد في "القاعدة القريبة لعظمة مشط القدم الثانية".
أظهرت الدراسات الطبية اختلافات في الاستجابة للعلاج بناءً على فئة المريض. على سبيل المثال، في دراسة أُجريت على راقصي الباليه الذين عانوا من كسر إجهادي في قاعدة المشط الثاني، أدى الإدارة التحفظية (الراحة النسبية والتثبيت بحذاء طبي أو جبس) إلى زوال الأعراض والشفاء التام.
في المقابل، أظهرت دراسة أخرى شملت مرضى من غير الراقصين الذين تم علاجهم تحفظياً نسبة 50% من حالات "عدم الالتئام"، والذين تم علاجهم لاحقاً بنجاح من خلال التثبيت الجراحي.
من المضاعفات الهامة التي يجب أن يدركها المريض ويشرحها الطبيب بوضوح، هي أن كسر الإجهاد في عظمة المشط الثانية قد يؤدي أحياناً إلى "التئام خاطئ في وضعية العطف الظهري" (انحناء العظمة قليلاً للأعلى). هذا التشوه الطفيف يؤدي إلى نقل وزن الجسم والضغط الميكانيكي إلى عظمة مشط القدم الثالثة المجاورة، مما يضعها في خطر كبير للإصابة بكسر إجهادي جديد.
التعافي
رحلة التعافي من كسر الإجهاد تتطلب صبراً والتزاماً تاماً بتعليمات الطبيب المعالج لضمان عودة آمنة للنشاط وتجنب الانتكاسات.
مراحل الشفاء
يستغرق التئام العظام الطبيعي عادة من 6 إلى 8 أسابيع. خلال هذه الفترة، يمر التعافي بعدة مراحل:
1. مرحلة الحماية: التركيز على تخفيف الألم والتورم باستخدام الثلج، رفع القدم، وارتداء الحذاء الطبي.
2. مرحلة استعادة الحركة: بمجرد زوال الألم أثناء المشي العادي، يتم البدء في جلسات العلاج الطبيعي لاستعادة المدى الحركي لمفاصل القدم وتقوية العضلات المحيطة (عضلات الساق والقدم).
3. مرحلة العودة التدريجية: العودة إلى الرياضة يجب أن تكون تدريجية للغاية وفق بروتوكول محدد. يتم زيادة الحمل والمسافة بنسبة لا تتجاوز 10% أسبوعياً.
الوقاية من تكرار الإصابة
للوقاية من حدوث كسور إجهادية في المستقبل، يجب اتباع الإرشادات التالية:
* التدرج في التدريب: تجنب الزيادة المفاجئة في شدة أو مدة التمارين الرياضية.
* اختيار الأحذية المناسبة: ارتداء أحذية رياضية توفر دعماً جيداً لقوس القدم وممتصة للصدمات، واستبدالها بانتظام عندما تتآكل.
* التغذية السليمة: التأكد من الحصول على كميات كافية من الكالسيوم وفيتامين د لدعم صحة العظام، خاصة للنساء في مرحلة ما بعد انقطاع الطمث والرياضيات.
* التقييم البيوميكانيكي: فحص شكل القدم وطريقة المشي، واستخدام ضبانات طبية (فرشات حذاء مخصصة) إذا لزم الأمر لتوزيع الضغط بالتساوي على القدم.
الأسئلة الشائعة
فيما يلي إجابات مفصلة على أكثر الأسئلة التي يطرحها المرضى حول كسور الإجهاد في مشط القدم:
ما هي كسور الإجهاد في مشط القدم
هي عبارة عن شروخ أو شقوق دقيقة جداً في عظام مشط القدم (غالباً العظمة الثانية) تحدث نتيجة تعرض القدم لضغط ميكانيكي متكرر ومستمر يتجاوز قدرة العظم على تحمل هذا العبء وإصلاح نفسه، وتنتشر بين الرياضيين والنساء بعد انقطاع الطمث.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك