عملية دمج مفاصل العمود الداخلي للقدم دليلك الطبي الشامل
الخلاصة الطبية
عملية دمج مفاصل العمود الداخلي للقدم هي إجراء جراحي يهدف إلى تصحيح تشوهات القدم المسطحة الشديدة وتثبيت المفاصل المرتخية. تعتمد الجراحة على إزالة الغضاريف التالفة واستخدام مسامير طبية وطعوم عظمية لاستعادة القوس الطبيعي للقدم وتخفيف الألم المزمن واستعادة القدرة على المشي.
الخلاصة الطبية السريعة: عملية دمج مفاصل العمود الداخلي للقدم هي إجراء جراحي يهدف إلى تصحيح تشوهات القدم المسطحة الشديدة وتثبيت المفاصل المرتخية. تعتمد الجراحة على إزالة الغضاريف التالفة واستخدام مسامير طبية وطعوم عظمية لاستعادة القوس الطبيعي للقدم وتخفيف الألم المزمن واستعادة القدرة على المشي.
مقدمة شاملة عن دمج مفاصل العمود الداخلي للقدم
تعتبر القدم من أعقد الهياكل التشريحية في جسم الإنسان، حيث تتحمل وزن الجسم كاملا وتوفر التوازن والمرونة اللازمة للحركة. في بعض الحالات الطبية المتقدمة، يتعرض القوس الداخلي للقدم للانهيار نتيجة لضعف الأوتار أو التهاب المفاصل التآكلي، مما يؤدي إلى تشوهات شديدة وآلام مزمنة تعيق قدرة المريض على ممارسة حياته اليومية بشكل طبيعي. هنا يبرز دور الجراحة التقويمية، وتحديدا عملية دمج مفاصل العمود الداخلي للقدم، كحل جذري وفعال لاستعادة استقرار القدم ووظيفتها.
عملية دمج مفاصل العمود الداخلي للقدم هي إجراء جراحي دقيق يهدف إلى تصحيح التشوهات وإعادة بناء القوس الطولي للقدم من خلال دمج عظام محددة في الجزء الداخلي من القدم. يطلق على هذا الإجراء طبيا اسم إيثاق المفصل الإنسي المعزول. من خلال هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الجراحة، بدءا من الأسباب والأعراض، مرورا بالتقنيات الجراحية المتقدمة، وصولا إلى مرحلة التعافي وما بعدها، لنوفر لك المرجعية الطبية الأكثر موثوقية وشمولية.
التشريح الوظيفي للعمود الداخلي للقدم
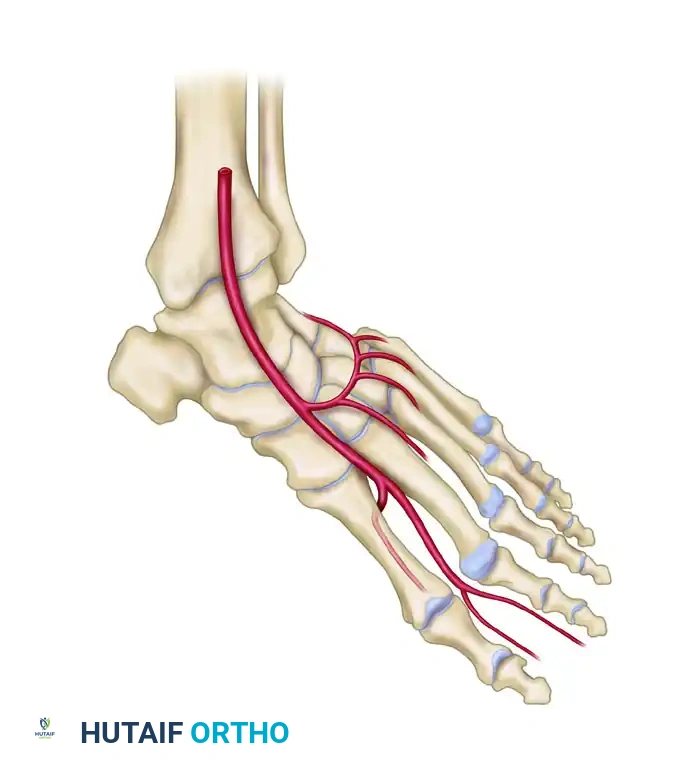
لفهم أهمية هذه الجراحة، يجب أولا التعرف على البنية التشريحية للقدم. تنقسم القدم وظيفيا إلى عدة أعمدة، ويعتبر العمود الداخلي أو الإنسي هو المسؤول الأساسي عن تشكيل القوس الطولي للقدم الذي يمتص الصدمات أثناء المشي. يتكون هذا العمود من عدة عظام ومفاصل مترابطة بدقة متناهية.
يشمل العمود الداخلي عظمة الكاحل والعظمة الزورقية والعظام الإسفينية وعظمة المشط الأولى. ترتبط هذه العظام ببعضها البعض عبر شبكة معقدة من الأربطة والأوتار، أهمها الوتر الظنبوبي الخلفي الذي يعمل كداعم رئيسي لقوس القدم. عندما يحدث خلل في هذا الوتر أو تتآكل الغضاريف بين هذه العظام، يفقد العمود الداخلي استقراره، مما يؤدي إلى هبوط القوس وتسطح القدم. الجراحة تهدف إلى دمج هذه المفاصل المرتخية، وتحديدا المفصل الزورقي الإسفيني والمفصل الرصغي المشطي الأول، لإعادة بناء الهيكل العظمي الصلب الذي يمكنه تحمل وزن الجسم بكفاءة.
الأسباب وعوامل الخطر المؤدية للتشوه
هناك العديد من الحالات الطبية التي قد تؤدي في النهاية إلى الحاجة لإجراء عملية دمج مفاصل العمود الداخلي للقدم. فهم هذه الأسباب يساعد في التشخيص المبكر والوقاية من تدهور الحالة.
من أبرز الأسباب التي تؤدي إلى هذه الحالة هو القصور المزمن في الوتر الظنبوبي الخلفي. هذا الوتر هو المسؤول عن رفع قوس القدم، ومع مرور الوقت والضغط المستمر، قد يتعرض للالتهاب أو التمزق الجزئي أو الكلي. عندما يفشل هذا الوتر في أداء وظيفته، يبدأ قوس القدم في الانهيار التدريجي.
بالإضافة إلى ذلك، يعتبر التهاب المفاصل التآكلي أو الفصال العظمي من الأسباب الرئيسية. يؤدي تآكل الغضاريف التي تغلف نهايات العظام في المفاصل إلى احتكاك العظام ببعضها البعض، مما يسبب ألما شديدا وتغيرا في شكل القدم. في بعض الحالات، قد تكون التشوهات ناتجة عن إصابات رضية سابقة لم يتم علاجها بشكل صحيح، أو بسبب عيوب خلقية تتطور مع تقدم العمر وتؤدي إلى عدم استقرار شديد في مفاصل منتصف القدم.

الأعراض والعلامات التحذيرية للمريض
يعاني المرضى المصابون بانهيار العمود الداخلي للقدم من مجموعة من الأعراض التي تتدرج في شدتها بناء على مرحلة المرض. في البداية، قد يكون الألم خفيفا ومتقطعا، ولكنه يتطور ليصبح ألما مزمنا يعيق الحركة.
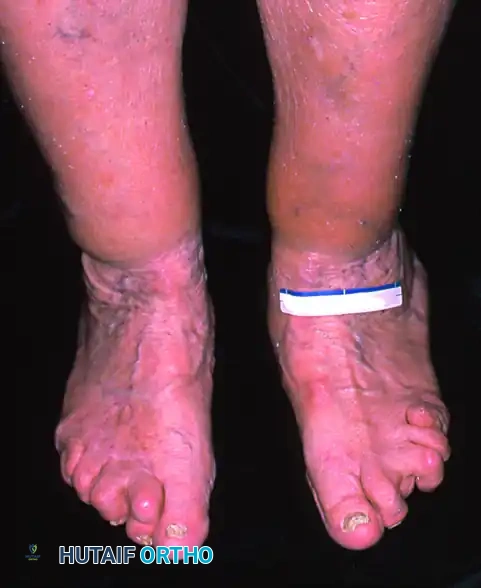
يتركز الألم عادة في الجزء الداخلي من الكاحل ومنتصف القدم، ويزداد سوءا مع الوقوف لفترات طويلة أو المشي. يلاحظ المريض تغيرا واضحا في شكل القدم، حيث يختفي القوس الطولي وتصبح القدم مسطحة تماما وتلامس الأرض بالكامل. يترافق هذا مع انحراف الكعب نحو الخارج، وهو ما يعرف طبيا بالروح العظمي للكعب.
في المراحل المتقدمة، قد يمتد الألم إلى الجزء الخارجي من الكاحل نتيجة لاصطدام عظمة الكاحل بعظمة العقب بسبب التشوه الشديد. كما يجد المريض صعوبة بالغة في الوقوف على أطراف أصابعه، وتصبح الأحذية المعتادة غير مريحة أو تفقد شكلها بسرعة نتيجة للضغط غير المتكافئ.
التشخيص والتقييم الطبي الشامل
يبدأ التشخيص الدقيق بزيارة طبيب جراحة العظام المتخصص في القدم والكاحل. يقوم الطبيب بإجراء فحص سريري شامل لتقييم مدى التشوه، وتحديد نقاط الألم، واختبار قوة الأوتار، خاصة الوتر الظنبوبي الخلفي. يطلب الطبيب من المريض الوقوف والمشي لملاحظة ميكانيكية القدم وانحراف الكعب.
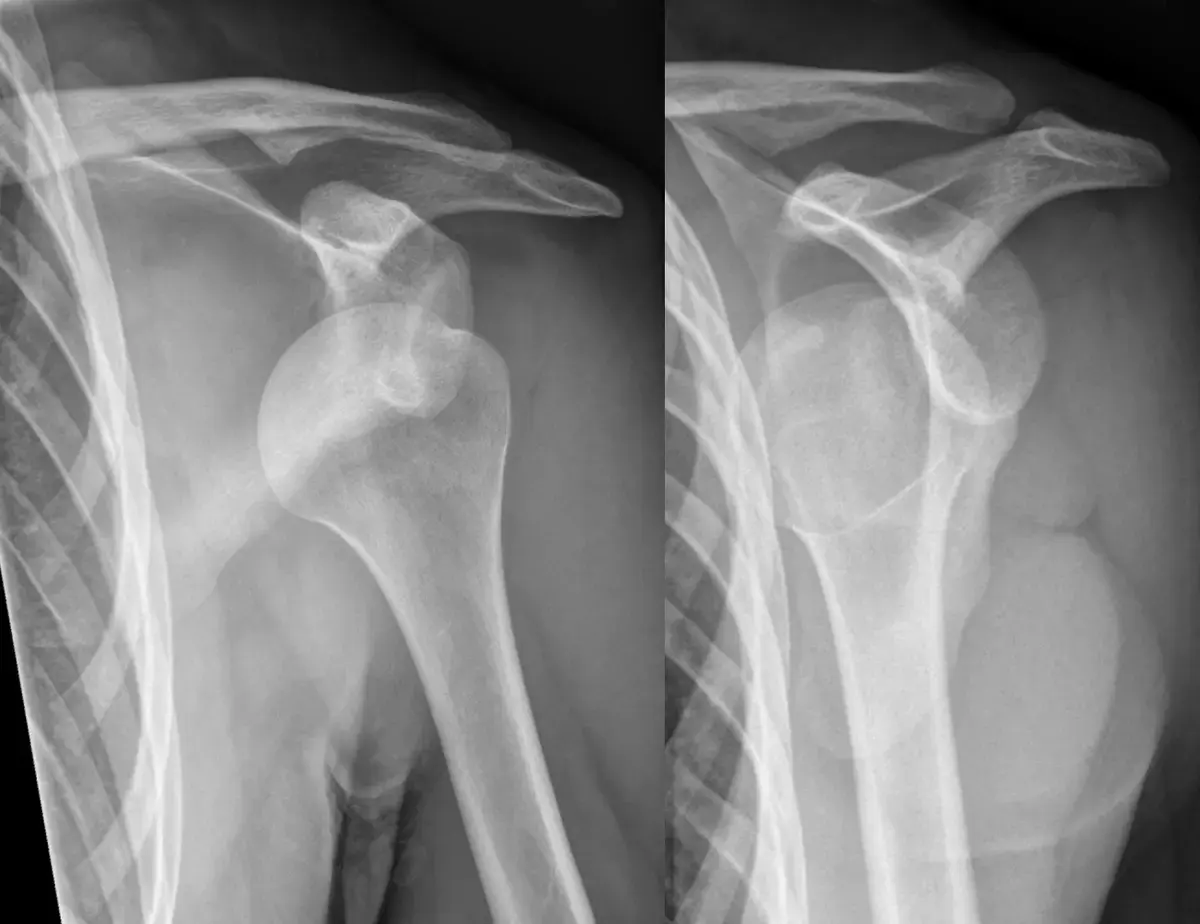
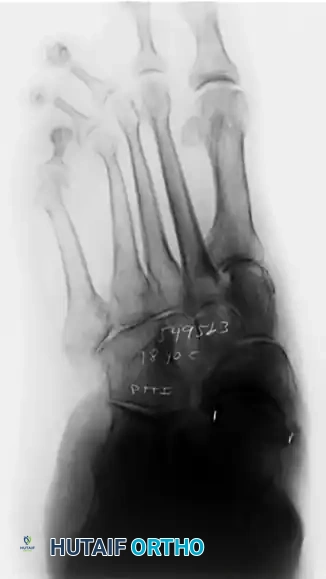
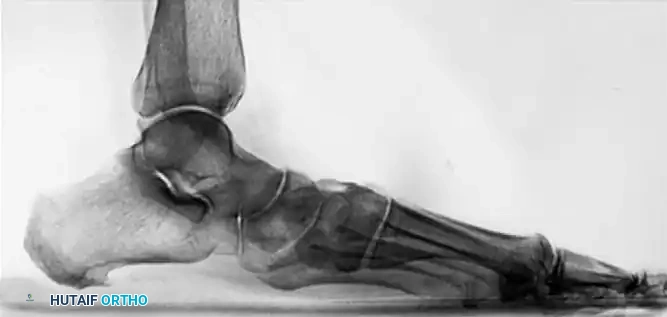
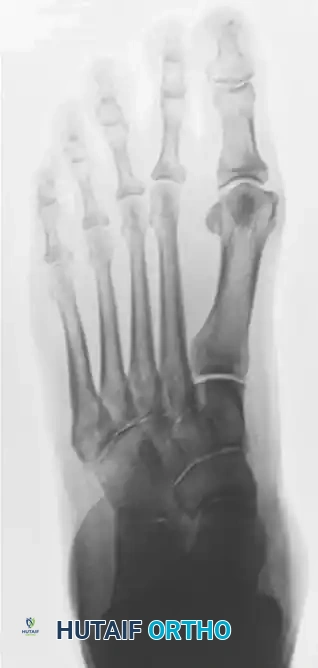
تعتبر الأشعة السينية أثناء تحمل الوزن أداة تشخيصية حاسمة. توفر هذه الصور رؤية واضحة لحالة العظام والمفاصل تحت تأثير وزن الجسم. من خلال الأشعة الأمامية الخلفية والجانبية، يقييم الطبيب زوايا معينة مثل زاوية الكاحل والمشط، ومدى تغطية المفصل الكاحلي الزورقي. تظهر الأشعة بوضوح هبوط المفصل الزورقي الإسفيني والمفصل الرصغي المشطي الأول، وتآكل الغضاريف إن وجد.
في بعض الحالات المعقدة، قد يطلب الطبيب إجراء تصوير بالرنين المغناطيسي لتقييم حالة الأنسجة الرخوة والأوتار والأربطة بدقة أكبر، أو تصوير مقطعي محوسب للحصول على صور ثلاثية الأبعاد للعظام تساعد في التخطيط الجراحي الدقيق.
الخيارات العلاجية والتدخل الجراحي
عندما تفشل العلاجات التحفظية مثل الأدوية المضادة للالتهابات، والعلاج الطبيعي، واستخدام الدعامات والأحذية الطبية المخصصة في تخفيف الألم وتحسين وظيفة القدم، يصبح التدخل الجراحي هو الخيار الأمثل. تختلف التقنيات الجراحية بناء على شدة التشوه ومرونة المفاصل.
الهدف الأساسي من الجراحة هو تخفيف الألم، وتصحيح التشوه، واستعادة وظيفة القدم من خلال دمج المفاصل غير المستقرة. يتم إجراء العملية تحت التخدير النصفي أو العام، وتتطلب دقة عالية وخبرة واسعة من الجراح. سنستعرض فيما يلي أبرز التقنيات الجراحية المستخدمة في دمج مفاصل العمود الداخلي للقدم.
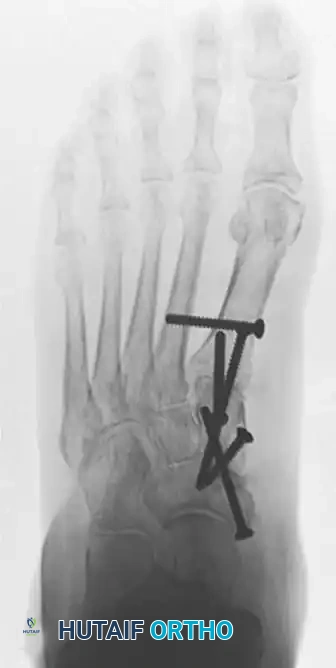
تقنية التثبيت بالمسامير والطعوم العظمية
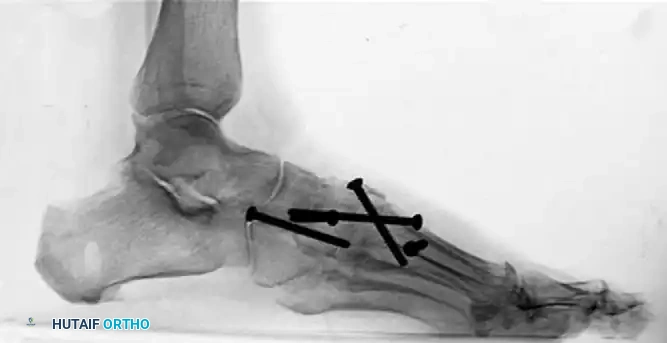
تعتبر هذه التقنية من الأساليب الشائعة والفعالة. يبدأ الجراح بعمل شق جراحي في الجزء الداخلي من القدم للوصول إلى المفاصل المستهدفة. إذا كان هناك عدم استقرار في المفصل الزورقي الإسفيني، يقوم الجراح بإزالة الغضاريف التالفة من المفاصل الإنسية والوسطى، مع الحفاظ عادة على المفصل الجانبي.
لتحفيز التئام العظام ودمجها، يتم تثقيب العظم تحت الغضروفي باستخدام مثقاب صغير. بعد ذلك، يتم إعادة العظام إلى وضعها التشريحي الصحيح وتثبيتها باستخدام مسامير طبية خاصة بقطر معين يتم إدخالها بدقة لضمان الثبات. إذا كان هناك تضرر في الوتر الظنبوبي الخلفي، يتم تنظيفه أو تعزيزه باستخدام وتر العضلة المثنية الطويلة للأصابع.
في حال وجود خلع جزئي في المفصل الرصغي المشطي الأول، يتم التعامل معه من خلال شق جراحي منفصل لتجنب إصابة الأوتار الأمامية. يتم تحضير المفصل للدمج بنفس الطريقة وتثبيته بمسامير متعاكسة الاتجاه لضمان أقصى درجات الاستقرار. غالبا ما يتم استخدام طعوم عظمية تؤخذ من قصبة الساق لملء الفراغات وتعزيز عملية الدمج.
تقنية الشق العظمي وتعديل الاستقامة
تستخدم هذه التقنية المتقدمة لتصحيح التشوهات التي تتطلب تعديلا في زاوية العظام لاستعادة ميكانيكية القدم الطبيعية. يتم وضع المريض على ظهره مع تدوير الساق المصابة للداخل. يقوم الجراح بعمل شق طولي فوق العظمة الإسفينية الإنسية وقاعدة عظمة المشط الأولى.
باستخدام منشار جراحي دقيق، يتم عمل شق عرضي في العظمة الإسفينية. يتم فتح هذا الشق بعناية لثني الشعاع الأول للقدم نحو الأسفل، والهدف من ذلك هو استعادة التكوين الطبيعي للقدم الذي يشبه الحامل الثلاثي، مما يضمن توزيع الوزن بشكل متساو.
للحفاظ على هذا الوضع الجديد، يتم أخذ طعم عظمي من الحوض وتشكيله ليتناسب مع الفجوة التي تم إنشاؤها في العظمة الإسفينية. يتم إدخال الطعم العظمي وتثبيت الهيكل بأكمله باستخدام مسامير مجوفة. يتأكد الجراح من عدم بروز الطعم العظمي لتجنب أي احتكاك مع العظام المجاورة.
التعامل مع المرحلة الرابعة من تشوه الوتر الظنبوبي
تعتبر المرحلة الرابعة من تشوه الوتر الظنبوبي الخلفي من الحالات المعقدة جدا، حيث يترافق التشوه مع عدم تطابق في مفصل الكاحل وانحراف شديد. في هذه المرحلة، قد لا تكون الدعامات الطبية كافية لتخفيف الألم.
إذا كان التشوه صلبا وغير قابل للتعديل، فإن الإجراء المفضل هو دمج مفصل الكاحل أو الدمج الثلاثي الممتد. أما إذا كان التشوه مرنا وقابلا للتعديل، مع وجود ميلان بسيط في الكاحل وتآكل طفيف في المفاصل، فيمكن اللجوء إلى تقنيات تحافظ على المفصل مثل إعادة بناء الرباط الدالي باستخدام طعوم نسيجية، وذلك بالتزامن مع عمليات الدمج الأخرى لتوفير دعم شامل للقدم.
التعافي ومراحل التأهيل بعد الجراحة
تعتبر مرحلة التعافي بعد عملية دمج مفاصل العمود الداخلي للقدم مرحلة حاسمة لضمان نجاح الجراحة والتئام العظام بشكل سليم. يتطلب الأمر صبرا والتزاما تاما بتعليمات الطبيب المعالج.
بعد الجراحة مباشرة، يتم وضع القدم في جبيرة طبية ضاغطة لتقليل التورم وتثبيت المفاصل. يمنع المريض تماما من تحميل أي وزن على القدم المصابة خلال الأسابيع الأولى. يتم استخدام العكازات أو الكرسي المتحرك للتنقل.
| المرحلة الزمنية | التوجيهات الطبية للتعافي |
|---|---|
| من أسبوع إلى أسبوعين | تغيير الجبيرة الأولية، فحص الجروح، وضع جبيرة جديدة مع الاستمرار في عدم تحميل الوزن. |
| الأسبوع السادس | إجراء أشعة سينية للتحقق من بدء التئام العظام. إذا كان الدمج جيدا، يسمح بالبدء في تحميل الوزن تدريجيا باستخدام حذاء طبي واق. |
| من 10 إلى 12 أسبوعا | الانتقال إلى ارتداء الأحذية العادية المريحة مع إمكانية تحميل الوزن بالكامل بناء على تقييم الطبيب. |
| من 3 إلى 6 أشهر | جلسات العلاج الطبيعي المكثفة لاستعادة قوة العضلات وتحسين مدى الحركة والتوازن. |
| بعد 6 أشهر | العودة التدريجية للأنشطة الطبيعية مع تجنب الرياضات العنيفة التي تضع ضغطا كبيرا على القدم. |
يجب على المريض الانتباه لأي علامات غير طبيعية مثل زيادة مفاجئة في الألم، تورم شديد لا يزول، أو ارتفاع في درجة الحرارة، والتواصل مع الطبيب فورا في حال حدوثها. الالتزام ببرنامج العلاج الطبيعي يلعب دورا محوريا في تسريع العودة للحياة الطبيعية وتحسين جودة المشي.
الأسئلة الشائعة حول الجراحة
مدة البقاء في المستشفى بعد الجراحة
تتطلب عملية دمج مفاصل العمود الداخلي للقدم عادة البقاء في المستشفى لمدة تتراوح بين يوم إلى ثلاثة أيام، وذلك لمراقبة الحالة الصحية للمريض، وإدارة الألم بعد الجراحة، والتأكد من عدم وجود أي مضاعفات مبكرة قبل السماح بالخروج.
متى يمكن المشي بشكل طبيعي
يحتاج المريض إلى فترة تتراوح بين 10 إلى 12 أسبوعا للتمكن من المشي باستخدام أحذية عادية وتحميل الوزن بالكامل. ومع ذلك، فإن التعافي التام واستعادة النمط الطبيعي للمشي دون أي شعور بالانزعاج قد يستغرق من ستة أشهر إلى عام كامل، ويعتمد ذلك على التزام المريض ببرنامج التأهيل.
نسبة نجاح عملية دمج مفاصل القدم
تعتبر نسبة نجاح هذه الجراحة مرتفعة جدا، حيث تتجاوز 85% في تخفيف الألم المزمن وتصحيح التشوه بشكل فعال. يعتمد النجاح بشكل كبير على دقة التشخيص، مهارة الجراح، والتزام المريض الصارم بتعليمات عدم تحميل الوزن خلال الأسابيع الأولى.
البدائل غير الجراحية لدمج المفاصل
قبل اللجوء للجراحة، يتم تجربة العلاجات التحفظية مثل استخدام الدعامات الطبية المخصصة، الأحذية التقويمية، العلاج الطبيعي لتقوية الأوتار، والأدوية المسكنة. لا تلغي هذه البدائل التشوه، لكنها قد تنجح في السيطرة على الألم في المراحل المبكرة من المرض.
تأثير الجراحة على حركة القدم
بما أن الجراحة تعتمد على دمج المفاصل، فمن الطبيعي أن تقل مرونة القدم في الجزء الأوسط الذي تم دمجه. ومع ذلك، فإن هذا الفقدان في المرونة يعوض بشكل كبير من خلال التخلص من الألم الشديد واستعادة استقرار القدم، مما يحسن القدرة الكلية على المشي.
مضاعفات عملية دمج العمود الداخلي
كأي تدخل جراحي، هناك احتمالية لحدوث مضاعفات، منها عدم التئام العظام بشكل كامل، التهاب الجروح، تلف الأعصاب السطحية المحيطة بمنطقة الجراحة، أو استمرار بعض الألم. المتابعة الدورية واختيار جراح متمرس يقلل من هذه المخاطر بشكل كبير.
نوع التخدير المستخدم في العملية
يتم إجراء العملية عادة تحت التخدير النصفي الذي يخدر النصف السفلي من الجسم، أو التخدير العام حيث يكون المريض نائما بالكامل. يحدد طبيب التخدير الخيار الأنسب بناء على الحالة الصحية العامة للمريض وتفضيلاته.
الحاجة إلى جلسات العلاج الطبيعي
العلاج الطبيعي يعتبر جزءا لا يتجزأ من خطة التعافي. تبدأ الجلسات عادة بعد التأكد من التئام العظام، وتهدف إلى تقوية عضلات الساق والقدم، تحسين الدورة الدموية، وتدريب المريض على استعادة نمط المشي الصحيح والتوازن.
إمكانية ممارسة الرياضة بعد التعافي
يمكن للمرضى العودة لممارسة الرياضات ذات التأثير المنخفض مثل السباحة، ركوب الدراجات، والمشي السريع بعد التعافي التام. ينصح عادة بتجنب الرياضات التي تتطلب القفز أو الجري العنيف لتجنب وضع ضغط مفرط على المفاصل المجاورة للمنطقة المدمجة.
كيفية التعامل مع الألم بعد الجراحة
يتم السيطرة على الألم بعد الجراحة من خلال مسكنات الألم الموصوفة من قبل الطبيب. رفع القدم فوق مستوى القلب واستخدام الكمادات الباردة خلف الركبة يساعدان بشكل كبير في تقليل التورم والألم خلال الأيام الأولى بعد العملية.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك