دليلك الشامل لعملية الدمج الجزئي للأصابع لعلاج مسمار القدم المستعصي
الخلاصة الطبية
مسمار القدم المستعصي هو سماكة مؤلمة في الجلد تحدث بين الأصابع أو في باطن القدم نتيجة الاحتكاك المستمر. يعتمد العلاج على الإجراءات التحفظية أولا وفي الحالات المتقدمة يتم اللجوء إلى الجراحة مثل عملية الدمج الجزئي للأصابع لمنع الاحتكاك وتخفيف الألم نهائيا.
الخلاصة الطبية السريعة: مسمار القدم المستعصي هو سماكة مؤلمة في الجلد تحدث بين الأصابع أو في باطن القدم نتيجة الاحتكاك المستمر. يعتمد العلاج على الإجراءات التحفظية أولا وفي الحالات المتقدمة يتم اللجوء إلى الجراحة مثل عملية الدمج الجزئي للأصابع لمنع الاحتكاك وتخفيف الألم نهائيا.
مقدمة عن مسمار القدم المستعصي
يعاني الكثير من الأشخاص من آلام مبرحة في القدمين تعيق قدرتهم على المشي وممارسة حياتهم اليومية بشكل طبيعي، ومن أبرز أسباب هذه الآلام هو ظهور مسمار القدم أو ما يُعرف طبياً بالتقرن. عندما نتحدث عن مسمار القدم، فإننا نواجه نوعين رئيسيين يسببان إزعاجاً كبيراً للمرضى وهما مسمار القدم بين الأصابع والتقرن الأخمصي المستعصي. تتكون هذه الآفات الجلدية كرد فعل طبيعي من الجسم لحماية الأنسجة العميقة من الضغط والاحتكاك المستمرين، ولكن مع مرور الوقت، تتحول هذه الطبقة الواقية إلى كتلة صلبة تضغط على الأعصاب الدقيقة مسببة ألماً حاداً يشبه المشي على حصاة حادة.
في الحالات المتقدمة التي لا تستجيب للعلاجات التقليدية، يتدخل الطب الحديث لتقديم حلول جذرية تنهي هذه المعاناة. تعتبر عملية الدمج الجزئي للأصابع واحدة من أهم الإجراءات الجراحية المبتكرة لعلاج مسمار القدم بين الأصابع المستعصي، حيث تهدف إلى القضاء على السبب الجذري للمشكلة وهو الاحتكاك المباشر بين العظام البارزة للأصابع المتجاورة. يهدف هذا الدليل الطبي الشامل إلى تزويد المرضى في جميع أنحاء الوطن العربي بمعلومات طبية دقيقة وموثوقة حول هذه الحالة، بدءاً من فهم التشريح والأسباب، وصولاً إلى أدق تفاصيل الجراحة وفترة التعافي.
التشريح المبسط للقدم والأصابع
لفهم كيفية تكون مسمار القدم المستعصي وكيفية علاجه، من الضروري إلقاء نظرة مبسطة على تشريح القدم البشرية. تتكون القدم من شبكة معقدة من العظام والمفاصل والأربطة والأوتار التي تعمل بتناغم تام لتحمل وزن الجسم وتوفير الحركة.
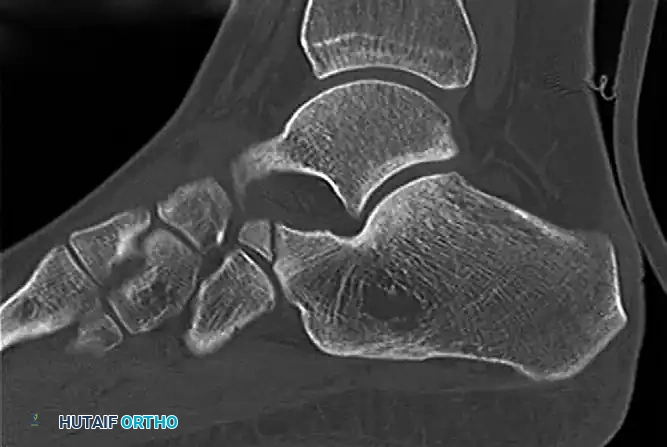
تتكون أصابع القدم من عظام صغيرة تسمى السلاميات. كل إصبع يحتوي على ثلاث سلاميات باستثناء الإصبع الكبير الذي يحتوي على اثنتين. تتصل هذه السلاميات بعظام أطول في مشط القدم تسمى عظام المشط. في بعض الأحيان، تكون نهايات هذه العظام أو قواعدها بارزة بشكل غير طبيعي. عندما يرتدي الشخص حذاء ضيقاً، تضغط هذه العظام البارزة ضد بعضها البعض في المسافة الفاصلة بين الأصابع.
أما بالنسبة لباطن القدم، فإن رؤوس عظام المشط تتحمل الجزء الأكبر من وزن الجسم أثناء المشي. إذا كان أحد عظام المشط طويلاً بشكل غير طبيعي، أو مائلاً نحو الأسفل أكثر من غيره، فإنه يشكل نقطة ضغط مركزة على الجلد أسفله، مما يؤدي إلى تكون التقرن الأخمصي. الجلد في هذه المناطق رقيق نسبياً، ولا يمكنه تحمل هذا الضغط الميكانيكي المستمر دون أن يتكاثر ويزداد سماكة في محاولة لحماية الأنسجة الرخوة والأعصاب.
الأسباب وعوامل الخطر
تتعدد الأسباب التي تؤدي إلى ظهور مسمار القدم بين الأصابع والتقرن الأخمصي المستعصي، وغالباً ما تكون مزيجاً من العوامل البيئية والتشريحية. فهم هذه الأسباب هو الخطوة الأولى نحو العلاج الفعال والوقاية من تكرار المشكلة.
من أبرز الأسباب وعوامل الخطر التي تؤدي إلى هذه الحالة ما يلي:
- الأحذية غير المناسبة حيث يعتبر ارتداء الأحذية الضيقة من الأمام أو ذات الكعب العالي المسبب الأول لمسامير القدم، حيث تجبر الأصابع على التكدس والضغط ضد بعضها البعض.
- البروز العظمي حيث يولد بعض الأشخاص بنهايات عظمية عريضة أو بارزة في سلاميات الأصابع، وخاصة في الإصبعين الرابع والخامس، مما يخلق نقاط احتكاك طبيعية.
- التشوهات الميكانيكية للقدم مثل إصبع القدم المطرقية أو الأورام العظمية التي تغير من طريقة توزيع الوزن والاحتكاك داخل الحذاء.
- طول عظام المشط غير الطبيعي حيث أن وجود عظمة مشط أطول من المعتاد يؤدي إلى زيادة الضغط على نقطة معينة في باطن القدم، وهو السبب الرئيسي للتقرن الأخمصي.
- نقص الوسادة الدهنية في باطن القدم والذي يحدث غالباً مع التقدم في العمر، مما يقلل من قدرة القدم على امتصاص الصدمات الطبيعية أثناء المشي.
الأعراض والعلامات السريرية
تختلف الأعراض بناء على موقع مسمار القدم، ولكن السمة المشتركة هي الألم الذي يؤثر بشكل مباشر على جودة حياة المريض. يمكن تقسيم الأعراض إلى قسمين رئيسيين بناء على نوع الآفة.
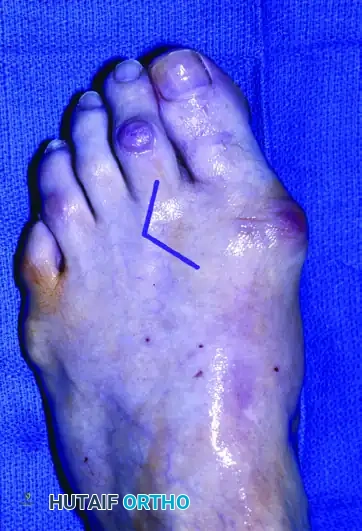
في حالة مسمار القدم بين الأصابع غالباً ما يظهر بين الإصبعين الرابع والخامس. يكون الجلد في هذه المنطقة رطباً بسبب العرق، مما يجعل المسمار يبدو أبيض اللون وإسفنجياً، ولذلك يسمى أحياناً بالمسمار اللين. يشعر المريض بألم حاد يشبه الوخز أو الحرقان عند ارتداء الأحذية المغلقة، ويخف الألم تدريجياً عند خلع الحذاء.
أما في حالة التقرن الأخمصي المستعصي يظهر كمنطقة دائرية صلبة وسميكة من الجلد في باطن القدم، تحديداً تحت رؤوس عظام المشط. يكون الألم عميقاً ومستمراً أثناء الوقوف أو المشي حافياً أو حتى عند ارتداء الأحذية، ويصفه المرضى بأنه شعور بوجود حجر صغير أو مسمار مغروز في باطن القدم. قد يصاحب ذلك التهاب وتورم خفيف في الأنسجة المحيطة بالمنطقة المتضررة.
طرق التشخيص الدقيقة
التشخيص الدقيق هو حجر الأساس لاختيار خطة العلاج الأنسب، سواء كانت تحفظية أو جراحية. يعتمد طبيب جراحة العظام والقدم على مجموعة من الخطوات لتقييم الحالة بشكل شامل.
يبدأ التشخيص بالفحص السريري الدقيق. يقوم الطبيب بفحص القدمين أثناء الوقوف والمشي والجلوس لملاحظة مناطق الضغط وتوزيع الوزن. يتم فحص مسمار القدم نفسه، وقد يقوم الطبيب بإزالة الطبقات السطحية من الجلد الميت بلطف باستخدام شفرة طبية للتأكد من عدم وجود ثؤلول أخمصي، حيث تختلف طرق العلاج بين الحالتين تماماً.
التصوير بالأشعة السينية يعتبر خطوة حاسمة وضرورية جداً، خاصة إذا كان المريض مرشحاً للتدخل الجراحي. تساعد الأشعة السينية في تقييم طول عظام المشط، وتحديد أي بروز عظمي في سلاميات الأصابع، وتقييم زوايا المفاصل. كما ذكرت المراجع الطبية المعتمدة، التقييم الإشعاعي الدقيق للكالو ورأس عظمة المشط ضروري جداً لاختيار الإجراء الجراحي الصحيح، سواء كان ذلك يتطلب تعديل طول العظم أو تغيير زاويته.
الخيارات العلاجية التحفظية
قبل التفكير في أي تدخل جراحي، يؤكد أطباء العظام على ضرورة استنفاد كافة الخيارات العلاجية التحفظية. في كثير من الحالات، يمكن السيطرة على أعراض مسمار القدم الأخمصي وجعل المريض يمارس حياته بدون ألم من خلال الرعاية التحفظية. نجاح هذه الطريقة يعتمد بشكل كبير على وعي المريض والتزامه بتعليمات الطبيب.
تشمل الخطوات التحفظية الأساسية ما يلي:
* تغيير نمط الأحذية حيث يجب الانتقال فوراً إلى أحذية واسعة من الأمام تمنح الأصابع مساحة كافية للتحرك دون احتكاك، وتجنب الكعب العالي تماماً.
* استخدام الدعامات والفرشات الطبية المصممة خصيصاً لتوزيع الضغط بشكل متساوٍ على باطن القدم، وتخفيف العبء عن رؤوس عظام المشط البارزة.
* التقليم المنتظم حيث يقوم الطبيب أو أخصائي العناية بالقدم بإزالة طبقات الجلد السميكة بشكل دوري لتخفيف الضغط المباشر على الأعصاب.
* استخدام الوسائد الواقية مثل وضع قطع من صوف الخروف أو وسائد السيليكون بين الأصابع لمنع الاحتكاك المباشر بين العظام.
* الترطيب المستمر باستخدام كريمات تحتوي على اليوريا أو حمض الساليسيليك بتركيزات طبية للمساعدة في تليين الجلد السميك وتسهيل إزالته.
التدخل الجراحي ومؤشرات اللجوء إليه
إذا فشلت دورة طويلة من العلاج التحفظي في تخفيف الألم، واستمرت الأعراض في إعاقة حياة المريض، يصبح التدخل الجراحي هو الخيار الأمثل. من المهم أن يدرك المريض أنه بغض النظر عن الإجراء الجراحي المختار، هناك نسبة تتراوح بين عشرة إلى خمسة عشر بالمائة لاحتمالية عودة الآفة أو انتقالها إلى مكان آخر في القدم، مما يؤكد على أهمية استنفاد جميع التدابير التحفظية قبل اتخاذ قرار الجراحة.
يتم اتخاذ قرار الجراحة بناء على التشخيص الدقيق للسبب الميكانيكي. إذا كان السبب هو احتكاك بين عظام الأصابع، يتم اللجوء إلى عمليات مثل الدمج الجزئي للأصابع. أما إذا كان السبب في باطن القدم، فتتنوع الجراحات بين تقويم المفاصل أو قطع العظم وتعديله.
تفاصيل عملية الدمج الجزئي للأصابع
تُعد عملية الدمج الجزئي للأصابع إجراءً جراحياً دقيقاً وفعالاً للغاية لعلاج مسمار القدم بين الأصابع المستعصي، وخاصة ذلك الذي يتكون بين الإصبعين الرابع والخامس. تعتمد فكرة العملية على إزالة البروز العظمي المسبب للاحتكاك، ثم دمج الجلد جزئياً بين الإصبعين لمنع أي احتكاك مستقبلي.
تبدأ الجراحة بإجراء شق طولي على السطح الظهري للقدم يمتد إلى الجزء الأخمصي من المسافة بين الأصابع. يتم تمديد طرفي الشق إلى الجوانب المجاورة للثلث الأخمصي من الأصابع المتقابلة.
بعد ذلك، يقوم الجراح بالوصول إلى العظام المسببة للمشكلة. يتم استئصال التوسع الجانبي لقاعدة السلامية الدانية للإصبع الرابع، وكذلك استئصال الجزء الأنسي من رأس السلامية الدانية للإصبع الخامس. هذا الإجراء يزيل النتوءات العظمية التي كانت تضغط ضد بعضها البعض.

بعد الانتهاء من تعديل العظام، تبدأ مرحلة إغلاق الجرح. يتم إغلاق الجرح بدءاً من الجزء القريب وامتداداً إلى الجزء البعيد، حيث يتم خياطة الأطراف الظهرية معاً. يقوم الجراح باستئصال كمية صغيرة من الجلد عند قمة السديلات الجلدية الظهرية، بما في ذلك مسمار القدم نفسه إذا لزم الأمر.
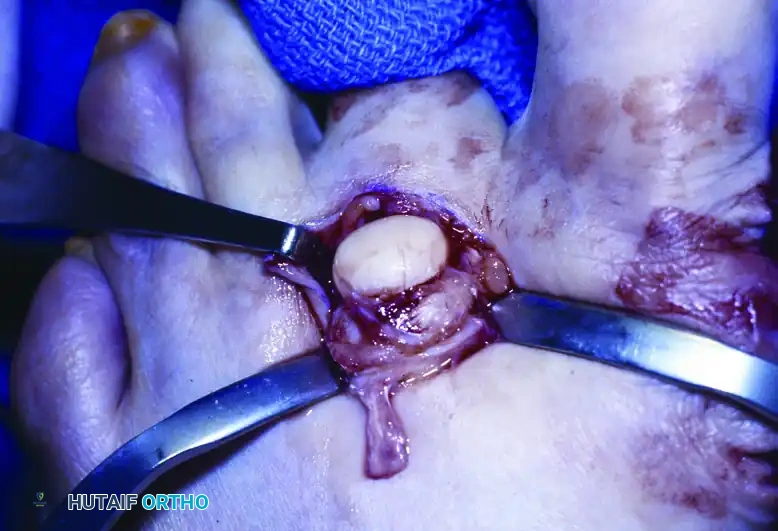
أخيراً، يتم إغلاق الأطراف الأخمصية، مما يؤدي إلى دمج جزئي للإصبعين. هذا الدمج الجزئي يضمن عدم وجود مساحة للاحتكاك بين الإصبعين في المستقبل، مما يمنع عودة مسمار القدم بشكل نهائي في تلك المنطقة.
جراحات التقرن الأخمصي المستعصي
بالنسبة لمسمار القدم الذي يظهر في باطن القدم، تختلف الاستراتيجية الجراحية تماماً، وتعتمد بشكل أساسي على التقييم السريري والإشعاعي لحالة عظام المشط.
في حالات التقرن الأخمصي الصغير والمستعصي، غالباً ما يُفضل إجراء عملية تقويم المفصل. يهدف هذا الإجراء إلى إعادة تشكيل المفصل لتخفيف الضغط الموضعي.
أما في حالات الكالو المنتشر، حيث يكون رأس عظمة المشط المعنية أكثر بروزاً أو منثنياً نحو الأخمص مقارنة بالرؤوس المجاورة، فقد يتطلب الأمر إجراء عملية قطع العظم لثني الظهر. يتم في هذه الجراحة قطع العظم وإعادة تثبيته بزاوية ترفعه قليلاً عن باطن القدم، مما يزيل نقطة الضغط.
وفي الحالات التي تظهر فيها الأشعة السينية أن عظمة المشط طويلة بشكل غير طبيعي مسببة ضغطاً مستمراً، يكون الإجراء الأنسب هو عملية قطع العظم للتقصير. يتم إزالة جزء صغير من العظم لتقصيره وجعله في مستوى متساوٍ مع العظام المجاورة، مما يعيد توزيع وزن الجسم بشكل طبيعي على باطن القدم.
الرعاية بعد العملية وفترة التعافي
تعتبر فترة ما بعد الجراحة حاسمة لضمان نجاح العملية والتئام الجروح بشكل سليم. يتطلب الأمر التزاماً دقيقاً بتعليمات الطبيب لضمان عودة آمنة وسريعة للأنشطة اليومية.
مباشرة بعد العملية، يتم وضع ضمادة ضاغطة ناعمة على القدم. يتم وصف مضاد حيوي واسع الطيف للمريض لمدة يومين للوقاية من أي عدوى محتملة. يجب على المريض إبقاء القدم مرفوعة قدر الإمكان في الأيام الأولى لتقليل التورم والالتهاب.
تتم إزالة الغرز الجراحية عادة بعد مرور أسبوعين من العملية. بعد إزالة الغرز، يتم وضع صوف الخروف في المسافة بين الأصابع فوق منطقة الشق الجراحي لحمايتها، ويتم ربط الأصابع معاً بشريط طبي داعم لمدة أسبوعين إضافيين لضمان استقرار الأنسجة أثناء التئامها النهائي.
| المرحلة الزمنية | الإجراءات الطبية وتوجيهات الرعاية |
|---|---|
| الأيام الأولى (1-2 يوم) | وضع ضمادة ضاغطة ناعمة، تناول مضاد حيوي واسع الطيف، رفع القدم لتقليل التورم. |
| الأسبوع الأول إلى الثاني | تقييد الحركة، الحفاظ على جفاف ونظافة الجرح، استخدام حذاء طبي خاص إذا لزم الأمر. |
| نهاية الأسبوع الثاني | زيارة الطبيب لإزالة الغرز الجراحية وتقييم التئام الجرح. |
| الأسبوع الثالث إلى الرابع | وضع صوف الخروف بين الأصابع، ربط الأصابع بشريط طبي داعم، البدء التدريجي في المشي. |
| بعد الشهر الأول | العودة التدريجية لارتداء الأحذية الواسعة والمريحة، استئناف الأنشطة الطبيعية بحذر. |
الوقاية من عودة مسمار القدم
الوقاية خير من العلاج، وحتى بعد الخضوع لعملية جراحية ناجحة، يجب على المريض اتباع نمط حياة يحافظ على صحة القدمين لمنع ظهور مسامير القدم في مناطق أخرى.
الاستثمار في أحذية عالية الجودة ذات مقدمة واسعة وكعب منخفض هو أهم خطوة وقائية. يجب تجنب الأحذية ذات المقدمة المدببة التي تضغط على الأصابع. كما يُنصح باستخدام الفرشات الطبية المخصصة إذا كان المريض يعاني من تشوهات ميكانيكية في القدم.
العناية اليومية بالقدمين، بما في ذلك غسلها وتجفيفها جيداً خاصة بين الأصابع، وترطيب باطن القدم بانتظام، يساعد في الحفاظ على مرونة الجلد وقدرته على تحمل الاحتكاك الطبيعي. في حال الشعور بأي ضغط أو بداية تكون طبقة جلدية سميكة، يجب استشارة الطبيب فوراً للتدخل المبكر.
الأسئلة الشائعة
ما هو مسمار القدم بين الأصابع
هو سماكة في الجلد تتكون عادة بين الإصبعين الرابع والخامس للقدم نتيجة الاحتكاك المستمر بين العظام البارزة للأصابع، ويكون الجلد رطباً وليناً بسبب العرق في هذه المنطقة، ويسبب ألماً شديداً عند ارتداء الأحذية.
هل عملية الدمج الجزئي للأصابع مؤلمة
تتم العملية تحت تأثير التخدير الموضعي أو الكلي، لذا لا يشعر المريض بأي ألم أثناء الجراحة. بعد العملية، قد يكون هناك ألم وتورم خفيف يتم السيطرة عليه بسهولة باستخدام مسكنات الألم التي يصفها الطبيب.
متى يمكنني المشي بعد الجراحة
يمكن للمريض المشي الخفيف باستخدام حذاء طبي خاص بعد الجراحة مباشرة أو خلال أيام قليلة حسب توجيهات الطبيب. ومع ذلك، يجب تقليل الحركة قدر الإمكان خلال الأسبوعين الأولين لضمان التئام الجرح بشكل سليم.
هل يعود مسمار القدم بعد استئصاله
في الجراحات التقليدية قد يعود المسمار إذا استمر سبب الاحتكاك. ولكن في عملية الدمج الجزئي للأصابع، يتم إزالة البروز العظمي ودمج الجلد، مما يمنع الاحتكاك نهائياً في تلك المنطقة. ومع ذلك، هناك نسبة عشرة إلى خمسة عشر بالمائة لاحتمالية ظهور مسامير في أماكن أخرى إذا لم يتم الالتزام بالوقاية.
ما هي نسبة نجاح جراحة التقرن الأخمصي
نسبة نجاح جراحات التقرن الأخمصي، سواء كانت تقويم مفصل أو قطع عظم، تعتبر عالية جداً وتتجاوز الخمسة وثمانين بالمائة، بشرط أن يكون التشخيص الإشعاعي دقيقاً وتم اختيار الإجراء الجراحي المناسب لطول أو زاوية عظمة المشط.
ما هو التقرن الأخمصي المستعصي
هو نوع من مسامير القدم الصلبة التي تظهر في باطن القدم، تحديداً تحت رؤوس عظام المشط، نتيجة ضغط ميكانيكي مستمر بسبب خلل في طول أو زاوية عظام المشط، ويسبب ألماً يشبه المشي على حصاة.
هل يمكن علاج مسمار القدم بدون جراحة
نعم، يتم علاج الغالبية العظمى من الحالات تحفظياً من خلال تغيير الأحذية، استخدام الفرشات الطبية، تقليم الجلد السميك، ووضع وسائد واقية. الجراحة تُخصص فقط للحالات المستعصية التي لا تستجيب لهذه العلاجات.
ما فائدة صوف الخروف بعد العملية
يُستخدم صوف الخروف بعد إزالة الغرز الجراحية (في الأسبوعين الثالث والرابع) لوضعه في المسافة بين الأصابع فوق منطقة الشق. يعمل الصوف كوسادة طبيعية ناعمة تحمي الجرح الحديث من أي احتكاك وتساعد في الحفاظ على جفاف المنطقة.
كيف أختار الحذاء المناسب بعد التعافي
يجب اختيار حذاء ذو مقدمة عريضة (Toe box) تسمح بحركة الأصابع بحرية دون تداخل، مع كعب منخفض أو مسطح، ونعل يوفر امتصاصاً جيداً للصدمات. يُفضل تجربة الأحذية في نهاية اليوم عندما تكون القدم في أكبر حجم لها.
ما الفرق بين مسمار القدم والثؤلول الأخمصي
مسمار القدم ينتج عن الضغط والاحتكاك الميكانيكي ولا يكون معدياً، بينما الثؤلول الأخمصي هو عدوى فيروسية تصيب الجلد. الطبيب يمكنه التفريق بينهما بسهولة، حيث يحتوي الثؤلول غالباً على نقاط سوداء صغيرة (شعيرات دموية متخثرة) وينزف عند تقليمه.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك