الدليل الشامل لعملية إصلاح الصفيحة الأخمصية وعلاج ألم مشط القدم
الخلاصة الطبية
عملية إصلاح الصفيحة الأخمصية هي إجراء جراحي دقيق يهدف إلى إعادة ربط الأربطة الممزقة أسفل مفصل إصبع القدم. يتم إجراؤها غالباً عبر أعلى القدم وتتضمن تقصير عظمة المشط لتخفيف الضغط، مما يعيد للإصبع استقراره ويقضي على الألم المزمن أثناء المشي.
الخلاصة الطبية السريعة: عملية إصلاح الصفيحة الأخمصية هي إجراء جراحي دقيق يهدف إلى إعادة ربط الأربطة الممزقة أسفل مفصل إصبع القدم. يتم إجراؤها غالباً عبر أعلى القدم وتتضمن تقصير عظمة المشط لتخفيف الضغط، مما يعيد للإصبع استقراره ويقضي على الألم المزمن أثناء المشي.
مقدمة عن الصفيحة الأخمصية وأهميتها
يعد ألم مشط القدم من أكثر المشاكل الصحية المزعجة التي تؤثر على جودة حياة المريض، وتمنعه من ممارسة أنشطته اليومية بشكل طبيعي. في كثير من الأحيان، يصف المرضى هذا الألم بأنه يشبه المشي على حصاة صغيرة أو رخام داخل الحذاء. أحد الأسباب الرئيسية والأكثر شيوعا لهذا الألم هو تعرض الصفيحة الأخمصية للتمزق أو التلف.
الصفيحة الأخمصية هي عبارة عن هيكل ليفي سميك وقوي يقع أسفل مفاصل أصابع القدم، وتحديدا في قاعدة كل إصبع. تلعب هذه الصفيحة دورا حيويا في الحفاظ على استقرار أصابع القدم، وتمنعها من التمدد المفرط أو الانحراف إلى الأعلى أو الجوانب أثناء المشي وتحمل الوزن. عندما تتعرض هذه الصفيحة للضغط المستمر أو الإصابة، فإنها قد تتمزق، مما يؤدي إلى فقدان الاستقرار في المفصل، وظهور تشوهات مثل تداخل أصابع القدم أو ارتفاع الإصبع عن الأرض.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بتمزق الصفيحة الأخمصية، بدءا من التشريح الدقيق والأسباب، وصولا إلى أحدث التقنيات الجراحية المتمثلة في عملية إصلاح الصفيحة الأخمصية عبر المدخل الظهري، مع شرح مفصل لخطوات الجراحة، وفترة التعافي، ليكون هذا الدليل مرجعك الأول والموثوق لاستعادة صحة قدمك.
التشريح الدقيق لمفصل مشط القدم والصفيحة الأخمصية
لفهم طبيعة الإصابة وكيفية علاجها، يجب أولا التعرف على التشريح المعقد والدقيق لمقدمة القدم. تتكون القدم البشرية من شبكة مذهلة من العظام، الأربطة، الأوتار، والعضلات التي تعمل بتناغم تام لتوفير الدعم والحركة.
مفصل مشط القدم السلامي هو المفصل الذي يربط بين عظام مشط القدم الطويلة وعظام أصابع القدم الصغيرة. في أسفل هذا المفصل، توجد الصفيحة الأخمصية، وهي وسادة ليفية غضروفية سميكة. تتصل هذه الصفيحة بقوة بقاعدة عظمة الإصبع من جهة، وبشكل أكثر مرونة بعظمة المشط من الجهة الأخرى.
وظائف الصفيحة الأخمصية تشمل امتصاص الصدمات أثناء المشي والجري، حماية رأس عظمة المشط من الضغط المباشر، والأهم من ذلك، تثبيت الإصبع ومنعه من الارتفاع لأعلى بشكل غير طبيعي. عندما تضعف هذه الصفيحة أو تتمزق، يفقد الإصبع دعمه الأساسي، وتبدأ الأوتار المحيطة بسحبه في اتجاهات غير طبيعية، مما يؤدي إلى تشوهات مرئية وألم مبرح.
الأسباب المؤدية إلى تمزق الصفيحة الأخمصية
لا يحدث تمزق الصفيحة الأخمصية عادة بين عشية وضحاها، بل هو نتيجة لتراكم الإجهاد والضغط على مقدمة القدم لفترات طويلة. فهم الأسباب يساعد بشكل كبير في الوقاية وتحديد خطة العلاج المناسبة. تشمل العوامل الرئيسية ما يلي
أولا الإجهاد الميكانيكي المتكرر حيث تعتبر الأنشطة التي تتطلب المشي أو الجري لمسافات طويلة، أو القفز المتكرر، من العوامل التي تزيد من الضغط على مقدمة القدم. الرياضيون والراقصون هم الفئة الأكثر عرضة لهذا النوع من الإجهاد.
ثانيا التشوهات الهيكلية في القدم مثل وجود إصبع قدم ثان أطول من الإصبع الكبير، وهو ما يعرف بالقدم اليونانية. هذا التكوين يجعل الإصبع الثاني يتحمل الجزء الأكبر من وزن الجسم أثناء الدفع للأمام عند المشي، مما يعرض صفيحته الأخمصية لضغط هائل ومستمر.
ثالثا ارتداء الأحذية غير المناسبة حيث يعتبر ارتداء الأحذية ذات الكعب العالي أو الأحذية الضيقة من الأمام من أسوأ العادات التي تدمر صحة القدم. هذه الأحذية تجبر أصابع القدم على التمدد المفرط وتضع ضغطا غير طبيعي على المفاصل والأربطة السفلية.
رابعا التقدم في العمر حيث تفقد الأنسجة والأربطة مرونتها وقوتها مع مرور الزمن، مما يجعلها أكثر عرضة للتمزق حتى مع الإجهاد البسيط. كما أن ترقق الوسادة الدهنية الموجودة أسفل القدم مع تقدم العمر يقلل من الحماية الطبيعية للمفاصل.
خامسا الإصابات الحادة في بعض الحالات الأقل شيوعا، يمكن أن يحدث التمزق فجأة نتيجة لضربة مباشرة، أو التعثر، أو ثني الإصبع بقوة إلى الأعلى أثناء ممارسة الرياضة.
الأعراض والعلامات التحذيرية للإصابة
تتدرج أعراض تمزق الصفيحة الأخمصية من ألم خفيف ومزعج إلى ألم حاد يمنع المريض من المشي. من المهم جدا الانتباه لهذه العلامات التحذيرية في مراحلها المبكرة لمنع تفاقم الحالة وتطور التشوهات.
العرض الأكثر شيوعا هو الألم الموضعي في باطن القدم، وتحديدا أسفل قاعدة الإصبع الثاني أو الثالث. يصف المرضى هذا الألم بأنه شعور بوجود جسم صلب أو حصاة داخل الحذاء. يزداد الألم سوءا عند المشي حافي القدمين على أسطح صلبة، أو عند ارتداء أحذية ذات كعب عال.
التورم والالتهاب من العلامات المرافقة للألم، حيث يلاحظ المريض انتفاخا في منطقة المفصل المصاب، وقد يمتد التورم إلى الإصبع نفسه. في بعض الأحيان، يمكن ملاحظة احمرار خفيف في المنطقة.
مع تقدم الحالة، تبدأ التشوهات المرئية بالظهور. يلاحظ المريض أن الإصبع المصاب يبدأ بالارتفاع عن الأرض ولا يلامسها عند الوقوف. وفي المراحل المتقدمة، ينحرف الإصبع المصاب نحو الإصبع الكبير، وقد يتقاطع معه أو يركب فوقه، وهو ما يعرف بتشوه الإصبع المتقاطع. هذه المرحلة تعني أن الصفيحة الأخمصية قد تمزقت بالكامل وفقد المفصل استقراره تماما.
التشخيص الطبي الدقيق لحالة المريض
التشخيص الدقيق والمبكر هو حجر الأساس في نجاح العلاج. يعتمد جراح العظام المتخصص على مجموعة من الخطوات لتقييم حالة الصفيحة الأخمصية وتحديد درجة التمزق.
يبدأ التشخيص بالفحص السريري الدقيق. يقوم الطبيب بالضغط على مناطق محددة في أسفل القدم لتحديد مصدر الألم بدقة. كما يقوم بإجراء اختبارات حركية، مثل اختبار السحب، حيث يحاول الطبيب رفع قاعدة الإصبع إلى الأعلى. إذا تحرك الإصبع بسهولة وبشكل مفرط مقارنة بالأصابع الأخرى، فهذا مؤشر قوي على وجود تمزق في الصفيحة الأخمصية.
التصوير بالأشعة السينية يعتبر خطوة أساسية، ورغم أن الأشعة السينية لا تظهر الأنسجة الرخوة مثل الأربطة، إلا أنها ضرورية لاستبعاد وجود كسور، وتقييم طول عظام المشط، وملاحظة أي انحراف في المفاصل.
للتأكيد النهائي للتشخيص ورؤية التمزق بوضوح، يلجأ الطبيب إلى التصوير بالرنين المغناطيسي أو الموجات فوق الصوتية. توفر هذه التقنيات صورا عالية الدقة للأنسجة الرخوة، وتسمح للطبيب بتحديد مكان التمزق، حجمه، وما إذا كان جزئيا أو كليا، مما يساعد في وضع الخطة الجراحية بدقة.
الخيارات العلاجية المتاحة قبل الجراحة
في المراحل المبكرة من الإصابة، وعندما يكون التمزق جزئيا ولم يحدث تشوه كبير في الإصبع، قد يوصي الطبيب بالبدء بالعلاجات التحفظية غير الجراحية. تهدف هذه العلاجات إلى تخفيف الألم، تقليل الالتهاب، وإعطاء الأنسجة فرصة للشفاء.
| نوع العلاج التحفظي | الهدف وطريقة العمل |
|---|---|
| تعديل الأحذية | استخدام أحذية ذات نعل صلب ومقدمة واسعة لتقليل الضغط على المفصل ومنع ثني الأصابع أثناء المشي. |
| الأجهزة التقويمية | تفصيل ضبانات طبية خاصة تحتوي على وسادات لتخفيف الضغط عن رأس عظمة المشط المصابة وتوزيع الوزن بشكل متساو. |
| الأشرطة الطبية | استخدام تقنيات ربط الإصبع المصاب بشريط طبي لسحبه إلى الأسفل ومنعه من الارتفاع، مما يقلل الشد على الصفيحة الأخمصية. |
| الأدوية المضادة للالتهابات | تناول مسكنات الألم ومضادات الالتهاب غير الستيرويدية لتخفيف الألم والتورم في المنطقة المصابة. |
| تعديل النشاط | التوقف عن الأنشطة الرياضية المجهدة، وتجنب المشي حافي القدمين، والابتعاد تماما عن الكعب العالي. |
إذا استمر الألم لفترة تزيد عن عدة أشهر رغم الالتزام التام بالعلاجات التحفظية، أو إذا كان هناك تشوه واضح وملحوظ في الإصبع، فإن التدخل الجراحي يصبح الخيار الأمثل والوحيد لاستعادة وظيفة القدم وتخفيف الألم بشكل جذري.
عملية إصلاح الصفيحة الأخمصية عبر المدخل الظهري
تعتبر الجراحة لإصلاح الصفيحة الأخمصية الممزقة من العمليات الدقيقة التي تتطلب خبرة ومهارة عالية من جراح العظام. على الرغم من أن الإصلاح المباشر للصفيحة الممزقة قد يكون تحديا تقنيا، إلا أنه يوفر استقرارا ممتازا للمفصل ويعيد للإصبع وظيفته الطبيعية.
تاريخيا، كان يتم إجراء هذه الجراحة عبر شق في أسفل القدم، ولكن هذا المدخل كان يؤدي غالبا إلى ندبات مؤلمة تعيق المشي لاحقا. لذلك، تم تطوير تقنية حديثة ومتقدمة للوصول إلى الصفيحة الأخمصية من أعلى القدم، وهو ما يعرف بالمدخل الظهري. هذا النهج يوفر رؤية ممتازة للجراح، ويسمح بإجراء تعديلات عظمية ضرورية في نفس الوقت، ويجنب المريض مشاكل الندبات السفلية.

خطوات الجراحة بالتفصيل
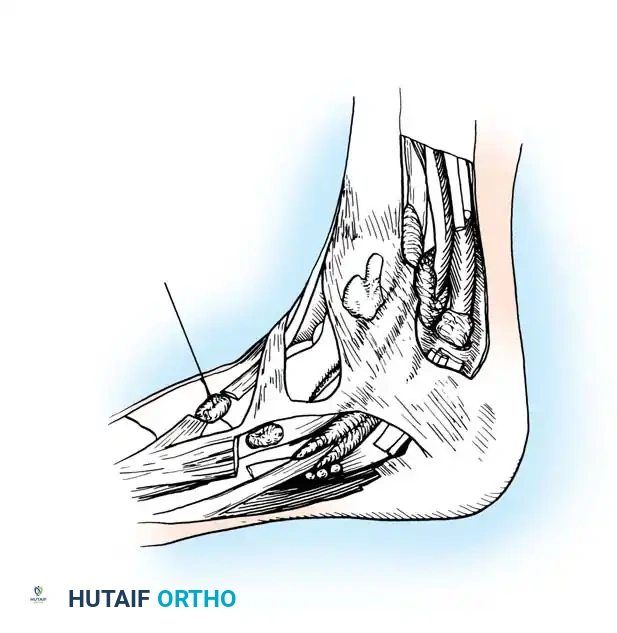
تبدأ العملية بإجراء شق جراحي دقيق في أعلى القدم، فوق المفصل المصاب مباشرة. يقوم الجراح بعمل فتح طولي في كبسولة المفصل للوصول إلى الهياكل الداخلية.
للتمكن من الوصول إلى عمق المفصل، يجب التعامل مع الأوتار الموجودة في الأعلى. يقوم الجراح بتقسيم وتر العضلة الباسطة القصيرة للأصابع، ويجري تقنية تسمى إطالة الوتر على شكل حرف زد لوتر العضلة الباسطة الطويلة. هذه الخطوة ضرورية لتخفيف الشد الذي يسحب الإصبع إلى الأعلى.
بعد تحرير الأربطة الجانبية للمفصل بشكل كامل، تأتي خطوة حاسمة وهي قطع عظم وايل. باستخدام منشار جراحي دقيق جدا، يقوم الجراح بإزالة جزء صغير من العظم لتقصير عظمة المشط. هذا التقصير يخفف الضغط الهائل داخل المفصل ويخلق مساحة كافية للوصول إلى الصفيحة الأخمصية الموجودة في الأسفل.
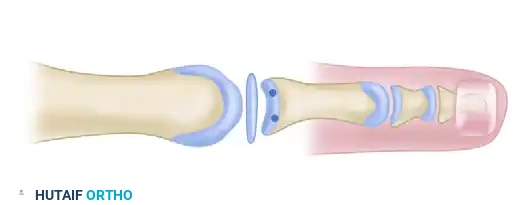
تقنية إعادة ربط الصفيحة الأخمصية
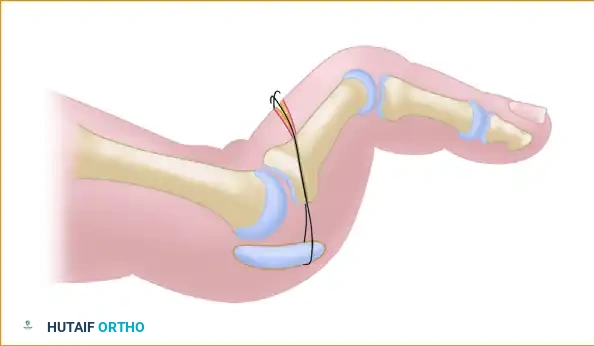
بعد إجراء قطع العظم، يتم تثبيت الإصبع مؤقتا في وضع قصير باستخدام سلك معدني دقيق. يقوم الجراح بسحب الإصبع بلطف لكشف الصفيحة الأخمصية بوضوح.
إذا كانت الصفيحة الأخمصية منفصلة جزئيا أو كليا عن قاعدة عظمة الإصبع، يقوم الجراح بتنظيف وتجديد حافة العظم لضمان التئام جيد لاحقا. باستخدام سلك معدني رفيع، يتم حفر ثقبين دقيقين من أعلى العظمة إلى أسفلها.
تمرر خيوط جراحية قوية جدا عبر الصفيحة الأخمصية الممزقة، ثم تسحب هذه الخيوط عبر الثقوب التي تم حفرها في عظمة الإصبع. يتم تثبيت عظمة المشط التي تم قطعها سابقا في وضعها الجديد والمثالي باستخدام برغي تيتانيوم صغير مصمم خصيصا لهذا الغرض.
أخيرا، يتم ربط نهايات الخيوط الجراحية بإحكام فوق عظمة الإصبع، مما يسحب الصفيحة الأخمصية بقوة ويعيد تثبيتها في مكانها الطبيعي. لضمان بقاء المفصل في وضع مستقيم أثناء فترة الشفاء، يتم تمرير سلك معدني عبر الإصبع والمفصل.
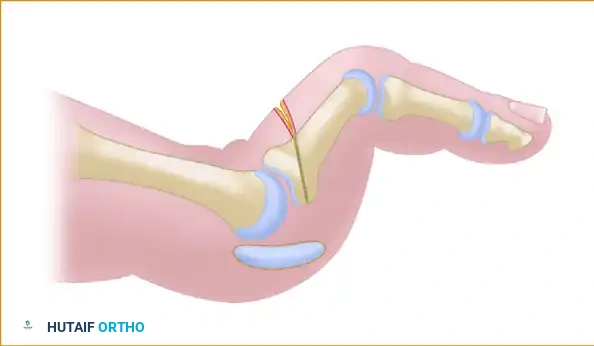
نقل الأوتار لضمان استقرار الإصبع
في بعض الحالات التي يكون فيها التشوه شديدا، قد لا يكون إصلاح الصفيحة الأخمصية وحده كافيا. هنا يلجأ الجراح إلى إجراء إضافي يتضمن نقل الأوتار.
يقوم الجراح بتحرير وتر العضلة المثنية الطويلة الموجود أسفل الإصبع، ويقسمه إلى نصفين. يتم تمرير هذين النصفين إلى أعلى الإصبع وربطهما بآلية البسط، إما عن طريق خياطتهما ببعضهما البعض فوق العظمة، أو تمرير الوتر عبر ثقب في العظمة. هذه التقنية تعمل كحزام أمان إضافي يسحب الإصبع إلى الأسفل ويمنعه من الارتفاع مرة أخرى، مما يضمن استقرارا طويل الأمد للمفصل.
قبل إغلاق الجرح، يتم التأكد من إيقاف أي نزيف، وتغلق الشقوق الجراحية بعناية باستخدام خيوط تجميلية لتقليل الندبات.
التعافي ومرحلة ما بعد الجراحة
تعتبر مرحلة التعافي بنفس أهمية الجراحة ذاتها. التزام المريض بتعليمات الطبيب خلال هذه الفترة يحدد بشكل كبير مدى نجاح العملية والعودة السريعة للحياة الطبيعية.
الرعاية الفورية في المستشفى والمنزل
مباشرة بعد انتهاء الجراحة وفي غرفة العمليات، يتم وضع قدم المريض في جبيرة قصيرة ومبطنة جيدا تمتد لتغطي أصابع القدم لحمايتها. في الأيام الأولى بعد الجراحة، وتحديدا أول يومين إلى ثلاثة أيام، يجب على المريض إبقاء قدمه مرفوعة فوق مستوى القلب قدر الإمكان. هذا الإجراء ضروري جدا لتقليل التورم والألم، وتسريع عملية الشفاء.
يسمح للمريض بالذهاب إلى الحمام فقط، مع إمكانية استخدام العكازات كخيار اختياري. الميزة الإيجابية في هذه التقنية الجراحية هي أنه يسمح للمريض بتحميل الوزن على قدمه حسب قدرته على تحمل الألم، وعادة ما يتخلى المرضى عن العكازات خلال الأسبوع الأول بعد الجراحة.
الجدول الزمني للتعافي والعودة للحركة
تتطلب عملية التئام الأربطة والعظام وقتا وصبرا. إليك الجدول الزمني المتوقع لمرحلة التعافي
الأسبوع الثاني يتم زيارة الطبيب لإزالة الجبيرة الأولى واستبدالها بأخرى، ويتم فحص الجرح للتأكد من التئامه بشكل سليم.
الأسبوع الرابع يتم إزالة الجبيرة نهائيا. في هذه المرحلة، يسمح للمريض بارتداء حذاء طبي خاص ذو مقدمة عريضة وعميقة لتوفير مساحة كافية للأصابع دون الضغط عليها.
الأسبوع السادس تبدأ مرحلة التأهيل الفعلي. يشجع الطبيب المريض على البدء بتمارين حركية نشطة لأصابع القدم لاستعادة المرونة وقوة العضلات. قد يتم تحويل المريض إلى جلسات علاج طبيعي متخصصة لضمان استعادة النطاق الحركي الكامل للمفصل ومنع تيبس الأصابع.
من المهم أن يدرك المريض أن التورم الخفيف في الأصابع قد يستمر لعدة أشهر بعد الجراحة، وهذا أمر طبيعي تماما ولا يدعو للقلق. العودة إلى الأنشطة الرياضية العنيفة أو ارتداء الأحذية العادية يتطلب موافقة الطبيب المعالج بناء على تقدم حالة الشفاء.
الأسئلة الشائعة حول جراحة الصفيحة الأخمصية
ما هي نسبة نجاح عملية إصلاح الصفيحة الأخمصية
تعتبر نسبة نجاح هذه الجراحة عالية جدا، حيث تتجاوز خمسة وثمانين بالمائة في معظم الدراسات الطبية. يلاحظ المرضى تحسنا كبيرا في تخفيف الألم واستعادة استقرار الإصبع، خاصة عند الالتزام التام بتعليمات التعافي وتجنب العوامل المسببة للإصابة.
متى يمكنني المشي بشكل طبيعي بعد الجراحة
يمكنك البدء بتحميل الوزن جزئيا على قدمك فور الانتهاء من الجراحة حسب قدرتك على تحمل الألم. ومع ذلك، المشي الطبيعي بدون أدوات مساعدة أو أحذية طبية خاصة يستغرق عادة من ستة إلى ثمانية أسابيع، وذلك بعد التئام الأربطة والعظام بشكل كاف.
هل يمكن علاج تمزق الصفيحة الأخمصية بدون جراحة
نعم، يمكن علاج التمزقات الجزئية والخفيفة بدون جراحة من خلال استخدام الأشرطة الطبية، الأحذية المناسبة، والضبانات التقويمية. ولكن إذا كان التمزق كاملا وحدث تشوه في الإصبع مثل تداخل الأصابع، فإن الجراحة تصبح الخيار الوحيد الفعال لإصلاح الخلل الميكانيكي.
ما هو قطع عظم وايل ولماذا يتم إجراؤه
قطع عظم وايل هو إجراء جراحي يتم فيه قص جزء صغير من عظمة المشط لتقصيرها قليلا. يتم إجراؤه لتخفيف الضغط الشديد داخل المفصل، ولتوفير مساحة كافية للجراح للوصول إلى الصفيحة الأخمصية الممزقة وإصلاحها دون التسبب في شد مفرط على الأنسجة.
هل تترك العملية ندبات واضحة في القدم
نظرا لأن الجراحة تتم عبر المدخل الظهري أي من أعلى القدم، فإن الندبة تكون موجودة على السطح العلوي. يحرص الجراحون على عمل شقوق دقيقة واستخدام خيوط تجميلية، مما يجعل الندبة تتلاشى بمرور الوقت وتصبح غير ملحوظة بشكل كبير، كما أنها تجنبك ألم الندبات في باطن القدم.
ما هي المخاطر المحتملة لهذه الجراحة
مثل أي تدخل جراحي، هناك بعض المخاطر المحتملة ولكنها نادرة الحدوث. تشمل هذه المخاطر العدوى، تيبس المفصل، استمرار التورم لفترة أطول من المتوقع، أو عدم التئام العظم بشكل مثالي. اختيار جراح عظام متخصص ذو خبرة يقلل من هذه المخاطر بشكل كبير.
هل يمكن ارتداء الكعب العالي بعد التعافي
ينصح أطباء العظام بشدة بتجنب ارتداء الكعب العالي بانتظام بعد الجراحة، لأنها السبب الرئيسي في حدوث التمزق في المقام الأول. ارتداء الكعب العالي يعيد وضع ضغط هائل على المفصل الذي تم إصلاحه وقد يؤدي إلى فشل الجراحة. يمكن ارتداؤه في المناسبات النادرة جدا ولفترات قصيرة فقط.
كيف يمكنني الاستحمام بعد العملية الجراحية
خلال الأسابيع الأربعة الأولى، يجب الحفاظ على الجبيرة والجرح جافين تماما لمنع العدوى. يمكنك الاستحمام باستخدام أغطية بلاستيكية مقاومة للماء مخصصة للقدم، أو أخذ حمام إسفنجي. بعد إزالة الجبيرة والتئام الجرح، سيسمح لك الطبيب بالاستحمام بشكل طبيعي.
هل سأحتاج إلى جلسات علاج طبيعي
نعم، العلاج الطبيعي يعتبر جزءا لا يتجزأ من خطة التعافي. بعد الأسبوع السادس، ستساعدك التمارين المتخصصة على تقوية العضلات المحيطة بالمفصل، استعادة المرونة، ومنع تيبس أصابع القدم، مما يسرع من عودتك لممارسة حياتك الطبيعية بكفاءة.
ماذا يحدث إذا لم أقم بإجراء الجراحة
إذا تم إهمال علاج تمزق الصفيحة الأخمصية المتقدم، فإن الألم سيزداد سوءا ويصبح مزمنا. كما أن التشوه في أصابع القدم سيتفاقم، مما يؤدي إلى تقاطع الأصابع بشكل دائم، صعوبة بالغة في ارتداء أي نوع من الأحذية، وتأثير سلبي كبير على طريقة المشي وتوازن الجسم بالكامل.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك