الدليل الشامل لعلاج وتثبيت كسور عظمة العقب عبر الجلد
الخلاصة الطبية
عملية تثبيت كسور عظمة العقب عبر الجلد هي إجراء جراحي طفيف التوغل يهدف إلى إعادة العظام إلى وضعها الطبيعي باستخدام أسلاك ومسامير دقيقة عبر شقوق صغيرة. تتميز هذه التقنية بتقليل خطر تلف الأنسجة وسرعة التعافي مقارنة بالجراحات المفتوحة التقليدية.
الخلاصة الطبية السريعة: عملية تثبيت كسور عظمة العقب عبر الجلد هي إجراء جراحي طفيف التوغل يهدف إلى إعادة العظام إلى وضعها الطبيعي باستخدام أسلاك ومسامير دقيقة عبر شقوق صغيرة. تتميز هذه التقنية بتقليل خطر تلف الأنسجة وسرعة التعافي مقارنة بالجراحات المفتوحة التقليدية.
مقدمة شاملة عن كسور عظمة الكعب
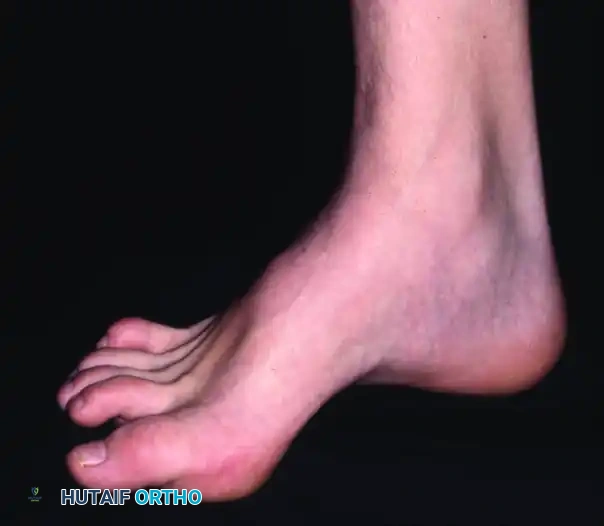
تعتبر عظمة العقب أو ما يُعرف بعظمة الكعب من أهم العظام في القدم البشرية، حيث تتحمل الجزء الأكبر من وزن الجسم أثناء الوقوف والمشي. عندما تتعرض هذه العظمة لكسر، فإن ذلك يؤثر بشكل جذري على قدرة المريض على الحركة وممارسة حياته الطبيعية. في الماضي، كانت الجراحات المفتوحة التقليدية هي الحل السائد، ولكنها كانت تترافق مع نسب عالية من مضاعفات التئام الجروح.
اليوم، وبفضل التطور الطبي المستمر، برزت تقنية تثبيت كسور عظمة العقب عبر الجلد كخيار جراحي متقدم وفعال. يهدف هذا الدليل الطبي الشامل إلى تقديم صورة واضحة ومفصلة لكل ما يحتاج المريض لمعرفته حول هذا الإجراء الجراحي الدقيق، بدءاً من فهم طبيعة الإصابة، مروراً بالخطوات الجراحية، وصولاً إلى مرحلة التعافي وإعادة التأهيل، معتمدين في ذلك على أحدث الدراسات والمراجع الطبية الموثوقة.
التشريح ووظيفة عظمة العقب
لفهم طبيعة كسور الكعب وكيفية علاجها، يجب أولاً إلقاء نظرة على التشريح المعقد لهذه المنطقة. عظمة العقب هي أكبر عظام القدم، وتتمفصل في أعلاها مع عظمة الكاحل لتشكيل المفصل تحت الكاحل، وهو المفصل المسؤول عن الحركات الجانبية للقدم والتي تتيح لنا المشي على الأسطح غير المستوية.
ما يجعل كسور عظمة العقب تحدياً جراحياً كبيراً هو طبيعة الأنسجة الرخوة المحيطة بها. فالجلد المحيط بالكعب رقيق جداً، ولا توجد عضلات تفصل بين الجلد والعظم في الجانب الخارجي للقدم. بالإضافة إلى ذلك، فإن التروية الدموية في هذه المنطقة تعتبر ضعيفة نسبياً. هذه العوامل التشريحية تجعل المنطقة عرضة بشكل كبير لمضاعفات الجروح بعد العمليات الجراحية، وهو ما يفسر التوجه الحديث نحو الجراحات طفيفة التوغل مثل التثبيت عبر الجلد.
الأسباب وعوامل الخطر
تحدث كسور عظمة العقب عادة نتيجة التعرض لقوة ضغط هائلة ومفاجئة. من النادر أن تنكسر هذه العظمة القوية نتيجة إصابات بسيطة. تشمل الأسباب الأكثر شيوعاً ما يلي:
- السقوط من ارتفاعات عالية والوقوف مباشرة على الكعبين.
- حوادث السيارات والاصطدامات المرورية العنيفة.
- الإصابات الرياضية الشديدة في بعض الحالات النادرة.
- كسور الإجهاد لدى الرياضيين أو العسكريين نتيجة الضغط المتكرر.
الأعراض والعلامات السريرية
عند حدوث كسر في عظمة العقب، تظهر على المريض مجموعة من العلامات والأعراض المباشرة التي تستدعي تدخلاً طبياً عاجلاً. تشمل هذه الأعراض:
- ألم مبرح وحاد في منطقة الكعب يزداد عند محاولة لمس القدم أو تحريكها.
- تورم شديد وسريع في الكعب ومفصل الكاحل.
- ظهور كدمات وتغير في لون الجلد أسفل القدم وحول الكعب.
- عدم القدرة التامة على تحمل الوزن أو الوقوف على القدم المصابة.
- تشوه ملحوظ في شكل الكعب حيث قد يبدو أعرض من الطبيعي أو أقصر.
التشخيص والتقييم الطبي
يبدأ التشخيص الدقيق بأخذ التاريخ المرضي والفحص السريري الشامل. سيقوم الطبيب المختص بفحص القدم لتقييم التورم، والتأكد من سلامة الأوعية الدموية والأعصاب، خاصة العصب الربلي والأوتار الشظوية التي قد تتضرر نتيجة الكسر.
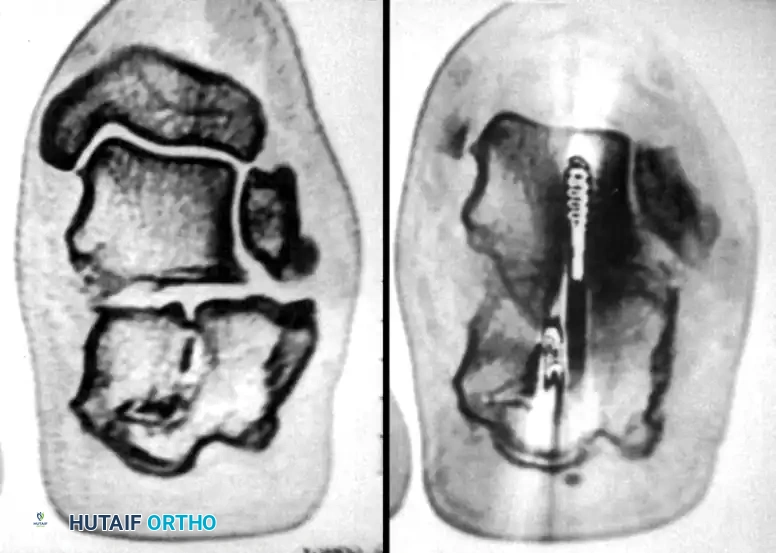
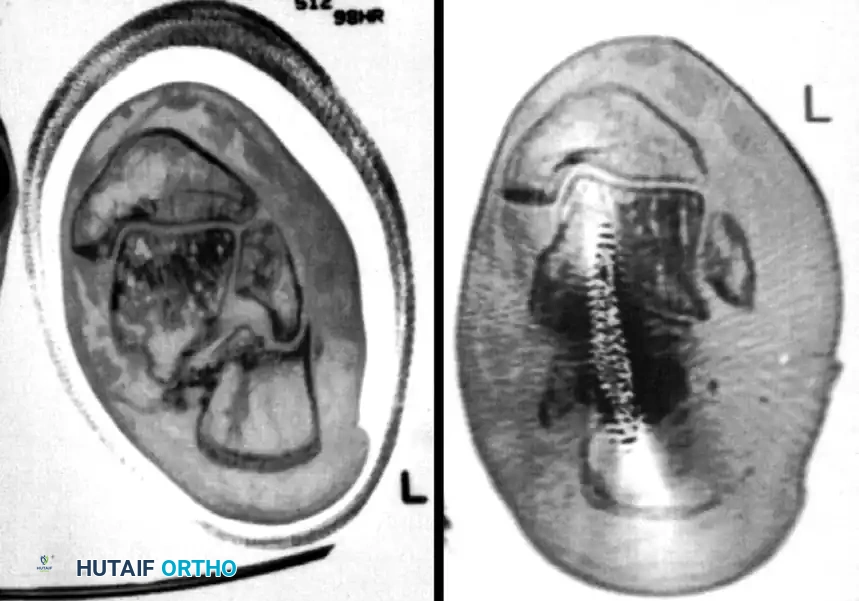
تعتبر الأشعة السينية الخطوة الأولى في التصوير الطبي، حيث يتم أخذ صور من زوايا متعددة لتقييم شكل الكسر وزاوية بوهلر التي تساعد في تحديد مدى انخساف العظمة. ومع ذلك، يُعد التصوير المقطعي المحوسب المعيار الذهبي لتشخيص كسور الكعب، حيث يوفر صوراً ثلاثية الأبعاد تظهر بدقة عدد الشظايا العظمية ومدى تأثر المفصل تحت الكاحل. بناءً على التصوير المقطعي، يتم تصنيف الكسر باستخدام نظام ساندرز، والذي يوجه الطبيب لاختيار خطة العلاج الأنسب.
الخيارات العلاجية المتاحة
لطالما كان هناك جدل طبي حول أفضلية العلاج الجراحي مقابل العلاج التحفظي لكسور عظمة العقب. أظهرت الدراسات الكبرى، مثل دراسة باكلي متعددة المراكز، أن النتائج تعتمد بشكل كبير على خصائص المريض ونوع الكسر.
بشكل عام، يوصى بالعلاج الجراحي للكسور المنزاحة التي تؤثر على سطح المفصل، حيث أثبتت الجراحة قدرتها على تحسين فرص المريض في العودة إلى عمله السابق وارتداء الأحذية الطبيعية، خاصة إذا تم استعادة الشكل التشريحي للعظمة بدقة. وقد أظهرت الدراسات أن النساء والمرضى الذين لا يرتبطون بقضايا تعويضات عمالية يحققون نتائج وظيفية أفضل بكثير مع العلاج الجراحي.
تقنية الرد والتثبيت عبر الجلد
تُعد تقنية الرد والتثبيت عبر الجلد خياراً ممتازاً يجمع بين استعادة الشكل التشريحي للعظمة وتقليل مخاطر مضاعفات الجروح. تتطلب هذه الجراحة دقة عالية ومهارة جراحية متقدمة.
تحضير المريض ووضعية الجراحة
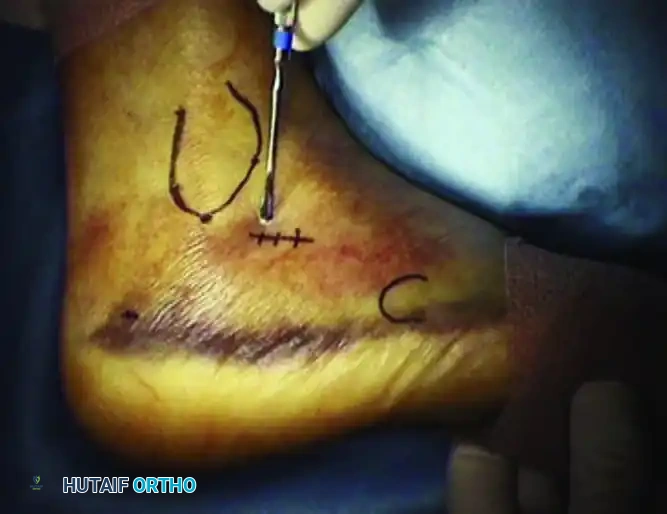
يتم وضع المريض في وضعية الاستلقاء الجانبي على طاولة العمليات، مع وضع عاصبة طبية على الفخذ للتحكم في النزيف أثناء الإجراء. يتم تعقيم القدم وتجهيزها بعناية فائقة.
خطوات الجراحة الأساسية
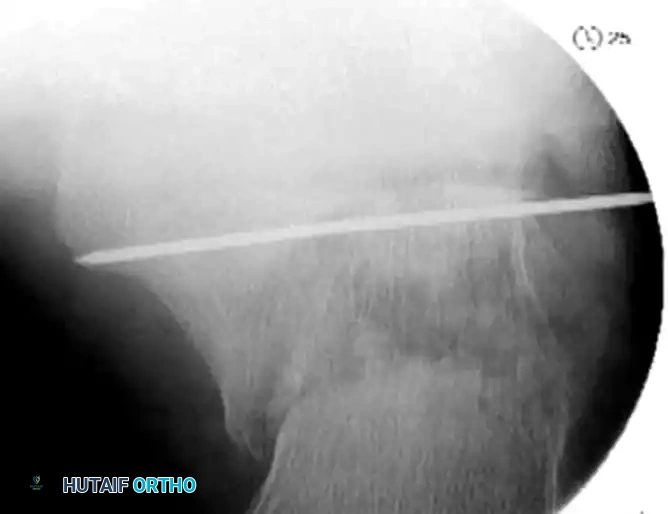
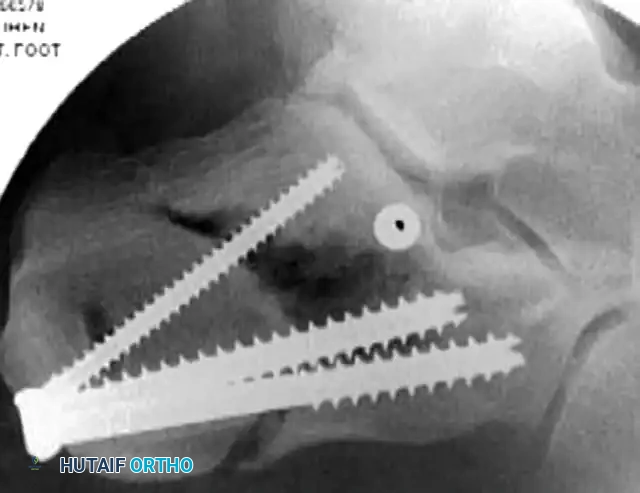
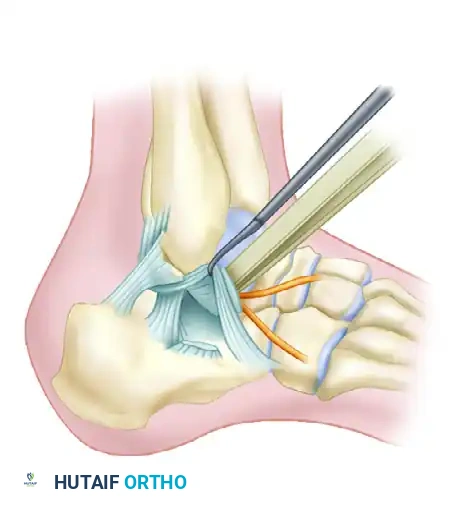
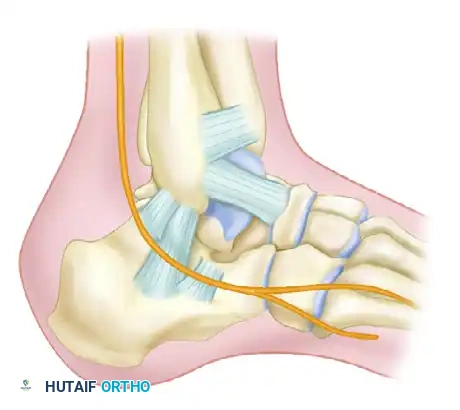
يبدأ الجراح بإدخال مسمار شتاينمان معدني كبير وسميك في الجزء الخلفي من عظمة العقب. يُستخدم هذا المسمار كأداة سحب للتحكم في الشظايا العظمية وإعادتها إلى طولها ومحاذاة طبيعية. في بعض الحالات المعقدة، قد يستعين الجراح بمثبت خارجي لتوفير قوة سحب إضافية.
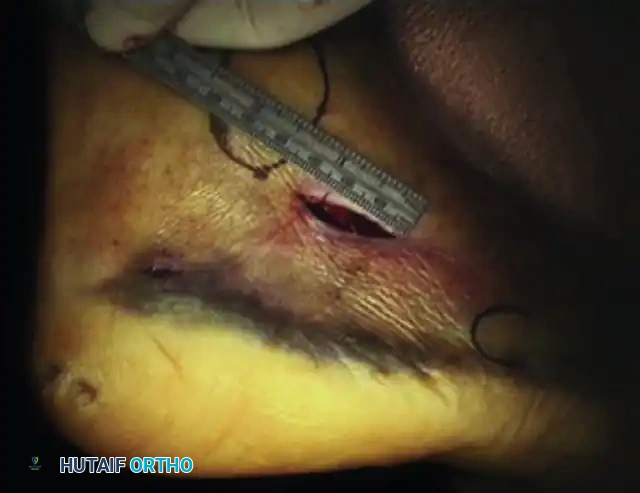
بعد استعادة الطول، يقوم الجراح بعمل شق جراحي صغير جداً لإدخال أداة رفع لرد السطح المفصلي الخلفي إلى مكانه الصحيح. يتم كل هذا تحت التوجيه المستمر بالأشعة السينية المباشرة لضمان الدقة. كما يمكن استخدام منظار المفصل لتقييم جودة الرد من الداخل، وهو مفيد بشكل خاص في كسور ساندرز من النوعين الثاني أ والثاني ب.

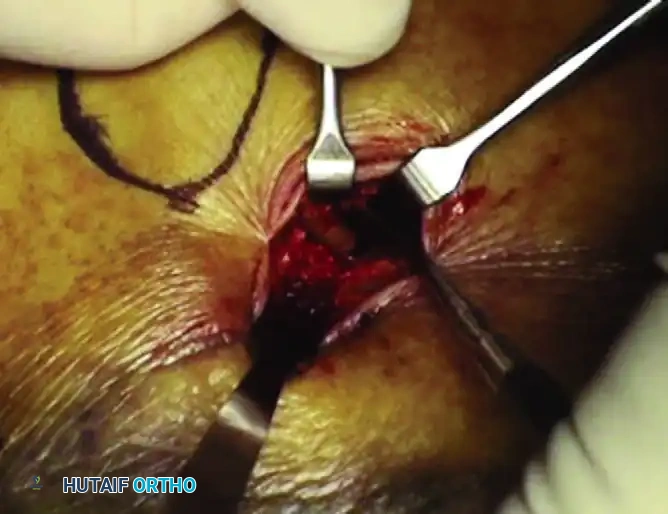
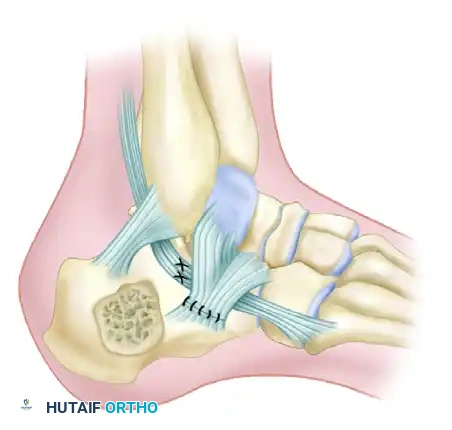
التثبيت المؤقت بالأسلاك
بمجرد التأكد من عودة العظام إلى وضعها التشريحي الصحيح، يتم إدخال أسلاك كيرشنر المعدنية الدقيقة عبر الجلد لتثبيت الشظايا العظمية بشكل مؤقت ومنعها من التحرك.
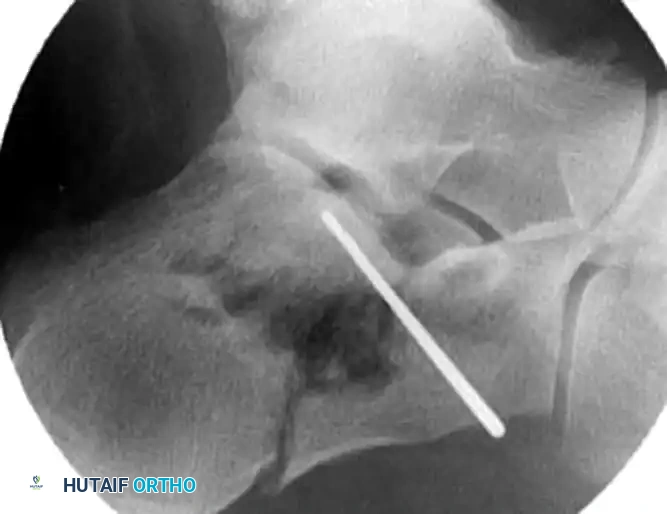
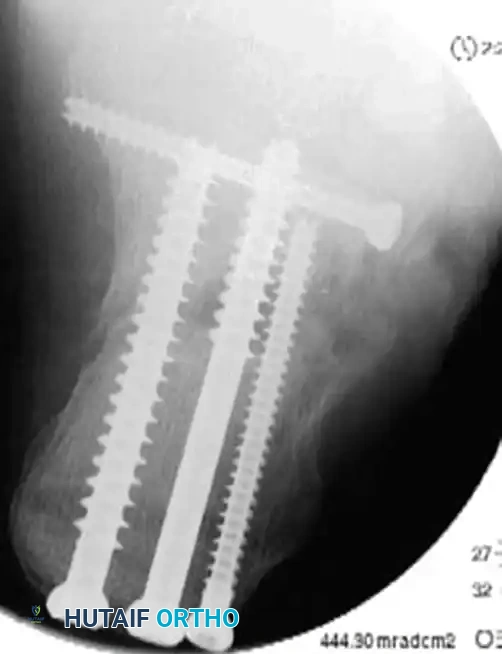
التثبيت النهائي بالمسامير
الخطوة الأخيرة هي استبدال أو تعزيز التثبيت المؤقت بمسامير طبية دائمة. يعتمد توزيع المسامير على نمط الكسر، ولكن عادة ما يتم استخدام مسامير قشرية بقطر ثلاثة ونصف مليمتر يتم إدخالها من الجانب الخارجي إلى الجانب الداخلي للقدم، لربط السطح المفصلي الخلفي بالشظية المستدامة.
بالإضافة إلى ذلك، يتم وضع مسامير ملولبة بالكامل بشكل موازٍ لمسمار السحب الأولي للحفاظ على وضعية الجزء الخلفي من العظمة ومنع انحرافها.
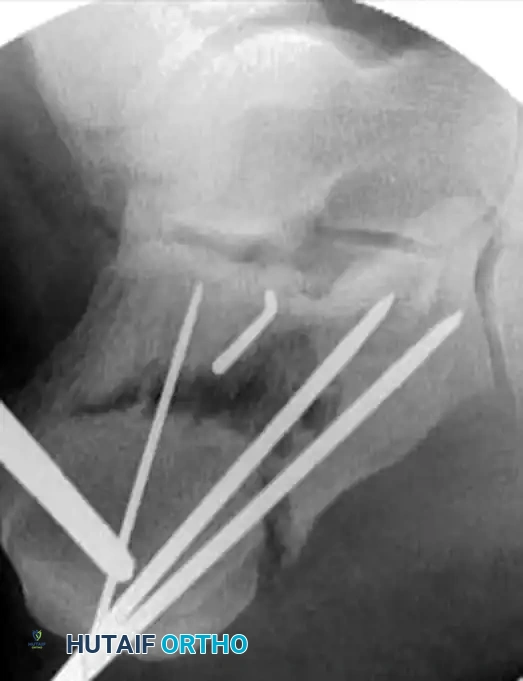
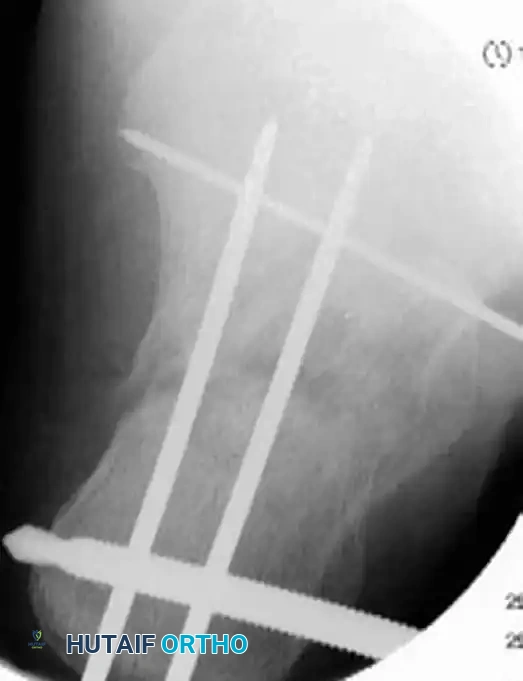
المضاعفات المحتملة وكيفية الوقاية منها
رغم أن الجراحة عبر الجلد تقلل من المخاطر مقارنة بالجراحة المفتوحة، إلا أن علاج كسور الكعب يظل محفوفاً ببعض التحديات والمضاعفات المحتملة التي يجب على المريض إدراكها.
نخر الجروح والالتهابات
الوذمة وتورم الأنسجة الرخوة هما جزء لا يتجزأ من كسور العقب. إجراء جراحة في هذه المنطقة ذات التروية الدموية الضعيفة يحمل خطراً لحدوث نخر في حواف الجرح أو التهابات سطحية وعميقة. تصل نسبة نخر الجروح في العمليات المفتوحة إلى خمسة وعشرين بالمائة، بينما تنخفض هذه النسبة بشكل ملحوظ في الجراحات عبر الجلد.
تزيد عوامل معينة من خطر هذه المضاعفات، أهمها التدخين، مرض السكري، السمنة المفرطة، والتأخر في إجراء الجراحة. للوقاية من ذلك، يُمنع المريض تماماً من التدخين حتى يلتئم الجرح بالكامل. كما يحرص الجراح على استخدام أنابيب تصريف لمنع تجمع الدم، وإغلاق الجروح بعناية، وترك الغرز لفترة تتراوح بين أسبوعين إلى ثلاثة أسابيع مع تجنب الحركة المبكرة التي قد تضغط على الجلد.
فقدان التثبيت وسوء المحاذاة
قد يحدث فقدان لرد العظام إذا قام المريض بالضغط على قدمه والمشي عليها في وقت مبكر قبل التئام الكسر. لذلك، يُمنع المريض تماماً من تحميل الوزن على القدم المصابة لمدة لا تقل عن ثمانية أسابيع. كما أن استعادة الزاوية الطبيعية للعظمة أمر بالغ الأهمية، حيث أن المريض لا يتحمل الانحراف الداخلي للعظمة، ولتجنب ذلك يتم أخذ صور شعاعية دقيقة داخل غرفة العمليات.
إصابات الأعصاب والأوتار
العصب الربلي والأوتار الشظوية قريبة جداً من منطقة العمل الجراحي. على الرغم من أن إصابتها أكثر شيوعاً في الجراحات المفتوحة، إلا أنه يجب توخي الحذر الشديد أثناء إدخال الأدوات عبر الجلد لحماية هذه الهياكل الحساسة من التلف.
التعافي وبرنامج إعادة التأهيل
التعافي من كسر عظمة العقب هو عملية بطيئة تتطلب صبراً والتزاماً تاماً بتعليمات الطبيب.
المرحلة الأولى بعد الجراحة
في الأسابيع الأولى، يكون الهدف الأساسي هو السيطرة على الألم وتخفيف التورم وحماية الجروح. يتم رفع القدم المصابة فوق مستوى القلب معظم الوقت. يُمنع منعاً باتاً وضع أي وزن على القدم.
مرحلة العلاج الطبيعي
بعد التئام الجروح، يبدأ المريض ببرنامج علاج طبيعي لتحريك مفصل الكاحل والمفاصل المحيطة لمنع التيبس. أثبتت الدراسات أن الحركة المبكرة للمفاصل (بدون تحميل وزن) تحسن النتائج طويلة المدى بشكل كبير.
مرحلة تحميل الوزن
بعد مرور ثمانية إلى اثني عشر أسبوعاً، وبناءً على صور الأشعة التي تؤكد بدء التئام العظم، يُسمح للمريض بالبدء في تحميل الوزن تدريجياً باستخدام عكازات وحذاء طبي مخصص. قد يستغرق الأمر ما يصل إلى عام كامل للوصول إلى أقصى درجات التعافي الوظيفي، وقد تستمر الأعراض بالتحسن لمدة تصل إلى عامين.
المضاعفات المتأخرة وسوء الالتحام
حتى مع أفضل التدخلات الجراحية، قد يعاني بعض المرضى من مضاعفات متأخرة تؤثر على جودة حياتهم وقدرتهم على العمل. تشمل هذه المشاكل التهاب المفاصل التنكسي في المفصل تحت الكاحل، وتقلص وسادة الدهون في الكعب، ومتلازمة الألم الموضعي المزمن.
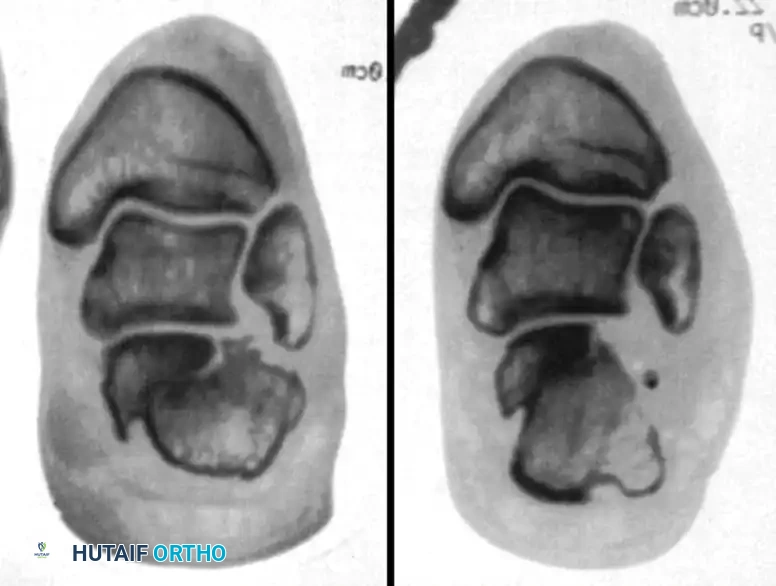
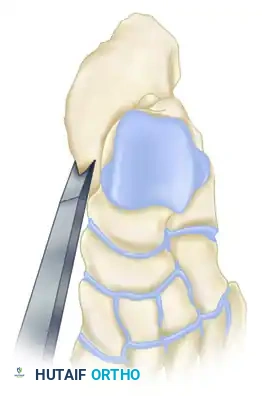
أحد أهم المضاعفات المتأخرة هو سوء التحام عظمة العقب. يتم تصنيف سوء الالتحام إلى ثلاثة أنواع رئيسية:
- النوع الأول: بروز الجدار الجانبي للعظمة دون وجود خشونة في المفصل تحت الكاحل.
- النوع الثاني: بروز الجدار الجانبي مع وجود خشونة وتآكل في المفصل تحت الكاحل.
- النوع الثالث: بروز الجدار الجانبي، خشونة في المفصل، وانحراف شديد في محور عظمة الكعب.
العلاج الجراحي لسوء الالتحام
يجب تقييم المرضى الذين يعانون من ألم مزمن في الجانب الخارجي للكعب بعناية لتحديد سبب الألم، والذي غالباً ما يكون إما بسبب خشونة المفصل أو بسبب انحشار الأوتار الشظوية نتيجة بروز العظم.
في الحالات التي يكون فيها المفصل سليماً ولكن يوجد بروز عظمي يضغط على الأوتار (النوع الأول)، يمكن إجراء جراحة لإزالة هذا العظم الزائد عبر شق جانبي. هذا الإجراء يعيد الأوتار إلى مسارها الطبيعي ويضيق عرض الكعب مما يسهل ارتداء الأحذية.

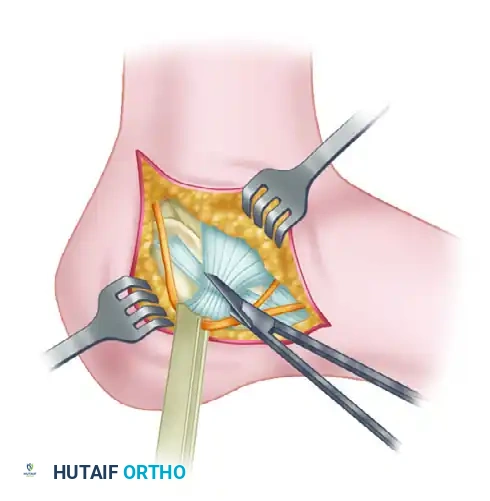
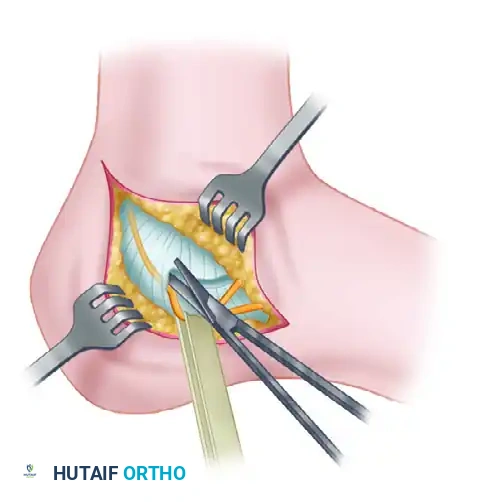
أما في الحالات الأكثر تعقيداً التي تترافق مع تآكل المفصل (النوعين الثاني والثالث)، فإن الخيار الجراحي الأفضل غالباً ما يكون دمج المفصل تحت الكاحل (الإيثاق المفصلي) للتخلص من الألم المزمن الناتج عن احتكاك العظام.
الأسئلة الشائعة
ما هي مميزات الجراحة عبر الجلد مقارنة بالجراحة المفتوحة
تتميز الجراحة عبر الجلد بأنها تتم من خلال شقوق صغيرة جداً، مما يقلل بشكل كبير من خطر تضرر الأنسجة الرخوة، ويخفض احتمالية حدوث نخر في الجلد أو التهابات عميقة. كما أظهرت الدراسات أن المرضى الذين يخضعون لهذه التقنية يعودون إلى أعمالهم في وقت أسرع ويتمتعون بمدى حركي أفضل في المفصل تحت الكاحل.
متى يمكنني المشي على قدمي بعد العملية
يُمنع تماماً تحميل أي وزن على القدم المصابة لمدة تتراوح بين ثمانية إلى اثني عشر أسبوعاً بعد الجراحة. بعد هذه الفترة، وبناءً على صور الأشعة التي تؤكد التئام العظم، سيسمح لك الطبيب بالبدء في المشي التدريجي باستخدام عكازات وحذاء طبي داعم.
لماذا يركز الأطباء بشدة على التوقف عن التدخين
التدخين يقلل من تدفق الدم إلى الأنسجة الدقيقة المحيطة بالكعب، مما يرفع من خطر فشل التئام الجرح، وحدوث نخر في الجلد، وزيادة احتمالية الإصابة بالتهابات بكتيرية خطيرة. يجب التوقف عن التدخين تماماً قبل الجراحة وحتى يلتئم الجرح والكسر بشكل كامل.
هل سأحتاج إلى إزالة المسامير المعدنية لاحقا
في معظم الحالات، تُترك المسامير والأسلاك المعدنية بشكل دائم داخل القدم ولا تسبب أي مشاكل. لا يتم اللجوء إلى إزالتها إلا إذا تسببت في تهيج للأنسجة المحيطة، أو ألم تحت الجلد، أو في حالة حدوث التهاب يستدعي إزالة المواد الأجنبية.
ما هو سوء التحام عظمة العقب
سوء الالتحام يحدث عندما يلتئم العظم المكسور في وضعية غير صحيحة، مما يؤدي إلى قصر في العظمة، أو زيادة في عرضها، أو انحراف في زاويتها. هذا التشوه يؤدي إلى ألم مزمن، صعوبة في ارتداء الأحذية، واحتكاك مستمر في المفاصل المجاورة.
هل العلاج الطبيعي ضروري بعد تثبيت الكسر
نعم، العلاج الطبيعي جزء لا يتجزأ من خطة العلاج. يساعد العلاج الطبيعي المبكر على منع تيبس المفاصل، الحفاظ على مرونة الأوتار، وتقوية العضلات المحيطة بالكاحل، مما يسرع من عملية التأهيل ويزيد من فرص العودة للحياة الطبيعية.
ما هي نسبة نجاح عملية تثبيت كسر العقب عبر الجلد
تشير الدراسات الطبية إلى أن نسبة النتائج الجيدة إلى الممتازة تتراوح بين واحد وستين إلى اثنين وسبعين بالمائة في الجراحات عبر الجلد، مع قدرة نسبة عالية جداً من المرضى على العودة إلى أعمالهم السابقة، وانخفاض ملحوظ في معدلات العدوى مقارنة بالجراحات التقليدية.
هل سأعاني من ألم مزمن بعد التعافي
رغم نجاح الجراحة، قد يعاني بعض المرضى من ألم مزمن أو تيبس في المفصل نتيجة الضرر الأولي الذي لحق بالغضاريف أثناء الإصابة. تشير المراجع الطبية إلى أن الأعراض قد تستمر في التحسن لمدة تصل إلى عامين. في حال استمرار الألم الشديد، قد يتم مناقشة خيارات جراحية أخرى مثل دمج المفصل.
كيف يتم التعامل مع الكسور في كلتا القدمين
الكسور الثنائية (في كلا الكعبين) تعتبر إصابات شديدة التعقيد. أظهرت الأبحاث أن هذه الكسور غالباً ما تكون أكثر انخسافاً، والمرضى الذين يعانون منها قد يواجهون تحديات أكبر في التعافي وفقداناً أكبر في مدى حركة المفصل مقارنة بمن يعانون من كسر في قدم واحدة.
هل يؤثر وزن المريض على نتائج العملية
نعم، السمنة المفرطة وزيادة مؤشر كتلة الجسم تعتبر من عوامل الخطر التي تزيد من احتمالية حدوث مضاعفات في الجروح وتأخر في التئام العظام. كما أن الوزن الزائد يضع ضغطاً إضافياً على أدوات التثبيت المعدنية، مما يستوجب حذراً شديداً وتأخيراً في مرحلة تحميل الوزن لتجنب فشل التثبيت الجراحي.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك