كسور مفصل الورك وإصابات الأعصاب: دليل شامل من الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
كسور مفصل الورك هي إصابات خطيرة تحدث غالبًا نتيجة السقوط أو الصدمات، وتتطلب تدخلًا طبيًا عاجلاً. تشمل الأعراض ألمًا شديدًا وعدم القدرة على الحركة، وقد تترافق مع إصابات عصبية. يعتمد العلاج على الجراحة غالبًا، يتبعها برنامج تأهيل مكثف لاستعادة الوظيفة والحركة.
إجابة سريعة (الخلاصة): كسور مفصل الورك هي إصابات خطيرة تحدث غالبًا نتيجة السقوط أو الصدمات، وتتطلب تدخلًا طبيًا عاجلاً. تشمل الأعراض ألمًا شديدًا وعدم القدرة على الحركة، وقد تترافق مع إصابات عصبية. يعتمد العلاج على الجراحة غالبًا، يتبعها برنامج تأهيل مكثف لاستعادة الوظيفة والحركة. في صنعاء، يبرز الأستاذ الدكتور محمد هطيف كمرجعية طبية رائدة بخبرته التي تتجاوز عقدين في هذا المجال، مستخدمًا أحدث التقنيات لضمان أفضل النتائج للمرضى.
1. مقدمة شاملة حول كسور مفصل الورك وإصابات الأعصاب المرتبطة بها
تُعد كسور مفصل الورك من الإصابات العظمية الخطيرة التي تتطلب اهتمامًا طبيًا فوريًا وعلاجًا متخصصًا، نظرًا لتأثيرها العميق على جودة حياة المريض وقدرته على الحركة والاستقلالية. هذه الكسور لا تقتصر على فئة عمرية معينة، بل يمكن أن تصيب كبار السن نتيجة للسقوط البسيط وهشاشة العظام، أو الشباب والأفراد النشطين نتيجة للحوادث عالية الطاقة مثل حوادث السيارات أو السقوط من ارتفاعات كبيرة. إن خطورة هذه الإصابات لا تكمن فقط في الألم الشديد وعدم القدرة على الحركة، بل تتعداها إلى المضاعفات المحتملة التي قد تهدد الحياة، مثل الجلطات الدموية، والالتهابات، وتقرحات الفراش، وفقدان الاستقلالية الدائم إذا لم يتم التعامل معها بشكل صحيح وسريع.
في كثير من الحالات، قد تترافق كسور الورك مع إصابات في الأعصاب المحيطة بالمنطقة، مما يزيد من تعقيد الحالة ويتطلب خبرة متخصصة في التشخيص والعلاج. هذه الإصابات العصبية يمكن أن تؤدي إلى ضعف في العضلات، أو تنميل، أو فقدان الإحساس في أجزاء من الطرف السفلي، مما يؤثر بشكل كبير على عملية التعافي والقدرة على استعادة الوظيفة الكاملة. لذا، فإن التشخيص المبكر والدقيق، والتدخل العلاجي الفعال، يمثلان حجر الزاوية في تحقيق أفضل النتائج الممكنة للمرضى.
يُقدم هذا الدليل الشامل رؤى عميقة حول كسور مفصل الورك، أنواعها، أسبابها، أعراضها، وخيارات العلاج المتاحة، مع التركيز بشكل خاص على التعامل مع الإصابات العصبية المصاحبة. وسنتطرق إلى دور الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل والعمود الفقري، والأستاذ في جامعة صنعاء، الذي يتمتع بخبرة تزيد عن 20 عامًا في هذا المجال الدقيق والحساس. يُعرف الدكتور هطيف بتبنيه لأحدث التقنيات العلاجية، مثل الجراحة المجهرية (Microsurgery) التي تُمكن من إصلاح الأعصاب الدقيقة بدقة متناهية، والمنظار الجراحي بتقنية 4K (Arthroscopy 4K) لتشخيص وعلاج بعض مشاكل المفصل بأقل تدخل جراحي، وجراحات استبدال المفاصل (Arthroplasty) التي تعيد الوظيفة والحركة. إن التزام الأستاذ الدكتور محمد هطيف بأعلى معايير الأمانة الطبية الصارمة والدقة الجراحية يضمن تقديم أفضل رعاية ممكنة لمرضاه في صنعاء واليمن عمومًا. سيوفر هذا الدليل معلومات قيمة للمرضى وذويهم، مسلطًا الضوء على أهمية البحث عن الخبرة المتخصصة لضمان أفضل مسار للتعافي.
2. فهم تشريح مفصل الورك والأعصاب المحيطة
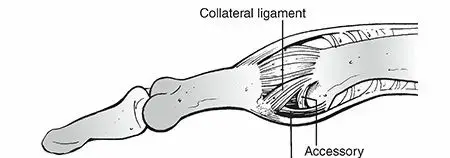
لفهم كسور مفصل الورك وتأثيرها، من الضروري الإلمام بالتشريح الأساسي لهذه المنطقة الحيوية. يُعد مفصل الورك أحد أكبر مفاصل الجسم وأكثرها استقرارًا، مصممًا لتحمل وزن الجسم وتوفير نطاق واسع من الحركة.
2.1. مكونات مفصل الورك الرئيسية
يتكون مفصل الورك من التقاء عظم الفخذ مع عظم الحوض، ليشكل مفصلًا كرويًا حقّيًا يُعرف بمفصل الكرة والمقبس (Ball-and-socket joint)، ويسمح بحركة واسعة في جميع الاتجاهات. مكوناته الأساسية هي:
*
الرأس الفخذي (Femoral Head):
هو الجزء العلوي الكروي من عظم الفخذ، والمغطى بالغضروف المفصلي الناعم.
*
الحُق (Acetabulum):
هو تجويف عميق ومقبس على شكل كوب في عظم الحوض يستقبل الرأس الفخذي، وهو مغطى أيضًا بالغضروف المفصلي.
*
الغضاريف المفصلية:
طبقات ناعمة ومرنة تغطي أسطح العظام داخل المفصل (الرأس الفخذي والحُق) لتقليل الاحتكاك وتسهيل الحركة السلسة.
*
المحفظة المفصلية والأربطة:
مجموعة قوية من الأنسجة الليفية التي تحيط بالمفصل وتثبته بقوة، مما يمنحه استقرارًا عاليًا ويمنع خروجه من مكانه.
*
العضلات والأوتار:
تحيط بالمفصل مجموعة كبيرة من العضلات القوية (مثل الألوية، مثنيات الورك، المقربات، والمبعدات) التي توفر الدعم وتُمكن من الحركة.
2.2. الأوعية الدموية والأعصاب الرئيسية في منطقة الورك ومخاطر إصابتها
تُحيط بمفصل الورك شبكة معقدة وحيوية من الأوعية الدموية والأعصاب التي تغذي وتتحكم في وظيفة الطرف السفلي بالكامل. أي إصابة في هذه الشبكة قد تكون لها عواقب وخيمة:
*
العصب الوركي (Sciatic Nerve):
هو أكبر عصب في الجسم، يمر خلف مفصل الورك وأسفله، ثم يتفرع إلى أعصاب أصغر في الساق. وهو مسؤول عن الإحساس والحركة في الجزء الخلفي من الفخذ، ومعظم الساق والقدم. إصابته يمكن أن تسبب "سقوط القدم" (Foot Drop) وضعفًا شديدًا.
*
العصب الفخذي (Femoral Nerve):
يمر في الجزء الأمامي من الفخذ، ويسيطر على العضلات الأمامية للفخذ (الرباعية الفخذية) المسؤولة عن مد الركبة، ويمنح الإحساس في الجزء الأمامي من الفخذ والجزء الأنسي من الساق.
*
الأعصاب المسدّة (Obturator Nerve):
تتحكم في العضلات الداخلية للفخذ (العضلات المقربة) المسؤولة عن تقريب الساقين.
*
الشريان الفخذي العميق (Deep Femoral Artery) وفروعه:
يُعد المصدر الرئيسي للإمداد الدموي للرأس الفخذي. أي اضطراب أو قطع في هذا الإمداد الدموي نتيجة الكسر (خاصة في كسور عنق الفخذ) يمكن أن يؤدي إلى موت خلايا العظم (النخر اللاوعائي)، وهي مضاعفة خطيرة تُهدد سلامة المفصل.
فهم هذه الهياكل التشريحية الدقيقة يُسهم بشكل كبير في تقييم مدى الإصابة وتحديد أفضل خطة علاجية، خاصة عندما يتعلق الأمر بإصابات الأعصاب المصاحبة التي تتطلب دقة متناهية. الخبرة العميقة للأستاذ الدكتور محمد هطيف في هذا الجانب التشريحي تضمن دقة التشخيص وتفادي المضاعفات المحتملة، وتُمكنه من التعامل مع هذه التحديات بمهارة فائقة.
3. الأسباب الشائعة لأنواع كسور مفصل الورك وإصابات الأعصاب
تتعدد أسباب كسور مفصل الورك وتتنوع تبعًا لعمر المريض وحالته الصحية العامة، وتزداد الخطورة عند وجود عوامل معينة. فهم هذه الأسباب ضروري للوقاية والعلاج الفعال.
3.1. الأسباب الرئيسية وعوامل الخطر لكسور مفصل الورك
-
السقوط:
هو السبب الأكثر شيوعًا على الإطلاق، خاصة بين كبار السن. يمكن أن يؤدي السقوط حتى من ارتفاع بسيط إلى كسر في الورك إذا كانت العظام ضعيفة. عوامل الخطر المرتبطة بالسقوط تشمل:
- هشاشة العظام (Osteoporosis): مرض يسبب ضعفًا وهشاشة في العظام، مما يجعلها أكثر عرضة للكسور حتى مع رضوض خفيفة. تُعد هشاشة العظام السبب الرئيسي لكسور الورك في كبار السن.
- ضعف التوازن واضطرابات المشي: بسبب مشاكل في الرؤية، الدوخة، أمراض الأعصاب (مثل الاعتلال العصبي المحيطي)، مرض باركنسون، أو السكتات الدماغية.
- ضعف العضلات: الذي يقلل من القدرة على الحفاظ على الاستقرار وردود الفعل الوقائية.
- بعض الأدوية: مثل المهدئات، أدوية النوم، أو مدرات البول، التي يمكن أن تسبب الدوخة أو ضعف التوازن.
- المخاطر البيئية: مثل الأماكن غير المضاءة جيدًا، الأرضيات الزلقة، السجاد الفضفاض، والأسلاك المكشوفة في المنزل.
-
الحوادث عالية الطاقة (High-energy Trauma):
في الشباب والأشخاص الأصحاء، تحدث كسور الورك عادة نتيجة قوة كبيرة، مثل:
- حوادث السيارات والدراجات النارية: غالبًا ما تكون كسورًا معقدة وتترافق مع إصابات أخرى.
- السقوط من ارتفاعات كبيرة: مثل السقوط من السلالم أو سقالات البناء.
- الإصابات الرياضية الشديدة: في الرياضات عالية الاحتكاك أو السقوط.
- الأورام الخبيثة (Pathological Fractures): يمكن أن تضعف الأورام (خاصة النقائل السرطانية من سرطان الثدي، البروستاتا، الرئة، أو الكلى) عظم الفخذ أو الحوض، مما يجعلها عرضة للكسور التلقائية أو كسور الإجهاد حتى مع الحد الأدنى من الإجهاد.
- بعض الحالات الطبية المزمنة: مثل أمراض الكلى المزمنة، اضطرابات الغدد الصماء (مثل فرط نشاط الغدة الدرقية)، أو تناول بعض الأدوية لفترات طويلة (مثل الكورتيزون) التي تؤثر سلبًا على كثافة العظام.
3.2. أنواع كسور مفصل الورك وتصنيفها
تُصنف كسور الورك بشكل رئيسي بناءً على موقع الكسر في عظم الفخذ، وهذا التصنيف مهم لأنه يؤثر على الإمداد الدموي للرأس الفخذي وعلى خيارات العلاج:
*
كسور عنق الفخذ (Femoral Neck Fractures):
تحدث في المنطقة الضيقة التي تربط الرأس الفخذي بالجزء الرئيسي من عظم الفخذ.
*
كسور تحت الرأس (Subcapital):
تحدث أسفل رأس الفخذ تمامًا.
*
كسور عبر عنق الفخذ (Transcervical):
في منتصف عنق الفخذ.
*
كسور تحت عنق الفخذ (Basicervical):
عند قاعدة عنق الفخذ.
*
الأهمية السريرية:
هذه الأنواع قد تؤثر بشكل كبير على الإمداد الدموي لرأس الفخذ، مما يزيد من خطر النخر اللاوعائي (Avascular Necrosis)، حيث يموت جزء من العظم بسبب نقص الدم، مما يستدعي غالبًا استبدال المفصل.
*
كسور مدوّر الفخذ (Intertrochanteric Fractures):
تحدث بين المدور الكبير والمدور الصغير لعظم الفخذ (نتوءات عظمية في الجزء العلوي من الفخذ حيث تلتصق العضلات).
*
الأهمية السريرية:
تُعتبر هذه المنطقة ذات إمداد دموي جيد نسبيًا، مما يجعل خطر النخر اللاوعائي أقل، وعادة ما تُعالج بالتثبيت الداخلي (مسامير وقضبان).
*
كسور تحت المدور (Subtrochanteric Fractures):
تحدث في المنطقة الواقعة أسفل المدورين مباشرة، وهي منطقة عرضة لقوى إجهاد عالية.
*
الأهمية السريرية:
غالبًا ما تكون هذه الكسور نتيجة حوادث عالية الطاقة وتتطلب تثبيتًا قويًا بسبب القوى العضلية الكبيرة التي تؤثر عليها.
3.3. أسباب وإمكانيات إصابات الأعصاب المرتبطة بكسور الورك
تُعد إصابات الأعصاب من المضاعفات المحتملة والخطيرة لكسور الورك، وتحدث بعدة آليات تتطلب تشخيصًا دقيقًا وسريعًا:
1.
الرض المباشر (Direct Trauma):
قد يؤدي الجزء المكسور الحاد من العظم إلى قطع أو تهتك العصب بشكل مباشر أثناء السقوط أو الحادث، أو عند إزاحة شظايا عظمية حادة.
2.
الانضغاط (Compression):
يمكن أن ينضغط العصب بسبب التورم الشديد الناجم عن الإصابة، أو تجمع الدم (الورم الدموي) حول العصب، أو إزاحة شظايا العظام التي تضغط عليه، أو حتى بسبب وضعية المريض المطولة أثناء الجراحة على طاولة العمليات.
3.
التمدد (Stretch Injury):
قد يتعرض العصب للتمدد المفرط والضرر نتيجة قوى الشد الهائلة التي تحدث أثناء عملية الكسر نفسها، أو أثناء محاولات إنقاذ المريض وتحريكه بعد الإصابة.
4.
الإصابة أثناء الجراحة (Iatrogenic Injury):
في بعض الحالات النادرة، قد يحدث ضرر للعصب عن غير قصد أثناء التدخل الجراحي، خاصة في الجراحات المعقدة أو إذا كان التشريح غير واضح. لهذا السبب، تُعد خبرة الجراح ودقته أمرًا بالغ الأهمية.
5.
الالتهاب أو التندب:
في مرحلة التعافي، قد يؤدي الالتهاب الشديد أو تكون الأنسجة الندبية حول العصب إلى انضغاط العصب لاحقًا، مما يؤدي إلى ظهور أعراض عصبية متأخرة.
الأعصاب الأكثر عرضة للإصابة في هذه المنطقة تشمل العصب الوركي (الأكثر شيوعًا)، العصب الفخذي، والأعصاب المسدّة. التشخيص السريع لهذه الإصابات العصبية أمر بالغ الأهمية لتحديد خطة علاجية فعالة وتجنب الضرر الدائم أو المزمن. بفضل خبرته الواسعة ودقته الجراحية التي تزيد عن 20 عامًا، يمتلك الأستاذ الدكتور محمد هطيف القدرة على تقييم هذه الإصابات بدقة عالية واتخاذ الإجراءات اللازمة لحماية الأعصاب أو إصلاحها باستخدام تقنيات الجراحة المجهرية عند الضرورة.
4. الأعراض والتشخيص: مؤشرات حاسمة للتدخل الطبي
تظهر كسور مفصل الورك عادةً بأعراض واضحة تتطلب تدخلًا طبيًا فوريًا لتقييم الحالة وتحديد أفضل مسار علاجي. التشخيص الدقيق والسريع ضروري لتحديد نوع الكسر ووجود أي إصابات عصبية مصاحبة، والتي قد تغير خطة العلاج بشكل جذري.
4.1. العلامات والأعراض الشائعة لكسر الورك
بمجرد حدوث كسر في الورك، غالبًا ما يشتكي المريض من:
*
ألم شديد ومفاجئ:
يتركز في منطقة الورك أو الفخذ، وقد يمتد إلى الأربية (المنطقة الأربية)، ويزداد سوءًا بشكل كبير عند محاولة تحريك الساق المصابة، لمس المنطقة، أو الوقوف عليها.
*
عدم القدرة على الحركة أو تحميل الوزن:
يصبح المريض غير قادر على الوقوف أو المشي، وغالبًا ما يجد صعوبة بالغة في تحريك الساق المصابة حتى وهو مستلقٍ.
*
تشوه في الساق المصابة:
* قد تبدو الساق أقصر من الساق الأخرى بسبب إزاحة العظام.
* قد تكون الساق مائلة إلى الخارج بشكل غير طبيعي (تدوير خارجي)، وهي علامة كلاسيكية لكسر الورك المخلوع.
* قد تكون القدم المصابة مدورة خارجيًا بشكل واضح.
*
كدمات وتورم:
في منطقة الورك والفخذ، نتيجة للنزيف الداخلي الناجم عن الكسر.
*
تصلب وتيبس:
حول منطقة الورك، مما يزيد من صعوبة الحركة.
*
صعوبة أو عدم القدرة على رفع الساق المصابة:
حتى لو كان مستلقيًا (علامة على ضعف العضلات).
4.2. أعراض إصابات الأعصاب المصاحبة: دلالات هامة
تتطلب إصابات الأعصاب تقييمًا دقيقًا وفحصًا عصبيًا شاملاً، وقد تشمل أعراضها:
*
تنميل أو خدر (Numbness):
فقدان الإحساس، أو شعور بالوخز (مثل الدبابيس والإبر)، أو الإحساس بالحرقان في أجزاء معينة من الساق أو القدم (يعتمد التوزيع على العصب المصاب).
*
ضعف العضلات (Muscle Weakness) أو الشلل:
صعوبة في تحريك القدم، أو رفع الساق، أو مد الركبة، أو ثني الأصابع (اعتمادًا على العصب المصاب ووظيفته الحركية).
*
فقدان القدرة على تحريك القدم (Foot Drop):
إذا تأثر العصب الوركي أو الفروع التي تغذي العضلات الرافعة للقدم، فلن يتمكن المريض من رفع مقدمة القدم، مما يجعل المشي صعبًا ويتسبب في سحب القدم على الأرض.
*
ألم عصبي (Neuropathic Pain):
ألم مزمن، حارق، طاعن، أو كصدمة كهربائية، يختلف عن الألم العضلي الهيكلي الطبيعي.
*
فقدان ردود الأفعال الانعكاسية (Loss of Reflexes):
قد تتأثر ردود الفعل الانعكاسية في الركبة أو الكاحل.
4.3. مراحل التشخيص الدقيق والمتكامل
يتضمن التشخيص سلسلة من الخطوات المنهجية التي يتبعها الأستاذ الدكتور محمد هطيف لضمان تقييم شامل للحالة وتحديد الخطة العلاجية الأمثل:
-
الفحص السريري الدقيق:
- التاريخ المرضي: يقوم الدكتور هطيف بجمع معلومات مفصلة حول كيفية حدوث الإصابة، الأعراض، التاريخ الطبي للمريض (الأمراض المزمنة، الأدوية، الحساسيات)، وما إذا كان هناك أي أمراض سابقة تؤثر على العظام أو الأعصاب.
- الفحص البدني العام والموضعي: يتم تقييم العلامات الحيوية، وفحص الساق المصابة بحثًا عن التشوه، التورم، الكدمات، الألم عند الجس، ونطاق الحركة.
- الفحص العصبي الشامل: جزء حيوي من الفحص، حيث يتم تقييم الإحساس في مناطق مختلفة من الساق والقدم، وقوة العضلات الرئيسية في الطرف السفلي، وردود الأفعال الانعكاسية. هذا الفحص يساعد في تحديد وجود ومستوى أي إصابة عصبية بدقة.
-
التصوير التشخيصي المتقدم:
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية لتأكيد الكسر وتحديد موقعه، نوعه، ومدى إزاحته. يتم أخذ عدة صور من زوايا مختلفة لتقييم الكسر بشكل كامل.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا مفصلة ثلاثية الأبعاد للعظام، وهو مفيد بشكل خاص لتحديد الكسور المعقدة في الحُق أو لتقييم مدى تضرر العظام المحيطة وتحديد موضع أي شظايا عظمية قد تضغط على الأعصاب أو الأوعية الدموية.
- التصوير بالرنين المغناطيسي (MRI Scan): يُعد الأفضل لتقييم الأنسجة الرخوة، بما في ذلك الأعصاب، الأربطة، الأوتار، والأوعية الدموية. يمكن أن يكشف عن إصابات الأنسجة الرخوة التي لا تظهر في الأشعة السينية أو الأشعة المقطعية، وهو حاسم في تشخيص إصابات الأعصاب وتحديد مدى تلفها (الوذمة، الانضغاط، القطع).
- تخطيط الأعصاب والعضلات (Nerve Conduction Studies & Electromyography - NCS/EMG): إذا كان هناك اشتباه قوي في إصابة عصبية، يمكن أن تساعد هذه الفحوصات المتخصصة في تحديد مدى الضرر العصبي وموقعه وشدته، وهل هو عصب محيطي (Peripheral Nerve) أم جذري (Radicular) من العمود الفقري، وكذلك في تتبع مدى تعافي العصب بمرور الوقت.
يُعد الأستاذ الدكتور محمد هطيف خبيرًا في تفسير جميع أنواع الفحوصات التصويرية والفحوصات العصبية، ويستخدم هذه الأدوات التشخيصية ببراعة لتحديد أدق التفاصيل حول الكسر والإصابات العصبية المحتملة، مما يمهد الطريق لخطة علاجية شخصية وفعالة تضمن أفضل فرصة للتعافي.
5. خيارات العلاج الشاملة لكسور مفصل الورك وإصابات الأعصاب
يتطلب علاج كسور مفصل الورك نهجًا متعدد الأوجه، وغالبًا ما تكون الجراحة ضرورية، خاصة عند وجود إصابات عصبية مصاحبة. يعتمد اختيار العلاج على عوامل متعددة مثل عمر المريض، حالته الصحية العامة، نوع وموقع الكسر، ووجود أي مضاعفات. يضع الأستاذ الدكتور محمد هطيف خطة علاجية مخصصة لكل مريض، مستندًا إلى خبرته الواسعة وأحدث البروتوكولات العالمية.
5.1. العلاج غير الجراحي (التحفظي)
في حالات نادرة جدًا، قد يُفضل العلاج التحفظي، خاصة للمرضى الذين يعانون من حالات صحية خطيرة جدًا تجعل الجراحة محفوفة بالمخاطر، أو لكسور مستقرة جدًا وغير متحركة في الحوض أو بعض كسور الإجهاد. يشمل هذا:
*
الراحة التامة في الفراش:
مع وضعيات معينة لتجنب حركة الورك وحماية الكسر.
*
المسكنات القوية:
لإدارة الألم الشديد.
*
شد العظام (Skeletal Traction):
في بعض الحالات، يمكن استخدام الشد المؤقت لتثبيت الكسر وتخفيف الألم قبل الجراحة أو كبديل في حالات مختارة جدًا.
*
العلاج الطبيعي:
للوقاية من تيبس المفاصل وضعف العضلات في الأطراف الأخرى أو الجزء العلوي من الجسم.
يجب التأكيد أن العلاج التحفظي لكسور الورك غالبًا ما يكون مصحوبًا بمخاطر عالية من المضاعفات الخطيرة مثل تقرحات الفراش، الجلطات الدموية الوريدية العميقة، الالتهابات الرئوية، وفقدان الاستقلالية الدائم. لهذا السبب، فهو لا يمثل الخيار الأول لمعظم المرضى القادرين على تحمل الجراحة.
5.2. العلاج الجراحي: حلول متقدمة يقدمها الأستاذ الدكتور محمد هطيف
يُعد التدخل الجراحي هو المعيار الذهبي لعلاج معظم كسور مفصل الورك. يهدف إلى تثبيت الكسر، إعادة المفصل إلى وضعه الطبيعي، والسماح للمريض بالبدء في الحركة في أقرب وقت ممكن لتقليل المضاعفات. يُبرع الأستاذ الدكتور محمد هطيف في مجموعة واسعة من التقنيات الجراحية الحديثة.
5.2.1. أنواع الجراحات الرئيسية لكسور الورك
-
التثبيت الداخلي (Internal Fixation):
- الوصف: تُستخدم هذه الطريقة لإصلاح الكسر باستخدام مسامير معدنية، أو صفائح، أو قضبان تثبيت داخلية (مثل مسمار النخاع الفخذي أو اللولب الديناميكي للورك) لتثبيت شظايا العظم المكسور في مكانها بينما يلتئم العظم بشكل طبيعي.
- الاستخدامات: تُستخدم غالبًا في كسور عنق الفخذ المستقرة أو كسور مدوّر الفخذ، خاصة في المرضى الأصغر سنًا الذين لديهم عظام قوية ورغبة في الحفاظ على المفصل الطبيعي. كما تُستخدم في كسور تحت المدور.
- تقنيات متقدمة: يستخدم الأستاذ الدكتور محمد هطيف تقنيات الجراحة طفيفة التوغل (Minimally Invasive Surgery) حيثما أمكن، مما يقلل من الشق الجراحي، الألم، النزيف، ويُسرع التعافي.
- المخاطر المحتملة: عدم التئام الكسر، النخر اللاوعائي (خاصة في كسور عنق الفخذ)، أو فشل المعدن.
-
استبدال جزء من مفصل الورك (Hemiarthroplasty):
- الوصف: يتم استبدال رأس وعنق عظم الفخذ المكسورين بمكون معدني اصطناعي (غرسة) يتم تثبيتها في عظم الفخذ. لا يتم استبدال الحُق الطبيعي.
- الاستخدامات: الخيار الشائع لكسور عنق الفخذ المخلّعة أو غير القابلة للإصلاح، خاصة في كبار السن الذين يكون لديهم خطر النخر اللاوعائي للرأس الفخذي مرتفعًا.
- الأنواع: يمكن أن تكون أحادية القطب (Unipolar) أو ثنائية القطب (Bipolar)، والاختيار يعتمد على عدة عوامل يقررها الجراح الخبير مثل العمر ومستوى النشاط.
-
الاستبدال الكلي لمفصل الورك (Total Hip Arthroplasty - THA):
- الوصف: يتم استبدال كل من الرأس الفخذي المكسور وتجويف الحُق التالف بمكونات اصطناعية (معدنية أو خزفية مع بطانة بلاستيكية).
- الاستخدامات: يُفضل في المرضى الذين لديهم كسر في الورك ويعانون أيضًا من التهاب مفصل الورك (خشونة) موجود مسبقًا، أو في المرضى الأكثر نشاطًا الذين يحتاجون إلى استعادة كاملة لوظيفة المفصل. يوفر هذا الخيار أفضل النتائج طويلة الأمد من حيث تخفيف الألم واستعادة الحركة.
- خبرة الأستاذ الدكتور محمد هطيف: يُعد الدكتور هطيف من الرواد في جراحات استبدال المفاصل باستخدام أحدث التقنيات والمواد لضمان أقصى درجات النجاح والمتانة وتقليل مخاطر الخلع.
5.2.2. التعامل مع إصابات الأعصاب أثناء الجراحة
إذا تم تشخيص إصابة عصبية مصاحبة، فإن الأستاذ الدكتور محمد هطيف يتبع نهجًا دقيقًا وشاملًا، مستفيدًا من خبرته في الجراحة المجهرية:
*
تقييم الإصابة العصبية:
يتم تقييم العصب أثناء الجراحة لتحديد ما إذا كان هناك انضغاط، تمدد، أو قطع جزئي/كلي.
*
تحرير العصب (Neurolysis):
في حالات الانضغاط، يتم تحرير العصب من الأنسجة المحيطة، أو الورم الدموي، أو شظايا العظام التي تضغط عليه.
*
إصلاح العصب (Nerve Repair):
في حالات القطع الجزئي أو الكلي، يمكن محاولة إصلاح العصب عن طريق خياطته بدقة متناهية (Neurorrhaphy) تحت المجهر الجراحي، أو استخدام ترقيع عصبي (Nerve Graft) في بعض الحالات لربط أطراف العصب المقطوع.
*
إعادة تموضع العصب:
لضمان عدم تعرضه للانضغاط مرة أخرى بعد تثبيت الكسر واستقرار المفصل.
*
المراقبة العصبية أثناء الجراحة (Intraoperative Neuromonitoring):
في بعض الحالات المعقدة، يمكن استخدام هذه التقنيات لمراقبة وظيفة الأعصاب بشكل مستمر خلال الجراحة، مما يوفر حماية إضافية.
تعتبر خبرة الجراح ودقته الجراحية حاسمة في التعامل مع هذه الحالات المعقدة، ويسخر الأستاذ الدكتور محمد هطيف خبرته التي تتجاوز العقدين لتقديم أعلى مستويات الرعاية، مع التركيز على الأمانة الطبية الصارمة وضمان سلامة المريض والحفاظ على وظيفة الأعصاب قدر الإمكان.
| نوع الجراحة | الوصف الرئيسي | دواعي الاستخدام الرئيسية | المزايا | العيوب المحتملة / المخاطر |
|---|---|---|---|---|
| التثبيت الداخلي (Internal Fixation) | تثبيت الكسر بمسامير/صفائح/قضبان داخلية للحفاظ على المفصل الأصلي. | كسور عنق الفخذ المستقرة، كسور مدوّر الفخذ، كسور تحت المدور في الأصغر سنًا. | يحافظ على المفصل الطبيعي للمريض، يعتبر تدخلاً أقل مقارنة بالاستبدال الكامل. | خطر عدم الالتئام (Non-union)، النخر اللاوعائي، الحاجة لجراحة لإزالة المعدن. |
| استبدال جزء من المفصل (Hemiarthroplasty) | استبدال رأس وعنق الفخذ فقط بمكون اصطناعي. | كسور عنق الفخذ المخلّعة أو غير القابلة للإصلاح في كبار السن. | تخفيف الألم بسرعة، يسمح بالحركة المبكرة، أقل تعقيدًا من الاستبدال الكلي. | قد يحدث تآكل في الحُق الطبيعي بمرور الوقت، قيود على الحركة أحيانًا، ألم في الأربية. |
| الاستبدال الكلي للمفصل (Total Hip Arthroplasty) | استبدال رأس وعنق الفخذ والحُق بمكونات اصطناعية. | كسور الورك مع خشونة سابقة، المرضى الأكثر نشاطًا الذين يحتاجون استعادة كاملة للوظيفة. | أفضل النتائج طويلة الأمد من حيث تخفيف الألم واستعادة كاملة تقريبًا للوظيفة. | جراحة أكبر وأكثر تعقيدًا، خطر الخلع أو التآكل على المدى الطويل، العدوى. |
6. خطوات إجراء الجراحة: تفصيل دقيق لرعاية فائقة
تُعد الجراحة عملية معقدة تتطلب تخطيطًا دقيقًا وتنفيذًا ماهرًا من فريق طبي متكامل. يتبع الأستاذ الدكتور محمد هطيف بروتوكولات صارمة لضمان سلامة المريض وتحقيق أفضل النتائج الممكنة، مستفيدًا من خبرته التي تتجاوز عقدين في جراحات العظام المعقدة.
6.1. التقييم ما قبل الجراحة: التحضير الشامل
قبل أي تدخل جراحي، يتم إجراء تقييم شامل ومفصل للمريض لضمان جاهزيته وتقليل المخاطر:
*
التاريخ الطبي والفحص البدني الكامل:
مراجعة شاملة للحالة الصحية للمريض، الأمراض المزمنة (مثل السكري، ارتفاع ضغط الدم، أمراض القلب)، الأدوية التي يتناولها حاليًا، وجود أي حساسية تجاه الأدوية، وتاريخ الجراحات السابقة. يتم تقييم الحالة العامة للمريض لتقدير قدرته على تحمل الجراحة والتخدير.
*
الفحوصات المخبرية الشاملة:
تشمل فحوصات الدم الروتينية (العد الدموي الشامل)، وظائف الكلى والكبد، فحص تخثر الدم (PT, PTT, INR)، وفحوصات الدم لتحديد فصيلة الدم والتحضير لوحدات الدم المحتملة.
*
فحوصات القلب والرئة المتعمقة:
تخطيط القلب الكهربائي (ECG)، وأشعة الصدر (Chest X-ray)، وفي بعض الحالات قد يلزم إجراء فحوصات إضافية مثل تخطيط صدى القلب (Echocardiogram) أو اختبارات وظائف الرئة (Pulmonary Function Tests) لتقييم مدى جاهزية الجهاز التنفسي والقلب والأوعية الدموية للتخدير والجراحة.
*
استشارة التخدير:
يلتقي طبيب التخدير المتخصص بالمريض لمناقشة خيارات التخدير المتاحة (عام أو نصفي)، ومخاطره وفوائده المحتملة، والإجابة على استفسارات المريض.
*
التخطيط الجراحي الدقيق:
يقوم الأستاذ الدكتور محمد هطيف بدراسة الصور الشعاعية (X-rays, CT Scan, MRI) بدقة فائقة لتحديد أفضل نهج جراحي، ونوع الغرسات أو وسائل التثبيت التي ستُستخدم، مع مراعاة وضعية العصب الوركي والأعصاب الأخرى لتجنب أي إصابة محتملة. يتم في هذه المرحلة اتخاذ جميع القرارات الجراحية الحاسمة.
6.2. أثناء الجراحة: الدقة والمهارة الفائقة
تُجرى الجراحة في غرفة عمليات مجهزة بأحدث التقنيات المعقمة، ويشرف عليها فريق طبي متكامل يضم جراحين، أخصائي تخدير، وممرضين متخصصين.
- التخدير: يتم إعطاء التخدير حسب الخطة المتفق عليها مع المريض، ويتم مراقبة العلامات الحيوية للمريض باستمرار.
- الوضع الجراحي والتحضير: يُوضع المريض في وضعية جراحية مناسبة تسمح بأفضل وصول للمفصل، ويتم تعقيم المنطقة الجراحية بدقة عالية لمنع أي عدوى.
- الشق الجراحي: يقوم الدكتور هطيف بعمل شق جراحي دقيق، يختار موقعه وطوله لضمان أفضل وصول إلى منطقة الكسر مع تقليل تضرر الأنسجة الرخوة والأعصاب قدر الإمكان. يُعرف الدكتور هطيف بمهارته في استخدام التقنيات التي تقلل من الحاجة إلى شقوق كبيرة.
- تحديد الكسر وتحريره: يتم تحديد موقع الكسر بدقة، وإزالة أي شظايا عظمية حرة قد تعيق عملية الإصلاح أو تضغط على الأعصاب أو الأوعية الدموية.
-
إصلاح أو استبدال المفصل (حسب نوع الجراحة المحدد):
- للتثبيت الداخلي: يتم إعادة شظايا العظم إلى وضعها التشريحي الصحيح بدقة فائقة وتثبيتها باستخدام المسامير، الصفائح، أو القضبان المعدنية. يتم التأكد من استقرار التثبيت وتوافقه مع التشريح الطبيعي للمفصل.
- لاستبدال جزء من المفصل أو كليًا: يتم استئصال الجزء المكسور من عظم الفخذ، وتحضير تجويف الحُق إذا لزم الأمر، ثم تركيب المكونات الاصطناعية وتثبيتها بإحكام باستخدام الأسمنت العظمي أو تقنيات التثبيت غير الأسمنتي، مع ضمان المحاذاة الصحيحة للمفصل الجديد.
- التعامل مع الأعصاب والأوعية الدموية: إذا كانت هناك إصابة عصبية تم تشخيصها مسبقًا أو تم اكتشافها أثناء الجراحة، يتم تحرير العصب المضغوط أو إصلاحه باستخدام تقنيات الجراحة المجهرية الدقيقة (Microsurgery) تحت إشراف بصري مكبر لضمان أقصى درجات الدقة. يولي الدكتور هطيف اهتمامًا خاصًا لتحديد وحماية الأعصاب الرئيسية المحيطة بالمفصل والأوعية الدموية خلال جميع مراحل الجراحة، مستفيدًا من خبرته التي لا تُضاهى.
- الإغلاق الجراحي: بعد التأكد من استقرار الإصلاح وخلو المنطقة من أي انضغاط عصبي أو أوعية دموية متضررة، يتم إغلاق الجرح طبقة بطبقة بعناية، مع وضع أنبوب تصريف (Drain) في بعض الحالات لمنع تجمع السوائل وتقليل التورم.
6.3. ما بعد الجراحة مباشرة: الرعاية الأولية والتعافي المبكر
- وحدة العناية بعد التخدير (PACU): يُنقل المريض إلى هذه الوحدة للمراقبة الدقيقة للعلامات الحيوية، إدارة الألم، والتأكد من استقراره بعد التخدير.
- إدارة الألم الفعالة: تُعد إدارة الألم بعد الجراحة أولوية قصوى. يُستخدم مزيج من المسكنات الفموية والوريدية للتحكم في الألم بشكل فعال، مما يسمح للمريض بالبدء في برنامج إعادة التأهيل مبكرًا.
- الوقاية من المضاعفات: يتم البدء بإجراءات وقائية حاسمة من المضاعفات الشائعة، مثل مميعات الدم والجوارب الضاغطة لمنع الجلطات الدموية، والمضادات الحيوية للوقاية من العدوى.
- الحركة المبكرة: يشجع الأستاذ الدكتور محمد هطيف على الحركة المبكرة قدر الإمكان، غالبًا في غضون 24-48 ساعة من الجراحة، بمساعدة أخصائي العلاج الطبيعي. هذا يسرع الشفاء، يقلل من مخاطر المضاعفات مثل تقرحات الفراش والجلطات، ويُعد حجر الزاوية في برنامج إعادة التأهيل.
يتمتع الأستاذ الدكتور محمد هطيف، بفضل خبرته الواسعة التي تتجاوز عقدين من الزمن في جراحة العظام في صنعاء، بمهارة فائقة في تنفيذ هذه الجراحات المعقدة، مع التركيز على استخدام أحدث التقنيات لضمان أفضل النتائج لمرضاه، وتوفير تجربة علاجية تتسم بالاحترافية والأمانة الطبية الصارمة.
7. برنامج إعادة التأهيل الشامل بعد جراحة الورك وإصابات الأعصاب
يُعد برنامج إعادة التأهيل جزءًا لا يتجزأ من عملية التعافي بعد جراحة كسور الورك، خاصة إذا كانت مصحوبة بإصابات عصبية. يهدف إلى استعادة القوة، المرونة، ونطاق الحركة، وتمكين المريض من العودة إلى أنشطته اليومية بأمان وفعالية. يُشرف على هذا البرنامج الأستاذ الدكتور محمد هطيف، بالتعاون مع فريق متخصص من أخصائيي العلاج الطبيعي والتأهيل.
7.1. المراحل الأولية لإعادة التأهيل (المستشفى)
تبدأ إعادة التأهيل في أقرب وقت ممكن بعد الجراحة، غالبًا في غضون 24-48 ساعة، لضمان التعافي السريع وتقليل المضاعفات:
*
اليوم الأول/الثاني بعد الجراحة:
*
تمارين التنفس والدورة الدموية:
تعليم المريض تمارين التنفس العميق والسعال للمساعدة في منع المضاعفات الرئوية، وتحريك مفاصل الكاحل والقدم لتعزيز الدورة الدموية في الأطراف السفلية ومنع الجلطات.
*
تحريك المفاصل القريبة:
تحريك مفاصل الكاحل والركبة ببطء لتعزيز الدورة الدموية وتقليل التورم ومنع التيبس.
*
الجلوس والوقوف بمساعدة:
بمساعدة أخصائي العلاج الطبيعي، يتعلم المريض كيفية الجلوس في السرير والنهوض للوقوف، مع استخدام مشاية أو عكازات لدعم الوزن. يتم تحديد مقدار الوزن المسموح بتحميله على الساق المصابة بناءً على نوع الكسر والجراحة.
*
تمارين تقوية العضلات الأساسية:
تقوية عضلات البطن والظهر لدعم الجسم وتحسين التوازن.
*
تعليمات حماية المفصل:
يُقدم الأستاذ الدكتور محمد هطيف وفريقه تعليمات مفصلة للمريض حول كيفية تحريك الساق بأمان، والوضعيات التي يجب تجنبها لحماية المفصل الجديد أو الكسر الملتئم (مثل عدم ثني الورك أكثر من 90 درجة، وعدم تدوير الساق للداخل أو الخارج بشكل مفرط، وعدم تقاطع الساقين).
7.2. مرحلة التعافي المبكر (الأسابيع الأولى بعد الخروج)
بعد الخروج من المستشفى، يستمر المريض في برنامج العلاج الطبيعي المكثف، والذي قد يكون في المنزل أو في عيادة متخصصة:
*
العلاج الطبيعي المنتظم:
جلسات علاج طبيعي منتظمة (3-5 مرات في الأسبوع) لتعزيز:
*
تقوية العضلات:
تمارين متدرجة لتقوية عضلات الورك والفخذ والساق (مثل رفع الساق المستقيمة، تمارين تقوية الألوية، تمارين ثني الركبة).
*
تحسين نطاق الحركة:
تمارين لطيفة لزيادة مرونة مفصل الورك واستعادة حركته الكاملة تدريجيًا ضمن الحدود الآمنة.
*
تحسين التوازن والمشي:
التدريب على المشي باستخدام الأدوات المساعدة، ثم الانتقال تدريجيًا إلى المشي بدونها، مع التركيز على تحسين نمط المشي والتوازن لتجنب السقوط.
*
إدارة الألم:
الاستمرار في استخدام المسكنات حسب الحاجة، وتعلم كيفية التمييز بين الألم الطبيعي للتعافي والألم غير الطبيعي الذي يستدعي مراجعة الطبيب.
*
التعامل مع الأنشطة اليومية:
يتعلم المريض كيفية القيام بالأنشطة اليومية بأمان مثل ارتداء الملابس، الاستحمام، الجلوس، والصعود والنزول من السرير أو الكرسي.
7.3. مرحلة التعافي المتقدم (الأشهر اللاحقة)
تهدف هذه المرحلة إلى استعادة الوظيفة الكاملة والعودة إلى الأنشطة الاعتيادية، وقد تستمر لعدة أشهر:
*
برنامج تمارين منزلية متقدم:
يوصي الدكتور هطيف ببرنامج تمارين منزلية محدد ومصمم خصيصًا للمريض لمواصلة بناء القوة، المرونة، والقدرة على التحمل.
*
تمارين وظيفية:
تمارين تحاكي الأنشطة اليومية المحددة للمريض، مثل صعود الدرج، المشي لمسافات أطول، أو حمل الأوزان الخفيفة.
*
العودة إلى الأنشطة الرياضية/الترفيهية:
بالتشاور مع الأستاذ الدكتور محمد هطيف وفريق التأهيل، يمكن للمريض العودة تدريجيًا إلى الأنشطة الترفيهية والرياضية منخفضة التأثير (مثل السباحة، ركوب الدراجات الثابتة، المشي السريع). يجب تجنب الأنشطة عالية التأثير التي قد تضر المفصل الجديد أو الكسر.
*
التقييم المستمر:
متابعة دورية مع الدكتور هطيف لتقييم التقدم، وإجراء أي تعديلات على خطة العلاج والتأهيل، والتأكد من عدم وجود أي مضاعفات.
7.4. التأهيل الخاص لإصابات الأعصاب
إذا كانت هناك إصابة عصبية مصاحبة، يكون التأهيل أكثر تخصصًا ويتطلب صبرًا والتزامًا:
*
تمارين إعادة التأهيل العصبي:
تمارين محددة لتعزيز استعادة وظيفة العصب، بما في ذلك تمارين الإحساس (لتدريب الأعصاب على إعادة الإحساس وتحسين التمييز الحسي) وتمارين القوة (لتعزيز العضلات التي ضعفها العصب).
*
الجبائر أو الدعامات (Orthotics):
في حالات ضعف العضلات الشديد (مثل "سقوط القدم" الناتج عن إصابة العصب الوركي أو الشظوي)، قد تُستخدم جبائر خاصة لدعم القدم والمساعدة في المشي بشكل طبيعي ومنع السقوط.
*
التحفيز الكهربائي الوظيفي (Functional Electrical Stimulation - FES):
يمكن استخدام تقنيات لتحفيز العضلات كهربائيًا للمساعدة في استعادة قوتها وتنشيط الأعصاب.
*
التثقيف والتوعية:
تعليم المريض كيفية حماية الطرف المصاب من الإصابات، خاصة في مناطق فقدان الإحساس التي قد لا يشعر فيها المريض بالألم أو الضغط.
يُولي الأستاذ الدكتور محمد هطيف أهمية قصوى لبرامج التأهيل الشخصية، مصممًا كل خطة لتلبية احتياجات المريض الفردية، وواضعًا نصب عينيه تحقيق أقصى استقلالية ووظيفة ممكنة. هذا النهج المتكامل والمدعوم بفريق تأهيلي عالي الكفاءة يضمن حصول المرضى على أفضل رعاية شاملة في رحلة تعافيهم.
| مرحلة التأهيل | الأهداف الرئيسية | الأنشطة والتمارين النموذجية | المدة التقريبية | ملاحظات هامة تحت إشراف الأستاذ الدكتور هطيف |
|---|---|---|---|---|
| المرحلة الأولية (داخل المستشفى) | منع المضاعفات، بدء الحركة المبكرة، تخفيف الألم، تعليمات حماية المفصل. | تمارين التنفس، تحريك الكاحل/الركبة، الجلوس، الوقوف بمساعدة جزئية، المشي لمسافات قصيرة. | 1-5 أيام بعد الجراحة | مراقبة دقيقة، تعلم الوضعيات الآمنة، إدارة الألم الفعال. |
| مرحلة التعافي المبكر (المنزل/العيادة) | استعادة القوة الأساسية، تحسين نطاق الحركة، المشي بالأدوات المساعدة بأمان. | رفع الساق المستقيمة، تمارين الألوية، ثني الركبة، تمارين تقوية عضلات الفخذ، المشي بالعكازات/المشاية. | 2-6 أسابيع بعد الجراحة | الالتزام بحدود الحركة، متابعة الجرح، إدارة الألم، منع السقوط. |
| مرحلة التعافي المتقدم (المنزل/العيادة) | استعادة الوظيفة الكاملة، تحسين التوازن، العودة التدريجية للأنشطة. | تمارين المقاومة باستخدام الأوزان الخفيفة، صعود الدرج، تمارين التوازن المعقدة، المشي لمسافات أطول. | 6 أسابيع - 6 أشهر+ | العودة التدريجية للأنشطة الرياضية منخفضة التأثير، تقييم مستمر من الطبيب المعالج. |
| التأهيل العصبي (خاص بإصابات الأعصاب) | استعادة الإحساس والقوة العضلية المتأثرة، وتحسين التناسق العصبي العضلي. | تمارين الإحساس (الفرشاة، الاهتزاز)، تقوية العضلات المستهدفة، استخدام الدعامات/الجبائر (مثل جبيرة سقوط القدم)، التحفيز الكهربائي الوظيفي. | مستمر حسب الحاجة (قد يمتد لعدة أشهر أو أكثر) | يتطلب صبرًا والتزامًا طويل الأمد، متابعة دقيقة لعلامات تعافي العصب. |
8. المضاعفات المحتملة وكيفية الوقاية منها
على الرغم من التقدم الكبير في جراحة كسور الورك والرعاية اللاحقة، لا تزال هناك مخاطر محتملة للمضاعفات. يحرص الأستاذ الدكتور محمد هطيف على توعية مرضاه بهذه المخاطر واتخاذ أقصى التدابير للوقاية منها، معتمدًا على بروتوكولات عالمية ومعايير عالية من الأمانة الطبية.
8.1. مضاعفات عامة للجراحة
-
الجلطات الدموية (Deep Vein Thrombosis - DVT):
تُعد الجلطات في الأوردة العميقة للساق خطيرة وقد تنتقل إلى الرئة (الانصمام الرئوي)، وهي حالة قد تكون مهددة للحياة.
- الوقاية: الحركة المبكرة بعد الجراحة، استخدام الجوارب الضاغطة (Compression Stockings)، واستخدام مميعات الدم (الأدوية المضادة للتخثر) التي يصفها الدكتور هطيف بجرعات دقيقة ولمدة كافية بعد تقييم خطر المريض.
-
العدوى (Infection):
قد تحدث في موقع الجراحة (السطحية أو العميقة) أو في أي مكان آخر في الجسم (مثل الالتهاب الرئوي أو التهاب المسالك البولية)، مما قد يؤدي إلى فشل الجراحة أو إطالة فترة التعافي.
- الوقاية: استخدام المضادات الحيوية الوقائية قبل الجراحة وأثناءها، الحفاظ على أعلى مستويات النظافة في غرفة العمليات، التقنيات الجراحية المعقمة، والعناية الجيدة بالجرح بعد الجراحة.
-
تقرحات الفراش (Pressure Sores):
تحدث بسبب الضغط المستمر على الجلد في مناطق معينة، خاصة في المرضى طريحي الفراش لفترة طويلة أو الذين يعانون من ضعف في الحركة.
- الوقاية: تغيير وضعية المريض بانتظام، العناية بالبشرة، استخدام الوسائد والمفروشات الواقية، والتشجيع على الحركة المبكرة.
- مشاكل التخدير: تفاعلات تحسسية، مشاكل في التنفس أو القلب والأوعية الدموية. هذه المضاعفات نادرة بفضل التقييم المسبق الدقيق من قبل طبيب التخدير المتخصص.
8.2. مضاعفات خاصة بكسور الورك والجراحة
-
عدم التئام الكسر (Non-union) أو سوء الالتئام (Malunion):
فشل العظم في الالتئام بشكل صحيح، أو التئامه في وضع خاطئ، مما قد يسبب ألمًا مزمنًا أو ضعفًا، وقد يتطلب جراحة إضافية (جراحة مراجعة).
- الوقاية: التثبيت الجراحي القوي والدقيق، العناية الغذائية الجيدة، تجنب وضع الوزن المبكر على الساق حسب توجيهات الطبيب، ومتابعة الالتئام بالأشعة.
-
النخر اللاوعائي لرأس الفخذ (Avascular Necrosis - AVN):
موت خلايا العظم في رأس الفخذ نتيجة لضعف أو انقطاع الإمداد الدموي، شائع في كسور عنق الفخذ. يمكن أن يؤدي إلى انهيار رأس الفخذ وتلف المفصل.
- الوقاية: التشخيص والعلاج الجراحي المبكر، اختيار التقنية الجراحية التي تحافظ على الأوعية الدموية قدر الإمكان، ومتابعة المريض للكشف عن أي علامات مبكرة للنخر.
-
خلع المفصل الاصطناعي (Dislocation):
خاصة بعد الاستبدال الكلي لمفصل الورك، حيث يمكن أن يخرج رأس المفصل الاصطناعي من الحُق الاصطناعي.
- الوقاية: الالتزام الصارم بتعليمات الحركة والوضعيات الآمنة بعد الجراحة، تجنب الوضعيات الخطرة (مثل الانحناء الشديد للوراء أو التدوير المفرط)، وتصميم دقيق للمفصل الاصطناعي ووضعه بواسطة الجراح الخبير لضمان الاستقرار.
-
تآكل المفصل الاصطناعي (Wear and Loosening):
قد تتآكل مكونات المفصل الاصطناعي بمرور الوقت، أو قد يصبح المفصل رخوًا داخل العظم، مما يتطلب جراحة مراجعة لاستبدال المكونات.
- الوقاية: اختيار مواد عالية الجودة للمفصل الاصطناعي، تقنيات جراحية دقيقة، ومتابعة دورية للمريض للكشف عن أي علامات تآكل مبكرة.
-
إصابة العصب المتبقية أو المتأخرة:
على الرغم من جهود الجراح واستخدام الجراحة المجهرية، قد تستمر الأعراض العصبية أو تظهر لاحقًا بسبب التليف حول العصب أو استمرار الضغط الخفيف.
- الوقاية: المراقبة الدقيقة بعد الجراحة، العلاج الطبيعي المكثف الموجه لإصابات الأعصاب، والتدخل المبكر إذا ساءت الأعراض أو لم تتحسن.
-
تفاوت طول الساقين (Leg Length Discrepancy):
قد يحدث تفاوت بسيط في طول الساقين بعد الجراحة، والذي يمكن أن يؤثر على المشي أو يسبب آلامًا في الظهر.
- الوقاية: القياسات الدقيقة والمقارنات أثناء الجراحة لضمان أفضل توافق في طول الساقين.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التعاون الوثيق بين المريض والفريق الطبي للوقاية من المضاعفات. من خلال التعليم الواضح للمريض حول كيفية العناية بنفسه بعد الجراحة، والمتابعة الدقيقة، واستخدام أحدث التقنيات والبروتوكولات الطبية، يسعى الدكتور هطيف لتقليل هذه المخاطر إلى أدنى حد ممكن، مما يعكس التزامه المطلق بالأمانة الطبية الصارمة ورعاية المرضى.
9. قصص نجاح حقيقية تحت رعاية الأستاذ الدكتور محمد هطيف
تتجسد الخبرة والمهارة العالية للأستاذ الدكتور محمد هطيف في قصص النجاح المتعددة لمرضاه الذين استعادوا قدرتهم على الحركة والحياة الطبيعية بعد تعرضهم لكسور معقدة في الورك، بعضها كان مصحوبًا بإصابات عصبية. هذه القصص ليست مجرد أرقام، بل هي شهادات حية على التزامه بالتميز والأمانة الطبية، مما رسخه كأفضل جراح عظام ومفاصل في صنعاء واليمن.
9.1. قصة الحاج علي: استعادة الحركة بعد كسر عنق فخذ معقد وإصابة عصبية
كان الحاج علي، رجل في الثمانينات من عمره ويعاني من هشاشة عظام حادة، قد تعرض لسقوط أليم أدى إلى كسر معقد ومخلوع في عنق الفخذ الأيمن، مع اشتباه قوي في تأثر العصب الوركي نتيجة الرض المباشر للكسر. وصل إلى عيادة الأستاذ الدكتور محمد هطيف في حالة من الألم الشديد وعدم القدرة على تحريك ساقه على الإطلاق، مع وجود تنميل وخدر واضحين في القدم.
بعد تقييم شامل وفحوصات دقيقة شملت الأشعة المقطعية والرنين المغناطيسي لتحديد مدى تلف العظم والعصب، قرر الدكتور هطيف إجراء عملية استبدال جزئي لمفصل الورك (Hemiarthroplasty) باستخدام غرسة ثنائية القطب. خلال الجراحة، وبفضل خبرته الواسعة في الجراحة المجهرية (Microsurgery)، تمكن الدكتور هطيف من تثبيت المفصل الجديد ببراعة مع فحص دقيق للعصب الوركي وتحريره من أي ضغط أو شظايا عظمية كانت تؤثر عليه، مما قلل من الضرر المحتمل.
في غضون أيام قليلة من الجراحة، وبدعم من فريق العلاج الطبيعي الذي يعمل تحت إشراف الدكتور هطيف، بدأ الحاج علي في المشي بمساعدة المشاية، وبعد أسابيع قليلة بدأ الإحساس بالعودة تدريجيًا إلى قدمه. وبعد شهرين من التأهيل المكثف الموجه لإعادة تأهيل العصب وتقوية العضلات، كان الحاج علي قادرًا على المشي باستخدام العصا فقط، واستعاد جزءًا كبيرًا من قوته وإحساسه في الساق، مذهلاً عائلته بسرعة تعافيه وقدرته على استئناف أنشطته اليومية البسيطة. اليوم، يتمتع الحاج علي بحياة طبيعية نسبيًا، وهو ممتن للدكتور هطيف الذي "أعاده للحياة ومنحه فرصة أخرى للاستقلالية".
9.2. قصة الشاب أحمد: عودة إلى الملاعب بعد حادث مأساوي وإصابة عصب فخذي
تعرض الشاب أحمد، رياضي يبلغ من العمر 25 عامًا ونشيط جسديًا، لحادث دراجة نارية مروع أدى إلى كسر شديد ومفتت في مدوّر الفخذ الأيسر مع إصابة واضحة في العصب الفخذي، مما سبب ضعفًا كبيرًا وشبه شلل في عضلات الفخذ الأمامية (الرباعية) وفقدان الإحساس في الجزء الأمامي من فخذه. كان أحمد يخشى ألا يتمكن من العودة لممارسة رياضته المفضلة.
التقى أحمد بالأستاذ الدكتور محمد هطيف، الذي شرح له الوضع بكل صراحة ووضوح، مقترحًا جراحة تثبيت داخلي للكسر باستخدام مسمار نخاعي (Intramedullary Nail) مع استكشاف وإصلاح للعصب الفخذي المتضرر. باستخدام أحدث تقنيات الجراحة التي يتقنها الدكتور هطيف، تم تثبيت الكسر بنجاح واستعادته لوضعه التشريحي. الأهم من ذلك، تم تحرير العصب الفخذي بعناية فائقة من الانضغاط الذي كان يعاني منه، وإصلاح أي تلف دقيق فيه تحت المجهر الجراحي.
شمل برنامج التعافي لأحمد علاجًا طبيعيًا مكثفًا يركز بشكل خاص على إعادة التأهيل العصبي وتقوية عضلات الفخذ الرباعية. بالعمل الجاد والالتزام بتوجيهات الدكتور هطيف وفريقه، بدأ أحمد يشعر بتحسن تدريجي في الإحساس وقوة العضلات. بعد ستة أشهر من الجراحة والتأهيل، استعاد أحمد قوة عضلاته بشكل كبير، وعاد الإحساس إلى ساقه بشكل شبه كامل. وبعد عام واحد، عاد أحمد تدريجيًا إلى الملاعب، ممارسًا رياضته بكل حماس وواثقًا من حركته، مؤكدًا أن الأستاذ الدكتور محمد هطيف لم يعالج ساقه فحسب، بل أعاد له الأمل في مستقبله الرياضي وحياته النشطة.
هذه القصص ليست سوى أمثلة قليلة من مئات المرضى الذين وضعوا ثقتهم في الأستاذ الدكتور محمد هطيف، وشهدوا على تفانيه، دقته، واستخدامه لأحدث التقنيات الطبية لتقديم أفضل رعاية ممكنة، مع الالتزام التام بمبادئ الأمانة الطبية والمهنية التي جعلته مرجعية طبية لا تُضاهى في مجال جراحة العظام في صنعاء واليمن.
10. لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج كسور مفصل الورك وإصابات الأعصاب في صنعاء؟
عندما يتعلق الأمر بإصابات خطيرة مثل كسور مفصل الورك، خاصة إذا كانت مصحوبة بإصابات عصبية قد تهدد الوظيفة المستقبلية للطرف، فإن اختيار الجراح المناسب يحدث فرقًا هائلاً في نتائج العلاج وجودة حياة المريض على المدى الطويل. يبرز الأستاذ الدكتور محمد هطيف كخيار لا مثيل له في صنعاء واليمن لأسباب متعددة تجعله الأول في تخصصه:
- خبرة تتجاوز العقدين في جراحات العظام المعقدة: يتمتع الدكتور هطيف بخبرة عملية تزيد عن 20 عامًا في مجال جراحة العظام والمفاصل والعمود الفقري. هذه الخبرة الطويلة تمنحه فهمًا عميقًا ودقة لا تضاهى في التعامل مع أعقد الحالات، بما في ذلك كسور الورك المعقدة وإصابات الأعصاب الدقيقة. لقد عالج المئات من الحالات المشابهة بنجاح، مما يجعله يتمتع بمهارة وسرعة بديهة في اتخاذ القرارات الجراحية الصائبة.
- أستاذ جامعي ومحاضر متميز في جامعة صنعاء: بصفته أستاذًا في جامعة صنعاء، لا يكتفي الدكتور هطيف بممارسة الجراحة فحسب، بل يشارك أيضًا بفعالية في تعليم وتدريب الأجيال القادمة من الأطباء. هذا الدور الأكاديمي يؤكد على معرفته العميقة بأحدث الأبحاث والتطورات في مجاله، ويضمن تطبيق أفضل الممارسات القائمة على الأدلة العلمية والمعايير العالمية.
-
الريادة في تبني واستخدام التقنيات الحديثة عالميًا:
يلتزم الأستاذ الدكتور محمد هطيف باستخدام أحدث التقنيات الجراحية المتطورة على مستوى العالم لضمان أفضل النتائج للمرضى وتقليل المخاطر، ومنها:
- الجراحة المجهرية (Microsurgery): تقنية حاسمة لإصلاح الأعصاب الدقيقة والأوعية الدموية المتضررة بدقة متناهية، مما يقلل بشكل كبير من مخاطر المضاعفات العصبية ويحسن من فرص التعافي الوظيفي. إن إتقانه لهذه التقنية يجعله قادرًا على التعامل مع إصابات الأعصاب بأعلى درجات الكفاءة.
- المنظار الجراحي بتقنية 4K (Arthroscopy 4K): يوفر هذا المنظار رؤية عالية الوضوح وغير مسبوقة داخل المفصل، مما يسمح بإجراء تشخيص دقيق للغاية وعلاج طفيف التوغل لبعض المشكلات المرتبطة بالورك أو لإزالة الشظايا دون الحاجة لشق جراحي كبير.
- جراحات استبدال المفاصل (Arthroplasty) المتقدمة: خبرته الواسعة في استبدال الورك، بما في ذلك الاستبدال الكلي والجزئي، تضمن اختيار التقنية الأنسب لكل مريض وتطبيقها بأقصى دقة، باستخدام أحدث أنواع الغرسات وأكثرها استقرارًا، لضمان استعادة كاملة تقريبًا للوظيفة وتقليل الألم.
- الأمانة الطبية الصارمة والشفافية التامة: يُعرف الدكتور هطيف بالتزامه الثابت بأخلاقيات المهنة ومبدأ الأمانة الطبية. يقدم استشارات صادقة وشفافة، ويشرح جميع الخيارات العلاجية المتاحة بوضوح للمرضى وذويهم، مع مناقشة المخاطر والفوائد المحتملة لكل خيار. إنه يضع مصلحة المريض فوق كل اعتبار، ويحرص على أن يتخذ المريض قرارًا مستنيرًا بناءً على معلومات دقيقة وكاملة، مع مراعاة الحالة الصحية والمالية لكل منهم.
- النهج الشامل والمتكامل للرعاية: لا يقتصر دور الدكتور هطيف على الجراحة فقط، بل يشمل الإشراف على برنامج إعادة التأهيل بالكامل، لضمان تعافٍ فعال وشامل. يتابع المريض بدقة من مرحلة ما قبل الجراحة، مروراً بالعملية، وصولاً إلى مرحلة التأهيل حتى استعادة أقصى درجات الوظيفة والاستقلالية، بالتعاون مع فريق تأهيل متخصص.
- سمعة متميزة وشهادات المرضى الحية: تتبنى قصص النجاح المتعددة لمرضاه شهادة حية على كفاءته وخبرته، مما جعله الطبيب الأكثر ثقة وطلبًا في مجال جراحة العظام والمفاصل والعمود الفقري في صنعاء واليمن. شهادات المرضى التي يروون فيها كيف استعادوا حياتهم الطبيعية بفضل رعايته خير دليل على ذلك.
باختيار الأستاذ الدكتور محمد هطيف، فإنك تضع ثقتك في جراح يتمتع بمزيج فريد من الخبرة الأكاديمية والعملية، والمهارة الجراحية الفائقة، والالتزام الذي لا يتزعزع بالرعاية الرحيمة والنتائج الممتازة، وهو ما يجعله الخيار الأول والأمثل لعلاج كسور مفصل الورك وإصابات الأعصاب في المنطقة.
11. أسئلة شائعة حول كسور مفصل الورك وإصابات الأعصاب
لتقديم أقصى درجات الفائدة، نُجيب هنا على بعض الأسئلة الأكثر شيوعًا التي قد يطرحها المرضى وذووهم حول كسور مفصل الورك وإصابات الأعصاب، مع الأخذ في الاعتبار خبرة الأستاذ الدكتور محمد هطيف.
11.1. هل يمكن أن يلتئم كسر الورك بدون جراحة؟
في حالات نادرة جدًا، قد يُعالَج كسر الورك (خاصة الكسور المستقرة جدًا، أو كسور الشعر، أو لبعض كسور الحوض) بشكل تحفظي (غير جراحي) لدى المرضى الذين لا يمكنهم تحمل الجراحة بسبب حالات صحية حرجة للغاية أو ضعف شديد. ومع ذلك، فإن الغالبية العظمى من كسور الورك تتطلب جراحة لتثبيت الكسر، تقليل الألم، والسماح بالحركة المبكرة لمنع المضاعفات الخطيرة مثل الجلطات الدموية، تقرحات الفراش، والالتهابات الرئوية. العلاج غير الجراحي غالبًا ما يؤدي إلى تعافٍ أبطأ ويزيد من مخاطر المضاعفات. الأستاذ الدكتور محمد هطيف يحدد الخيار الأمثل بعد تقييم شامل ودقيق لحالة المريض وعوامل الخطر لديه.
11.2. ما هي المدة المتوقعة للتعافي بعد جراحة كسر الورك؟
تختلف مدة التعافي بشكل كبير بين المرضى، وتعتمد على عوامل مثل عمر المريض، حالته الصحية العامة، نوع الكسر، نوع الجراحة، ومدى التزام المريض ببرنامج التأهيل. بشكل عام:
*
المشي بمساعدة:
يمكن البدء به في غضون أيام قليلة بعد الجراحة.
*
الاعتماد على المشاية أو العكازات:
قد يستمر لعدة أسابيع إلى بضعة أشهر.
*
العودة للأنشطة اليومية الخفيفة:
قد تستغرق من 3 إلى 6 أشهر.
*
التعافي الكامل والعودة للأنشطة الاعتيادية والرياضية الخفيفة:
يمكن أن يستغرق من 6 أشهر إلى سنة كاملة، وقد يستغرق استعادة القوة الكاملة لوقت أطول، خاصة مع إصابات الأعصاب.
11.3. ما هي علامات إصابة العصب التي يجب الانتباه إليها بعد كسر الورك؟
يجب الانتباه لأي من الأعراض التالية، والتي تستدعي مراجعة طبية عاجلة:
* تنميل أو خدر مستمر أو متفاقم في أي جزء من الساق أو القدم (قد يشير إلى تلف عصبي).
* ضعف مفاجئ أو متزايد في عضلات الساق أو القدم (صعوبة في تحريك الأصابع، رفع القدم، أو مد الركبة).
* ألم حارق، كهربائي، أو طاعن غير مبرر يختلف عن ألم الجرح الطبيعي.
* فقدان القدرة على الإحساس بالحرارة أو البرودة أو اللمس في جزء من الساق.
إذا لاحظت أيًا من هذه الأعراض، يجب عليك الاتصال بالأستاذ الدكتور محمد هطيف على الفور لتقييم الحالة.
11.4. هل يمكن أن تتسبب الجراحة نفسها في إصابة العصب؟
في حين أن الأستاذ الدكتور محمد هطيف يستخدم تقنيات جراحية دقيقة للغاية (مثل الجراحة المجهرية) ويضع سلامة الأعصاب في مقدمة أولوياته لتقليل المخاطر، فإن أي جراحة كبرى في منطقة الورك تحمل خطرًا ضئيلًا لإصابة العصب. يمكن أن يحدث ذلك بسبب التمدد المفرط، أو الضغط المباشر من الأدوات الجراحية، أو في حالات نادرة جدًا، القطع غير المقصود للعصب. تُعد مهارة الجراح وخبرته ودقته التشريحية حاسمة في تجنب مثل هذه المضاعفات. لهذا السبب، يُفضل دائمًا اختيار جراح ذي خبرة عالية وكفاءة مثبتة مثل الدكتور هطيف.
11.5. ما هي أهمية العلاج الطبيعي بعد جراحة كسر الورك؟
العلاج الطبيعي ضروري للغاية وحاسم لنجاح الجراحة واستعادة الوظيفة. إنه يساعد في:
* استعادة نطاق حركة المفصل بشكل تدريجي وآمن.
* تقوية العضلات المحيطة بالورك والساق لاستعادة القدرة على حمل الوزن والحركة.
* تحسين التوازن والتنسيق لتجنب السقوط المستقبلي.
* تقليل الألم والتورم.
* تعليم المريض كيفية المشي بأمان والعودة للأنشطة اليومية بأقصى قدر من الاستقلالية.
* وفي حالات إصابات الأعصاب، يساعد في إعادة تأهيل العصب وتحسين وظيفة العضلات المتأثرة. عدم الالتزام ببرنامج العلاج الطبيعي يمكن أن يؤثر سلبًا على نتيجة الجراحة والتعافي الكلي، وقد يؤدي إلى تيبس المفصل وضعف دائم.
11.6. ما هي الإجراءات التي يمكن اتخاذها للوقاية من كسور الورك في المستقبل؟
للوقاية من كسور الورك، خاصة لكبار السن أو لمن لديهم عوامل خطر:
*
فحص كثافة العظام (Bone Density Scan):
لتشخيص هشاشة العظام مبكرًا وعلاجها بالأدوية المناسبة.
*
ممارسة الرياضة بانتظام:
تمارين تقوية العظام والعضلات (خاصة تمارين التحمل ورفع الأثقال الخفيفة) وتمارين التوازن (مثل التاي تشي واليوغا).
*
اتباع نظام غذائي صحي:
غني بالكالسيوم وفيتامين د (من خلال الطعام أو المكملات) لدعم صحة العظام.
*
إزالة مخاطر السقوط في المنزل:
مثل إزالة السجاد الفضفاض، تثبيت الأسلاك المكشوفة، تحسين الإضاءة، تركيب قضبان الإمساك في الحمامات.
*
استخدام وسائل مساعدة للمشي:
إذا لزم الأمر، مثل العصا أو المشاية، للحفاظ على الثبات.
*
مراجعة الأدوية بشكل دوري:
مع الطبيب لتحديد ما إذا كانت هناك أدوية تزيد من خطر السقوط (مثل المهدئات، أدوية النوم، أو أدوية ضغط الدم).
*
فحص النظر بانتظام:
وتصحيحه عند الحاجة.
11.7. هل سأحتاج إلى استبدال المفصل بالكامل إذا أصبت بكسر في الورك؟
ليس بالضرورة. يعتمد ذلك بشكل كبير على نوع وموقع الكسر، عمر المريض، وحالته الصحية العامة، ومستوى نشاطه قبل الإصابة.
*
كسور عنق الفخذ:
غالبًا ما تتطلب استبدالًا جزئيًا أو كليًا للمفصل، خاصة في كبار السن، بسبب ضعف الإمداد الدموي لتلك المنطقة.
*
كسور مدوّر الفخذ أو تحت المدور:
غالبًا ما تُعالج بالتثبيت الداخلي (مسامير وقضبان) دون استبدال المفصل.
*
الكسور في منطقة الحُق (Acetabulum):
قد تتطلب جراحات معقدة لإعادة بناء المفصل.
الأستاذ الدكتور محمد هطيف سيقوم بتقييم حالتك بعناية فائقة ويوصي بالخيار الأنسب لك بعد دراسة جميع العوامل.
11.8. هل يؤثر كسر الورك على حياتي الجنسية؟
العديد من المرضى يستأنفون نشاطهم الجنسي بعد التعافي من جراحة كسر الورك. ومع ذلك، قد تحتاج إلى تعديل بعض الوضعيات لتجنب الضغط المفرط على المفصل أو تجاوز حدود الحركة الموصى بها، خاصة في الأشهر الأولى بعد الجراحة. يُنصح دائمًا بالتحدث مع الأستاذ الدكتور محمد هطيف أو أخصائي العلاج الطبيعي حول هذه المخاوف، حيث يمكنهم تقديم إرشادات ونصائح خاصة بحالتك لضمان عودة آمنة ومريحة لحياتك الطبيعية. يُعد التواصل المفتوح جزءًا من الرعاية الشاملة التي يقدمها الدكتور هطيف.
11.9. ما هي مدة بقائي في المستشفى بعد جراحة كسر الورك؟
عادة ما تتراوح مدة الإقامة في المستشفى بين 3 إلى 7 أيام بعد جراحة كسر الورك، ولكنها قد تختلف بناءً على مدى تعافي المريض، وجود مضاعفات، وقدرته على البدء في برنامج التأهيل بشكل مستقل. قد يحتاج بعض المرضى إلى فترة أطول في المستشفى أو الانتقال إلى مركز تأهيل داخلي قبل العودة إلى المنزل. يُشرف الأستاذ الدكتور محمد هطيف على قرار خروج المريض بعد التأكد من استقراره وسلامته، وتوفر بيئة دعم مناسبة له بعد الخروج.
11.10. هل يمكن للأستاذ الدكتور محمد هطيف علاج كسور الورك القديمة أو غير الملتئمة؟
نعم، يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة ومهارة عالية في التعامل مع كسور الورك المعقدة، بما في ذلك الكسور القديمة التي لم تلتئم بشكل صحيح (Non-union) أو التي سببت مضاعفات مثل النخر اللاوعائي، أو الالتهاب المزمن، أو الخشونة ما بعد الصدمة (Post-traumatic Arthritis). في هذه الحالات، قد يتطلب الأمر جراحات مراجعة معقدة (Revision Surgery) أو إجراءات خاصة لإعادة بناء المفصل أو استبداله بالكامل. هذا مجال يتطلب خبرة ومهارة عالية يتمتع بها الدكتور هطيف، وسيقوم بتقييم حالتك بدقة ويحدد أفضل مسار علاجي ممكن لاستعادة وظيفة المفصل وتخفيف الألم.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك