عملية دمج مفصل قاعدة الإبهام الدليل الطبي الشامل للمرضى
الخلاصة الطبية
عملية دمج مفصل قاعدة الإبهام هي إجراء جراحي يهدف إلى إنهاء الألم المزمن الناتج عن تآكل الغضاريف. تعتمد الجراحة على إزالة الأسطح التالفة ودمج العظام باستخدام أسلاك كيرشنر أو الشرائح المعدنية، مما يعيد لليد قوتها وقدرتها على أداء المهام اليومية بكفاءة.
الخلاصة الطبية السريعة: عملية دمج مفصل قاعدة الإبهام هي إجراء جراحي يهدف إلى إنهاء الألم المزمن الناتج عن تآكل الغضاريف. تعتمد الجراحة على إزالة الأسطح التالفة ودمج العظام باستخدام أسلاك كيرشنر أو الشرائح المعدنية، مما يعيد لليد قوتها وقدرتها على أداء المهام اليومية بكفاءة.
مقدمة شاملة عن دمج مفصل الإبهام
تعتبر اليد البشرية من أعظم المعجزات التشريحية، ويلعب الإبهام الدور الأكبر في وظائفها، حيث يساهم بحوالي نصف قدرة اليد على الإمساك والقرص. ومع التقدم في العمر أو التعرض للإصابات، قد يتعرض المفصل الموجود عند قاعدة الإبهام للتآكل والتلف، مما يؤدي إلى آلام مبرحة تعيق أبسط المهام اليومية مثل فتح الأبواب أو الإمساك بالأشياء.
عندما تفشل العلاجات التحفظية في تخفيف هذا الألم، تبرز عملية دمج مفصل قاعدة الإبهام، والمعروفة طبيا باسم إيثاق المفصل الرسغي السنعي للإبهام، كحل جراحي جذري وفعال. يهدف هذا الإجراء إلى دمج العظام المكونة للمفصل مع بعضها البعض لمنع الاحتكاك المؤلم، مع الحفاظ على وضعية تسمح للإبهام بأداء وظائفه الأساسية بقوة وثبات. في هذا الدليل الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الجراحة، بدءا من التشريح والأسباب، وصولا إلى أدق تفاصيل غرفة العمليات ومرحلة التعافي.
التشريح الطبيعي لمفصل قاعدة الإبهام
لفهم طبيعة المشكلة وكيفية علاجها، يجب أولا التعرف على البنية التشريحية المعقدة التي يتكون منها هذا المفصل الحيوي.
العظام المكونة للمفصل
يُعرف المفصل الموجود عند قاعدة الإبهام باسم المفصل الرسغي السنعي. يتكون هذا المفصل من التقاء عظمتين رئيسيتين هما العظمة المضلعة وهي إحدى عظام رسغ اليد الصغيرة، والعظمة السنعية الأولى وهي العظمة الطويلة التي تشكل قاعدة الإبهام. يتميز هذا المفصل بشكله الفريد الذي يشبه السرج، مما يمنح الإبهام نطاقا واسعا من الحركة في اتجاهات متعددة، ويسمح له بالدوران والتقابل مع باقي الأصابع.
الأربطة والأوتار المحيطة
تحيط بالمفصل مجموعة من الأربطة القوية التي تحافظ على استقراره أثناء الحركة. كما تمر فوقه وحوله أوتار عضلية هامة، أبرزها وتر العضلة المبعدة الطويلة للإبهام ووتر العضلة الباسطة القصيرة للإبهام. هذه الأوتار هي المسؤولة عن تحريك الإبهام بعيدا عن اليد وفرده. بالإضافة إلى ذلك، تمر في هذه المنطقة فروع عصبية حسية دقيقة، مثل العصب الحسي الكعبري، والتي تتطلب حماية فائقة أثناء أي تدخل جراحي.
الأسباب المؤدية لتلف مفصل الإبهام
لا يحدث تلف مفصل قاعدة الإبهام بين عشية وضحاها، بل هو نتيجة لعوامل متراكمة تؤدي في النهاية إلى تدمير البنية الغضروفية الواقية.
الفصال العظمي وتآكل الغضاريف
يعد الفصال العظمي أو خشونة المفاصل السبب الأكثر شيوعا لإجراء عملية دمج مفصل قاعدة الإبهام. مع مرور الزمن والاستخدام المتكرر، تبدأ طبقة الغضروف الملساء التي تغطي نهايات العظام في التآكل. عندما يختفي هذا الغضروف، تحتك العظام ببعضها البعض مباشرة، مما يسبب ألما شديدا وتكوينا لنتوءات عظمية غير طبيعية.
الإصابات والكسور السابقة
التعرض لكسور في قاعدة الإبهام، مثل كسر بينيت أو كسر رولاندو، أو التعرض لالتواءات شديدة تمزق الأربطة الداعمة، يمكن أن يؤدي إلى عدم استقرار المفصل. هذا التغير في الميكانيكا الحيوية للمفصل يسرع من عملية تآكل الغضاريف، مما يؤدي إلى ما يعرف بالتهاب المفاصل ما بعد الصدمة.
الأمراض الروماتيزمية
في بعض الحالات، يكون تلف المفصل ناتجا عن أمراض مناعية ذاتية مثل التهاب المفاصل الروماتويدي. يهاجم الجهاز المناعي الغشاء المبطن للمفصل، مما يؤدي إلى التهاب مزمن يدمر الغضاريف والأربطة والعظام بمرور الوقت، ويسبب تشوهات شديدة تستدعي التدخل الجراحي.
الأعراض التي تستدعي التدخل الجراحي
تتطور أعراض تآكل مفصل قاعدة الإبهام تدريجيا، وتنتقل من مجرد إزعاج بسيط إلى إعاقة حقيقية تؤثر على جودة الحياة.
الألم المزمن والمستمر
العرض الأساسي هو الألم العميق عند قاعدة الإبهام. يزداد هذا الألم بشكل ملحوظ عند القيام بأنشطة تتطلب الإمساك أو القرص، مثل إدارة المفتاح في القفل، فتح الأوعية الزجاجية، أو حتى الإمساك بقلم للكتابة. في المراحل المتقدمة، قد يستمر الألم حتى في أوقات الراحة وأثناء النوم.
ضعف قبضة اليد
مع تدهور حالة المفصل، يلاحظ المريض انخفاضا كبيرا في قوة قبضة اليد وقوة القرص بين الإبهام والسبابة. يصبح من الصعب إحكام القبضة على الأشياء، وقد تسقط الأشياء من اليد بشكل غير متعمد بسبب الألم والضعف العضلي المصاحب.
التشوهات وتيبس المفصل
يؤدي تآكل الغضاريف وتكوين النتوءات العظمية إلى تضخم ملحوظ عند قاعدة الإبهام. كما يفقد المفصل مرونته، ويصبح متيبسا بشكل يحد من نطاق حركته. في الحالات الشديدة، قد يتخذ الإبهام وضعية غير طبيعية، مما يؤثر على مظهر اليد ووظيفتها.
التشخيص والتقييم الطبي
لضمان تقديم العلاج الأنسب، يقوم جراح العظام بإجراء تقييم شامل لحالة اليد والإبهام.
الفحص السريري الدقيق
يبدأ الطبيب بمناقشة التاريخ الطبي للمريض والأعراض التي يعاني منها. بعد ذلك، يقوم بفحص اليد للبحث عن علامات التورم، التشوه، ونقاط الألم. من الاختبارات الشائعة اختبار الطحن، حيث يقوم الطبيب بالضغط على الإبهام وتدويره بلطف؛ إذا شعر المريض بألم أو سُمع صوت احتكاك خشن، فهذا مؤشر قوي على تآكل الغضاريف.
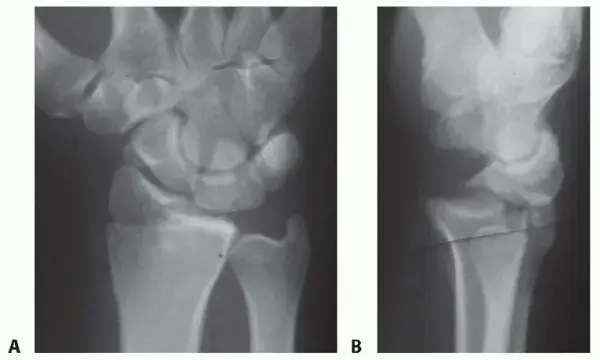
التصوير بالأشعة السينية
تعتبر الأشعة السينية الأداة التشخيصية الأهم لتأكيد الإصابة وتقييم شدتها. تظهر الصور بوضوح تضيق المسافة بين العظام والذي يدل على فقدان الغضروف، بالإضافة إلى وجود النتوءات العظمية أو أي تكيسات داخل العظم. تساعد هذه الصور الجراح في التخطيط الدقيق لعملية دمج مفصل قاعدة الإبهام.
خيارات العلاج المتاحة
قبل اتخاذ قرار الجراحة، يتم عادة تجربة مجموعة من الخيارات غير الجراحية، خاصة في المراحل المبكرة من المرض.
العلاج التحفظي غير الجراحي
يشمل العلاج التحفظي ارتداء جبائر مخصصة لدعم الإبهام وتقليل الضغط على المفصل. كما يتم وصف الأدوية المضادة للالتهابات لتخفيف الألم والتورم. في بعض الحالات، قد يوصي الطبيب بحقن الكورتيزون داخل المفصل لتوفير راحة مؤقتة من الأعراض. تعديل نمط الحياة واستخدام أدوات مساعدة لتقليل إجهاد اليد من الخطوات الهامة أيضا.
متى نلجأ للتدخل الجراحي
يتم اللجوء إلى عملية دمج مفصل قاعدة الإبهام عندما تستنفذ العلاجات التحفظية فعاليتها، ويستمر الألم بشكل يعيق حياة المريض اليومية. يعتبر الدمج خيارا مثاليا للمرضى الأصغر سنا، أو العمال اليدويين، أو الأشخاص الذين يحتاجون إلى قوة قبضة عالية في حياتهم، حيث يوفر الإيثاق مفصلا قويا ومستقرا وخاليا من الألم، على عكس عمليات استبدال المفصل التي قد لا تتحمل الإجهاد الشديد.
تفاصيل عملية دمج مفصل قاعدة الإبهام
تعتبر هذه الجراحة من الإجراءات الدقيقة التي تتطلب خبرة ومهارة عالية من جراح العظام واليد. تعتمد العملية على إزالة الأسطح التالفة وتهيئة العظام لتلتحم معا لتصبح عظمة واحدة صلبة.
التحضير قبل الجراحة
يخضع المريض لفحوصات طبية شاملة للتأكد من جاهزيته للعملية. يتم مناقشة نوع التخدير، والذي غالبا ما يكون تخديرا موضعيا للذراع مع مهدئ، أو تخديرا كليا في بعض الحالات. يجب على المريض التوقف عن تناول الأدوية المسيلة للدم قبل الجراحة بفترة يحددها الطبيب.
خطوات العملية الجراحية
تتعدد التقنيات الجراحية للوصول إلى المفصل، وتعتمد على تفضيل الجراح وحالة المريض.
النهج الظهري يعتمد على إجراء شق طولي من منتصف السطح الظهري للعظمة السنعية الأولى وصولا إلى الجزء القريب من الناتئ الإبري الكعبري. في هذه المرحلة، يولي الجراح اهتماما بالغا لتحديد وحماية الفروع السطحية للعصب الحسي الكعبري والعصب الجلدي الساعدي الجانبي لتجنب أي خدر أو فقدان للإحساس بعد العملية. بعد ذلك، يتم تحديد الأوتار العضلية، وتحديدا العضلة المبعدة الطويلة للإبهام والعضلة الباسطة القصيرة، ويتم فتح المجال بينهما للوصول إلى كبسولة المفصل. يتم إبعاد الأنسجة الرخوة والكبسولة بحذر لكشف قاعدة العظمة السنعية والعظمة المضلعة.
النهج الراحي يعتمد على إجراء شق منحني من الجهة الراحية عند قاعدة الإبهام. يتم فصل جزء من الأوتار وعضلات الإبهام للوصول المباشر إلى المفصل.
بمجرد كشف المفصل، يستخدم الجراح أدوات دقيقة مثل الأزاميل الطبية والمقراض العظمي لإزالة كل الغضاريف المفصلية المتبقية والعظم القشري الصلب الموجود تحتها من كلا السطحين. الهدف هنا هو الوصول إلى العظم الإسفنجي الغني بالخلايا القادرة على بناء عظم جديد لتسهيل عملية الالتحام.
من أهم خطوات العملية هي وضعية الإبهام. يقوم الجراح بوضع الإبهام في زاوية دقيقة ومدروسة بحيث يمكن لوسادة الإبهام أن تلامس بسهولة وسادتي السبابة والوسطى لإتمام عملية القرص، مع ترك مساحة كافية تسمح بباقي الأصابع بالانثناء الكامل لتكوين قبضة قوية دون أن يعيقها الإبهام.
تقنيات التثبيت المستخدمة
بعد وضع العظام في الزاوية المثالية، يجب ضغطها وتثبيتها بقوة لضمان التئامها. هناك عدة طرق طبية معتمدة لتحقيق هذا التثبيت:
| طريقة التثبيت | المميزات | الملاحظات |
|---|---|---|
| أسلاك كيرشنر | توفر تثبيتا مرنا، سهلة الإدخال والإزالة بعد التئام العظم | قد تتطلب إبقاء جزء منها خارج الجلد لتسهيل الإزالة |
| المسامير المجوفة | توفر ضغطا ممتازا بين العظمتين، وتظل داخل العظم بشكل دائم | تتطلب دقة عالية في الإدخال لتجنب كسر العظام الصغيرة |
| الشرائح ذات النصل | توفر أقصى درجات الثبات الميكانيكي، وتسمح بضغط قوي | تتطلب شقا جراحيا أوسع قليلا لتركيب الشريحة المعدنية |
استخدام الرقاع العظمية
في بعض الحالات التي يكون فيها فقدان العظم كبيرا، أو إذا كان الجراح يرى حاجة لزيادة مساحة التلامس العظمي لضمان نجاح الدمج، قد يتم أخذ طعم عظمي صغير. غالبا ما يؤخذ هذا الطعم من عظام الحوض للمريض نفسه، ويتم وضعه بين العظمة المضلعة والعظمة السنعية لتحفيز وتسريع عملية الاندماج العظمي. بعد التأكد من التثبيت، يتم خياطة الكبسولة والأوتار، ثم إغلاق الجلد بغرز تجميلية.
التعافي ومرحلة ما بعد الجراحة
نجاح عملية دمج مفصل قاعدة الإبهام يعتمد بشكل كبير على التزام المريض بتعليمات الرعاية في مرحلة التعافي، والتي تتطلب صبرا ووقتا لضمان التئام العظام بشكل كامل.
الرعاية الفورية بعد الجراحة
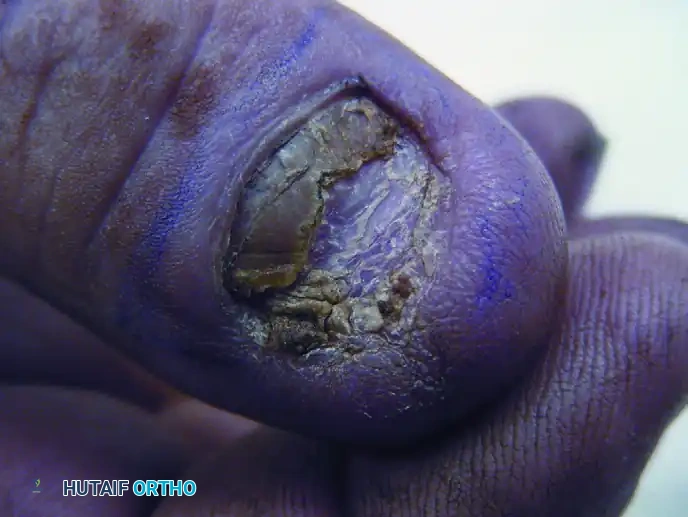
مباشرة بعد انتهاء العملية، يتم وضع الإبهام واليد في جبيرة متخصصة تعرف باسم جبيرة الإبهام. تمتد هذه الجبيرة من الساعد وتغطي الإبهام بالكامل لمنع أي حركة قد تعيق التحام العظام. من الطبيعي الشعور ببعض الألم والتورم في الأيام الأولى، ويتم السيطرة على ذلك من خلال مسكنات الألم الموصوفة ورفع اليد فوق مستوى القلب لتقليل التورم.
الجدول الزمني للتعافي
يستغرق التئام العظام وقتا أطول من التئام الأنسجة الرخوة. إليك الجدول الزمني النموذجي للتعافي:
| الفترة الزمنية | الإجراءات والتوقعات |
|---|---|
| أول أسبوعين | بقاء اليد في الجبيرة الأصلية، التركيز على الراحة وتقليل التورم. |
| الأسبوع الثاني | زيارة الطبيب لإزالة الغرز الجراحية، ثم إعادة وضع جبيرة جديدة أو قالب جبس. |
| الأسابيع من 2 إلى 12 | استمرار وضع الجبيرة، مع إجراء صور أشعة سينية دورية لمراقبة تقدم التحام العظام. |
| الأسبوع الثاني عشر | في معظم الحالات، يكتمل الدمج العظمي في هذه المرحلة، ويمكن إزالة الجبيرة النهائية. |
العلاج الطبيعي والتأهيل
بعد التأكد من التحام العظام بالأشعة السينية وإزالة الجبيرة، تبدأ مرحلة العلاج الطبيعي. على الرغم من أن المفصل المدمج لن يتحرك بعد الآن، إلا أن المفاصل المجاورة للإبهام وباقي أصابع اليد قد تعاني من بعض التيبس بسبب فترة التثبيت الطويلة. سيقوم أخصائي العلاج الطبيعي بتوجيه المريض لأداء تمارين مخصصة لاستعادة مرونة الأصابع، وتقوية عضلات اليد والساعد، وتدريب المريض على استخدام يده بكفاءة في الوضعية الجديدة الخالية من الألم.
المخاطر والمضاعفات المحتملة
كما هو الحال مع أي تدخل جراحي، هناك بعض المخاطر والمضاعفات التي يجب أن يكون المريض على دراية بها، رغم أن نسبة حدوثها تعتبر منخفضة في أيدي الجراحين المتمرسين.
عدم التئام العظام
تعتبر حالة عدم الاندماج من أبرز التحديات في هذه الجراحة. تعني هذه الحالة أن العظمتين لم تلتحما لتشكلا عظمة واحدة صلبة خلال الفترة الزمنية المتوقعة. تزيد احتمالية حدوث ذلك لدى المدخنين، أو في حالة عدم استقرار التثبيت المعدني. قد يتطلب الأمر تدخلا جراحيا إضافيا لوضع طعم عظمي جديد أو تغيير طريقة التثبيت.
إصابة الأعصاب المحيطية
نظرا لوجود فروع عصبية حسية دقيقة بالقرب من منطقة الجراحة، وتحديدا العصب الحسي الكعبري، هناك خطر ضئيل لتعرض هذه الأعصاب للشد أو الإصابة. قد يؤدي ذلك إلى شعور بالخدر، التنميل، أو فرط الحساسية في ظهر اليد والإبهام. في معظم الحالات، تكون هذه الأعراض مؤقتة وتتحسن مع مرور الوقت، ولكنها تتطلب متابعة طبية.
الأسئلة الشائعة
فيما يلي إجابات وافية على أكثر الأسئلة التي تشغل بال المرضى المقبلين على هذا الإجراء الجراحي.
هل سأفقد القدرة على تحريك إبهامي بالكامل
لن تفقد القدرة على تحريك الإبهام بالكامل. الجراحة تدمج فقط المفصل الموجود عند القاعدة. المفاصل الأخرى في الإبهام تظل حرة ومتحركة، مما يسمح لك بثني طرف الإبهام والقيام بمعظم الأنشطة اليومية بكفاءة عالية وبدون ألم.
متى يمكنني العودة إلى عملي بعد الجراحة
يعتمد ذلك على طبيعة عملك. إذا كان عملك مكتبيا ولا يتطلب مجهودا يدويا، قد تتمكن من العودة خلال أسبوعين إلى ثلاثة أسابيع مع ارتداء الجبيرة. أما إذا كان عملك يتطلب جهدا يدويا شاقا، فقد تحتاج إلى الانتظار لمدة تتراوح بين 3 إلى 4 أشهر حتى يكتمل التئام العظام تماما.
هل عملية دمج مفصل الإبهام مؤلمة
يتم إجراء العملية تحت تأثير التخدير، لذا لن تشعر بأي ألم أثناء الجراحة. بعد زوال التخدير، من الطبيعي الشعور بألم وتورم، ولكن يتم التحكم في ذلك بفعالية من خلال مسكنات الألم التي يصفها لك الطبيب المعالج.
ما الفرق بين دمج المفصل واستبدال المفصل
استبدال المفصل يتضمن إزالة العظم التالف ووضع مفصل صناعي أو وتر بديل للحفاظ على الحركة، ولكنه قد لا يتحمل الأعمال الشاقة. أما دمج المفصل فيقوم بتلحيم العظام معا، مما يلغي الحركة في هذا المفصل المحدد ولكنه يوفر قوة وثباتا أكبر بكثير، مما يجعله الخيار الأفضل للأشخاص النشطين والعمال اليدويين.
هل سأحتاج إلى إزالة أسلاك كيرشنر لاحقا
إذا تم استخدام أسلاك كيرشنر للتثبيت، فغالبا ما يتم إزالتها بعد أن تؤكد الأشعة السينية التئام العظام بالكامل، وعادة ما يكون ذلك بعد حوالي 6 إلى 12 أسبوعا. الإزالة هي إجراء بسيط يتم في العيادة. أما المسامير والشرائح فغالبا ما تترك بشكل دائم ما لم تسبب إزعاجا للمريض.
كيف أستعد لعملية دمج مفصل قاعدة الإبهام
يجب إبلاغ طبيبك بكافة الأدوية والمكملات التي تتناولها. سيُطلب منك التوقف عن التدخين تماما قبل الجراحة بأسابيع لأن النيكوتين يعيق التئام العظام. كما ينصح بتجهيز منزلك بحيث تكون الأشياء التي تحتاجها في متناول يدك السليمة لتسهيل فترة التعافي الأولى.
هل يمكن أن يعود الألم بعد نجاح عملية الدمج
بمجرد التئام العظام ونجاح الدمج، يختفي الألم الناتج عن احتكاك المفصل التالف بشكل نهائي. ومع ذلك، في حالات نادرة، قد يحدث إجهاد للمفاصل المجاورة بمرور السنين، ولكن المفصل المدمج نفسه لا يعود ليؤلم.
كم نسبة نجاح عملية إيثاق المفصل الرسغي السنعي
تعتبر نسبة نجاح هذه الجراحة عالية جدا وتتجاوز 90% في تخفيف الألم المزمن واستعادة قوة القبضة. الالتزام بتعليمات الطبيب وعدم تحريك اليد المريضة أثناء فترة ارتداء الجبيرة يرفع من نسب النجاح بشكل كبير.
هل يمكنني القيادة أثناء وضع الجبيرة
لا يُنصح بالقيادة أثناء وضع الجبيرة التي تشمل الإبهام، حيث تعيق الجبيرة قدرتك على التحكم الكامل في عجلة القيادة والتصرف السريع في حالات الطوارئ. يجب الانتظار حتى إزالة الجبيرة وموافقة الطبيب على العودة للقيادة.
ماذا يحدث إذا لم أقم بإجراء الجراحة
إذا تم تجاهل المشكلة ورفض التدخل الجراحي رغم فشل العلاجات التحفظية، سيستمر الغضروف في التآكل وسيزداد الألم سوءا. سيؤدي ذلك إلى ضعف تدريجي في قوة اليد، وتيبس المفصل، وحدوث تشوهات ملحوظة قد تجعل التدخل الجراحي المستقبلي أكثر تعقيدا وصعوبة.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك