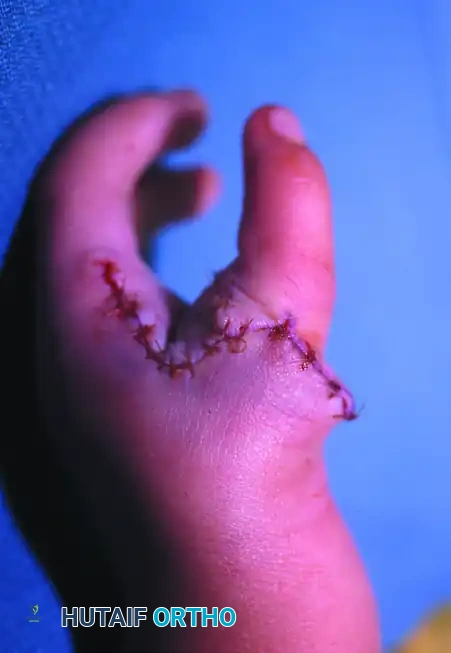
الدليل الشامل لفهم كسور العظمة الهلالية ومرض كينبوك وخيارات العلاج الجراحي
الخلاصة الطبية
مرض كينبوك هو حالة طبية تؤدي إلى موت العظمة الهلالية في الرسغ نتيجة انقطاع التروية الدموية، وغالبا ما يرتبط بكسور غير مكتشفة. يشمل العلاج خيارات تحفظية في المراحل المبكرة، وتدخلات جراحية متقدمة مثل تعديل طول عظام الساعد لتخفيف الضغط واستعادة وظيفة الرسغ.
الخلاصة الطبية السريعة: مرض كينبوك هو حالة طبية تؤدي إلى موت العظمة الهلالية في الرسغ نتيجة انقطاع التروية الدموية، وغالبا ما يرتبط بكسور غير مكتشفة. يشمل العلاج خيارات تحفظية في المراحل المبكرة، وتدخلات جراحية متقدمة مثل تعديل طول عظام الساعد لتخفيف الضغط واستعادة وظيفة الرسغ.
مقدمة عن كسور العظمة الهلالية ومرض كينبوك
يعد مفصل الرسغ واحدا من أكثر المفاصل تعقيدا في جسم الإنسان، حيث يتكون من شبكة دقيقة من العظام والأربطة التي تعمل بتناغم مذهل لتوفير القوة والمرونة. في قلب هذا النظام المعقد تقع "العظمة الهلالية" (Lunate Bone)، والتي تعتبر حجر الزاوية في الصف الداني من عظام الرسغ. تلعب هذه العظمة دورا حيويا في الميكانيكا الحيوية للرسغ، حيث تتحمل وتوزع القوى الناجمة عن حركة اليد.
ومع ذلك، فإن هذا الموقع الاستراتيجي يجعل العظمة الهلالية عرضة لمجموعة من المشاكل الصحية، بدءا من الكسور الرضية الحادة الناتجة عن السقوط أو الحوادث، وصولا إلى التطور التدريجي والصامت لما يعرف بـ "مرض كينبوك" (Kienböck Disease)، وهو حالة من النخر اللاوعائي (موت أنسجة العظم بسبب نقص التروية الدموية). يتطلب التعامل مع هذه الحالات فهما عميقا لحركة الرسغ، والتشريح الدموي، والتقنيات الجراحية المتقدمة لضمان استعادة المريض لقدرته على استخدام يده بشكل طبيعي وبدون ألم.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بكسور العظمة الهلالية ومرض كينبوك، بدءا من الأسباب والأعراض، مرورا بأحدث طرق التشخيص، وصولا إلى الخيارات الجراحية المتاحة وبروتوكولات إعادة التأهيل.
التشريح الحيوي والتروية الدموية للعظمة الهلالية
لفهم سبب خطورة إصابات العظمة الهلالية، يجب علينا أولا النظر في تشريحها الفريد، وتحديدا كيفية وصول الدم إليها. العظام، كأي نسيج حي في الجسم، تحتاج إلى إمداد دموي مستمر لتتغذى وتبقى حية.
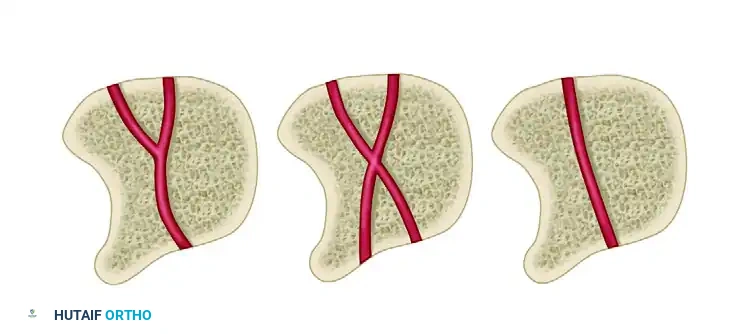
أظهرت الدراسات الطبية الدقيقة أن التروية الدموية للعظمة الهلالية تعتبر هشة للغاية. يدخل الدم إلى هذه العظمة عبر أنماط وعائية محددة. المشكلة تكمن في أن حوالي عشرين بالمائة من الأشخاص يمتلكون نمطا وعائيا يعتمد على وعاء دموي واحد فقط، أو يتلقون الدم من سطح واحد فقط من العظمة.

هذا النمط الوعائي عالي الخطورة يعني أن أي صدمة للرسغ، حتى لو بدت بسيطة كالتواء عادي، يمكن أن تؤدي إلى تمزق هذا الوعاء الدموي اليتيم. وعندما ينقطع الدم، تبدأ خلايا العظمة الهلالية في الموت تدريجيا. ومع استمرار استخدام اليد، تزيد القوى الضاغطة من العظام المجاورة (خاصة العظمة الكبيرة Capitate) من تفاقم نقص التروية، مما يؤدي في النهاية إلى انهيار الهيكل العظمي للعظمة الهلالية.
الأهمية السريرية للتروية الدموية
يجب على الأطباء والمرضى على حد سواء إدراك أن غياب شبكة قوية من الأوعية الدموية البديلة في نسبة كبيرة من البشر يفسر لماذا يمكن أن تتطور إصابة تبدو غير ضارة إلى مرض كينبوك المدمر إذا تم إغفال كسر خفي في العظمة الهلالية.
كسور العظمة الهلالية الحادة
تحدث كسور العظمة الهلالية عادة نتيجة صدمة مباشرة وقوية على الرسغ، مثل السقوط على يد ممدودة أثناء ممارسة الرياضة أو في حوادث السير.
تحديات التشخيص والتصوير الطبي
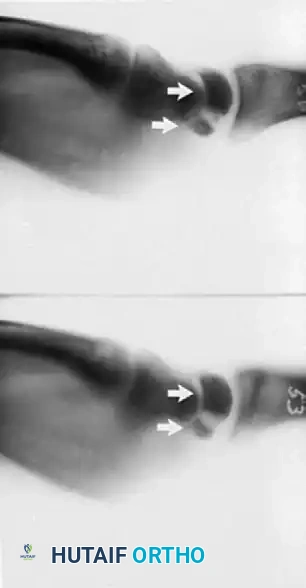
من المعروف طبيا أن كسور العظمة الهلالية يصعب جدا اكتشافها باستخدام صور الأشعة السينية (X-rays) العادية. يرجع ذلك إلى تراكب ظلال العظام المجاورة (مثل الناتئ الإبري الكعبري، العظمة الزورقية، والعظمة المثلثية) فوق العظمة الهلالية في الصور الشعاعية.
لذلك، عند وجود ألم مستمر في الرسغ بعد إصابة، مع اشتباه الطبيب بوجود كسر، يتم اللجوء إلى التصوير المتقدم:
* التصوير المقطعي المحوسب: يعتبر التصوير المقطعي (CT scan) بشرائح رقيقة ضروريا لتحديد وجود الكسر بشكل قاطع ومعرفة نمطه بدقة.
* أنماط الكسور: يمكن أن تكون الكسور غير متحركة، أو متحركة مع شظايا كبيرة، أو كسور قلعية (حيث يتمزق جزء من العظم مع الرباط المتصل به)، أو كسور مفتتة بشدة.
طرق علاج كسور العظمة الهلالية
يعتمد اختيار العلاج المناسب على نوع الكسر ومدى تحرك الشظايا العظمية:
العلاج التحفظي غير الجراحي
إذا كان الكسر غير متحرك (الشظايا في مكانها الطبيعي)، يمكن علاجه دون تدخل جراحي. يتضمن العلاج وضع اليد في جبيرة صلبة (عادة جبيرة تشمل الساعد والإبهام) لمدة تتراوح بين ستة إلى ثمانية أسابيع. خلال هذه الفترة، يتم إجراء صور أشعة متكررة للتأكد من عدم تحرك الكسر ومراقبة أي علامات مبكرة لنقص التروية الدموية.
العلاج الجراحي لكسور الرسغ
إذا كان هناك تباعد بين أجزاء الكسر يزيد عن واحد مليمتر، أو إذا كان الكسر قلعيا يؤثر على الأربطة الرئيسية، فإن التدخل الجراحي يصبح ضروريا. يهدف الرد المفتوح والتثبيت الداخلي (ORIF) إلى استعادة الشكل التشريحي للرسغ ومنع حدوث خشونة المفاصل مستقبلا.
* يتم الوصول إلى العظمة عبر شق جراحي في ظهر الرسغ.
* يتم تثبيت العظمة باستخدام أسلاك معدنية دقيقة (K-wires)، أو براغي ضغط مجوفة صغيرة جدا، أو خطاطيف خياطة لإصلاح الأربطة الممزقة.
مرض كينبوك وموت العظام اللاوعائي
مرض كينبوك هو اضطراب مؤلم وتدريجي يصيب مفصل الرسغ، ويتميز بالنخر اللاوعائي (موت الخلايا العظمية) في العظمة الهلالية. على الرغم من أن السبب الدقيق لا يزال غير معروف بالكامل، إلا أن المجتمع الطبي يتفق على أنه ناتج عن عوامل متعددة تجمع بين ضعف التروية الدموية (كما ذكرنا سابقا) والضغوط الميكانيكية غير الطبيعية على الرسغ.
الفئة الأكثر عرضة للإصابة والأعراض
- العمر والجنس: يلاحظ هذا المرض بشكل متكرر لدى المرضى الذين تتراوح أعمارهم بين خمسة عشر وأربعين عاما.
- المهنة: يؤثر بشكل رئيسي على الرسغ في اليد المهيمنة (التي يستخدمها الشخص أكثر) لدى الرجال الذين يمارسون أعمالا يدوية شاقة.
- الأعراض السريرية: يشتكي المريض من ألم عميق في ظهر الرسغ، تورم موضعي، ضعف ملحوظ في قوة القبضة، وتيبس يحد من نطاق حركة اليد. من المهم ملاحظة أن هذه الأعراض قد تسبق ظهور أي تغيرات واضحة في صور الأشعة السينية بفترة تصل إلى ثمانية عشر شهرا.
نظرية التباين الزندي والضغط الميكانيكي
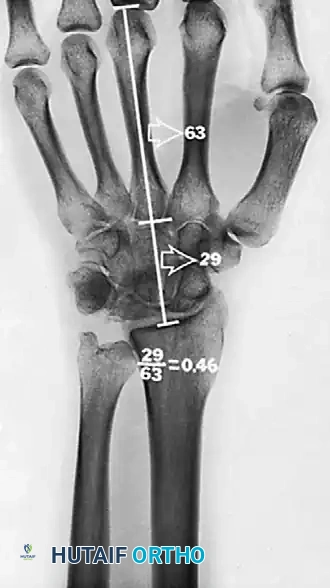
أحد أهم الاكتشافات في فهم مرض كينبوك هو ما يعرف بـ "التباين الزندي السلبي" (Negative Ulnar Variance). في الوضع الطبيعي، يجب أن تكون عظمة الكعبرة وعظمة الزند في الساعد بنفس الطول عند مفصل الرسغ.
ومع ذلك، وجد الباحثون أن نسبة كبيرة من مرضى كينبوك لديهم عظمة الزند أقصر بقليل من عظمة الكعبرة. هذا القصر الطفيف يؤدي إلى خلل في توزيع الأحمال الميكانيكية، حيث تتركز قوى الضغط والقص بشكل مباشر ومكثف من عظمة الكعبرة إلى العظمة الهلالية، مما يسرع من تفتتها وانهيارها.
الكسور الخفية والتصوير بالرنين المغناطيسي
أثبتت الدراسات الحديثة باستخدام التصوير المقطعي أن الكسور الخفية في العظمة الهلالية موجودة لدى شريحة كبيرة من مرضى كينبوك.
نمط الكسر الشائع يفصل القطب الأمامي للعظمة عن بقية الجسم. القوة الضاغطة التي تمارسها العظمة الكبيرة (Capitate) تؤدي إلى تباعد حواف الكسر، مما يقلل من احتمالية التئامه. مع استمرار انهيار الجزء الخلفي من العظمة الهلالية، يختل التوازن العام للرسغ.
يعتبر التصوير بالرنين المغناطيسي (MRI) المعيار الذهبي لتشخيص التغيرات المبكرة لنقص التروية، حيث يساعد في اكتشاف المرض قبل ظهور أي ضرر هيكلي في الأشعة السينية.
مراحل تطور مرض كينبوك
لتحديد خطة العلاج الأنسب، يعتمد جراحو العظام على تصنيف عالمي يعرف بتصنيف "ليختمان" (Lichtman Classification). يصف هذا التصنيف التطور الطبيعي للمرض إذا ترك دون علاج، بدءا من التصلب العظمي، مرورا بالتفتت وانهيار الرسغ، وصولا إلى التهاب المفاصل الشامل.
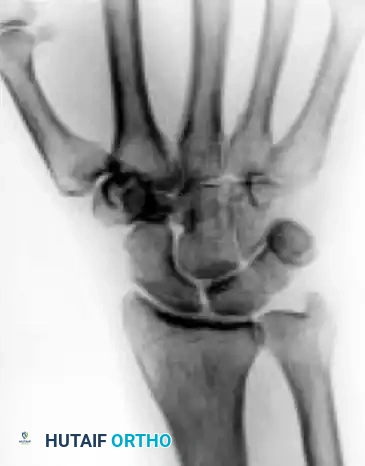
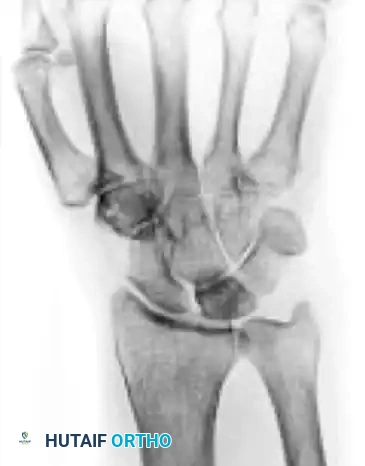
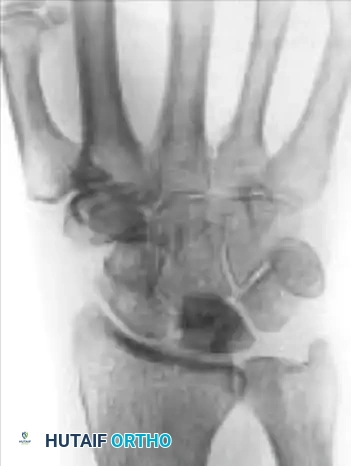
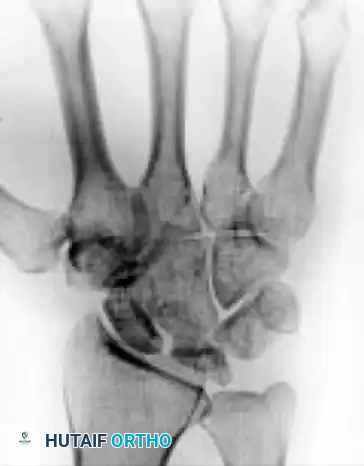
المرحلة الأولى
في هذه المرحلة المبكرة، تبدو صور الأشعة السينية العادية طبيعية تماما. يتم التشخيص فقط عبر الرنين المغناطيسي الذي يظهر علامات احتقان وتورم داخل العظم (انخفاض الإشارة في صور T1 وزيادة الإشارة في صور T2).
العلاج: يعتمد على تثبيت الرسغ بجبيرة واستخدام الأدوية المضادة للالتهابات. إذا استمر الألم، يتم الانتقال لخيارات علاج المرحلة الثانية.
المرحلة الثانية
تبدأ العظمة الهلالية في الظهور بشكل أكثر بياضا وكثافة (تصلب) في صور الأشعة السينية، لكنها لا تزال تحتفظ بشكلها التشريحي الطبيعي دون انهيار.
العلاج: يعتمد على طول عظمة الزند:
* إذا كان هناك تباين زندي سلبي: يتم إجراء جراحة لتسوية المفصل (تقصير الكعبرة أو إطالة الزند).
* إذا كان الطول متساويا: يتم إجراء قطع عظمي وتعديل زاوية الكعبرة، أو دمج جزئي لعظام الرسغ.
* خيار بديل: جراحة تخفيف الضغط اللبي لتحفيز تدفق الدم.
المرحلة الثالثة أ
يحدث تفتت وانهيار في العظمة الهلالية، ويقل ارتفاعها، لكن باقي عظام الرسغ (خاصة العظمة الزورقية) تظل في محاذاتها الطبيعية.
العلاج: تظل جراحات تسوية المفصل هي المعيار الذهبي. يمكن أيضا استخدام تقنيات إعادة التروية الدموية عبر زراعة طعوم عظمية دموية.
المرحلة الثالثة ب
يترافق انهيار العظمة الهلالية مع دوران ثابت وغير طبيعي للعظمة الزورقية (عدم استقرار الرسغ)، وتبدأ العظمة الكبيرة في الانزلاق نحو الأسفل.
العلاج: لم تعد جراحات تسوية المفصل فعالة هنا. يتطلب الأمر تدخلات مثل استئصال الصف الداني من عظام الرسغ (PRC) أو دمج عظام محددة لإيقاف الانهيار الداخلي.
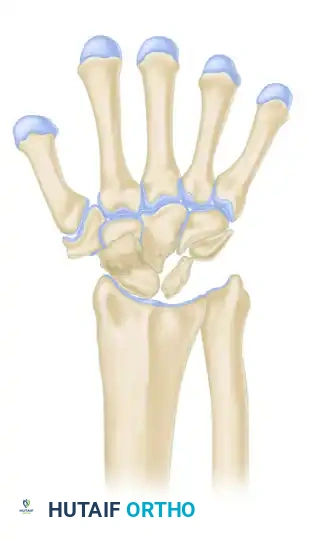
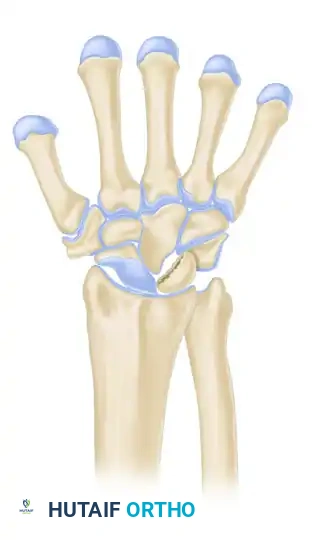
المرحلة الرابعة
هي المرحلة الأكثر تقدما، حيث يمتد التلف والخشونة (التهاب المفاصل التنكسي) ليشمل المفاصل المجاورة في الرسغ.
العلاج: الإجراءات الإنقاذية مثل الدمج الكلي لمفصل الرسغ لتخفيف الألم الشديد، على حساب فقدان حركة المفصل.
الخيارات الجراحية لعلاج مرض كينبوك
نظرا لأن مسار مرض كينبوك غير متوقع، يجب تفصيل خطة العلاج الجراحي بدقة لتناسب مرحلة المرض، والتباين الزندي، والاحتياجات الوظيفية للمريض.
عمليات تسوية مستوى المفصل
تهدف هذه العمليات إلى تخفيف الضغط الميكانيكي عن العظمة الهلالية عن طريق تغيير العلاقة الطولية بين عظمة الكعبرة وعظمة الزند، مما يعيد توزيع القوى عبر الرسغ. تستخدم هذه التقنية في المراحل من الأولى إلى الثالثة (أ).
إطالة عظمة الزند
تتضمن هذه الجراحة قطع عظمة الزند وإبعاد طرفيها، ثم وضع طعم عظمي يؤخذ من الحوض لزيادة طول العظمة.
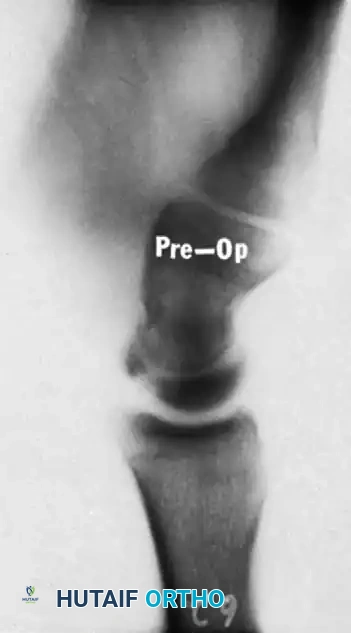
على الرغم من فعاليتها في تخفيف الألم، إلا أن جراحة إطالة الزند تحمل مخاطر أعلى لعدم التئام العظم وتتطلب أخذ طعم عظمي من منطقة أخرى في الجسم.
جراحة تقصير الكعبرة
لتجنب مشاكل إطالة الزند، يفضل معظم جراحي اليد حاليا إجراء تقصير لعظمة الكعبرة.
* الخطوات الجراحية: يتم عمل شق جراحي من جهة باطن الساعد. يتم قطع جزء دقيق جدا من عظمة الكعبرة (حوالي 2 مليمتر فقط) باستخدام مناشير جراحية متوازية. بعد إزالة هذا الجزء الصغير، يتم ضم طرفي العظم وتثبيتهما بقوة باستخدام شريحة معدنية وبراغي.
* النتيجة الميكانيكية: تقصير الكعبرة بمليمترين فقط يقلل الضغط على العظمة الهلالية بشكل كبير وينقل الحمل إلى عظمة الزند. يجب الحذر الشديد من التقصير المفرط لتجنب مشاكل في المفصل الكعبري الزندي.
عمليات قطع العظم الكعبري لتعديل الزاوية
إذا كان المريض يعاني من مرض كينبوك ولكن طول عظام الساعد لديه متساو، فلا يمكن إجراء عمليات تسوية المفصل. بدلا من ذلك، يتم إجراء قطع عظمي لتغيير زاوية سطح الكعبرة الملامس للرسغ. هذا التعديل يوجه قوى الضغط بعيدا عن العظمة الهلالية الضعيفة.
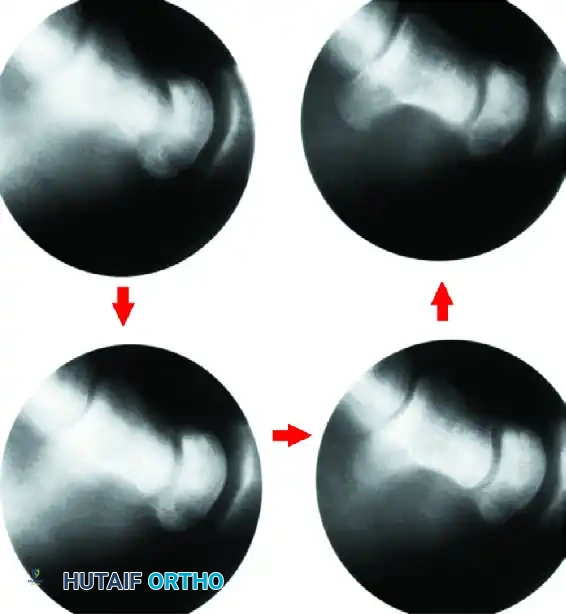
جراحة تخفيف الضغط اللبي
يعتبر تخفيف الضغط اللبي (Core Decompression) خيارا جراحيا أقل توغلا، ويهدف إلى تحفيز الجسم لعلاج نفسه دون تغيير الميكانيكا الحيوية للرسغ.
- الفكرة العلمية: تعتمد الجراحة على إحداث صدمة جراحية خفيفة ومدروسة داخل العظم السليم المجاور (الكعبرة). هذه الصدمة تحفز استجابة دموية قوية في المنطقة بأكملها، مما يؤدي إلى نمو أوعية دموية جديدة تتجه نحو العظمة الهلالية لإنقاذها.
- الخطوات: يتم عمل فتحة صغيرة في عظمة الكعبرة، ويتم تجريف الأنسجة الإسفنجية الداخلية بلطف، ثم إغلاق الجرح دون الحاجة لشرائح معدنية.
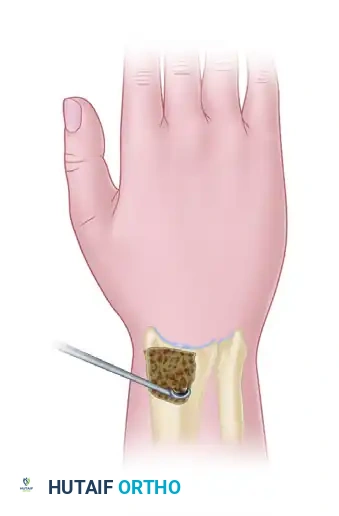
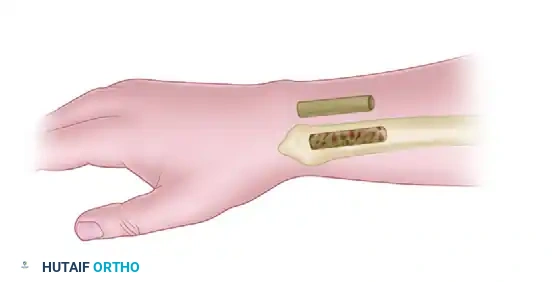
أظهرت الدراسات نتائج ممتازة لهذه التقنية، ويمكن إجراؤها أحيانا بمساعدة المنظار الجراحي.
الإجراءات الجراحية الإنقاذية
عندما يصل المرض إلى المراحل المتأخرة (الثالثة ب والرابعة)، وتنهار العظمة الهلالية تماما مع حدوث خشونة في المفصل، يتم اللجوء إلى العمليات الإنقاذية:
* استئصال الصف الداني (PRC): يتم إزالة العظمة الهلالية والزورقية والمثلثية بالكامل. يتحول الرسغ إلى مفصل أبسط. يقلل هذا الإجراء الألم مع الحفاظ على جزء جيد من حركة الرسغ.
* الدمج الكلي لمفصل الرسغ: هو الحل النهائي للحالات الشديدة جدا. يتم دمج عظام الرسغ مع الساعد لتصبح عظمة واحدة صلبة. يقضي هذا الإجراء على الألم تماما، ولكنه ينهي حركة الثني والبسط في الرسغ.
| مرحلة ليختمان | حالة العظمة الهلالية | الخيار الجراحي المفضل |
|---|---|---|
| المرحلة 1 | طبيعية في الأشعة السينية | تحفظي، أو تخفيف الضغط اللبي |
| المرحلة 2 | تصلب دون انهيار | تقصير الكعبرة (إذا كان الزند قصيرا) |
| المرحلة 3 أ | انهيار العظمة الهلالية | تقصير الكعبرة، إعادة التروية |
| المرحلة 3 ب | انهيار مع عدم استقرار الرسغ | استئصال الصف الداني (PRC) |
| المرحلة 4 | خشونة شاملة في المفصل | الدمج الكلي للرسغ |
بروتوكولات التعافي وإعادة التأهيل
تعتمد فترة ما بعد الجراحة بشكل مباشر على نوع العملية التي تم إجراؤها:
- بعد جراحات تقصير الكعبرة: يتم وضع ذراع المريض في جبيرة صلبة أو دعامة لمدة أسبوعين إلى أربعة أسابيع. بمجرد ظهور علامات التئام العظم في صور الأشعة، تبدأ تمارين العلاج الطبيعي لاستعادة نطاق الحركة. يمنع رفع الأشياء الثقيلة حتى يكتمل الالتئام (عادة 8-12 أسبوعا).
- بعد جراحة تخفيف الضغط: نظرا لعدم وجود قطع كامل في العظم أو استخدام شرائح معدنية، يمكن للمريض البدء في تحريك الرسغ بلطف خلال أسبوع أو أسبوعين، مع زيادة النشاط تدريجيا حسب تحمل الألم.
- بعد العمليات الإنقاذية (الاستئصال أو الدمج): يتطلب الأمر فترة تثبيت أطول في الجبيرة (من 4 إلى 6 أسابيع). في حالات دمج المفصل، يجب التأكد التام من التحام العظام عبر الأشعة المقطعية قبل البدء في أي تمارين تقوية.
من خلال الاختيار الدقيق للتدخل الجراحي المناسب لمرحلة المرض والتشريح الخاص بكل مريض، يمكن لجراح العظام إيقاف تقدم مرض كينبوك، تخفيف الألم المنهك، والحفاظ على أكبر قدر ممكن من وظيفة وحركة الرسغ.
الأسئلة الشائعة
ما هو مرض كينبوك باختصار
مرض كينبوك هو حالة طبية نادرة تموت فيها أنسجة العظمة الهلالية الموجودة في مفصل الرسغ نتيجة انقطاع أو ضعف التروية الدموية الواصلة إليها، مما يؤدي تدريجيا إلى تفتتها وانهيار مفصل الرسغ إذا لم يتم علاجها.
هل يمكن الشفاء من مرض كينبوك تماما
يعتمد الشفاء على مرحلة اكتشاف المرض. إذا تم التشخيص في المراحل المبكرة جدا (المرحلة الأولى أو الثانية)، يمكن للتدخلات الطبية والجراحية استعادة التروية الدموية وإنقاذ العظمة. أما في المراحل المتأخرة، فالهدف يكون تخفيف الألم والحفاظ على وظيفة اليد قدر الإمكان.
متى يجب اللجوء إلى الجراحة
يتم اللجوء إلى الجراحة إذا لم يستجب المريض للعلاجات التحفظية (مثل الجبيرة والأدوية)، أو إذا أظهرت صور الأشعة بداية تصلب أو تفتت في العظمة الهلالية، أو إذا كان هناك ألم شديد يعيق المريض عن أداء مهامه اليومية.
هل تؤثر كسور الرسغ القديمة على العظمة الهلالية
نعم، الكسور القديمة غير المكتشفة أو التي لم تلتئم بشكل صحيح يمكن أن تتسبب في تلف الأوعية الدموية الدقيقة المغذية للعظمة الهلالية، مما يعتبر أحد الأسباب الرئيسية لتطور مرض كينبوك لاحقا.
ما هي مدة التعافي بعد جراحة تقصير الكعبرة
تستغرق العظمة المقطوعة حوالي 6 إلى 8 أسابيع لتلتحم مبدئيا، وقد يح
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك