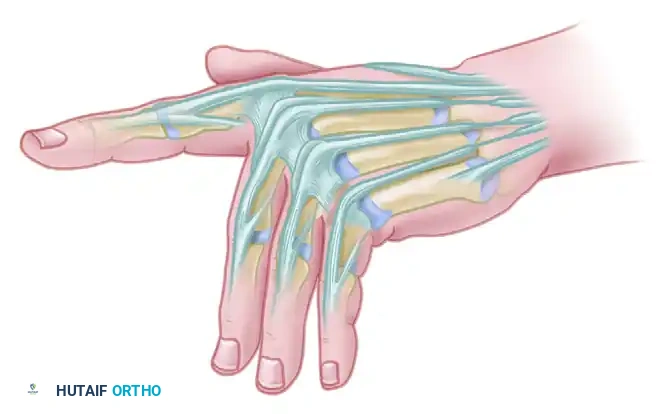
الدليل الشامل لعلاج تشوهات اليد والساعد الخلقية جراحيا
الخلاصة الطبية
تشوهات اليد والساعد الخلقية هي عيوب ولادية تؤثر على شكل ووظيفة الطرف العلوي، مثل التصاق الأصابع أو نقص نمو عظمة الزند. يعتمد العلاج على التدخل الجراحي المبكر لتصحيح التشوه، تحسين المظهر الجمالي، واستعادة القدرة الحركية الطبيعية للطفل بشكل آمن وفعال.
الخلاصة الطبية السريعة: تشوهات اليد والساعد الخلقية هي عيوب ولادية تؤثر على شكل ووظيفة الطرف العلوي، مثل التصاق الأصابع أو نقص نمو عظمة الزند. يعتمد العلاج على التدخل الجراحي المبكر لتصحيح التشوه، تحسين المظهر الجمالي، واستعادة القدرة الحركية الطبيعية للطفل بشكل آمن وفعال.
مقدمة شاملة عن تشوهات اليد والساعد الخلقية
إن ولادة طفل يعاني من تشوهات في اليد أو الساعد قد تكون تجربة مليئة بالقلق والتساؤلات للآباء والأمهات. ومع ذلك، بفضل التقدم المذهل في جراحة العظام للأطفال وجراحات اليد الدقيقة، أصبح من الممكن اليوم تقديم حلول علاجية فعالة وآمنة تضمن للطفل مستقبلا وظيفيا وجماليا مشرقا. تتطلب الإدارة الجراحية لتشوهات الطرف العلوي الخلقية فهما عميقا للتشريح المرضي، والميكانيكا الحيوية، والتطور الطبيعي لهيكل الطفل العظمي في مرحلة النمو.
تهدف التدخلات الجراحية في المقام الأول إلى منع تفاقم التشوهات الزاوية، واستعادة القدرة الوظيفية لليد (مثل القدرة على الإمساك والقرص)، وتحسين المظهر التجميلي للطرف المصاب. في هذا الدليل الطبي الشامل، سنأخذكم في رحلة مفصلة لفهم طبيعة هذه الحالات، بدءا من نقص نمو عظمة الزند وصولا إلى التصاق الأصابع، مع تسليط الضوء على أحدث التقنيات الجراحية المتبعة عالميا لضمان أفضل النتائج لأطفالكم.
فهم طبيعة تشوهات الطرف العلوي
لفهم كيفية علاج هذه الحالات، يجب أولا التعرف على طبيعتها وكيفية تأثيرها على نمو ذراع الطفل. تنقسم التشوهات التي نناقشها في هذا الدليل إلى فئتين رئيسيتين تؤثران على الساعد والأصابع.
نقص نمو عظمة الزند
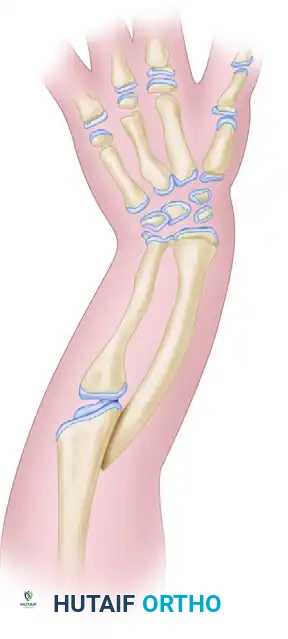
يُعرف هذا التشوه طبيا باسم النقص الطولي الزندي أو اليد الزندية الملتفة. في هذه الحالة، لا تنمو عظمة الزند (إحدى عظمتي الساعد) بشكل طبيعي. غالبا ما يرتبط هذا التشوه بوجود شريط ليفي غضروفي يُعرف باسم البقايا الزندية. يعمل هذا الشريط كحبل مشدود غير مرن يمنع النمو الطولي الطبيعي للساعد.
مع نمو الطفل، يؤدي هذا الشد المستمر إلى انحناء تدريجي في عظمة الكعبرة (العظمة المجاورة)، وخلع في رأس الكعبرة، وانحراف شديد لرسغ اليد نحو جهة الزند. تخيل شجرة صغيرة تنمو وهي مربوطة بحبل مشدود من جهة واحدة؛ بمرور الوقت، ستنحني الشجرة نحو هذا الحبل. هذا بالضبط ما يحدث لساعد الطفل.
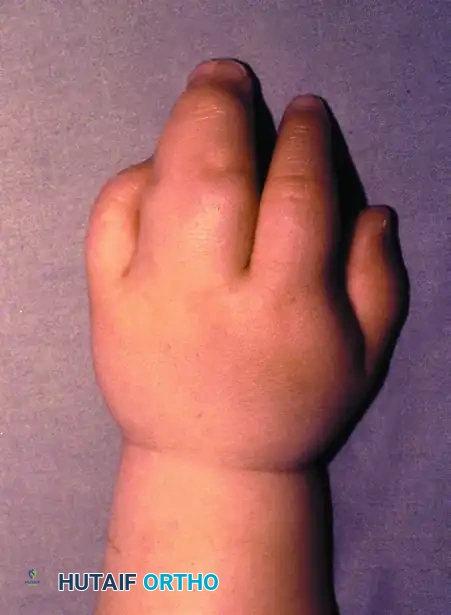
التصاق الأصابع الخلقي
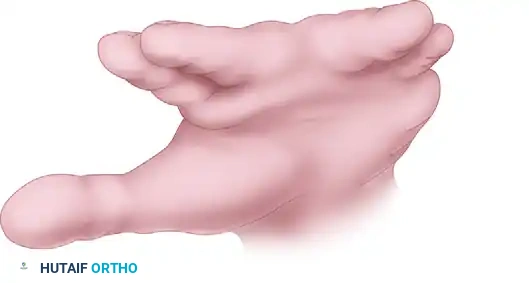
يعد التصاق الأصابع أو ارتفاق الأصابع واحدا من أكثر تشوهات اليد الخلقية شيوعا. يحدث هذا التشوه خلال مرحلة التطور الجنيني عندما تفشل الأصابع في الانفصال عن بعضها البعض بشكل طبيعي. في الوضع الطبيعي، تتشكل يد الجنين ككتلة واحدة تشبه المجداف، ثم تحدث عملية طبيعية لاختفاء الأنسجة بين الأصابع لتكوين الفراغات. عندما تتوقف هذه العملية، يولد الطفل بأصابع ملتصقة.
يحدث الالتصاق في أغلب الأحيان بين الإصبع الأوسط والبنصر (في أكثر من نصف الحالات)، وقد يكون في يد واحدة أو في كلتا اليدين. كما أنه يظهر بنسبة أكبر لدى الذكور مقارنة بالإناث.
الأسباب وعوامل الخطر
تتعدد الأسباب التي قد تؤدي إلى حدوث تشوهات اليد والساعد الخلقية، وغالبا ما تكون نتيجة لتداخل معقد بين العوامل الوراثية والبيئية خلال الأسابيع الأولى من الحمل.
- العوامل الجينية والوراثية: تلعب الطفرات الجينية دورا رئيسيا في العديد من الحالات. قد تنتقل بعض التشوهات وراثيا من الآباء إلى الأبناء.
- المتلازمات الطبية: ترتبط العديد من التشوهات بمتلازمات جهازية أوسع، مثل متلازمة بولاند التي تتسم بالتصاق وقصر الأصابع مع غياب جزء من العضلة الصدرية، أو متلازمة أبيرت التي تتميز بالتصاقات معقدة ومتعددة في الأصابع تترافق مع التحام مبكر لعظام الجمجمة.
- العوامل البيئية أثناء الحمل: التعرض لبعض الأدوية، أو الإشعاع، أو العدوى الفيروسية خلال الأشهر الثلاثة الأولى من الحمل قد يزيد من خطر تطور هذه التشوهات.
- عوامل ميكانيكية رحمية: مثل نقص السائل الأمينوسي أو متلازمة الأشرطة الأمينوسية التي قد تلتف حول أطراف الجنين وتعيق نموها.
الأعراض والعلامات السريرية
تختلف الأعراض بشكل كبير بناء على نوع التشوه ودرجة شدته. من المهم للآباء ملاحظة هذه العلامات ومناقشتها مع طبيب العظام المتخصص.
أعراض النقص الطولي الزندي
- انحناء واضح في الساعد وتقوسه.
- انحراف كف اليد بشكل حاد نحو الخارج (جهة إصبع الخنصر).
- قصر ملحوظ في طول الساعد المصاب مقارنة بالذراع السليمة.
- ضعف أو غياب القدرة على تحريك الرسغ بشكل طبيعي.
- في الحالات الشديدة، قد يكون الساعد غير مستقر وظيفيا بسبب خلع مفصل الكوع.
أعراض وأنواع التصاق الأصابع
يمكن تصنيف التصاق الأصابع بناء على طبيعة الأنسجة المشتركة بين الأصابع:
- الالتصاق البسيط: تكون الأصابع متصلة بواسطة الجلد والأنسجة الرخوة فقط، دون أي اتصال عظمي.
- الالتصاق المعقد: تتشارك الأصابع الملتصقة في العناصر العظمية، مثل التحام السُلاميات (عظام الأصابع).
- الالتصاق الطرفي: تلتحم الأصابع من الأطراف فقط مع وجود فراغات أو ثقوب جلدية في الجزء السفلي بينها.
- الالتصاق مع قصر الأصابع: حالة تترافق فيها الأصابع الملتصقة مع قصر غير طبيعي في طولها.

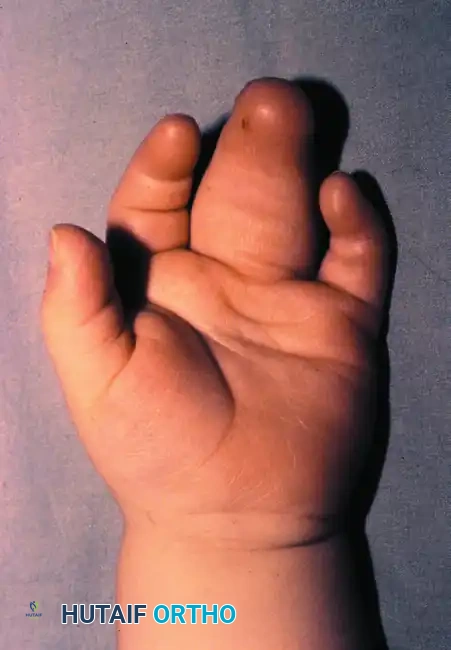
التصاق الأصابع البسيط من الجهة الراحية، حيث تتصل الأصابع بالجلد والأنسجة الرخوة فقط.
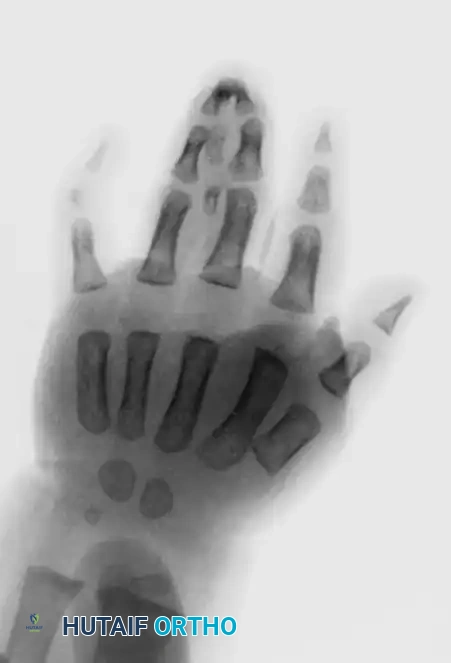
منظر ظهري لالتصاق الأصابع البسيط.
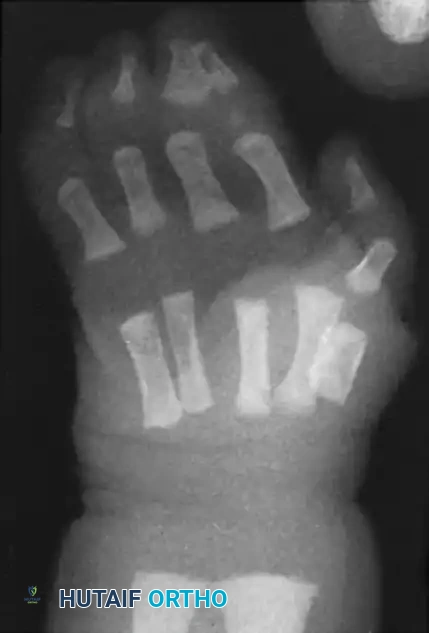
صورة أشعة سينية توضح الالتصاق البسيط، ويلاحظ بدء تطور تشوه زاوي في إصبع البنصر.
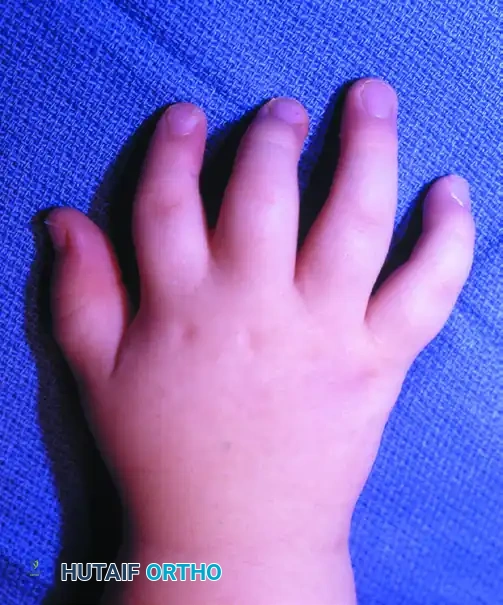
طفل يبلغ من العمر 18 شهرا يعاني من متلازمة بولاند.

قصر والتصاق الأصابع المرتبط بمتلازمة بولاند.
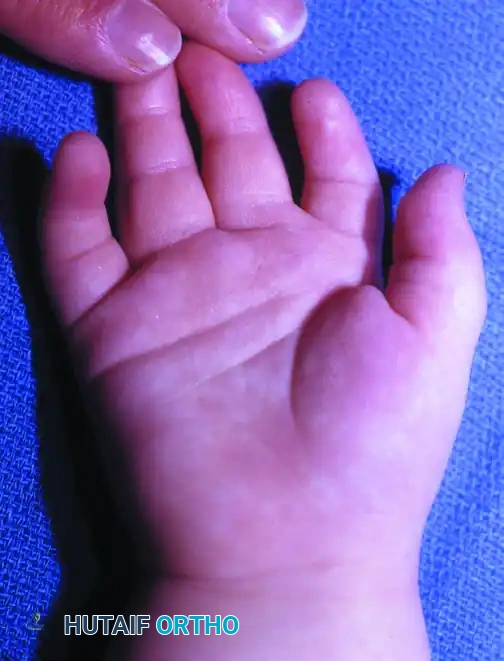
منظر راحة اليد لحالة قصر والتصاق الأصابع.
غياب أو ضعف العضلة الصدرية الكبرى، وهي السمة المميزة لمتلازمة بولاند.
التشخيص والتقييم الطبي
يبدأ التشخيص الدقيق بمجرد ولادة الطفل، حيث يقوم طبيب الأطفال بملاحظة التشوه وإحالة الطفل إلى جراح عظام متخصص في تشوهات الأطفال.
- الفحص السريري الدقيق: يقوم الطبيب بتقييم مدى حركة المفاصل، قوة العضلات، ومستوى النقص الوظيفي. في حالات النقص الزندي، يتم فحص استقرار مفصل الكوع والرسغ. وفي حالات التصاق الأصابع، يتم فحص مرونة الجلد وطول الأصابع.
- التصوير بالأشعة السينية: يعد الإجراء الأهم لتقييم الهيكل العظمي. يساعد في تحديد ما إذا كان الالتصاق بسيطا أم معقدا، ويظهر مدى تقوس عظمة الكعبرة وموقع البقايا الزندية.
- الفحوصات الشاملة للمتلازمات: نظرا لأن هذه التشوهات قد ترتبط بمشاكل في القلب، الكلى، أو العمود الفقري، قد يطلب الطبيب إجراء أشعة تلفزيونية للبطن أو تخطيط للقلب للتأكد من سلامة الأعضاء الداخلية للطفل.
رسم بياني يوضح نسب الإصابة بالتصاق الأصابع الصافي (البسيط أو المعقد) في الفراغات المختلفة.
إجمالي نسب الإصابة بما في ذلك جميع الحالات المرتبطة بالأصابع الملتصقة.
الخيارات الجراحية وطرق العلاج
يعتمد العلاج بشكل أساسي على التدخل الجراحي، حيث لا يمكن تصحيح هذه التشوهات الهيكلية بالعلاج الطبيعي أو الجبائر وحدها، رغم أهميتها في مرحلة ما بعد الجراحة. نتبع في جراحاتنا أحدث البروتوكولات الطبية العالمية لضمان أعلى مستويات الأمان والنجاح.
استئصال البقايا الزندية
تُجرى هذه الجراحة (المعروفة بتقنية فلات) للأطفال الذين يعانون من انحراف متزايد في اليد أو تقوس مستمر في عظمة الكعبرة. التوقيت المثالي لهذه الجراحة هو في السنة الأولى من عمر الطفل، غالبا بين الشهر السادس والثاني عشر، وذلك لتحقيق أقصى استفادة من قدرة العظام على إعادة التشكيل والنمو السليم.
خطوات الجراحة:
1. الوصول الجراحي: يتم عمل شق جراحي متعرج على طول الحافة الزندية للساعد للوصول إلى المفصل بشكل كامل.
2. حماية الأعصاب والأوعية الدموية: نظرا لغياب بعض العضلات الطبيعية، تكون الأعصاب والأوعية الدموية قريبة جدا من الشريط الليفي. يتطلب هذا الجزء دقة متناهية من الجراح لعزل هذه الهياكل الحساسة وحمايتها تماما.
3. استئصال الشريط الليفي: يتم تتبع البقايا الزندية واستئصال جزء كبير منها (على الأقل ثلث طولها السفلي) لضمان عدم عودة الشد والتليف مستقبلا.
4. تحرير الأنسجة وإعادة المحاذاة: يتم تحرير الأنسجة المنكمشة للسماح لرسغ اليد بالعودة إلى وضعه الطبيعي والمستقيم فوق عظمة الكعبرة.
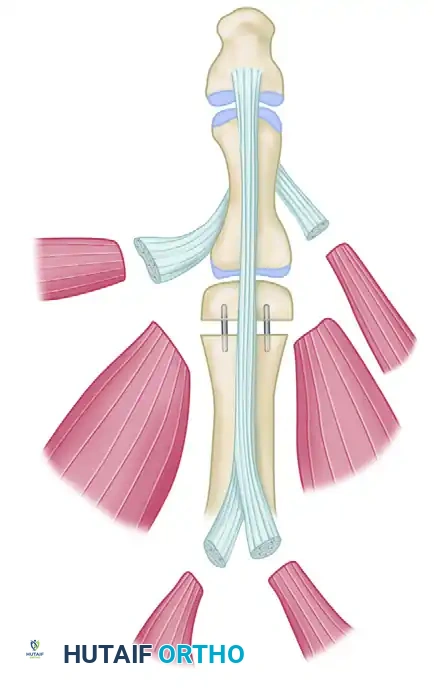
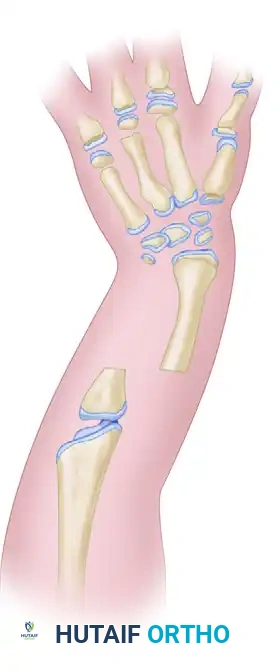
جراحة دمج الساعد في عظمة واحدة
في الحالات المتقدمة جدا من النقص الزندي، حيث يكون رأس الكعبرة مخلوعا والساعد غير مستقر وظيفيا لدرجة تمنع الطفل من استخدام يده بشكل مفيد، نلجأ إلى تقنية دمج الساعد (تقنية ستروب). تهدف هذه الجراحة إلى تحويل عظمتي الساعد غير المستقرتين إلى دعامة عظمية واحدة قوية وثابتة. ورغم أن هذه العملية تلغي حركة الدوران في الساعد، إلا أنها توفر ذراعا قويا ومستقرا يمكن الطفل من أداء مهامه اليومية بفعالية.
خطوات الجراحة:
1. استئصال الأنسجة المعيقة: يتم إزالة أي أشرطة ليفية تعيق الحركة.
2. حماية العصب الكعبري: يتم تحديد موقع العصب الكعبري وفروعه بدقة وحمايتها، وهو خطوة بالغة الأهمية نظرا لتغير موقع التشريح الطبيعي بسبب التشوه.
3. قص العظام والمحاذاة: يتم قص الجزء العلوي من عظمة الكعبرة المخلوعة، ثم يتم محاذاة الجزء السفلي من الكعبرة مباشرة مع الجزء العلوي من عظمة الزند.
4. التثبيت الداخلي: يتم تثبيت العظام في وضعها الجديد باستخدام أسلاك معدنية طبية قوية (أسلاك كيرشنر) لضمان التحامها كعظمة واحدة قوية.
استئصال البقايا الزندية السفلية والجزء العلوي من الكعبرة (المناطق المظللة).
محاذاة الجزء السفلي من الكعبرة مع الجزء العلوي من الزند لإنشاء دعامة عظمية واحدة.
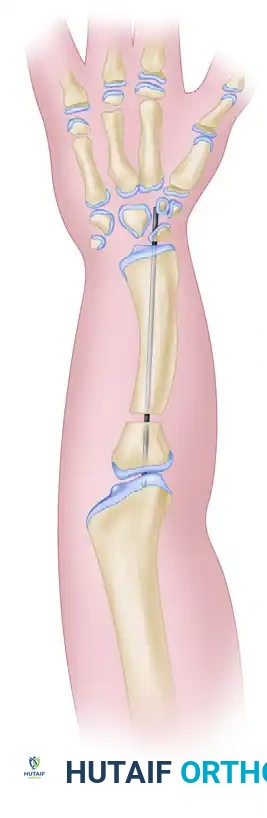
سلك كيرشنر المعدني يمتد إلى عظام الرسغ، ويستخدم لتثبيت القطعة العظمية الجديدة للساعد.

رسم توضيحي شامل يوضح عملية إنشاء ساعد بعظمة واحدة، مبينا الاستئصال، المحاذاة، والتثبيت بالأسلاك.
جراحة فصل الأصابع الملتصقة
تعتبر جراحة فصل الأصابع من العمليات الدقيقة التي تتطلب تخطيطا دقيقا لتجنب المضاعفات المستقبلية مثل الانكماش الندبي أو هجرة الفراغ بين الأصابع.
توقيت الجراحة:
* الأصابع الطرفية (حالة عاجلة بين 6 إلى 12 شهرا): إذا كان الالتصاق بين أصابع غير متساوية الطول (مثل الإبهام والسبابة، أو البنصر والخنصر)، يجب التدخل مبكرا. الإصبع القصير سيشد الإصبع الطويل، مما يؤدي إلى انحناء وتشوه في مفاصل الإصبع الطويل.
* الأصابع المركزية (حالة اختيارية بين 18 إلى 36 شهرا): إذا كان الالتصاق بين الإصبعين الأوسط والبنصر، يُفضل الانتظار حتى يبلغ الطفل 18 شهرا على الأقل. هذا يقلل من احتمالية تكون ندبات منكمشة.
* الالتصاق المتعدد: إذا كان هناك عدة أصابع ملتصقة، يتم إجراء الجراحة على مراحل. يمنع منعا باتا فصل جانبي إصبع واحد في نفس العملية الجراحية، لأن ذلك قد يقطع التروية الدموية عن الإصبع ويؤدي إلى تموته. يجب الفصل بين العمليات بمدة لا تقل عن 6 أشهر.
مبادئ وتقنيات الجراحة:
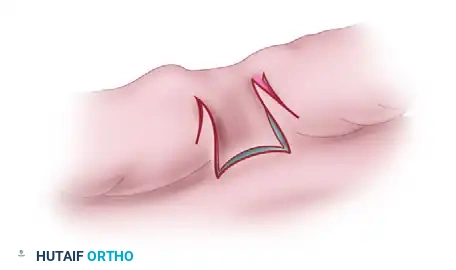
1. فصل الأصابع: يتم استخدام شقوق جراحية متعرجة (طريقة الزجزاج) بدلا من الشقوق المستقيمة. الشقوق المستقيمة تؤدي إلى ندبات تنكمش مع نمو الطفل وتسبب انحناء الإصبع.
2. إعادة بناء الفراغ بين الأصابع (العمق): يعتبر تشكيل قاعدة الفراغ بين الأصابع الخطوة الأهم. نستخدم سديلات جلدية موضعية (مثل السديلة المستطيلة الظهرية أو السديلة الفراشية) لتغطية هذه المنطقة الحساسة، مما يمنع زحف الجلد للأعلى مع مرور الوقت.
3. الترقيع الجلدي: نظرا لأن مساحة سطح إصبعين ملتصقين أقل من مساحة سطح إصبعين منفصلين، فإنه لا يوجد جلد كاف لتغطية الجروح بعد الفصل. لذلك، نعتمد بشكل أساسي على أخذ رقعة جلدية (غالبا من منطقة أسفل البطن أو الفخذ) لتغطية المناطق المكشوفة.
تقنية السديلة الفراشية (وولف وبرودبنت). يتم تصميم السديلات في المسافة بين الأصابع.
يتم تدوير السديلات الفراشية وتشابكها لتعميق المسافة بين الأصابع وإعادة بناء المنحدر الطبيعي.
مرحلة التعافي وما بعد الجراحة
تعتبر فترة ما بعد الجراحة حاسمة لضمان نجاح العملية. يتطلب الأمر تعاونا وثيقا بين الطبيب، وأخصائي العلاج الطبيعي، والأسرة.
بروتوكول التعافي لجراحات الساعد
- مباشرة بعد الجراحة: يتم وضع ذراع الطفل في جبيرة طويلة مع تثبيت الكوع بزاوية 90 درجة والرسغ في وضع محايد.
- الأسبوع الثاني إلى الثالث: يتم تغيير الجبيرة وفك الغرز الجراحية (إذا لم تكن من النوع القابل للامتصاص).
- الأسبوع السادس إلى الثامن: يتم إزالة الجبيرة والأسلاك المعدنية (في حالات دمج الساعد) بعد التأكد من التئام العظام بالأشعة السينية.
- إعادة التأهيل: يبدأ الطفل ببرنامج علاج طبيعي مدروس لاستعادة المدى الحركي وتقوية العضلات. قد يحتاج الطفل إلى ارتداء جبيرة ليلية لفترة من الزمن للحفاظ على استقامة اليد.
بروتوكول التعافي لجراحات فصل الأصابع
- يتم وضع ضمادات ضخمة وجبيرة لحماية الأصابع المفصولة والترقيع الجلدي.
- يجب الحفاظ على نظافة وجفاف الضمادات تماما لتجنب التلوث وفشل الترقيع الجلدي.
- يتم تغيير الضمادات الأولى تحت التخدير الخفيف أو في العيادة بعناية فائقة بعد حوالي أسبوعين إلى ثلاثة أسابيع.
- ينصح باستخدام كريمات السيليكون والتدليك اللطيف للندبات بعد التئام الجروح تماما لتحسين مظهرها ومرونتها.
| نوع الجراحة | مدة الجبيرة المتوقعة | بدء العلاج الطبيعي | ملاحظات هامة |
|---|---|---|---|
| استئصال البقايا الزندية | 6 أسابيع | بعد الأسبوع السادس | استخدام جبيرة ليلية ضروري |
| دمج الساعد في عظمة واحدة | 8 أسابيع | بعد الأسبوع الثامن | يتطلب تأكيد الالتئام العظمي بالأشعة |
| فصل الأصابع الملتصقة | 3-4 أسابيع | بعد التئام الترقيع الجلدي | العناية الفائقة بالرقعة الجلدية |

الأسئلة الشائعة
العمر المناسب لإجراء جراحة فصل الأصابع
يعتمد التوقيت على نوع الالتصاق. إذا كان الالتصاق بين أصابع غير متساوية الطول (كالإبهام والسبابة)، تُجرى الجراحة مبكرا بين 6 إلى 12 شهرا. أما للأصابع المتساوية (كالأوسط والبن
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك