الدليل الشامل لجراحات نقل الأنسجة وأصابع القدم لإعادة البناء
الخلاصة الطبية
جراحة نقل الأنسجة من القدم هي إجراء دقيق يعتمد على الجراحة المجهرية لنقل الجلد، الأوعية الدموية، الأعصاب، أو حتى أصابع القدم لإعادة بناء الأجزاء المتضررة في اليد أو الأطراف الأخرى. يهدف الإجراء إلى استعادة الوظيفة الحركية والحسية والمظهر الطبيعي للمريض.
الخلاصة الطبية السريعة: جراحة نقل الأنسجة من القدم هي إجراء دقيق يعتمد على الجراحة المجهرية لنقل الجلد، الأوعية الدموية، الأعصاب، أو حتى أصابع القدم لإعادة بناء الأجزاء المتضررة في اليد أو الأطراف الأخرى. يهدف الإجراء إلى استعادة الوظيفة الحركية والحسية والمظهر الطبيعي للمريض.
مقدمة عن جراحات نقل الأنسجة من القدم
تعتبر الجراحات المجهرية التعويضية من أعظم الإنجازات في الطب الحديث، حيث تمنح الأمل للمرضى الذين تعرضوا لإصابات بالغة أدت إلى فقدان أجزاء من الجسم، خاصة في اليدين أو الأطراف. تمثل جراحة نقل الأنسجة من القدم (Composite Free Tissue Transfers) خيارا جراحيا متقدما يعتمد على استخدام القدم كمنطقة مانحة غنية بالأنسجة.
تتميز القدم ببنية تشريحية فريدة من الأوعية الدموية والأعصاب، مما يجعلها مصدرا مثاليا لأخذ أنسجة رقيقة، مرنة، وحساسة. في كثير من الحالات، يمكن نقل هذه الأنسجة مع العظام، الأوتار، أو المفاصل لإصلاح عيوب الأنسجة الرخوة الشديدة في اليد أو الطرف السفلي الآخر.

يشمل طيف الأنسجة التي يمكن نقلها من القدم عدة خيارات، بدءا من سديلة ظهر القدم (Dorsalis Pedis Flap)، أنسجة المسافة بين الأصابع، لب إصبع القدم، السدائل الملتفة (Wraparound Flaps)، وحتى نقل مفصل كامل أو نقل إصبع القدم الكبير أو الثاني أو الثالث بشكل جزئي أو كلي إلى اليد. يتطلب نجاح هذه الإجراءات المعقدة فهما دقيقا لتشريح الأوعية الدموية في القدم، تقنيات جراحية مجهرية فائقة الدقة، وتخطيطا دقيقا قبل الجراحة لتقليل أي ضرر محتمل على القدم المانحة.
تشريح القدم وأهميته في الجراحات التعويضية
إن الفهم العميق لتشريح الشرايين، الأوردة، والأعصاب في القدم هو حجر الزاوية لنجاح أي عملية نقل أنسجة مركبة. تشتهر شبكة الأوعية الدموية في القدم بتنوعها التشريحي الكبير من شخص لآخر، مما يحتم على الجراح إجراء تقييم فردي دقيق لكل مريض قبل اتخاذ قرار الجراحة.
الشرايين والأوعية الدموية المغذية
المصدر الرئيسي لتدفق الدم إلى ظهر القدم هو الشريان الظهري للقدم (Dorsalis Pedis Artery)، وهو امتداد مباشر للشريان الظنبوبي الأمامي. يمر هذا الشريان عبر مفصل الكاحل، ويتواجد بشكل موثوق بين وتر باسطة الإبهام الطويلة ووتر باسطة الأصابع الطويلة.
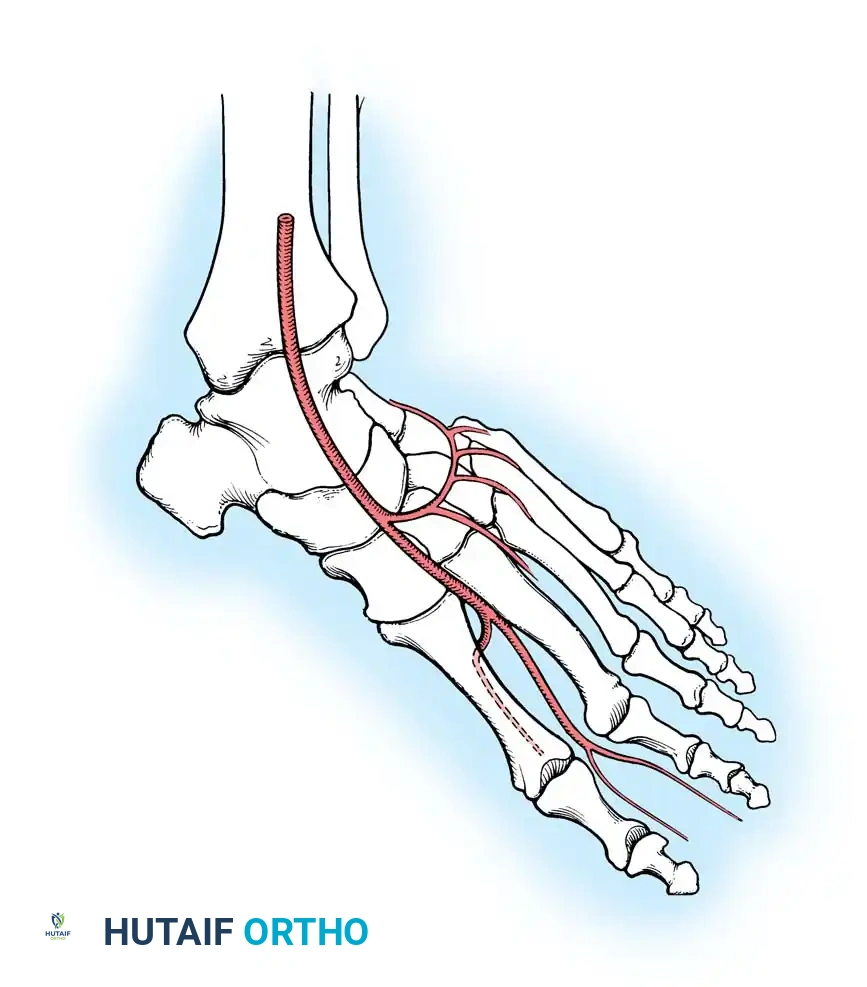
مع اتجاه الشريان نحو الأسفل فوق عظام رصغ القدم، يتفرع منه الشريان الرصغي الأوسط والجاني. وعند قاعدة عظام المشط، يتفرع منه عادة الشريان المقوس الذي يغذي الشرايين المشطية الظهرية الثانية والثالثة والرابعة.
يعتبر الشريان المشطي الظهري الأول (FDMA) الامتداد المباشر للشريان الظهري للقدم. يتجه هذا الشريان نحو المسافة الأولى بين أصابع القدم، ويغذي الجلد الظهري، العظام المشطية الأولى والثانية، والعضلات بين العظام.
الاختلافات التشريحية للشريان المشطي الأول
يختلف المسار التشريحي لهذا الشريان بشكل كبير بين البشر، وهو ما يحدد إمكانية وطريقة أخذ الأنسجة (السديلة).
أظهرت الدراسات السريرية أن هذا الشريان يقع سطحيا أو داخل العضلة بين العظام في حوالي 78% إلى 88% من الحالات (النوع الأول). في الحالات المتبقية، يغوص الشريان عميقا ليكون في الجهة الأخمصية (السفلية) من العظم المشطي الأول (النوع الثاني).
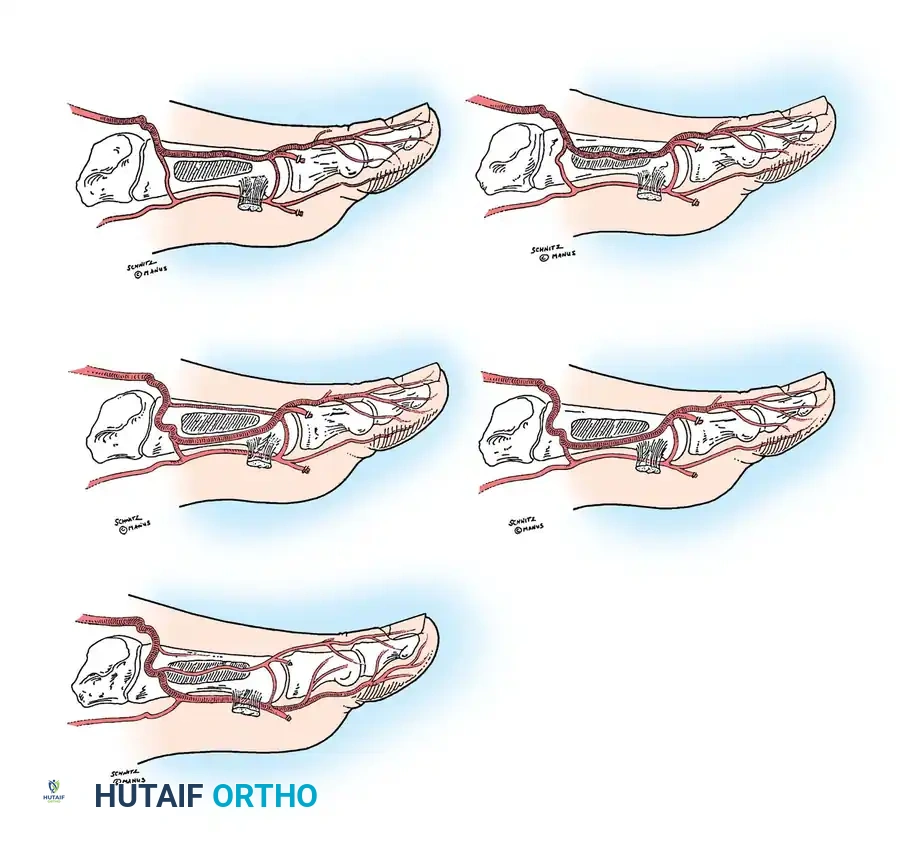
نظرا لهذه الاختلافات، يشدد الأطباء دائما على ضرورة إجراء تصوير بالموجات فوق الصوتية (دوبلر) وتصوير الأوعية الدموية (Angiography) للقدم قبل الجراحة. إذا كان الشريان الظهري للقدم غائبا أو ضعيفا، فإن استخدام أنسجة من هذه المنطقة يعتبر غير ممكن طبيا.
الأوردة المسؤولة عن تصريف الدم
يتم تصريف الدم الوريدي من ظهر أصابع القدم والقدم عبر شبكة وريدية سطحية قوية تتجمع في الأقواس الوريدية الظهرية. تصب هذه الأقواس في الوريد الصافن الكبير من الجهة الداخلية، والوريد الصافن الصغير من الجهة الخارجية.
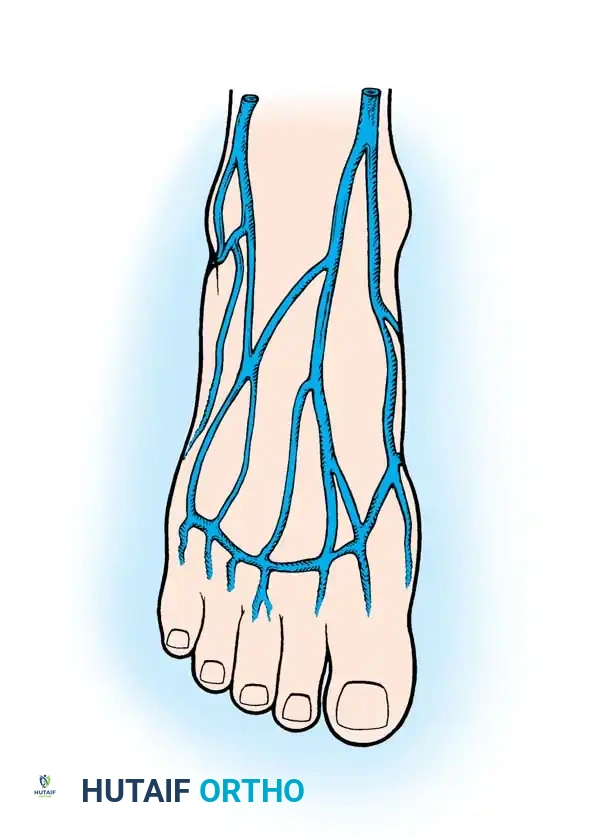
عند نقل الأنسجة من القدم، يفضل الجراحون استخدام النظام الوريدي السطحي (خاصة الوريد الصافن الكبير أو فروعه الرئيسية) نظرا لحجمه الكبير وقدرته الموثوقة على تصريف الدم، مما يضمن بقاء الأنسجة المنقولة حية وصحية في مكانها الجديد.
الأعصاب والإحساس في القدم
توفر القدم خيارات ممتازة للحصول على أنسجة قادرة على الإحساس، وهو أمر بالغ الأهمية عند إعادة بناء أسطح تعتمد على اللمس مثل اليد أو المناطق التي تتحمل الوزن مثل الكعب.
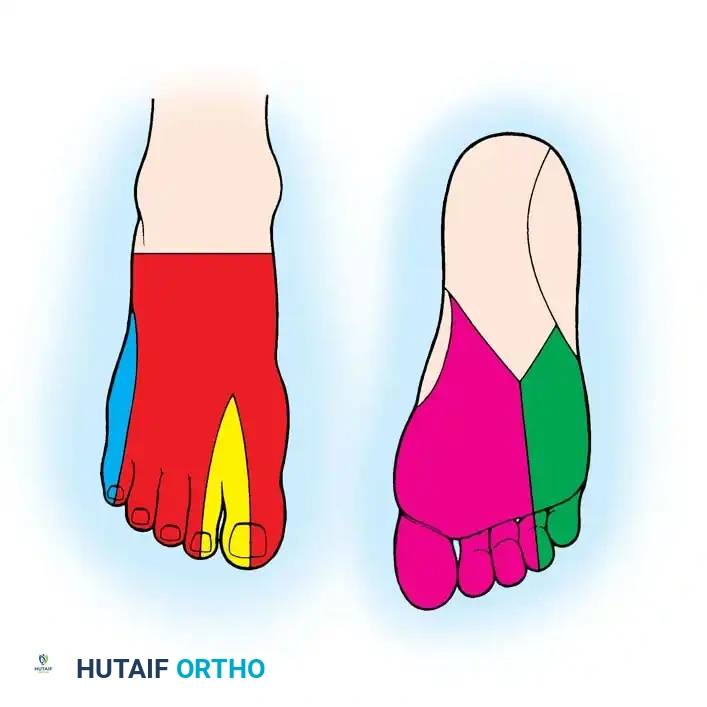
تتضمن الأعصاب الرئيسية التي يمكن الاستفادة منها:
* العصب الشظوي السطحي: يغذي معظم الجلد الظهري للقدم والأصابع.
* العصب الشظوي العميق: يوفر إحساسا دقيقا للمسافة الأولى بين أصابع القدم.
* العصب الأخمصي الأوسط: تغذي فروعه السطح السفلي لإصبع القدم الكبير والأصابع المجاورة، مما يوفر جلدا خاليا من الشعر وعالي الإحساس يشبه باطن اليد.
* العصب الربلي (Sural Nerve): يغذي الجزء الخارجي من القدم وغالبا ما يستخدم كرقعة عصبية لإصلاح الأعصاب التالفة.
دواعي إجراء جراحة نقل الأنسجة
يتم اللجوء إلى جراحات نقل الأنسجة الحرة من القدم في الحالات الطبية المعقدة التي لا يمكن علاجها بالطرق التقليدية أو بترقيع الجلد البسيط. من أبرز هذه الدواعي:
- البتر الرضحي: فقدان الإبهام أو أصابع اليد نتيجة حوادث العمل (مثل المناشير أو الآلات الصناعية) أو حوادث السير.
- الحروق الشديدة: التي تؤدي إلى تلف عميق في الجلد، الأوتار، والعظام في اليد أو الأطراف.
- العيوب الخلقية: غياب أو تشوه أصابع اليد منذ الولادة، حيث يتم نقل إصبع من القدم لمنح الطفل يدا وظيفية.
- استئصال الأورام: إزالة أورام سرطانية من الأطراف تتطلب إزالة مساحات واسعة من الأنسجة والعظام، مما يستدعي إعادة بناء المنطقة.
- التقلصات الشديدة: تيبس المسافة بين الإبهام والسبابة في اليد، مما يعيق حركة الإبهام وقدرته على الإمساك بالأشياء.
الأعراض التي تستدعي التدخل الجراحي
المرضى المرشحون لهذه الجراحة غالبا ما يعانون من أعراض وظيفية ونفسية شديدة نتيجة لإصاباتهم، وتشمل:
- فقدان وظيفة الإمساك: عدم القدرة على التقاط الأشياء، الكتابة، أو أداء المهام اليومية البسيطة بسبب فقدان الإبهام (الذي يمثل 50% من وظيفة اليد).
- فقدان الإحساس: تلف الأعصاب الذي يؤدي إلى خدر كامل في اليد، مما يعرض المريض لخطر الحروق أو الجروح دون الشعور بها.
- تشوه المظهر الخارجي: فقدان أجزاء من الأطراف يؤثر بشكل كبير على ثقة المريض بنفسه وحالته النفسية.
- ألم مزمن: ناتج عن ندبات متضخمة أو أطراف عصبية مكشوفة في منطقة البتر.
- انكشاف العظام أو الأوتار: جروح عميقة لا تلتئم وتترك الهياكل الداخلية عرضة للعدوى المستمرة.
التشخيص والتحضير قبل الجراحة
التحضير لجراحة نقل الأنسجة هو عملية دقيقة تتطلب تعاونا بين فريق طبي متكامل. يهدف التشخيص إلى التأكد من صلاحية المريض للجراحة وتقييم المنطقة المانحة (القدم) والمنطقة المستقبلة (اليد أو الطرف المصاب).
التقييم السريري والتصوير الطبي
يقوم الجراح بفحص شامل للقدم للتأكد من سلامة الدورة الدموية. يتم استخدام جهاز الدوبلر المحمول (Doppler Ultrasound) لرسم خريطة لمسار الشرايين والأوردة. في معظم الحالات، يطلب الطبيب إجراء تصوير الأوعية الدموية بالرنين المغناطيسي (MRA) أو التصوير المقطعي (CTA) للقدم للتأكد من وجود الشريان الظهري للقدم والتأكد من أن القدم لن تتأثر سلبا عند أخذ الأنسجة منها.
التحضير الجسدي والنفسي
- الإقلاع عن التدخين: يعتبر التدخين العدو الأول للجراحات المجهرية. النيكوتين يسبب تشنج الأوعية الدموية، مما قد يؤدي إلى فشل الجراحة وموت الأنسجة المنقولة. يمنع التدخين تماما لمدة 6 أسابيع على الأقل قبل وبعد الجراحة.
- التحكم في الأمراض المزمنة: ضبط مستويات السكر في الدم وضغط الدم لضمان التئام الجروح بشكل سليم.
- التقييم النفسي: إدارة توقعات المريض حول شكل اليد بعد الجراحة، شكل القدم، والفترة الطويلة التي يتطلبها العلاج الطبيعي.
الخيارات الجراحية لنقل الأنسجة من القدم
تتعدد التقنيات الجراحية بناء على احتياجات المنطقة المصابة. يقوم فريقان جراحيان بالعمل في وقت واحد؛ فريق يجهز المنطقة المصابة (المستقبلة)، وفريق آخر يقوم باستخراج الأنسجة من القدم (المانحة) لتقليل وقت بقاء الأنسجة خارج الجسم.
سديلة ظهر القدم
تعتبر سديلة ظهر القدم (Dorsalis Pedis Flap) خيارا ممتازا لتغطية العيوب في راحة اليد أو المسافة بين الإبهام والسبابة. توفر هذه السديلة جلدا رقيقا، مرنا، وقادرا على الإحساس.
- المميزات: تحتوي على أوعية دموية كبيرة، يمكن أخذها مع عظام أو أوتار، وتوفر مساحة جلدية جيدة.
- العيوب: تتطلب دقة جراحية عالية جدا، وهناك خطر حدوث مشاكل في التئام الجرح في منطقة القدم إذا لم يتم الحفاظ على الأغشية المحيطة بالأوتار بدقة. يتم تغطية مكان الجرح في القدم برقعة جلدية تؤخذ من الفخذ.
نقل أنسجة المسافة بين الأصابع
توفر المسافة الأولى بين أصابع القدم (بين الإصبع الكبير والثاني) جلدا متخصصا يشبه إلى حد كبير جلد باطن اليد.
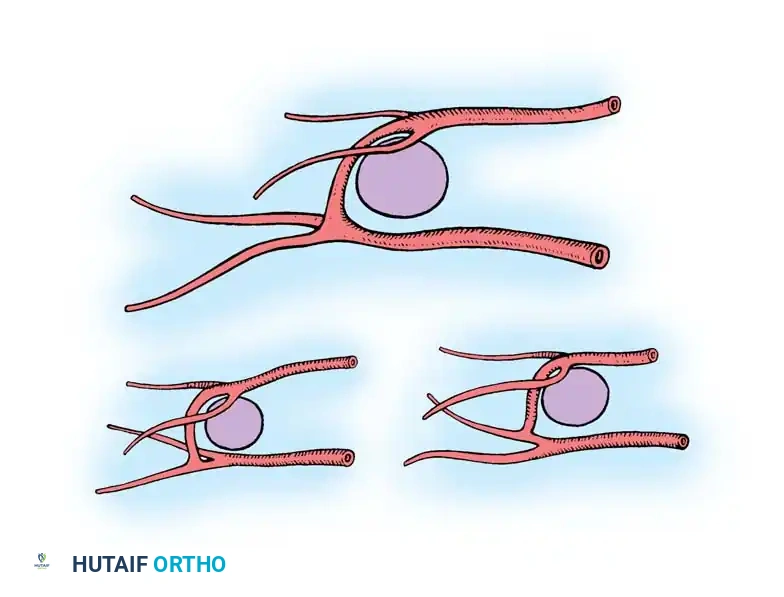
أحدثت هذه التقنية ثورة في جراحات اليد، خاصة في علاج الانكماشات الشديدة في مسافة الإبهام وتغطية الأصابع. يتميز هذا الجلد بأنه متين، خال من الشعر، ويقاوم قوى الاحتكاك. والأهم من ذلك، أنه يوفر إحساسا ممتازا عند توصيل أعصابه بأعصاب اليد.
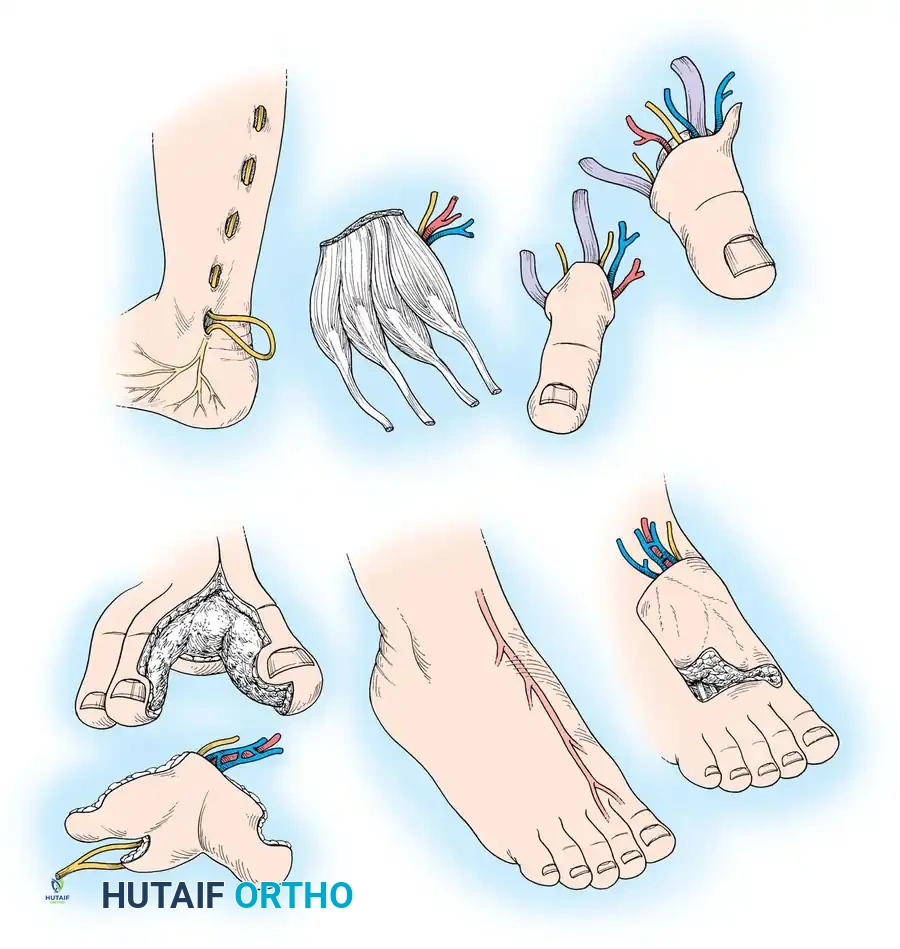
جراحات نقل أصابع القدم إلى اليد
في حالات البتر الرضحي للإبهام أو أصابع اليد، يوفر نقل أصابع القدم استعادة وظيفية وجمالية لا مثيل لها. يمكن نقل الإصبع الكبير، أو الإصبع الثاني، أو استخدام تقنية "السديلة الملتفة" بناء على حاجة المريض.
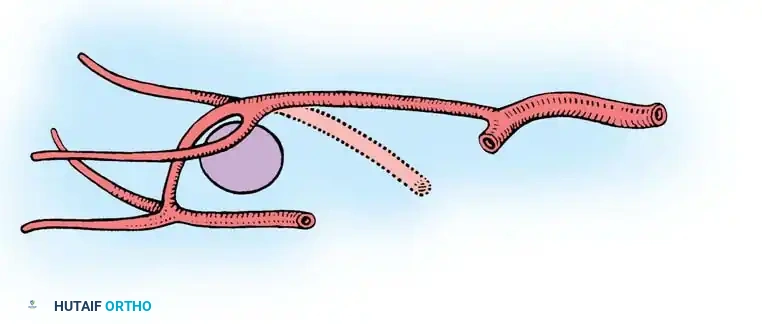
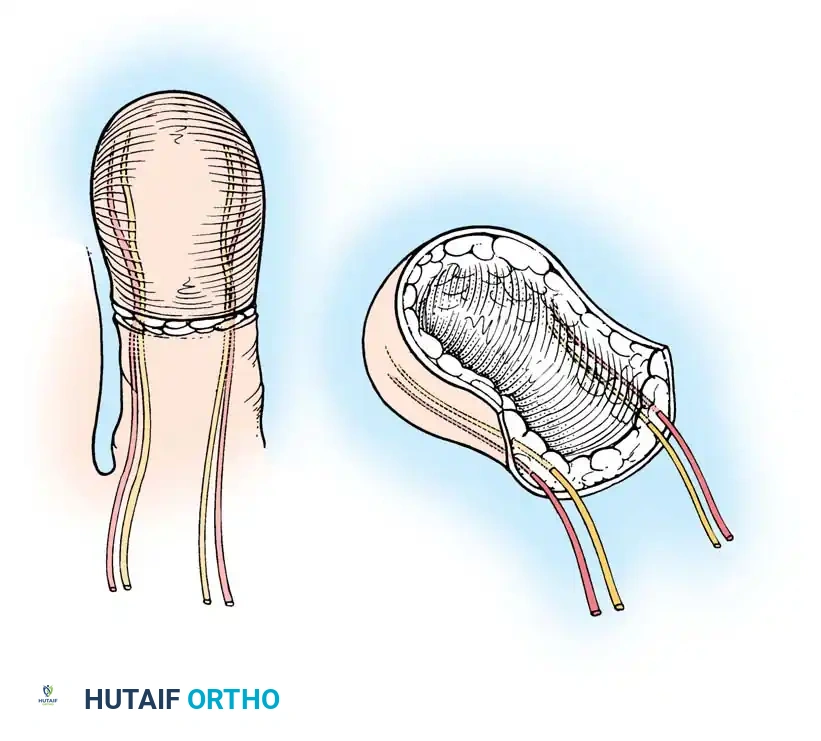
السديلة الملتفة لإعادة بناء الإبهام
تقنية السديلة الملتفة (Wraparound Flap) هي ابتكار جراحي مذهل. بدلا من بتر إصبع القدم الكبير بالكامل، يقوم الجراح بأخذ الجلد، الظفر، وجزء صغير من عظمة السلامية البعيدة من إصبع القدم الكبير، مع ترك العظم الأساسي والأعصاب في الجهة الأخرى سليمة.
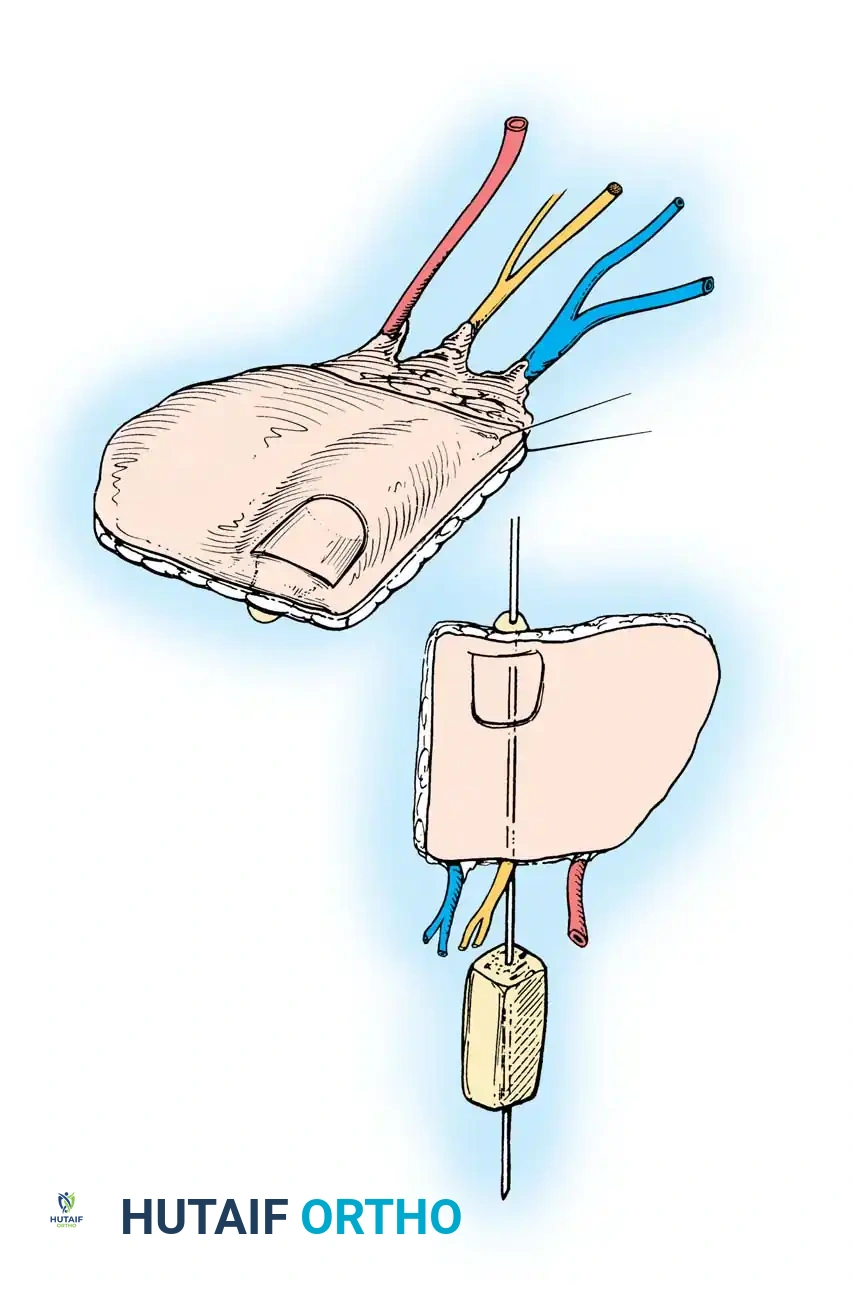
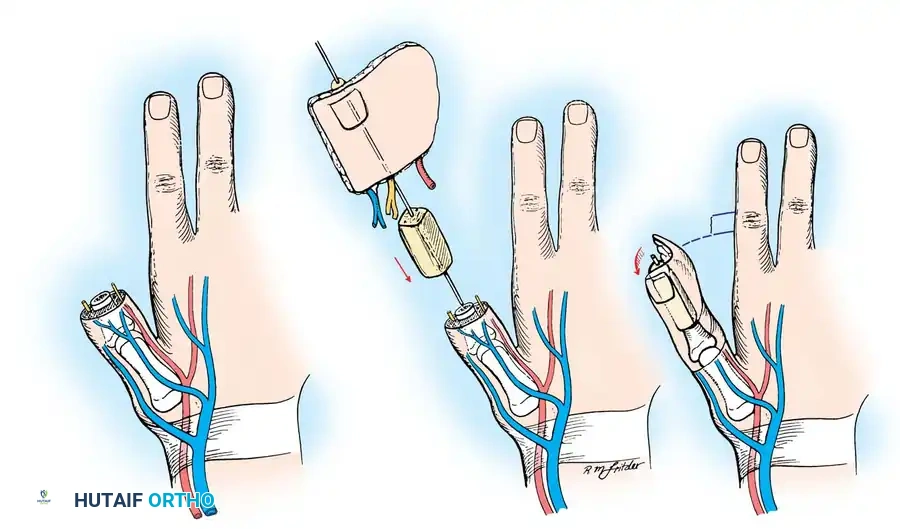
يتم بعد ذلك "لف" هذه الأنسجة حول رقعة عظمية تؤخذ من الحوض وتثبت في مكان الإبهام المفقود في اليد. تحافظ هذه التقنية على الهيكل الأساسي لإصبع القدم الكبير، مما يقلل بشكل كبير من مشاكل المشي لاحقا، مع توفير إبهام جديد ذو مظهر جمالي ووظيفي ممتاز لليد.
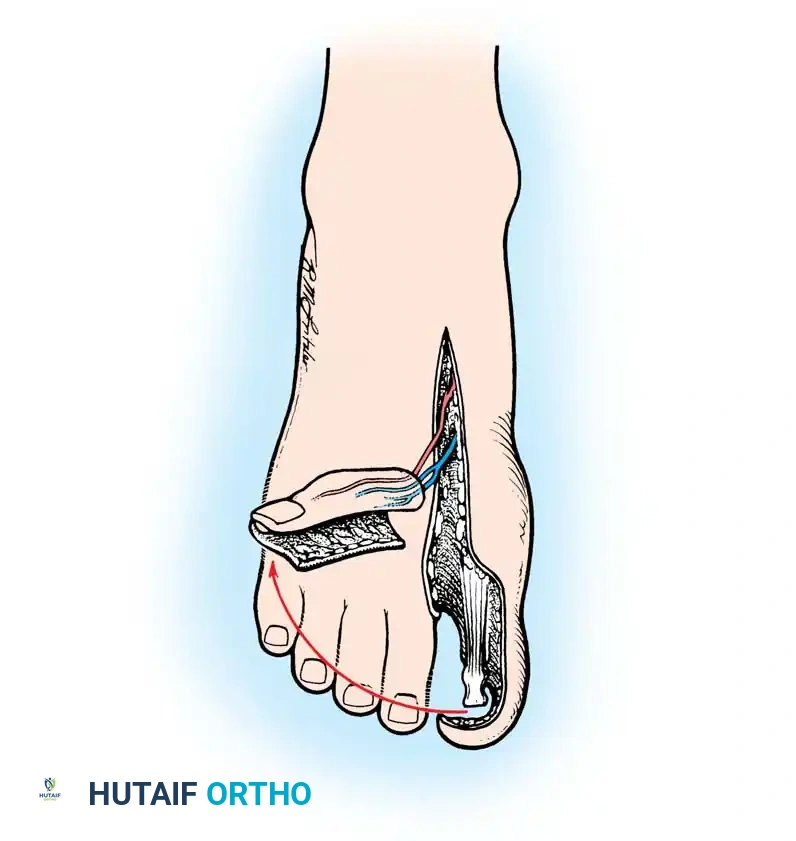
نقل الإصبع الثاني أو الثالث
عندما يحتاج المريض إلى مفصل كامل وأوتار متحركة (كما في حالة فقدان أصابع اليد الطويلة)، يكون نقل إصبع القدم الثاني هو الخيار المفضل. حجم الإصبع الثاني يتناسب جيدا مع أصابع اليد، وإزالته من القدم لا تسبب مشاكل كبيرة في المشي أو توازنه.
أثناء الجراحة، يتم استخراج الأوتار القابضة والباسطة والأعصاب بدقة، وتتبع الأوعية الدموية لضمان طول كاف لعملية التوصيل المجهري في اليد.
التعافي وإعادة التأهيل بعد الجراحة
إن نجاح جراحة نقل الأنسجة لا يتوقف عند انتهاء العملية؛ بل يعتمد بشكل كبير على الرعاية الطبية الصارمة في فترة ما بعد الجراحة لمنع تشنج الأوعية الدموية وتجلط الدم.
العناية الفورية بعد العملية
- التحكم في درجة الحرارة: يجب أن تبقى غرفة المريض دافئة (أكثر من 24 درجة مئوية) لمنع انقباض الأوعية الدموية الطرفية.
- المراقبة المستمرة: يقوم الطاقم الطبي بمراقبة لون الأنسجة المنقولة، سرعة امتلاء الشعيرات الدموية، ودرجة حرارتها. يتم استخدام جهاز الدوبلر السطحي لفحص نبض الشريان المنقول كل ساعة خلال الـ 48 ساعة الأولى.
- وضعية الطرف: يجب رفع اليد (أو الطرف المستقبل) لتسهيل تصريف الدم الوريدي وتقليل التورم. كما يتم رفع القدم المانحة وتثبيتها بجبيرة لحماية مكان الجرح.
- الأدوية: يعطى المريض سوائل وريدية، ومسكنات للألم، وأدوية مسيلة للدم (مثل الأسبرين أو الهيبارين بجرعات منخفضة) لمنع تكون الجلطات في الأوعية الدموية الدقيقة التي تم توصيلها.
إدارة المضاعفات المحتملة
إذا لوحظ أي قصور في تدفق الدم (مثل شحوب الأنسجة وبرودتها) أو احتقان وريدي (تحول لون الأنسجة إلى البنفسجي مع تورم)، يجب التدخل الجراحي الفوري. الوقت هنا يعني حياة الأنسجة؛ أي تأخير قد يؤدي إلى فقدان الأنسجة المنقولة بالكامل.
بالنسبة للقدم المانحة، يتم العناية بالجرح وتغيير الضمادات بانتظام لضمان التئام الرقعة الجلدية بشكل سليم، وقد يتطلب الأمر استخدام أحذية طبية مخصصة لفترة مؤقتة. تبدأ جلسات العلاج الطبيعي لليد والقدم بمجرد أن يسمح الطبيب بذلك، لاستعادة الحركة والقوة والتأقلم مع الوضع الجديد.
الأسئلة الشائعة حول جراحات نقل الأنسجة
هل سأتمكن من المشي بشكل طبيعي بعد أخذ أنسجة من قدمي
نعم، في الغالبية العظمى من الحالات. يحرص الجراحون على ترك الهياكل الأساسية الحاملة للوزن في القدم. قد تواجه صعوبة بسيطة في البداية وتتطلب فترة من العلاج الطبيعي، لكن معظم المرضى يعودون للمشي والركض وارتداء الأحذية العادية دون مشاكل ملحوظة.
هل ستبدو يدي طبيعية بعد نقل إصبع القدم
الهدف الأساسي هو استعادة الوظيفة (مثل القدرة على الإمساك). من الناحية الجمالية، سيبدو الإصبع المنقول مشابها لإصبع القدم، لكنه يندمج بشكل جيد مع اليد. تقنية "السديلة الملتفة" تعطي نتائج تجميلية ممتازة جدا تشبه الإبهام الطبيعي إلى حد كبير.
كم تستغرق العملية الجراحية
تعتبر هذه الجراحات من أطول الإجراءات الطبية، حيث تتراوح مدتها بين 6 إلى 12 ساعة، نظرا للحاجة إلى العمل تحت الميكروسكوب لتوصيل الأوعية الدموية والأعصاب الدقيقة جدا.
متى يمكنني العودة إلى العمل
يعتمد ذلك على طبيعة عملك ومدى تعقيد الجراحة. الأعمال المكتبية قد تتطلب من شهرين إلى ثلاثة أشهر للعودة، بينما الأعمال اليدوية الشاقة قد تتطلب من 6 أشهر إلى سنة، بعد إتمام برنامج العلاج الطبيعي المكثف.
لماذا يمنع التدخين تماما قبل وبعد الجراحة
النيكوتين الموجود في السجائر (وحتى السجائر الإلكترونية) يسبب انقباضا شديدا في الأوعية الدموية الدقيقة. في الجراحات المجهرية، هذا الانقباض يؤدي فورا إلى تجلط الدم وفشل العملية وموت الأنسجة المنقولة. الإقلاع التام ضرورة طبية لا تهاون فيها.
هل سأشعر بإصبع القدم المنقول في يدي
نعم، يتم توصيل أعصاب إصبع القدم بأعصاب اليد أثناء الجراحة. ومع ذلك، ينمو العصب ببطء (حوالي 1 ملم في اليوم). قد يستغرق الأمر من 6 أشهر إلى عام حتى يعود الإحساس بشكل جيد، وسيكون إحساسا وظيفيا يسمح لك بالتعرف على الأشياء وحماية يدك من الإصابات.
ما هي نسبة نجاح هذه الجراحات
مع التطور الهائل في الجراحة المجهرية ووجود فرق طبية متخصصة، تتجاوز نسبة نجاح بقاء الأنسجة المنقولة حية 95%. النجاح الوظيفي يعتمد بشكل كبير على التزام المريض ببرنامج العلاج الطبيعي.
هل يمكن استخدام أنسجة أو أصابع من شخص آخر
نظريا ممكن، ولكن عمليا لا يفضل ذلك على الإطلاق. زراعة أنسجة من شخص آخر تتطلب تناول أدوية مثبطة للمناعة مدى الحياة لمنع رفض الجسم لها، وهذه الأدوية لها آثار جانبية خطيرة. استخدام أنسجة المريض نفسه هو الخيار الأكثر أمانا وفعالية.
ما هي البدائل المتاحة إذا لم تكن القدم مناسبة
إذا كانت الدورة الدموية في القدم ضعيفة، قد يلجأ الجراح إلى خيارات أخرى مثل نقل الأنسجة من الفخذ، الساعد، أو الظهر لتغطية الجروح. أما بالنسبة لتعويض الأصابع، فقد يكون البديل هو استخدام أطراف صناعية تجميلية أو وظيفية.
كيف يتم التعامل مع الألم في مكان الجرح بالقدم
يتم التحكم في الألم بشكل فعال باستخدام الأدوية المسكنة عن طريق الوريد في الأيام الأولى، ثم الحبوب المسكنة. يتم تثبيت القدم في جبيرة مبطنة لتقليل الحركة وتخفيف الألم، ومع التئام الجرح يقل الألم تدريجيا بشكل كبير.
مواضيع أخرى قد تهمك