احمِ عظامك من هشاشه: خططك لنمط حياة صحي وعظام قوية

الخلاصة الطبية
إليك أهم المعلومات الطبية التي يجب أن تعرفها حول احمِ عظامك من هشاشه: خططك لنمط حياة صحي وعظام قوية، يتضمن ذلك تناول تغذية غنية بالكالسيوم وفيتامين د، وممارسة التمارين الرياضية بانتظام لتقوية العظام. يشمل العلاج الفعال الأدوية الموصوفة، الإقلاع عن التدخين، والوقاية من الإصابات. استشر طبيبك لبرنامج وقائي وعلاجي متكامل يحافظ على كثافة عظامك ويقلل خطر الكسور.
احمِ عظامك من هشاشه: خططك لنمط حياة صحي وعظام قوية
تُعد هشاشة العظام (Osteoporosis) حالة طبية شائعة وخطيرة تؤثر على ملايين الأشخاص حول العالم، حيث تتسبب في ضعف العظام وتجعلها أكثر عرضة للكسور حتى من الإصابات الطفيفة. إنها حالة "صامتة" غالبًا ما تتطور دون أعراض واضحة حتى يحدث الكسر الأول. ولكن الخبر السار هو أن التشخيص المبكر والعلاج الفعال، بالإضافة إلى التغييرات في نمط الحياة، يمكن أن تحدث فرقًا كبيرًا في حماية عظامك واستعادة قوتها.
في هذا الدليل الشامل، سنتعمق في فهم هشاشة العظام، من آلياتها البيولوجية إلى أحدث طرق التشخيص والعلاج. وسنسلط الضوء على دور الأستاذ الدكتور محمد هطيف، الذي يُعد الأستاذ الأول في جراحة العظام والعمود الفقري والمفاصل في صنعاء، اليمن، بخبرته التي تتجاوز 20 عامًا، وكونه أستاذًا في جامعة صنعاء، وما يقدمه من تقنيات حديثة مثل الجراحة المجهرية (Microsurgery)، المناظير الجراحية بتقنية 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty)، ملتزمًا بأعلى معايير الأمان والصدق الطبي، في مساعدة المرضى على استعادة صحتهم وجودة حياتهم.
- فهم هشاشة العظام: رحلة في عمق عظامنا
تخيل عظامك ليست مجرد هياكل صلبة ثابتة، بل هي نسيج حي وديناميكي يتجدد باستمرار. هذه العملية الحيوية، المعروفة باسم "إعادة تشكيل العظام" (Bone Remodeling)، تتضمن مرحلتين رئيسيتين: إزالة العظام القديمة والتالفة بواسطة خلايا تسمى "ناقضات العظم" (Osteoclasts)، وبناء عظام جديدة وقوية بواسطة خلايا تسمى "بانيات العظم" (Osteoblasts). في الوضع الطبيعي، تكون هاتان العمليتان متوازنتين، مما يضمن الحفاظ على كثافة العظام وقوتها.
- ما هي هشاشة العظام؟
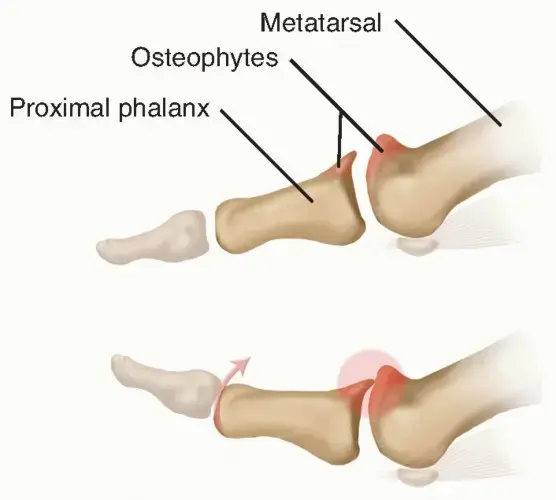
هشاشة العظام هي حالة مرضية تحدث عندما يختل هذا التوازن الدقيق، حيث يصبح معدل فقدان العظام أسرع من معدل بنائها، أو عندما لا تتمكن العظام من بناء نفسها بكفاءة. والنتيجة هي أن تصبح العظام مسامية وهشة، مثل إسفنجة مليئة بالثقوب الكبيرة، مما يقلل بشكل كبير من كثافتها وقدرتها على تحمل الضغط والصدمات. هذا الضعف يجعلها عرضة للكسور حتى من السقوط البسيط أو حتى من السعال الشديد. يمكن أن تصيب هشاشة العظام أي عظم في الجسم، لكنها غالبًا ما تؤثر على العمود الفقري، الورك، والمعصم.
- تشريح العظام ووظائفها
تتكون العظام بشكل أساسي من مصفوفة بروتينية (كولاجين) تتشرب ببلورات معدنية، أبرزها فوسفات الكالسيوم. هذا التركيب يمنح العظام قوتها ومرونتها. يمكن تقسيم العظام إلى نوعين رئيسيين:
- العظم القشري (Cortical Bone): هو الجزء الخارجي الصلب والكثيف من العظم، ويشكل حوالي 80% من كتلة الهيكل العظمي، ويوفر القوة والدعم.
- العظم الترابيقي (Trabecular Bone) أو الإسفنجي (Spongy Bone): يوجد داخل العظم القشري، وله بنية شبكية مسامية. على الرغم من أنه أقل كثافة، إلا أنه يلعب دورًا حيويًا في امتصاص الصدمات وتخزين المعادن، وهو أكثر نشاطًا استقلابيًا وأكثر عرضة للتأثر بهشاشة العظام.
وظائف العظام تتجاوز مجرد الدعم الهيكلي. إنها:
* تحمي الأعضاء الحيوية (مثل الدماغ والقلب والرئتين).
* توفر نقاط ارتكاز للعضلات، مما يسمح بالحركة.
* تخزن المعادن الأساسية مثل الكالسيوم والفوسفور.
* تحتوي على نخاع العظم الذي ينتج خلايا الدم.
- كيف تتطور هشاشة العظام؟
تتطور هشاشة العظام ببطء على مدى سنوات، وغالبًا ما لا يدرك الأشخاص أنهم مصابون بها حتى يتعرضوا لكسر مؤلم. في سن الشباب والبلوغ، يكون بناء العظام أسرع من فقدانها، وتصل العظام إلى "ذروة الكتلة العظمية" (Peak Bone Mass) في العشرينات أو أوائل الثلاثينات. بعد هذا العمر، يبدأ فقدان العظام بشكل طبيعي وبطيء. ومع ذلك، في حالات هشاشة العظام، يتسارع هذا الفقد بشكل كبير بسبب عوامل مختلفة، مما يؤدي إلى ترقق العظام بشكل كبير.
- من هم الأكثر عرضة للإصابة؟ عوامل الخطر والأسباب
تتأثر هشاشة العظام بمزيج معقد من العوامل الوراثية ونمط الحياة والعوامل الطبية. فهم هذه العوامل ضروري للوقاية والتشخيص المبكر.
- عوامل الخطر غير القابلة للتعديل
هذه العوامل خارجة عن سيطرتنا ولكنها تزيد من احتمالية الإصابة بالمرض:
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث بسبب الانخفاض الحاد في مستويات هرمون الإستروجين الذي يلعب دورًا حاسمًا في حماية العظام.
- التقدم في العمر: مع التقدم في العمر، يقل معدل بناء العظام بينما يستمر معدل الفقدان، مما يؤدي إلى انخفاض تدريجي في كثافة العظام.
- التاريخ العائلي: إذا كان أحد الوالدين أو الأشقاء مصابًا بهشاشة العظام أو كسر في الورك، فإن خطر إصابتك يزيد.
- العرق: الأشخاص من أصل قوقازي وآسيوي أكثر عرضة للإصابة.
- حجم الجسم: الأشخاص ذوو البنية الصغيرة والوزن المنخفض (النحافة) لديهم كتلة عظمية أقل في الأساس، مما يجعلهم أكثر عرضة.
-
انقطاع الطمث المبكر: انخفاض الإستروجين في سن مبكرة (قبل 45 عامًا) يزيد من خطر الإصابة.
-
عوامل الخطر القابلة للتعديل
هذه العوامل يمكن التحكم فيها وتعديلها من خلال التغييرات في نمط الحياة والعلاج الطبي:
- النظام الغذائي منخفض الكالسيوم وفيتامين د: هذان العنصران ضروريان لبناء العظام والحفاظ عليها. النقص فيهما يضر بصحة العظام.
- قلة النشاط البدني: العظام مثل العضلات، تحتاج إلى التحميل والضغط لتظل قوية. قلة الحركة تضعف العظام.
- التدخين: يضر التدخين مباشرة بالخلايا العظمية ويقلل من قدرة الجسم على امتصاص الكالسيوم.
- الإفراط في تناول الكحول: يمكن أن يعيق الكحول امتصاص الكالسيوم ويؤثر سلبًا على بانيات العظم.
-
بعض الأدوية:
- الكورتيكوستيرويدات: الاستخدام طويل الأمد لجرعات عالية من الكورتيزون (مثل البريدنيزون) يسبب فقدانًا سريعًا للعظام.
- بعض أدوية علاج السرطان: مثل أدوية سرطان الثدي والبروستاتا التي تقلل مستويات الهرمونات الجنسية.
- مضادات الحموضة (PPIs): الاستخدام طويل الأمد يمكن أن يؤثر على امتصاص الكالسيوم.
- مضادات الاكتئاب: بعض الأنواع مثل SSRIs.
- أدوية الصرع: بعض الأنواع.
-
بعض الحالات الطبية:
- أمراض الغدة الدرقية: فرط نشاط الغدة الدرقية أو الغدة الجار درقية.
- أمراض الجهاز الهضمي: مثل مرض كرون والتهاب القولون التقرحي، ومرض الاضطرابات الهضمية (السيلياك)، التي تؤثر على امتصاص العناصر الغذائية.
- أمراض الكلى المزمنة: تؤثر على استقلاب الكالسيوم وفيتامين د.
- التهاب المفاصل الروماتويدي: الالتهاب المزمن وبعض الأدوية المستخدمة لعلاجه تزيد من خطر الإصابة.
- السكري: خاصة النوع الأول.
- فقدان الشهية العصبي: يؤدي إلى نقص العناصر الغذائية وانخفاض الوزن.
-
العلامات والأعراض: متى يجب أن تشك؟
عادةً ما لا تظهر هشاشة العظام أي أعراض في مراحلها المبكرة، ولهذا السبب يطلق عليها غالبًا اسم "المرض الصامت". لا يشعر معظم الأشخاص بالضعف في عظامهم حتى يتعرضوا لكسر.
- "المرض الصامت": كيف تكتشف هشاشة العظام مبكرًا؟
نظرًا لطبيعتها الصامتة، فإن أفضل طريقة لاكتشاف هشاشة العظام مبكرًا هي من خلال الفحوصات الدورية، خاصة إذا كنت تحمل عوامل خطر متعددة. قد لا تكون هناك علامات واضحة، ولكن قد تشمل المؤشرات الخفية:
- فقدان الطول تدريجيًا: قد تلاحظ أنك أصبحت أقصر بمرور الوقت بسبب انضغاط فقرات العمود الفقري.
- تغير في شكل الظهر: ظهور انحناء أو حدبة في الجزء العلوي من الظهر (تُعرف باسم "حدبة الأرملة") نتيجة كسور انضغاطية في الفقرات.
-
ألم الظهر المزمن: قد يكون ناتجًا عن كسور انضغاطية في فقرات العمود الفقري، حتى لو كانت صغيرة وغير ملحوظة.
-
الأعراض المتأخرة والمضاعفات
عندما تتطور هشاشة العظام وتصبح العظام ضعيفة جدًا، تظهر الأعراض بشكل أوضح، وغالبًا ما تكون مرتبطة بالكسور:
-
الكسور الهشة (Fragility Fractures):
هي العلامة الأكثر شيوعًا وخطورة. تحدث هذه الكسور بسبب صدمة بسيطة لا تكفي عادة لكسر عظم سليم، مثل السقوط من ارتفاع الوقوف. تشمل المواقع الشائعة:
- كسور العمود الفقري (Vertebral Fractures): قد تسبب ألمًا حادًا مفاجئًا في الظهر، أو قد تكون صامتة وتؤدي إلى فقدان الطول وتحدب الظهر بمرور الوقت.
- كسور الورك (Hip Fractures): غالبًا ما تكون مؤلمة للغاية وتتطلب جراحة فورية، ولها عواقب وخيمة على الاستقلالية ونوعية الحياة.
- كسور الرسغ (Wrist Fractures): غالبًا ما تحدث عند محاولة إمساك النفس أثناء السقوط.
- آلام شديدة ومزمنة: خاصة في مناطق الكسور.
- فقدان الاستقلالية: خاصة بعد كسور الورك أو العمود الفقري التي تحد من القدرة على الحركة والقيام بالأنشطة اليومية.
من المهم جدًا طلب الاستشارة الطبية إذا كنت تشك في إصابتك بهشاشة العظام، أو إذا تعرضت لكسر بعد سقوط بسيط.
جدول 1: قائمة فحص أعراض هشاشة العظام - متى يجب أن تستشير الطبيب؟
| العلامة/العرض | الوصف | هل ينطبق عليك؟ |
|---|---|---|
| فقدان الطول الملحوظ | نقص في طول الجسم بأكثر من 2-3 سم بمرور الوقت. | [] |
| تغير في وضعية الظهر | ظهور حدبة في الجزء العلوي من الظهر (تقوس الظهر للأمام). | [] |
| آلام الظهر المفاجئة أو المزمنة | ألم حاد غير مبرر في الظهر، أو ألم مستمر يزداد سوءًا مع الحركة. | [] |
| كسر العظام بسهولة | تعرضت لكسر في العظام (خاصة في الرسغ، العمود الفقري، الورك) بعد سقوط بسيط أو إصابة طفيفة. | [] |
| التاريخ العائلي لهشاشة العظام | وجود تاريخ مرضي لهشاشة العظام أو كسور الورك لدى أحد الوالدين أو الأشقاء. | [] |
| استخدام طويل الأمد للكورتيزون | تناولت أدوية الكورتيزون (الستيرويدات) لفترات طويلة. | [] |
| انقطاع الطمث المبكر | تعرضت لانقطاع الطمث قبل سن 45 عامًا. | [] |
| نقص الوزن الشديد أو النحافة | مؤشر كتلة الجسم (BMI) منخفض جدًا أو بنية جسم صغيرة. | [] |
إذا أجبت بـ "نعم" على أي من هذه النقاط، فمن الضروري استشارة طبيب متخصص في أقرب وقت ممكن لتقييم حالتك.
- التشخيص الدقيق: خطوات نحو اليقين
التشخيص الدقيق لهشاشة العظام أمر حيوي لوضع خطة علاج فعالة ومنع المزيد من التدهور. يعتمد الأستاذ الدكتور محمد هطيف وفريقه على نهج شامل يجمع بين الفحص السريري الدقيق والتاريخ المرضي المفصل وأحدث الفحوصات التصويرية والمخبرية لتقديم تشخيص موثوق به.
- الفحص السريري والتاريخ المرضي
يبدأ الأستاذ الدكتور محمد هطيف بجمع تاريخ طبي شامل، يسأل عن عوامل الخطر، التاريخ العائلي، الأدوية التي يتناولها المريض، ونمط حياته. كما يسأل عن أي آلام أو كسور سابقة. يتبع ذلك فحص سريري لتقييم القامة، وتقوسات العمود الفقري، والبحث عن علامات قد تشير إلى ضعف العظام. هذا التقييم الأولي يوجه الدكتور هطيف نحو الفحوصات التشخيصية الأكثر ملاءمة.
-
الفحوصات التصويرية: مفتاح الكشف المبكر
-
قياس كثافة العظام (DXA Scan - Dual-energy X-ray Absorptiometry): يُعد هذا الفحص هو المعيار الذهبي لتشخيص هشاشة العظام. إنه فحص غير مؤلم وسريع يستخدم جرعة منخفضة جدًا من الأشعة السينية لتقدير كثافة المعادن في العظام (BMD) في الورك والعمود الفقري عادةً. يتم مقارنة النتائج بمتوسط كثافة العظام لدى الشباب الأصحاء (T-score) ولدى الأشخاص من نفس العمر والجنس (Z-score) لتحديد ما إذا كان المريض يعاني من:
- هشاشة عظام: T-score أقل من -2.5.
- قلة كثافة العظام (Osteopenia): T-score بين -1 و -2.5 (مرحلة تسبق هشاشة العظام).
- عظام طبيعية: T-score أعلى من -1.0.
- يُجرى هذا الفحص بشكل روتيني للنساء بعد انقطاع الطمث وللرجال فوق سن السبعين، أو للأشخاص الذين لديهم عوامل خطر متعددة في سن مبكرة.
- الأشعة السينية (X-rays): على الرغم من أنها لا تستطيع قياس كثافة العظام بدقة، إلا أن الأشعة السينية يمكن أن تكشف عن كسور العمود الفقري أو غيرها من الكسور التي قد تشير إلى هشاشة العظام.
-
التصوير بالرنين المغناطيسي (MRI) والتصوير المقطعي المحوسب (CT Scan): قد تُستخدم هذه التقنيات المتقدمة لتقييم كسور العمود الفقري بشكل أكثر تفصيلاً، أو لاستبعاد الأسباب الأخرى لألم الظهر. يعتمد الأستاذ الدكتور محمد هطيف على أحدث تقنيات التصوير لضمان دقة التشخيص وتحديد أفضل خطة علاجية لكل مريض.
-
الفحوصات المخبرية: نظرة داخل الجسم
تساعد فحوصات الدم والبول في استبعاد الأسباب الثانوية لهشاشة العظام وتحديد مستويات بعض العناصر الهامة:
- مستويات الكالسيوم والفوسفور في الدم: لتقييم استقلاب العظام والمعادن.
- مستويات فيتامين د: لتحديد مدى كفاية هذا الفيتامين الحيوي لصحة العظام.
- هرمون الغدة الدرقية (TSH) وهرمون الغدة الجار درقية (PTH): للكشف عن أي اضطرابات في الغدد الصماء قد تؤثر على العظام.
- اختبارات وظائف الكلى والكبد: لاستبعاد الأمراض التي قد تساهم في ضعف العظام أو تؤثر على خيارات العلاج.
- علامات تحول العظم (Bone Turnover Markers): قد تُستخدم في بعض الحالات لتقييم سرعة بناء أو فقدان العظام، ومراقبة فعالية العلاج.
بفضل خبرته العميقة التي تتجاوز العقدين في مجال جراحة العظام، يمتلك الأستاذ الدكتور محمد هطيف القدرة على تفسير هذه النتائج بدقة وربطها بالصورة السريرية للمريض، مما يضمن تشخيصًا شاملاً وموثوقًا. إن التزامه باستخدام أحدث التقنيات الطبية يجعله المرجع الأول لمرضى هشاشة العظام في صنعاء واليمن عمومًا.
- استراتيجيات العلاج الشاملة: نهج الأستاذ الدكتور محمد هطيف
تهدف استراتيجيات علاج هشاشة العظام إلى منع الكسور، زيادة كثافة العظام، وتخفيف أي آلام موجودة. يعتمد الأستاذ الدكتور محمد هطيف نهجًا متعدد الأوجه للعلاج، يجمع بين تعديلات نمط الحياة، العلاج الدوائي، وفي بعض الحالات التدخلات الجراحية، لتقديم أفضل رعاية ممكنة لمرضاه. إن خبرته الواسعة التي تزيد عن 20 عامًا، وكونه أستاذًا في جامعة صنعاء، وتخصصه كأستاذ أول في جراحة العظام والعمود الفقري والمفاصل، يمنحانه رؤية فريدة في إدارة هذه الحالة المعقدة.
-
أهداف العلاج
-
تقليل مخاطر الكسور المستقبلية.
- الحفاظ على كثافة العظام الحالية أو زيادتها.
- تخفيف الألم الناجم عن كسور العمود الفقري أو غيرها.
- تحسين نوعية حياة المريض.
-
الحفاظ على الاستقلالية والقدرة على القيام بالأنشطة اليومية.
-
1. العلاج التحفظي (غير الجراحي): الركيزة الأساسية
يشكل العلاج التحفظي حجر الزاوية في إدارة هشاشة العظام، وغالبًا ما يكون الخط الأول للعلاج.
- أ- التغذية السليمة: بناء العظام من الداخل
النظام الغذائي يلعب دورًا حاسمًا في صحة العظام، ويوصي الأستاذ الدكتور محمد هطيف بالتركيز على العناصر الغذائية التالية:
-
الكالسيوم:
هو المكون الأساسي للعظام.
- المصادر: منتجات الألبان (الحليب، الزبادي، الجبن)، الخضروات الورقية الخضراء الداكنة (السبانخ، البروكلي)، السردين، سمك السلمون، الأطعمة المدعمة بالكالسيوم (بعض أنواع الحبوب وعصائر الفاكهة).
- الكمية الموصى بها: 1000 ملجم يوميًا للبالغين، و1200 ملجم يوميًا للنساء بعد انقطاع الطمث والرجال فوق 70 عامًا. إذا كان تناول الكالسيوم من الطعام غير كافٍ، قد يوصي الدكتور هطيف بالمكملات الغذائية.
-
فيتامين د:
ضروري لامتصاص الكالسيوم في الأمعاء وتخزينه في العظام.
- المصادر: التعرض لأشعة الشمس، الأسماك الدهنية (السلمون، التونة، الماكريل)، صفار البيض، الأطعمة المدعمة بفيتامين د (الحليب، الزبادي).
- الكمية الموصى بها: 600-800 وحدة دولية يوميًا للبالغين، وقد يحتاج بعض الأشخاص إلى جرعات أعلى، بناءً على مستوياتهم في الدم. غالبًا ما يصف الدكتور هطيف مكملات فيتامين د للمرضى.
-
البروتين:
يشكل جزءًا هامًا من مصفوفة العظام ويساهم في قوتها.
- المصادر: اللحوم الخالية من الدهون، الدواجن، الأسماك، البقوليات، المكسرات، منتجات الألبان.
-
المغنيسيوم والبوتاسيوم وفيتامين ك: تلعب هذه العناصر أيضًا أدوارًا ثانوية ولكنها مهمة في صحة العظام.
-
ب- النشاط البدني: تمارين لتقوية العظام وتوازنها
التمارين الرياضية المنتظمة ضرورية لتحفيز نمو العظام وتقويتها وتحسين التوازن، مما يقلل من خطر السقوط والكسور. يوصي الأستاذ الدكتور محمد هطيف ببرنامج يتضمن:
-
تمارين تحمل الوزن (Weight-bearing exercises):
هذه التمارين تجبر الجسم على العمل ضد الجاذبية، مما يحفز الخلايا العظمية على بناء عظام أقوى.
- أمثلة: المشي، الجري الخفيف، الرقص، المشي لمسافات طويلة، صعود السلالم.
-
تمارين القوة (Strength-training exercises):
تقوي العضلات المحيطة بالعظام، مما يوفر دعمًا إضافيًا ويقلل الحمل على العظام.
- أمثلة: رفع الأثقال الخفيفة، استخدام أشرطة المقاومة، تمارين وزن الجسم (الضغط، القرفصاء).
-
تمارين التوازن (Balance exercises):
لتقليل خطر السقوط، وهو سبب رئيسي لكسور هشاشة العظام.
- أمثلة: التاي تشي، اليوجا، الوقوف على ساق واحدة.
-
تجنب التمارين عالية التأثير: في حالات هشاشة العظام المتقدمة، قد تكون بعض التمارين عالية التأثير خطرة وتزيد من خطر الكسور. يجب استشارة الدكتور هطيف أو أخصائي العلاج الطبيعي لتصميم برنامج تمارين آمن وفعال.
-
ج- الأدوية: أنواعها وكيف تعمل
تُعد الأدوية جزءًا حيويًا من علاج هشاشة العظام، خاصة في الحالات التي تكون فيها خطر الكسور مرتفعًا. يختار الأستاذ الدكتور محمد هطيف الدواء المناسب بناءً على حالة المريض، شدة المرض، وتحمله للأدوية.
-
مضادات ارتشاف العظم (Antiresorptive Medications): تبطئ من عملية إزالة العظام القديمة، مما يسمح لبناء العظام باللحاق بالركب.
-
البيسفوسفونات (Bisphosphonates):
هي الأدوية الأكثر شيوعًا وفعالية. تُؤخذ عن طريق الفم يوميًا أو أسبوعيًا أو شهريًا، أو عن طريق الحقن الوريدي كل 3-12 شهرًا.
- أمثلة: أليندرونات (Alendronate)، ريزيدرونات (Risedronate)، إيباندرونات (Ibandronate)، حمض الزوليدرونيك (Zoledronic Acid).
- آلية العمل: تلتصق بسطح العظم وتبطئ نشاط ناقضات العظم.
- الآثار الجانبية: اضطرابات الجهاز الهضمي، آلام العضلات، ونادرًا جدًا نخر الفك العظمي أو كسور الفخذ غير النمطية.
-
دينوسوماب (Denosumab - Prolia):
حقنة تحت الجلد تُعطى كل 6 أشهر.
- آلية العمل: يستهدف بروتينًا معينًا ضروريًا لتكوين وعمل ناقضات العظم.
- الآثار الجانبية: آلام الظهر والمفاصل، التهابات المسالك البولية، ونادرًا نخر الفك أو كسور الفخذ غير النمطية.
-
معدلات مستقبلات الإستروجين الانتقائية (SERMs):
- أمثلة: رالوكسيفين (Raloxifene).
- آلية العمل: تعمل مثل الإستروجين في العظام لزيادة كثافتها، ولكن ليس لها نفس التأثيرات على الرحم والثدي.
- الآثار الجانبية: الهبات الساخنة، زيادة خطر الجلطات الدموية.
- العلاج بالهرمونات البديلة (HRT): الإستروجين أو الإستروجين والبروجستيرون. يُستخدم عادةً لعلاج أعراض انقطاع الطمث ويساعد أيضًا في الحفاظ على كثافة العظام. نادرًا ما يُستخدم كعلاج أساسي لهشاشة العظام بسبب المخاطر المحتملة (جلطات، أمراض القلب، بعض أنواع السرطان).
-
البيسفوسفونات (Bisphosphonates):
هي الأدوية الأكثر شيوعًا وفعالية. تُؤخذ عن طريق الفم يوميًا أو أسبوعيًا أو شهريًا، أو عن طريق الحقن الوريدي كل 3-12 شهرًا.
-
الأدوية البانية للعظم (Anabolic Agents): تحفز تكوين عظام جديدة. تُستخدم عادةً للحالات الشديدة من هشاشة العظام أو عندما تفشل مضادات ارتشاف العظم.
-
تيريباراتايد (Teriparatide - Forteo) وأبالوباراتايد (Abaloparatide - Tymlos): هما نظيران لهرمون الغدة الجار درقية (PTH). تُعطى عن طريق الحقن اليومي لمدة تصل إلى 18-24 شهرًا.
- آلية العمل: تحفز بانيات العظم لتكوين عظام جديدة.
- الآثار الجانبية: غثيان، دوخة، آلام في الساق، ارتفاع مؤقت في مستويات الكالسيوم.
-
روموسوزوماب (Romosozumab - Evenity):
حقنة شهرية تحت الجلد لمدة 12 شهرًا.
- آلية العمل: له تأثير مزدوج؛ يزيد من تكوين العظام ويقلل من ارتشافها.
- الآثار الجانبية: آلام المفاصل، صداع، ونادرًا حوادث قلبية وعائية خطيرة، لذا لا يوصى به للمرضى الذين يعانون من تاريخ سابق لأزمة قلبية أو سكتة دماغية.
-
تيريباراتايد (Teriparatide - Forteo) وأبالوباراتايد (Abaloparatide - Tymlos): هما نظيران لهرمون الغدة الجار درقية (PTH). تُعطى عن طريق الحقن اليومي لمدة تصل إلى 18-24 شهرًا.
جدول 2: مقارنة بين فئات الأدوية الشائعة لعلاج هشاشة العظام
| فئة الدواء | آلية العمل الرئيسية | طريقة الإعطاء | أمثلة شائعة | مدة العلاج التقريبية | الآثار الجانبية المحتملة |
|---|---|---|---|---|---|
| البيسفوسفونات | تقلل من نشاط ناقضات العظم (تبطئ فقدان العظم) | فموي (يومي/أسبوعي/شهري) أو حقن وريدي (كل 3-12 شهر) | أليندرونات، ريزيدرونات، حمض الزوليدرونيك | 3-10 سنوات ثم تقييم | اضطرابات الجهاز الهضمي، آلام العضلات، نخر الفك، كسور الفخذ غير النمطية (نادرًا) |
| دينوسوماب (Prolia) | تثبط تكوين ونشاط ناقضات العظم (تبطئ فقدان العظم) | حقن تحت الجلد (كل 6 أشهر) | دينوسوماب | غير محددة، طالما كان فعالاً | آلام العضلات والمفاصل، التهابات، نخر الفك، كسور الفخذ غير النمطية (نادرًا) |
| معدلات مستقبلات الإستروجين الانتقائية (SERMs) | تعمل مثل الإستروجين في العظام لزيادة كثافتها | فموي (يومي) | رالوكسيفين | لسنوات، ثم تقييم | هبات ساخنة، تشنجات الساق، زيادة خطر الجلطات الدموية |
| نظائر هرمون الغدة الجار درقية (PTH Analogs) | تحفز بانيات العظم لتكوين عظام جديدة (تبني العظم) | حقن يومي تحت الجلد | تيريباراتايد، أبالوباراتايد | 18-24 شهرًا | دوخة، غثيان، صداع، آلام في الساق، ارتفاع مؤقت في الكالسيوم (عادةً ما يُتبع بعلاج مضاد لارتشاف العظم) |
| روموسوزوماب (Evenity) | يزيد من تكوين العظام ويقلل من ارتشافها (تأثير مزدوج) | حقن شهري تحت الجلد | روموسوزوماب | 12 شهرًا | آلام المفاصل، صداع، ارتفاع خطر الأحداث القلبية الوعائية (لذا لا يوصى به لمن لديهم تاريخ سابق) |
- د- تعديل نمط الحياة
بالإضافة إلى التغذية والتمارين، يشدد الدكتور هطيف على أهمية:
- الإقلاع عن التدخين: يحسن صحة العظام بشكل كبير.
- الحد من الكحول: تناول الكحول باعتدال أو تجنبه تمامًا.
-
الوقاية من السقوط: إجراء تعديلات في المنزل (إزالة السجاد الزائد، إضاءة جيدة، مقابض في الحمام)، ارتداء أحذية مناسبة، وفحص النظر بانتظام.
-
2. التدخلات الجراحية: متى تكون ضرورية؟
في حين أن العلاج الدوائي وتعديلات نمط الحياة هي الأساس في علاج هشاشة العظام، إلا أن التدخل الجراحي يصبح ضروريًا في حالات معينة، خاصة عند حدوث كسور خطيرة لا يمكن علاجها بالوسائل التحفظية. بصفته الأستاذ الأول في جراحة العظام والعمود الفقري والمفاصل، بخبرة تزيد عن عقدين، يتميز الأستاذ الدكتور محمد هطيف بمهارة فائقة في استخدام أحدث التقنيات الجراحية لتقديم أفضل النتائج لمرضاه.
- علاج الكسور الناتجة عن الهشاشة
كسور الورك والعمود الفقري هي الأكثر شيوعًا والأشد خطورة نتيجة لهشاشة العظام.
-
كسور الورك (Hip Fractures):
- الجراحة الفورية: تعتبر ضرورية لجميع كسور الورك تقريبًا.
-
تقنيات الجراحة:
يعتمد الدكتور هطيف على تقنيات حديثة مثل:
- تثبيت داخلي للمفصل (Internal Fixation): باستخدام مسامير أو صفائح معدنية لتثبيت العظم المكسور في مكانه، خاصة إذا كان الكسر يسمح بذلك والحفاظ على المفصل.
- استبدال مفصل الورك (Arthroplasty): في حالات كسور عنق الفخذ الشديدة، قد يكون استبدال جزئي أو كلي لمفصل الورك ضروريًا. يستخدم الدكتور هطيف أحدث تقنيات استبدال المفاصل لضمان أفضل النتائج الوظيفية وتقليل فترة التعافي.
- مراحل ما بعد الجراحة: يعتني الدكتور هطيف ببرنامج تأهيل مكثف لمساعدة المرضى على استعادة قدرتهم على الحركة والعودة إلى حياتهم الطبيعية قدر الإمكان.
-
كسور العمود الفقري (Vertebral Fractures):
- العديد من هذه الكسور يمكن علاجها بشكل تحفظي، لكن في بعض الحالات، قد يتسبب الكسر في ألم شديد ومزمن، أو تشوه في العمود الفقري، أو ضغط على الأعصاب.
- الهدف الجراحي: تخفيف الألم، استعادة ارتفاع الفقرة، وتثبيت العمود الفقري.
-
تجميل الفقرات (Vertebroplasty) و رأب الحدبة (Kyphoplasty) - إجراءات جراحية دقيقة للعمود الفقري
هذان الإجراءان هما من التدخلات الجراحية طفيفة التوغل التي يستخدمها الأستاذ الدكتور محمد هطيف لعلاج الكسور الانضغاطية في العمود الفقري الناتجة عن هشاشة العظام، والتي تسبب آلامًا شديدة.
-
1. تجميل الفقرات (Vertebroplasty):
-
الإجراء خطوة بخطوة:
- التخدير: يتم الإجراء عادة تحت التخدير الموضعي مع التسكين، أو التخدير العام الخفيف.
- الوصول: يتم إدخال إبرة رفيعة مجوفة بعناية عبر الجلد إلى الفقرة المكسورة تحت توجيه الأشعة السينية في الوقت الفعلي (Fluoroscopy) أو التصوير المقطعي.
- حقن الأسمنت العظمي: يتم حقن مادة أسمنتية خاصة (Poly(methyl methacrylate) PMMA) بطيئة التصلب في جسم الفقرة المكسورة.
- التصلب: تتصلب المادة الأسمنتية خلال دقائق، مما يعمل على تثبيت الفقرة وتقوية العظم المضعف وتخفيف الألم بشكل فوري غالبًا.
- الفوائد: تخفيف سريع للألم، تثبيت الفقرة، وتقليل الحاجة إلى المسكنات.
- خبرة الدكتور هطيف: بفضل مهارته في الجراحة المجهرية واستخدام تقنيات التصوير المتقدمة، يضمن الدكتور هطيف الدقة القصوى في وضع الإبرة وحقن الأسمنت، مما يقلل من المخاطر ويحسن النتائج.
-
الإجراء خطوة بخطوة:
-
2. رأب الحدبة (Kyphoplasty):
-
الإجراء خطوة بخطوة:
- التخدير: مشابه لتجميل الفقرات.
- الوصول: يتم إدخال إبرة مجوفة في الفقرة المكسورة، تمامًا مثل تجميل الفقرات.
- إدخال البالون: يتم إدخال بالون صغير عبر الإبرة إلى جسم الفقرة المكسورة ثم يُنفخ بعناية. يقوم البالون برفع الفقرة المكسورة لاستعادة جزء من ارتفاعها المفقود وتكوين تجويف داخل العظم.
- إزالة البالون وحقن الأسمنت: يتم إزالة البالون، ثم يُحقن الأسمنت العظمي في التجويف الذي أنشأه البالون.
- التصلب: تتصلب المادة الأسمنتية، مما يثبت الفقرة ويساعد على استعادة بعض من ارتفاع العمود الفقري، مما يقلل من التشوه ويخفف الألم.
- الفوائد: تخفيف الألم، استعادة جزئية لارتفاع الفقرة، تقليل التشوه الحدبي، وتحسين وظيفة العمود الفقري.
- التميز في رعاية الأستاذ الدكتور محمد هطيف: يمتلك الدكتور هطيف خبرة واسعة في استخدام هذه التقنيات الجراحية المتقدمة. إن التزامه بالصدق الطبي يعني أنه سيشرح جميع الخيارات المتاحة، بما في ذلك المخاطر والفوائد المحتملة، لمساعدة المريض على اتخاذ القرار الأفضل. وبفضل استخدامه لأحدث تقنيات المناظير الجراحية بتقنية 4K والجراحة المجهرية، يضمن الدكتور هطيف دقة متناهية وإجراءات طفيفة التوغل قدر الإمكان، مما يعود بالنفع على سرعة تعافي المريض ونتائجه طويلة الأمد.
-
الإجراء خطوة بخطوة:
-
برنامج إعادة التأهيل والرعاية المستمرة
بعد تلقي العلاج الدوائي أو الخضوع لتدخل جراحي لعلاج هشاشة العظام أو كسورها، يصبح برنامج إعادة التأهيل والرعاية المستمرة أمرًا بالغ الأهمية لضمان التعافي الكامل، استعادة الوظيفة، ومنع المزيد من المضاعفات. يولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا لهذه المرحلة، مؤكدًا على أن العلاج لا ينتهي بمغادرة العيادة أو غرفة العمليات.
-
بعد العلاج الدوائي والجراحي
-
المتابعة المنتظمة:
- فحوصات كثافة العظام (DXA Scans): يُجرى عادةً فحص DXA كل 1-2 سنة لتقييم مدى فعالية العلاج الدوائي ومراقبة أي تغييرات في كثافة العظام.
- الفحوصات المخبرية: متابعة مستويات الكالسيوم، فيتامين د، وعلامات تحول العظم لضبط جرعات الأدوية والمكملات.
- مراجعات الأدوية: يقوم الدكتور هطيف بمراجعة الأدوية بشكل دوري للتأكد من أنها لا تزال الأنسب للمريض ولا تسبب آثارًا جانبية غير مرغوبة.
-
إدارة الألم:
- بعد الكسور أو التدخلات الجراحية، قد يحتاج المريض إلى مسكنات للألم. يصف الدكتور هطيف خطة لإدارة الألم تتناسب مع حالة المريض لضمان راحته خلال فترة التعافي.
-
العلاج الطبيعي والتأهيل
يعتبر العلاج الطبيعي جزءًا لا يتجزأ من التعافي، ويوصي به الدكتور هطيف بشدة للمرضى الذين يعانون من هشاشة العظام، خاصة بعد الكسور أو الجراحات.
- تقوية العضلات: بناء عضلات قوية حول العظام يوفر دعمًا أفضل ويقلل من الحمل على العظام الضعيفة.
- تحسين التوازن والتنسيق: تمارين مخصصة لتقليل خطر السقوط، وهو العامل الرئيسي للكسور.
- تحسين المرونة ونطاق الحركة: خاصة بعد كسور المفاصل مثل الورك أو الرسغ.
- الوضعية الصحيحة: تعليم المرضى كيفية الحفاظ على وضعية جسم صحيحة لتقليل الضغط على العمود الفقري وتقليل خطر كسور الفقرات.
-
برامج التمارين المنزلية: يوفر أخصائيو العلاج الطبيعي، بالتعاون مع الدكتور هطيف، برامج تمارين مخصصة يمكن للمرضى القيام بها في المنزل لتعزيز التعافي والحفاظ على القوة.
-
الوقاية من السقوط: خطوة استباقية حاسمة
السقوط هو أحد أهم أسباب كسور هشاشة العظام. لذلك، تعد استراتيجيات الوقاية من السقوط محورية في خطة الرعاية المستمرة:
- تقييم المنزل: إزالة أي مخاطر محتملة للسقوط في المنزل، مثل السجاد الفضفاض، والأسلاك المتناثرة.
- الإضاءة الجيدة: التأكد من أن جميع مناطق المنزل مضاءة جيدًا.
- مقابض الدعم: تركيب مقابض دعم في الحمامات وبالقرب من السلالم.
- الأحذية المناسبة: ارتداء أحذية ثابتة ومريحة ذات نعال غير قابلة للانزلاق.
- فحص النظر والسمع: ضعف البصر أو السمع يمكن أن يزيد من خطر السقوط.
-
مراجعة الأدوية: بعض الأدوية قد تسبب الدوار أو النعاس، مما يزيد من خطر السقوط. سيقوم الدكتور هطيف بمراجعة قائمة الأدوية الخاصة بك وضبطها إذا لزم الأمر.
-
المتابعة الدورية: شراكة طويلة الأمد
إن علاج هشاشة العظام هو رحلة طويلة الأمد تتطلب شراكة بين المريض وفريقه الطبي. يلتزم الأستاذ الدكتور محمد هطيف، بخبرته الطويلة وسمعته كأفضل جراح عظام في صنعاء، بتقديم هذه الرعاية المستمرة. تضمن المتابعة الدورية رصد التقدم، تعديل خطة العلاج حسب الحاجة، ومعالجة أي مخاوف جديدة قد تنشأ. هذا الالتزام بالرعاية الشاملة والمستمرة هو ما يميز الدكتور هطيف ويجعله الخيار الأمثل لمرضى هشاشة العظام في اليمن.
- قصص نجاح ملهمة مع الأستاذ الدكتور محمد هطيف
تجسد قصص النجاح التالية التزام الأستاذ الدكتور محمد هطيف بالتميز والصدق الطبي، وقدرته الفائقة على استخدام خبرته التي تتجاوز 20 عامًا وأحدث التقنيات مثل الجراحة المجهرية والمناظير 4K وجراحات المفاصل، لإحداث فرق حقيقي في حياة مرضاه. هذه القصص، المستوحاة من تجارب حقيقية، تبرز كيف أن الرعاية المتخصصة يمكن أن تعيد الأمل والحركة.
- قصة المريضة سارة: استعادة النشاط بعد كسر الورك
كانت السيدة سارة، البالغة من العمر 72 عامًا، تتمتع بحياة نشطة في صنعاء، ولكن سقوطًا بسيطًا في منزلها أدى إلى كسر مؤلم في الورك، وهو ما كشف لاحقًا عن إصابتها بهشاشة عظام شديدة لم تكن تعلم بها. كانت الآلام مبرحة، والخوف من فقدان قدرتها على المشي كان يسيطر عليها. أوصاها أصدقاؤها وعائلتها بالتوجه إلى الأستاذ الدكتور محمد هطيف، المعروف بكونه الأستاذ الأول في جراحة العظام في اليمن.
بعد فحص دقيق وشامل، أوضح الدكتور هطيف لسارة وعائلتها أن الكسر يتطلب تدخلًا جراحيًا عاجلاً، وأن استبدال جزئي لمفصل الورك هو الخيار الأفضل لاستعادة وظيفة المفصل بسرعة. شرح الدكتور هطيف العملية بتفاصيلها، مؤكدًا على استخدام تقنيات استبدال المفاصل الحديثة التي تضمن أفضل النتائج بأقل مضاعفات ممكنة. لقد طمأنها بصدقه الطبي وخبرته الواسعة.
أُجريت الجراحة بنجاح باهر تحت إشراف الأستاذ الدكتور محمد هطيف. بعد الجراحة، بدأت سارة برنامجًا مكثفًا لإعادة التأهيل والعلاج الطبيعي. تابع الدكتور هطيف حالتها شخصيًا، موجهًا فريق العلاج الطبيعي ومطمئنًا سارة في كل خطوة. بفضل براعته الجراحية والتزامها بالعلاج التأهيلي، تمكنت سارة من المشي بمساعدة في غضون أسابيع قليلة، وبعد بضعة أشهر، استعادت قدرتها على المشي دون مساعدة وعادت لممارسة أنشطتها اليومية التي كانت تحبها. "الأستاذ الدكتور محمد هطيف لم يعالج وركي فحسب، بل أعاد لي حياتي وحريتي،" تقول سارة بامتنان. "لم يكن مجرد طبيب، بل كان داعمًا ومطمئنًا بكل معنى الكلمة."
- قصة المريض أحمد: التخلص من آلام الظهر المزمنة
عاش السيد أحمد، وهو رجل أعمال يبلغ من العمر 65 عامًا، لسنوات طويلة مع آلام الظهر المزمنة، التي كانت تزداد سوءًا مع مرور الوقت، وتؤثر على جودة نومه وقدرته على العمل. اعتقد أحمد في البداية أنها مجرد آلام شيخوخة، لكن الفحوصات كشفت عن كسور انضغاطية متعددة في فقرات العمود الفقري ناجمة عن هشاشة العظام. كان الوضع معقدًا، وتطلبت حالته رأيًا متخصصًا.
بعد استشارة العديد من الأطباء دون جدوى، نصحه أحد الأطباء باللجوء إلى الأستاذ الدكتور محمد هطيف، المعروف بخبرته الواسعة في جراحات العمود الفقري واستخدامه للتقنيات الحديثة. استقبل الدكتور هطيف أحمد بعناية فائقة، وأجرى له فحوصات دقيقة باستخدام أحدث تقنيات التصوير. شرح الدكتور هطيف لأحمد أن الحل الأمثل لتخفيف آلامه واستعادة ارتفاع الفقرات هو إجراء "رأب الحدبة" (Kyphoplasty)، وهو إجراء طفيف التوغل يقلل من الألم ويعيد الاستقرار للفقرات.
لقد أوضح الدكتور هطيف لأحمد تفاصيل الإجراء، وكيف سيستخدم الجراحة المجهرية والمناظير بتقنية 4K لضمان أقصى درجات الدقة والأمان. وبالفعل، أُجريت العملية بنجاح. شعر أحمد بتحسن فوري في آلام الظهر، واختفت الحدبة التي كانت قد بدأت تتشكل في ظهره. بعد فترة قصيرة من التعافي، عاد أحمد إلى عمله ونشاطاته اليومية بدون الألم الذي لازمه لسنوات. "لقد كان الأستاذ الدكتور محمد هطيف المنقذ لي،" يروي أحمد. "خبرته لا تقدر بثمن، وقدرته على استخدام أحدث التقنيات مع الصدق والشفافية في كل خطوة جعلتني أثق به تمامًا. أنا الآن أعيش حياتي بأكملها بفضل عنايته."
هذه القصص ليست مجرد أمثلة على الشفاء الجسدي، بل هي شهادات على التفاني المهني والالتزام الإنساني للأستاذ الدكتور محمد هطيف، الذي يضع صحة مرضاه ورفاهيتهم في مقدمة أولوياته.
- أسئلة شائعة حول هشاشة العظام (FAQ)
مع انتشار هشاشة العظام وتأثيرها الكبير على جودة الحياة، يطرح العديد من المرضى وأقاربهم أسئلة مهمة. يجيب الأستاذ الدكتور محمد هطيف على أبرز هذه الاستفسارات بوضوح ودقة، مستندًا إلى خبرته الواسعة كأستاذ في جراحة العظام.
- 1. هل يمكن الشفاء التام من هشاشة العظام؟
للأسف، لا يوجد "علاج نهائي" بمعنى الشفاء التام واستعادة العظام لكثافتها الأصلية في جميع الحالات. ومع ذلك، يمكن التحكم في هشاشة العظام بفعالية كبيرة. الهدف الرئيسي من العلاج هو منع الكسور المستقبلية، زيادة كثافة العظام قدر الإمكان، والحفاظ على جودة حياة المريض. مع العلاج المناسب الذي يوجهه الأستاذ الدكتور محمد هطيف، يمكن إبطاء تقدم المرض بشكل كبير، وفي كثير من الحالات، يمكن حتى زيادة كثافة العظام إلى حد ما وتقليل خطر الكسور بشكل فعال.
- 2. ما هي أفضل مصادر الكالسيوم وفيتامين د؟
للحفاظ على عظام قوية، ينصح الأستاذ الدكتور محمد هطيف بالتركيز على المصادر الطبيعية:
*
الكالسيوم:
منتجات الألبان (الحليب، الزبادي، الجبن)، الخضروات الورقية الخضراء الداكنة (السبانخ، البروكلي، الكرنب)، السردين، سمك السلمون، التوفو المدعم بالكالسيوم، المكسرات (خاصة اللوز)، البذور (السمسم، بذور الشيا).
*
فيتامين د:
التعرض لأشعة الشمس (بحذر وتجنب الحروق)، الأسماك الدهنية (السلمون، الماكريل، التونة)، صفار البيض، الأطعمة المدعمة بفيتامين د (مثل الحليب والعصائر وحبوب الإفطار). في كثير من الحالات، قد تكون المكملات الغذائية ضرورية، ويجب استشارة الدكتور هطيف لتحديد الجرعة المناسبة.
- 3. كم من الوقت يستغرق العلاج؟
علاج هشاشة العظام هو التزام طويل الأمد. تتطلب معظم الأدوية الاستمرارية لسنوات عديدة (عادة 3-5 سنوات للبيسفوسفونات، وقد تكون أطول لأنواع أخرى) لتحقيق أقصى فائدة. سيقوم الأستاذ الدكتور محمد هطيف بتقييم استجابتك للعلاج بشكل دوري من خلال فحوصات كثافة العظام والفحوصات المخبرية لتحديد المدة الأنسب للعلاج وإذا ما كان هناك حاجة لتغيير الدواء أو أخذ "إجازة دوائية" في بعض الحالات.
- 4. هل يمكن للأطفال والمراهقين الإصابة بهشاشة العظام؟
نعم، على الرغم من أنها نادرة، يمكن أن يصاب الأطفال والمراهقون بهشاشة العظام. غالبًا ما تكون "هشاشة العظام الثانوية" الناتجة عن حالات طبية أخرى (مثل أمراض الكلى، أمراض الجهاز الهضمي، أو بعض الأدوية مثل الكورتيزون)، أو قد تكون "هشاشة العظام مجهولة السبب" حيث لا يوجد سبب واضح. التشخيص المبكر والعلاج ضروريان لضمان نمو عظام صحي.
-
5. ما الفرق بين هشاشة العظام وتلين العظام؟
-
هشاشة العظام (Osteoporosis): تتميز بنقص في كمية العظم (كثافة العظام) وبتدهور في بنيتها الدقيقة، مما يجعلها هشة وعرضة للكسور. جودة تمعدن العظام تكون طبيعية.
-
تلين العظام (Osteomalacia): تتميز بنقص في تمعدن العظم، أي أن العظم يُبنى بشكل طبيعي ولكنه لا يتمعدن بالكالسيوم والفوسفور بشكل كافٍ، مما يجعله لينًا وضعيفًا. غالبًا ما يحدث بسبب نقص فيتامين د أو مشكلات في امتصاص الفوسفور. يمكن أن تتواجد الحالتان معًا في بعض الأحيان.
-
6. هل تؤثر هشاشة العظام على الحياة الجنسية؟
قد تؤثر هشاشة العظام على الحياة الجنسية بشكل غير مباشر. يمكن أن تسبب آلام الظهر المزمنة بسبب كسور الفقرات أو الخوف من حدوث كسور إزعاجًا وتحد من بعض الأوضاع. إذا كنت تواجه هذه المشكلات، فمن المهم مناقشتها مع الأستاذ الدكتور محمد هطيف، حيث يمكنه تقديم النصيحة وتعديل خطة العلاج أو التوصية بالعلاج الطبيعي للتخفيف من هذه التأثيرات.
- 7. ماذا عن الرجال وهشاشة العظام؟
على الرغم من أنها أكثر شيوعًا لدى النساء، إلا أن هشاشة العظام تصيب الرجال أيضًا. تشير التقديرات إلى أن واحدًا من كل خمسة رجال فوق سن الخمسين سيتعرض لكسر بسبب هشاشة العظام. غالبًا ما تكون الأسباب لدى الرجال مرتبطة بانخفاض هرمون التستوستيرون، أو حالات طبية كامنة، أو استخدام بعض الأدوية. يؤكد الدكتور هطيف على أهمية الكشف المبكر والتشخيص لدى الرجال، خاصة إذا كانت لديهم عوامل خطر.
- 8. متى يجب أن أبدأ فحص كثافة العظام؟
يوصي الأستاذ الدكتور محمد هطيف بإجراء فحص كثافة العظام (DXA scan) في الحالات التالية:
* جميع النساء فوق 65 عامًا.
* جميع الرجال فوق 70 عامًا.
* النساء بعد انقطاع الطمث والرجال الذين تتراوح أعمارهم بين 50 و 69 عامًا والذين لديهم عوامل خطر لهشاشة العظام.
* أي شخص تعرض لكسر هشاشة، أو لديه تاريخ عائلي قوي للمرض، أو يعاني من حالة طبية أو يتناول أدوية تزيد من خطر الإصابة بهشاشة العظام، بغض النظر عن العمر.
- 9. هل هناك أي مخاطر جانبية للأدوية؟
نعم، مثل جميع الأدوية، قد يكون لأدوية هشاشة العظام آثار جانبية. البيسفوسفونات قد تسبب اضطرابات في الجهاز الهضمي أو آلامًا في العضلات والمفاصل. بعض الأدوية، نادرًا جدًا، قد تزيد من خطر نخر الفك أو كسور الفخذ غير النمطية. العلاج بهرمون PTH (تيريباراتايد) قد يسبب دوخة أو غثيان. سيقوم الأستاذ الدكتور محمد هطيف بمراجعة جميع الآثار الجانبية المحتملة معك، ويزن الفوائد مقابل المخاطر، ويراقبك عن كثب أثناء العلاج.
- 10. كيف يمكنني منع السقوط في المنزل؟
لتقليل خطر السقوط، ينصح الدكتور هطيف بما يلي:
* إزالة السجاد الفضفاض أو المتدلي.
* تثبيت الأسلاك والكابلات بعيدًا عن الممرات.
* توفير إضاءة كافية في جميع أنحاء المنزل، خاصة في الممرات والسلالم.
* تركيب مقابض دعم في الحمامات وبالقرب من المرحاض والدش.
* استخدام بساط غير قابل للانزلاق في الحمام.
* تجنب المشي بالجوارب على الأرضيات الملساء.
* ارتداء أحذية مريحة وداعمة ذات نعال غير قابلة للانزلاق.
* الحفاظ على الممرات خالية من الفوضى.
* فحص نظرك بانتظام.
إن فهم هذه الجوانب والإجابة على هذه الأسئلة يساعد المرضى على اتخاذ قرارات مستنيرة ويمنحهم القدرة على المشاركة بفعالية في خطة علاجهم. يظل الأستاذ الدكتور محمد هطيف متاحًا دائمًا لتقديم التوجيه والدعم لمرضاه، مؤكدًا على التزامه بالصدق الطبي والرعاية المتميزة.
في الختام، إن هشاشة العظام ليست نهاية الطريق. إنها حالة يمكن إدارتها والتعايش معها بفعالية عند الحصول على الرعاية الصحيحة. إذا كنت تشك في أنك أو أحد أحبائك قد يكون مصابًا بهشاشة العظام، أو إذا كنت تعاني من كسور مرتبطة بها، فلا تتردد في طلب المشورة من الأستاذ الدكتور محمد هطيف. بخبرته الواسعة التي تتجاوز العقدين، وكونه أستاذًا في جامعة صنعاء، وأستاذًا أول في جراحة العظام والعمود الفقري والمفاصل، واستخدامه لأحدث التقنيات مثل الجراحة المجهرية والمناظير الجراحية بتقنية 4K وجراحات استبدال المفاصل، يقدم الدكتور هطيف أعلى مستويات الرعاية المتخصصة في صنعاء واليمن. التزامه بالصدق الطبي والنزاهة يضمن حصولك على التشخيص الدقيق والعلاج الأمثل، مما يمكنك من حماية عظامك واستعادة جودة حياتك. صحة عظامك تستحق الأفضل، والأستاذ الدكتور محمد هطيف هو شريكك الموثوق في هذه الرحلة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك