كسور عظام اليد (المشط): دليل المريض الشامل للتشخيص والعلاج والتعافي في اليمن والخليج
الخلاصة الطبية
كسور عظام اليد (المشط) هي شروخ أو كسور تصيب العظام الطويلة في راحة اليد، وتنتج غالبًا عن صدمات مباشرة. تتراوح العلاجات بين التثبيت بالجبس والجراحة، حسب نوع وموقع الكسر. يهدف العلاج إلى استعادة وظيفة اليد الطبيعية، ويُشرف على ذلك نخبة من الأطباء المتخصصين كالأستاذ الدكتور محمد هطيف.
إجابة سريعة (الخلاصة): كسور عظام اليد (المشط) هي شروخ أو كسور تصيب العظام الطويلة في راحة اليد، وتنتج غالبًا عن صدمات مباشرة. تتراوح العلاجات بين التثبيت بالجبس والجراحة، حسب نوع وموقع الكسر. يهدف العلاج إلى استعادة وظيفة اليد الطبيعية، ويُشرف على ذلك نخبة من الأطباء المتخصصين كالأستاذ الدكتور محمد هطيف.
كسور عظام اليد (المشط): دليل المريض الشامل للتشخيص والعلاج والتعافي
تعد اليد البشرية تحفة معمارية من التعقيد والدقة، فهي الأداة الأساسية التي نستخدمها للتفاعل مع العالم من حولنا. من الإمساك بالأشياء الدقيقة إلى أداء المهام الشاقة، تعتمد جودة حياتنا بشكل كبير على صحة وسلامة أيدينا. لذا، فإن أي إصابة تتعرض لها اليد، وخصوصاً الكسور، يمكن أن تكون مصدر قلق كبير وتؤثر بشكل مباشر على استقلاليتنا وقدرتنا على ممارسة الأنشطة اليومية.
في هذا الدليل الشامل، سنتعمق في فهم كسور عظام اليد، أو ما يُعرف طبيًا بـ "كسور عظام المشط". سنتناول كل جانب من جوانب هذه الإصابات، بدءًا من تعريفها وتشريح اليد المبسّط، مرورًا بالأسباب الشائعة والأعراض، وصولًا إلى خيارات العلاج المتوفرة، سواء كانت تحفظية (غير جراحية) أو جراحية، وكيفية التعافي وإعادة التأهيل خطوة بخطوة. هدفنا هو تزويدك بالمعلومات الوافية والمطمئنة، لكي تفهم حالتك بشكل أفضل وتتخذ قرارات مستنيرة بشأن رعايتك الصحية.
مع الخبرة الطويلة والسمعة المرموقة في علاج إصابات اليد والطرف العلوي، يقدم الأستاذ الدكتور محمد هطيف ، أحد أبرز استشاريي جراحة العظام في صنعاء واليمن والمنطقة، أعلى مستويات الرعاية الطبية وفق أحدث المعايير العالمية. نأمل أن يكون هذا الدليل بمثابة مرجع قيم لك ولأحبائك.
ما هي كسور عظام اليد (المشط)؟
لفهم كسور عظام اليد، دعنا نبدأ بتعريف بسيط لهذه العظام. اليد مكونة من مجموعة معقدة من العظام الصغيرة والدقيقة التي تعمل بتناغم مذهل. عظام المشط هي خمس عظام طويلة تشكل الهيكل الرئيسي لراحة اليد، وتصل بين عظام الرسغ وعظام الأصابع. كل إصبع (عدا الإبهام) يتصل بعظم مشط واحد، بينما الإبهام يتصل بعظم المشط الأول.
عندما تتعرض عظم المشط للكسر، يعني ذلك حدوث شرخ أو انفصال في سلامة العظم. يمكن أن تحدث هذه الكسور في أي جزء من عظم المشط، وهي تُصنف عادةً بناءً على موقع الكسر:
- قاعدة عظم المشط (Base): الجزء الأقرب للرسغ.
- جسم عظم المشط (Shaft): الجزء الأوسط الطويل من العظم.
- عنق عظم المشط (Neck): المنطقة الضيقة قبل الرأس.
- رأس عظم المشط (Head): الجزء الأقرب للأصابع، الذي يشكل مفصل الإصبع.
قد لا يكون الكسر مجرد شرخ بسيط، بل يمكن أن يؤدي إلى "إزاحة" (تحرك العظم عن مكانه الطبيعي)، أو "دوران" (التفاف العظم حول محوره)، أو "زاوية" (ميلان العظم بزاوية غير طبيعية). هذه التشوهات لها تأثير كبير على وظيفة اليد. عظام المشط ليست مجرد دعامة للأصابع، بل هي الأساس الذي يسمح لكل إصبع بالحركة بشكل مستقل وفعال. لذلك، فإن أي إصابة فيها يمكن أن تُخل بشدة بالقدرة على استخدام اليد بشكل طبيعي ومستقل، مما يؤثر على قدرتك على الإمساك، الكتابة، أو حتى الأنشطة اليومية البسيطة. يعتمد نجاح علاج هذه الإصابات على خطة علاجية دقيقة تأخذ في الاعتبار قدرة اليد البشرية الفائقة على التعويض والتكيف.
تشريح اليد المبسط: كيف تعمل عظام المشط؟
لنفهم أهمية عظام المشط، دعنا نلقي نظرة مبسطة على تشريح اليد وكيف تتكامل هذه العظام مع الأجزاء الأخرى لتمكين الحركة والوظيفة.
الهيكل العظمي لراحة اليد
تتكون اليد من 27 عظمة، من بينها عظام المشط الخمس. هذه العظام هي:
- عظم مشط الإبهام (الأول): يتميز باستقلاليته العالية. إنه يتمتع بحرية حركة كبيرة بفضل مفصله الخاص (المفصل الرسغي السنعي للإبهام) والعضلات القوية التي تدعمه. هذه الاستقلالية هي التي تمنح الإبهام قدرته الفريدة على المعارضة (لمس باقي الأصابع)، وهي أساس الإمساك الدقيق والقوة.
- عظام المشط الأربعة الأخرى (الثاني إلى الخامس): هذه العظام مترابطة بإحكام في قاعدتها القريبة من الرسغ بواسطة مفاصل رسغية سنعية، وفي أطرافها البعيدة (أقرب للأصابع) بواسطة أربطة قوية تُسمى "الأربطة المستعرضة العميقة للمشط". هذه الأربطة تعمل كشبكة دعم، حيث تربط رؤوس عظام المشط ببعضها البعض وبالصفيحة الراحية، وتلعب دورًا حاسمًا في منع الإزاحة المفرطة والدوران غير المرغوب فيه للكسور، خاصة في عظام المشط الوسطى (الثالث والرابع). هذه الشبكة تقلل من فرص انكماش العظم المكسور أو دورانه.
شكل عظام المشط
لا تتشابه عظام المشط جميعها في الشكل:
- عظم مشط الإبهام: يتميز بمقطع عرضي دائري نسبيًا.
- عظام المشط الأخرى: تميل إلى أن يكون لها شكل مثلثي، مع وجوه ظهرية وأمامية جانبية وأمامية وسطية. هذا الشكل يمنحها قوة أكبر ويسمح بارتباط العضلات والأربطة بطريقة فعالة.
العضلات والأوعية الدموية والأعصاب
إن التعقيد لا يقتصر على العظام والأربطة، بل يمتد إلى الأنسجة الرخوة المحيطة:
- العضلات بين العظمية (Dorsal and Volar Interosseous Muscles): هذه العضلات تغطي الأسطح الزندية والكعبرية لكل عظم مشط. إنها حيوية لحركة الأصابع الدقيقة (مثل التباعد والتقريب) وتوفر أيضًا جزءًا من التروية الدموية للعظام. لكن في حالات الإصابة الشديدة والتورم، قد تكون هذه العضلات معرضة لخطر الانكماش، مما قد يؤدي إلى حالة خطيرة تُعرف بـ "متلازمة الحيز"، حيث يؤدي الضغط المرتفع إلى تقييد تدفق الدم وتلف الأنسجة.
- القوس الراحي العميق والفرع العميق للعصب الزندي: تقع هذه التراكيب الحيوية (الشرايين والأعصاب) مباشرة أمام عظام المشط. وهي في خطر أثناء الكسر نفسه أو أثناء الجراحة، مما يتطلب دقة وحذرًا شديدين من الجراح للحفاظ عليها وتجنب أي مضاعفات عصبية أو وعائية.
- الأربطة الجانبية لمفصل الإصبع (MP Joint Collateral Ligaments): على جانبي رأس كل عظم مشط، توجد نتوءات ومنخفضات تشكل نقاط انطلاق للأربطة الجانبية التي تدعم مفصل الإصبع. هذه الأربطة ضرورية لاستقرار المفصل وحركته.
- الأوتار الباسطة: تقع هذه الأوتار فوق قاعدة وجسم كل عظم مشط، وفي مستوى رأس عظم المشط، تساهم في الجهاز الباسط الظهري لكل إصبع، وهو المسؤول عن فرد الأصابع.
فهم هذا التشريح المبسط يساعدنا على تقدير مدى تعقيد اليد ولماذا تتطلب كسور عظام المشط اهتمامًا طبيًا خاصًا وخبرة جراحية عالية لضمان استعادة الوظيفة الكاملة.
الأسباب والأعراض: كيف تحدث كسور المشط وماذا تشعر به؟
كسور عظام المشط من الإصابات الشائعة في اليد، وتحدث غالبًا نتيجة لقوة خارجية مفاجئة أو متكررة. فهم الأسباب والأعراض يساعد على التعرف على الإصابة وطلب المساعدة الطبية في الوقت المناسب.
الأسباب الشائعة لكسور عظام المشط
الآلية الأكثر شيوعًا لحدوث كسر في عظم المشط هي "التحميل المحوري" (Axial load)، أي تطبيق قوة مباشرة على طول محور العظم. ولكن هناك عدة سيناريوهات يمكن أن تؤدي إلى ذلك:
-
الضربات المباشرة والصدمات:
- إصابات الملاكمة ("كسر الملاكم"): يُعرف كسر عنق عظم المشط الخامس (الخاص بالخنصر) باسم "كسر الملاكم". يحدث عادةً عند توجيه لكمة قوية وقاطعة بـ "قبضة مغلقة" (Closed fist) على جسم صلب (مثل الجدار أو وجه شخص). بسبب الانحناء الطبيعي لعظم المشط الخامس، فإن قوة اللكمة تتضمن عنصر انحناء، مما يؤدي إلى كسر ذو زاوية (Apex dorsal fracture) عند العنق، حيث يكون الجزء العلوي من الكسر متجهًا نحو ظهر اليد.
- السقوط على اليد: عندما يسقط الشخص ويضع يده بشكل خاطئ لامتصاص الصدمة.
- إصابات الرياضة: الرياضات التي تتضمن تلامسًا جسديًا أو استخدام اليدين بشكل مكثف (مثل كرة السلة، كرة القدم، فنون القتال).
- الحوادث المرورية: حوادث السيارات أو الدراجات النارية حيث تتعرض اليد لضغط مباشر أو سحق.
- الحوادث الصناعية أو المنزلية: سقوط أجسام ثقيلة على اليد، أو انحشار اليد في الآلات.
- إصابات السحق: عندما يتم سحق اليد بين جسمين صلبين، مما يؤدي إلى كسور متعددة وأحيانًا مفتوحة (الجلد مخترق).
- الالتواءات الشديدة: قد تؤدي بعض الالتواءات العنيفة لليد إلى كسور في عظام المشط، خاصة تلك المرتبطة بالأربطة القوية.
- الإجهاد المتكرر (أقل شيوعًا في المشط): في حالات نادرة جدًا، قد يحدث كسر إجهادي (Stress fracture) نتيجة للحركات المتكررة والشديدة، ولكن هذا أكثر شيوعًا في عظام القدم.
عوامل الخطر
بعض العوامل قد تزيد من خطر الإصابة بكسور عظام المشط:
- المهن الخطرة: العمال في البناء، المصانع، أو أي مهنة تتطلب استخدام اليدين في بيئات قد تعرضهما للصدمات.
- ممارسة رياضات معينة: الرياضات القتالية، الرياضات التي تتضمن الكرات (كرة السلة، كرة الطائرة).
- هشاشة العظام: تجعل العظام أكثر عرضة للكسر حتى من الصدمات الخفيفة.
- نقص الكالسيوم وفيتامين د: يؤثر على قوة العظام بشكل عام.
الأعراض الشائعة لكسور عظام المشط
عندما تتعرض عظم المشط للكسر، فإن الأعراض غالبًا ما تكون واضحة وتظهر فورًا أو بعد فترة قصيرة من الإصابة. من الضروري الانتباه لهذه الأعراض لطلب العناية الطبية بشكل عاجل. يمكن تلخيص الأعراض الرئيسية فيما يلي:
- الألم الشديد: يُعد الألم هو العرض الأول والأكثر بروزًا. يكون الألم حادًا وموضعيًا في مكان الكسر، ويزداد سوءًا عند محاولة تحريك اليد أو الأصابع المصابة، أو عند الضغط على المنطقة.
- التورم (الانتفاخ): تتورم المنطقة المصابة بشكل ملحوظ بسبب تراكم السوائل والدم حول الكسر. قد يمتد التورم ليشمل أجزاء كبيرة من اليد.
- الكدمات وتغير لون الجلد: غالبًا ما تظهر كدمات (تجمع دموي تحت الجلد) وتغير في لون الجلد إلى الأزرق أو الأرجواني حول موقع الكسر، نتيجة لتمزق الأوعية الدموية الصغيرة.
- التشوه الواضح: في حالات الكسور الشديدة أو المزاحة، قد تلاحظ تشوهًا مرئيًا في شكل اليد أو الإصبع، مثل انحراف الإصبع، أو قصر واضح في طوله مقارنة بالأصابع الأخرى، أو بروز جزء من العظم تحت الجلد. قد يظهر ما يسمى "فقدان مفصل الإصبع" (Knuckle depression) حيث يصبح مفصل الإصبع المكسور أقل بروزًا عند قبض اليد.
- صعوبة أو عدم القدرة على تحريك الإصبع: تصبح حركة الإصبع المتصل بالعظم المكسور مؤلمة جدًا أو مستحيلة، وقد لا يتمكن المريض من قبض اليد بشكل كامل أو فرد الأصابع.
- الألم عند لمس المنطقة: يكون الكسر حساسًا جدًا للمس أو الضغط الخفيف.
- الخدر أو التنميل (أقل شيوعًا): في بعض الحالات النادرة، إذا أثر الكسر على عصب قريب، قد يشعر المريض بالخدر أو التنميل في جزء من اليد أو الأصبع.
متى يجب زيارة الطبيب؟
إذا شعرت بأي من هذه الأعراض بعد إصابة في اليد، فمن الضروري مراجعة الأستاذ الدكتور محمد هطيف أو أي طبيب متخصص في جراحة العظام على الفور. التشخيص المبكر والعلاج السليم يمنعان المضاعفات ويضمنان أفضل النتائج الممكنة للتعافي.
التشخيص: كيف يتم تأكيد الكسر؟
عندما تصل إلى عيادة الأستاذ الدكتور محمد هطيف أو أي منشأة طبية، سيبدأ الطبيب عملية التشخيص لتقييم حالتك بدقة.
-
التاريخ الطبي والفحص السريري:
- سيستمع الطبيب لوصفك لكيفية حدوث الإصابة (آلية الإصابة)، الأعراض التي تشعر بها، وأي تاريخ طبي سابق ذي صلة.
- سيقوم بفحص يدك المصابة بعناية، بحثًا عن علامات التورم، الكدمات، التشوه، وحساسية اللمس. سيتحقق من قدرتك على تحريك أصابعك ومن سلامة الدورة الدموية والأعصاب في اليد.
-
الفحوصات التصويرية:
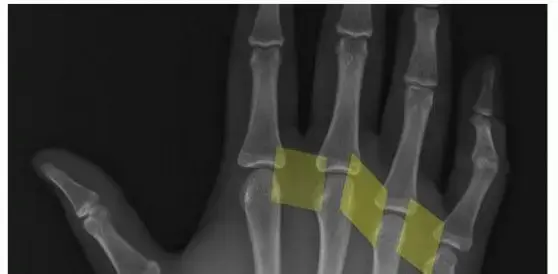
- الأشعة السينية (X-rays): هي الفحص الأساسي والأكثر شيوعًا لتشخيص كسور العظام. سيتم أخذ صور متعددة ليدك من زوايا مختلفة (عادةً ثلاث صور: أمامية، جانبية، ومائلة) لتحديد موقع الكسر، نوعه (بسيط، مفتت)، مدى الإزاحة، والزاوية.
- الأشعة المقطعية (CT scan): في بعض الحالات المعقدة، مثل الكسور المتعددة، أو التي تشمل المفاصل، أو عندما لا تكون الأشعة السينية كافية لتقييم جميع تفاصيل الكسر، قد يطلب الطبيب أشعة مقطعية للحصول على صور ثلاثية الأبعاد أكثر تفصيلاً.
- الرنين المغناطيسي (MRI): نادرًا ما يُستخدم للتشخيص الأولي للكسور، ولكنه قد يكون مفيدًا إذا كان هناك اشتباه في إصابات الأنسجة الرخوة المصاحبة (مثل الأربطة أو الأوتار) التي لا تظهر بوضوح في الأشعة السينية.
بعد جمع هذه المعلومات، سيتمكن الأستاذ الدكتور محمد هطيف من تحديد التشخيص الدقيق ووضع خطة علاجية مخصصة لحالتك.
خيارات العلاج: رحلة الشفاء من كسور المشط
تختلف استراتيجية علاج كسور عظام المشط بناءً على عدة عوامل، منها موقع الكسر، نوعه (بسيط، مفتت، مزاح)، وجود إصابات أخرى، وعمر المريض ونمط حياته. تنقسم خيارات العلاج بشكل عام إلى فئتين رئيسيتين: العلاج التحفظي (غير الجراحي) والعلاج الجراحي.
أولاً: العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي الخيار الأول للعديد من كسور المشط التي لا تعاني من إزاحة كبيرة أو دوران، أو التي يمكن إعادة وضعها بشكل مقبول يدويًا (رد مغلق). يهدف هذا العلاج إلى تثبيت العظم المكسور في مكانه الصحيح للسماح له بالالتئام بشكل طبيعي.
-
الرد المغلق والتثبيت:
- الرد المغلق (Closed Reduction): في هذه الإجراءات، يحاول الطبيب إعادة العظم إلى موضعه الصحيح يدويًا دون الحاجة إلى جراحة، غالبًا بعد إعطاء تخدير موضعي لتخفيف الألم.
-
التثبيت (Immobilization):
بعد الرد، يتم تثبيت اليد باستخدام أحد الوسائل التالية:
- الجبيرة (Splint): تُصنع الجبيرة غالبًا من الجبس أو الألياف الزجاجية، وتكون قابلة للإزالة في بعض الحالات. تُستخدم لتثبيت الكسر وحماية اليد، وتقلل من التورم الأولي.
- الجبس (Cast): قد يكون الجبس ضروريًا لبعض الكسور لضمان تثبيت كامل. يُصنع الجبس خصيصًا ليناسب يد المريض، ويمتد عادةً من أسفل المرفق إلى الأصابع، مع ترك بعض الأصابع حرة في الحركة حسب نوع الكسر.
- "الربط الأصبعي" (Buddy Taping): في بعض الكسور البسيطة جدًا وغير المزاحة، قد يتم ربط الإصبع المكسور بإصبع سليم مجاور لدعمه وتثبيته.
-
الأدوية والعناية الذاتية:
- مسكنات الألم: تُوصف الأدوية لتخفيف الألم والتورم، مثل مضادات الالتهاب غير الستيرويدية (NSAIDs).
- الراحة والرفع: من الضروري إبقاء اليد مرفوعة (أعلى من مستوى القلب) قدر الإمكان لتقليل التورم.
- تطبيق الثلج: يمكن وضع الكمادات الباردة (الجليد ملفوف بقطعة قماش) على المنطقة المصابة في الأيام الأولى لتقليل التورم والألم.
- متابعة الأشعة السينية: يتم إجراء أشعة سينية دورية لمراقبة التئام الكسر والتأكد من بقاء العظام في وضعها الصحيح.
يستغرق العلاج التحفظي عادةً ما بين 4 إلى 6 أسابيع، ولكن قد تختلف المدة حسب الكسر وقدرة المريض على الالتئام. بعد إزالة الجبيرة أو الجبس، تبدأ مرحلة العلاج الطبيعي لاستعادة حركة اليد.
ثانياً: العلاج الجراحي
يُصبح العلاج الجراحي ضروريًا عندما لا يمكن للعلاج التحفظي أن يحقق محاذاة كافية للعظام المكسورة، أو في حالات معينة قد تتسبب في مضاعفات مستقبلية إذا تُركت دون جراحة. يلجأ الأستاذ الدكتور محمد هطيف إلى التدخل الجراحي لضمان أفضل النتائج الوظيفية للمريض.
متى تكون الجراحة ضرورية؟
تُعد الجراحة خيارًا عند وجود أي من الحالات التالية:
- الكسور المزاحة بشكل كبير: عندما تكون العظام المكسورة بعيدة عن محاذاتها الطبيعية ولا يمكن ردها يدويًا.
- الكسور الدورانية: عندما تدور قطعة عظم مكسورة حول محورها، مما يؤثر على محاذاة الإصبع ويسبب "تقاطع الأصابع" (Scissoring) عند قبض اليد.
- الكسور المفتوحة: عندما يخترق العظم الجلد، مما يزيد من خطر العدوى ويتطلب تنظيفًا جراحيًا وتثبيتًا. ---
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك