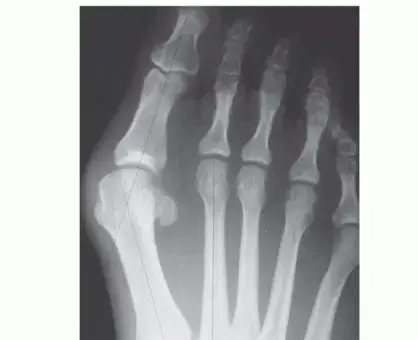
جراحة ورم إبهام القدم (الوكعة): بضع عظم ماو - حل شامل لراحة قدميك مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
ورم إبهام القدم (الوكعة) هو تشوه مؤلم يصيب مفصل إبهام القدم. يتم علاجه بتحسين الأحذية والعلاج الطبيعي أولاً. إذا استمر الألم، فإن بضع عظم ماو هو إجراء جراحي متقدم يصحح التشوه بشكل فعال ويعيد المحاذاة الطبيعية للقدم، موفراً راحة دائمة.
إجابة سريعة (الخلاصة): ورم إبهام القدم (الوكعة) هو تشوه مؤلم يصيب مفصل إبهام القدم. يتم علاجه بتحسين الأحذية والعلاج الطبيعي أولاً. إذا استمر الألم، فإن بضع عظم ماو هو إجراء جراحي متقدم يصحح التشوه بشكل فعال ويعيد المحاذاة الطبيعية للقدم، موفراً راحة دائمة.
ورم إبهام القدم (الوكعة): فهم، علاج، وخطوات نحو قدمين بلا ألم
تعد آلام القدم من أكثر المشاكل الصحية شيوعًا التي تؤثر على جودة الحياة اليومية للكثيرين، وتعيق قدرتهم على المشي، الوقوف، وحتى الاستمتاع بالأنشطة البسيطة. من بين هذه المشاكل، يبرز "ورم إبهام القدم"، المعروف طبيًا باسم "الوكعة" (Hallux Valgus)، كحالة مؤلمة ومحبطة تصيب الملايين حول العالم. هل تعاني من نتوء مؤلم بجانب إبهام قدمك؟ هل تجد صعوبة في ارتداء أحذيتك المفضلة؟ هل تعيقك الآلام عن ممارسة حياتك الطبيعية؟ إذا كانت إجابتك نعم، فأنت لست وحدك، وهناك حلول فعالة ومتاحة.
في هذا الدليل الشامل، سنستعرض كل ما تحتاج لمعرفته حول ورم إبهام القدم، بدءًا من فهمه وتحديد أسبابه وأعراضه، وصولاً إلى استكشاف خيارات العلاج المتاحة، مع التركيز على التقنيات الجراحية المتقدمة مثل "بَضْع عظم ماو" (Mau Osteotomy)، والتي أثبتت فعاليتها الكبيرة في تصحيح هذا التشوه المعقد. ويسعدنا أن نؤكد لكم أن هذا الحل الشراعي المبتكر متوفر بخبرة وكفاءة عالية على يد واحد من أبرز جراحي العظام في اليمن والمنطقة، الأستاذ الدكتور محمد هطيف، الذي يمتلك سجلًا حافلًا بالنجاحات في مساعدة المرضى على استعادة صحة أقدامهم وراحتهم.
مع الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام في صنعاء، اليمن، نضمن لكم أعلى مستويات الرعاية والخبرة. يلتزم الدكتور هطيف بتقديم أحدث العلاجات وأكثرها فعالية، مع التركيز على استخدام التقنيات التي تضمن أفضل النتائج وأسرع تعافٍ. هدفه هو تخفيف آلامكم، استعادة وظيفة أقدامكم، وتمكينكم من العودة إلى حياتكم بنشاط وثقة.
ما هو ورم إبهام القدم (الوكعة)؟
ورم إبهام القدم، أو الوكعة، هو تشوه شائع يصيب المفصل الأول لإبهام القدم (المفصل المشطي السلامي الأول). يتسم هذا التشوه بانحراف عظم المشط الأول نحو الداخل (ميديال)، بينما ينحرف إبهام القدم نفسه نحو الخارج (لاترال)، مما يؤدي إلى بروز نتوء عظمي مؤلم على الجانب الداخلي للقدم. هذا النتوء هو ما يُعرف بالعامية باسم "الوكعة" أو "البونيون".
تنشأ هذه الحالة نتيجة لخلل في محاذاة عظام القدم، مما يؤدي إلى ضغط واحتكاك مستمرين في منطقة المفصل، يسبب الألم والالتهاب وتكون الكالوس. على الرغم من أنها قد تبدأ كتشوه تجميلي بسيط، إلا أنها تتفاقم بمرور الوقت لتصبح مصدرًا للألم المزمن، وصعوبة في ارتداء الأحذية، وتأثيرًا كبيرًا على القدرة على المشي والحركة.
يعتبر تطور الوكعة موضوع نقاش بين الأطباء، لكن هناك اتفاق على أنها تحدث بشكل شبه حصري لدى المجتمعات التي ترتدي الأحذية، خاصة تلك الضيقة أو ذات الكعب العالي. إن فهم هذه الحالة ليس فقط ضروريًا لتخفيف الألم، بل أيضًا لاستعادة جودة الحياة التي يستحقها كل مريض.
تشريح القدم البشري المبسط: مفتاح فهم الوكعة
القدم البشرية هي تحفة هندسية معقدة، تتكون من 26 عظمة، و33 مفصلاً، وأكثر من 100 وتر ورباط وعضلة. هذا التركيب المعقد يعمل معًا بتناغم لتوفير الدعم، الثبات، والحركة. لفهم كيفية نشأة ورم إبهام القدم (الوكعة)، دعونا نلقي نظرة مبسطة على الأجزاء الرئيسية ذات الصلة.
عظام القدم الأساسية
- عظام المشط (Metatarsals): هي خمس عظام طويلة تقع بين عظام رسغ القدم وعظام الأصابع. العظمة الأولى (مشط القدم الأول) هي الأكبر والأكثر سمكًا، وتلعب دورًا محوريًا في ورم إبهام القدم.
- سلاميات الأصابع (Phalanges): كل إصبع قدم، باستثناء إبهام القدم، يتكون من ثلاث سلاميات (قريبة، وسطى، بعيدة). إبهام القدم يتكون من سلاميتين فقط (قريبة وبعيدة).
المفصل المشطي السلامي الأول (First Metatarsophalangeal Joint - MTP)
هذا هو المفصل بين رأس عظم المشط الأول وقاعدة السلامية القريبة لإبهام القدم. إنه مفصل من نوع "الكرة والمقبس" يسمح بحركة واسعة، وهو المفصل الرئيسي المتأثر بورم إبهام القدم. داخل هذا المفصل، يوجد جزء ثانٍ يتكون من أخدود في الجزء السفلي من عظم المشط الأول، يتصل بالسطح العلوي لعظمتين صغيرتين تُدعيان "العظام السمسمانية" (Sesamoids).
العظام السمسمانية (Sesamoids)
هما عظمتان صغيرتان بيضاويتان الشكل، تقعان تحت رأس عظم المشط الأول، وتندمجان داخل أوتار العضلات. تعمل هذه العظام كبكرات لتعزيز قوة العضلات والأوتار المحيطة، وتوفر سطحًا ناعمًا لانزلاق الأوتار، وتحمي المفصل من الضغط المفرط. هناك عظمتان سمسمانيتان: واحدة داخلية (إنسية) وأخرى خارجية (وحشية). يتم فصلهما عن طريق تلة مستديرة تسمى "القمة" (Crista).
الأربطة (Ligaments) والأوتار (Tendons)
تلعب الأربطة والأوتار دورًا حيويًا في تثبيت مفصل إبهام القدم والحفاظ على محاذاته:
*
الأربطة الجانبية (Collateral Ligaments):
أربطة قوية على جانبي المفصل، تثبت عظام المشط بالسلامية القريبة والعظام السمسمانية.
*
الرباط بين السمسمانيات (Intersesamoidal Ligament):
يربط العظام السمسمانية ببعضها.
*
العضلات الجوهرية (Intrinsic Muscles):
*
العضلة المُبعدة لإبهام القدم (Abductor Hallucis):
تقع في الجانب الداخلي للقدم وتساعد على إبعاد إبهام القدم عن باقي الأصابع.
*
العضلة المُقرِّبة لإبهام القدم (Adductor Hallucis):
تتكون من رأسين (مائل ومستعرض) وتقع في الجانب الخارجي، وتساعد على تقريب إبهام القدم.
* هذه العضلات تعمل معًا للحفاظ على محاذاة إبهام القدم وتوازن القوى.
*
العضلات الخارجية (Extrinsic Muscles):
*
العضلة القابضة الطويلة لإبهام القدم (Flexor Hallucis Longus - FHL):
تمتد على طول الجزء السفلي من القدم وتدخل في قاعدة السلامية البعيدة، وتساعد على ثني إبهام القدم.
*
العضلة الباسطة الطويلة لإبهام القدم (Extensor Hallucis Longus - EHL):
تمتد على طول الجزء العلوي من القدم وتدخل في قاعدة السلامية البعيدة، وتساعد على بسط إبهام القدم.
عندما يحدث خلل في توازن هذه العضلات والأربطة، خاصة إذا اكتسبت العضلة المُقرِّبة لإبهام القدم ميزة ميكانيكية (كما يحدث في بعض حالات القدم المسطحة أو إزالة العظمة السمسمانية الظنبوبية)، يمكن أن يؤدي ذلك إلى سحب العظام السمسمانية جانبيًا، وتآكل القمة (Crista)، ودفع رأس عظم المشط نحو الداخل، مما ينتج عنه تشوه الوكعة.
الأسباب والعوامل المؤدية لورم إبهام القدم (الوكعة)
تطور ورم إبهام القدم (الوكعة) هو نتيجة تفاعل معقد بين عوامل وراثية وبيئية وميكانيكية حيوية. على الرغم من أن السبب الدقيق لا يزال محل نقاش، إلا أن هناك العديد من العوامل التي تزيد من خطر الإصابة:
1. الوراثة (Heredity)
تُظهر العديد من الدراسات أن هناك استعدادًا وراثيًا للإصابة بالوكعة. فإذا كان أحد الوالدين أو الأجداد يعاني من هذه الحالة، فإن احتمال إصابة الأبناء يزداد بشكل ملحوظ. لا يتم وراثة التشوه نفسه بالضرورة، بل يتم وراثة نوع معين من بنية القدم أو الخصائص الميكانيكية الحيوية التي تجعل الشخص أكثر عرضة لتطور الوكعة.
2. الأحذية الضيقة وغير المناسبة
هذا هو العامل الأكثر شيوعًا وراء تفاقم الوكعة، وإن لم يكن دائمًا السبب الجذري لها.
*
الأحذية الضيقة في منطقة الأصابع:
تضغط على الأصابع وتجبرها على الانحراف، مما يسرع من تطور التشوه.
*
الكعب العالي:
يدفع القدم إلى الأمام، ويزيد الضغط على مقدمة القدم ومفصل إبهام القدم، مما يؤدي إلى تفاقم انحراف الإبهام.
*
المواد الصلبة وغير المرنة:
تزيد من الاحتكاك والضغط على النتوء العظمي.
3. القدم المسطحة (Pes Planus)
القدم المسطحة، أو تفلطح القدم، تعني أن قوس القدم الداخلي منخفض أو مفقود. هذا يؤثر على ميكانيكا المشي ويزيد من الضغط على الجانب الداخلي للقدم وإبهام القدم، مما قد يسهم في تطور الوكعة. يؤدي تفلطح القدم إلى دوران القدم نحو الداخل (Pronation)، مما يغير توزيع القوى على مفصل إبهام القدم.
4. القدم المشطي الأولى المقوسة (Metatarsus Primus Varus)
هي حالة يكون فيها عظم المشط الأول منحرفًا بشكل مفرط نحو الداخل (أي بعيدًا عن المشط الثاني). هذا الانحراف يخلق زاوية غير طبيعية بين المشط الأول والمشط الثاني، ويسهم بشكل مباشر في دفع إبهام القدم نحو الخارج وتكوين الوكعة.
5. التهاب المفاصل الجهازي (Systemic Arthritis)
بعض أنواع التهاب المفاصل، مثل:
*
التهاب المفاصل الروماتويدي (Rheumatoid Arthritis):
يمكن أن يسبب تدميرًا للمفاصل والأنسجة المحيطة، مما يؤدي إلى ضعف الأربطة وتشوهات في القدم، بما في ذلك الوكعة.
*
النقرس (Gout):
يسبب تراكم بلورات حمض اليوريك في المفاصل، مما يؤدي إلى التهاب شديد وألم، وقد يؤثر على بنية المفصل بمرور الوقت.
6. الاضطرابات العصبية العضلية (Neuromuscular Disorders)
حالات مثل الشلل الدماغي أو السكتة الدماغية أو بعض الاعتلالات العصبية يمكن أن تؤثر على توازن العضلات في القدم، مما يؤدي إلى ضعف بعض العضلات وقوة أخرى، وهو ما يخل بالمحاذاة الطبيعية ويسبب التشوهات.
7. فرط حركة المفصل (Hypermobility)
قد يكون فرط حركة المفصل بين عظم المشط الأول والعظم الإسفيني (Metatarsal-Cuneiform Joint) عاملًا مسببًا آخر. عندما يكون هذا المفصل مرنًا جدًا أو "مفرط الحركة"، فإنه يسمح لعظم المشط الأول بالتحرك بشكل مفرط، مما يؤدي إلى عدم استقرار ويسهم في انحراف إبهام القدم. في بعض الحالات، قد يكون دمج هذا المفصل حلاً بديلاً مناسبًا.
8. شكل رأس عظم المشط الأول
قد يؤدي الشكل المفرط الاستدارة لرأس عظم المشط الأول إلى عدم استقرار أكبر في المفصل، مما يجعله أكثر عرضة للانحراف.
9. ميلان غير طبيعي للمفصل الرسغي المشطي الأول (Abnormal Obliquity of the First Tarsometatarsal Joint)
إذا كان هذا المفصل مائلاً بشكل غير طبيعي، فقد يؤدي ذلك إلى ضعف استقرار عظم المشط الأول ويسهم في تطور تشوه الوكعة.
كل هذه العوامل يمكن أن تتفاعل مع بعضها البعض لتساهم في تطور الوكعة. من المهم فهم هذه الأسباب للوصول إلى خطة علاجية فعالة ومستدامة.
الأعراض والعلامات التحذيرية لورم إبهام القدم (الوكعة)
تتطور أعراض ورم إبهام القدم عادةً ببطء، وتتراوح شدتها من الانزعاج الخفيف إلى الألم الشديد الذي يعيق الأنشطة اليومية. من المهم الانتباه إلى هذه الأعراض وطلب المشورة الطبية مبكرًا.
1. الألم (Pain)
- الموقع: يتركز الألم عادةً حول المفصل المشطي السلامي الأول، أي عند قاعدة إبهام القدم، حيث يتكون النتوء.
- النوع: يمكن أن يكون الألم حادًا أو مزمنًا، على شكل وخز، حرقان، أو إحساس بالضغط.
- التحفيز: غالبًا ما يزداد الألم مع المشي، الوقوف لفترات طويلة، أو ارتداء أحذية ضيقة. قد يخف الألم عند الراحة أو ارتداء أحذية واسعة ومريحة.
- الالتهاب: قد يصاحب الألم التهاب في المفصل، مما يؤدي إلى سخونة المنطقة وتورمها.
2. بروز نتوء عظمي (Bony Prominence)
- هذه هي السمة الأكثر وضوحًا للوكعة، حيث يظهر نتوء على الجانب الداخلي للقدم عند قاعدة إبهام القدم. يتكون هذا النتوء من بروز رأس عظم المشط الأول الذي انحرف عن محاذاته الطبيعية.
3. انحراف إبهام القدم (Hallux Deviation)
- ينحرف إبهام القدم نحو الأصابع الأخرى (خاصة الإصبع الثاني)، وقد يضغط عليها أو يتداخل معها، مما يسبب تشوهًا إضافيًا يسمى "إصبع المطرقة" (Hammer Toe) أو "إصبع المخلب" (Claw Toe) في الأصابع المجاورة.
4. صعوبة في ارتداء الأحذية (Difficulty with Footwear)
- تصبح الأحذية العادية، وخاصة تلك ذات المقدمة الضيقة أو الكعب العالي، مؤلمة للغاية وغير مريحة. قد يتطلب الأمر البحث عن أحذية واسعة جدًا أو تفصيل أحذية خاصة.
- يؤدي الاحتكاك المستمر بين النتوء العظمي والحذاء إلى تهيج الجلد وتكوين بثور أو جروح.
5. تصلب وتيبس المفصل (Joint Stiffness)
- مع تقدم الحالة، قد يصبح المفصل المشطي السلامي الأول أقل مرونة، مما يحد من نطاق حركة إبهام القدم.
- قد يصعب ثني أو بسط إبهام القدم بشكل كامل.
6. مسامير القدم (Calluses) والكالو (Corns)
- يؤدي الاحتكاك والضغط غير الطبيعيين إلى تكون طبقات سميكة من الجلد الميت (مسامير القدم) على النتوء العظمي، أو بين الأصابع، أو تحت رأس عظام المشط الأخرى. هذه المسامير يمكن أن تكون مؤلمة جدًا.
7. خدر أو وخز (Numbness or Tingling)
- في بعض الحالات النادرة، قد يؤثر الضغط على الأعصاب الصغيرة في منطقة القدم، مما يسبب إحساسًا بالخدر أو الوخز في إبهام القدم.
8. تغيير في نمط المشي (Gait Changes)
- لتجنب الألم، قد يغير الشخص طريقة مشيه بشكل لا شعوري، مما يؤثر على توزيع الوزن على القدمين وقد يؤدي إلى آلام في أجزاء أخرى من القدم أو الساق أو حتى الظهر.
عند ملاحظة أي من هذه الأعراض، وخاصة إذا كانت تتداخل مع أنشطتك اليومية، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف لتقييم حالتك وتحديد خطة العلاج الأنسب. التشخيص المبكر يتيح خيارات علاجية أوسع ويمنع تفاقم الحالة.
خيارات العلاج: من التحفظي إلى الجراحي
يهدف علاج ورم إبهام القدم (الوكعة) إلى تخفيف الألم، تصحيح التشوه، واستعادة وظيفة القدم الطبيعية. تعتمد خطة العلاج على شدة التشوه، مستوى الألم، وتأثير الحالة على جودة حياة المريض. يقدم الأستاذ الدكتور محمد هطيف نهجًا شاملاً يبدأ بالخيارات التحفظية وينتقل إلى الحلول الجراحية المتقدمة عند الضرورة.
أولاً: العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي الخطوة الأولى لمعظم المرضى، ويهدف إلى تخفيف الأعراض وإبطاء تطور التشوه.
-
تعديل الأحذية (Footwear Modification):
- أحذية واسعة ومريحة: ارتداء أحذية ذات مقدمة واسعة وعميقة توفر مساحة كافية للأصابع، وتجنب الضغط على الوكعة.
- تجنب الكعب العالي: تقليل أو تجنب الأحذية ذات الكعب العالي، والتي تزيد الضغط على مقدمة القدم.
- مواد مرنة: اختيار أحذية مصنوعة من مواد ناعمة ومرنة لتقليل الاحتكاك.
-
وسائد الحماية والفواصل (Padding and Spacers):
- وسائد الوكعة (Bunion Pads): وسادات جل أو سيليكون توضع فوق الوكعة لتقليل الاحتكاك والضغط من الحذاء.
- فواصل الأصابع (Toe Spacers): توضع بين إبهام القدم والإصبع الثاني للمساعدة في إعادة محاذاة الأصابع وتقليل الاحتكاك.
-
التقويمات العظمية (Orthotics):
- دعامات القدم المخصصة (Custom Orthotics): تُصنع خصيصًا لتناسب شكل قدم المريض، وتساعد على توزيع الضغط بشكل صحيح، ودعم قوس القدم، وتصحيح المشاكل الميكانيكية الحيوية التي قد تسهم في الوكعة، مثل القدم المسطحة.
- الدعامات الجاهزة (Over-the-counter Orthotics): خيارات أقل تكلفة قد توفر بعض الراحة.
-
الأدوية ومسكنات الألم (Medications):
- مسكنات الألم المتاحة دون وصفة طبية (OTC Pain Relievers): مثل الإيبوبروفين أو النابروكسين لتقليل الألم والالتهاب.
- الكريمات الموضعية (Topical Creams): قد تساعد في تخفيف الألم الموضعي.
- حقن الكورتيكوستيرويد (Corticosteroid Injections): في بعض الحالات، قد يتم حقن الستيرويدات في المفصل لتخفيف الالتهاب الشديد والألم، ولكن يجب استخدامها بحذر بسبب الآثار الجانبية المحتملة.
-
العلاج الطبيعي (Physical Therapy):
- تمارين التقوية والمرونة: لتقوية العضلات المحيطة بالمفصل وتحسين مرونته.
- العلاج بالثلج (Ice Therapy): تطبيق الثلج لتقليل التورم والألم.
- العلاج بالحرارة (Heat Therapy): قد يساعد في تخفيف التيبس العضلي.
-
تعديل الأنشطة (Activity Modification):
- تجنب الأنشطة التي تزيد من الألم، مثل الجري لمسافات طويلة أو الوقوف لفترات ممتدة، حتى يتم التحكم في الأعراض.
متى يكون العلاج غير الجراحي مناسبًا؟
العلاج التحفظي فعال بشكل خاص في الحالات الخفيفة إلى المتوسطة، أو عندما يكون الألم متقطعًا وليس شديدًا. إنه خيار ممتاز للمرضى الذين لا يرغبون في الجراحة أو الذين لديهم حالات صحية تمنعهم منها. ومع ذلك، من المهم ملاحظة أن العلاج غير الجراحي لا يصحح التشوه العظمي، بل يهدف إلى إدارة الأعراض.
ثانياً: العلاج الجراحي
عندما يفشل العلاج غير الجراحي في تخفيف الألم بشكل كافٍ، أو عندما يكون التشوه شديدًا ويؤثر بشكل كبير على جودة الحياة، يصبح التدخل الجراحي هو الخيار الأفضل. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحة القدم والكاحل، يقدم حلولًا جراحية متقدمة ومصممة خصيصًا لكل مريض.
متى تكون الجراحة ضرورية؟
- ألم مزمن لا يستجيب للعلاج التحفظي.
- صعوبة بالغة في ارتداء الأحذية العادية.
- تفاقم التشوه وتأثيره على الأصابع الأخرى.
- التهاب متكرر وتورم حول الوكعة.
- تأثير الوكعة على القدرة على المشي وممارسة الأنشطة اليومية.
أنواع الجراحات لعلاج ورم إبهام القدم (الوكعة)
هناك أكثر من مائة إجراء جراحي مختلف لعلاج الوكعة، ولكن جميعها تهدف إلى إعادة محاذاة العظام والأربطة وتخفيف الضغط. يختار الأستاذ الدكتور محمد هطيف التقنية الأنسب بناءً على نوع التشوه، شدته، وحالة المريض.
1. بَضْع عظم ماو الداني (Mau Proximal Osteotomy): الخيار المتقدم
تعتبر تقنية بَضْع عظم ماو (Mau Osteotomy) واحدة من أكثر التقنيات فعالية وثباتًا لعلاج ورم إبهام القدم، خاصة في حالات التشوهات الكبيرة. يتميز هذا الإجراء بعدة مزايا تجعله الخيار المفضل للأستاذ الدكتور محمد هطيف.
فكرة الإجراء:
يتضمن بَضْع عظم ماو إجراء قطع جراحي دقيق (بَضْع) في الجزء العلوي (الداني) من عظم المشط الأول. ثم يتم تحريك الجزء البعيد من العظم لتصحيح زاوية الانحراف وإعادة محاذاة عظم المشط بشكل صحيح. بعد إعادة المحاذاة، يتم تثبيت العظام في وضعها الجديد باستخدام براغي صغيرة أو صفائح معدنية.
لماذا تُعد تقنية Mau Osteotomy خيارًا ممتازًا؟
*
ثبات جوهري (Inherently Stable):
تتميز هذه التقنية بثباتها العالي بعد الجراحة، مما يقلل من خطر حدوث مضاعفات مثل عدم الالتئام أو الانتكاس. هذا الثبات يساهم في تعافٍ أسرع وأكثر أمانًا.
*
تقنية جراحية قابلة للتكرار (Reproducible Surgical Technique):
يعني هذا أن الإجراء يمكن تنفيذه بدقة واتساق، مما يضمن نتائج موثوقة وممتازة في يد جراح ماهر مثل الأستاذ الدكتور محمد هطيف.
*
تقليل المضاعفات الشائعة (Minimizing Common Complications):
مقارنة بغيرها من تقنيات بضع العظم الدانية، تقلل تقنية ماو من مخاطر مثل عدم التئام العظم (Nonunion) أو سوء الالتئام (Malunion) أو النخر اللاوعائي (Avascular Necrosis) لرأس المشط الأول.
*
تصحيح فعال للتشوهات الكبيرة:
هذه التقنية فعالة بشكل خاص في تصحيح التشوهات الكبيرة التي لا يمكن معالجتها بتقنيات بضع العظم البعيدة (التي تتم بالقرب من مفصل إبهام القدم).
2. بَضْع العظم البعيد (Distal Osteotomy)
تُجرى هذه العمليات بالقرب من رأس عظم المشط الأول. من الأمثلة الشائعة "بَضْع عظم شيفرون" (Chevron Osteotomy) أو "بَضْع عظم أوستن" (Austin Osteotomy). تُستخدم هذه التقنيات عادةً للتشوهات الخفيفة إلى المتوسطة.
3. بَضْع العظم اللفّي (Scarf Osteotomy)
تقنية أخرى تُستخدم لتصحيح التشوهات المتوسطة إلى الشديدة. تتضمن قطعًا طوليًا في عظم المشط الأول يسمح بتحريك العظم بطريقة أكثر تعقيدًا وإعادة تشكيله.
4. استئصال العظم (Exostectomy)
إزالة النتوء العظمي فقط دون تصحيح التشوه الأساسي في محاذاة العظم. لا يُعد هذا الإجراء علاجًا كاملاً للوكعة، ولكنه قد يُستخدم لتخفيف الألم الناتج عن الاحتكاك في الحالات البسيطة جدًا أو كجزء من إجراء أكبر.
5. دمج المفصل (Arthrodesis)
في حالات الوكعة الشديدة المرتبطة بالتهاب المفاصل التآكلي أو التشوهات المعقدة، قد يوصي الدكتور هطيف بدمج المفصل المشطي السلامي الأول. يتضمن هذا الإجراء إزالة الغضروف من المفصل ودمج العظام معًا لتصبح عظمة واحدة ثابتة. يؤدي هذا إلى فقدان حركة المفصل ولكنه يوفر تخفيفًا فعالًا للألم.
6. دمج المفصل المشطي الإسفيني الأول (First Metatarsal-Cuneiform Joint Fusion)
في بعض الحالات المرتبطة بفرط حركة المفصل بين المشط الأول والعظم الإسفيني، قد يكون دمج هذا المفصل العميق هو الإجراء الأنسب لاستعادة الثبات وتصحيح التشوه.
خبرة الأستاذ الدكتور محمد هطيف في الجراحة:
يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تقييم ورم إبهام القدم واختيار أفضل تقنية جراحية لكل حالة. إن إتقانه لتقنيات مثل بَضْع عظم ماو، وغيرها من الإجراءات المتقدمة، يجعله الخيار الأمثل للمرضى الذين يبحثون عن حلول فعالة ودائمة لآلام أقدامهم. يحرص الدكتور هطيف على شرح جميع الخيارات المتاحة، ومناقشة التوقعات والمخاطر المحتملة، لضمان اتخاذ قرار مستنير ومريح للمريض.
تذكر أن الهدف النهائي هو استعادة قدمك لوظيفتها الطبيعية، وتخليصك من الألم، وتمكينك من العودة إلى حياتك بنشاط وثقة.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي لورم إبهام القدم
| الميزة / العامل | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (مثل بَضْع عظم ماو) |
|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض وإدارة الألم وإبطاء تطور التشوه. | تصحيح التشوه بشكل دائم واستعادة محاذاة ووظيفة القدم. |
| المدة الزمنية | مستمر، يتطلب التزامًا دائمًا. | إجراء واحد، يتبعه فترة تعافٍ محددة. |
| الفعالية | جيد في الحالات الخفيفة إلى المتوسطة، لكنه لا يصحح التشوه العظمي. | فعال للغاية في تصحيح التشوه، خاصة الحالات الشديدة والمتقدمة. |
| مستوى الألم | قد يخف الألم مؤقتًا، ولكن قد يعود مع الإجهاد أو الأحذية غير المناسبة. | يزول الألم بشكل كبير بعد التعافي، ويستعيد المريض راحته الدائمة. |
| استعادة وظيفة القدم | تحسين جزئي، وقد تظل بعض القيود. | استعادة شبه كاملة لوظيفة القدم، |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك