تشوه الفقرة النصفية: دليلك الشامل للعلاج الآمن والفعال مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
الفقرة النصفية هي تشوه خلقي في العمود الفقري يحدث عند الولادة، ويؤدي إلى انحناءات غير طبيعية. يعتمد العلاج على شدة الحالة، وقد يشمل الملاحظة، استخدام الدعامات، أو التدخل الجراحي لاستئصال الفقرة. يقدم الأستاذ الدكتور محمد هطيف حلولاً علاجية متقدمة وفعالة لهذه الحالات لضمان عمود فقري صحي.
عندما يتعلق الأمر بصحة العمود الفقري، خاصة لدى الأطفال، فإن أي تشوه يمكن أن يثير قلقاً كبيراً لدى الأهل. تُعد الفقرة النصفية (Hemivertebra) إحدى هذه الحالات، وهي تشوه خلقي في العمود الفقري يتطلب فهماً دقيقاً وتشخيصاً مبكراً، والأهم من ذلك، خطة علاجية مُحكمة على يد خبير متمرس لضمان أفضل النتائج وتحقيق حياة طبيعية للمريض. في هذا الدليل الشامل، سنتعمق في كل ما تحتاج لمعرفته عن الفقرة النصفية، من أسبابها الخفية وأعراضها المتنوعة إلى أحدث طرق التشخيص والعلاج، مع تسليط الضوء على الخبرة الرائدة والكفاءة الفريدة للأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العمود الفقري والعظام والمفاصل في اليمن والمنطقة، والذي يقدم حلولاً علاجية آمنة وفعالة تعتمد على أحدث التقنيات العالمية.
ما هي الفقرة النصفية؟ (Hemivertebra) – فهم معمق للتشوه
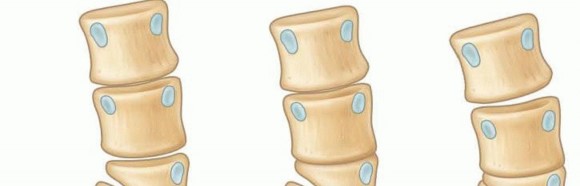
الفقرة النصفية هي نوع من التشوهات الخلقية النادرة نسبياً في العمود الفقري، أي أنها تتكون خلال فترة نمو الجنين في رحم الأم، وتحديداً بين الأسبوعين الثامن والثاني عشر من الحمل، وهي الفترة الحرجة لتكون الفقرات. يحدث هذا التشوه عندما لا يكتمل نمو إحدى فقرات العمود الفقري بشكل طبيعي، فتتكون "نصف فقرة" أو جزء منها بدلاً من فقرة كاملة النمو.
لفهم الفقرة النصفية، يجب أن نتخيل العمود الفقري كمجموعة من الفقرات المتراصة فوق بعضها البعض، وكل فقرة تتكون من جسم فقري في الأمام وقوس خلفي يحيط بالحبل الشوكي. في حالة الفقرة النصفية، يتشكل جزء فقط من الجسم الرئيسي للفقرة على أحد الجانبين، بينما يغيب الجزء المقابل أو يكون ناقص النمو بشكل كبير. هذا النقص في التكوين يؤدي إلى نمو غير متوازن في العمود الفقري، مما يتسبب في انحناءات غير طبيعية ومتقدمة مع نمو الطفل.
تُصنف الفقرة النصفية على أنها "فشل خلقي في التكوين"، وهذا يعني أن المشكلة تنبع من عدم اكتمال عملية النمو الطبيعية للفقرة. هذا الخلل في النمو يؤثر على استقامة العمود الفقري، وقد يؤدي إلى انحرافات مختلفة مثل:
- الجنف (Scoliosis): وهو انحناء جانبي للعمود الفقري، ويُعد الأشهر والأكثر شيوعاً عند وجود فقرة نصفية.
- التحدب (Kyphosis): وهو انحناء أمامي مفرط (حدبة) يظهر غالباً في منطقة الصدر أو الظهر.
- التقوس (Lordosis): وهو انحناء خلفي مفرط، يحدث غالباً في منطقة أسفل الظهر.
- الحداب الجنفي (Kyphoscoliosis): وهو مزيج من التحدب والجنف، ويُعتبر من الحالات الأكثر تعقيداً.
التصنيف التشريحي للفقرة النصفية: فهم أعمق للحالة
تتعدد أنواع الفقرة النصفية بناءً على درجة الاندماج بالفقرات المجاورة، وهذا التصنيف مهم جداً للأستاذ الدكتور محمد هطيف وفريقه لتحديد مدى تأثيرها على العمود الفقري والتخطيط للعلاج الأمثل:
- الفقرة النصفية كاملة التجزئة (Fully Segmented Hemivertebra): وهي الأكثر شيوعاً وتأثيراً. تكون الفقرة النصفية هنا مستقلة تماماً، وتفصلها عن الفقرات العلوية والسفلية أقراص غضروفية طبيعية (نموذجية). هذا النوع يمتلك إمكانية نمو ذاتي من جانب واحد، مما يؤدي إلى انحناء متفاقم ومستمر للعمود الفقري مع نمو الطفل.
- الفقرة النصفية شبه المقطوعة (Semi-Segmented Hemivertebra): في هذه الحالة، تندمج الفقرة النصفية مع الفقرة المجاورة لها من أحد الجانبين (العلوي أو السفلي)، بينما تكون مفصولة بقرص غضروفي طبيعي من الجانب الآخر. هذا يؤدي إلى قدر أقل من النمو غير المتوازن مقارنة بالنوع الأول، لكنه لا يزال يسبب انحناءً.
- الفقرة النصفية غير المقطوعة (Non-Segmented/Incarcerated Hemivertebra): تكون الفقرة النصفية مدمجة بالكامل مع الفقرات المجاورة لها من الأعلى والأسفل. في هذه الحالة، لا يوجد قرص غضروفي فاصل يسمح بالنمو، مما يعني أنها لا تسبب انحرافاً كبيراً أو يكون تأثيرها بسيطاً جداً على استقامة العمود الفقري، وغالباً ما لا تتطلب تدخلاً جراحياً.
- الفقرة النصفية الوتدية (Wedge Vertebra): وهي حالة يحدث فيها فشل جزئي في تكوين جزء من الفقرة، مما يجعلها تشبه الوتد بدلاً من نصف فقرة كاملة. تأثيرها أقل حدة من الفقرة النصفية كاملة التجزئة ولكنها قد تساهم في الجنف أو الحداب.
جدول 1: تصنيف وأنواع الفقرة النصفية وتأثيرها على العمود الفقري
| نوع الفقرة النصفية | الوصف التشريحي | إمكانية النمو غير المتوازن | شدة الانحراف المحتمل | احتمالية التدخل الجراحي |
|---|---|---|---|---|
| كاملة التجزئة (Fully Segmented) | مفصولة بقرص غضروفي من الأعلى والأسفل | عالية جداً (نمو ذاتي من جانب واحد) | كبيرة (جنف/تحدب متفاقم) | عالية |
| شبه المقطوعة (Semi-Segmented) | مدمجة من جانب، مفصولة بقرص من الجانب الآخر | متوسطة (نمو جزئي) | متوسطة إلى كبيرة | متوسطة إلى عالية |
| غير المقطوعة/المدمجة (Non-Segmented/Incarcerated) | مدمجة بالكامل مع الفقرات المجاورة | معدومة تقريباً | ضئيلة أو معدومة | منخفضة جداً (نادراً ما تتطلب) |
| الوتدية (Wedge Vertebra) | فشل جزئي في تكوين جزء من الفقرة على شكل وتد | متوسطة | متوسطة | حسب شدة الانحراف |
أسباب وعوامل خطر الفقرة النصفية: نظرة متعمقة
على الرغم من التقدم العلمي، فإن السبب الدقيق وراء حدوث الفقرة النصفية في معظم الحالات لا يزال غير معروف (مجهول السبب Idiopathic). ومع ذلك، يفهم الأستاذ الدكتور محمد هطيف أن هذا التشوه ينجم عن خلل في عملية تكوين الفقرات خلال المراحل المبكرة من التطور الجنيني.
تتكون الفقرات من كتل صغيرة تسمى "القطع الجسدية" (Somites) التي تبدأ بالتشكل في الأسابيع الأولى من الحمل. أي اضطراب في هذه العملية – سواء كان ذلك نقصاً في إمدادات الدم، أو خللاً في التعبير الجيني، أو تأثيراً بيئياً – يمكن أن يؤدي إلى فشل في تكوين نصف الفقرة.
- العوامل الوراثية والجينية: في بعض الحالات، قد تلعب العوامل الوراثية دوراً، حيث تم ربط بعض الجينات بتشوهات العمود الفقري الخلقية. قد تظهر الفقرة النصفية كجزء من متلازمات وراثية أوسع نطاقاً تؤثر على أجهزة متعددة في الجسم.
-
المتلازمات المرتبطة:
غالباً ما ترتبط الفقرة النصفية بوجود تشوهات خلقية أخرى في الجسم، وهو ما يؤكد أهمية التقييم الشامل الذي يجريه الأستاذ الدكتور محمد هطيف. من أبرز المتلازمات والجمعيات المرتبطة:
- جمعية VACTERL: وهي مجموعة من التشوهات التي قد تشمل: (V) تشوهات الفقرات، (A) رتق الشرج، (C) تشوهات القلب، (T) ناسور الرغامي المريئي، (E) تشوهات المريء، (R) تشوهات الكلى، (L) تشوهات الأطراف.
- متلازمة آلاجيل (Alagille Syndrome): تؤثر على الكبد والقلب والعمود الفقري.
- متلازمة كليبل-فايل (Klippel-Feil Syndrome): تتميز باندماج فقرات الرقبة، وقد تترافق مع فقرة نصفية.
- متلازمة جارشو-ليفن (Jarcho-Levin Syndrome): تتميز بتشوهات متعددة في الفقرات والضلوع.
- عوامل بيئية (أقل شيوعاً وتأكيداً): تشير بعض الأبحاث إلى أن التعرض لبعض العوامل البيئية أو الأدوية خلال فترة الحمل المبكرة قد يزيد من خطر حدوث التشوهات الخلقية، بما في ذلك الفقرة النصفية، ولكن لا يوجد دليل قاطع على علاقة مباشرة في معظم الحالات. ومع ذلك، ينصح الأستاذ الدكتور محمد هطيف دائماً النساء الحوامل بالالتزام بالرعاية الطبية والمشورة الجيدة خلال فترة الحمل.
من المهم التأكيد للأهل أن حدوث الفقرة النصفية لا يعني بالضرورة وجود خطأ من جانبهم، فمعظم الحالات تحدث بشكل عشوائي دون سبب واضح يمكن الوقاية منه.
الأعراض والعلامات: كيف تكتشف الفقرة النصفية؟
تختلف أعراض الفقرة النصفية بشكل كبير من طفل لآخر، وتعتمد على موقع الفقرة النصفية، وعددها، ونوعها (كما تم وصفه أعلاه)، ودرجة الانحناء التي تسببها. قد لا تظهر أي أعراض واضحة عند الولادة، بينما تظهر في حالات أخرى منذ الأيام الأولى للحياة.
تشمل الأعراض الأكثر شيوعاً التي يلاحظها الأهل ويقوم الأستاذ الدكتور محمد هطيف بتقييمها بدقة:
- انحناء مرئي في العمود الفقري (Scoliosis): هذا هو العرض الأكثر شيوعاً. قد يلاحظ الأهل انحرافاً جانبياً في ظهر الطفل أو كتفاً أعلى من الآخر، أو عدم تناسق في مستوى الوركين. قد يتفاقم هذا الانحناء مع نمو الطفل.
- تحدب (Kyphosis) أو تقوس (Lordosis): يمكن أن تسبب الفقرة النصفية انحناءً للأمام (تحدب) أو للخلف (تقوس) في العمود الفقري، مما يؤثر على مظهر الظهر.
- عدم تناسق الجذع (Truncal Asymmetry): قد يظهر جانب من الظهر أعلى أو أكثر بروزاً من الآخر، خاصة عند الانحناء للأمام.
- كتفان أو وركان غير متساويين: يؤدي انحناء العمود الفقري إلى ارتفاع أحد الكتفين أو الوركين عن الآخر.
- الآلام (أقل شيوعاً في الأطفال): نادراً ما يعاني الأطفال الصغار من الألم المرتبط بالفقرة النصفية ما لم يكن هناك انحناء شديد أو ضغط على الأعصاب. قد يصبح الألم أكثر شيوعاً في مرحلة المراهقة أو البلوغ نتيجة للإجهاد الميكانيكي على العمود الفقري.
-
مشاكل عصبية (نادراً وخطيرة):
في حالات نادرة جداً ولكنها خطيرة، إذا كان الانحناء شديداً جداً ويضغط على الحبل الشوكي أو الأعصاب، فقد تظهر أعراض عصبية مثل:
- ضعف في الأطراف السفلية.
- خدر أو تنميل في الساقين.
- مشاكل في التحكم بالمثانة أو الأمعاء.
- مشاكل تنفسية (في الحالات الشديدة جداً): إذا كان الانحناء في منطقة الصدر شديداً جداً، فقد يؤثر على نمو الرئة ويسبب صعوبات في التنفس.
جدول 2: الأعراض المحتملة للفقرة النصفية حسب العمر والشدة
| العمر | الأعراض الشائعة | الأعراض النادرة/الخطيرة (تتطلب اهتماماً فورياً) |
|---|---|---|
| الرضع والأطفال الصغار (0-3 سنوات) |
|
|
| الأطفال والمراهقون (4-18 سنة) |
|
|
يؤكد الأستاذ الدكتور محمد هطيف على أهمية الفحص الدوري للأطفال، خاصة خلال مراحل النمو السريع، للكشف المبكر عن أي علامات لانحراف العمود الفقري. فالتشخيص المبكر هو المفتاح لخطط علاجية أكثر فعالية وأقل تعقيداً.
التشخيص الدقيق: ركيزة العلاج الناجح مع الأستاذ الدكتور محمد هطيف
يعتمد الأستاذ الدكتور محمد هطيف في تشخيص الفقرة النصفية على نهج شامل يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير، لضمان تحديد دقيق لموقع التشوه ونوعه وتأثيره على العمود الفقري والحبل الشوكي. هذه الدقة في التشخيص هي حجر الزاوية لأي خطة علاجية ناجحة.
- الفحص السريري الشامل: يبدأ الأستاذ الدكتور هطيف بفحص دقيق للعمود الفقري للطفل، وتقييم شامل للقامة، والكتفين، والوركين، ومستوى الحوض. يطلب من الطفل الانحناء للأمام (اختبار آدم) للكشف عن أي عدم تناسق أو بروز في الضلوع أو الظهر. يتم أيضاً تقييم القوة العضلية، والإحساس، وردود الفعل العصبية لاستبعاد أي مشاكل عصبية محتملة.
-
الأشعة السينية (X-rays):
هي الأداة التشخيصية الأساسية. تُجرى صور الأشعة السينية للعمود الفقري بالكامل (الأمامية-الخلفية والجانبية) أثناء الوقوف لتقييم:
- وجود وشكل الفقرة النصفية.
- عدد الفقرات النصفية وموقعها (عنق، صدر، قطن).
- درجة الانحناء (زاوية كوب).
- مرونة العمود الفقري ومحاذاة الرأس والجذع.
تساعد الأشعة السينية المتسلسلة على مدار الوقت في مراقبة تطور الانحناء.
-
الرنين المغناطيسي (MRI):
يعتبر التصوير بالرنين المغناطيسي حاسماً، ويطلبه الأستاذ الدكتور هطيف لجميع حالات الفقرة النصفية قبل التفكير في أي تدخل جراحي. فهو يوفر صوراً مفصلة للأنسجة الرخوة، مما يسمح بتقييم:
- الحبل الشوكي والأعصاب المحيطة.
- وجود أي تشوهات أخرى مرتبطة بالحبل الشوكي (مثل الحبل الشوكي المربوط، تكهف النخاع، الورم الشحمي، تشوهات خياري) التي قد تؤثر على التخطيط الجراحي.
- الأقراص الفقرية المحيطة بالفقرة النصفية.
- الأشعة المقطعية (CT Scan): في بعض الحالات، قد يتم إجراء الأشعة المقطعية لتقديم صور ثلاثية الأبعاد مفصلة للعظام. تساعد هذه التقنية الأستاذ الدكتور هطيف على فهم التكوين العظمي المعقد للفقرة النصفية وعلاقتها بالفقرات المجاورة بشكل أفضل، وهو أمر لا يقدر بثمن في التخطيط للجراحة الدقيقة.
- استشارة التخصصات الأخرى: نظراً لارتباط الفقرة النصفية أحياناً بتشوهات في أنظمة الجسم الأخرى، قد يطلب الأستاذ الدكتور هطيف استشارة أخصائي أمراض القلب، أو الكلى، أو المسالك البولية، أو غيرهم لضمان تقييم شامل وعلاج أي مشاكل مصاحبة.
من خلال هذا النهج التشخيصي الشامل، يتمكن الأستاذ الدكتور محمد هطيف من رسم خريطة علاجية دقيقة ومخصصة لكل حالة، مع الأخذ في الاعتبار أدق التفاصيل التشريحية والفسيولوجية للمريض.
خيارات العلاج المتعددة: من التحفظي إلى الجراحي المتقدم مع الدكتور محمد هطيف
يعتمد اختيار خطة العلاج المناسبة للفقرة النصفية على عدة عوامل، بما في ذلك عمر الطفل، وموقع الفقرة النصفية، ونوعها، ودرجة الانحناء، ومعدل تزايد الانحناء، ووجود أي تشوهات عصبية أو أعراض مصاحبة. يشتهر الأستاذ الدكتور محمد هطيف بنهجه المحافظ أولاً، مع الانتقال إلى التدخل الجراحي عند الضرورة القصوى، وبأكثر الطرق أماناً وفعالية.
أولاً: العلاج التحفظي (غير الجراحي)
يُفضل العلاج التحفظي للحالات التي لا تظهر فيها الفقرة النصفية انحرافاً كبيراً أو تتسم ببطء التفاقم، وخصوصاً للفقرات النصفية غير المقطوعة (Non-Segmented) التي تميل إلى أن تكون مستقرة.
- المراقبة الدقيقة (Watchful Waiting): للحالات الخفيفة أو غير المتفاقمة، يوصي الأستاذ الدكتور هطيف بجدول زمني منتظم للمراقبة، يتضمن فحوصات سريرية وأشعة سينية كل 6-12 شهراً لتقييم تطور الانحناء. الهدف هو الكشف المبكر عن أي تفاقم واتخاذ قرار التدخل في الوقت المناسب.
- العلاج الطبيعي (Physical Therapy): قد يوصى به لتقوية عضلات الجذع والظهر، وتحسين المرونة، والحفاظ على الوضعية الصحيحة. لا يصحح العلاج الطبيعي الانحناء الناتج عن الفقرة النصفية بحد ذاته، لكنه يدعم العمود الفقري ويحسن الوظيفة العامة.
- الدعامات أو الأحزمة (Bracing): قد تُستخدم في بعض حالات الفقرة النصفية، خاصة إذا كانت مرتبطة بنوع من الجنف يشبه الجنف مجهول السبب. ومع ذلك، فإن فعالية الدعامات في علاج الجنف الخلقي الناتج عن الفقرة النصفية محدودة بشكل عام. الدعامات لا تصحح التشوه الخلقي، ولكنها قد تساعد في إبطاء تفاقم الانحناء في بعض الحالات، خاصة في الأطفال الأصغر سناً الذين لا يزالون في مرحلة النمو. يحدد الأستاذ الدكتور هطيف بدقة ما إذا كانت الدعامة مناسبة لحالة معينة.
ثانياً: التدخل الجراحي: متى يصبح ضرورة؟
يصبح التدخل الجراحي ضرورياً عندما يكون هناك انحناء متفاقم يهدد وظيفة العمود الفقري، أو يسبب تشوهاً كبيراً، أو يؤثر على الجهاز العصبي، أو يتجاوز عتبة معينة (غالباً ما تكون زاوية كوب أكثر من 30-40 درجة). يتميز الأستاذ الدكتور محمد هطيف بخبرته الطويلة التي تزيد عن 20 عاماً في جراحات العمود الفقري المعقدة، واستخدامه لأحدث التقنيات مثل الجراحة المجهرية (Microsurgery) لضمان الدقة والسلامة.
يهدف الأستاذ الدكتور هطيف من الجراحة إلى تصحيح الانحناء، استعادة استقامة العمود الفقري قدر الإمكان، منع تفاقم التشوه، وحماية الحبل الشوكي. وتشمل الخيارات الجراحية الرئيسية:
-
1. استئصال الفقرة النصفية والدمج الفقري (Hemivertebra Excision and Spinal Fusion):
تُعتبر هذه الجراحة المعيار الذهبي لعلاج الفقرة النصفية كاملة التجزئة والمتفاقمة. يقوم الأستاذ الدكتور هطيف بإزالة الفقرة النصفية بالكامل لتحقيق أقصى قدر من التصحيح وتقليل إمكانية النمو غير المتوازن. بعد الإزالة، يتم دمج الفقرات العلوية والسفلية لضمان استقرار العمود الفقري.
- النهج الخلفي (Posterior Approach): هو الأكثر شيوعاً. يتم الوصول إلى الفقرة النصفية من الخلف، ويتم إزالة الجسم الفقري النصف والقوس الخلفي الجزئي، ثم يتم تصحيح الانحناء وتثبيت الفقرات بمسامير وقضبان معدنية.
- النهج الأمامي والخلفي المشترك (Combined Anterior and Posterior Approach): في بعض الحالات المعقدة، خاصة في الفقرات الصدرية السفلية أو القطنية العلوية، قد يتطلب الأمر نهجاً من الأمام والخلف، إما في مرحلتين أو جراحة واحدة، للحصول على تصحيح كامل ودمج قوي. يمتلك الأستاذ الدكتور هطيف المهارة اللازمة لإجراء هذه الجراحات المعقدة بدقة متناهية.
تُجرى هذه الجراحة غالباً في سن مبكرة (مثل 1-5 سنوات) لمنع تطور الانحناء الكبير والحفاظ على أقصى قدر من نمو العمود الفقري المتبقي السليم.
-
2. الدمج في الموقع (In Situ Fusion):
في حالات معينة حيث يكون الانحناء خفيفاً وغير متفاقم بشدة، أو إذا كان المريض صغيراً جداً، قد يقرر الأستاذ الدكتور هطيف دمج الفقرة النصفية والفقرات المجاورة لها في مكانها دون إزالة الفقرة النصفية. يهدف هذا الإجراء إلى وقف النمو غير المتوازن من جانب واحد ومنع تفاقم الانحناء، ولكنه لا يوفر تصحيحاً كبيراً للانحناء الموجود.
-
3. قضبان النمو (Growing Rods):
للأطفال الصغار جداً الذين يعانون من انحناءات شديدة ومتفاقمة، حيث قد يكون استئصال الفقرة النصفية مبكراً جداً ويؤثر على نمو الجذع والرئة، قد يلجأ الأستاذ الدكتور هطيف إلى تقنية قضبان النمو. يتم زرع قضبان معدنية على طول العمود الفقري ويتم إطالتها بشكل دوري (جراحياً أو باستخدام قضبان مغناطيسية قابلة للتمدد) للسماح للعمود الفقري بالنمو مع السيطرة على الانحناء. تُزال هذه القضبان في النهاية وتُستبدل بدمج نهائي عندما يبلغ الطفل سناً مناسبة. هذا النهج يتطلب خبرة كبيرة في جراحة الأطفال.
يُعد الأستاذ الدكتور محمد هطيف مرجعاً في هذا المجال، حيث يطبق أحدث التطورات في جراحة العمود الفقري، مثل استخدام أنظمة المراقبة العصبية أثناء الجراحة (Intraoperative Neuromonitoring) لضمان سلامة الحبل الشوكي والأعصاب، مما يقلل بشكل كبير من مخاطر المضاعفات العصبية.
الإعداد للجراحة وما بعدها: رحلة الشفاء خطوة بخطوة
رحلة علاج الفقرة النصفية جراحياً تتطلب تخطيطاً دقيقاً ورعاية شاملة قبل وأثناء وبعد الجراحة. يضمن الأستاذ الدكتور محمد هطيف وفريقه تقديم دعم كامل للمريض وعائلته في كل مرحلة.
الإعداد قبل الجراحة
يبدأ التحضير قبل الجراحة بأسابيع، ويشمل:
- التقييم الطبي الشامل: مراجعة شاملة للتاريخ الطبي للمريض، بما في ذلك فحوصات الدم، وتقييم وظائف القلب والرئة، للتأكد من أن المريض لائق للجراحة والتخدير.
- استشارات متخصصة: إذا لزم الأمر، تُجرى استشارات مع أخصائيي أمراض القلب، أو أطباء التخدير، أو أخصائيي طب الأطفال.
- شرح مفصل للجراحة: يخصص الأستاذ الدكتور محمد هطيف وقتاً كافياً لشرح الإجراء الجراحي بالتفصيل للعائلة، بما في ذلك الأهداف، والتقنيات المستخدمة (مثل الجراحة المجهرية)، والمخاطر المحتملة، وفوائد الجراحة، والإجابة على جميع تساؤلاتهم بصراحة طبية تامة.
- التخطيط النفسي: يتم تقديم الدعم النفسي للمريض وعائلته لتهدئة المخاوف وبناء الثقة في الفريق الطبي.
خلال العملية الجراحية (استئصال الفقرة النصفية كمثال)
تتراوح مدة الجراحة بين 3 إلى 6 ساعات، وتتضمن عدة مراحل دقيقة يقوم بها الأستاذ الدكتور محمد هطيف:
- التخدير: يتم تخدير الطفل بشكل كامل بواسطة فريق تخدير متخصص في طب الأطفال.
- الوصول الجراحي: يقوم الأستاذ الدكتور هطيف بعمل شق جراحي في الظهر (النهج الخلفي) للوصول إلى العمود الفقري.
- تحديد الفقرة النصفية: باستخدام الأشعة السينية أثناء الجراحة والمجهر الجراحي عالي الدقة، يتم تحديد الفقرة النصفية بدقة متناهية.
- استئصال الفقرة النصفية: يتم إزالة الفقرة النصفية بعناية فائقة، مع الحفاظ على سلامة الحبل الشوكي والأعصاب المحيطة، وهو ما يتطلب خبرة فائقة مثل خبرة الأستاذ الدكتور هطيف الذي يتمتع بأكثر من 20 عاماً في هذا المجال ويستخدم تقنيات الجراحة المجهرية المتقدمة.
- تصحيح الانحناء: بعد إزالة الفقرة النصفية، يتم تصحيح الانحناء تدريجياً وإعادة محاذاة العمود الفقري باستخدام أدوات جراحية متخصصة.
- الدمج والتثبيت: يتم دمج الفقرات السليمة المجاورة لموقع الفقرة النصفية باستخدام طعوم عظمية (من المريض نفسه أو من بنك العظام) ومسامير وقضبان معدنية. هذا التثبيت يضمن استقرار العمود الفقري ويمنع عودة الانحناء.
- المراقبة العصبية: خلال الجراحة، يتم استخدام أنظمة مراقبة عصبية متطورة لمراقبة وظيفة الحبل الشوكي والأعصاب بشكل مستمر، مما يوفر أقصى درجات الأمان.
- إغلاق الجرح: بعد التأكد من استقرار العمود الفقري والتصحيح الأمثل، يتم إغلاق الشق الجراحي بدقة.
الرعاية بعد الجراحة والتعافي
تُعد فترة ما بعد الجراحة حاسمة لنجاح العلاج على المدى الطويل:
- العناية المركزة (ICU): يُنقل المريض إلى وحدة العناية المركزة لبضع أيام للمراقبة الدقيقة للوظائف الحيوية والتحكم في الألم.
- إدارة الألم: يضع فريق الأستاذ الدكتور هطيف خطة شاملة لإدارة الألم لضمان راحة المريض.
- التعبئة المبكرة: بمساعدة أخصائي العلاج الطبيعي، يبدأ المريض في الجلوس والوقوف والمشي لمسافات قصيرة في غضون أيام قليلة بعد الجراحة.
- العناية بالجرح: يتم توفير تعليمات دقيقة للعناية بالجرح لمنع العدوى.
- العودة إلى المنزل: يُغادر معظم المرضى المستشفى في غضون أسبوع إلى عشرة أيام بعد الجراحة، مع جدول متابعة منتظم مع الأستاذ الدكتور محمد هطيف.
إعادة التأهيل والعلاج الطبيعي بعد جراحة الفقرة النصفية
يلعب برنامج إعادة التأهيل دوراً حاسماً في استعادة قوة ووظيفة العمود الفقري بعد جراحة الفقرة النصفية. يشرف الأستاذ الدكتور محمد هطيف على برامج تأهيل مصممة خصيصاً لكل مريض، بالتعاون مع أخصائيي العلاج الطبيعي والتأهيل.
-
الأهداف الرئيسية:
- تخفيف الألم وتحسين الراحة.
- تقوية عضلات الجذع والظهر والأطراف.
- استعادة المرونة والنطاق الحركي للعمود الفقري (بما يتفق مع الدمج).
- تحسين التوازن والوضعية.
- إعادة دمج المريض في أنشطته اليومية والعودة تدريجياً للأنشطة الرياضية.
-
مراحل إعادة التأهيل:
- المرحلة المبكرة (أول 6 أسابيع): تركز على التنفس العميق، وحركات السرير اللطيفة، والمشي لمسافات قصيرة، وتقوية العضلات الأساسية الخفيفة، والتعلم عن وضعيات الجلوس والوقوف الآمنة.
- المرحلة المتوسطة (6 أسابيع - 6 أشهر): يتم زيادة كثافة التمارين تدريجياً، مع التركيز على تمارين القوة والمرونة الخاضعة للرقابة. يبدأ المريض بالعودة تدريجياً إلى الأنشطة الخفيفة.
- المرحلة المتقدمة (بعد 6 أشهر): بعد التأكد من التئام الدمج العظمي، يمكن للمريض العودة تدريجياً إلى الأنشطة الأكثر نشاطاً والرياضات التي لا تفرض ضغطاً كبيراً على العمود الفقري، بتوجيه من الأستاذ الدكتور هطيف وفريقه.
- الدعم طويل الأمد: تستمر المتابعة مع الأستاذ الدكتور محمد هطيف لسنوات بعد الجراحة للتأكد من استقرار العمود الفقري، ومراقبة أي تطورات محتملة، وتقديم المشورة حول الحفاظ على صحة العمود الفقري مدى الحياة.
قصص نجاح حقيقية: أمل يتجدد مع الأستاذ الدكتور محمد هطيف
في مركز الأستاذ الدكتور محمد هطيف، تتجاوز قصص النجاح مجرد الأرقام والبيانات، إنها قصص أطفال وعائلات استعادوا الأمل والحياة الطبيعية بفضل المهارة الاستثنائية والرعاية المتفانية. بخبرة تمتد لأكثر من عقدين، قام الأستاذ الدكتور هطيف بتحويل حياة العديد من المرضى، مؤكداً مكانته كأحد أبرز جراحي العمود الفقري في المنطقة.
قصة سارة: تحرير طفولة من قيود التشوه
أتت سارة، طفلة في الثالثة من عمرها، إلى عيادة الأستاذ الدكتور محمد هطيف وهي تعاني من انحناء حاد في عمودها الفقري الصدري بسبب فقرة نصفية كاملة التجزئة، مما كان يهدد نمو رئتيها وقدرتها على الحركة بشكل طبيعي. كانت والدتها في حالة من القلق الشديد على مستقبل ابنتها.
بعد تقييم شامل ودقيق باستخدام الأشعة السينية والرنين المغناطيسي، أدرك الأستاذ الدكتور هطيف أن التدخل الجراحي المبكر هو الحل الأمثل. شرح للأهل خطة العلاج بكل شفافية وأمانة طبية، موضحاً تفاصيل جراحة استئصال الفقرة النصفية والدمج الخلفي. بفضل مهارته الفائقة وتقنياته الجراحية المجهرية المتقدمة، نجحت الجراحة في تصحيح الانحناء بشكل ملحوظ وتحرير العمود الفقري لسارة.
اليوم، وبعد سنوات من المتابعة الدورية وبرنامج تأهيل شامل، تعيش سارة طفولة طبيعية تماماً. تستطيع الجري واللعب وممارسة الأنشطة اليومية بلا قيود، وقد اختفى التشوه الذي كان يحد من حياتها. تعبر والدة سارة عن امتنانها العميق للأستاذ الدكتور محمد هطيف، وتصفه بـ "المنقذ" الذي أعاد الأمل لعائلتها.
قصة أحمد: العودة إلى استقامة الحياة
كان أحمد، مراهق في الثالثة عشرة من عمره، يعاني من جنف متفاقم ناتج عن فقرة نصفية قطنية، مما كان يسبب له آلاماً مستمرة وحرجاً اجتماعياً. بدأ الانحناء بالتفاقم بسرعة خلال طفولته المبكرة، وكانت عائلته تبحث عن حل فعال لأعوام.
عندما وصل إلى الأستاذ الدكتور محمد هطيف، كان الانحناء قد وصل إلى درجة كبيرة. أجرى الأستاذ الدكتور هطيف تقييماً شاملاً وأوضح أن استئصال الفقرة النصفية والدمج الفقري هو الحل الأكثر فعالية لاستعادة استقامة العمود الفقري وتخفيف الألم. بفضل خبرته التي تزيد عن 20 عاماً في مثل هذه الحالات المعقدة، أجرى الأستاذ الدكتور هطيف الجراحة بدقة متناهية، مستخدماً أحدث الأدوات والتقنيات لضمان أفضل النتائج.
بعد فترة تعافٍ وجيزة، وبفضل برنامج تأهيل مكثف تحت إشراف فريق الدكتور هطيف، استعاد أحمد استقامته بشكل مذهل. زالت الآلام، وتحسنت ثقته بنفسه بشكل كبير. أصبح أحمد قادراً على ممارسة الرياضة والعودة إلى حياته الاجتماعية بنشاط وحيوية. يقول أحمد بفخر: "لقد أعاد لي الأستاذ الدكتور محمد هطيف ظهري وحياتي. إنه أفضل جراح عرفته."
هذه القصص ليست سوى أمثلة قليلة من مئات الحالات التي تلقّت رعاية استثنائية وعلاجاً ناجحاً على يد الأستاذ الدكتور محمد هطيف، مما يؤكد سمعته كخبير لا يُضاهى في مجال جراحة العمود الفقري في اليمن والمنطقة.
الأستاذ الدكتور محمد هطيف: لماذا هو خيارك الأول لعلاج الفقرة النصفية؟
عندما يتعلق الأمر بصحة العمود الفقري لطفلك، لا مجال للمساومة. يتطلب علاج الفقرة النصفية خبرة عميقة، ودقة متناهية، والتزاماً لا يتزعزع بالتميز. هذه هي الصفات التي تجعل الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري والمفاصل في جامعة صنعاء، الخيار الأول للعائلات التي تبحث عن أفضل رعاية ممكنة في اليمن والمنطقة.
- خبرة تتجاوز العقدين: يمتلك الأستاذ الدكتور محمد هطيف سجلاً حافلاً بالنجاحات لأكثر من 20 عاماً في جراحات العمود الفقري المعقدة، بما في ذلك حالات الفقرة النصفية. هذه الخبرة الطويلة تمنحه بصيرة فريدة وقدرة على التعامل مع أدق التفاصيل وأكثر الحالات تحدياً.
- أستاذ جامعي ومحاضر: بصفته أستاذاً في جامعة صنعاء، لا يقتصر دوره على الجراحة فحسب، بل يمتد إلى التعليم والبحث. هذا يضمن أنه دائماً في طليعة التطورات الطبية ويطبق أحدث المعارف والأبحاث في ممارسته السريرية.
-
رواد التقنيات الحديثة:
الأستاذ الدكتور هطيف ملتزم بتقديم أحدث التقنيات العلاجية. في جراحة العمود الفقري، يعتمد على:
- الجراحة المجهرية (Microsurgery): لضمان أقصى درجات الدقة وتقليل مخاطر المضاعفات العصبية، خاصة عند التعامل مع الحبل الشوكي والأعصاب الدقيقة.
- أحدث أدوات التثبيت: استخدام مسامير وقضبان عالية الجودة لضمان استقرار العمود الفقري على المدى الطويل.
- المراقبة العصبية أثناء الجراحة: وهي تقنية أساسية لضمان سلامة الحبل الشوكي خلال العمليات الجراحية المعقدة.
كما يبرع في استخدام تقنيات مثل جراحة المناظير (Arthroscopy 4K) وجراحة المفاصل الصناعية (Arthroplasty) في تخصصه الأوسع كجراح عظام ومفاصل وكتف.
- النزاهة الطبية المطلقة: يُعرف الأستاذ الدكتور محمد هطيف بالتزامه الشديد بالنزاهة والأمانة الطبية. يقدم استشارات شفافة وواضحة للعائلات، موضحاً جميع الخيارات المتاحة، والفوائد، والمخاطر، مع وضع مصلحة المريض أولاً.
- النهج الشامل والمتمحور حول المريض: من التشخيص الدقيق باستخدام أحدث تقنيات التصوير، مروراً بالتخطيط الجراحي المخصص، وصولاً إلى برامج إعادة التأهيل المتكاملة، يضمن الأستاذ الدكتور هطيف رعاية شاملة ومستمرة لكل مريض، مع فهم عميق لاحتياجات الطفل ودعم عائلته.
- الريادة في اليمن والمنطقة: يُصنف الأستاذ الدكتور محمد هطيف باستمرار ضمن أفضل جراحي العظام والعمود الفقري في صنعاء واليمن، ويُعتبر مرجعاً للعديد من الحالات المعقدة التي تتطلب تدخلاً متخصصاً.
باختصار، اختيار الأستاذ الدكتور محمد هطيف لعلاج الفقرة النصفية يعني اختيار الخبرة، والدقة، والابتكار، والأمانة. إنه الشريك الأمثل لرحلة الشفاء، وتقديم أفضل فرصة لطفلك لحياة صحية ومستقيمة.
أسئلة شائعة حول الفقرة النصفية والعلاج (FAQ)
1. هل الفقرة النصفية حالة وراثية؟
في معظم الحالات، تكون الفقرة النصفية تشوهاً خلقياً عشوائياً (مجهول السبب) ولا تورث. ومع ذلك، في نسبة صغيرة من الحالات، قد تكون جزءاً من متلازمة وراثية أوسع نطاقاً، أو قد يكون هناك استعداد وراثي يزيد من خطر حدوثها. يُجري الأستاذ الدكتور محمد هطيف تقييماً شاملاً لتحديد ما إذا كانت هناك عوامل وراثية محتملة.
2. ما هي مخاطر عدم علاج الفقرة النصفية؟
إذا لم تُعالج الفقرة النصفية التي تسبب انحناءً متفاقماً، فقد تتطور إلى انحراف شديد في العمود الفقري (جنف أو تحدب). هذا يمكن أن يؤدي إلى:
- تشوه مرئي كبير يؤثر على صورة الجسم والثقة بالنفس.
- آلام مزمنة في الظهر.
- صعوبات في التنفس بسبب الضغط على الرئتين في حالات الانحناءات الصدرية الشديدة.
- في حالات نادرة جداً، ضغط على الحبل الشوكي مما يسبب مشاكل عصبية مثل الضعف أو الخدر أو مشاكل في التحكم بالمثانة والأمعاء.
3. ما هو العمر الأمثل لإجراء جراحة الفقرة النصفية؟
يُفضل الأستاذ الدكتور محمد هطيف التدخل الجراحي في سن مبكرة (غالباً بين 1-5 سنوات) للفقرات النصفية كاملة التجزئة والمتفاقمة. هذا يسمح بتحقيق أقصى قدر من التصحيح وتقليل النمو غير المتوازن، مع الحفاظ على أكبر قدر ممكن من نمو العمود الفقري المتبقي. يعتمد التوقيت الدقيق على معدل تفاقم الانحناء، ونوع الفقرة النصفية، والحالة الصحية العامة للطفل.
4. هل يمكن للفقرة النصفية أن تتفاقم مع مرور الوقت؟
نعم، خاصة الفقرات النصفية كاملة التجزئة (Fully Segmented Hemivertebra) لديها القدرة على النمو من جانب واحد، مما يؤدي إلى تفاقم الانحناء في العمود الفقري بشكل مستمر مع نمو الطفل. المراقبة المنتظمة ضرورية لتقييم مدى التفاقم.
5. ما هي نسبة نجاح جراحة الفقرة النصفية؟
تعتبر جراحة الفقرة النصفية، خاصة استئصال الفقرة النصفية والدمج، ذات معدلات نجاح عالية جداً في تصحيح الانحناء ومنع تفاقمه، خاصة عند إجرائها على يد جراحين ذوي خبرة مثل الأستاذ الدكتور محمد هطيف. الهدف هو تحقيق عمود فقري متوازن ومستقر. تعتمد النتائج على عدة عوامل منها نوع الفقرة النصفية، ودرجة الانحناء قبل الجراحة، وعمر المريض.
6. ما هو الفرق بين الجنف الناتج عن الفقرة النصفية والجنف مجهول السبب؟
الجنف الناتج عن الفقرة النصفية (الجنف الخلقي) ينجم عن تشوه في الفقرة نفسها منذ الولادة (مثل الفقرة النصفية). بينما الجنف مجهول السبب (Idiopathic Scoliosis) هو الأكثر شيوعاً، ويظهر عادة في مرحلة المراهقة دون سبب واضح معروف لتشوه الفقرات، بل يحدث خلل في نمو الفقرات الطبيعية.
7. هل يمكن لطفل يعاني من الفقرة النصفية أن يمارس حياته بشكل طبيعي بعد العلاج؟
نعم، هذا هو الهدف الأساسي للعلاج. بفضل التشخيص المبكر والتدخل الجراحي الفعال على يد الأستاذ الدكتور محمد هطيف، تتيح جراحة الفقرة النصفية لمعظم الأطفال العودة إلى ممارسة حياة طبيعية ونشطة، بما في ذلك الأنشطة الرياضية بعد اكتمال فترة التعافي والتئام الدمج.
8. كم تستغرق فترة التعافي بعد جراحة الفقرة النصفية؟
عادة ما يقضي المريض بضعة أيام في المستشفى بعد الجراحة (حوالي 5-10 أيام). تبدأ عملية التعافي الأولية في غضون أسابيع، حيث يمكن للمريض العودة إلى الأنشطة الخفيفة. يستغرق التئام الدمج العظمي بالكامل ما بين 6 إلى 12 شهراً، وخلال هذه الفترة يُنصح بتجنب الأنشطة المجهدة. يشرف الأستاذ الدكتور هطيف على برنامج تأهيل فردي لمساعدة المريض على التعافي الكامل.
9. هل يعود التشوه بعد الجراحة؟
عند إجراء استئصال كامل للفقرة النصفية والدمج الفقري بنجاح، فإن فرصة عودة التشوه ضئيلة جداً، حيث يتم إزالة مصدر النمو غير المتوازن. ومع ذلك، تبقى المتابعة الدورية مع الأستاذ الدكتور محمد هطيف ضرورية لسنوات بعد الجراحة للتأكد من استقرار العمود الفقري ومراقبة نمو الطفل.
10. ما هي أحدث التقنيات المستخدمة في علاج الفقرة النصفية؟
يعتمد الأستاذ الدكتور محمد هطيف على أحدث التقنيات لضمان أفضل النتائج، منها:
- الجراحة المجهرية: لتعزيز الدقة البصرية وحماية الهياكل العصبية الحساسة.
- أنظمة المراقبة العصبية أثناء الجراحة: لمراقبة وظيفة الحبل الشوكي بشكل مستمر أثناء الجراحة.
- تقنيات التصوير ثلاثي الأبعاد: مثل الأشعة المقطعية مع إعادة البناء ثلاثي الأبعاد للتخطيط الجراحي الدقيق.
- أدوات تثبيت متطورة: مسامير وقضبان مصنوعة من سبائك التيتانيوم لتثبيت قوي ومستقر.
- قضبان النمو المغناطيسية (Magnesium Growing Rods): في بعض المراكز المتقدمة، تسمح بإطالة القضبان بشكل غير جراحي، وهي تقنية يستخدمها الخبراء للحالات المناسبة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك