القدم الحنفاء (Clubfoot): أسبابها، أعراضها، وأحدث طرق علاجها مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
القدم الحنفاء هي تشوه خلقي أو مكتسب يجعل القدم ملتفة للداخل والأسفل، مما يؤثر على المشي. يمكن علاجها بنجاح عبر طرق تحفظية مثل جبس بونسيتي، أو جراحياً للحالات المقاومة. الأستاذ الدكتور محمد هطيف خبير في تقديم الحلول الفعالة لضمان تعافٍ كامل.
تُعد القدم الحنفاء (Clubfoot)، أو ما يُعرف طبيًا باسم "Talipes Equinovarus"، أحد أكثر التشوهات الخلقية شيوعًا التي تصيب القدم. يمكن أن يكون هذا التشوه مقلقًا للآباء، لكن الخبر السار هو أن معظم الحالات قابلة للعلاج بنجاح كبير، خاصة عند التدخل المبكر. في هذه الصفحة، سنستكشف كل ما تحتاج لمعرفته عن القدم الحنفاء، بدءًا من تعريفها وأسبابها، وصولاً إلى أحدث طرق التشخيص والعلاج المتوفرة على يد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري للأطفال والكبار، والذي يُعد مرجعًا رائدًا في هذا المجال بفضل خبرته التي تتجاوز العشرين عامًا والتزامه بأحدث التقنيات العالمية.
ما هي القدم الحنفاء (Clubfoot)؟
القدم الحنفاء هي تشوه خلقي في القدم يحدث عادةً عند الولادة، ويمكن أن يكون أحادي الجانب (يصيب قدمًا واحدة) أو ثنائي الجانب (يصيب القدمين معًا). تتسم هذه الحالة بوضع غير طبيعي للقدم، حيث تكون ملتفة للداخل وللأسفل بشكل يجعل باطن القدم يواجه القدم الأخرى. في الحالات الشديدة، تبدو القدم وكأنها مقلوبة رأسًا على عقب، ويصبح الجزء الخارجي من القدم هو الذي يواجه الأسفل.
يُعد المصطلح الطبي "Talipes Equinovarus" وصفًا دقيقًا للتشوه:
*
Talipes:
مشتق من الكلمة اللاتينية "talus" (الكاحل) و "pes" (القدم)، في إشارة إلى أن القدم تبدو وكأنها تسير على كاحلها.
*
Equinus:
يشير إلى وضعية القدم التي تكون فيها القدم موجهة للأسفل (انثناء أخمصي) كما في وضعية حصان السباق (equine).
*
Varus:
يشير إلى انحراف القدم للداخل، حيث يكون باطن القدم متجهًا نحو الخط الأوسط للجسم.
إذا لم يتم تصحيح هذا التشوه، فإن المريض غالبًا ما يعرج، ويضع وزنه على الجانب الخارجي من مقدمة القدم. هذا يمكن أن يحد من قدرة الشخص على المشي بشكل طبيعي ويؤدي إلى:
- آلام مزمنة في القدم والكاحل.
- تكوّن مسامير لحم (كالو) غير طبيعية ومؤلمة على الجانب الخارجي من القدم.
- تقرحات والتهابات جلدية مزمنة.
- صعوبة بالغة في ارتداء الأحذية العادية، مما يؤثر على الحياة اليومية والأنشطة الاجتماعية.
- ضعف في عضلات الساق وتشوه في بنية القدم الدائمة.
يمكن أن تظهر القدم الحنفاء كتشوه منعزل (معظم الحالات)، أو قد تكون جزءًا من متلازمة أوسع مرتبطة بحالات عصبية عضلية أخرى مثل شلل الأطفال، السنسنة المشقوقة، الشلل الدماغي، أو متلازمة آرثروجريبوزيس (Arthrogryposis).
التشريح الطبيعي للقدم وفهم تشوه القدم الحنفاء
لفهم كيفية تشكل القدم الحنفاء، من الضروري أولاً إلقاء نظرة على التشريح الطبيعي للقدم. القدم بنية معقدة تتكون من 26 عظمة، 33 مفصلاً، وأكثر من 100 رباط ووتر وعضلة، تعمل جميعها بتناغم لتمكين الحركة، امتصاص الصدمات، وتوفير الدعم. العظام الرئيسية في القدم والكاحل تشمل:
- العقب (Calcaneus): عظمة الكعب.
- الرسغ (Talus): العظمة التي تتصل بالساق.
- الزورقي (Navicular): عظمة صغيرة في منتصف القدم.
- المكعبي (Cuboid) والأسفينية (Cuneiforms): عظام أخرى في منتصف القدم.
- الأمشاط (Metatarsals) والسلاميات (Phalanges): عظام مقدمة القدم والأصابع.
في القدم الحنفاء، لا تكون المشكلة في اختفاء أو نقص العظام، بل في تشوه وضع هذه العظام وتوتر غير طبيعي في الأربطة والأوتار والعضلات المحيطة بها. ينشأ تشوه القدم الحنفاء عادةً بسبب خلل وتوتر في الأنسجة الرخوة والأربطة المحيطة بالعظام الرئيسية للقدم (خاصة عظام الكاحل، العقب، والعظم الزورقي). هذا يؤدي إلى تغيير في وضع هذه العظام ومفاصلها، مما ينتج عنه عدة تشوهات وضعية مختلفة تساهم في الصورة الكلية للقدم الحنفاء:
- التقوس (Cavus): يحدث بسبب انثناء القدم بشكل مفرط، مما يجعل الجزء الأمامي من القدم ينخفض إلى الأسفل.
- التقريب (Adductus): انحراف مقدمة القدم للداخل نحو منتصف الجسم.
- التقلب للداخل (Varus): ميلان كعب القدم للداخل، مما يجعل باطن القدم يواجه القدم الأخرى.
- القدم الحصانية (Equinus): انثناء الكاحل للأسفل بشكل دائم، مما يمنع القدم من التحرك للأعلى بشكل طبيعي. هذا هو المكون الأكثر إعاقة في القدم الحنفاء، ويجعل الكعب غير قادر على ملامسة الأرض.
هذه المكونات الأربعة (التقوس، التقريب، التقلب للداخل، والقدم الحصانية) تتضافر لتنتج الشكل المميز للقدم الحنفاء. الأربطة والأوتار في الجانب الداخلي والخلفي للقدم تكون قصيرة ومشدودة، بينما تكون الأربطة والأوتار في الجانب الخارجي والأمامي طويلة ومرتخية، مما يعزز هذا التشوه.
أسباب وعوامل خطر القدم الحنفاء
في معظم الحالات (حوالي 80%)، تكون القدم الحنفاء مجهولة السبب (Idiopathic Clubfoot)، مما يعني أنه لا يوجد سبب واضح ومحدد لها. ومع ذلك، تشير الأبحاث إلى مجموعة من العوامل التي قد تزيد من خطر الإصابة:
1. العوامل الوراثية والجينية
تُظهر القدم الحنفاء نزعة عائلية، مما يشير إلى وجود مكون وراثي.
*
التاريخ العائلي:
إذا كان أحد الوالدين مصابًا بالقدم الحنفاء، فإن خطر إصابة الطفل يرتفع بشكل ملحوظ (حوالي 3-5%). يرتفع الخطر أكثر إذا كان كلا الوالدين مصابين، أو إذا كان للطفل أخ أو أخت مصابة.
*
الجينات:
يعتقد الباحثون أن العديد من الجينات تلعب دورًا في تطور القدم الحنفاء، ولا يوجد جين واحد مسؤول عن الحالة. بدلاً من ذلك، يبدو أن مجموعة من الجينات تتفاعل مع العوامل البيئية لتؤدي إلى التشوه.
2. العوامل البيئية أثناء الحمل
على الرغم من أن القدم الحنفاء تحدث غالبًا في وقت مبكر من الحمل (حوالي الأسبوع 12)، إلا أن بعض العوامل البيئية قد تساهم في تفاقم أو ظهور الحالة:
*
نقص السائل الأمنيوسي (Oligohydramnios):
نقص كمية السائل المحيط بالجنين يمكن أن يحد من حركته في الرحم، مما قد يؤدي إلى ضغط على القدم وتطور التشوه.
*
وضع الجنين في الرحم:
بعض الأوضاع التي تضغط فيها القدم على جدار الرحم لفترات طويلة قد تساهم في التشوه، وإن كان هذا يعتبر "قدم حنفاء وضعية" (Positional Clubfoot) وأقل شدة.
*
التدخين أثناء الحمل:
أظهرت بعض الدراسات وجود ارتباط بين تدخين الأم أثناء الحمل وزيادة خطر ولادة طفل مصاب بالقدم الحنفاء.
*
بعض الأدوية:
تناول بعض الأدوية أثناء الحمل (مثل بعض مضادات الصرع) قد يزيد من الخطر، ولكن هذا نادر.
3. القدم الحنفاء المرتبطة بمتلازمات وحالات أخرى (Syndromic Clubfoot)
في بعض الحالات، تكون القدم الحنفاء جزءًا من متلازمة أوسع أو حالة عصبية عضلية أخرى، مما يجعل علاجها أكثر تعقيدًا:
*
السنسنة المشقوقة (Spina Bifida):
عيب خلقي في العمود الفقري يؤثر على الأعصاب والعضلات، وقد يسبب تشوهات في القدم.
*
الشلل الدماغي (Cerebral Palsy):
اضطراب عصبي يؤثر على الحركة وتنسيق العضلات.
*
متلازمة آرثروجريبوزيس (Arthrogryposis):
حالة نادرة تتميز بتصلب مفاصل متعددة عند الولادة، بما في ذلك القدمين.
*
الشلل الدماغي الخلقي (Congenital Myotonic Dystrophy):
اضطراب عضلي وراثي يمكن أن يسبب ضعفًا وتصلبًا في العضلات.
*
متلازمة إدواردز (Edward's Syndrome / Trisomy 18):
اضطراب كروموسومي حاد يرتبط بتشوهات خلقية متعددة، بما في ذلك القدم الحنفاء.
4. القدم الحنفاء المكتسبة (Acquired Clubfoot)
وهي نادرة جدًا، وقد تحدث نتيجة:
*
إصابة عصبية:
مثل تلف الأعصاب في الساق أو القدم.
*
صدمة أو إصابة شديدة:
تؤثر على بنية القدم في مرحلة الطفولة المبكرة.
*
أمراض عصبية عضلية لاحقة:
التي قد تسبب تقلصات عضلية وتشوهات.
بشكل عام، تعتبر القدم الحنفاء الخلقية المجهولة السبب هي الأكثر شيوعًا، وتستجيب بشكل جيد جدًا للعلاج المبكر والفعال.
تشخيص القدم الحنفاء: من الفحص إلى التقييم الدقيق
يعتمد نجاح علاج القدم الحنفاء بشكل كبير على التشخيص المبكر والتقييم الدقيق لشدة التشوه.
1. التشخيص قبل الولادة (Prenatal Diagnosis)
يمكن اكتشاف القدم الحنفاء غالبًا خلال فحوصات الموجات فوق الصوتية الروتينية أثناء الحمل، عادةً بين الأسبوعين 12 و 20. على الرغم من أن الموجات فوق الصوتية لا يمكنها دائمًا تأكيد التشخيص بشكل قاطع، إلا أنها يمكن أن تثير الشك وتوجه الآباء لإجراء مزيد من الفحوصات والاستعداد لولادة طفل مصاب.
نصيحة الأستاذ الدكتور محمد هطيف:
"إذا تم اكتشاف القدم الحنفاء قبل الولادة، فإنني أنصح الأهل بضرورة استشارة طبيب عظام متخصص في جراحة عظام الأطفال. هذا يمكنهم من فهم الحالة، مناقشة خيارات العلاج المتاحة، ووضع خطة علاجية فورية بعد الولادة، مما يقلل من قلقهم ويضمن أفضل النتائج للطفل."
2. التشخيص بعد الولادة (Postnatal Diagnosis)
في معظم الحالات، يتم تشخيص القدم الحنفاء بسهولة عند الولادة من خلال الفحص السريري الواضح للقدم. سيقوم طبيب الأطفال أو الأخصائي بتقييم ما يلي:
*
المظهر الخارجي للقدم:
شكلها المنحرف للداخل والأسفل.
*
مدى مرونة القدم:
محاولة تحريك القدم يدويًا لمعرفة مدى شدة التقلصات.
*
وجود مكونات التشوه الأربعة:
Equinus, Varus, Adductus, Cavus.
*
فحص القدمين معًا:
لتحديد ما إذا كانت الحالة أحادية أو ثنائية.
*
فحص شامل للطفل:
للبحث عن علامات لأي متلازمات أو حالات عصبية عضلية أخرى قد تكون مرتبطة بالقدم الحنفاء (كما في القدم الحنفاء المتلازمية).
3. الفحوصات التصويرية (Imaging Studies)
- الأشعة السينية (X-rays): ليست ضرورية للتشخيص الأولي للقدم الحنفاء عند الرضع، حيث أن عظامهم لا تكون متكلسة بالكامل. ومع ذلك، قد تكون مفيدة لتقييم شدة التشوه ومتابعة تقدم العلاج في الأطفال الأكبر سنًا أو في الحالات المعقدة.
- التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المحوسب (CT): نادرًا ما تستخدم هذه الفحوصات في تشخيص القدم الحنفاء الروتينية، ولكنها قد تكون مفيدة في حالات القدم الحنفاء المعقدة أو المتلازمية لتقييم الأنسجة الرخوة والأعصاب بشكل أكثر تفصيلاً.
4. أنظمة التصنيف (Grading Systems)
يستخدم الأطباء أنظمة تصنيف لتقييم شدة القدم الحنفاء وتوجيه خطة العلاج. أحد أكثر الأنظمة شيوعًا هو نظام بيراني (Pirani Score) . يقوم هذا النظام بتقييم ست علامات سريرية (ثلاثة علامات في الجزء الخلفي من القدم وثلاثة في الجزء الأمامي) لتحديد مرونة وشدة التشوه. كل علامة تأخذ درجة من 0 (طبيعي) إلى 1 (تشوه كامل)، مما يعطي درجة إجمالية من 0 إلى 6. كلما ارتفعت درجة بيراني، كانت القدم أكثر شدة وتيبسًا.
تحديد شدة القدم الحنفاء ومرونتها ضروري للأستاذ الدكتور محمد هطيف لوضع خطة علاجية مخصصة وفعالة لكل طفل.
الفلسفة العلاجية للأستاذ الدكتور محمد هطيف للقدم الحنفاء
يؤمن الأستاذ الدكتور محمد هطيف، بصفته أستاذًا في جامعة صنعاء واستشاريًا رائدًا في جراحة العظام والعمود الفقري للأطفال والكبار، بأن التدخل المبكر والنهج الشامل والمتكامل هما مفتاح النجاح في علاج القدم الحنفاء. تعتمد فلسفته العلاجية على أربعة مبادئ أساسية:
- التشخيص الدقيق والمبكر: يؤكد على أهمية الكشف عن الحالة في أقرب وقت ممكن، سواء قبل الولادة أو فورها، لضمان بدء العلاج في "النافذة الذهبية" عندما تكون الأنسجة أكثر مرونة واستجابة.
- الأولوية للعلاج غير الجراحي: يفضل الأستاذ الدكتور محمد هطيف دائمًا البدء بالأساليب التحفظية، وبالأخص طريقة بونستي (Ponseti Method)، التي أثبتت فعاليتها العالية عالميًا. الجراحة تُعتبر الملاذ الأخير فقط في الحالات التي لا تستجيب للعلاج التحفظي أو في القدم الحنفاء المعقدة.
- النهج الموجه بالنتائج والتكنولوجيا الحديثة: يحرص الأستاذ الدكتور محمد هطيف على استخدام أحدث البروتوكولات والتقنيات العلاجية العالمية. في الحالات التي تستدعي الجراحة، يستخدم تقنيات متطورة مثل المجهر الجراحي (Microsurgery) وجراحة المنظار 4K (Arthroscopy 4K) لضمان الدقة، تقليل التدخل الجراحي، وتسريع التعافي.
- الصدق الطبي والشفافية: يلتزم الأستاذ الدكتور محمد هطيف بمبدأ الصدق الطبي التام. يقدم شرحًا وافيًا وواضحًا للآباء حول طبيعة الحالة، خيارات العلاج، النتائج المتوقعة، والتحديات المحتملة، لتمكينهم من اتخاذ قرارات مستنيرة بثقة وراحة بال. كما يؤكد على أهمية الالتزام بخطة العلاج والمتابعة الدورية لضمان عدم عودة التشوه.
تهدف هذه الفلسفة إلى تحقيق أفضل النتائج الوظيفية والتجميلية للقدم، مما يمكن الأطفال من المشي واللعب وممارسة حياتهم بشكل طبيعي دون قيود.
طرق علاج القدم الحنفاء: نهج شامل ومتدرج
يعتمد علاج القدم الحنفاء على شدة التشوه وعمر الطفل، ويشمل بشكل أساسي العلاج غير الجراحي (التحفظي) والعلاج الجراحي.
أولاً: العلاج غير الجراحي (التحفظي) - طريقة بونستي (Ponseti Method)
تُعد طريقة بونستي هي المعيار الذهبي للعلاج غير الجراحي للقدم الحنفاء في جميع أنحاء العالم، ويفضلها الأستاذ الدكتور محمد هطيف لنسبة نجاحها العالية (تتجاوز 90%)، وكونها طريقة غير جراحية وفعالة. يجب أن تبدأ هذه الطريقة في أقرب وقت ممكن بعد الولادة، ويفضل في الأسابيع الأولى من حياة الطفل.
مراحل طريقة بونستي:
-
الجبائر المتسلسلة (Serial Casting):
- التقييم الأولي: يقوم الأستاذ الدكتور محمد هطيف بتقييم القدم بدقة لتحديد شدة التشوه.
- المناورات اللطيفة (Gentle Manipulation): يقوم الطبيب بتحريك وتمديد القدم بلطف وبشكل تدريجي في اتجاهات محددة لتصحيح المكونات الأربعة للتشوه (التقوس، التقريب، التقلب للداخل، القدم الحصانية) بالترتيب الصحيح. يبدأ دائمًا بتصحيح التقوس ثم التقريب فالتقلب للداخل، وأخيرًا القدم الحصانية.
- وضع الجبيرة (Casting): بعد كل مناورة، يتم وضع جبيرة من الجبس من أصابع القدم وحتى أعلى الفخذ للحفاظ على التصحيح الذي تم تحقيقه. هذه الجبيرة تحافظ على تمديد الأنسجة الرخوة والأوتار تدريجيًا.
- التغيير المتكرر للجبائر: تُغير الجبيرة كل 5-7 أيام، وتتكرر عملية المناورة والجبس لمدة تتراوح بين 5 إلى 7 أسابيع (5 إلى 7 جبائر). في كل مرة، يتم تحقيق قدر أكبر من التصحيح حتى تصبح القدم في وضع شبه طبيعي.
-
بضع وتر أخيل (Percutaneous Achilles Tenotomy):
- بعد تحقيق التصحيح لمعظم مكونات التشوه، يتبقى عادةً مكون "القدم الحصانية" (Equinus) بسبب قصر وتر أخيل (Achilles Tendon).
- يقوم الأستاذ الدكتور محمد هطيف بإجراء بضع وتر أخيل عبر الجلد (دون فتح جراحي كبير). هذا إجراء بسيط يتم تحت تخدير موضعي أو خفيف، حيث يتم عمل شق صغير جدًا (حوالي 2-3 مم) في جلد الكعب لقطع الوتر جزئيًا أو كليًا.
- بعد بضع الوتر، توضع جبيرة أخيرة لمدة 3 أسابيع، مما يسمح للوتر بالتمدد والالتئام في الوضع المصحح، ويسمح للكعب بالنزول إلى الوضع الطبيعي.
-
مرحلة التثبيت بالدعامات (Bracing Phase - Foot Abduction Brace FAB):
- هذه المرحلة حاسمة لمنع عودة التشوه (Recurrence)، وتعتبر أهم جزء في علاج بونستي.
- بعد إزالة الجبيرة الأخيرة، يتم تركيب دعامة خاصة (FAB) تتكون من حذاءين متصلين بقضيب. يتم وضع القدم المصابة (أو كلتا القدمين إذا كانت الحالة ثنائية) في الحذاء بزاوية معينة (عادةً 70 درجة للقدم المصابة و 40 درجة للقدم السليمة إذا كانت أحادية).
- جدول الارتداء: يجب ارتداء الدعامة لمدة 23 ساعة يوميًا (باستثناء وقت الاستحمام) لمدة 3 أشهر، ثم يتم تقليل مدة الارتداء إلى الليل ووقت القيلولة (12-14 ساعة يوميًا) لمدة تتراوح بين 3 إلى 5 سنوات.
- أهمية الالتزام: يؤكد الأستاذ الدكتور محمد هطيف بشدة على أهمية التزام الأهل بهذا الجدول الزمني، حيث أن عدم الالتزام هو السبب الرئيسي لانتكاس الحالة.
مزايا طريقة بونستي:
* غير جراحية إلى حد كبير (باستثناء بضع الوتر البسيط).
* نسبة نجاح عالية جدًا.
* تجنب الجراحة الكبرى ومضاعفاتها.
* تمكن الأطفال من المشي بشكل طبيعي.
* تكاليف أقل مقارنة بالجراحة.
ثانياً: العلاج الجراحي (Surgical Treatment)
يلجأ الأستاذ الدكتور محمد هطيف للعلاج الجراحي في حالات نادرة ومحددة، مثل:
* فشل طريقة بونستي بعد الالتزام الكامل بها.
* الانتكاسات المتكررة بعد العلاج التحفظي.
* حالات القدم الحنفاء المعقدة أو المتلازمية التي لا تستجيب للجبائر.
* المرضى الذين لم يتم علاجهم في مرحلة الطفولة المبكرة (القدم الحنفاء المهملة) ويحتاجون إلى تصحيح في عمر أكبر.
أنواع العمليات الجراحية للقدم الحنفاء:
-
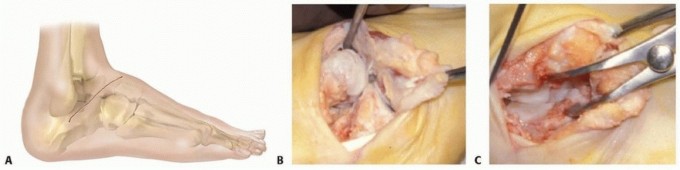
تحرير الأنسجة الرخوة الشامل (Extensive Soft Tissue Release - PSTR):
- كانت هذه هي الجراحة الرئيسية لعلاج القدم الحنفاء قبل انتشار طريقة بونستي.
- تتضمن عمل شقوق جراحية كبيرة لتحرير جميع الأربطة والأوتار المشدودة في الجانب الخلفي والداخلي للقدم، وإطالة وتر أخيل والأوتار الأخرى (مثل وتر Tibialis Posterior).
- مضاعفاتها: غالبًا ما تترك ندوبًا كبيرة، وتؤدي إلى تيبس في القدم وضعف في العضلات على المدى الطويل، وقد تتطلب جراحات إضافية.
- دور الأستاذ الدكتور محمد هطيف: بفضل خبرته الواسعة واستخدامه للمجهر الجراحي والتقنيات الدقيقة، يقلل الأستاذ الدكتور محمد هطيف من حجم الشقوق الجراحية ويضمن تحريرًا دقيقًا للأنسجة مع الحفاظ على أكبر قدر ممكن من وظيفة القدم.
-
إطالة الأوتار ونقلها (Tendon Lengthening and Transfer):
- يمكن إجراء إطالة لأوتار معينة (مثل وتر أخيل، وتر Tibialis Posterior) لتصحيح مكونات معينة من التشوه.
- في بعض الحالات، قد يتم نقل وتر (مثل وتر Tibialis Anterior) من موقعه الأصلي إلى موقع آخر لتقوية العضلات الضعيفة ومساعدة القدم على البقاء في وضع مصحح.
-
عمليات قطع العظم (Osteotomies):
- تُستخدم هذه العمليات لتصحيح تشوهات في شكل العظام نفسها، خاصة في الأطفال الأكبر سنًا أو في حالات الانتكاس الشديدة.
- تتضمن قطع العظام وإعادة ترتيبها وتثبيتها بأسلاك أو مسامير أو صفائح لضمان التصحيح.
- مثال: قطع عظم العقب (Calcaneal Osteotomy) لتصحيح التقلب للداخل الشديد.
- خبرة الأستاذ الدكتور محمد هطيف: تتطلب هذه العمليات دقة عالية وخبرة كبيرة في تشريح القدم وعلم الميكانيكا الحيوية للقدم، وهي من المجالات التي يتفوق فيها الأستاذ الدكتور محمد هطيف.
-
الدمج المفصلي (Arthrodesis):
- هذه العملية مخصصة للحالات الشديدة جدًا والمهملة أو الانتكاسات المتكررة في البالغين أو المراهقين الذين يعانون من آلام شديدة وتشوهات هيكلية دائمة.
- تتضمن دمج المفاصل في القدم (مثل مفصلي تحت الرسغ أو الرسغ الأوسط) بشكل دائم لتثبيت القدم في وضع مصحح.
- نتائجها: توفر تخفيفًا للألم واستقرارًا، لكنها تحد من حركة القدم بشكل كبير.
ما بعد الجراحة:
بعد الجراحة، توضع جبيرة من الجبس للحفاظ على التصحيح الذي تم تحقيقه. تختلف مدة الجبس وعدد الجبائر حسب نوع الجراحة وشدة التشوه. يلي ذلك برنامج مكثف لإعادة التأهيل والعلاج الطبيعي.
يحرص الأستاذ الدكتور محمد هطيف على اختيار الإجراء الجراحي الأقل تدخلاً والذي يحقق أفضل النتائج لكل مريض، مستفيدًا من خبرته الطويلة واستخدامه لأحدث التقنيات مثل المجهر الجراحي الذي يتيح دقة لا مثيل لها في العمليات الدقيقة، بالإضافة إلى جراحة المنظار 4K التي تُحدث ثورة في مجال جراحة المفاصل.
جدول مقارنة بين العلاج التحفظي والجراحي للقدم الحنفاء
| الميزة / الطريقة | العلاج التحفظي (طريقة بونستي) | العلاج الجراحي |
|---|---|---|
| الهدف الرئيسي | تصحيح تدريجي للتشوه باستخدام الجبائر والدعامات. | تصحيح التشوه عن طريق تحرير الأنسجة الرخوة، إطالة الأوتار، أو إعادة تشكيل العظام. |
| العمر المناسب | يفضل البدء في الأسابيع الأولى بعد الولادة (حديثي الولادة). | للأطفال الأكبر سنًا الذين فشل معهم العلاج التحفظي أو حالات الانتكاس الشديدة والمهملة. |
| الإجراء | مناورات لطيفة، جبائر متسلسلة، بضع وتر أخيل عبر الجلد، دعامات. | شقوق جراحية (كبيرة أو صغيرة)، تحرير أوتار وأربطة، نقل أوتار، قطع عظم، دمج مفاصل (حسب الحالة). |
| التخدير | لا يوجد تخدير (للمناورات)، تخدير موضعي أو خفيف لبضع الوتر. | تخدير عام. |
| فترة التعافي الأولية | حوالي 6-8 أسابيع للجبائر، ثم مرحلة الدعامات الطويلة. | عدة أسابيع بالجبس بعد الجراحة، ثم مرحلة إعادة تأهيل مكثفة. |
| مخاطر ومضاعفات | انزعاج من الجبس، مشاكل جلدية بسيطة، انتكاس إذا لم يتم الالتزام بالدعامات. | عدوى، نزيف، ندوب، ألم، تيبس القدم، ضعف العضلات، تلف الأعصاب، انتكاس، الحاجة لجراحات إضافية. |
| نسبة النجاح | عالية جدًا (أكثر من 90%) عند الالتزام الكامل. | تختلف حسب نوع الجراحة وشدة الحالة، قد تكون أقل من بونستي في تحقيق مرونة كاملة. |
| المظهر الجمالي | لا ندوب كبيرة (باستثناء شق صغير جدًا لبضع الوتر). | ندوب جراحية قد تكون واضحة. |
| تكلفة العلاج | أقل نسبيًا. | أعلى نسبيًا. |
| دور الأستاذ الدكتور هطيف | قائد في تطبيق طريقة بونستي بدقة عالية وتوجيه الأهل. | يستخدم أحدث التقنيات الجراحية (مجهر جراحي، منظار 4K) ويختار الإجراء الأقل توغلًا والأكثر فعالية لتقليل المضاعفات وتحقيق أفضل النتائج الوظيفية والتجميلية. |
برنامج إعادة التأهيل والعلاج الطبيعي
يُعد برنامج إعادة التأهيل والعلاج الطبيعي جزءًا لا يتجزأ من رحلة علاج القدم الحنفاء، سواء بعد العلاج بالجبائر بطريقة بونستي أو بعد التدخل الجراحي. يهدف هذا البرنامج إلى تعزيز قوة العضلات، الحفاظ على مرونة المفاصل، وتحسين وظيفة القدم بشكل عام. يؤكد الأستاذ الدكتور محمد هطيف على أهمية هذا الجانب من العلاج لضمان نتائج طويلة الأمد ومنع الانتكاسات.
بعد طريقة بونستي:
- مرحلة الدعامات (Bracing): كما ذكرنا سابقًا، هي المرحلة الأكثر أهمية في إعادة التأهيل. تساعد الدعامات في الحفاظ على التصحيح الذي تم تحقيقه بالجبائر وتمنع عودة التشوه. الالتزام بارتداء الدعامة حسب توجيهات الأستاذ الدكتور محمد هطيف ضروري للغاية.
-
التمارين المنزلية (Home Exercises):
يقوم الأستاذ الدكتور محمد هطيف أو أخصائي العلاج الطبيعي بتعليم الأهل مجموعة من التمارين اللطيفة لتدليك وتمديد قدم الطفل يوميًا. هذه التمارين تهدف إلى الحفاظ على ليونة الأنسجة وتعزيز نطاق حركة الكاحل والقدم.
- تمديد وتر أخيل: دفع كعب القدم نحو الأسفل بلطف.
- تمديد الأربطة الداخلية: تحريك مقدمة القدم نحو الخارج بلطف.
- تقوية العضلات: قد يتم إعطاء تمارين بسيطة لتقوية عضلات الساق والقدم مع تقدم الطفل في العمر.
- المتابعة الدورية (Regular Follow-up): يجب على الطفل مراجعة الأستاذ الدكتور محمد هطيف بشكل دوري، خاصة خلال السنوات الأولى، لمراقبة نمو القدم والتأكد من عدم وجود أي علامات للانتكاس. قد تتباعد الزيارات مع تقدم العمر، ولكنها تظل ضرورية حتى سن البلوغ.
بعد العلاج الجراحي:
- مرحلة الجبس والتثبيت: بعد الجراحة، توضع جبيرة لمدة أسابيع لضمان التئام الأنسجة والعظام في الوضع الصحيح.
-
إزالة الجبس وبدء العلاج الطبيعي المكثف:
بمجرد إزالة الجبس، يبدأ برنامج مكثف للعلاج الطبيعي.
- تمارين نطاق الحركة (Range of Motion Exercises): لتحسين مرونة الكاحل والقدم التي قد تكون قد تيبست بسبب الجبس.
- تمارين التقوية (Strengthening Exercises): لتقوية العضلات المحيطة بالقدم والكاحل والساق التي قد تكون ضعفت.
- تمارين التوازن والتنسيق (Balance and Coordination Exercises): ضرورية لتعلم المشي الصحيح والتحكم في القدم.
- التدليك وتعبئة الأنسجة الرخوة: لتقليل الالتصاقات وتحسين مرونة الجلد والأنسجة.
- الأجهزة التقويمية (Orthoses): قد يصف الأستاذ الدكتور محمد هطيف استخدام أجهزة تقويمية خاصة (مثل أحذية خاصة، أو دعامات ليلية) لدعم القدم والحفاظ على التصحيح بعد الجراحة.
- المشي وإعادة التدريب على المشي (Gait Training): مع تقدم العلاج الطبيعي، يتم التركيز على تعليم الطفل كيفية المشي بشكل صحيح وطبيعي، وتصحيح أي أنماط مشي غير طبيعية.
- المتابعة طويلة الأمد: المتابعة الدورية مع الأستاذ الدكتور محمد هطيف ضرورية لسنوات عديدة بعد الجراحة، لتقييم نمو القدم، وظيفتها، والتأكد من عدم وجود أي مضاعفات أو انتكاسات.
أهمية التعاون مع الأستاذ الدكتور محمد هطيف وفريقه:
يؤكد الأستاذ الدكتور محمد هطيف أن نجاح برنامج إعادة التأهيل يعتمد بشكل كبير على تعاون الأهل والتزامهم بالتعليمات. فريقه الطبي، بما في ذلك أخصائيو العلاج الطبيعي، يعملون معًا لتقديم الدعم والإرشاد اللازمين للآباء لضمان أن الطفل يتلقى الرعاية الأمثل في المنزل وبين زيارات العيادة. الهدف هو تمكين كل طفل من تحقيق أقصى قدر من الوظيفة والاستقلالية، ودمجه بالكامل في الأنشطة اليومية مع أقرانه.
قصص نجاح ملهمة لمرضى الأستاذ الدكتور محمد هطيف
يفخر الأستاذ الدكتور محمد هطيف بالعديد من قصص النجاح التي شهدتها عياداته في علاج القدم الحنفاء، والتي تعكس التزامه بالتميز والصدق الطبي، وخبرته الواسعة في استخدام أحدث التقنيات. هذه القصص ليست مجرد سجلات طبية، بل هي شهادات حية على القدرة على تغيير حياة الأطفال نحو الأفضل.
1. قصة الطفلة "ليان": انتصار بونستي والالتزام
"ليان" طفلة وُلدت بقدم حنفاء ثنائية شديدة، مما كان يسبب قلقًا كبيرًا لوالديها. بمجرد أن عرضا حالتها على الأستاذ الدكتور محمد هطيف في الأسبوع الأول بعد ولادتها، قام بوضع خطة علاجية فورية باستخدام طريقة بونستي. شرح الدكتور هطيف للوالدين بتفصيل وشافية كل خطوة من خطوات العلاج، مؤكدًا على أهمية الالتزام الشديد.
على مدار سبعة أسابيع، خضعت ليان لسبع جبائر متسلسلة، تلاها بضع وتر أخيل بسيط في العيادة، ثم جبيرة أخيرة لثلاثة أسابيع. كانت التحدي الأكبر هو مرحلة الدعامات، لكن والدي ليان التزما بتعليمات الدكتور هطيف حرفيًا، حيث كانت ليان ترتدي الدعامة لمدة 23 ساعة يوميًا ثم وقت النوم والقيلولة لسنوات.
اليوم، ليان تبلغ من العمر 6 سنوات، وهي تجري وتلعب وترقص كأي طفلة أخرى، بقدمين طبيعيتين وظيفيًا وجماليًا. يرجع والداها الفضل بعد الله للأستاذ الدكتور محمد هطيف، ليس فقط لمهارته الطبية، بل لتشجيعه ودعمه المستمر وصدقه في شرح كل التفاصيل.
2. قصة الطفل "علي": تصحيح القدم الحنفاء المعقدة بالدقة الجراحية
"علي" جاء إلى عيادة الأستاذ الدكتور محمد هطيف وهو في السادسة من عمره، بعد أن عانى من انتكاسات متكررة وفشل في العلاجات السابقة في مراكز أخرى. كانت قدمه اليمنى تعاني من قدم حنفاء معقدة وشديدة، مما أثر بشكل كبير على قدرته على المشي واللعب وأدى إلى آلام مزمنة وتشوه واضح.
بعد تقييم شامل ودقيق باستخدام الأشعة السينية وتحليل المشي، قرر الأستاذ الدكتور محمد هطيف أن علي يحتاج إلى تدخل جراحي لتصحيح التشوهات العظمية والأنسجة الرخوة. استخدم الدكتور هطيف خبرته التي تتجاوز العقدين، بالإضافة إلى تقنيات المجهر الجراحي لضمان أقصى درجات الدقة وتقليل التدخل الجراحي.
تضمنت الجراحة تحريرًا دقيقًا للأنسجة الرخوة وإطالة لبعض الأوتار وقطع عظم بسيط لتصحيح زوايا العظام المتشوهة. بعد الجراحة، خضع علي لبرنامج مكثف لإعادة التأهيل والعلاج الطبيعي. والآن، وبعد عامين من الجراحة، يمشي علي بشكل طبيعي، وقد اختفت آلامه بشكل كبير. يستطيع ارتداء الأحذية العادية ويشارك في الأنشطة الرياضية الخفيفة. والدته تصف الدكتور هطيف بأنه "منقذ" علي، مشيدة بمهنيته العالية واهتمامه اللامحدود بمرضاه.
3. قصة الشاب "أحمد": استعادة وظيفة القدم في سن متقدمة
"أحمد" (18 عامًا) كان يعيش مع قدم حنفاء مهملة منذ طفولته، مما سبب له إعاقة وظيفية كبيرة وآلامًا مزمنة. ظن أحمد ووالديه أن لا أمل في تصحيح قدمه في هذا العمر. عندما عرضوا حالته على الأستاذ الدكتور محمد هطيف، شرح لهم بكل شفافية التحديات المترتبة على التدخل في سن متقدمة، ولكنه أكد لهم على وجود حلول ممكنة لتحسين جودة حياته.
بعد التقييم، قرر الدكتور هطيف إجراء جراحة دمج مفصلي (Triple Arthrodesis) لضمان استقرار القدم وتخفيف الألم، مع إطالة الأوتار الرئيسية لتحقيق أقصى قدر ممكن من التصحيح. كانت الجراحة معقدة وتطلبت مهارة عالية.
بعد فترة تعافٍ طويلة وبرنامج إعادة تأهيل مكثف، تمكن أحمد من المشي بشكل أكثر استقرارًا، واختفت الآلام المزمنة التي كان يعاني منها لسنوات. على الرغم من أن حركته في القدم أصبحت محدودة، إلا أن جودة حياته تحسنت بشكل جذري. يقول أحمد: "منحني الدكتور هطيف الفرصة لأعيش حياة طبيعية بقدر الإمكان. لم يعد المشي كابوسًا. أنا ممتن لصدقه الطبي وعمله الرائع."
هذه القصص ليست سوى أمثلة قليلة تعكس التفاني والخبرة والصدق الطبي الذي يميز الأستاذ الدكتور محمد هطيف، مما يجعله الخيار الأول للعائلات التي تبحث عن رعاية طبية متميزة لأطفالها المصابين بالقدم الحنفاء.
الأسئلة الشائعة حول القدم الحنفاء
جمعنا لكم هنا إجابات الأستاذ الدكتور محمد هطيف على أكثر الأسئلة شيوعًا حول القدم الحنفاء، لتقديم معلومات شاملة وموثوقة للآباء والمرضى.
1. هل القدم الحنفاء مؤلمة للرضع؟
الأستاذ الدكتور محمد هطيف: لا، القدم الحنفاء نفسها لا تسبب الألم للرضع. عظام وأربطة الرضع مرنة جدًا، والتشوه لا يسبب لهم انزعاجًا. الألم يبدأ عادةً في مرحلة المشي إذا لم يتم تصحيح القدم، بسبب الضغط غير الطبيعي على القدم. لذلك، لا داعي للقلق بشأن ألم الطفل، بل يجب التركيز على بدء العلاج مبكرًا.
2. هل يمكن منع القدم الحنفاء؟
الأستاذ الدكتور محمد هطيف: في معظم الحالات (القدم الحنفاء مجهولة السبب)، لا يمكن منعها لأن أسبابها غير معروفة بشكل كامل وتحدث في مرحلة مبكرة من نمو الجنين. ومع ذلك، يمكن للنساء الحوامل اتخاذ خطوات لتقليل عوامل الخطر العامة مثل تجنب التدخين والتعرض للمواد الكيميائية الضارة أثناء الحمل. التشخيص المبكر خلال الحمل بالموجات فوق الصوتية يساعد في الاستعداد للعلاج فور الولادة.
3. ما هي فرص انتكاس (عودة) القدم الحنفاء بعد العلاج؟
الأستاذ الدكتور محمد هطيف: فرص الانتكاس موجودة، خاصة إذا لم يتم الالتزام التام بخطة العلاج. السبب الرئيسي للانتكاس بعد طريقة بونستي هو عدم ارتداء الدعامة (Foot Abduction Brace) بالمدة الموصى بها. مع الالتزام الصارم بالدعامات والمتابعة المنتظمة، تكون نسبة الانتكاس منخفضة جدًا. في حال حدوث انتكاس، يمكن عادةً معالجته بإعادة وضع الجبائر أو إجراء جراحي بسيط.
4. هل سيمشي طفلي بشكل طبيعي بعد العلاج؟
الأستاذ الدكتور محمد هطيف: نعم، في الغالبية العظمى من الحالات، وخاصة عند البدء بالعلاج مبكرًا باتباع طريقة بونستي، سيمشي الطفل بشكل طبيعي تمامًا، وستكون قدميه وظيفيًا قريبتين جدًا من القدمين الطبيعيتين. قد تكون هناك اختلافات طفيفة في حجم القدم أو قوة الساق مقارنة بالقدم السليمة، ولكن هذا لا يؤثر على المشي أو ممارسة الأنشطة اليومية.
5. ماذا لو كان طفلي أكبر سنًا عند التشخيص؟
الأستاذ الدكتور محمد هطيف: من الأفضل دائمًا بدء العلاج في أقرب وقت ممكن. إذا كان الطفل أكبر سنًا (أكثر من 6 أشهر أو سنة)، فلا يزال بإمكاننا محاولة طريقة بونستي، ولكن قد تكون الجبائر أقل فعالية وقد تتطلب عددًا أكبر من الجبائر، أو قد نحتاج إلى تدخل جراحي بشكل مبكر. حتى في الأطفال والمراهقين والبالغين، يمكننا تقديم حلول جراحية لتحسين وظيفة القدم وتخفيف الألم، على الرغم من أن النتائج قد لا تكون مثالية مثل العلاج المبكر.
6. هل ستحتاج قدم طفلي إلى أحذية خاصة مدى الحياة؟
الأستاذ الدكتور محمد هطيف: بعد انتهاء مرحلة الدعامات، في معظم الحالات، لن يحتاج الطفل إلى أحذية خاصة. يمكنه ارتداء أي أحذية عادية ومريحة. ومع ذلك، قد ينصح بعض الأطباء بارتداء أحذية ذات دعم جيد للقوس أو نعل داخلي مخصص للحفاظ على محاذاة القدم، خاصة في حالات معينة أو إذا كانت هناك اختلافات طفيفة في شكل القدم.
7. ما هي المضاعفات طويلة الأمد المحتملة إذا لم يتم علاج القدم الحنفاء؟
الأستاذ الدكتور محمد هطيف:
إذا لم يتم علاج القدم الحنفاء، فإن الطفل لن يتمكن من وضع قدمه بشكل مسطح على الأرض. سيمشي على الجانب الخارجي من قدمه أو على مقدمة القدم، مما يؤدي إلى:
* آلام مزمنة وشديدة.
* تكوّن مسامير لحم وتقرحات جلدية.
* إعاقة وظيفية كبيرة وصعوبة في المشي.
* تشوه دائم في القدم والكاحل.
* صعوبة في ارتداء الأحذية العادية.
* مشاكل في العمود الفقري والركبة بسبب عدم التوازن في المشي.
لذا، فإن العلاج المبكر ضروري للغاية لتجنب هذه المضاعفات.
8. ما الذي يميز نهج الأستاذ الدكتور محمد هطيف في علاج القدم الحنفاء؟
الأستاذ الدكتور محمد هطيف: يتميز نهجي بالجمع بين الخبرة العميقة التي تتجاوز العقدين في جراحة العظام والعمود الفقري، خاصة في جراحة عظام الأطفال، والتفاني في تطبيق أحدث البروتوكولات العلاجية العالمية مثل طريقة بونستي. أحرص على استخدام التكنولوجيا المتقدمة كالمجهر الجراحي وجراحة المنظار 4K لضمان أقصى درجات الدقة والكفاءة عند الحاجة للتدخل الجراحي. والأهم من ذلك، التزامي بالصدق الطبي التام والشفافية مع الأهل، وتقديم الدعم النفسي والإرشادي لهم خلال رحلة العلاج، مما يخلق بيئة من الثقة والطمأنينة لتحقيق أفضل النتائج الممكنة لأطفالهم. أنا أؤمن بأن كل طفل يستحق الفرصة ليتمتع بحياة طبيعية دون قيود.
9. هل تتطلب القدم الحنفاء جلسات علاج طبيعي مكثفة بعد طريقة بونستي؟
الأستاذ الدكتور محمد هطيف: بعد إزالة الجبائر الأخيرة وإجراء بضع وتر أخيل في طريقة بونستي، لا تتطلب القدم الحنفاء عادةً جلسات علاج طبيعي مكثفة يومية كما هو الحال بعد الجراحة الكبرى. التركيز الأكبر يكون على الالتزام الصارم بارتداء دعامة القدم الخارجية (FAB) والقيام بتمارين تمديد بسيطة في المنزل (التي يتم تعليمها للوالدين). الدور الرئيسي للعلاج الطبيعي هنا هو إرشاد الوالدين ومتابعة تطور الطفل في المشي والتأكد من عدم وجود أي علامات انتكاس أو مشاكل في نمو القدم.
10. هل يمكن أن تعود القدم الحنفاء بعد سن البلوغ؟
الأستاذ الدكتور محمد هطيف: إذا تم علاج القدم الحنفاء بنجاح وتم الالتزام ببرنامج الدعامات والمتابعة حتى نهاية فترة النمو (عادة حتى سن 4-5 سنوات)، فإن فرص الانتكاس بعد سن البلوغ تصبح نادرة جدًا. ومع ذلك، من المهم الاستمرار في المتابعة الدورية مع الطبيب حتى اكتمال النمو للتأكد من عدم ظهور أي تشوهات خفيفة قد تتطلب تصحيحًا بسيطًا. في حالات نادرة جدًا، قد يحدث انتكاس خفيف في مرحلة البلوغ، ولكنه عادةً ما يكون مرتبطًا بحالات معقدة أو عدم اكتمال العلاج الأساسي في الطفولة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك