القدم الجوفاء: دليل شامل للمرضى نحو التعافي والأمل مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
القدم الجوفاء هي تشوه يتسم بتقوس مبالغ فيه في باطن القدم، مما يسبب الألم وصعوبة المشي. يشمل علاجها خيارات غير جراحية كالأحذية الطبية والعلاج الطبيعي، أو تدخلات جراحية دقيقة لإعادة تشكيل العظام والأوتار لتحقيق التوازن واستعادة وظيفة القدم، وذلك تحت إشراف خبراء متخصصين مثل الأستاذ الدكتور محمد هطيف.
إجابة سريعة (الخلاصة): القدم الجوفاء هي تشوه يتسم بتقوس مبالغ فيه في باطن القدم، مما يسبب الألم وصعوبة المشي. يشمل علاجها خيارات غير جراحية كالأحذية الطبية والعلاج الطبيعي، أو تدخلات جراحية دقيقة لإعادة تشكيل العظام والأوتار لتحقيق التوازن واستعادة وظيفة القدم، وذلك تحت إشراف خبراء متخصصين مثل الأستاذ الدكتور محمد هطيف.
القدم الجوفاء (Cavovarus Foot): رحلة نحو فهم كامل والتعافي
تُعد القدم الجوفاء، والمعروفة أيضًا بالقدم الحنفاء أو القدم المقوسة، حالة طبية شائعة نسبيًا ولكنها غالبًا ما تكون مؤلمة ومُعيقة للحياة اليومية. يتميز هذا التشوه بتقوس مبالغ فيه في باطن القدم (قوس القدم عالٍ بشكل غير طبيعي)، بالإضافة إلى انحراف الكعب نحو الداخل، مما يجعل المريض يمشي على الحافة الخارجية لقدمه. هذه الحالة لا تؤثر فقط على المظهر الجمالي للقدم، بل تؤثر بشكل كبير على القدرة على المشي، التوازن، وارتداء الأحذية، وتسبب آلامًا مزمنة قد تتفاقم بمرور الوقت.
في اليمن والمنطقة العربية، يعاني العديد من المرضى بصمت من هذه المشكلة، معتقدين أحيانًا أنه لا يوجد حل فعال لها. إلا أن التقدم الطبي الهائل، وخاصة في جراحة العظام والقدم والكاحل، يقدم اليوم حلولاً جذرية وفعالة للغاية لإعادة تصحيح هذا التشوه واستعادة وظيفة القدم الطبيعية، مما يمكن المرضى من استعادة حياتهم النشطة والخالية من الألم.
هذا الدليل الشامل يهدف إلى توفير معلومات تفصيلية وموثوقة للمرضى، بدءًا من فهم أساسيات القدم الجوفاء، مرورًا بأسبابها وأعراضها، ووصولاً إلى خيارات العلاج المتاحة – سواء كانت غير جراحية أو جراحية دقيقة – وصولاً إلى مراحل التعافي وإعادة التأهيل. نحن نسعى لتقديم هذه المعلومات بلغة مبسطة ومطمئنة، لتسليط الضوء على الأمل والحلول المتوفرة، وتحت إشراف قامة طبية بارزة في هذا المجال مثل الأستاذ الدكتور محمد هطيف، الذي يمتلك خبرة واسعة في تشخيص وعلاج حالات القدم والكاحل المعقدة في صنعاء والمنطقة.
سنستكشف معًا كيف يمكن للفهم العميق لهذه الحالة، المقترن بالخبرة الجراحية الدقيقة والعناية الشاملة، أن يغير حياة المرضى بشكل جذري، ويُمكنهم من الوقوف على أقدامهم بثقة وثبات مرة أخرى.
فهم بنية القدم: مفتاح استيعاب القدم الجوفاء
لفهم ما يحدث في القدم الجوفاء، من الضروري أن نلقي نظرة سريعة ومبسطة على البنية التشريحية للقدم الطبيعية. القدم ليست مجرد كتلة واحدة من العظم، بل هي تحفة هندسية معقدة تتكون من 26 عظمة، 33 مفصلاً، وأكثر من 100 وتر وعضلة ورباط، تعمل جميعها بتناغم لدعم وزن الجسم، امتصاص الصدمات، وتوفير المرونة اللازمة للحركة.
المكونات الرئيسية للقدم:
-
العظام:
تنقسم عظام القدم إلى ثلاث مناطق رئيسية:
- القدم الخلفية (Hindfoot): تتكون من عظمتي الكاحل (Talus) والكعب (Calcaneus). الكعب هو العظم الأكبر في القدم ويلامس الأرض مباشرة.
- القدم الوسطى (Midfoot): تتكون من خمس عظام (الزورقي، المكعب، وعظام الإسفين الثلاثة) وتشكل قوس القدم.
- القدم الأمامية (Forefoot): تتكون من عظام مشط القدم الخمسة وعظام الأصابع الأربعة عشر.
- المفاصل: تسمح المفاصل بين العظام بحركة القدم في اتجاهات متعددة، مما يمنحها المرونة.
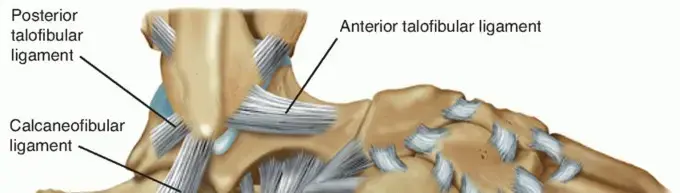
- الأربطة: هي أنسجة قوية تربط العظام ببعضها البعض وتوفر الاستقرار للمفاصل.
-
الأوتار:
هي حبال قوية تربط العضلات بالعظام. عندما تنقبض العضلات، تسحب الأوتار العظام لتحريك القدم. من الأوتار المهمة في سياق القدم الجوفاء:
- وتر أخيل (Achilles Tendon): يربط عضلات الساق الخلفية بعظم الكعب، وهو ضروري لرفع الكعب عن الأرض (المشي على أطراف الأصابع).
- الوتر الشظوي الطويل والقصير (Peroneus Longus & Brevis Tendons): يمتدان على الجانب الخارجي من الكاحل والقدم، ويسهمان في ثبات الكاحل ودوران القدم للخارج.
- الوتر الظنبوبي الخلفي (Tibialis Posterior Tendon): يقع على الجانب الداخلي للقدم ويساعد في دعم قوس القدم وتوجيه القدم للداخل.
- العضلات: توجد عضلات داخلية في القدم وعضلات خارجية تمتد من الساق إلى القدم، وتعمل جميعها للتحكم في حركة القدم والأصابع.
قوس القدم الطبيعي:
تمتلك القدم الطبيعية قوسين رئيسيين (طولي وعرضي) يعملان كـ "نوابض طبيعية" لامتصاص الصدمات وتوزيع الوزن بفعالية. القوس الطولي الداخلي هو الأكثر وضوحًا، وهو الذي يتضرر في حالة القدم الجوفاء. عندما يكون هذا القوس مرتفعًا جدًا، يصبح توزيع الوزن غير متساوٍ، ويتركز الضغط على الكعب والجانب الخارجي للقدم وأطراف الأصابع، مما يؤدي إلى الألم والتشوهات الثانوية.
في القدم الجوفاء، يحدث خلل في هذا التوازن المعقد، حيث تصبح بعض العضلات والأوتار أقوى من الأخرى أو مشدودة بشكل غير طبيعي، مما يؤدي إلى سحب العظام وتثبيت القدم في وضع التشوه، وتحديدًا:
* ارتفاع مفرط في قوس القدم الطولي.
* ميلان الكعب نحو الداخل (Varus).
* ميلان مقدمة القدم نحو الأسفل (Plantarflexion) أو نحو الداخل.
* انحراف الأصابع لتصبح "أصابع مخلبية" (Claw Toes).
مع فهمنا لهذه البنية الأساسية، يمكننا الآن الانتقال إلى فهم أعمق لأسباب وأعراض هذه الحالة، وكيف يسعى الأستاذ الدكتور محمد هطيف وفريقه إلى تصحيح هذا الخلل لاستعادة وظيفة القدم الطبيعية.
الأسباب والعلامات: لماذا تتشكل القدم الجوفاء وما هي أعراضها؟
تتشكل القدم الجوفاء نتيجة لاختلال في توازن القوى العضلية التي تدعم القدم وتتحكم في حركتها. يمكن أن تكون هذه الحالة مرنة في البداية، مما يعني أن التشوه يختفي عند تحميل الوزن أو عند تطبيق ضغط معين، ولكن مع مرور الوقت، يمكن أن يصبح التشوه صلبًا وثابتًا.
الأسباب الرئيسية لتشوه القدم الجوفاء:
-
الاضطرابات العصبية العضلية (Neuromuscular Disorders):
- مرض شاركو-ماري-توث (Charcot-Marie-Tooth Disease - CMT): وهو السبب الأكثر شيوعًا للقدم الجوفاء في البالغين والأطفال. هذا المرض الوراثي يؤثر على الأعصاب الطرفية، مما يسبب ضعفًا وضمورًا في عضلات الساق والقدم، ويؤدي إلى اختلال في توازن الأوتار.
- شلل الأطفال (Polio): على الرغم من ندرته الآن بفضل اللقاحات، إلا أنه لا يزال يسبب تشوهات في القدم لدى بعض الكبار.
- السنسنة المشقوقة (Spina Bifida): وهي عيب خلقي في العمود الفقري يؤثر على الأعصاب وقد يؤدي إلى تشوهات في الأطراف السفلية.
- السكتة الدماغية (Stroke) أو إصابات الحبل الشوكي (Spinal Cord Injuries): قد تسبب ضعفًا عضليًا يؤدي إلى تشوه القدم.
- الشلل الدماغي (Cerebral Palsy): يؤثر على التحكم العضلي والتنسيق، ويمكن أن يسبب القدم الجوفاء.
- الضمور العضلي (Muscular Dystrophy): مجموعة من الأمراض الوراثية التي تسبب ضعفًا تدريجيًا وضمورًا في العضلات.
-
الأسباب الوراثية والعائلية:
- قد يكون هناك استعداد وراثي لتطوير القدم الجوفاء حتى في غياب اضطراب عصبي واضح، حيث تنتقل بعض السمات التشريحية التي تزيد من خطر الإصابة عبر الأجيال.
-
الصدمات والإصابات:
- كسور القدم أو الكاحل التي لا تُعالج بشكل صحيح، أو إصابات الأربطة والأوتار الشديدة، يمكن أن تغير ميكانيكا القدم وتؤدي إلى تشوه القدم الجوفاء بمرور الوقت.
-
القدم الجوفاء مجهولة السبب (Idiopathic Cavovarus Foot):
- في بعض الحالات، لا يمكن تحديد سبب واضح للقدم الجوفاء، وتسمى هذه الحالات "مجهولة السبب". يُعتقد أنها تنجم عن عوامل متعددة لم يتم فهمها بشكل كامل بعد.
الأعراض والعلامات الشائعة للقدم الجوفاء:
تظهر أعراض القدم الجوفاء عادة بشكل تدريجي وتتفاقم مع مرور الوقت. من المهم الانتباه لهذه العلامات للحصول على التشخيص والعلاج المبكر.
-
الألم (Pain):
- عادة ما يكون الألم هو العرض الأول الذي يدفع المريض لطلب المساعدة.
-
يمكن أن يتركز الألم في نقاط مختلفة:
- على طول الجانب الخارجي للقدم والكاحل: بسبب الضغط الزائد وعدم الاستقرار.
- تحت مشط القدم والأصابع (Forefoot): خاصة عند رؤوس عظام المشط، حيث يتركز الوزن.
- في الكعب: بسبب اختلال التوازن في تحميل الوزن.
- في باطن القدم (Plantar Fascia): حيث قد يحدث التهاب في اللفافة الأخمصية.
- في الجزء الأمامي من الساق (Shin Splints): نتيجة لمحاولة العضلات تعويض التشوه.
-
صعوبة المشي والتوازن (Difficulty Walking & Balance Issues):
- الشعور بعدم الثبات أثناء المشي أو الوقوف.
- الميل للسقوط أو الانتكاس المتكرر للكاحل (التواء الكاحل).
- نمط مشي غير طبيعي (Gait Abnormality)، حيث يميل المريض للمشي على الحافة الخارجية لقدمه.
-
تشوهات الأصابع والكعب (Toe & Heel Deformities):
- أصابع مخلبية (Claw Toes): انثناء الأصابع للأعلى عند المفصل القريب وللأسفل عند المفصل البعيد، مما يجعلها تبدو كالمخالب. هذا يمكن أن يسبب ألمًا وتآكلاً في الأحذية.
- الكعب المنحرف (Varus Heel): ميلان الكعب نحو الداخل، مما يزيد من عدم استقرار الكاحل.
- المشط الأول المنخفض (Plantarflexed First Ray): انخفاض إصبع القدم الكبير مقارنة ببقية أصابع القدم، مما يجعله يحمل وزنًا زائدًا.
-
تصلب القدم (Foot Rigidity):
- مع تقدم الحالة، قد تصبح القدم أقل مرونة وأكثر تصلبًا، مما يجعل تحريكها صعبًا.
-
مشاكل الأحذية (Shoe Problems):
- صعوبة العثور على أحذية مريحة بسبب شكل القدم غير العادي.
- تآكل الأحذية بشكل غير متساوٍ، خاصة على الجانب الخارجي للنعل.
-
التقرحات ومسامير اللحم (Calluses & Corns):
- تتكون مناطق سميكة وصلبة من الجلد (مسامير اللحم والتقرحات) على باطن القدم، خاصة تحت رؤوس عظام المشط وفي قمة الأصابع المخلبية، بسبب الضغط والاحتكاك المستمر.
التشخيص الدقيق: خطوة أساسية للعلاج
لتحديد أفضل خطة علاجية، يعتمد الأستاذ الدكتور محمد هطيف وفريقه على تقييم شامل يشمل:
- الفحص السريري الدقيق: يشمل فحص القدم والكاحل بالكامل، تقييم مدى مرونة أو تصلب التشوه، فحص الأعصاب والعضلات، واختبار "Coleman Block Test" لتحديد ما إذا كان التشوه ناتجًا عن ميلان مقدمة القدم (forefoot-driven) أو الكعب (primary hindfoot varus). كما يتم فحص وتر أخيل للتأكد من عدم وجود شد فيه.
-
دراسات التصوير:
- الأشعة السينية (X-rays) العادية: لتقييم بنية العظام، زوايا القدم، وتحديد وجود أي تغيرات مفصلية أو علامات للالتهاب المفصلي.
- التصوير المقطعي المحوسب (CT Scan): يُستخدم عادة عندما تكون الأشعة السينية غير واضحة أو لتقييم دقيق للتغيرات المفصلية، خاصة إذا كان هناك اشتباه في التهاب المفاصل.
من خلال هذا التقييم الشامل، يستطيع الأستاذ الدكتور محمد هطيف وضع خطة علاجية مخصصة تلبي احتياجات كل مريض على حدة.
| المشكلة الشائعة | الوصف | التأثير على المريض |
|---|---|---|
| تقوس القدم المرتفع | قوس القدم الطولي الداخلي مرتفع بشكل غير طبيعي. | تركز الضغط على الكعب ومقدمة القدم، مما يسبب الألم ومسامير اللحم. |
| ميلان الكعب للداخل | الكعب يميل نحو الداخل (نحو منتصف الجسم) عند الوقوف. | عدم استقرار الكاحل، ميل لالتواء الكاحل المتكرر، صعوبة في توزيع الوزن. |
| أصابع مخلبية | انثناء الأصابع في مفاصلها بشكل يشبه المخلب. | ألم في الأصابع، صعوبة في ارتداء الأحذية، تقرحات على قمم الأصابع. |
| وتر أخيل المشدود | وتر أخيل يكون قصيرًا أو مشدودًا بشكل غير طبيعي. | صعوبة في رفع مقدمة القدم (Dorsiflexion)، مما يؤثر على المشي ويساهم في تشوه الكعب. |
| عدم توازن الأوتار | بعض أوتار القدم تكون أقوى أو أضعف من الأخرى. | تفاقم التشوه بمرور الوقت، صعوبة في تصحيح وضعية القدم تلقائيًا. |
خيارات العلاج: من التحفظي إلى الجراحي المتقدم
يهدف علاج القدم الجوفاء إلى تخفيف الألم، تحسين وظيفة القدم، استعادة التوازن، ومنع تفاقم التشوه. يعتمد اختيار طريقة العلاج على عدة عوامل، منها سبب التشوه، مدى شدته ومرونته، عمر المريض، ومستوى نشاطه. يقدم الأستاذ الدكتور محمد هطيف وفريقه نهجًا علاجيًا متكاملًا يبدأ بالخيارات غير الجراحية، وينتقل إلى التدخل الجراحي عند الضرورة، مع التركيز على التقنيات الحديثة التي تضمن أفضل النتائج.
1. العلاج غير الجراحي (التحفظي):
يُفضل البدء بالعلاج غير الجراحي، خاصة في الحالات الأقل شدة أو عندما يكون التشوه مرنًا، أو عندما تكون الجراحة غير مناسبة للمريض لأسباب صحية.
-
الأحذية الطبية المخصصة والفرشات التقويمية (Custom Orthotics & Braces):
- تُعد الأحذية الطبية والفرشات الداخلية المصممة خصيصًا للقدم الجوفاء حجر الزاوية في العلاج التحفظي.
- الهدف: توفير دعم إضافي لقوس القدم، توزيع الضغط بشكل متساوٍ على باطن القدم، وتقليل الضغط على المناطق المؤلمة (مثل مقدمة القدم والكعب).
- الآلية: تساعد على تثبيت الكاحل ومنع ميلان الكعب للداخل، مما يقلل من خطر التواء الكاحل ويحسن الثبات.
- دور الأستاذ الدكتور محمد هطيف: يوجه باختيار التصميم الأمثل للفرشات والأحذية، وقد يوصي بجبائر خاصة لدعم الكاحل والقدم في بعض الحالات.
-
العلاج الطبيعي وتقوية العضلات (Physical Therapy & Strengthening Exercises):
- يهدف إلى تحسين مرونة القدم والكاحل، وتقوية العضلات الضعيفة، وإطالة العضلات والأوتار المشدودة.
- التمارين: تشمل تمارين الإطالة لوتر أخيل والعضلات الخلفية للساق، وتمارين تقوية عضلات القدم والكاحل لتحسين التوازن والثبات.
- العلاج اليدوي: قد يساعد المعالج الفيزيائي في تحسين حركة المفاصل وتقليل التيبس.
- الأستاذ الدكتور محمد هطيف يشدد على: أهمية التزام المريض بالتمارين المنزلية كجزء أساسي من العلاج التحفظي.
-
الأدوية ومسكنات الألم (Medications & Pain Management):
- يمكن استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- في بعض الحالات، قد يتم اللجوء إلى حقن الكورتيكوستيرويد في المناطق الملتهبة لتقليل الألم بشكل مؤقت.
-
تعديل النشاط (Activity Modification):
- تجنب الأنشطة التي تزيد الألم أو الضغط على القدم، مثل الوقوف لفترات طويلة أو ممارسة الرياضات عالية التأثير، واستبدالها بأنشطة أقل إجهادًا.
2. العلاج الجراحي: حلول جذرية للتشوهات المستعصية
عندما تفشل العلاجات غير الجراحية في تخفيف الألم أو تحسين وظيفة القدم، أو في حالات التشوهات الشديدة والصلبة، يصبح التدخل الجراحي هو الحل الأمثل. تهدف الجراحة إلى إعادة تشكيل العظام، إصلاح الأوتار، وتحقيق التوازن للقدم، مما يؤدي إلى تخفيف الألم بشكل دائم وتحسين القدرة على المشي. الأستاذ الدكتور محمد هطيف يُعد رائدًا في جراحات القدم الجوفاء، ويستخدم أحدث التقنيات لضمان أفضل النتائج لمرضاه.
التخطيط قبل الجراحة (Preoperative Planning):
تُعد مرحلة التخطيط حاسمة لنجاح الجراحة. يراجع الأستاذ الدكتور محمد هطيف بدقة جميع دراسات التصوير (الأشعة السينية، الأشعة المقطعية) لتقييم حالة العظام والمفاصل. كما يقوم بفحص سريري شامل لتقييم مرونة أو صلابة القدم، ويجري اختبار "Coleman Block Test" لتحديد مصدر التشوه. في هذه المرحلة، يتم تحديد جميع المشكلات المصاحبة مثل شد وتر أخيل أو عدم استقرار الكاحل، ويتم وضع خطة جراحية مفصلة لمعالجتها جميعًا في نفس الإجراء.
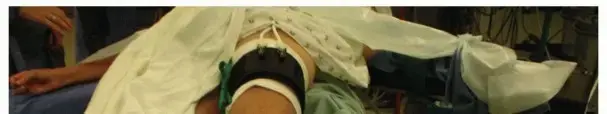
التحضير ووضع المريض (Positioning):
يُوضع المريض في وضع الاستلقاء على الظهر مع تثبيت الكعب عند حافة طاولة العمليات. قد تُوضع وسادة صغيرة تحت الورك لضمان وضعية تسمح بالوصول السهل لجميع أجزاء القدم، مما يُسهل عمل الجراح. يتم استخدام ضمادات واقية ورباط ضاغط حول الفخذ للتحكم في النزيف أثناء الجراحة.
النهج الجراحي: إجراءات متعددة لتحقيق التوازن:
تتضمن جراحة القدم الجوفاء عادة مجموعة من الإجراءات المترابطة، يتم اختيارها وتكييفها حسب حالة كل مريض:
-
أولاً: معالجة وتر أخيل المشدود (Achilles Tendon Release):
- إذا كان وتر أخيل مشدودًا، فهو يساهم في تشوه الكعب ويمنع تصحيحه. لذا، يتم إطالته (إما عن طريق شق صغير أو شق مفتوح) كخطوة أولى لتقليل القوة المُشوهة على الكعب.
-
إعادة تشكيل عظم الكعب (Calcaneal Osteotomy):
- إذا كان الكعب مائلاً بشكل صلب للداخل، يتم إجراء عملية "قطع عظم الكعب" لإعادة توجيهه.
- قطع العظم بالإزاحة الجانبية (Lateral Displacement Osteotomy): هذا الإجراء هو الأكثر شيوعًا في البالغين. يتم قطع عظم الكعب ونقله إلى الخارج لإعادة محاذاة الكعب وتحقيق الاستقرار.
- قطع العظم على طريقة دواير (Dwyer-type Osteotomy): يمكن استخدامه في بعض الحالات، ولكنه قد لا يحقق التصحيح المطلوب في جميع الحالات.
-
نقل الأوتار لإعادة توازن القدم (Tendon Transfers):
- في كثير من الأحيان، يكون عدم توازن الأوتار هو السبب الجذري للتشوه.
- نقل الوتر الشظوي الطويل إلى الشظوي القصير (Peroneus Longus to Brevis Transfer): إذا كان الوتر الشظوي الطويل يسحب مقدمة القدم للأسفل بشكل مفرط، يتم نقله لتعزيز الوتر الشظوي القصير، مما يساعد على رفع مقدمة القدم وتحقيق التوازن.
- نقل الوتر الظنبوبي الخلفي (Tibialis Posterior Transfer): في حالات معينة، خاصة تلك المرتبطة بضعف في رفع القدم (مثل مرض شاركو-ماري-توث)، قد يتم نقل هذا الوتر لتعزيز حركة رفع القدم.
-
تصحيح مشط القدم الأول (First Metatarsal Dorsiflexion Osteotomy):
- غالبًا ما يكون مشط القدم الأول (العظم الذي يمتد إلى إصبع القدم الكبير) منخفضًا بشكل كبير (Plantarflexed)، مما يجعله يتحمل وزنًا زائدًا ويساهم في القوس العالي.
- يتم إجراء قطع في هذا العظم ورفعه للأعلى لتصحيح زاوية المشط وإعادة توجيه إصبع القدم الكبير. يُعد هذا الإجراء شائعًا جدًا في ممارسات الأستاذ الدكتور محمد هطيف.
-
قطع عظام المشط المتعددة أو منتصف القدم (Multiple Metatarsal or Midfoot Osteotomies):
- في الحالات الأكثر شدة، حيث يكون التشوه منتشرًا في منتصف القدم ومقدمتها، قد يتطلب الأمر إجراء قطع عظمية متعددة في عظام المشط أو في عظام منتصف القدم (قطع عظمية إسفينية ظهرية) لإعادة تشكيل القوس بشكل كامل. يتطلب هذا تخطيطًا دقيقًا قبل الجراحة.
-
تحرير اللفافة الأخمصية (Plantar Fascia Release):
- إذا كانت اللفافة الأخمصية (النسيج السميك في باطن القدم) مشدودة بشكل مفرط وتساهم في تشوه القوس، فقد يتم تحريرها جزئيًا لتقليل التوتر والسماح بتصحيح القدم.
-
تصحيح أصابع القدم (Toe Correction Procedures):
-
إذا كانت هناك أصابع مخلبية متبقية بعد تصحيح القدم الرئيسية، فقد يتم إجراء جراحات لتصحيحها مثل:
- إجراء جونز (Jones Procedure): لتصحيح إصبع القدم الكبير المخلبي.
- إجراءات جيردلستون وتايلور (Girdlestone & Taylor Procedures): لتصحيح الأصابع الصغرى المخلبية.
-
إذا كانت هناك أصابع مخلبية متبقية بعد تصحيح القدم الرئيسية، فقد يتم إجراء جراحات لتصحيحها مثل:
-
تثبيت المفصل ثلاثي التوحيد (Triple Arthrodesis):
- في الحالات الأكثر تقدمًا وشدة، والتي يكون فيها التشوه صلبًا ومصحوبًا بالتهاب مفاصل حاد في مفاصل القدم الخلفية، قد يوصي الأستاذ الدكتور محمد هطيف بـ "تثبيت المفصل ثلاثي التوحيد". هذا الإجراء يتضمن دمج ثلاثة مفاصل في القدم الخلفية (مفصل تحت الكاحل، المفصل الكاحلي الزورقي، والمفصل الكعبي المكعبي) لتحقيق قدم مستقرة وخالية من الألم، على الرغم من فقدان بعض المرونة. هذا الخيار مخصص للحالات المستعصية التي لم تستجب للخيارات الأخرى.
الأستاذ الدكتور محمد هطيف يؤكد: كل حالة تُعالج بشكل فردي. يتم تصميم الخطة الجراحية خصيصًا لتلبية احتياجات المريض الفريدة، مع الأخذ في الاعتبار عمره، نشاطه، وشدة التشوه، لضمان أفضل النتائج الوظيفية والجمالية.
| نوع الإجراء الجراحي | الهدف الرئيسي | الوصف المبسط للمريض |
|---|---|---|
| إطالة وتر أخيل | تقليل الشد في الوتر الخلفي للساق. | يساعد على استرخاء الكعب والساق، مما يسهل تصحيح وضعية الكعب ويمنع عودته للتشوه. |
| قطع عظم الكعب (إزاحة) | إعادة محاذاة عظم الكعب لجعله مستقيمًا. | يُعيد الكعب إلى وضعه الطبيعي تحت الساق، مما يحسن التوازن ويقلل الضغط على الجانب الخارجي للقدم. |
| نقل الأوتار | إعادة توازن القوى العضلية في القدم. | يُعدل مسار بعض الأوتار لتعويض الضعف أو الشد المفرط، مما يمنح القدم قدرة أفضل على الحركة والاستقرار. |
| تصحيح مشط القدم الأول | رفع إصبع القدم الكبير الذي قد يكون منخفضًا. | يوزع الوزن بشكل أفضل على مقدمة القدم ويخفف الضغط عن إصبع |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك