تورم الخياط (وكعة إصبع القدم الصغير): الدليل الشامل للأعراض والعلاج
الخلاصة الطبية
تورم الخياط أو وكعة إصبع القدم الصغير هو بروز عظمي مؤلم يظهر على الجانب الخارجي لقاعدة الإصبع الخامس. ينتج عن الضغط المستمر أو تشوهات العظام. يبدأ العلاج بتغيير الأحذية واستخدام الدعامات، وقد يتطلب تدخلاً جراحياً لتصحيح العظام في الحالات المتقدمة.
الخلاصة الطبية السريعة: تورم الخياط أو وكعة إصبع القدم الصغير هو بروز عظمي مؤلم يظهر على الجانب الخارجي لقاعدة الإصبع الخامس. ينتج عن الضغط المستمر أو تشوهات العظام. يبدأ العلاج بتغيير الأحذية واستخدام الدعامات، وقد يتطلب تدخلاً جراحياً لتصحيح العظام في الحالات المتقدمة.
مقدمة عن تورم الخياط
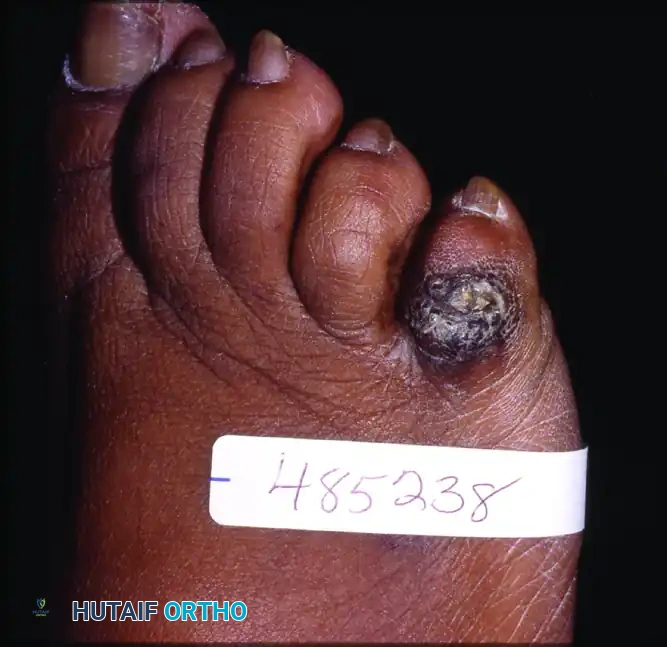
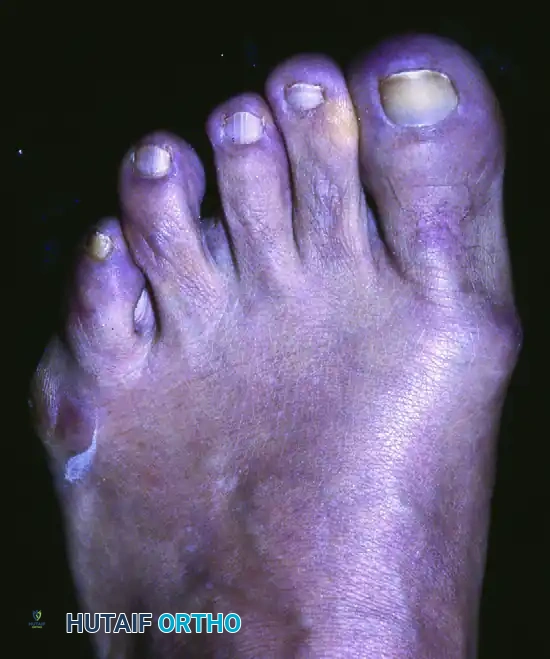
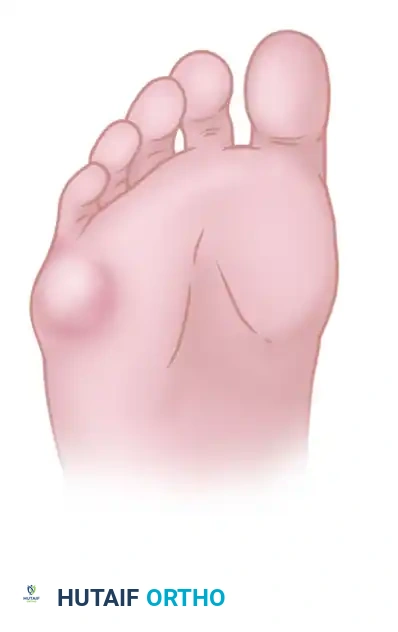
يعاني الكثير من الأشخاص من آلام مزعجة في القدمين، وتحديداً في الجزء الخارجي من القدم بالقرب من إصبع القدم الصغير. يُعرف هذا البروز العظمي المؤلم طبياً باسم تورم الخياط (Tailor's Bunion) أو وكعة إصبع القدم الصغير (Bunionette).
تعود التسمية التاريخية لهذا المرض إلى وضعية الجلوس التقليدية للخياطين في الماضي، حيث كانوا يجلسون القرفصاء لساعات طويلة، مما يؤدي إلى احتكاك الحافة الخارجية للقدم بالأرض بشكل مستمر. هذا الاحتكاك المزمن كان يسبب تضخماً في الجراب (الكيس الزلالي) وألماً موضعياً وبروزاً عظمياً.
أما في العصر الحديث، فقد تطور فهمنا الطبي لهذه الحالة. لم يعد تورم الخياط مجرد إصابة مهنية، بل أصبح يُفهم على أنه نتيجة لمزيج من الاضطرابات الميكانيكية الحيوية الداخلية في القدم، بالإضافة إلى قوى الضغط الخارجية، والتي تتمثل في الغالب في ارتداء الأحذية الضيقة أو غير المناسبة. وغالباً ما يُلاحظ هذا التورم بالتزامن مع تشوهات أخرى في القدم مثل القدم المفلطحة أو تورم إبهام القدم (Hallux Valgus).
التشريح وفهم طبيعة المشكلة
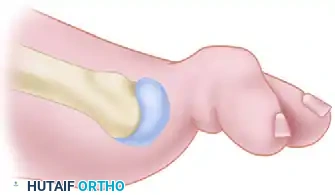
لفهم طبيعة تورم الخياط، يجب أن ننظر إلى البنية التشريحية للقدم. يتكون مشط القدم من خمس عظام طويلة تنتهي بمفاصل تربطها بأصابع القدم. المشكلة في تورم الخياط تحدث في عظمة المشط الخامس (العظمة التي تتصل بإصبع القدم الصغير).
من الناحية التشريحية المرضية، قد ينطوي تورم الخياط على عدة تغيرات في بنية القدم، منها تضخم خلقي في رأس عظمة المشط الخامس، أو تضخم ناتج عن صدمات متكررة، أو انحناء جانبي في جسم عظمة المشط، أو تباعد غير طبيعي لعظمة المشط الخامس عن عظمة المشط الرابع.
من الضروري أن يدرك المريض أن تورم الخياط نادراً ما يكون مجرد مشكلة في الأنسجة الرخوة السطحية. بل هو في الغالب مصحوب بانحرافات هيكلية أساسية في العظام. لذلك، يعتمد التدبير الطبي الناجح على معالجة التشوه العظمي الأساسي بدلاً من مجرد استئصال الأنسجة البارزة.
الأسباب وعوامل الخطر
تتعدد الأسباب التي تؤدي إلى ظهور وكعة إصبع القدم الصغير، ويمكن تقسيمها إلى عوامل داخلية (تتعلق ببنية القدم) وعوامل خارجية (تتعلق بنمط الحياة).
العوامل الوراثية والتشريحية
تلعب الوراثة دوراً كبيراً في شكل وبنية القدم. بعض الأشخاص يولدون بتركيبة عظمية تجعلهم أكثر عرضة للإصابة، مثل وجود زاوية واسعة بين عظام المشط الرابع والخامس، أو ضعف في الأربطة يؤدي إلى تفلطح القدم وتمددها، مما يزيد من بروز الحافة الخارجية.
الأحذية غير المناسبة
تعتبر الأحذية الضيقة، خاصة تلك التي تتميز بمقدمة مدببة (مثل الأحذية ذات الكعب العالي أو الأحذية الرسمية الضيقة)، السبب الخارجي الرئيسي لتفاقم هذه المشكلة. تضغط هذه الأحذية بشدة على أصابع القدم، مما يدفع إصبع القدم الصغير للداخل ويدفع مفصل المشط للخارج، مما يولد احتكاكاً مستمراً.
الميكانيكا الحيوية غير السليمة
طريقة المشي وتوزيع الوزن على القدم تؤثر بشكل مباشر على تطور التشوهات. الأشخاص الذين يميلون إلى المشي على الحافة الخارجية للقدم يضعون ضغطاً غير طبيعي على مفصل الإصبع الصغير، مما يحفز الجسم على تكوين طبقات عظمية وجلدية إضافية كاستجابة وقائية.
الأعراض والعلامات التحذيرية
يبدأ تورم الخياط عادة بشكل تدريجي، وتتطور الأعراض بمرور الوقت إذا لم يتم التعامل مع الأسباب المؤدية له. تشمل الأعراض الأكثر شيوعاً التي يلاحظها المرضى ما يلي:
- ألم موضعي يتركز الألم بشكل أساسي على البروز الجانبي لمفصل المشط الخامس، ويزداد سوءاً عند ارتداء الأحذية الضيقة أو المشي لفترات طويلة.
- احمرار وتورم يؤدي الاحتكاك المستمر بالحذاء إلى التهاب الأنسجة المحيطة والمفصل، مما يسبب احمراراً ملحوظاً وتورماً دافئاً عند اللمس.
- تكوين الجراب الالتهابي مع استمرار التهيج، يتكون كيس زلالي (جراب) فوق البروز العظمي لحمايته، ولكنه سرعان ما يلتهب ويتضخم، مما يزيد من حجم التورم والألم.
- تصلب الجلد ومسامير القدم يؤدي التوزيع غير الطبيعي للضغط إلى تكون طبقات جلدية سميكة (كالو) أو مسامير قدم مؤلمة، خاصة على الجانب الخارجي أو أسفل باطن القدم في منطقة المفصل.
في الحالات المتقدمة أو المهملة، قد يؤدي الضغط الشديد إلى تقرحات في الجلد. وغالباً ما يؤدي التوزيع غير الطبيعي للضغط إلى تطور ما يُعرف بالتقرن الأخمصي المستعصي (IPK)، وهو عبارة عن مسمار قدم عميق ومؤلم للغاية في باطن القدم.

الفئات الأكثر عرضة للمضاعفات
يجب إيلاء اهتمام خاص ورعاية طبية فورية للمرضى الذين يعانون من مشاكل صحية تؤثر على الإحساس أو الدورة الدموية في الأطراف.
في المرضى الذين يعانون من داء السكري، أو مرض شاركو-ماري-توث المتقدم، أو تشوهات العمود الفقري، يمكن أن يؤدي الجمع بين بروز تورم الخياط، والصدمات الدقيقة المتكررة، والاعتلال العصبي المحيطي (فقدان الإحساس بالألم) إلى مضاعفات مدمرة. في هذه الحالات، قد لا يشعر المريض بالألم الناتج عن احتكاك الحذاء، مما يؤدي إلى تطور تقرحات بسيطة بسرعة لتصبح عدوى عميقة في الأنسجة، أو التهاباً في العظام (Osteomyelitis)، مما قد يستدعي في أسوأ الحالات بتر شعاع القدم الخامس بالكامل أو حتى أجزاء أكبر من القدم.
التشخيص والتقييم الطبي
يعتمد تشخيص وكعة إصبع القدم الصغير على التقييم السريري الدقيق بالإضافة إلى التصوير الإشعاعي لتحديد مدى التشوه العظمي وتوجيه خطة العلاج.
الفحص السريري
يقوم طبيب جراحة العظام بفحص القدم وتقييم موضع الألم، وملاحظة وجود أي احمرار، أو تورم، أو مسامير قدم. كما يقوم بتقييم حركة المفصل، ونطاق الحركة، وتأثير التورم على المشي. يتم أيضاً فحص الأحذية التي يرتديها المريض للبحث عن علامات التآكل غير الطبيعي.
التقييم الإشعاعي
تعتبر صور الأشعة السينية القياسية للقدم أثناء الوقوف (تحميل الوزن) في الوضعيات الأمامية الخلفية، والجانبية، والمائلة، أمراً إلزامياً للتقييم الدقيق لتشوه تورم الخياط. تُستخدم الأشعة السينية الأمامية الخلفية لقياس عدة زوايا حرجة تحدد مسار اتخاذ القرار الجراحي.
الزوايا الإشعاعية الهامة
يعتمد الأطباء على قياسات دقيقة لتحديد درجة التشوه:
- الزاوية بين المشطين الرابع والخامس تتشكل من تقاطع المحاور الطولية لعظمتي المشط الرابع والخامس. في الحالة الطبيعية تكون أقل من 8 درجات. إذا كانت أكبر من 8 درجات، فهذا يشير إلى تباعد مَرَضي.
- زاوية المفصل المشطي السلامي الخامس تتشكل من المحور الطولي لعظمة المشط الخامس والمحور الطولي للسلامية الدانية لإصبع القدم الخامس. تكون عادة أكبر من 14 درجة لدى المرضى الذين يعانون من الأعراض.
- زاوية الانحراف الجانبي تُقيّم هذه الزاوية الانحناء الداخلي لعمود عظمة المشط الخامس. الزاوية الطبيعية تقارب 2.6 درجة، بينما يبلغ متوسطها 8 درجات لدى المرضى الذين يعانون من تورم الخياط المصحوب بأعراض.
أنواع وتصنيفات تورم الخياط
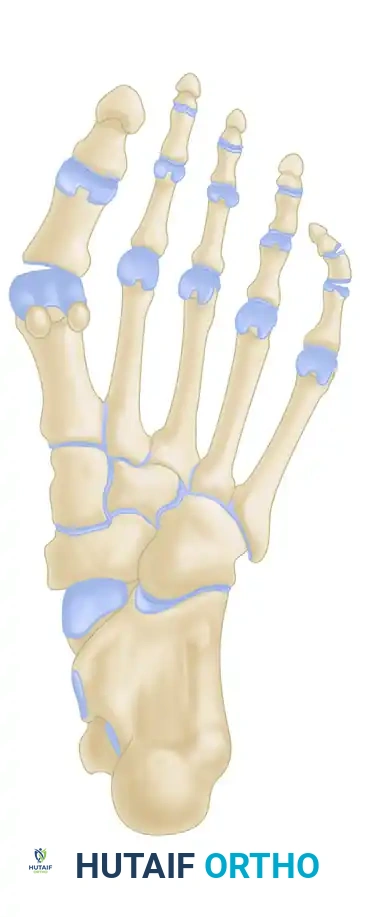
يُعد نظام التصنيف الذي اقترحه العالمان "كوهين" و"نيكلسون" الإطار الأكثر قبولاً واعتماداً لتصنيف تشوهات تورم الخياط. يعتمد هذا التصنيف بالكامل على المظهر الإشعاعي الهيكلي لعظمة المشط الخامس، وهو يوجه التدخل الجراحي بشكل مباشر.
النوع الأول تضخم رأس المشط
يتميز النوع الأول بتضخم معزول أو بروز جانبي في رأس عظمة المشط الخامس. تظل الزاوية بين المشطين الرابع والخامس وزاوية الانحراف الجانبي ضمن الحدود الطبيعية. يُوصف هذا غالباً بأن رأس المشط يشبه شكل "الدمبل" (أثقال اليد).
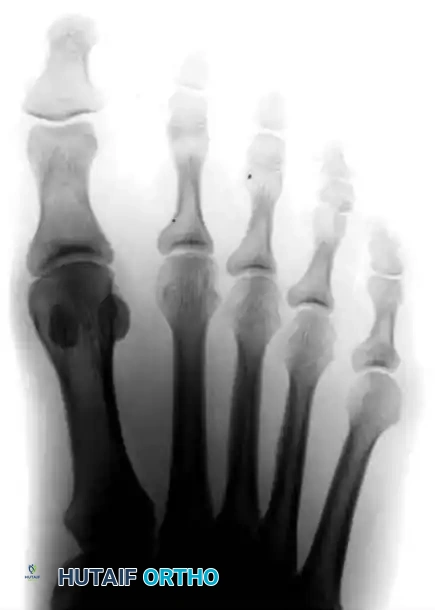
النوع الثاني الانحناء الجانبي
يتميز النوع الثاني بانحناء أو تقوس جانبي غير طبيعي في الثلث البعيد من عمود عظمة المشط الخامس. تكون الزاوية بين المشطين طبيعية، ولكن زاوية الانحراف الجانبي تزداد بشكل كبير.
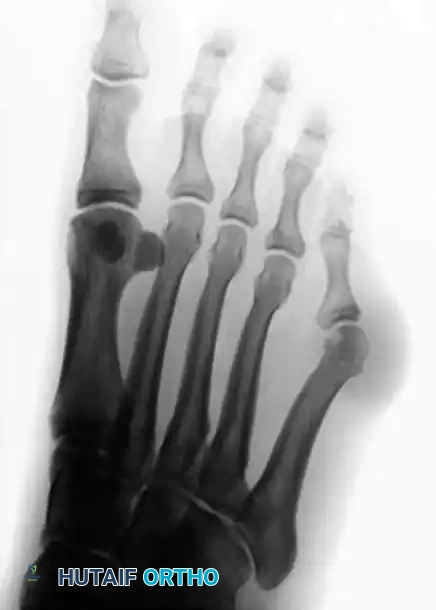
النوع الثالث اتساع الزاوية بين الأمشاط
النوع الثالث هو المتغير الأكثر شيوعاً. يتميز بتباعد عمود عظمة المشط الخامس مما يؤدي إلى زيادة الزاوية بين المشطين الرابع والخامس (أكثر من 8 درجات). هذا التباعد يؤدي إلى اتساع مقدمة القدم بشكل ملحوظ.
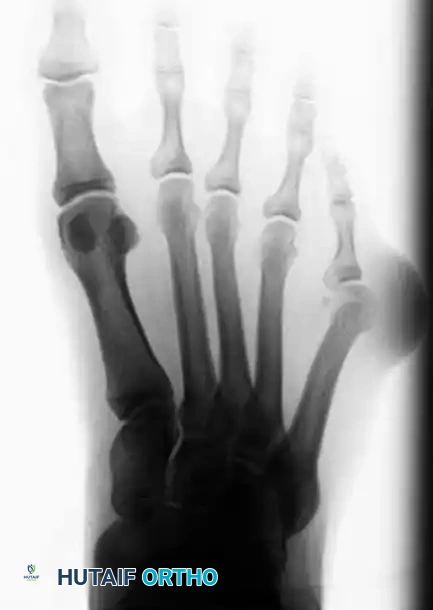
يجب الحذر طبياً من التشخيص الخاطئ؛ فتصنيف تشوه من النوع الثالث على أنه من النوع الأول وإجراء استئصال بسيط للبروز العظمي سيؤدي حتماً إلى عودة الأعراض، لأن المشكلة الهيكلية الأساسية (الزاوية الواسعة) لم يتم علاجها.
العلاج التحفظي وبدون جراحة
يُعد العلاج غير الجراحي خط الدفاع الأول لجميع تشوهات تورم الخياط، ويركز بشكل أساسي على استيعاب التشوه وتخفيف الضغط عن المنطقة المصابة. في كثير من الحالات، يكفي العلاج التحفظي لتخفيف الألم بشكل كامل وجعل الحالة قابلة للتعايش.
تعديل الأحذية
هو حجر الزاوية في الرعاية التحفظية. يجب على المرضى الانتقال إلى ارتداء أحذية ذات مقدمة واسعة (صندوق أصابع واسع) ومواد علوية ناعمة ومرنة تتكيف مع شكل القدم ولا تضغط على البروز العظمي.
الأجهزة التقويمية والدعامات
يمكن أن تساعد وسادات أو دعامات المشط في تخفيف الضغط عن رأس عظمة المشط الخامس. تعتبر حشوات الأحذية شبه الصلبة التي تحتوي على تجويف مخصص أسفل البروز العظمي فعالة للغاية للمرضى الذين يعانون من مسامير القدم الأخمصية المستعصية.
الحشوات الواقية
يؤدي وضع حشوات من المطاط الرغوي أو السيليكون (بسمك يتراوح بين ثُمن إلى ربع بوصة) بين البروز العظمي والحذاء إلى توفير راحة فورية من الأعراض وتقليل الاحتكاك المباشر.
العناية بمسامير القدم
يجب إزالة الأنسجة الميتة أو مسامير القدم السميكة بشكل روتيني بواسطة طبيب متخصص في العناية بالقدم أو جراح عظام، لتجنب زيادة الضغط الموضعي وتجنب حدوث تقرحات.
العلاج الجراحي لتورم الخياط
يُشار إلى التدخل الجراحي فقط عندما تفشل التدابير التحفظية الشاملة في تخفيف الألم، وعندما يتداخل التشوه مع أنشطة الحياة اليومية للمريض أو قدرته على ارتداء الأحذية العادية.
يتم تحديد نوع الإجراء الجراحي بناءً على تصنيف "كوهين" المذكور سابقاً:
- تشوه النوع الأول: استئصال اللقمة الجانبية (استئصال جزئي لرأس المشط).
- تشوه النوع الثاني: قطع عظمي قاصي (مثل عملية شيفرون) أو قطع في جسم العظمة لتصحيح الانحناء الجانبي.
- تشوه النوع الثالث: قطع عظمي داني أو في جسم العظمة لتقليل الزاوية الواسعة بين المشطين.
- الإجراءات الإنقاذية: يُحتفظ باستئصال رأس عظمة المشط الخامس للحالات الشديدة من أمراض المفاصل التنكسية، أو العدوى المزمنة، أو التشوهات غير القابلة لإعادة البناء لدى المرضى كبار السن ذوي المتطلبات الحركية المنخفضة.
استئصال اللقمة الجانبية
يُخصص هذا الإجراء بشكل صارم لتشوهات النوع الأول المصحوبة بأعراض (تضخم البروز الجانبي مع زوايا إشعاعية طبيعية). يتم إجراؤه تحت تخدير موضعي أو نصفي. يقوم الجراح بعمل شق صغير وإزالة الثلث الجانبي البارز من رأس عظمة المشط الخامس.
خطوة حاسمة في هذه الجراحة: إذا كان المريض يعاني من مسمار قدم أخمصي (في باطن القدم)، فيجب أيضاً استئصال الجزء السفلي من رأس المشط لتخفيف الضغط عن الجلد السفلي.
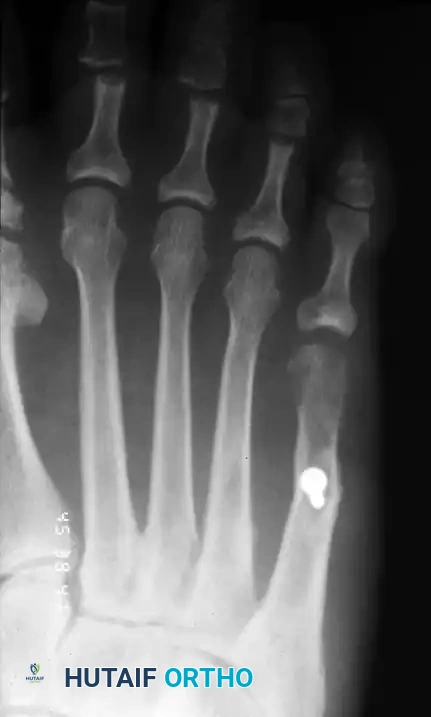
القطع العظمي القاصي
يُستخدم لتشوهات النوع الثاني أو الثالث الخفيفة إلى المتوسطة. يسمح هذا الإجراء (المعروف باسم شيفرون) بإزاحة رأس المشط إلى الداخل، مما يقلل بشكل فعال من البروز الجانبي ويقلل الزاوية بين الأمشاط بشكل طفيف. يتم عمل قطع على شكل حرف V في العظمة، وتُثبت العظمة في وضعها الجديد باستخدام سلك معدني دقيق أو مسمار تيتانيوم صغير.
القطع العظمي في جسم المشط
يُشار إليه في حالات تشوه النوع الثاني الشديد (انحناء جانبي شديد) والنوع الثالث الشديد (زاوية بين المشطين أكبر من 12 درجة). يوفر القطع في جسم العظمة (Diaphyseal Osteotomy) قوة تصحيحية أكبر للزوايا الواسعة مقارنة بالقطع القاصي. يتم تثبيت العظمة بقوة باستخدام مسامير قشرية أو شريحة معدنية مخصصة لضمان الثبات ومنع عدم الالتئام.
استئصال رأس عظمة المشط الخامس
يُعتبر هذا الإجراء حلاً إنقاذياً أخيراً. يُشار إليه للمرضى كبار السن ذوي النشاط المحدود الذين يعانون من التهاب مفاصل روماتويدي شديد، أو التهاب عظمي نقي مزمن، حيث يستحيل الحفاظ على المفصل. يُنصح الأطباء بشدة بعدم إجراء هذا الاستئصال الروتيني للمرضى الشباب والنشطين، لأنه يؤدي غالباً إلى انتقال الألم إلى المشط الرابع، وتراجع إصبع القدم الخامس، وتشوه تجميلي كبير.
التعافي وبروتوكول ما بعد الجراحة
يختلف بروتوكول إعادة التأهيل بعد الجراحة بناءً على نوع الإجراء الجراحي الذي تم تنفيذه:
- بعد الاستئصال الجزئي لرأس المشط: يُسمح للمرضى عادةً بتحميل الوزن حسب القدرة على التحمل فوراً بعد الجراحة باستخدام حذاء جراحي صلب النعل. تتم إزالة الغرز بعد 14 يوماً. ويبدأ الانتقال إلى الأحذية الرياضية الواسعة والمريحة بين الأسبوعين الثالث والرابع.
- بعد القطع العظمي القاصي: يُسمح بتحميل الوزن على الكعب أو القدم المسطحة في حذاء جراحي صلب أو حذاء المشي الطبي (CAM boot). تبدأ تمارين المدى الحركي للمفصل في الأسبوع الثاني لمنع التيبس. يُلاحظ عادةً التئام العظام في الأشعة السينية في الأسبوع السادس، وعندها يبدأ الانتقال إلى الأحذية العادية.
- بعد القطع العظمي في جسم العظمة: نظراً لطبيعة العظم القشري في هذه المنطقة وارتفاع خطر تأخر الالتئام، يُمنع المرضى عادةً من تحميل الوزن تماماً، أو يُسمح لهم بلمس الأرض بخفة فقط لمدة 4 إلى 6 أسابيع، مع استخدام جبيرة قصيرة أو حذاء طبي. يُستأنف تحميل الوزن الكامل فقط بعد تأكيد التئام العظام بالأشعة السينية.
المضاعفات المحتملة وكيفية الوقاية منها
يجب أن يكون جراحو العظام والمرضى على حد سواء على دراية بالمضاعفات المحتملة بعد جراحة تصحيح تورم الخياط لتجنبها والتعامل معها إن حدثت:
- عودة التشوه: هو المضاعف الأكثر شيوعاً، وينتج بشكل شبه حصري عن اختيار إجراء جراحي غير مناسب (مثل إجراء استئصال بسيط لتشوه من النوع الثالث يتطلب تقويم العظمة).
- عدم الالتئام أو تأخر الالتئام: يكون أكثر شيوعاً مع القطع العظمي في جسم العظمة بسبب طبيعة التروية الدموية في تلك المنطقة. التقنية الجراحية الدقيقة والتثبيت القوي يقللان من هذا الخطر.
- ألم المشط المنتقل: يمكن أن يحدث إذا تم تقصير عظمة المشط الخامس بشكل مفرط أو رفعها أثناء القطع العظمي، مما يؤدي إلى انتقال قوى تحمل الوزن إلى رأس المشط الرابع.
- إصابة الأعصاب: قد تحدث إصابة غير مقصودة للفرع الجلدي الظهري للعصب الربلي أثناء الجراحة، مما يؤدي إلى أورام عصبية مؤلمة.
- النخر اللاوعائي: يمكن أن يؤدي التجريد المفرط للأنسجة الرخوة حول رأس المشط أثناء الجراحة إلى إضعاف الإمداد الدموي، مما يؤدي إلى تموت أنسجة العظمة.
الأسئلة الشائعة
ما هو الفرق بين تورم إبهام القدم وتورم الخياط؟
تورم إبهام القدم (Bunion) يظهر على المفصل الداخلي للقدم عند قاعدة الإصبع الكبير، بينما تورم الخياط (Bunionette) يظهر على الجانب الخارجي للقدم عند قاعدة الإصبع الصغير. كلاهما ناتج عن تشوهات في عظام المشط والاحتكاك المستمر.
هل يمكن علاج تورم الخياط بدون جراحة؟
نعم، في العديد من الحالات الخفيفة والمتوسطة. يمكن تخفيف الألم بشكل كبير من خلال تغيير نوع الأحذية لتكون أوسع من الأمام، واستخدام دعامات السيليكون، وتجنب الكعب العالي. العلاج التحفظي لا يصحح شكل العظمة ولكنه يعالج الأعراض بفعالية.
متى يجب علي التفكير في التدخل الجراحي؟
يُنصح بالجراحة إذا استمر الألم الشديد رغم تجربة كافة العلاجات التحفظية لعدة أشهر، وإذا كان الألم يعيق قدرتك على المشي، أو أداء أنشطتك اليومية، أو ارتداء الأحذية العادية، أو إذا تطورت تقرحات جلدية مستمرة.
هل عملية تورم الخياط مؤلمة؟
تُجرى الجراحة تحت التخدير الموضعي أو النصفي، لذا لن تشعر بالألم أثناء العملية. بعد الجراحة، يتم وصف مسكنات للألم للسيطرة على الانزعاج خلال الأيام الأولى، وعادة ما يقل الألم تدريجياً وبشكل ملحوظ.
كم تستغرق فترة التعافي من الجراحة؟
تعتمد فترة التعافي على نوع الجراحة. الإجراءات البسيطة (استئصال البروز) تتطلب حوالي 3-4 أسابيع للعودة للأحذية المريحة. أما جراحات قطع وكسر العظام لتعديلها فقد تتطلب من 6 إلى 8 أسابيع قبل السماح بتحميل الوزن الكامل والمشي الطبيعي.
هل يمكنني ارتداء الكعب العالي بعد الجراحة؟
يُنصح طبياً بتجنب الأحذية ذات الكعب العالي والمقدمة المدببة حتى بعد نجاح الجراحة، لأنها تزيد من خطر عودة التشوه مرة أخرى وتضع ضغطاً غير طبيعي على مقدمة القدم.
هل سيعود تورم الخياط بعد إزالته جراحياً؟
إذا تم اختيار الإجراء الجراحي الصحيح الذي يعالج سبب المشكلة (مثل تعديل زاوية العظمة وليس فقط إزالة البروز)، فإن نسبة نج
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك