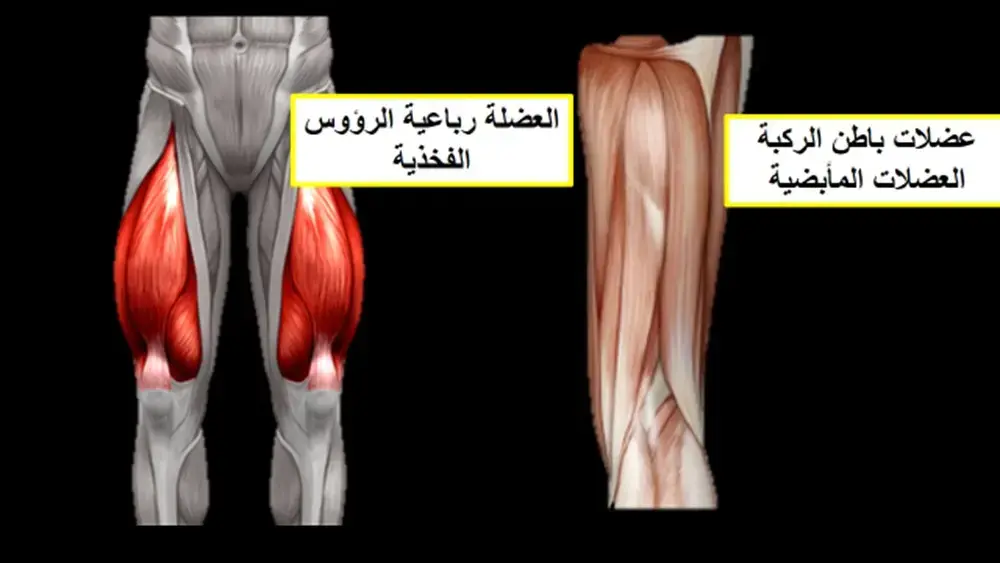
رحلة بناء العظام: فهم أنواع تكوينها وأهميتها لصحة جهازك الحركي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تكوين العظام هو العملية الحيوية التي تبني بها العظام وتجدد نفسها وتشفى من الكسور. يشمل التكون الغضروفي الداخلي، والتكون داخل الغشائي، والتكون الإضافي. يعتمد العلاج والرعاية على فهم هذه الآليات لضمان نمو سليم والتئام فعال، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء خبرته المتميزة في هذا المجال.
رحلة بناء العظام: فهم أنواع تكوينها وأهميتها لصحة جهازك الحركي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: تكوين العظام هو العملية الحيوية المعقدة التي تبني بها العظام وتجدد نفسها وتشفى من الكسور. يشمل التكون الغضروفي الداخلي، والتكون داخل الغشائي، والتكون الإضافي. يعتمد العلاج والرعاية على فهم هذه الآليات لضمان نمو سليم والتئام فعال. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العشرين عاماً واستخدامه لأحدث التقنيات مثل المناظير الجراحية بتقنية 4K والجراحات المجهرية واستبدال المفاصل، خبرته المتميزة كمرجع علمي وطبي رائد في مجال جراحة العظام، مما يضمن لمرضاه الحصول على أفضل رعاية ممكنة مبنية على أحدث الأبحاث والممارسات السريرية مع الالتزام التام بالصدق الطبي.
مقدمة عالم تكوين العظام المعقد
تُعد العظام من أهم مكونات الجسم البشري، فهي لا توفر الدعم الهيكلي والحماية للأعضاء الداخلية فحسب، بل تلعب أيضًا دورًا حيويًا في الحركة، وتخزين المعادن الأساسية مثل الكالسيوم والفوسفات، وإنتاج خلايا الدم في نخاع العظم. وراء هذه الوظائف الظاهرة، تكمن عملية بيولوجية معقدة ومذهلة تُعرف باسم "تكوين العظام" (Osteogenesis أو Ossification) أو "التعظّم". هذه العملية لا تقتصر على مرحلة النمو الجنيني وتطور الهيكل العظمي فحسب، بل تستمر طوال حياتنا لإعادة تشكيل العظام وإصلاحها بعد الإصابات والكسور، والحفاظ على قوتها ووظيفتها.
فهم كيفية تكوين العظام وأنواعها المختلفة أمر بالغ الأهمية ليس فقط للباحثين والأطباء، بل أيضًا للمرضى الذين يرغبون في فهم أعمق لصحة عظامهم وكيفية تعافيها من الإصابات والأمراض. إن معرفة آليات التعظم تمكننا من فهم كيفية تطور الأمراض المرتبطة بالعظام مثل هشاشة العظام، والكساح، وعدم التئام الكسور، وتوجيه استراتيجيات العلاج والوقاية بفعالية أكبر.
بفضل التقدم الهائل في العلوم الطبية والتكنولوجيا الحديثة، أصبح لدينا فهم أفضل بكثير لهذه الآليات المعقدة على المستويين الخلوي والجزيئي. وفي صنعاء، يُعد الأستاذ الدكتور محمد هطيف، الأستاذ في جامعة صنعاء، مرجعًا علميًا وطبيًا رائدًا في مجال جراحة العظام. بفضل خبرته الواسعة التي تتجاوز العشرين عامًا، ومعرفته العميقة بفسيولوجيا العظام وآليات تكوينها والتئامها، واستخدامه لأحدث التقنيات الجراحية مثل الجراحات المجهرية والمناظير الجراحية بتقنية 4K وجراحات استبدال المفاصل، يضمن لمرضاه الحصول على أفضل رعاية ممكنة مبنية على أحدث الأبحاث والممارسات السريرية، مع الالتزام الصارم بالصدق الطبي وتقديم المشورة الأمينة.
التشريح الدقيق للعظام: أساس الفهم
قبل الغوص في تفاصيل تكوين العظام، من الضروري فهم البنية الأساسية للعظم. العظم ليس مجرد نسيج صلب، بل هو نسيج حي وديناميكي يتكون من خلايا ومصفوفة خارج خلوية معقدة.
مكونات النسيج العظمي
- المصفوفة العظمية (Bone Matrix): وهي المادة البينية الصلبة التي تمنح العظم قوته. تتكون من:
- المكون العضوي (Organic Component): يشكل حوالي 35% من وزن العظم الجاف، ويتكون بشكل أساسي من ألياف الكولاجين من النوع الأول (Type I Collagen)، التي تمنح العظم مرونة ومقاومة للشد.
- المكون غير العضوي (Inorganic Component): يشكل حوالي 65%، ويتكون بشكل رئيسي من بلورات هيدروكسي أباتيت الكالسيوم (Calcium Hydroxyapatite)، وهي المسؤولة عن صلابة العظم وقوته الضاغطة.
- الخلايا العظمية (Bone Cells): أربعة أنواع رئيسية من الخلايا تعمل بتناغم للحفاظ على صحة العظم:
- الخلايا العظمية المولدة (Osteoprogenitor Cells): خلايا جذعية غير متمايزة يمكنها التحول إلى خلايا بانية للعظم. توجد في السمحاق (periosteum) والبطانة العظمية (endosteum).
- الخلايا البانية للعظم (Osteoblasts): هي الخلايا المسؤولة عن بناء العظم الجديد. تقوم بإفراز الكولاجين والمواد العضوية الأخرى للمصفوفة العظمية، ثم تساعد في تمعدنها.
- الخلايا العظمية (Osteocytes): خلايا عظمية ناضجة محاصرة داخل المصفوفة العظمية التي قامت ببنائها. تلعب دورًا حاسمًا في صيانة المصفوفة العظمية والاستشعار الميكانيكي، والتواصل مع الخلايا الأخرى.
- الخلايا الناقضة للعظم (Osteoclasts): خلايا كبيرة متعددة النوى، مشتقة من خلايا الدم البيضاء (monocytes)، ومسؤولة عن امتصاص العظم القديم أو التالف. هذه العملية ضرورية لإعادة تشكيل العظم وإصلاح الكسور.
هيكل العظم
تُصنف العظام إلى نوعين رئيسيين بناءً على كثافتها وهيكلها:
1. العظم القشري/المضغوط (Cortical/Compact Bone): يشكل الطبقة الخارجية الصلبة للعظم، ويوفر القوة والدعم.
2. العظم الإسفنجي/التربيق (Cancellous/Trabecular Bone): يوجد في الأجزاء الداخلية للعظم، ويتكون من شبكة من الصفائح العظمية (trabeculae) التي توفر مساحة لنخاع العظم وتساعد في توزيع الضغط.
إن فهم هذه المكونات والهياكل الأساسية هو المفتاح لفهم كيفية تشكيل العظام وتجديدها على المستويين الجنيني والبالغ.
أنواع تكوين العظام الرئيسية: آليات بناء الهيكل العظمي
تتكون العظام في الجسم البشري من خلال عمليتين أساسيتين، تختلفان في كيفية بدء تشكيل النسيج العظمي، لكنهما تؤديان في النهاية إلى نفس النسيج العظمي الناضج. هاتان العمليتان هما التكون الغضروفي الداخلي والتكون داخل الغشائي، بالإضافة إلى نمو إضافي.
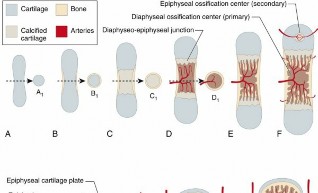
1. التكون الغضروفي الداخلي (Endochondral Ossification)
هذه هي الطريقة الرئيسية التي تتكون بها معظم عظام الهيكل العظمي، وخاصة العظام الطويلة (مثل عظام الفخذ والذراع) ومعظم عظام العمود الفقري والحوض. تبدأ هذه العملية بنمو نموذج غضروفي (غضروف زجاجي) يتكون أولاً، ثم يتم استبداله تدريجياً بنسيج عظمي.
مراحل التكون الغضروفي الداخلي:
* تطور النموذج الغضروفي (Development of Cartilage Model): تبدأ خلايا الأديم المتوسط (mesenchymal cells) بالتكتل والتمايز إلى خلايا غضروفية بانية (chondroblasts) التي تفرز مصفوفة غضروفية، مشكلة نموذجًا غضروفيًا (غضروف زجاجي) على شكل العظم المستقبلي.
* نمو النموذج الغضروفي (Growth of Cartilage Model): ينمو النموذج الغضروفي في الطول (نمو بيني) وفي العرض (نمو إضافي)، بينما تتضخم الخلايا الغضروفية في منتصف النموذج وتتراكم فيها الكالسيوم (calcification).
* تطور مركز التعظم الأولي (Development of Primary Ossification Center): مع تضخم الخلايا الغضروفية وتراكم الكالسيوم، تموت الخلايا الغضروفية بسبب نقص المغذيات. تتشكل تجاويف داخل الغضروف. في الوقت نفسه، يخترق شريان غذائي النموذج الغضروفي، حاملاً معه الخلايا الجذعية المولدة للعظم والخلايا البانية للعظم إلى مركز النموذج، ليشكلا مركز التعظم الأولي في منطقة الكردوس (diaphysis). تبدأ الخلايا البانية للعظم في إفراز المصفوفة العظمية، محل الغضروف المتكلس.
* تطور مراكز التعظم الثانوية (Development of Secondary Ossification Centers): بعد الولادة، تتطور مراكز تعظم ثانوية في نهايات العظم (المشاش أو epiphyses). تتشابه هذه العملية مع مركز التعظم الأولي، ولكن دون تشكيل جوف نخاعي كبير.
* تشكيل الصفيحة المشاشية (Formation of Epiphyseal Plate): تظل طبقة من الغضروف الزجاجي بين الكردوس والمشاش، تُعرف بالصفيحة المشاشية أو صفيحة النمو. هذه الصفيحة مسؤولة عن نمو العظم في الطول خلال مرحلة الطفولة والمراهقة. تتكون من مناطق مختلفة (منطقة الراحة، منطقة التكاثر، منطقة التضخم، منطقة التكلس، منطقة التعظم)، حيث يتم إنتاج الغضروف الجديد واستبداله بالعظم.
* إغلاق الصفيحة المشاشية (Closure of Epiphyseal Plate): في نهاية فترة النمو (عادة في أواخر سن المراهقة أو أوائل العشرينات)، تتوقف الخلايا الغضروفية عن الانقسام، وتُستبدل الصفيحة المشاشية بالكامل بنسيج عظمي، مكونة الخط المشاشي (epiphyseal line)، مما يشير إلى توقف نمو العظم في الطول.
2. التكون داخل الغشائي (Intramembranous Ossification)
هذه هي الطريقة التي تتكون بها العظام المسطحة (مثل عظام الجمجمة والفك السفلي وبعض عظام الترقوة). في هذه العملية، تتكون العظام مباشرة من طبقة من الأديم المتوسط الليفي (fibrous connective tissue) دون المرور بمرحلة غضروفية.
مراحل التكون داخل الغشائي:
* تطور مركز التعظم (Development of Ossification Center): تتجمع خلايا الأديم المتوسط في تجمعات تُعرف بمراكز التعظم. تبدأ هذه الخلايا بالتمايز إلى خلايا بانية للعظم (osteoblasts).
* تمعدن المصفوفة العظمية (Calcification of Bone Matrix): تفرز الخلايا البانية للعظم المصفوفة العظمية (osteoid) غير المتكلسة. بعد بضعة أيام، تتكلس هذه المصفوفة، محاصرة الخلايا البانية للعظم التي تتحول إلى خلايا عظمية (osteocytes).
* تشكيل التربيقات العظمية (Formation of Trabeculae): مع استمرار الخلايا البانية للعظم في إفراز المصفوفة العظمية، تتشكل شبكة من التربيقات العظمية (trabeculae) التي تتداخل مع بعضها البعض، مكونة العظم الإسفنجي.
* تطور السمحاق والعظم القشري (Development of Periosteum and Compact Bone): تتكثف طبقة من الأديم المتوسط المحيط بالتربيقات لتشكل السمحاق (periosteum). بالقرب من سطح العظم، يتم إعادة تشكيل العظم الإسفنجي إلى عظم قشري (compact bone)، بينما يبقى العظم الإسفنجي في الداخل.
3. التكون الإضافي (Appositional Growth)
هذه العملية مسؤولة عن زيادة سمك وعرض العظام. يحدث التكون الإضافي في كل من العظام التي تتكون بالغضروفي الداخلي والعظام التي تتكون داخل الغشائي.
- الآلية: تقوم الخلايا البانية للعظم الموجودة تحت السمحاق بإفراز طبقات جديدة من المصفوفة العظمية على السطح الخارجي للعظم. في الوقت نفسه، تقوم الخلايا الناقضة للعظم الموجودة في البطانة العظمية (endosteum) بإزالة العظم من السطح الداخلي لجوف النخاع، مما يؤدي إلى توسيع هذا الجوف مع زيادة سمك العظم. هذه العملية المتوازنة تضمن أن العظم يصبح أقوى دون أن يصبح ثقيلاً بشكل مفرط.
جدول مقارنة بين التكون الغضروفي الداخلي والتكون داخل الغشائي
| الميزة | التكون الغضروفي الداخلي (Endochondral Ossification) | التكون داخل الغشائي (Intramembranous Ossification) |
|---|---|---|
| النموذج الأولي | نموذج غضروفي (غضروف زجاجي) | غشاء ليفي من الأديم المتوسط |
| العظام المتكونة | معظم العظام الطويلة، عظام العمود الفقري، الحوض | عظام الجمجمة المسطحة، الفك السفلي، الترقوة |
| مراكز التعظم | مركز أولي (كردوس)، مراكز ثانوية (مشاش) | مراكز تعظم متفرقة داخل الغشاء الليفي |
| النمو في الطول | من خلال الصفيحة المشاشية | لا يوجد نمو في الطول بهذه الطريقة |
| النمو في العرض | عن طريق التكون الإضافي | عن طريق التكون الإضافي |
| الخلايا الرئيسية | خلايا غضروفية، خلايا بانية للعظم، خلايا ناقضة للعظم | خلايا بانية للعظم، خلايا ناقضة للعظم |
| الفترة الزمنية | تبدأ قبل الولادة وتستمر حتى أواخر المراهقة | تبدأ قبل الولادة وتكتمل مبكرًا |
أهمية تكوين العظام: من النمو إلى الشفاء
تكوين العظام ليس مجرد عملية تحدث أثناء النمو، بل هو حجر الزاوية في الحفاظ على صحة الجهاز الحركي طوال الحياة. تتجلى أهميته في عدة جوانب حيوية:
1. نمو وتطور الهيكل العظمي
خلال مراحل النمو الجنيني، الطفولة والمراهقة، يعد تكوين العظام ضروريًا لبناء الهيكل العظمي بأكمله.
* زيادة الطول: من خلال التكون الغضروفي الداخلي ونشاط الصفيحات المشاشية، ينمو الأطفال والمراهقون في الطول، مما يسمح لهم بالوصول إلى حجمهم البالغ.
* تطوير الشكل: يحدد نمط التعظم الشكل النهائي للعظام، مما يضمن التناسب السليم والوظيفة الميكانيكية لكل جزء من الهيكل العظمي.
2. إعادة تشكيل العظام (Bone Remodeling)
العظام ليست هياكل ثابتة، بل هي أنسجة حية تتجدد باستمرار. عملية إعادة التشكيل هي توازن دقيق بين إزالة العظم القديم بواسطة الخلايا الناقضة للعظم (resorption) وبناء عظم جديد بواسطة الخلايا البانية للعظم (formation).
* صيانة الكثافة العظمية: تضمن هذه العملية الحفاظ على كثافة العظام وقوتها، واستبدال النسيج العظمي التالف أو القديم.
* الاستجابة للإجهاد الميكانيكي: تتكيف العظام مع الضغوط الميكانيكية التي تتعرض لها. فمثلاً، ممارسة الرياضة والتحميل على العظام يحفز الخلايا البانية للعظم لزيادة كثافة العظم وقوته.
* الحفاظ على توازن المعادن: تلعب العظام دورًا حاسمًا في تنظيم مستويات الكالسيوم والفوسفات في الدم، حيث يمكن للعظم أن يمتص أو يطلق هذه المعادن حسب حاجة الجسم.
3. التئام الكسور (Fracture Healing)
عندما تتعرض العظم لكسر، تبدأ عملية معقدة لإصلاحها، تعتمد بشكل كبير على آليات تكوين العظام.
* مراحل التئام الكسر:
* مرحلة الالتهاب (Inflammation): تتكون ورم دموي (hematoma) حول موقع الكسر.
* مرحلة التكون اللين (Soft Callus Formation): تتشكل شبكة من النسيج الغضروفي والألياف الكولاجينية لتثبيت الكسر مبدئيًا.
* مرحلة التكون الصلب (Hard Callus Formation): يتم استبدال الغضروف تدريجياً بنسيج عظمي جديد عن طريق التكون الغضروفي الداخلي، مكونًا "الكالوس الصلب" الذي يربط نهايتي الكسر.
* مرحلة إعادة التشكيل (Remodeling): يتم إعادة تشكيل الكالوس الصلب تدريجياً ليصبح عظمًا ذا بنية طبيعية، مع استعادة القوة والشكل الأصلي للعظم.
* الدور الحيوي للخلايا البانية والناقضة: تعمل الخلايا البانية للعظم على بناء العظم الجديد، بينما تعمل الخلايا الناقضة للعظم على إزالة العظم الزائد أو التالف، مما يضمن التئامًا فعالًا واستعادة الوظيفة.
إن فهم هذه العمليات ضروري للأطباء، وخاصة جراحي العظام، لتقييم صحة العظام، وتشخيص الأمراض، وتطوير خطط علاج فعالة. الأستاذ الدكتور محمد هطيف، بصفته جراح عظام رائدًا، يمتلك فهمًا عميقًا لهذه الآليات، مما يمكنه من تقديم الرعاية المثلى للمرضى الذين يعانون من كسور معقدة أو أمراض عظمية، مستخدمًا أحدث الأساليب لضمان أفضل نتائج التئام ممكنة.
العوامل المؤثرة على تكوين العظام وصحتها
تتأثر عملية تكوين العظام وصحة الهيكل العظمي بمجموعة واسعة من العوامل الداخلية والخارجية. فهم هذه العوامل يساعد في الوقاية من أمراض العظام وتعزيز التئامها.
1. العوامل الهرمونية
الهرمونات تلعب دورًا محوريًا في تنظيم عملية تكوين العظام وإعادة تشكيلها.
* هرمون النمو (Growth Hormone): يحفز إنتاج عامل النمو الشبيه بالإنسولين-1 (IGF-1) الذي يعزز نمو الغضروف والعظام.
* هرمونات الغدة الدرقية (Thyroid Hormones): ضرورية للنمو الطبيعي وتطور الهيكل العظمي.
* هرمون الباراثيرويد (Parathyroid Hormone - PTH): ينظم مستويات الكالسيوم والفوسفات في الدم. المستويات العالية المزمنة يمكن أن تزيد من امتصاص العظم.
* الكالسيتونين (Calcitonin): يقلل من مستويات الكالسيوم في الدم عن طريق تثبيط الخلايا الناقضة للعظم.
* الكورتيزول (Cortisol): المستويات العالية المزمنة يمكن أن تثبط تكوين العظم وتزيد من امتصاصه.
* الإستروجين والتستوستيرون (Estrogen and Testosterone): هرمونات جنسية مهمة للحفاظ على كثافة العظام. نقص الإستروجين بعد انقطاع الطمث هو سبب رئيسي لهشاشة العظام لدى النساء.
2. التغذية
الغذاء الصحي والمتوازن ضروري لتوفير اللبنات الأساسية لتكوين العظام.
* الكالسيوم (Calcium): المكون الأساسي لبلورات هيدروكسي أباتيت. مصادره: منتجات الألبان، الخضروات الورقية الخضراء.
* فيتامين د (Vitamin D): ضروري لامتصاص الكالسيوم والفوسفات من الأمعاء. مصادره: التعرض لأشعة الشمس، الأسماك الدهنية، الأطعمة المدعمة.
* الفوسفات (Phosphate): مكون رئيسي آخر للمصفوفة العظمية.
* فيتامين ك (Vitamin K): يلعب دورًا في تمعدن العظام وتنشيط بروتينات المصفوفة العظمية.
* البروتين (Protein): ضروري لتكوين ألياف الكولاجين، المكون العضوي للمصفوفة.
* المغنيسيوم، الزنك، النحاس (Magnesium, Zinc, Copper): معادن تتبعية مهمة لسلامة العظام.
3. التحميل الميكانيكي والنشاط البدني
العظام تستجيب للضغوط الميكانيكية التي تتعرض لها.
* التمارين التي تحمل وزن الجسم (Weight-bearing exercises): مثل المشي، الركض، رفع الأثقال، تحفز الخلايا البانية للعظم لزيادة كثافة العظم.
* الخمول وعدم الحركة: يؤدي إلى ضعف العظام وفقدان كثافتها.
4. العمر
تتغير عملية تكوين العظام وإعادة تشكيلها مع التقدم في العمر.
* النمو السريع: يحدث خلال الطفولة والمراهقة.
* ذروة الكتلة العظمية: تصل إلى أقصى حد لها في العشرينات أو أوائل الثلاثينات.
* فقدان العظام: بعد الأربعينات، يبدأ فقدان العظام تدريجيًا، مع تسارع هذا الفقدان لدى النساء بعد انقطاع الطمث.
5. الأمراض والحالات الطبية
العديد من الأمراض يمكن أن تؤثر سلبًا على تكوين العظام.
* هشاشة العظام (Osteoporosis): تتميز بفقدان كثافة العظام وضعفها، مما يزيد من خطر الكسور.
* الكساح (Rickets) ولين العظام (Osteomalacia): اضطرابات في تمعدن العظام بسبب نقص فيتامين د أو الكالسيوم.
* السكري (Diabetes): يمكن أن يؤثر سلبًا على جودة العظام.
* أمراض الكلى المزمنة (Chronic Kidney Disease): تؤثر على توازن الكالسيوم والفوسفات وفيتامين د.
* أمراض الجهاز الهضمي (Gastrointestinal Diseases): التي تؤثر على امتصاص المغذيات.
* بعض الأدوية: مثل الكورتيكوستيرويدات طويلة الأمد، ومضادات التخثر، ومثبطات مضخة البروتون.
6. العوامل الوراثية
الجينات تلعب دورًا مهمًا في تحديد ذروة الكتلة العظمية والاستعداد للإصابة بأمراض العظام.
جدول: عوامل مؤثرة على صحة وتكوين العظام
| العامل | تأثير إيجابي على تكوين العظام | تأثير سلبي على تكوين العظام |
|---|---|---|
| الهرمونات | هرمون النمو، هرمونات الغدة الدرقية، الإستروجين، التستوستيرون | الكورتيزول الزائد، نقص الإستروجين/التستوستيرون |
| التغذية | الكالسيوم، فيتامين د، البروتين، فيتامين ك، المغنيسيوم | نقص الكالسيوم، نقص فيتامين د، سوء التغذية |
| النشاط البدني | التمارين التي تحمل وزن الجسم، النشاط المنتظم | الخمول، عدم الحركة، الراحة الطويلة في الفراش |
| العمر | الطفولة والمراهقة (نمو سريع) | الشيخوخة (فقدان تدريجي للعظام) |
| الأمراض/الحالات | - | هشاشة العظام، الكساح، لين العظام، أمراض الكلى، السكري |
| الأدوية | بعض أدوية هشاشة العظام | الكورتيكوستيرويدات، بعض مضادات التخثر |
| العوامل الوراثية | استعداد وراثي لكتلة عظمية عالية | استعداد وراثي لهشاشة العظام |
| نمط الحياة | عدم التدخين، استهلاك معتدل للكحول | التدخين، استهلاك مفرط للكحول |
إن فهم هذه العوامل يسمح للأستاذ الدكتور محمد هطيف وفريقه بتقديم نهج شامل لإدارة صحة العظام، ليس فقط من خلال العلاج الجراحي عند الضرورة، ولكن أيضًا من خلال المشورة الغذائية، وتوصيات نمط الحياة، وإدارة الحالات الطبية الأساسية لتعزيز تكوين العظام الطبيعي والوقاية من المضاعفات.
تشخيص اضطرابات تكوين العظام وإعادة تشكيلها
لتوفير الرعاية المثلى، يجب على الأطباء، وخاصة المتخصصين في جراحة العظام، تشخيص أي اضطرابات في تكوين العظام أو إعادة تشكيلها بدقة. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الأدوات التشخيصية المتطورة لتقييم صحة العظام.
1. التاريخ الطبي والفحص السريري
يبدأ التشخيص دائمًا بجمع تاريخ طبي مفصل، بما في ذلك:
* الأعراض: الألم، الضعف، الكسور المتكررة، تشوهات العظام.
* العوامل الوراثية: تاريخ عائلي لأمراض العظام.
* نمط الحياة: النظام الغذائي، النشاط البدني، التدخين، استهلاك الكحول.
* الأدوية: استخدام أي أدوية قد تؤثر على العظام.
* الفحص السريري: لتقييم التشوهات، ومجال الحركة، ومناطق الألم.
2. الفحوصات التصويرية
تلعب تقنيات التصوير دورًا حاسمًا في تقييم بنية العظام.
* الأشعة السينية (X-rays): للكشف عن الكسور، التشوهات الهيكلية، علامات هشاشة العظام المتقدمة، وتتبع التئام الكسور.
* قياس الكثافة العظمية (DEXA Scan): المعيار الذهبي لتشخيص هشاشة العظام ومراقبة فعاليتها. يقيس الكثافة المعدنية للعظام في مناطق مثل العمود الفقري والورك.
* التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة والعظام، مفيد في تقييم الأورام، والالتهابات، وتلف الغضاريف.
* التصوير المقطعي المحوسب (CT Scan): يقدم صورًا ثلاثية الأبعاد للعظام، مفيد في تقييم الكسور المعقدة، التخطيط الجراحي، وتقييم عدم التئام الكسور.
* فحص العظام بالنظائر المشعة (Bone Scintigraphy): يستخدم لتحديد مناطق النشاط الأيضي المتزايد في العظام، مما قد يشير إلى الكسور الخفية، الأورام، أو الالتهابات.
3. الفحوصات المخبرية (تحاليل الدم والبول)
تساعد في تقييم العوامل الأيضية والهرمونية التي تؤثر على العظام.
* مستويات الكالسيوم والفوسفات: في الدم والبول.
* فيتامين د: لتحديد النقص المحتمل.
* هرمون الباراثيرويد (PTH): لتقييم وظيفة الغدد الجار درقية.
* الفوسفاتاز القلوي (Alkaline Phosphatase - ALP): يمكن أن يكون مرتفعًا في حالات زيادة نشاط بناء العظم، مثل التئام الكسور أو أمراض العظام.
* مؤشرات إعادة تشكيل العظام (Bone Turnover Markers): مثل C-telopeptides (CTX) لامتصاص العظم، و osteocalcin (BGP) لتكوين العظم، والتي تعطي مؤشرًا على سرعة دوران العظم.
* هرمونات الغدة الدرقية، الكورتيزول، الهرمونات الجنسية: لتقييم الاضطرابات الهرمونية.
4. خزعة العظم (Bone Biopsy)
في بعض الحالات النادرة والمعقدة، قد تكون هناك حاجة لأخذ عينة من نسيج العظم لفحصها تحت المجهر، خاصة لتشخيص أنواع معينة من سرطانات العظام، أو العدوى، أو اضطرابات التمثيل الغذائي النادرة.
يستخدم الأستاذ الدكتور محمد هطيف أحدث هذه التقنيات التشخيصية، مع التركيز على دمج النتائج السريرية والتصويرية والمخبرية للوصول إلى تشخيص دقيق وشامل. هذا النهج المتكامل هو أساس وضع خطة علاجية مخصصة وفعالة، سواء كانت تتضمن التدخل الجراحي أو العلاج التحفظي، مع الالتزام بالصدق الطبي وتقديم أفضل رعاية ممكنة لمرضاه.
استراتيجيات العلاج والرعاية لتعزيز تكوين العظام والتئامها
تتنوع استراتيجيات العلاج والرعاية لاضطرابات تكوين العظام، بدءًا من التدابير التحفظية وصولاً إلى التدخلات الجراحية المتقدمة. يركز الأستاذ الدكتور محمد هطيف على تقديم خطة علاجية متكاملة ومناسبة لكل حالة، مع الأخذ في الاعتبار أحدث الأبحاث والتقنيات.
أولاً: العلاج التحفظي (Conservative Treatment)
يهدف إلى دعم عملية تكوين العظام الطبيعية وتحسين صحتها دون الحاجة للتدخل الجراحي.
- التعديلات الغذائية والمكملات:
- الكالسيوم وفيتامين د: التأكد من الحصول على كميات كافية من خلال النظام الغذائي (منتجات الألبان، الخضروات الورقية، الأسماك الدهنية) أو المكملات الغذائية، خاصة لمرضى هشاشة العظام أو الكساح.
- البروتين والمعادن الأخرى: ضمان نظام غذائي غني بالبروتين لدعم بناء الكولاجين، ومعادن مثل المغنيسيوم والزنك.
2
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك