التئام الكسور وتجدد العظام الدليل الشامل للمرضى
الخلاصة الطبية
التئام الكسور هو عملية حيوية فريدة يقوم فيها العظم بتجديد نفسه بالكامل دون ترك ندبات. تمر العملية بثلاث مراحل رئيسية تشمل الالتهاب، وتكوين الدشبذ العظمي، ثم إعادة التشكيل. يعتمد العلاج على التثبيت السليم، ويتطلب التعافي تغذية متوازنة وعلاجاً طبيعياً لتسريع الشفاء.
الخلاصة الطبية السريعة: التئام الكسور هو عملية حيوية فريدة يقوم فيها العظم بتجديد نفسه بالكامل دون ترك ندبات. تمر العملية بثلاث مراحل رئيسية تشمل الالتهاب، وتكوين الدشبذ العظمي، ثم إعادة التشكيل. يعتمد العلاج على التثبيت السليم، ويتطلب التعافي تغذية متوازنة وعلاجاً طبيعياً لتسريع الشفاء.
مقدمة عن التئام الكسور وتجدد العظام
ندرك تماماً أن التعرض لكسر في العظام يمثل تجربة مؤلمة ومقلقة لأي مريض. قد تتساءل عن كيفية عودة هذا العظم المكسور إلى طبيعته، وهل سيعود بنفس القوة التي كان عليها قبل الإصابة؟ الإجابة تكمن في قدرة العظام المذهلة والفريدة على التجدد.
يختلف نسيج العظم عن باقي أنسجة الجسم البشري؛ فعندما يُجرح الجلد أو تتمزق العضلات، يلتئم الجسم عن طريق تكوين "ندبة" ليفية. أما العظم، فهو النسيج الوحيد القادر على الخضوع لعملية "تجدد حقيقي". هذا يعني أن العظم بعد التئام الكسور يستعيد هيكله النسيجي الأصلي وخصائصه الميكانيكية بالكامل، وهي عملية تُعرف طبياً باسم العودة إلى الحالة الطبيعية.
إن فهم كيفية التئام الكسور ليس مجرد معلومات طبية معقدة، بل هو خريطة طريق لك كمريض لتدرك أهمية التعليمات الطبية، وسبب اختيار جراح العظام لطريقة علاج دون أخرى، وكيف يمكنك مساعدة جسمك على تسريع عملية الشفاء. في هذا الدليل الشامل، سنأخذك في رحلة مفصلة داخل جسمك لترى كيف يبني العظم نفسه من جديد.
مراحل التئام الكسور البيولوجية
بمجرد حدوث الكسر، يطلق الجسم سلسلة متواصلة ومتداخلة من العمليات الحيوية لإصلاح الضرر. إذا سارت هذه السلسلة دون تدخلات سلبية، يعود العظم المصاب إلى حالته قبل الإصابة. تنقسم هذه العملية إلى ثلاث مراحل رئيسية:
مرحلة الالتهاب وتكون التجمع الدموي
تبدأ هذه المرحلة فور حدوث الكسر وتستمر تقريباً من اليوم الأول وحتى اليوم السابع. عند انكسار العظم، تتمزق الأوعية الدموية الموجودة داخل العظم وفي الأنسجة المحيطة به، مما يؤدي إلى نزيف موضعي وتكوين ما يُعرف بـ "التجمع الدموي للكسر".
قد تظن أن هذا التجمع الدموي هو مجرد عرض جانبي مزعج يسبب التورم، ولكنه في الواقع "مصنع حيوي" بالغ الأهمية. تهاجم الخلايا المناعية هذا التجمع لتنظيف الأنسجة الميتة، وتقوم الصفائح الدموية بإفراز بروتينات وعوامل نمو قوية جداً. هذه المواد الكيميائية تعمل كإشارات استغاثة تجذب الخلايا الجذعية إلى مكان الكسر لتبدأ عملية البناء.
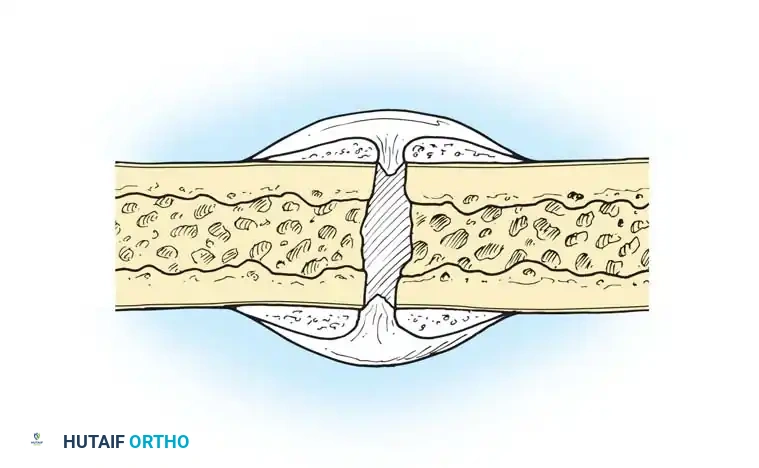
مرحلة الإصلاح وتكوين الدشبذ العظمي
تبدأ هذه المرحلة عادة بعد حوالي أربعة إلى خمسة أيام من الإصابة وتستمر لعدة أشهر. هنا، تتحول الخلايا الجذعية التي وصلت إلى مكان الكسر إلى خلايا منتجة للغضاريف والعظام.
في البداية، يتكون نسيج ناعم يسمى "الدشبذ اللين" أو الكالس الغضروفي، وهو بمثابة غراء أولي يثبت طرفي العظم المكسور. من الشروط الأساسية لنجاح هذه المرحلة هو نمو أوعية دموية جديدة لتغذية المنطقة. مع مرور الوقت، تتصلب هذه الغضاريف وتتحول إلى عظم إسفنجي غير منتظم يُعرف باسم "الدشبذ الصلب". في هذه المرحلة، يصبح الكسر أكثر استقراراً ويقل الألم بشكل ملحوظ.
مرحلة إعادة التشكيل والبناء
بمجرد تحول الكسر إلى عظم صلب، تبدأ أطول مراحل التئام الكسور، والتي قد تستمر لشهور أو حتى سنوات. تخضع هذه المرحلة لقانون طبي يُعرف بـ "قانون وولف"، والذي ينص على أن العظم يتكيف ويتشكل بناءً على الأحمال الميكانيكية والضغوط التي يتعرض لها.
خلال هذه المرحلة، يقوم الجسم بإزالة العظم العشوائي الذي تكون في المرحلة السابقة، ويستبدله بعظم منظم وقوي جداً. يتم استعادة القناة النخاعية داخل العظم، ويعود العظم لشكله الانسيابي وقوته الطبيعية. لذلك، فإن العودة التدريجية للحركة والمشي (بناءً على تعليمات الطبيب) تعد ضرورية جداً في هذه المرحلة لتقوية العظم الجديد.
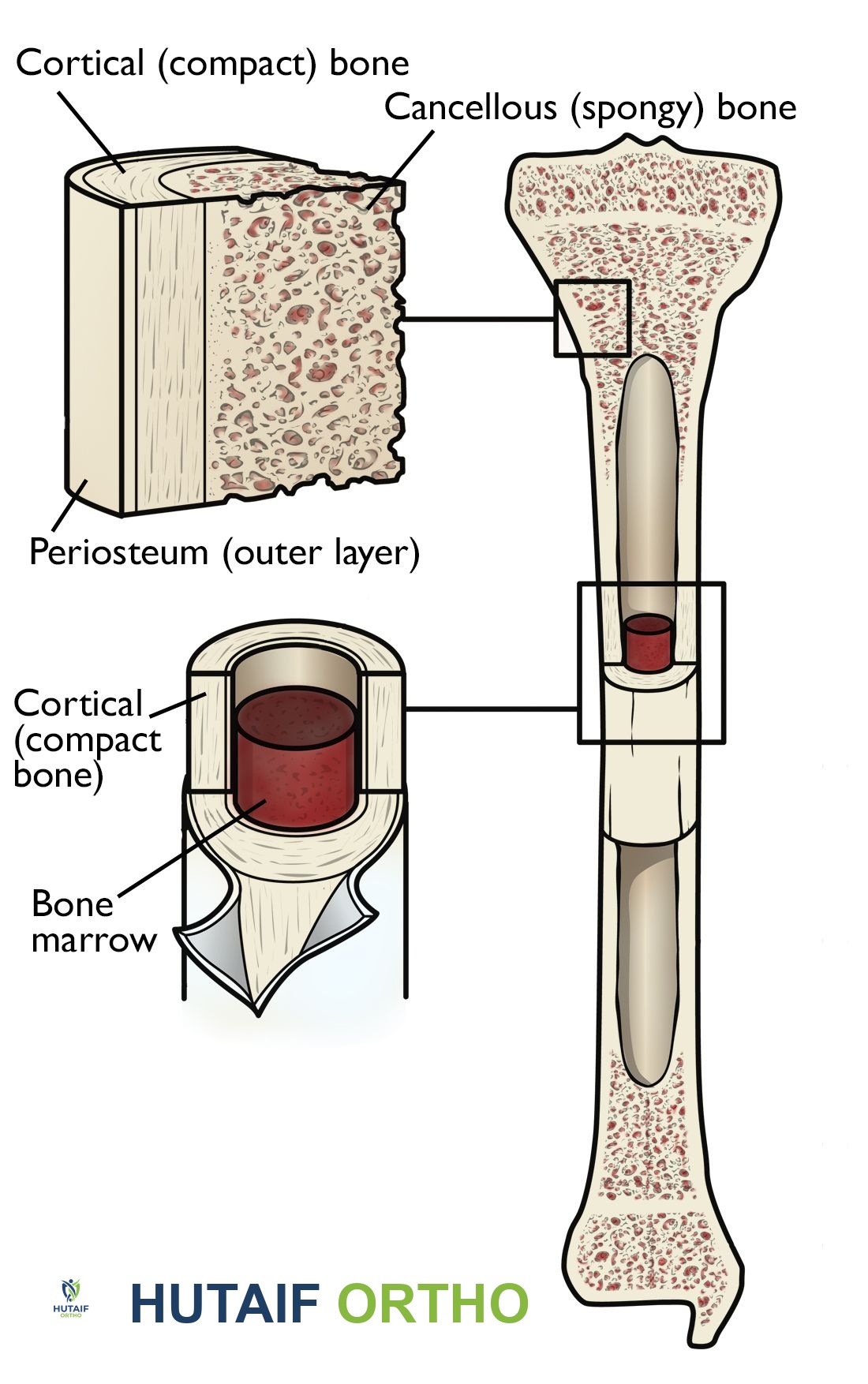
مناطق التئام العظام التشريحية
لا يحدث الالتئام في نقطة واحدة فقط، بل يشترك فيه عدة أجزاء من الهيكل العظمي والأنسجة المحيطة. وصف العلماء أربع استجابات متميزة بناءً على الموقع التشريحي:

يعتبر "السمحاق" (وهو الغشاء الرقيق الذي يغطي العظم من الخارج) أهم محرك لعملية التئام الكسور. يحتوي هذا الغشاء على طبقة غنية بالخلايا الجذعية القادرة على تكوين العظام مباشرة. لذلك، يحرص جراحو العظام اليوم على استخدام تقنيات جراحية دقيقة تحافظ على هذا الغشاء وتتجنب إتلافه أثناء تثبيت الكسور.
كما تلعب الأنسجة الرخوة الخارجية (العضلات والجلد المحيط بالكسر) دوراً حاسماً في توفير التروية الدموية السريعة اللازمة للشفاء. الإصابات الشديدة التي تدمر هذه العضلات غالباً ما تستغرق وقتاً أطول للشفاء.
تأثير الحركة والتثبيت على التئام الكسور
هل تساءلت يوماً لماذا يضع الطبيب بعض الكسور في جبس، بينما يقرر إجراء جراحة لكسور أخرى باستخدام شرائح ومسامير، أو ربما سيخ نخاعي؟ السر يكمن في علم يُعرف بـ "الميكانيكا الحيوية".
إن نوع وكمية العظم المتكون أثناء الشفاء يتأثران بشدة بالبيئة الميكانيكية، وتحديداً بمقدار الحركة الدقيقة بين طرفي الكسر:
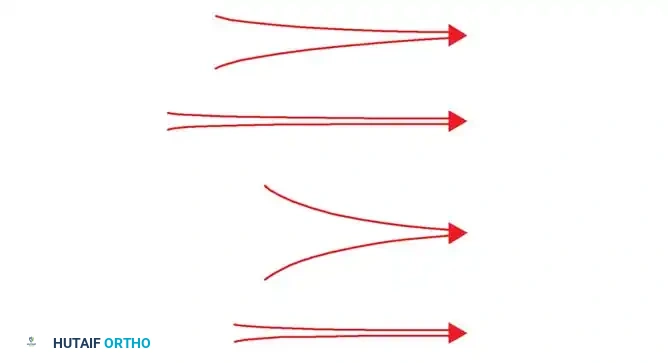
التثبيت المطلق والمحكم
يتم تحقيق ذلك باستخدام الشرائح والمسامير الضاغطة. هذا النوع من التثبيت يلغي أي حركة بين أجزاء الكسر تماماً. في هذه الحالة، لا يقوم الجسم بتكوين "دشبذ عظمي" (كتلة عظمية بارزة)، بل تلتئم العظام مباشرة من خلال إعادة البناء الداخلي. يُستخدم هذا التثبيت غالباً في كسور المفاصل حيث يجب أن يعود السطح المفصلي أملساً تماماً بنسبة مائة بالمائة.
التثبيت النسبي والمرن
يتم تحقيقه باستخدام المسامير النخاعية (السيخ النخاعي) أو الجبس أو المثبتات الخارجية. يسمح هذا التثبيت بحركة دقيقة جداً ومحسوبة (مايكرو-حركة) عند موقع الكسر. هذه الحركة الخفيفة تحفز الجسم بقوة على تكوين الدشبذ العظمي (الكالس). يُفضل هذا النوع في كسور العظام الطويلة مثل عظمة الفخذ أو القصبة، لأنه يسرع من عملية الشفاء البيولوجي.
عدم الاستقرار المفرط
إذا كان الكسر يتحرك بشكل كبير جداً (بسبب عدم التثبيت الجيد أو تحميل الوزن مبكراً ضد نصيحة الطبيب)، فإن هذه الحركة العنيفة تمزق الأوعية الدموية الجديدة وتمنع تكون العظم، مما يؤدي إلى ما يُعرف بـ "عدم التئام الكسر"، حيث يتكون نسيج ليفي بدلاً من العظم الصلب.
العوامل المؤثرة على سرعة التئام الكسور
لا يحدث التئام الكسور في فراغ؛ بل يتأثر بشدة بالحالة الصحية العامة للمريض والبيئة المحيطة بالكسر. يقوم الأطباء بتقسيم هذه العوامل إلى عوامل جهازية (تتعلق بالجسم ككل) وعوامل موضعية.
العوامل الجهازية والصحة العامة
- مرض السكري: يؤثر السكري غير المنتظم بشكل كبير على الدورة الدموية الدقيقة ويقلل من تكاثر الخلايا، مما يبطئ من عملية الشفاء ويزيد من خطر الالتهابات.
- التدخين: النيكوتين هو عدو العظام الأول. يعمل النيكوتين على تضييق الأوعية الدموية، مما يقلل من وصول الأكسجين إلى الأنسجة المحيطة بالكسر، كما يثبط عمل الخلايا البانية للعظم. الإقلاع عن التدخين ضرورة حتمية لضمان التئام الكسور.
- الأدوية: بعض الأدوية مثل المسكنات المضادة للالتهابات (مثل الإيبوبروفين والديكلوفيناك) قد تعيق المرحلة الأولى من الشفاء (مرحلة الالتهاب). لذلك، يُفضل استخدام الباراسيتامول لتسكين الألم في الأسابيع الأولى بعد الكسر. كما أن الاستخدام المزمن للكورتيزون يضعف العظام ويبطئ التئامها.
العوامل الموضعية للإصابة
- شدة الإصابة: الكسور الناتجة عن حوادث عالية الطاقة (مثل حوادث السيارات) غالباً ما يصاحبها تهتك في العضلات والأنسجة الرخوة المحيطة، مما يدمر التروية الدموية المحلية ويؤخر الشفاء.
- الكسور المفتوحة: عندما يبرز العظم من الجلد، يزداد خطر التلوث والعدوى، مما يعقد عملية التئام الكسور ويتطلب تدخلات جراحية لتنظيف الجرح وتثبيت العظم.
تصنيف حالة المريض ومخاطر المضاعفات
للتنبؤ بنجاح عملية الشفاء، يقوم الأطباء بتقييم المريض بناءً على حالته الصحية:
* المريض السليم: لا يعاني من أمراض مزمنة، لا يدخن، ويتمتع بتغذية جيدة. نسبة نجاح الالتئام تكون في أعلى مستوياتها.
* المريض ذو المخاطر المتوسطة: يعاني من مرض مزمن مسيطر عليه (مثل سكري منتظم) أو مدخن. تزداد هنا احتمالية تأخر الشفاء قليلاً.
* المريض ذو المخاطر العالية: يعاني من أمراض متعددة غير مسيطر عليها، أو ضعف في المناعة، أو سوء تغذية حاد. في هذه الحالات، يتخذ الجراح تدابير إضافية لضمان نجاح الجراحة والالتئام.
علامات التئام الكسر السريرية والشعاعية
كيف يعرف الطبيب أن الكسر قد التأم؟ يعتمد جراح العظام على معيارين أساسيين:
- الالتئام السريري: يسبق الالتئام الشعاعي. يحدث عندما يصبح موقع الكسر مستقراً ولا يسبب ألماً عند الضغط عليه أو عند تحميل الوزن الفسيولوجي (مثل المشي). عندما يخبرك الطبيب أنه يمكنك المشي بدون ألم، فهذا يعني أن الدشبذ العظمي قد أصبح قوياً بما يكفي.
- الالتئام الشعاعي: يتم تأكيده من خلال صور الأشعة السينية، حيث تظهر جسور عظمية واضحة تعبر خط الكسر وتربط بين طرفي العظم في معظم الاتجاهات.
الخيارات الجراحية والبيولوجية لتأخر التئام الكسور
في بعض الأحيان، قد تتعثر عملية التئام الكسور نتيجة لفقدان جزء كبير من العظم، أو بسبب ضعف التروية الدموية، أو عوامل المريض الصحية. في هذه الحالات، يتدخل جراح العظام لتقديم دعم خارجي من خلال زراعة العظام أو استخدام المواد البيولوجية.
لنجاح زراعة العظام، يجب أن توفر المادة المزروعة إحدى الخصائص التالية أو جميعها:
* التوصيل العظمي: توفير هيكل أو سقالة ثلاثية الأبعاد تنمو عليها الخلايا الجديدة.
* التحفيز العظمي: توفير إشارات كيميائية تجبر الخلايا الجذعية على التحول إلى خلايا عظمية.
* التكوين العظمي: توفير خلايا حية قادرة على بناء العظم مباشرة.
زراعة العظم الذاتي
يعتبر المعيار الذهبي في علاج تأخر التئام الكسور. يتم أخذ العظم من جسم المريض نفسه (عادة من عظمة الحوض). يتميز بأنه يحتوي على الهيكل، والإشارات الكيميائية، والخلايا الحية. ومع ذلك، قد يسبب ألماً في مكان أخذ العظم.
زراعة العظم من متبرع
يتم استخدام عظام معالجة ومعقمة من بنك العظام. توفر هذه العظام الهيكل الداعم، ولكنها تفتقر إلى الخلايا الحية والإشارات الكيميائية القوية، وتستغرق وقتاً أطول للاندماج مع عظم المريض.
بدائل العظام وهندسة الأنسجة
لتجنب ألم أخذ العظم من المريض، طور العلماء بدائل متقدمة نلخصها في الجدول التالي:
| نوع البديل العظمي | الوظيفة وآلية العمل | الاستخدام الشائع |
|---|---|---|
| البدائل الخزفية (السيراميك) | مواد مثل فوسفات الكالسيوم. تعمل كسقالة أو هيكل تنمو عليه عظام المريض. | ملء الفراغات العظمية الصغيرة. |
| البروتينات المحفزة (BMPs) | بروتينات مصنعة جينياً تحفز بقوة نمو العظام وتجبر الخلايا الجذعية على بناء العظم. | حالات عدم الالتئام المستعصية وكسور العمود الفقري. |
| الخلايا الجذعية (BMAC) | سحب نخاع العظم من المريض وتركيزه، ثم حقنه في مكان الكسر لتوفير خلايا حية تبني العظم. | تسريع الالتئام وتجنب جراحات زراعة العظم الكبيرة. |
خطة التعافي وإعادة التأهيل
إن دور المريض في عملية التئام الكسور لا يقل أهمية عن دور الجراح. تتطلب خطة التعافي توازناً دقيقاً بين حماية الكسر وتحفيز العظم على النمو من خلال الحركة.
المرحلة المبكرة من التعافي
تركز هذه المرحلة على تخفيف الألم والسيطرة على التورم. يُنصح برفع الطرف المصاب فوق مستوى القلب واستخدام الكمادات الباردة. كما يطلب الطبيب تحريك المفاصل المجاورة للكسر (التي لم يتم تثبيتها) لمنع تيبسها ولتنشيط الدورة الدموية.
المرحلة المتوسطة من التعافي
في هذه المرحلة، يبدأ الطبيب بالسماح بتحميل الوزن التدريجي. وكما ذكرنا في "قانون وولف"، فإن الضغط الميكانيكي المعتدل يحفز العظم على التصلب. يجب الالتزام الدقيق بتعليمات الطبيب حول مقدار الوزن المسموح به، واستخدام العكازات أو المشاية حسب التوجيهات.
المرحلة المتأخرة والعلاج الطبيعي
مع ظهور علامات الالتئام الشعاعي، يُسمح للمريض بتحميل الوزن كاملاً. هنا يأتي الدور الحاسم للعلاج الطبيعي لاستعادة قوة العضلات التي ضمرت خلال فترة التثبيت، واستعادة المدى الحركي الكامل للمفاصل. التغذية الجيدة الغنية بالكالسيوم، وفيتامين د، والبروتينات ضرورية جداً طوال هذه المراحل لدعم بناء العظام.
الأسئلة الشائعة
متى يلتئم الكسر تماما
يختلف وقت التئام الكسور بناءً على نوع العظم وعمر المريض. عموماً، تلتحم الكسور البسيطة سريرياً خلال 6 إلى 8 أسابيع، ولكن عملية إعادة التشكيل البيولوجي وعودة العظم لقوته القصوى قد تستغرق من عدة أشهر إلى سنة كاملة.
هل التدخين يمنع التئام الكسور
نعم، التدخين من أسوأ العوامل التي تعيق التئام الكسور. النيكوتين يقلص الأوعية الدموية ويمنع وصول الدم والأكسجين لمكان الكسر، مما يضاعف من خطر تأخر الالتئام أو عدم الالتئام التام، ويزيد من احتمالية الحاجة لعمليات جراحية إضافية.
ما هي الاطعمة التي تساعد على التئام العظام
يحتاج الجسم إلى طاقة إضافية وعناصر غذائية لبناء العظم. ركز على الأطعمة الغنية بالكالسيوم (منتجات الألبان، الخضروات الورقية)، وفيتامين د (الأسماك الدهنية والتعرض الآمن للشمس)، والبروتينات (اللحوم، البيض، البقوليات)، وفيتامين سي (الحمضيات) الذي يساعد في تكوين الكولاجين.
هل المسكنات تؤثر على التئام الكسور
بعض المسكنات من فئة مضادات الالتهاب غير الستيرويدية (مثل الإيبوبروفين والديكلوفيناك) قد تبطئ من المرحلة الأولى (مرحلة الالتهاب) الضرورية لبدء التئام الكسور. يُفضل استشارة الطبيب، والذي غالباً ما ينصح باستخدام الباراسيتامول لتخفيف الألم في الأسابيع الأولى.
ما الفرق بين التئام الكسر السريري والشعاعي
الالتئام السريري يعني اختفاء الألم عند الضغط على مكان الكسر أو عند المشي عليه، ويحدث أولاً. أما الالتئام الشعاعي فهو ظهور جسور عظمية صلبة تربط الكسر في صور الأشعة السينية، ويستغرق وقتاً أطول للظهور بوضوح.
متى نلجأ لزراعة العظام في الكسور
نلجأ لزراعة العظام إذا كان هناك فقدان لجزء من العظم أثناء الحادث، أو إذا توقفت عملية التئام الكسور (عدم الالتئام) رغم مرور عدة أشهر، حيث تقوم الزراعة بتحفيز وتنشيط المنطقة لتكوين عظم جديد.
هل الحركة الخفيفة تفيد الكسر
نعم، الحركة الخفيفة والمحسوبة (المايكرو-حركة) تفيد جداً في تحفيز تكوين الدشبذ العظمي وتسريع الشفاء. ولكن يجب أن تكون هذه الحركة تحت إشراف الطبيب وضمن الحدود المسموح بها، لأن الحركة العنيفة أو الزائدة قد تمزق الأنسجة الجديدة.
ما هي علامات عدم التئام الكسر
تشمل العلامات استمرار الألم والتورم لفترة أطول من المعتاد، الشعور بحركة غير طبيعية في مكان الكسر، عدم القدرة على تحميل الوزن بعد مرور الوقت المتوقع للشفاء، وعدم ظهور علامات التئام في صور الأشعة الدورية التي يطلبها الطبيب.
هل مرض السكري يمنع التئام العظام
لا يمنع التئام الكسور إذا كان مستوى السكر في الدم منتظماً ومسيطر عليه. ولكن السكري غير المنتظم يضعف الدورة الدموية الدقيقة ويقلل من قدرة الجسم على مكافحة العدوى، مما يبطئ الشفاء بشكل كبير ويزيد من المضاعفات.
ما هو دور العلاج الطبيعي بعد التئام الكسر
العلاج الطبيعي حيوي جداً. بعد فترة التثبيت، تصبح العضلات ضعيفة والمفاصل متيبسة. يساعد العلاج الطبيعي في استعادة مرونة المفاصل، وتقوية العضلات المحيطة بالعظم لتقليل الضغط عليه، واستعادة التوازن والقدرة على ممارسة الأنشطة اليومية بشكل طبيعي.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك