مرض باجيت العظمي: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: مرض باجيت العظمي هو حالة مؤلمة تسبب ضعف العظام وتشوهها. يشمل علاجه أدوية مثل البايفوسفونيت لإبطاء تطور المرض، وقد يتطلب جراحة استبدال المفاصل. استشر الأستاذ الدكتور محمد هطيف في صنعاء للتشخيص والعلاج المتخصص والرعاية الشاملة، حيث يمتلك خبرة تفوق 20 عامًا ويستخدم أحدث التقنيات الجراحية.

مقدمة شاملة عن مرض باجيت العظمي: فهم حالة العظام المعقدة
يُعد مرض باجيت العظمي (Paget’s Disease of Bone) حالة مزمنة ومعقدة تؤثر بشكل كبير على عملية إعادة تشكيل العظام الطبيعية في الجسم. يمكن أن يؤدي هذا الاضطراب، الذي يصيب عادة كبار السن، إلى إضعاف العظام وتضخمها وتشوهها، مما يجعلها أكثر عرضة للكسور والألم المزمن. على الرغم من أن المرض قد يصيب أي عظم في الجسم، إلا أنه غالبًا ما يؤثر على عظام الحوض والساقين والجمجمة والعمود الفقري. فهم هذه الحالة الدقيقة أمر بالغ الأهمية ليس فقط لإدارة الأعراض والوقاية من المضاعفات الخطيرة، بل أيضاً لضمان جودة حياة أفضل للمرضى.
في مدينة صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول في تشخيص وعلاج أمراض العظام والمفاصل، بما في ذلك مرض باجيت العظمي. بصفته أستاذًا في جامعة صنعاء وبخبرة عملية تتجاوز العقدين، يجمع الدكتور هطيف بين المعرفة الأكاديمية العميقة والخبرة السريرية الواسعة، ويستخدم أحدث التقنيات مثل المناظير الجراحية بتقنية 4K والجراحة المجهرية (Microsurgery) وجراحات استبدال المفاصل (Arthroplasty) لتقديم رعاية متقدمة وشاملة لمرضاه، مع الالتزام التام بالنزاهة الطبية التي يشتهر بها.
ما هو مرض باجيت العظمي؟ نظرة معمقة على الخلل الهيكلي
مرض باجيت العظمي هو اضطراب هيكلي يتميز بخلل في الدورة الطبيعية لهدم العظام القديمة وبناء عظام جديدة. في الأشخاص المصابين بمرض باجيت، تحدث عملية إعادة تشكيل العظام بشكل أسرع وأكثر فوضوية من المعتاد. هذه العملية الطبيعية، والتي تسمى "دورة إعادة بناء العظام" (Bone Remodeling Cycle)، تتضمن مرحلتين رئيسيتين:
1.
امتصاص العظم (Resorption):
تقوم خلايا تسمى "ناقضات العظم" (Osteoclasts) بإزالة الأنسجة العظمية القديمة والتالفة.
2.
تكوين العظم (Formation):
تقوم خلايا تسمى "بانيات العظم" (Osteoblasts) ببناء أنسجة عظمية جديدة لتحل محل العظم الذي تمت إزالته.
في مرض باجيت، تزداد نشاط ناقضات العظم بشكل مفرط، مما يؤدي إلى هدم العظم بسرعة كبيرة. كرد فعل، تحاول بانيات العظم بناء عظم جديد بسرعة مماثلة. لكن هذا النمو السريع ينتج عنه عظم جديد أضعف وأقل كثافة وأكثر ليونة وهشاشة من العظم الطبيعي، مما يجعله عرضة للتشوه والكسور. العظام المصابة قد تصبح أيضًا أكبر حجمًا وأكثر عرضة للألم، وقد تتأثر وظيفتها الطبيعية. على الرغم من أن مرض باجيت قد يسبب تلفًا كبيرًا للعظام، إلا أنه نادرًا ما ينتشر من عظم مصاب إلى آخر، وعادة ما يظل محصوراً في العظام التي بدأ فيها.
أهمية التشخيص المبكر والرعاية المتخصصة
نظرًا للطبيعة التدريجية لمرض باجيت العظمي، فإن التشخيص المبكر والرعاية المتخصصة يلعبان دورًا حيويًا في التحكم في تطور المرض وتقليل المضاعفات. يمكن للتدخل الطبي في الوقت المناسب أن يخفف الألم، ويحافظ على وظيفة العظام، ويمنع التشوهات الشديدة أو الكسور، ويقلل من الحاجة إلى التدخلات الجراحية الكبرى. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف خيارًا لا مثيل له، حيث يضمن تشخيصًا دقيقًا وعلاجًا فعالًا بناءً على أحدث البروتوكولات الطبية العالمية.

تشريح العظام ووظيفتها الطبيعية: فهم الأساس
لفهم مرض باجيت، يجب أولاً استيعاب كيفية عمل العظام السليمة. العظام ليست مجرد هياكل صلبة، بل هي أنسجة حية تتجدد باستمرار. يقوم الجسم بإعادة تشكيل الهيكل العظمي بالكامل كل 7-10 سنوات. هذه العملية ضرورية للحفاظ على قوة العظام وكثافتها وإصلاح أي تلف طفيف يحدث نتيجة الضغط اليومي.
تتكون العظام بشكل أساسي من:
*
المادة العظمية المضغوطة (Compact Bone):
الطبقة الخارجية الكثيفة والصلبة التي توفر القوة والدعم.
*
المادة العظمية الإسفنجية (Spongy Bone):
الطبقة الداخلية الأخف وزنًا والأكثر مسامية، وتحتوي على نخاع العظم.
*
نخاع العظم (Bone Marrow):
ينتج خلايا الدم الحمراء والبيضاء والصفائح الدموية.
*
الخلايا العظمية:
ناقضات العظم (التي تهدم)، بانيات العظم (التي تبني)، والخلايا العظمية (Osteocytes) (الخلايا الناضجة المحبوسة داخل المصفوفة العظمية التي تحافظ على العظم).
في مرض باجيت، يتم تعطيل هذه الدورة المتوازنة، مما يؤدي إلى إنتاج عظم جديد غير منظم، هش، ومتضخم. هذا الخلل يؤثر على عدة جوانب من وظيفة العظم:
*
القوة الهيكلية:
العظام المصابة تكون أضعف وأكثر عرضة للكسور.
*
الشكل والحجم:
قد تتضخم العظام وتتشوه، مما يؤدي إلى تغيرات ملحوظة في المظهر.
*
المرونة:
تفقد العظام المصابة مرونتها الطبيعية، مما يزيد من خطر الإصابة.
*
الدورة الدموية:
قد تتأثر الدورة الدموية في العظام المصابة بسبب النمو السريع وغير المنظم.

أسباب وعوامل خطر مرض باجيت العظمي: لغز لم يُحل بالكامل
السبب الدقيق لمرض باجيت العظمي لا يزال غير مفهوم بالكامل، ولكن يُعتقد أنه ناتج عن مزيج من العوامل الوراثية والبيئية.
العوامل الوراثية
- الوراثة العائلية: حوالي 15-40% من الأشخاص المصابين بمرض باجيت لديهم أقارب من الدرجة الأولى (الوالدان، الإخوة، الأبناء) يعانون من نفس المرض. هذا يشير بقوة إلى وجود مكون وراثي.
- الجينات المرتبطة: تم تحديد العديد من الجينات المرتبطة بزيادة خطر الإصابة بمرض باجيت، أبرزها جين SQSTM1. يُعتقد أن الطفرات في هذا الجين تؤثر على وظيفة ناقضات العظم، مما يجعلها أكثر نشاطًا.
- الأنماط الوراثية: قد يتبع المرض نمطًا وراثيًا سائدًا، مما يعني أن نسخة واحدة فقط من الجين المتحور كافية لتطوير المرض.
العوامل البيئية والفيروسية
- العدوى الفيروسية: أحد الفرضيات الشائعة هي أن مرض باجيت قد يكون مرتبطًا بعدوى فيروسية سابقة، خاصة فيروسات الحصبة (Measles virus) أو فيروسات الجهاز التنفسي البطيئة الأخرى. يُعتقد أن هذه الفيروسات قد تستقر في خلايا ناقضات العظم وتسبب خللاً في وظيفتها على المدى الطويل، مما يؤدي إلى زيادة نشاطها وتفعيل عملية إعادة تشكيل العظام بشكل غير طبيعي. ومع ذلك، لم يتم إثبات هذه النظرية بشكل قاطع بعد.
- العوامل البيئية الأخرى: هناك بعض الأدلة على أن التعرض لسموم معينة أو عوامل بيئية أخرى قد تلعب دورًا، لكن هذه الروابط لا تزال قيد البحث.
- الانتشار الجغرافي: يُلاحظ أن مرض باجيت أكثر شيوعًا في بعض المناطق الجغرافية، مثل المملكة المتحدة وأستراليا ونيوزيلندا وأوروبا الغربية والولايات المتحدة، وأقل شيوعًا في آسيا وإفريقيا. هذا يشير إلى أن العوامل البيئية أو الوراثية الخاصة بمجموعات سكانية معينة قد تلعب دورًا في الانتشار.
عوامل الخطر الأخرى
- العمر: يزداد خطر الإصابة بمرض باجيت مع التقدم في العمر، ونادرًا ما يظهر قبل سن الأربعين.
- الجنس: يصيب المرض الرجال أكثر بقليل من النساء.
الأعراض والعلامات التفصيلية لمرض باجيت العظمي: دليل شامل للمرضى
غالبًا ما يكون مرض باجيت العظمي بدون أعراض في مراحله المبكرة، ويتم اكتشافه بالصدفة أثناء فحوصات طبية لأسباب أخرى. ومع ذلك، عندما تظهر الأعراض، فإنها عادة ما تكون تدريجية وتزداد سوءًا بمرور الوقت. تختلف الأعراض بشكل كبير اعتمادًا على العظام المصابة ومدى شدة المرض.
1. الألم العظمي
- النوع والشدة: يُعد الألم العظمي هو العرض الأكثر شيوعًا، ويمكن أن يكون خفيفًا أو شديدًا ومستمرًا. غالبًا ما يوصف بأنه ألم عميق أو خفقان، ويزداد سوءًا مع النشاط ويتحسن قليلاً مع الراحة.
- الموقع: يمكن أن يصيب أي عظم متأثر، وغالبًا ما يكون في الظهر، الحوض، الساقين، أو الجمجمة.
- ألم المفاصل: قد يؤدي تشوه العظام القريبة من المفاصل إلى التهاب المفاصل (Osteoarthritis) الثانوي، مما يسبب ألمًا وتيبسًا في المفاصل مثل الركبة أو الورك.
2. التشوهات العظمية
- الساقين: قد تصبح عظام الساقين (الفخذ والساق) منحنية أو مقوسة (تقوس الساقين)، مما يؤدي إلى صعوبة في المشي وتغيير في شكل الجسم.
- الجمجمة: قد تتضخم الجمجمة، مما يجعل الرأس يبدو أكبر من المعتاد. قد يلاحظ المريض أن قبعاته لم تعد مناسبة، أو قد يعاني من صداع.
- العمود الفقري: قد يؤدي تضخم الفقرات إلى انحناء العمود الفقري (الحداب) أو انضغاط الأعصاب، مما يسبب ألمًا في الظهر، خدرًا، ووخزًا في الأطراف.
- عظام الوجه: في حالات نادرة، قد تتأثر عظام الوجه، مما يؤدي إلى تغيرات في ملامح الوجه.
3. المضاعفات العصبية
نظرًا لأن العظام المتأثرة قد تتضخم، يمكن أن تضغط على الأعصاب القريبة أو الحبل الشوكي، مما يؤدي إلى:
*
فقدان السمع:
إذا تأثرت عظام الجمجمة المحيطة بالأذن الداخلية، فقد يحدث فقدان للسمع (عادة ما يكون من النوع الحسي العصبي أو التوصيلي).
*
انضغاط الأعصاب:
في العمود الفقري، يمكن أن يضغط تضخم الفقرات على الحبل الشوكي أو جذور الأعصاب، مما يسبب ألمًا شديدًا، ضعفًا، خدرًا، أو وخزًا في الذراعين أو الساقين.
*
الصداع والدوار:
قد تسبب الجمجمة المتضخمة ضغطًا على الأعصاب أو الأوعية الدموية في الرأس.
4. مضاعفات المفاصل (التهاب المفاصل الثانوي)
النمو العظمي غير المنتظم بالقرب من المفاصل يمكن أن يؤدي إلى تآكل الغضاريف وتطور التهاب المفاصل التنكسي (Osteoarthritis)، خاصة في مفاصل الورك والركبة.
5. أعراض أخرى
- الدفء الجلدي: قد يشعر المريض بدفء في الجلد فوق العظام المصابة بسبب زيادة تدفق الدم إلى المنطقة.
- الصداع والدوار: إذا تأثرت الجمجمة.
- تعب وضعف عام: نتيجة للألم المزمن والاضطراب الأيضي.
- ضعف الأسنان أو فقدانها: في حالات نادرة إذا تأثرت عظام الفك.
جدول: قائمة تحقق أعراض مرض باجيت حسب العظم المصاب
| العظم المصاب | الأعراض الشائعة | ملاحظات |
|---|---|---|
| الجمجمة | صداع، تضخم الرأس (مقاس القبعة يزيد)، فقدان السمع، دوار، طنين الأذن | قد يؤثر على السمع والرؤية بسبب الضغط على الأعصاب القحفية. |
| العمود الفقري | ألم في الظهر، تحدب (انحناء الظهر)، خدر أو وخز في الأطراف، ضعف في الساقين | يمكن أن يؤدي إلى انضغاط الحبل الشوكي أو الأعصاب الشوكية، مما يستدعي تدخلاً عاجلاً. |
| الحوض | ألم في الورك، ألم في الألياف، ألم يمتد إلى الساقين | غالبًا ما يكون بدون أعراض أو يكتشف بالصدفة. قد يؤدي إلى التهاب المفاصل في الورك. |
| عظم الفخذ | ألم في الفخذ، تقوس الساق (انحناء الساق)، عرج، سهولة الكسر | يجعل المشي صعبًا ويزيد من خطر الكسور المرضية. |
| عظم الساق (القصبة) | ألم في الساق، تقوس الساق، سهولة الكسر، دفء في الجلد فوق العظم | التشوه واضح وقد يؤثر على طريقة المشي. |
| عظام أخرى | ألم موضعي في العظم المصاب، تضخم العظم | أي عظم يمكن أن يتأثر، ولكن هذه هي الأكثر شيوعًا. |
ملاحظة هامة: في حال ملاحظة أي من هذه الأعراض، من الضروري استشارة طبيب متخصص في أمراض العظام والمفاصل. الأستاذ الدكتور محمد هطيف في صنعاء يقدم تقييمًا دقيقًا وشاملاً لتحديد ما إذا كانت هذه الأعراض مرتبطة بمرض باجيت أو بحالات أخرى.
تشخيص مرض باجيت العظمي بدقة: منهج الأستاذ الدكتور محمد هطيف
التشخيص الدقيق لمرض باجيت العظمي أمر حيوي لوضع خطة علاج فعالة ومنع المضاعفات. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين الفحص السريري الدقيق والفحوصات المخبرية والتصوير الإشعاعي المتقدم.
1. الفحص السريري
- التاريخ المرضي: يبدأ الدكتور هطيف بجمع تاريخ مرضي مفصل، متسائلاً عن الأعراض، مدتها، شدتها، وتاريخ العائلة للإصابة بمرض باجيت.
-
الفحص الجسدي:
يركز الفحص على تقييم:
- الألم: تحديد مواقع الألم وحساسية العظام عند اللمس.
- التشوهات العظمية: ملاحظة أي تقوس في الساقين، تضخم في الجمجمة، أو انحناء في العمود الفقري.
- الدفء الجلدي: فحص العظام المصابة بحثًا عن ارتفاع في درجة الحرارة.
- المشية: تقييم طريقة المشي بحثًا عن أي عرج أو صعوبة.
- الوظيفة العصبية: فحص القوة، الإحساس، وردود الفعل العصبية للكشف عن أي انضغاط عصبي.
- السمع: تقييم السمع خاصة إذا كانت الجمجمة متأثرة.
2. الفحوصات المخبرية
- الفوسفاتاز القلوي (Alkaline Phosphatase - ALP): هو المؤشر الحيوي الأكثر أهمية لتشخيص ومتابعة مرض باجيت. المستويات المرتفعة من ALP في الدم تشير إلى زيادة نشاط بانيات العظم، وهو ما يميز المرض.
- الكالسيوم والفوسفات: عادة ما تكون مستويات الكالسيوم والفوسفات في الدم طبيعية في مرض باجيت، ولكن قد ترتفع مستويات الكالسيوم في حالات نادرة (مثل الشلل أو الكسور).
- فيتامين D وهرمون الغدة الدرقية (PTH): قد يتم فحصها لاستبعاد حالات أخرى تؤثر على صحة العظام.
- علامات تحول العظام (Bone Turnover Markers): مثل N-telopeptide (NTX) أو C-telopeptide (CTX) في البول أو الدم، والتي يمكن أن تعكس معدل هدم العظام وإعادة بنائها.
3. التصوير الإشعاعي
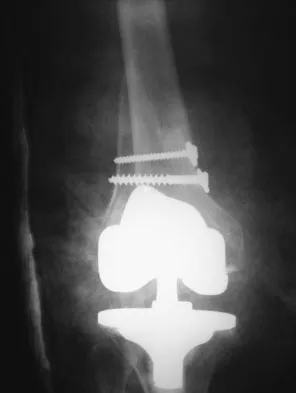
- الأشعة السينية (X-rays): هي الخطوة الأولى والأكثر فعالية في تشخيص مرض باجيت. تظهر الأشعة السينية علامات مميزة مثل تضخم العظام، سماكة القشرة العظمية، تغيرات في بنية العظم (مناطق تآكل العظم ومناطق تكوين عظم جديد)، وتقوس العظام.
- المسح العظمي (Bone Scan - Scintigraphy): يستخدم مادة مشعة (عادة تكنيشيوم-99m) تُحقن في الوريد وتتراكم في المناطق ذات النشاط الأيضي العالي للعظام. تظهر مناطق "النقاط الساخنة" (Hot Spots) في المسح العظمي الأماكن التي تتأثر بمرض باجيت، حتى لو كانت بدون أعراض. يعتبر المسح العظمي مفيدًا لتحديد مدى انتشار المرض في الجسم.
- التصوير بالرنين المغناطيسي (MRI) أو الأشعة المقطعية (CT Scan): قد يطلب الدكتور هطيف هذه الفحوصات لتفاصيل أكثر دقة، خاصة إذا كان هناك اشتباه في انضغاط الأعصاب، أو لتقييم المفاصل، أو لاستبعاد مضاعفات خطيرة مثل الساركوما العظمية (Osteosarcoma)، وهي نادرة ولكنها خطيرة.
دور الأستاذ الدكتور محمد هطيف في التشخيص الدقيق:
يعتمد الدكتور هطيف على خبرته الطويلة (أكثر من 20 عامًا) في تفسير نتائج الفحوصات بدقة متناهية، والتمييز بين مرض باجيت وحالات العظام الأخرى المشابهة. يضمن هذا النهج الشامل والدقيق وضع خطة علاجية مخصصة وفعالة لكل مريض.
خيارات العلاج الشاملة لمرض باجيت العظمي: رعاية متقدمة على يد خبير
الهدف الرئيسي من علاج مرض باجيت العظمي هو تخفيف الألم، إبطاء تطور المرض، منع المضاعفات، وتحسين جودة حياة المريض. تتنوع خيارات العلاج بين التحفظي (غير الجراحي) والجراحي، ويتم تحديد الأنسب لكل حالة بناءً على شدة المرض، العظام المصابة، والأعراض. يحرص الأستاذ الدكتور محمد هطيف على تقديم أحدث وأنجع طرق العلاج، مع مراعاة الحالة الصحية العامة للمريض.
أولاً: العلاج التحفظي (غير الجراحي)
يُعتبر العلاج التحفظي هو الخط الأول لمعظم مرضى باجيت، خاصة الذين يعانون من أعراض خفيفة أو متوسطة.
1. الأدوية (البايفوسفونيت - Bisphosphonates)
تُعد البايفوسفونيت هي العلاج الدوائي الأساسي لمرض باجيت العظمي. تعمل هذه الأدوية على إبطاء نشاط ناقضات العظم (الخلايا التي تهدم العظم)، مما يقلل من معدل هدم العظم ويسمح لبانيات العظم ببناء عظم جديد أكثر تنظيمًا وقوة.
- آلية عملها: تتراكم البايفوسفونيت في العظام وتُمتص بواسطة ناقضات العظم أثناء عملية الهدم، مما يعطل وظيفتها ويقلل من عددها.
-
دواعي الاستخدام:
- ألم العظام المرتبط بالمرض.
- ارتفاع مستويات الفوسفاتاز القلوي (ALP) بشكل كبير.
- المضاعفات العصبية (مثل انضغاط الأعصاب أو فقدان السمع).
- التحضير للجراحة لتقليل النزيف وتثبيت العظم.
- تجنب المضاعفات في العظام الحاملة للوزن أو تلك المعرضة لخطر الكسر.
-
أنواع البايفوسفونيت الشائعة:
- أليندرونات (Alendronate): يؤخذ عن طريق الفم، عادة مرة واحدة يوميًا أو أسبوعيًا.
- ريزيدرونات (Risedronate): يؤخذ عن طريق الفم، عادة مرة واحدة يوميًا أو أسبوعيًا.
- إيباندرونات (Ibandronate): يؤخذ عن طريق الفم أو الوريد.
- حمض الزوليدرونيك (Zoledronic Acid): يعتبر الأكثر فعالية وغالبًا ما يكون العلاج المفضل. يُعطى عن طريق الوريد كجرعة واحدة سنويًا، أو قد تكون هناك حاجة لجرعات أقل تكرارًا.
-
الآثار الجانبية المحتملة للبايفوسفونيت:
- الفموية: حرقة في المعدة، غثيان، إسهال، آلام في البطن.
- الوريدية: أعراض تشبه الأنفلونزا بعد الحقن الأول، حمى، قشعريرة.
- نادرة ولكن خطيرة: نخر الفك (Osteonecrosis of the Jaw - ONJ)، وكسور غير نمطية في عظم الفخذ. يحرص الدكتور هطيف على تقييم مخاطر هذه الآثار الجانبية ومتابعة المريض بدقة.
2. مسكنات الألم
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين، لتخفيف الألم والالتهاب.
- الباراسيتامول (Paracetamol): لتخفيف الألم الخفيف إلى المتوسط.
- مسكنات الألم الأفيونية (Opioids): في حالات الألم الشديد والمزمن، ولكن بحذر بسبب مخاطر الإدمان.
3. العلاج الطبيعي والتأهيل
يلعب العلاج الطبيعي دورًا حاسمًا في الحفاظ على قوة العضلات، مرونة المفاصل، وتحسين الحركة. قد يوصي الدكتور هطيف ببرنامج تأهيلي يشمل:
*
التمارين العلاجية:
لتقوية العضلات المحيطة بالعظام والمفاصل المصابة.
*
تمارين الإطالة:
لتحسين نطاق حركة المفاصل.
*
تقنيات تخفيف الألم:
مثل العلاج بالحرارة أو البرودة.
4. الأجهزة المساعدة
- العكازات، المشايات، أو العصي: للمساعدة في تخفيف الضغط على العظام الحاملة للوزن وتقليل خطر السقوط والكسور.
- أحذية خاصة أو دعامات تقويمية: لتصحيح تشوهات الساقين وتحسين المشية.
5. التعديلات على نمط الحياة
- التغذية السليمة: نظام غذائي غني بالكالسيوم وفيتامين D لدعم صحة العظام.
- التعرض لأشعة الشمس: للحصول على فيتامين D الضروري لامتصاص الكالسيوم.
- التمارين الرياضية المنتظمة: المشي، السباحة، أو تمارين المقاومة الخفيفة، لتقوية العظام والعضلات.
- تجنب الأنشطة عالية التأثير: التي قد تزيد من خطر الكسور.
- الإقلاع عن التدخين والحد من الكحول: لتحسين الصحة العامة وصحة العظام.
ثانياً: العلاج الجراحي
لا يحتاج جميع مرضى باجيت إلى الجراحة، ولكن قد تكون ضرورية في حالات معينة عندما لا تستجيب الأعراض للعلاج التحفظي أو عند حدوث مضاعفات خطيرة.
-
دواعي التدخل الجراحي:
- الكسور: إصلاح الكسور المرضية التي تحدث في العظام الضعيفة.
- التشوهات العظمية الشديدة: تصحيح التقوس الشديد في الساقين أو انحناء العمود الفقري.
- انضغاط الأعصاب أو الحبل الشوكي: تخفيف الضغط على الهياكل العصبية لمنع التلف الدائم.
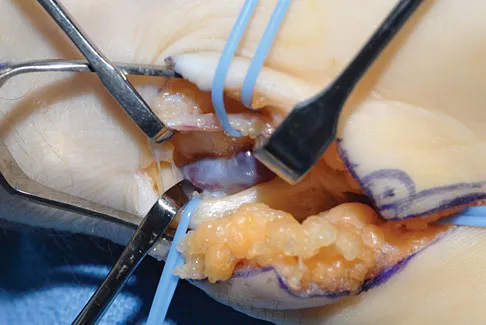
- التهاب المفاصل التنكسي الشديد: استبدال المفاصل التالفة (مثل الورك أو الركبة) التي تسبب ألمًا شديدًا وعجزًا وظيفيًا.
-
أنواع الجراحات التي يجريها الأستاذ الدكتور محمد هطيف:
- جراحة استبدال المفاصل (Arthroplasty): في حالات التهاب الم
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك