الدليل الشامل لفهم وعلاج التهاب العظم والنقي تحت الحاد
الخلاصة الطبية
التهاب العظم والنقي تحت الحاد هو عدوى بكتيرية بطيئة التطور تصيب العظام وتنتقل عبر الدم. يتميز بغياب الأعراض الشديدة كالحمى، مما يؤخر تشخيصه. يعتمد العلاج على المضادات الحيوية لفترات طويلة، وقد يتطلب تدخلاً جراحياً لتنظيف العظم المصاب واستئصال الأنسجة التالفة لضمان الشفاء التام.
الخلاصة الطبية السريعة: التهاب العظم والنقي تحت الحاد هو عدوى بكتيرية بطيئة التطور تصيب العظام وتنتقل عبر الدم. يتميز بغياب الأعراض الشديدة كالحمى، مما يؤخر تشخيصه. يعتمد العلاج على المضادات الحيوية لفترات طويلة، وقد يتطلب تدخلاً جراحياً لتنظيف العظم المصاب واستئصال الأنسجة التالفة لضمان الشفاء التام.
مقدمة عن التهاب العظم والنقي تحت الحاد
يمثل التهاب العظم والنقي تحت الحاد حالة طبية فريدة ومعقدة ضمن طيف التهابات العظام والمفاصل. على عكس الالتهابات الحادة التي تهاجم الجسم بشراسة وتسبب أعراضاً فورية ومزعجة، يتميز هذا النوع بتطوره البطيء والخفي. إن غياب الأعراض الجهازية الشديدة، مثل الحمى المرتفعة أو الإعياء العام، يجعل من الصعب على المريض إدراك حجم المشكلة في بدايتها، وهو ما يؤدي غالباً إلى تأخر ملحوظ في التشخيص الدقيق للحالة.
رغم هذا التخفي، فإن هذه الحالة شائعة نسبياً في عيادات جراحة العظام. تشير الدراسات الطبية المتقدمة إلى أن نسبة تصل إلى خمسة وثلاثين بالمائة من المرضى الذين يعانون من التهابات العظام الأولية يتم تشخيصهم في النهاية بهذا النوع تحت الحاد. نظراً لمساره البطيء، يتأخر التشخيص عادة لأكثر من أسبوعين من بداية ظهور الأعراض الأولى التي غالباً ما تكون مبهمة وغير واضحة، مما يضع المريض في حيرة ويستدعي خبرة طبية متخصصة لفك رموز هذه الحالة.
من أهم العلامات السريرية التي يعتمد عليها الأطباء المتخصصون هي التناقض العجيب بين الأعراض الخفيفة التي يشكو منها المريض، وبين المظهر العدواني والمقلق للآفة العظمية عند إجراء صور الأشعة. هذا التناقض يتطلب من الطبيب الحفاظ على مستوى عالٍ من الشك الطبي عند تقييم أي مريض يعاني من ألم عظمي موضعي ومستمر، خاصة إذا كانت تحاليل الدم ومؤشرات الالتهاب تظهر ضمن المعدلات الطبيعية.
التشريح وبنية العظام المستهدفة
لفهم كيفية تطور التهاب العظم والنقي تحت الحاد، من الضروري إلقاء نظرة مبسطة على تشريح العظام الطويلة في جسم الإنسان، مثل عظمة الفخذ أو القصبة. تتكون العظمة الطويلة من عدة أجزاء رئيسية تشمل الجذع أو جسم العظم، والنهايات العظمية، والمنطقة الانتقالية بينهما والتي تعرف بالكردوس.
تعتبر منطقة الكردوس من أكثر المناطق عرضة للإصابة بهذا النوع من الالتهابات، خاصة لدى الأطفال والشباب، نظراً لغزارة التروية الدموية فيها وبطء تدفق الدم في شعيراتها الدموية الدقيقة، مما يجعلها بيئة خصبة لاستقرار البكتيريا القادمة عبر مجرى الدم. عندما تستقر البكتيريا في هذه المنطقة، تبدأ في التكاثر ببطء، محاولة تدمير الأنسجة العظمية المحيطة بها، في حين يقوم جهاز المناعة ببناء جدار دفاعي حولها لمنع انتشارها، مما يخلق تجويفاً مغلقاً داخل العظم.
الأسباب وعوامل الخطر
ينشأ المسار البطيء لالتهاب العظم والنقي تحت الحاد نتيجة لتوازن دقيق ومعقد بين جهاز المناعة في جسم المريض وبين البكتيريا الغازية. هذا التوازن الدقيق يمنع الالتهاب من الانتشار السريع، ولكنه في الوقت نفسه يمنع الجسم من القضاء عليه تماماً.
آليات التوازن بين المناعة والبكتيريا
يتحقق هذا التوازن الذي يؤدي إلى استمرار الالتهاب بشكل خفي من خلال واحدة من ثلاث آليات رئيسية:
الأولى تتمثل في المقاومة العالية للمضيف، حيث يمتلك المريض جهازاً مناعياً قوياً وكفؤاً ينجح في محاصرة العدوى وبناء جدار حولها، مما يمنع انتشارها في مجرى الدم أو إلى أجزاء أخرى من الجسم.
الثانية تتعلق بضعف شراسة البكتيريا، حيث تكون العدوى ناتجة عن كائنات دقيقة تمتلك عوامل ضراوة منخفضة بطبيعتها، مما يؤدي إلى استجابة التهابية موضعية منخفضة الدرجة لا تثير أجهزة الإنذار الكبرى في الجسم.
الثالثة وهي شائعة جداً، وتحدث نتيجة الاستخدام المسبق للمضادات الحيوية. في كثير من الأحيان، يتناول المريض مضادات حيوية لحالات أخرى أو بسبب تشخيص خاطئ قبل ظهور الأعراض العظمية الواضحة. هذا العلاج الجزئي يثبط العدوى ويضعفها، ولكنه لا يقضي عليها تماماً، مما يسمح لها بالاستمرار في حالة خمول نسبي داخل العظم.
البكتيريا المسببة للالتهاب
من الناحية الميكروبيولوجية، تعتبر بكتيريا المكورات العنقودية الذهبية والمكورات العنقودية البشروية من أكثر الكائنات الحية الدقيقة التي يتم تحديدها كسبب رئيسي لالتهاب العظم والنقي تحت الحاد. ومع ذلك، يواجه الأطباء تحدياً كبيراً في التشخيص المخبري؛ فحتى مع أخذ عينات دقيقة من العظم أو إجراء خزعة جراحية مفتوحة، لا يتم التعرف على البكتيريا المسببة بنجاح إلا في حوالي ستين بالمائة من الحالات. هذا المعدل المرتفع للنتائج السلبية للزراعة المخبرية يؤكد على الضرورة القصوى لأخذ عينات أنسجة متعددة وإجراء زراعات طبية شاملة تشمل البكتيريا الهوائية واللاهوائية والفطريات، إلى جانب الفحص النسيجي الدقيق تحت المجهر.
الأعراض والعلامات التحذيرية
تتميز العلامات والأعراض الجهازية في التهاب العظم والنقي تحت الحاد بأنها في حدها الأدنى. على عكس الالتهابات الحادة، تكون درجة حرارة الجسم الأساسية للمريض عادة طبيعية أو مرتفعة بشكل طفيف جداً لا يكاد يلاحظ.
العلامة الوحيدة والمتسقة التي تشير إلى هذا التشخيص هي وجود ألم عميق ومستمر في العظم. يوصف هذا الألم بأنه خفيف إلى متوسط الشدة، يشبه النبض المكتوم داخل الطرف المصاب. قد يزداد الألم ليلاً أو بعد المجهود البدني، وقد يصاحبه تورم خفيف جداً أو ألم عند الضغط المباشر على المنطقة المصابة. غياب الاحمرار الشديد أو الحرارة الموضعية الواضحة غالباً ما يطمئن المريض بشكل خاطئ، مما يدفعه لتأجيل زيارة الطبيب.
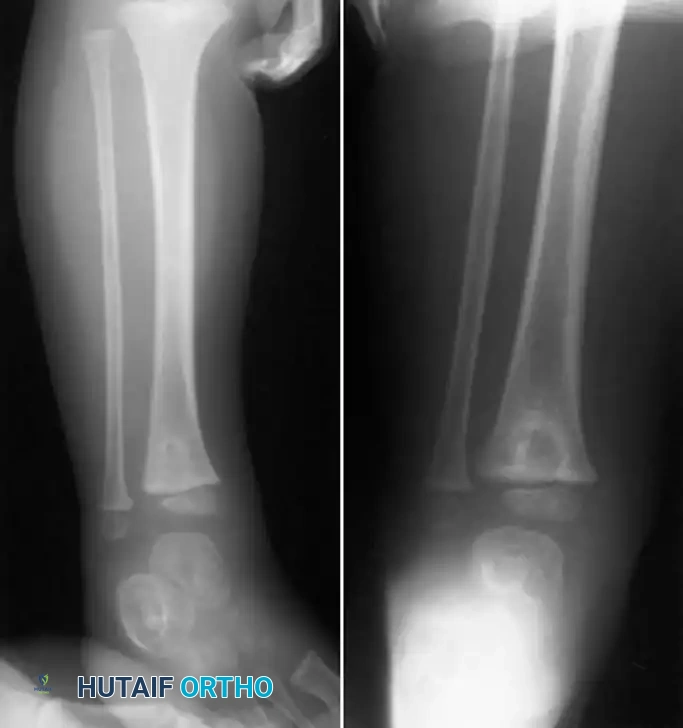
خراج برودي
خراج برودي هو شكل محدد وموضعي للغاية من التهاب العظم والنقي تحت الحاد. يحدث هذا الخراج بشكل متكرر في العظام الطويلة للأطراف السفلية، وتحديداً في الجزء السفلي من عظمة الساق أو الجزء العلوي من عظمة الفخذ، ويصيب عادة الشباب والأطفال.
قبل انغلاق صفائح النمو لدى الأطفال، تكون منطقة الكردوس هي الأكثر تضرراً. أما عند البالغين، فإن الآفة تشمل عادة المنطقة الانتقالية بين الكردوس والمشاشة. الشكوى الرئيسية للمريض هي ألم متقطع يستمر لفترة طويلة، مصحوباً بألم موضعي عند الضغط على العظم المصاب.

على صور الأشعة السينية، يظهر خراج برودي عادة كآفة متحللة محددة جيداً ومحاطة بحافة سميكة ومتميزة من العظام التفاعلية المتصلبة. هذه الحافة الكثيفة هي السمة المميزة لمحاولة الجسم عزل العدوى. يُعتقد أن الكائنات الحية الدقيقة ذات الضراوة المنخفضة هي التي تسبب هذه الآفة. نظراً لعدم اليقين التشخيصي وكثافة العظام المتصلبة التي تمنع اختراق المضادات الحيوية، تتطلب هذه الحالة في كثير من الأحيان تدخلاً جراحياً لتنظيف التجويف وتأكيد التشخيص.
التشخيص والفحوصات الطبية
نظراً لأن الأعراض السريرية تكون خفيفة ومخادعة، يعتمد الأطباء على مجموعة من الفحوصات للوصول إلى التشخيص الدقيق، معتمدين في المقام الأول على الشك السريري العالي وصور الأشعة.
الفحوصات المخبرية
غالباً ما تكون الفحوصات المخبرية غير مفيدة في إثبات التشخيص النهائي لالتهاب العظم والنقي تحت الحاد.
تكون أعداد خلايا الدم البيضاء ضمن الحدود الطبيعية في معظم الحالات. أما معدل ترسيب كريات الدم الحمراء، فقد يكون مرتفعاً في نصف الحالات فقط. بروتين سي التفاعلي قد يكون مرتفعاً بشكل طفيف ولكنه غالباً ما يكون طبيعياً. أما زراعة الدم، فهي سلبية بشكل شبه دائم نظراً لطبيعة العدوى الموضعية والمحصورة داخل العظم.
التصوير الإشعاعي
بما أن المؤشرات المخبرية غير موثوقة، فإن التشخيص الصحيح يعتمد بشكل كبير على النتائج الإشعاعية. تعتبر الأشعة السينية العادية وفحوصات العظام بالنظائر المشعة هي الخط الأول للتصوير.
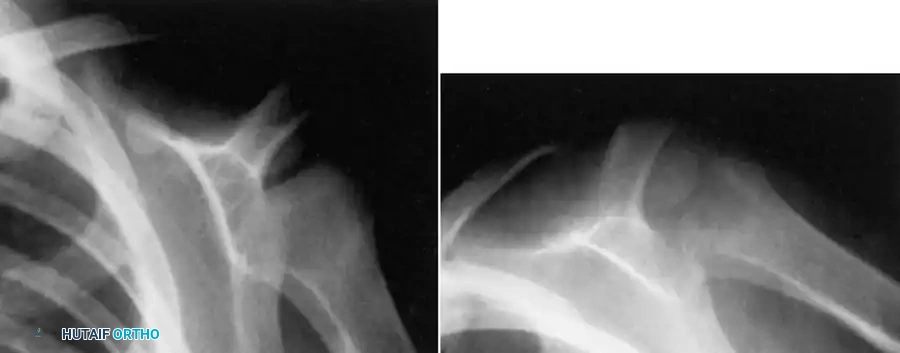
قد يكون التفريق بين هذه الآفات المعدية وأورام العظام الأولية أمراً بالغ الصعوبة بناءً على الأشعة السينية العادية وحدها. هنا يبرز دور التصوير بالرنين المغناطيسي كأداة لا تقدر بثمن. يساعد الرنين المغناطيسي في تشخيص الحالة من خلال تحديد تورم نخاع العظم، وامتداد الالتهاب للأنسجة الرخوة، وتحديد علامة القلم الرصاص أو الحافة المبطنة لتجويف الخراج. كما أنه ضروري جداً للتخطيط الدقيق للنهج الجراحي قبل العملية.
تصنيف روبرتس الإشعاعي
لتسهيل التشخيص وتحديد خطة العلاج، يستخدم الأطباء نظام تصنيف شامل لالتهاب العظم والنقي تحت الحاد يُعرف بتصنيف روبرتس. هذا النظام حيوي لتصنيف الآفة، وتوجيه التشخيص التفريقي، وتحديد الخوارزمية العلاجية المناسبة.
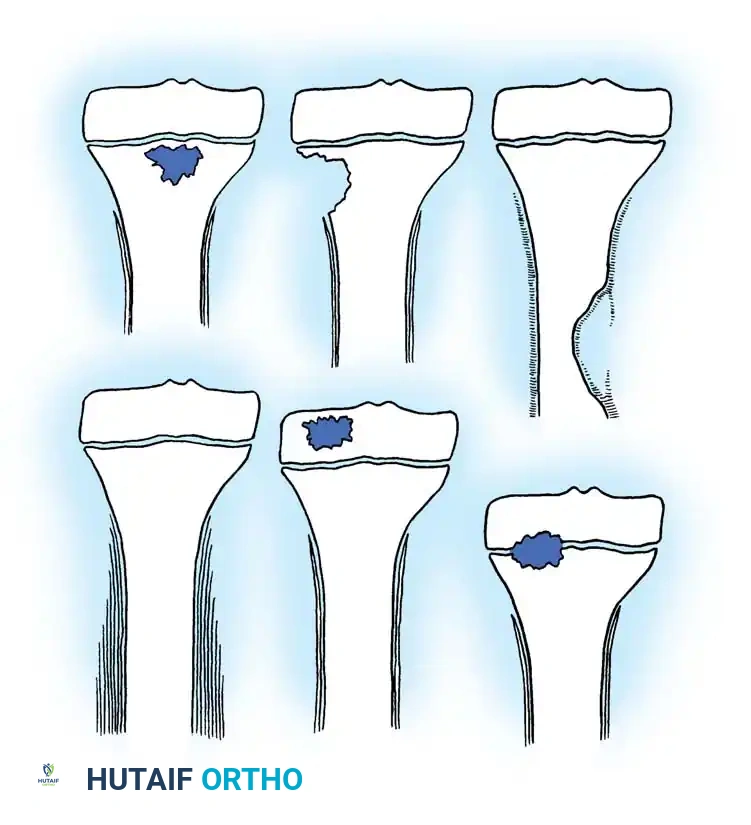
| نوع التصنيف | الوصف الإشعاعي للآفة | التشخيص التفريقي (أمراض مشابهة) |
|---|---|---|
| النوع الأول | منطقة موضعية وحيدة من التحلل العظمي | كثرة منسجات لانغرهاس، خراج برودي |
| النوع الثاني | تحلل عظمي مع تآكل في القشرة العظمية | الساركوما العظمية (أورام خبيثة) |
| النوع الثالث | زيادة في سماكة القشرة العظمية في الجذع | الورم العظمي العظماني (ورم حميد) |
| النوع الرابع | تكوين عظم جديد تحت السمحاق بطبقات | ساركوما إوينغ (أورام خبيثة) |
| النوع الخامس | تحلل عظمي مركزي في المشاشة | الورم الأرومي الغضروفي |
| النوع السادس | عملية مدمرة تشمل جسم الفقرة | السل، الساركوما العظمية |
هناك تحذير جراحي بالغ الأهمية: الآفات من النوع الثاني والنوع الرابع تحاكي بشكل كبير أورام العظام الأولية الخبيثة والعدوانية. في هذه الحالات المحددة، تعتبر الخزعة المفتوحة أمراً إلزامياً ومطلقاً لاستبعاد وجود ورم خبيث قبل البدء في أي علاج نهائي.
العلاج والخيارات الطبية المتاحة
يتطلب التعامل مع التهاب العظم والنقي تحت الحاد نهجاً دقيقاً ومتوازناً، يجمع بين فعالية العلاج الحديث بالمضادات الحيوية وضرورة التنظيف الجراحي عند الحاجة.
العلاج الدوائي والمضادات الحيوية
بالنسبة للآفات التي تظهر كخراج بسيط ومحتوى جيداً في العظم دون وجود رد فعل عدواني في الغلاف العظمي، لا يوصى عادة بإجراء خزعة فورية. هذه الآفات، التي تميز التهاب العظم والنقي تحت الحاد، يمكن علاجها تجريبياً.
يتكون النظام العلاجي الموصى به من إعطاء مضادات حيوية عن طريق الوريد لمدة ثمان وأربعين ساعة، يتبعه دورة شاملة من المضادات الحيوية عن طريق الفم تستمر لمدة ستة أسابيع. أثبتت الدراسات الطبية أن هذا العلاج التحفظي يحقق نسبة نجاح مبهرة تصل إلى سبعة وثمانين بالمائة في الحالات المناسبة، مما يجنب المريض الحاجة إلى التدخل الجراحي.
العلاج الجراحي وتنظيف العظام
يتم اللجوء إلى التدخل الجراحي في حالات محددة، إما لاستبعاد وجود ورم خبيث في الآفات التي تبدو عدوانية في الأشعة، أو للقضاء على خراج برودي المعاند الذي لا يستجيب للمضادات الحيوية. الهدف من الجراحة هو الحصول على أنسجة للتشخيص، وتفريغ القيح، وإزالة العظام الميتة مع تقليل الضرر الذي قد يلحق بالهياكل العظمية السليمة المتبقية.
تبدأ الجراحة بتحديد دقيق لموقع الآفة باستخدام الأشعة السينية أثناء العملية. يقوم الجراح بعمل شق دقيق للوصول إلى العظم، مع الحرص الشديد على عدم إتلاف الغلاف العظمي المغذي للعظام. بعد ذلك، يتم إنشاء نافذة قشرية، وهي عبارة عن فتحة بيضاوية صغيرة في جدار العظم الخارجي للوصول إلى التجويف الداخلي المصاب.
يتم استخدام أدوات جراحية دقيقة لتنظيف التجويف بالكامل، وإزالة جميع الأنسجة الميتة والمصابة. يتم إرسال عينات متعددة من هذه الأنسجة إلى المختبر للزراعة والتحليل النسيجي. بعد التنظيف، يتم غسل التجويف العظمي بكميات كبيرة من المحاليل المعقمة لضمان إزالة أي بكتيريا متبقية. في بعض الحالات، قد يضع الجراح مضادات حيوية موضعية داخل التجويف العظمي لضمان القضاء التام على العدوى.
التعافي ومرحلة ما بعد الجراحة
تعتبر مرحلة إعادة التأهيل وإدارة العلاج الطبي بعد الجراحة بنفس أهمية التدخل الجراحي ذاته لضمان القضاء التام على التهاب العظم والنقي تحت الحاد ومنع انتكاسه.
العناية بالجرح والحركة
مباشرة بعد الجراحة، يتم وضع جبيرة مبطنة جيداً لحماية الطرف المصاب، خاصة إذا كانت الإصابة في الأطراف السفلية. الوضعية الصحيحة للطرف ضرورية جداً لمنع التقلصات العضلية. يُمنع المريض تماماً من تحميل الوزن على الطرف المصاب في البداية لحماية العظم الذي تم إجراء نافذة فيه من التعرض لكسر مرضي.
بمجرد التئام الجرح الجراحي، والذي يستغرق عادة من عشرة إلى أربعة عشر يوماً، يتم إزالة الجبيرة. يبدأ المريض بعد ذلك بالانتقال التدريجي لتحميل الوزن باستخدام العكازات، ويتم زيادة التحميل بناءً على قدرة المريض والأدلة الإشعاعية التي تؤكد بدء تعافي واندماج العظم.
المتابعة طويلة الأمد
يجب أن يستمر العلاج بالمضادات الحيوية بعد الجراحة بناءً على نتائج الزراعة المخبرية وتحت إشراف طبيب متخصص في الأمراض المعدية. عادة ما يتطلب الأمر دورة شاملة من المضادات الحيوية لمدة ستة أسابيع لاختراق العظام المتصلبة والقضاء على أي مرض مجهري متبقي.
المتابعة الطبية طويلة الأمد ضرورية جداً، حيث يجب أن تستمر لمدة عام على الأقل بعد الجراحة. يتم إجراء صور أشعة سينية متسلسلة في فترات منتظمة لمراقبة اختفاء الآفة العظمية، والتأكد من عدم عودة العدوى، ومراقبة نمو العظام بشكل سليم خاصة عند الأطفال لتجنب أي توقف في صفائح النمو.
التحول إلى الالتهاب المزمن
في حال فشل العلاج أو التأخر الكبير في التشخيص، قد يتحول التهاب العظم والنقي تحت الحاد إلى التهاب مزمن. في هذه المراحل المتقدمة، لا تكون الجراحة الكبرى دائماً الخيار الأفضل، خاصة للمرضى الذين يعانون من مشاكل صحية معقدة أو ضعف في جهاز المناعة.
لتوجيه هذه القرارات المعقدة، يستخدم الأطباء تصنيفاً خاصاً يقيم الحالة الصحية العامة للمريض وقدرته على تحمل الجراحة، بالإضافة إلى تقييم مدى انتشار المرض تشريحياً داخل العظم. قد يكون الخيار الأفضل لبعض المرضى الضعفاء هو التنظيف الجراحي المحدود مع استخدام مضادات حيوية قمعية مدى الحياة للسيطرة على الأعراض وتخفيف الألم بدلاً من محاولة استئصال العظم بالكامل.
الأسئلة الشائعة
ما هو التهاب العظم والنقي تحت الحاد
هو نوع من أنواع العدوى البكتيرية التي تصيب العظام، ويتميز بتطوره البطيء جداً وغياب الأعراض الشديدة مثل الحمى المرتفعة. يحدث عندما تنتقل البكتيريا عبر الدم وتستقر في العظم، حيث يحاصرها جهاز المناعة مكوناً تجويفاً التهابياً.
هل يعتبر هذا الالتهاب نوعا من السرطان
لا، هو ليس سرطاناً بل هو عدوى بكتيرية. ومع ذلك، فإن بعض أنواعه تظهر في صور الأشعة السينية بشكل يشبه جداً أورام العظام الخبيثة، مما يستدعي إجراء خزعة جراحية للتأكد من التشخيص واستبعاد السرطان بشكل قاطع.
لماذا يتأخر تشخيص هذا المرض عادة
يتأخر التشخيص لأن الأعراض تكون خفيفة ومبهمة، مثل ألم بسيط ومتقطع في العظم دون وجود علامات التهاب واضحة كالحرارة أو الاحمرار. كما أن تحاليل الدم الروتينية غالباً ما تظهر نتائج طبيعية، مما يقلل من اشتباه الطبيب والمريض بوجود عدوى عميقة.
ما هو خراج برودي وكيف يختلف عن الالتهاب العادي
خراج برودي هو شكل موضعي ومحدد من التهاب العظم والنقي تحت الحاد. يتميز بوجود تجويف مليء بالقيح داخل العظم محاط بجدار سميك جداً من العظام المتصلبة التي يكونها الجسم لمحاصرة العدوى. يصيب عادة عظام الساق أو الفخذ ويسبب ألماً مزمناً.
هل يمكن الشفاء من الالتهاب بالمضادات الحيوية فقط
نعم، في العديد من الحالات التي يتم تشخيصها مبكراً والتي لا تظهر علامات عدوانية في الأشعة، يمكن الشفاء التام باستخدام دورة مكثفة من المضادات الحيوية لمدة ستة أسابيع دون الحاجة إلى تدخل جراحي.
كم تستغرق عملية تنظيف العظم جراحيا
تعتمد مدة الجراحة على حجم وموقع الآفة، ولكنها تستغرق عادة من ساعة إلى ساعتين. يقوم الجراح خلالها بعمل فتحة صغيرة في العظم، وتنظيف التجويف من الأنسجة الميتة والقيح، وغسله جيداً بالمحاليل المعقمة.
متى يمكنني المشي بعد الجراحة
يُمنع المشي وتحميل الوزن على الطرف المصاب مباشرة بعد الجراحة لحماية العظم من الكسر. يبدأ المريض باستخدام العكازات بعد التئام الجرح (حوالي أسبوعين)، ويتم العودة للمشي الطبيعي تدريجياً بناءً على تعليمات الطبيب وصور الأشعة.
لماذا يجب الاستمرار على المضادات الحيوية لأسابيع
العظام أنسجة صلبة وذات تروية دموية بطيئة مقارنة بالأعضاء الأخرى، مما يجعل وصول المضاد الحيوي إلى موقع العدوى صعباً. كما أن البكتيريا تحيط نفسها بجدار متصلب، لذا يتطلب الأمر وقتاً طويلاً (عادة 6 أسابيع) لضمان القضاء التام على كل البكتيريا المتبقية.
هل يمكن أن يعود الالتهاب بعد العلاج
رغم أن العلاج الصحيح والمكتمل يحقق نسب نجاح عالية جداً، إلا أن هناك احتمالاً ضئيلاً لعودة الالتهاب، خاصة إذا لم يتم إكمال دورة المضادات الحيوية، أو إذا كان المريض يعاني من ضعف في المناعة أو أمراض مزمنة مثل السكري.
ما هي مضاعفات إهمال علاج التهاب العظم
إهمال العلاج قد يؤدي إلى تحول الالتهاب إلى حالة مزمنة يصعب علاجها، وتدمير مستمر للأنسجة العظمية، وتكون نواسور (فتحة تخرج القيح إلى الجلد). عند الأطفال، قد يؤدي إلى تلف صفائح النمو مما يسبب تشوهات أو قصراً في الطرف المصاب.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك
