كسور العظام: دليلك الشامل لأسبابها وطرق الوقاية الفعالة.
الخلاصة الطبية
تعرف معنا على تفاصيل كسور العظام: دليلك الشامل لأسبابها وطرق الوقاية الفعالة.، يوضح أن الكسور تحدث نتيجة إصابات مباشرة كالسقوط والحوادث، أو أمراض مزمنة مثل هشاشة العظام، مما يهدد الحركة والصحة العامة. للوقاية الفعالة، يُنصح باتباع نظام غذائي غني بالكالسيوم وفيتامين د، ممارسة الرياضة بانتظام، ارتداء معدات الحماية، وتجنب عوامل الخطر، مع أهمية الفحص الدوري للعظام.
كسور العظام: دليلك الشامل لأسبابها، أنواعها، طرق علاجها والوقاية الفعالة منها
تُعد كسور العظام من الإصابات الشائعة التي يمكن أن تؤثر على أي شخص، بغض النظر عن العمر أو نمط الحياة. تحدث هذه الإصابات عندما يتعرض العظم لقوة تفوق قدرته على التحمل، مما يؤدي إلى انكساره أو تشققه. لا تقتصر كسور العظام على مجرد ألم وإزعاج، بل يمكن أن تؤثر بشكل كبير على جودة الحياة، وتعيق الحركة الطبيعية، وتتطلب رعاية طبية متخصصة ومكثفة لضمان الشفاء التام واستعادة الوظيفة.
في اليمن، وبالتحديد في صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجعية طبية لا غنى عنها في جراحة العظام والمفاصل والعمود الفقري والكتف. بصفته أستاذًا في جراحة العظام والمفاصل والعمود الفقري والكتف بجامعة صنعاء ، ومع خبرة تفوق 20 عامًا في هذا المجال الدقيق، يقدم الدكتور هطيف حلولاً علاجية متقدمة تعتمد على أحدث التقنيات العالمية مثل الجراحات الميكروسكوبية، والمناظير 4K، وجراحات استبدال المفاصل (Arthroplasty). تُعرف عيادته بالتزامه بأعلى معايير الأمانة الطبية والكفاءة المهنية، مما يجعله الخيار الأمثل للمرضى الباحثين عن أفضل رعاية ممكنة.
يهدف هذا الدليل الشامل إلى تقديم فهم معمق لكسور العظام، بدءًا من أسبابها وأنواعها، مرورًا بأساليب التشخيص والعلاج المتطورة، وصولاً إلى أهمية إعادة التأهيل والوقاية. سنستعرض كل ذلك مع التأكيد على الدور المحوري لخبرة الأستاذ الدكتور محمد هطيف في تقديم الرعاية المتميزة التي يستحقها مرضانا.
مقدمة شاملة عن كسور العظام
تحدث كسور العظام عندما يتم تحطيم استمرارية نسيج العظم، غالبًا نتيجة لضغط أو قوة خارجية مفاجئة أو متكررة. يمكن أن تتراوح هذه القوة من صدمة قوية ومباشرة مثل حوادث السيارات أو السقوط من ارتفاع، إلى قوى خفيفة ولكن متكررة تؤدي إلى ما يعرف بـ"كسور الإجهاد" (Stress Fractures)، خاصة لدى الرياضيين. كما أن بعض الأمراض المزمنة، مثل هشاشة العظام (Osteoporosis)، تجعل العظام أكثر هشاشة وعرضة للكسور حتى من الأنشطة اليومية البسيطة.
تعتبر العظام هيكل الجسم الأساسي، وهي توفر الدعم، وتحمي الأعضاء الحيوية، وتساعد في الحركة. عندما يحدث كسر، تتأثر هذه الوظائف بشكل مباشر، مما يؤدي إلى الألم الشديد، التورم، الكدمات، وفي كثير من الحالات، عدم القدرة على تحريك الجزء المصاب. تداعيات الكسور لا تتوقف عند الألم الجسدي، بل قد تشمل أيضًا تحديات نفسية واقتصادية بسبب فترة التعافي الطويلة والحاجة إلى رعاية طبية مستمرة.
لضمان الشفاء الأمثل واستعادة القدرة الحركية، يتطلب التعامل مع الكسور فهمًا دقيقًا لنوع الكسر وموقعه وشدته، بالإضافة إلى خبرة طبية متخصصة لتحديد خطة العلاج الأنسب. هذا هو المجال الذي يتألق فيه الأستاذ الدكتور محمد هطيف، حيث يجمع بين المعرفة الأكاديمية العميقة والخبرة العملية الواسعة، ويستخدم أحدث الابتكارات الجراحية لتقديم أفضل النتائج الممكنة لمرضاه.
نظرة تشريحية على العظام ووظائفها
لفهم كسور العظام بشكل أفضل، من الضروري أن نلقي نظرة سريعة على التركيب التشريحي للعظام ووظائفها الحيوية:
-
التركيب العظمي:
العظام هي نسيج ضام حي، صلب ولكنه ديناميكي، يتكون أساسًا من مصفوفة خارج الخلوية غنية بالكالسيوم والفوسفات (هيدروكسي أباتيت) التي تمنحه الصلابة، بالإضافة إلى ألياف الكولاجين التي توفر المرونة. تتكون العظام من نوعين رئيسيين:
- العظم القشري (Compact Bone): وهو الطبقة الخارجية الكثيفة والصلبة التي توفر القوة والدعم.
- العظم الإسفنجي (Cancellous/Spongy Bone): يقع داخل العظم القشري، ويتميز بتركيب شبكي مسامي يحتوي على نخاع العظم، وهو مكان إنتاج خلايا الدم.
- الغضروف المفصلي (Articular Cartilage): يغطي نهايات العظام عند المفاصل، ويوفر سطحًا أملسًا يقلل الاحتكاك ويسمح بحركة سهلة.
- السمحاق (Periosteum): غشاء ليفي رقيق يغطي السطح الخارجي لمعظم العظام، ويحتوي على الأوعية الدموية والأعصاب وخلايا تكوين العظم (Osteoblasts)، وهو ضروري لإصلاح العظام ونموها.
- نخاع العظم (Bone Marrow): يوجد داخل تجويف العظام الطويلة وبين الفراغات في العظم الإسفنجي، وهو مسؤول عن إنتاج خلايا الدم الحمراء والبيضاء والصفائح الدموية.
وظائف العظام الرئيسية:
1.
الدعم الهيكلي:
تشكل العظام الإطار الذي يدعم الجسم ويحافظ على شكله.
2.
الحماية:
تحمي العظام الأعضاء الداخلية الحيوية (مثل الدماغ بواسطة الجمجمة، والقلب والرئتين بواسطة القفص الصدري).
3.
الحركة:
تعمل العظام كرافعات تُحرك بواسطة العضلات والأوتار، مما يسمح بحركة الجسم.
4.
تخزين المعادن:
تخزن العظام الكالسيوم والفوسفور، وهي معادن حيوية لوظائف الجسم المختلفة، وتطلقها عند الحاجة.
5.
تكوين الدم (Hematopoiesis):
ينتج نخاع العظم خلايا الدم المختلفة.
عند حدوث كسر، يتعطل أحد هذه الأجزاء أو أكثر، مما يؤثر على قدرة العظم على أداء وظائفه، ويتطلب تدخلًا علاجيًا لاستعادة سلامة الهيكل العظمي.
أنواع كسور العظام وتصنيفاتها الدقيقة
تتنوع كسور العظام بشكل كبير بناءً على عدة عوامل، وتحديد نوع الكسر بدقة أمر حاسم لتحديد خطة العلاج. إليك أبرز التصنيفات:
- 1. حسب وجود اتصال بين الكسر والبيئة الخارجية:
- الكسر المغلق (Closed/Simple Fracture): لا يوجد اتصال بين موقع الكسر والبيئة الخارجية، أي أن الجلد فوق الكسر سليم. هذا النوع أقل عرضة للعدوى.
-
الكسر المفتوح (Open/Compound Fracture): يوجد كسر في الجلد أو الأنسجة الرخوة فوق الكسر، مما يعرض العظم المكسور للبيئة الخارجية. هذا النوع أكثر خطورة بسبب ارتفاع خطر العدوى، وقد يتطلب جراحة عاجلة.
-
2. حسب طبيعة الكسر ومدى انفصال العظم:
- الكسر الكامل (Complete Fracture): ينقسم العظم إلى قطعتين أو أكثر بشكل كامل.
-
الكسر غير الكامل (Incomplete Fracture): يتشقق العظم جزئيًا ولا ينفصل تمامًا. من أمثلته "كسر الغصن الأخضر" (Greenstick Fracture) الذي يحدث غالبًا لدى الأطفال حيث يكون العظم مرنًا وينكسر جزئيًا مثل غصن الشجرة الطري.
-
3. حسب نمط الكسر وشكله:
- الكسر المستعرض (Transverse Fracture): كسر يمتد بشكل مستقيم عبر العظم، عموديًا على محور العظم الطولي.
- الكسر المائل (Oblique Fracture): كسر يمتد بزاوية عبر العظم.
- الكسر الحلزوني (Spiral Fracture): كسر يلتف حول العظم، وغالبًا ما يحدث نتيجة قوة التواء قوية.
- الكسر المفتت/المتعدد (Comminuted Fracture): ينكسر العظم إلى ثلاث قطع أو أكثر. هذا النوع معقد وقد يتطلب جراحة لتثبيت القطع.
- الكسر الضاغط (Compression Fracture): يحدث عندما ينهار العظم على نفسه، ويحدث عادة في الفقرات نتيجة هشاشة العظام أو الصدمات القوية.
- الكسر الانضغاطي/المنغرس (Impacted Fracture): تندفع أجزاء الكسر بعضها داخل بعض.
- كسر القلع/الرضي (Avulsion Fracture): تنفصل قطعة صغيرة من العظم عن العظم الرئيسي بسبب قوة سحب قوية من وتر أو رباط.
- كسر الإجهاد (Stress Fracture): شقوق صغيرة جدًا في العظم تحدث نتيجة الإجهاد المتكرر أو الاستخدام المفرط، خاصة لدى الرياضيين.
-
الكسر المرضي (Pathological Fracture): يحدث في عظم ضعيف مسبقًا بسبب مرض كامن (مثل هشاشة العظام الشديدة، الأورام السرطانية، العدوى) حتى مع صدمة خفيفة لا تكفي لكسر عظم سليم.
-
4. حسب موقع الكسر:
- الكسر في جسم العظم (Diaphyseal Fracture): يحدث في الجزء الأوسط من العظم الطويل.
- الكسر في نهاية العظم (Metaphyseal/Epiphyseal Fracture): يحدث بالقرب من المفصل أو في صفيحة النمو (لدى الأطفال).
إن فهم هذه التصنيفات المتعددة يساعد الأستاذ الدكتور محمد هطيف وفريقه في تحديد أفضل مسار للعلاج، سواء كان ذلك يتطلب تثبيتًا تحفظيًا أو تدخلًا جراحيًا دقيقًا باستخدام أحدث التقنيات.
الأسباب العميقة لكسور العظام
تتعدد أسباب كسور العظام وتتراوح من الحوادث المفاجئة إلى الظروف الصحية المزمنة التي تضعف العظام. يمكن تصنيف هذه الأسباب إلى رئيسية:
-
1. الأسباب الرضية (Traumatic Causes):
وهي الأكثر شيوعًا وتحدث نتيجة قوة خارجية قوية ومباشرة أو غير مباشرة على العظم: - السقوط (Falls): خاصة بين كبار السن بسبب ضعف التوازن وهشاشة العظام، أو الأطفال أثناء اللعب. يمكن أن يؤدي السقوط من ارتفاع إلى كسور خطيرة.
- حوادث السيارات والمركبات (Motor Vehicle Accidents): تُعد سببًا رئيسيًا للكسور الشديدة والمعقدة، وغالبًا ما تكون كسورًا مفتوحة ومتعددة.
- الإصابات الرياضية (Sports Injuries): تحدث نتيجة الصدمات المباشرة، الالتواءات القوية، أو السقوط أثناء ممارسة الرياضات عالية التأثير (مثل كرة القدم، كرة السلة، التزلج).
- إصابات العمل (Work-related Injuries): تنتج عن الحوادث في بيئات العمل الخطرة، مثل السقوط من ارتفاع أو التعرض لآلات ثقيلة.
-
الاعتداءات والعنف (Assaults and Violence): تؤدي إلى كسور مباشرة نتيجة الضرب أو القوى المفرطة.
-
2. الأسباب المرضية (Pathological Causes):
تحدث هذه الكسور في عظام ضعيفة مسبقًا نتيجة أمراض أو حالات طبية، حتى مع تعرضها لقوة بسيطة لا تكفي لكسر عظم سليم: - هشاشة العظام (Osteoporosis): هو السبب الأكثر شيوعًا للكسور المرضية، خاصة في كبار السن. يؤدي هذا المرض إلى انخفاض كثافة العظام وجعلها هشة وضعيفة جدًا، مما يجعلها عرضة للكسر حتى من السعال القوي أو السقوط البسيط.
- الأورام السرطانية (Cancers): سواء الأورام الأولية التي تبدأ في العظام، أو الأورام الثانوية (النقائل) التي تنتشر إلى العظام من أجزاء أخرى من الجسم (مثل الثدي، البروستاتا، الرئة)، فإنها تضعف بنية العظم.
- العدوى (Infections - Osteomyelitis): التهاب العظم والنقي يمكن أن يدمر الأنسجة العظمية ويضعفها، مما يجعلها عرضة للكسور.
- الأمراض الوراثية (Genetic Disorders): مثل تلين العظام الناقص (Osteogenesis Imperfecta)، وهو اضطراب وراثي نادر يجعل العظام هشة للغاية وتتعرض للكسر بسهولة.
- اضطرابات الغدد الصماء (Endocrine Disorders): مثل فرط نشاط الغدة الدرقية أو جارات الدرقية، والتي يمكن أن تؤثر على استقلاب الكالسيوم والعظام.
-
نقص التغذية (Nutritional Deficiencies): نقص فيتامين د والكالسيوم المزمن يضعف العظام ويجعلها أكثر عرضة للكسور.
-
3. كسور الإجهاد (Stress Fractures):
تحدث هذه الكسور نتيجة تكرار الإجهاد والضغط على العظم بمرور الوقت، وليس بسبب صدمة واحدة قوية. شائعة لدى الرياضيين والجنود، وتحدث عادة في عظام الساق والقدم. ينتج هذا النوع من الكسور عن إجهاد متكرر يفوق قدرة العظم على إصلاح نفسه بين فترات الإجهاد.
عوامل الخطر الرئيسية للإصابة بكسور العظام:
هناك عدة عوامل تزيد من احتمالية تعرض الفرد للكسور:
| عامل الخطر | وصف | الفئة المتأثرة بشكل أساسي |
|---|---|---|
| العمر المتقدم | ضعف العظام وتناقص كثافتها مع التقدم في العمر (هشاشة العظام) وزيادة احتمالية السقوط. | كبار السن (فوق 60 عامًا) |
| الجنس (الإناث) | النساء أكثر عرضة لهشاشة العظام بعد انقطاع الطمث بسبب نقص هرمون الإستروجين. | الإناث |
| نقص الكالسيوم وفيتامين د | ضروريان لقوة العظام وصحتها. | جميع الأعمار، خاصة من يعانون من سوء تغذية أو قلة التعرض للشمس. |
| نمط الحياة الخامل | قلة النشاط البدني تضعف العظام والعضلات. | الأفراد غير النشطين |
| التدخين والكحول | يقللان من كثافة العظام ويعيقان عملية الشفاء. | المدخنون ومستهلكو الكحول بكثرة |
| الأمراض المزمنة | مثل السكري، أمراض الكلى، أمراض الغدة الدرقية. | المرضى الذين يعانون من حالات طبية مزمنة. |
| بعض الأدوية | مثل الكورتيكوستيرويدات لفترات طويلة. | المرضى الذين يتناولون أدوية معينة بانتظام. |
| اضطرابات الأكل | تؤدي إلى نقص حاد في العناصر الغذائية. | الأفراد الذين يعانون من اضطرابات الأكل. |
| تاريخ سابق للكسور | يزيد من احتمالية حدوث كسور مستقبلية. | الأفراد الذين تعرضوا لكسور سابقة. |
يحرص الأستاذ الدكتور محمد هطيف على تقييم جميع هذه العوامل عند فحص المريض، لتحديد الأسباب الكامنة وراء الكسر ووضع خطة علاجية وقائية شاملة، خاصة عند التعامل مع المرضى الذين يعانون من عوامل خطر متعددة.
أعراض كسور العظام: كيف تتعرف عليها؟
تختلف أعراض كسور العظام في شدتها ونوعها باختلاف موقع الكسر ونوعه وشدته، ولكن هناك مجموعة من العلامات الشائعة التي يجب الانتباه إليها:
- الألم الشديد والمفاجئ: وهو العرض الأكثر شيوعًا والأكثر وضوحًا. عادة ما يكون الألم حادًا جدًا في موقع الكسر ويزداد سوءًا عند محاولة تحريك الجزء المصاب أو الضغط عليه.
- التورم (Swelling): يحدث التورم حول منطقة الكسر بسبب تراكم السوائل والدم نتيجة الالتهاب والإصابة المباشرة للأنسجة الرخوة.
- الكدمات أو تغير لون الجلد (Bruising/Discoloration): قد تظهر كدمات زرقاء أو بنفسجية اللون حول منطقة الكسر بعد فترة قصيرة من الإصابة، نتيجة لنزيف تحت الجلد.
- التشوه أو الخلل في الشكل (Deformity): قد يظهر الجزء المصاب بمظهر غير طبيعي، مثل انحناء واضح في العظم، أو قصر في الطرف، أو بروز غير طبيعي.
- عدم القدرة على تحريك الجزء المصاب أو تحمل الوزن (Inability to move/bear weight): يصبح من الصعب أو المستحيل تحريك الطرف المصاب، أو الوقوف أو المشي إذا كان الكسر في الساق أو القدم.
- ألم عند اللمس (Tenderness to touch): تكون المنطقة المحيطة بالكسر حساسة جدًا ومؤلمة عند لمسها برفق.
- صوت طقطقة أو احتكاك (Crepitus): قد يسمع المريض أو يشعر بصوت طقطقة أو احتكاك (مثل صوت طحن) عند محاولة تحريك العظم المكسور، وذلك بسبب احتكاك نهايات العظم المكسورة ببعضها البعض.
- الخدر أو الوخز (Numbness or Tingling): في بعض الحالات، قد يؤدي الكسر إلى تلف الأعصاب المحيطة، مما يسبب خدرًا أو وخزًا أو ضعفًا في الطرف المصاب.
- بروز العظم (Exposed bone): في حالات الكسور المفتوحة، قد يخترق العظم المكسور الجلد ويبرز إلى الخارج، وهي حالة طارئة تتطلب عناية طبية فورية لمنع العدوى.
من الضروري جدًا عدم محاولة تحريك الجزء المصاب عند الشك في وجود كسر، والبحث عن الرعاية الطبية الفورية. التشخيص المبكر والعلاج المناسب يقللان من المضاعفات ويسرعان عملية الشفاء.
التشخيص الدقيق لكسور العظام
يعتمد التشخيص الدقيق لكسور العظام على مزيج من الفحص السريري الدقيق والتصوير الطبي المتخصص. تبرز أهمية الخبرة الطبية هنا، حيث يتمتع الأستاذ الدكتور محمد هطيف بقدرة عالية على قراءة وتفسير نتائج التصوير، مما يضمن تشخيصًا لا لبس فيه وخطة علاجية مُحكمة.
-
الفحص السريري (Clinical Examination):
- أخذ التاريخ المرضي: يسأل الطبيب المريض عن كيفية حدوث الإصابة، الأعراض التي يشعر بها، تاريخه الصحي السابق، وأي أدوية يتناولها.
-
الفحص البدني:
يقوم الأستاذ الدكتور محمد هطيف بفحص الجزء المصاب بعناية لتقييم:
- وجود تورم أو كدمات أو تشوه.
- مدى الألم عند اللمس أو الحركة.
- القدرة على تحريك الطرف المصاب.
- حالة الأعصاب والأوعية الدموية في المنطقة (مثل الإحساس، النبض، درجة حرارة الجلد) للتأكد من عدم وجود ضرر مصاحب.
-
التصوير الطبي (Medical Imaging):
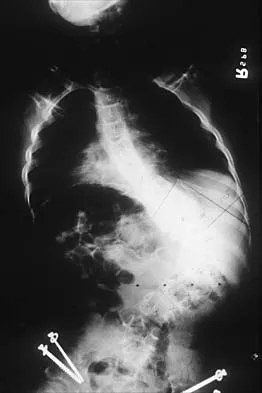
- الأشعة السينية (X-rays): هي الفحص الأولي والأكثر شيوعًا لتشخيص معظم الكسور. توفر صورًا ثنائية الأبعاد للعظام، وتساعد في تحديد مكان الكسر، نوعه (مغلق/مفتوح، كامل/غير كامل)، ومدى إزاحة أجزاء العظم.
- التصوير المقطعي المحوسب (Computed Tomography - CT Scan): يوفر صورًا مقطعية ثلاثية الأبعاد للعظام، وهو مفيد بشكل خاص للكسور المعقدة، وكسور المفاصل (Intra-articular fractures)، وكسور العمود الفقري والحوض، حيث يمكنه إظهار التفاصيل الدقيقة للكسر التي قد لا تظهر بوضوح في الأشعة السينية.
- التصوير بالرنين المغناطيسي (Magnetic Resonance Imaging - MRI): يستخدم موجات الراديو ومجالاً مغناطيسيًا قويًا لإنشاء صور مفصلة للأنسجة الرخوة (الأربطة، الأوتار، العضلات، الغضاريف)، بالإضافة إلى العظام. وهو مفيد لتشخيص كسور الإجهاد، وإصابات الغضاريف، وتلف الأنسجة الرخوة المصاحب للكسر، أو عند الشك في وجود كسر لا يظهر في الأشعة السينية.
- فحص العظام بالنظائر المشعة (Bone Scan): يستخدم للكشف عن كسور الإجهاد التي قد لا تظهر في الأشعة السينية المبكرة، أو لتحديد الأورام أو العدوى في العظام.
- الموجات فوق الصوتية (Ultrasound): قد تُستخدم في بعض الحالات لتقييم إصابات الأنسجة الرخوة أو لتحديد وجود نزيف داخلي حول موقع الكسر.
بفضل خبرته العريضة في قراءة وتفسير هذه الفحوصات، يتمكن الأستاذ الدكتور محمد هطيف من الوصول إلى تشخيص دقيق وشامل، مما يمهد الطريق لوضع خطة علاجية فردية ومُحكمة تحقق أفضل النتائج الممكنة للمريض.
خيارات علاج كسور العظام: النهج التحفظي مقابل الجراحي
يهدف علاج كسور العظام إلى إعادة العظم المكسور إلى وضعه التشريحي الطبيعي، وتثبيته في هذا الوضع حتى يلتئم، واستعادة وظيفة الجزء المصاب. يعتمد اختيار طريقة العلاج على عدة عوامل، منها نوع الكسر وموقعه وشدته، عمر المريض وصحته العامة، ومستوى نشاطه. يقدم الأستاذ الدكتور محمد هطيف، بصفته جراح عظام خبيرًا، تقييمًا دقيقًا لكل حالة لتحديد النهج الأنسب.
- العلاج التحفظي (غير الجراحي) لكسور العظام
يُطبق العلاج التحفظي في حالات الكسور المستقرة، التي لا يوجد فيها إزاحة كبيرة لأجزاء العظم، أو في المرضى الذين لا يتحملون الجراحة. يشمل هذا النهج:
- الرد المغلق (Closed Reduction): يتم فيه إعادة ترتيب قطع العظم المكسور يدويًا إلى وضعها الصحيح دون الحاجة إلى إجراء شق جراحي. يتم ذلك غالبًا تحت تأثير التخدير الموضعي أو العام.
-
التثبيت (Immobilization):
بعد الرد، يجب تثبيت العظم المكسور لمنع حركته والسماح له بالالتئام. يتم ذلك باستخدام:
- الجبائر الجبسية (Casts): مصنوعة من الجبس أو الألياف الزجاجية، وتوفر تثبيتًا قويًا للطرف المصاب.
- الجبائر (Splints): أقل صلابة من الجبائر الجبسية، وتستخدم غالبًا في البداية لتخفيف التورم، أو لكسور بسيطة لا تتطلب تثبيتًا كاملاً.
- الدعامات والأربطة (Braces and Slings): توفر دعمًا جزئيًا وتُستخدم لبعض أنواع الكسور، خاصة في الكتف أو الذراع.
- الشد (Traction): تُستخدم في بعض الحالات لسحب العظم المكسور وإبقائه في وضع صحيح، عادةً ما يكون ذلك لفترة قصيرة قبل الجراحة أو التجبير.
- إدارة الألم (Pain Management): تُوصف الأدوية المسكنة للألم للتحكم في الألم والتورم خلال فترة التعافي.
-
الراحة والتعافي (Rest and Recovery): يجب على المريض اتباع إرشادات الراحة وتجنب تحميل الوزن على الجزء المصاب حسب توجيهات الطبيب.
-
العلاج الجراحي لكسور العظام
يلجأ الأستاذ الدكتور محمد هطيف للعلاج الجراحي في حالات الكسور المعقدة، المفتوحة، المتعددة، التي يصاحبها إزاحة كبيرة، أو التي تشمل المفاصل، وكذلك في حالات عدم التئام الكسر أو سوء التئامه. يمتلك الدكتور هطيف خبرة واسعة في أحدث التقنيات الجراحية:
-
التثبيت الداخلي المفتوح (Open Reduction Internal Fixation - ORIF):
- يتضمن إجراء شق جراحي للوصول إلى العظم المكسور.
- يتم رد العظم إلى مكانه الصحيح يدويًا.
-
يُستخدم بعد ذلك أدوات تثبيت داخلية مثل:
- الصفائح والمسامير (Plates and Screws): تستخدم لتثبيت أجزاء العظم الطويلة.
- القضبان/المسامير النخاعية (Intramedullary Rods/Nails): تُدخل داخل تجويف العظم الطويل لتثبيته من الداخل.
- الأسلاك والدبابيس (Wires and Pins): تستخدم لكسور صغيرة أو لتثبيت مؤقت.
- الأستاذ الدكتور محمد هطيف يتميز بمهارته العالية في إجراء هذا النوع من الجراحات، مستخدمًا تقنيات دقيقة لضمان أفضل محاذاة والتئام.
-
التثبيت الخارجي (External Fixation):
- تُستخدم في حالات الكسور المفتوحة الشديدة، أو الكسور المصحوبة بتلف واسع للأنسجة الرخوة، أو في حالات العدوى.
- يتم إدخال دبابيس أو مسامير في العظم فوق وتحت موقع الكسر، وتُربط هذه الدبابيس بإطار معدني خارج الجسم لتثبيت العظم.
- يسمح هذا بتقييم الأنسجة الرخوة والعناية بالجروح دون تعطيل تثبيت الكسر.
-
جراحات استبدال المفاصل (Arthroplasty):
- في بعض الحالات، عندما يكون الكسر شديدًا ويؤثر بشكل كبير على مفصل رئيسي (مثل مفصل الورك أو الكتف)، ولا يمكن إصلاحه بشكل يضمن وظيفة المفصل المستقبلية، قد يوصي الأستاذ الدكتور محمد هطيف باستبدال المفصل جزئيًا أو كليًا.
- الدكتور هطيف رائد في جراحات Arthroplasty ويستخدم أحدث المواد والتقنيات لضمان أفضل النتائج للمرضى.
-
الجراحات الميكروسكوبية (Microsurgery):
- تستخدم لإصلاح الأوعية الدموية والأعصاب الدقيقة المتضررة المصاحبة للكسور المعقدة، وهي تتطلب مهارة فائقة وتجهيزات متقدمة يمتلكها الأستاذ الدكتور محمد هطيف.
-
جراحات المناظير 4K (Arthroscopy 4K):
- تستخدم لتشخيص وعلاج كسور المفاصل والإصابات الغضروفية المصاحبة لها بأقل تدخل جراحي ممكن، مما يقلل من وقت التعافي والألم. الأستاذ الدكتور محمد هطيف من أوائل من طبقوا هذه التقنيات الحديثة بكفاءة عالية.
-
ترقيع العظام (Bone Grafting):
- في بعض الكسور المعقدة أو التي لا تلتئم جيدًا، قد يحتاج الطبيب إلى زرع نسيج عظمي (من جسم المريض نفسه أو من متبرع أو صناعي) لتحفيز عملية الالتئام وسد الفراغات العظمية.
إن خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من عقدين، بالإضافة إلى استخدامه لأحدث التقنيات الجراحية، تضمن تقديم أعلى مستوى من الرعاية العلاجية لجميع أنواع كسور العظام، بدءًا من التشخيص الدقيق وصولًا إلى الشفاء الكامل.
مقارنة بين العلاج التحفظي والجراحي لكسور العظام
| الميزة/النوع | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| الاستخدام الأمثل | كسور مستقرة، غير نازحة، كسور الأطفال، أو للمرضى غير المؤهلين للجراحة. | كسور مفتوحة، نازحة، معقدة، كسور المفاصل، عدم التئام الكسر، إصابات الأنسجة الرخوة الشديدة. |
| التدخل | خارجي (جبائر، دعامات، رد يدوي). | داخلي (شق جراحي، استخدام أدوات تثبيت داخلية). |
| التخدير | موضعي أو تخدير خفيف للرد المغلق، لا يتطلب تخدير للتجبير. | عام أو نصفي (حسب الحالة). |
| مخاطر العدوى | منخفضة جدًا. | محتملة (بسبب الشق الجراحي والتعرض للبيئة الخارجية). |
| مدة المستشفى | غالبًا لا تتطلب إقامة بالمستشفى أو إقامة قصيرة جدًا. | تتطلب إقامة بالمستشفى (يوم إلى عدة أيام). |
| التحكم بالألم | يمكن التحكم فيه بالمسكنات الفموية. | قد يتطلب مسكنات أقوى بعد الجراحة. |
| التعافي والوظيفة | قد يستغرق وقتًا أطول للتعافي الكامل واستعادة الوظيفة، احتمال حدوث سوء التئام إذا لم يتم التثبيت بشكل صحيح. | يسمح غالبًا بالعودة المبكرة للوظيفة، يوفر تثبيتًا أقوى ويقلل من احتمال سوء التئام الكسر. |
| المضاعفات المحتملة | تيبس المفصل، ضمور العضلات، سوء التئام. | عدوى، نزيف، تلف الأعصاب/الأوعية الدموية، مشاكل في أدوات التثبيت، مضاعفات التخدير. |
| التكلفة | أقل تكلفة بشكل عام. | أعلى تكلفة (جراحة، إقامة، متابعة). |
| دور الأستاذ الدكتور محمد هطيف | يحدد الأهلية للعلاج التحفظي، ويشرف على تطبيق الجبائر، ويتابع الالتئام. | يُجري الجراحة بأحدث التقنيات (مناظير 4K، جراحات ميكروسكوبية، Arthroplasty) ويضمن أفضل النتائج. |
تفصيل إجراء عملية تثبيت الكسور (مثال: التثبيت الداخلي المفتوح ORIF)
يُعد التثبيت الداخلي المفتوح (ORIF) أحد أكثر الإجراءات الجراحية شيوعًا وفعالية لعلاج الكسور المعقدة أو النازحة. يقوم الأستاذ الدكتور محمد هطيف بإجراء هذه العملية بدقة متناهية، مستفيدًا من خبرته الطويلة واستخدامه للتقنيات الحديثة.
مراحل عملية ORIF:
-
التقييم قبل الجراحة (Pre-operative Assessment):
- يُجري الدكتور هطيف فحصًا شاملاً للمريض، بما في ذلك مراجعة التاريخ الطبي، الفحوصات المخبرية، وتصوير الأشعة السينية، CT، أو MRI لتحديد تفاصيل الكسر بدقة.
- يُناقش مع المريض خطة العلاج والمخاطر والفوائد المحتملة للعملية.
- يتم تحضير المريض نفسيًا وجسديًا للعملية.
-
التخدير (Anesthesia):
- تتم العملية تحت التخدير العام غالبًا، أو التخدير النصفي (فوق الجافية أو النخاعي) حسب موقع الكسر وحالة المريض.
- يتأكد فريق التخدير من سلامة المريض طوال فترة العملية.
-
التحضير الجراحي (Surgical Preparation):
- يتم تنظيف وتعقيم الجلد فوق موقع الكسر لمنع العدوى.
- يتم تغطية المنطقة بملابس جراحية معقمة، ويبقى الجزء المراد جراحته فقط مكشوفًا.
-
الشق الجراحي والوصول إلى الكسر (Incision and Exposure):
- يُجري الأستاذ الدكتور محمد هطيف شقًا جراحيًا في الجلد والأنسجة الرخوة للوصول إلى العظم المكسور. يعتمد حجم وموقع الشق على مكان الكسر ونوعه.
- يُستخدم المنظار 4K في بعض الحالات لتقليل حجم الشق وتحسين الرؤية.
-
رد الكسر (Fracture Reduction):
- يقوم الدكتور هطيف برد أجزاء العظم المكسور يدويًا أو باستخدام أدوات خاصة لإعادتها إلى محاذاتها التشريحية الصحيحة. يتطلب هذا دقة عالية وخبرة لضمان استعادة الشكل والوظيفة الطبيعية للعظم.
-
التثبيت الداخلي (Internal Fixation):
-
بعد رد الكسر، يتم تثبيت الأجزاء باستخدام أدوات معدنية بيولوجية (مصنوعة من التيتانيوم أو الفولاذ المقاوم للصدأ) مثل:
- الصفائح والمسامير: يتم وضع صفيحة معدنية على سطح العظم وتثبيتها بمسامير عبر العظم لتثبيت القطع.
- القضبان النخاعية: يتم إدخال قضيب معدني طويل في التجويف المركزي للعظم الطويل وتثبيته بمسامير في كلا الطرفين.
- الأسلاك والدبابيس: تستخدم لتثبيت أجزاء صغيرة أو في حالات محددة.
- يتم استخدام جهاز الأشعة السينية المتحرك (Fluoroscopy) أثناء العملية للتأكد من دقة رد الكسر وموضع أدوات التثبيت.
-
بعد رد الكسر، يتم تثبيت الأجزاء باستخدام أدوات معدنية بيولوجية (مصنوعة من التيتانيوم أو الفولاذ المقاوم للصدأ) مثل:
-
إغلاق الشق الجراحي (Wound Closure):
- بعد التأكد من استقرار الكسر، يتم إغلاق الشق الجراحي طبقة بعد طبقة باستخدام الخيوط الجراحية والدبابيس أو الغراء الجراحي.
- يتم وضع ضمادة معقمة على الجرح.
-
الرعاية بعد الجراحة (Post-operative Care):
- ينقل المريض إلى غرفة الإفاقة للمراقبة.
- تُعطى مسكنات الألم والمضادات الحيوية للوقاية من العدوى.
- يبدأ برنامج إعادة التأهيل في أقرب وقت ممكن بعد العملية، تحت إشراف الدكتور هطيف وفريق العلاج الطبيعي.
- يُقدم للمريض تعليمات مفصلة حول العناية بالجرح، الأدوية، والقيود على الحركة.
تُظهر هذه العملية المعقدة مدى المهارة والدقة التي يتمتع بها الأستاذ الدكتور محمد هطيف في التعامل مع الكسور، لضمان أفضل فرصة للشفاء الكامل واستعادة الحياة الطبيعية للمريض.
فترة النقاهة وإعادة التأهيل الشاملة بعد كسور العظام
إن نجاح علاج كسور العظام لا يكتمل بمجرد تثبيت الكسر، بل يمتد إلى فترة النقاهة وإعادة التأهيل الشاملة التي تهدف إلى استعادة كامل القوة والمرونة والوظيفة للطرف المصاب. يشدد الأستاذ الدكتور محمد هطيف على أهمية هذه المرحلة، ويعمل بالتعاون مع فريق متخصص في العلاج الطبيعي لتقديم أفضل رعاية.
- أهداف إعادة التأهيل:
- تقليل الألم والتورم: باستخدام تقنيات مثل الثلج، الضغط، والرفع، والعلاج اليدوي.
- استعادة نطاق الحركة (Range of Motion): تدريجيًا لتحريك المفصل المصاب دون إجهاد.
- تقوية العضلات المحيطة: لمنع الضمور العضلي ودعم العظم الملتئم.
- تحسين التوازن والتنسيق: خاصة بعد كسور الأطراف السفلية.
-
العودة الآمنة للأنشطة اليومية: ومهام العمل أو الرياضة.
-
مراحل إعادة التأهيل:
-
المرحلة المبكرة (بعد الجراحة/التجبير مباشرة):
- التحكم في الألم والتورم: باستخدام الأدوية الموصوفة، والثلج، ورفع الطرف المصاب.
- الراحة: الحفاظ على الطرف المصاب ثابتًا ومرفوعًا.
- التمارين الخفيفة: قد يُسمح بتمارين خفيفة جدًا للمفاصل غير المتأثرة مباشرة بالكسر لمنع التيبس والحفاظ على الدورة الدموية.
- عدم تحميل الوزن: يتم منع تحميل الوزن تمامًا على الطرف المصاب في هذه المرحلة، أو تحميل جزئي بحسب توجيهات الأستاذ الدكتور محمد هطيف.
-
المرحلة المتوسطة (بعد إزالة الجبيرة/التثبيت الأولي):
- تقييم الالتئام: يتم إجراء أشعة سينية للتأكد من بدء التئام الكسر بشكل كافٍ قبل البدء في تمارين مكثفة.
-
العلاج الطبيعي:
يبدأ المريض برنامجًا مكثفًا للعلاج الطبيعي تحت إشراف معالج فيزيائي:
- تمارين نطاق الحركة: تبدأ بتمارين لطيفة لزيادة مرونة المفصل.
- تمارين تقوية العضلات: باستخدام الأوزان الخفيفة، أشرطة المقاومة، أو تمارين وزن الجسم.
- تقنيات العلاج اليدوي: مثل التدليك والتعبئة لتحسين حركة الأنسجة.
- العلاج بالماء (Hydrotherapy): قد يُستخدم لتخفيف الوزن على المفاصل وتسهيل الحركة.
- التحميل التدريجي للوزن: يتم السماح بالتحميل التدريجي للوزن على الطرف المصاب، باستخدام العكازات أو المشاية في البداية، ثم التخلي عنها تدريجيًا.
-
المرحلة المتأخرة (العودة إلى الأنشطة):
- تمارين وظيفية متقدمة: تهدف إلى محاكاة الحركات المطلوبة في الحياة اليومية والعمل والرياضة.
- تمارين التوازن والتنسيق: لتحسين استقرار الطرف المصاب.
- تمارين التحمل (Endurance Training): لزيادة قدرة العضلات على العمل لفترات أطول.
- التوعية والإرشاد: حول كيفية تجنب إعادة الإصابة، والتقنيات الصحيحة للحركة.
- العودة الآمنة: يتم تحديد متى يكون المريض جاهزًا للعودة إلى الأنشطة الرياضية أو المهنية تحت إشراف الأستاذ الدكتور محمد هطيف.
-
دور التغذية في التعافي:
التغذية السليمة تلعب دورًا حيويًا في سرعة التئام العظام. يُنصح بالتركيز على: - الكالسيوم وفيتامين د: لدعم بناء العظام.
- البروتين: ضروري لإصلاح الأنسجة وبناء العضلات.
- فيتامين ج (Vitamin C): لإنتاج الكولاجين، وهو مكون أساسي للعظام.
- الزنك والمغنيسيوم: يدعمان عملية التئام العظام.
يُشرف الأستاذ الدكتور محمد هطيف على جميع جوانب التعافي، ويُجري متابعات دورية لتقييم تقدم المريض وتعديل خطة العلاج الطبيعي حسب الحاجة، لضمان استعادة الوظيفة الكاملة وتقليل مخاطر المضاعفات طويلة الأمد.
الوقاية من كسور العظام: خطوات عملية للحفاظ على صحة عظامك
الوقاية خير من العلاج، وهذا ينطبق بشكل خاص على كسور العظام. يمكن للعديد من الخطوات العملية أن تقلل بشكل كبير من خطر الإصابة بالكسور، لا سيما مع التقدم في العمر أو وجود عوامل خطر. ينصح الأستاذ الدكتور محمد هطيف بتبني نمط حياة وقائي للحفاظ على صحة العظام مدى الحياة.
-
نظام غذائي صحي وغني بالكالسيوم وفيتامين د:
- الكالسيوم: ضروري لبناء عظام قوية. المصادر الجيدة تشمل منتجات الألبان (الحليب، الزبادي، الجبن)، الخضروات الورقية الخضراء الداكنة (السبانخ، الكرنب)، السردين، سمك السلمون، الأطعمة المدعمة بالكالسيوم.
- فيتامين د: يساعد الجسم على امتصاص الكالسيوم. يمكن الحصول عليه من التعرض لأشعة الشمس المعتدلة، الأطعمة المدعمة (الحليب، حبوب الإفطار)، وبعض الأسماك الدهنية (السلمون، التونة). قد يحتاج بعض الأشخاص إلى مكملات فيتامين د تحت إشراف طبي.
- البروتين: الكافي لدعم صحة العظام والعضلات.
-
ممارسة التمارين الرياضية بانتظام:
- تمارين تحمل الوزن (Weight-bearing exercises): مثل المشي السريع، الركض، الرقص، صعود الدرج. هذه التمارين تحفز خلايا بناء العظام (Osteoblasts) وتقوي العظام.
- تمارين تقوية العضلات (Strength training): باستخدام الأوزان أو أشرطة المقاومة، تبني العضلات التي تدعم العظام وتحميها.
- تمارين التوازن والمرونة (Balance and Flexibility exercises): مثل اليوجا والتاي تشي، تقلل من خطر السقوط، خاصة لدى كبار السن.
-
الوقاية من السقوط:
- في المنزل: إزالة مخاطر التعثر (السجاد الفضفاض، الأسلاك)، إضاءة جيدة، تركيب درابزين على السلالم، استخدام بساط غير قابل للانزلاق في الحمامات، رفع الأغراض بعيدًا عن الأرض، التأكد من أن الأحذية مريحة وغير قابلة للانزلاق.
- بشكل عام: فحص العين بانتظام، مراجعة الأدوية مع الطبيب للتأكد من أنها لا تسبب الدوار، استخدام العصا أو المشاية عند الحاجة.
-
تجنب التدخين والحد من استهلاك الكحول:
- التدخين: يقلل من كثافة العظام ويعيق قدرة الجسم على امتصاص الكالسيوم.
- الكحول: الاستهلاك المفرط يمكن أن يؤثر على كثافة العظام ويزيد من خطر السقوط.
-
ارتداء معدات الحماية المناسبة:
- عند ممارسة الرياضات عالية التأثير، ارتداء الخوذات، واقيات الركبة والمرفقين، والقفازات.
- استخدام حزام الأمان في السيارة.
-
إجراء فحوصات الكثافة العظمية (Bone Density Scans - DEXA):
- خاصة للنساء بعد انقطاع الطمث وكبار السن أو من لديهم عوامل خطر لهشاشة العظام. يساعد الكشف المبكر عن هشاشة العظام على بدء العلاج الوقائي.
-
التعامل مع الأمراض المزمنة:
- إدارة الأمراض مثل السكري، أمراض الغدة الدرقية، واضطرابات الجهاز الهضمي التي يمكن أن تؤثر على صحة العظام.
- مناقشة الأدوية مع الطبيب (مثل الكورتيكوستيرويدات) التي قد تضعف العظام، والبحث عن بدائل أو حلول لتقليل تأثيرها.
-
الاستشارة الدورية مع الأخصائيين:
- يُوصي الأستاذ الدكتور محمد هطيف بالتشاور المنتظم مع جراح العظام لتقييم صحة العظام، خاصة إذا كان هناك تاريخ عائلي لهشاشة العظام أو كسور سابقة، أو عند وجود أي قلق بشأن ضعف العظام.
باتباع هذه الإرشادات الوقائية، يمكن للأفراد تقليل فرص الإصابة بكسور العظام بشكل كبير والحفاظ على جودة حياتهم ونشاطهم البدني.
مضاعفات كسور العظام المحتملة
على الرغم من أن معظم الكسور تلتئم بشكل جيد مع العلاج المناسب، إلا أنه في بعض الحالات قد تحدث مضاعفات، بعضها قد يكون خطيرًا ويؤثر على النتائج طويلة الأمد. بفضل خبرته الواسعة، يولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا للوقاية من هذه المضاعفات وعلاجها في حال حدوثها.
-
عدم الالتئام (Nonunion):
- يحدث عندما لا يلتئم العظم المكسور على الإطلاق، حتى بعد فترة زمنية كافية. قد يكون ذلك بسبب ضعف إمداد الدم، العدوى، أو عدم كفاية التثبيت.
- يتطلب غالبًا تدخلًا جراحيًا آخر، مثل ترقيع العظام (Bone Grafting)، لتحفيز الالتئام.
-
سوء الالتئام (Malunion):
- يحدث عندما يلتئم العظم المكسور في وضع غير صحيح، مما يؤدي إلى تشوه أو قصر في الطرف، أو خلل وظيفي.
- قد يتطلب جراحة تصحيحية (Osteotomy) لإعادة كسر العظم وتثبيته في الوضع الصحيح.
-
العدوى (Infection - Osteomyelitis):
- أكثر شيوعًا في الكسور المفتوحة، حيث تتعرض العظام للبيئة الخارجية. يمكن أن تكون العدوى بكتيرية وتصيب العظم نفسه (التهاب العظم والنقي).
- تتطلب علاجًا مكثفًا بالمضادات الحيوية، وقد يتطلب الأمر جراحة لإزالة الأنسجة المصابة.
-
تلف الأوعية الدموية والأعصاب (Vascular and Nerve Damage):
- يمكن أن تؤدي الشظايا العظمية الحادة أو التورم الشديد إلى قطع أو ضغط على الأوعية الدموية والأعصاب المحيطة بالكسر.
- قد يؤدي هذا إلى فقدان الإحساس أو الحركة، أو ضعف الدورة الدموية في الطرف المصاب، مما يتطلب تدخلًا جراحيًا عاجلاً لإصلاح الضرر.
-
متلازمة الحيز (Compartment Syndrome):
- حالة خطيرة تحدث عندما يزداد الضغط داخل حيز عضلي مغلق (في الساق أو الذراع) بسبب تورم شديد أو نزيف بعد الكسر.
- يضغط هذا الضغط على الأوعية الدموية والأعصاب، مما يقطع إمداد الدم عن العضلات والأنسجة. تتطلب جراحة طارئة (Fasciotomy) لتخفيف الضغط.
-
تصلب المفاصل (Joint Stiffness):
- خاصة إذا كان الكسر قريبًا من المفصل أو إذا تم تثبيت المفصل لفترة طويلة.
- يتطلب علاجًا طبيعيًا مكثفًا لاستعادة نطاق الحركة.
-
ضمور العضلات (Muscle Atrophy):
- يحدث بسبب عدم استخدام العضلات خلال فترة التثبيت الطويلة.
- يمكن علاجه من خلال تمارين تقوية العضلات في برنامج إعادة التأهيل.
-
التهاب المفاصل ما بعد الرضوض (Post-traumatic Arthritis):
- إذا كان الكسر يؤثر على سطح المفصل (كسر داخل المفصل)، فقد يؤدي ذلك إلى تلف الغضاريف بمرور الوقت وتطور التهاب المفاصل.
- قد يتطلب الأمر جراحة لاحقة مثل استبدال المفصل (Arthroplasty).
-
الجلطات الدموية (Deep Vein Thrombosis - DVT/Pulmonary Embolism - PE):
- خاصة بعد كسور الأطراف السفلية، حيث يؤدي عدم الحركة إلى تباطؤ تدفق الدم وزيادة خطر تكون الجلطات.
- يمكن أن تنتقل هذه الجلطات إلى الرئتين وتسبب انسدادًا رئويًا، وهي حالة قد تكون مميتة. تُستخدم الأدوية المضادة للتخثر والتحرك المبكر للوقاية منها.
-
النخر العظمي الوعائي (Avascular Necrosis - AVN):
- يحدث عندما ينقطع إمداد الدم إلى جزء من العظم بعد الكسر (خاصة في عظم الفخذ العلوي أو عظم الرسغ).
- يؤدي إلى موت خلايا العظم وانهياره، وقد يتطلب جراحة معقدة.
يقوم الأستاذ الدكتور محمد هطيف بالتقييم الدقيق والمراقبة المستمرة للمرضى خلال فترة العلاج والتعافي للكشف عن أي علامات لهذه المضاعفات والتعامل معها بسرعة وفعالية لضمان أفضل النتائج الممكنة.
قصص نجاح حقيقية تحت إشراف الأستاذ الدكتور محمد هطيف
بفضل خبرته الطويلة التي تزيد عن عقدين، والتزامه بأحدث التقنيات الطبية، شهد الأستاذ الدكتور محمد هطيف العديد من قصص النجاح التي أعادت للمرضى قدرتهم على الحركة والحياة الطبيعية. هذه بعض الأمثلة الواقعية التي تُظهر مدى تأثير رعايته المتخصصة:
- قصة أحمد: العودة للملاعب بعد كسر معقد في الركبة
كان أحمد، شاب في مقتبل العمر ولاعب كرة قدم موهوب، قد تعرض لكسر معقد في عظمة قصبة الساق امتد إلى مفصل الركبة (كسر داخلي مفصلي) أثناء مباراة حامية. كانت الإصابة خطيرة جدًا، وهددت بإنهاء مسيرته الرياضية. لجأ أحمد إلى الأستاذ الدكتور محمد هطيف، الذي قام بتقييم الحالة بدقة باستخدام التصوير المقطعي ثلاثي الأبعاد.
أجرى الدكتور هطيف عملية جراحية دقيقة لرد الكسر وتثبيته باستخدام تقنيات ORIF المتطورة. استخدم الدكتور هطيف خبرته لضمان استعادة السطح المفصلي للركبة بدقة فائقة، وهو أمر حاسم للوظيفة المستقبلية للمفصل. بعد الجراحة، خضع أحمد لبرنامج إعادة تأهيل مكثف تحت إشراف الدكتور هطيف، حيث تم التركيز على استعادة نطاق الحركة وتقوية العضلات تدريجيًا.
بعد 9 أشهر من الرعاية والمتابعة الدقيقة، تمكن أحمد من العودة إلى الملاعب، واستعاد لياقته البدنية، وهو الآن يلعب كرة القدم دون أي قيود، ويدين بنجاحه هذا لمهارة الأستاذ الدكتور محمد هطيف والتزامه.
- قصة فاطمة: نهاية معاناة هشاشة العظام وكسر الورك
السيدة فاطمة، في السبعين من عمرها، كانت تعاني من هشاشة عظام شديدة. تعرضت لسقوط بسيط في المنزل أدى إلى كسر في عنق عظم الفخذ الأيمن (كسر الورك)، مما جعلها طريحة الفراش وتعاني من آلام مبرحة. كانت حالتها الصحية معقدة بسبب أمراض مزمنة أخرى، مما جعل الجراحة تحديًا كبيرًا.
قام الأستاذ الدكتور محمد هطيف بتقييم شامل لحالتها، وأوصى بإجراء عملية استبدال جزئي لمفصل الورك (Hemiarthroplasty) باستخدام أحدث التقنيات. أجرى الدكتور هطيف العملية بنجاح باهر، مع الأخذ في الاعتبار ضعف عظامها والتحديات الفسيولوجية. تمكنت فاطمة من البدء في العلاج الطبيعي بعد أيام قليلة من الجراحة، وبفضل الرعاية المستمرة وإرشادات الدكتور هطيف ، استعادت قدرتها على المشي باستخدام المشاية في البداية، ثم بمساعدة عصا.
اليوم، تستطيع فاطمة المشي بشكل مستقل داخل منزلها، وقد تخلصت من الألم المزمن، وهي تشعر بامتنان عميق لخبرة الدكتور هطيف التي أعادت لها استقلاليتها وحسنت جودة حياتها بشكل كبير.
- قصة يوسف: استعادة الأمل بعد كسر في العمود الفقري
يوسف، مهندس شاب، أصيب بكسر ضاغط في إحدى فقرات الظهر (فقرة قطنية) نتيجة حادث سيارة مروع. كان يعاني من آلام شديدة وضعف في الساقين، مما أثار مخاوف من تلف الأعصاب. كان يوسف يبحث عن أفضل جراح عمود فقري، ووجد ضالته في الأستاذ الدكتور محمد هطيف.
قام الدكتور هطيف ، المتخصص في جراحة العمود الفقري، بإجراء تقييم دقيق باستخدام الرنين المغناطيسي، وأوصى بإجراء جراحة لتثبيت الفقرة المكسورة وتخفيف الضغط عن الأعصاب. استخدم الدكتور هطيف تقنيات الجراحة الميكروسكوبية لضمان أقصى درجات الدقة وتقليل التدخل الجراحي. كانت العملية ناجحة، وشعر يوسف بتحسن فوري في الألم والضعف.
بعد فترة من إعادة التأهيل المكثفة التي أشرف عليها الدكتور هطيف بنفسه، عاد يوسف إلى عمله وأنشطته اليومية، وبات يمارس حياته بشكل طبيعي دون أي قيود، وهو يشيد دومًا بمهارة الأستاذ الدكتور محمد هطيف وحرفيته العالية التي أنقذت عموده الفقري وأعادت إليه مستقبله.
هذه القصص ليست سوى أمثلة بسيطة على التفاني والخبرة التي يقدمها الأستاذ الدكتور محمد هطيف، مما يؤكد مكانته كأحد أبرز جراحي العظام والمفاصل والعمود الفقري في صنعاء واليمن.
لماذا الأستاذ الدكتور محمد هطيف هو خيارك الأول في جراحة العظام؟
في عالم الطب الذي يتطور باستمرار، يظل اختيار الطبيب المناسب هو القرار الأهم الذي يؤثر بشكل مباشر على جودة الرعاية ونتائج العلاج. عندما يتعلق الأمر بكسور العظام، إصابات العمود الفقري، مشاكل الكتف، أو أي حالة تتطلب تدخلًا في جراحة العظام والمفاصل، فإن الأستاذ الدكتور محمد هطيف يمثل الخيار الأفضل والأكثر ثقة في صنعاء، اليمن، وذلك للأسباب التالية:
-
الخبرة الأكاديمية والعملية الفائقة:
- أستاذ في جراحة العظام والمفاصل والعمود الفقري والكتف بجامعة صنعاء: هذا اللقب لا يعكس فقط مستوى معرفته الأكاديمية العميقة، بل أيضًا قدرته على تدريس أحدث المفاهيم والتقنيات للجيل الجديد من الأطباء.
- خبرة تفوق 20 عامًا: هذه العقود من الممارسة السريرية والجراحية تمنحه فهمًا لا مثيل له لتعقيدات الجهاز العظمي العضلي والقدرة على التعامل مع الحالات الأكثر تحديًا.
-
الاستخدام الرائد لأحدث التقنيات العالمية:
- الجراحات الميكروسكوبية (Microsurgery): تتيح إجراء عمليات دقيقة للغاية بأقل تدخل، مما يقلل من تلف الأنسجة ويسرع الشفاء، وهو أمر بالغ الأهمية في جراحة العمود الفقري والأعصاب الدقيقة.
- المناظير 4K (Arthroscopy 4K): يستخدمها في تشخيص وعلاج مشاكل المفاصل (خاصة الكتف والركبة) بدقة بصرية لا مثيل لها، مما يقلل من حجم الشقوق الجراحية وفترة التعافي.
- جراحات استبدال المفاصل (Arthroplasty): رائد في هذا المجال، حيث يعيد الأمل للمرضى الذين يعانون من تدهور المفاصل الشديد بسبب الكسور أو التهاب المفاصل.
-
التخصص الشامل والدقيق:
- ليس مجرد جراح عظام عام، بل يمتلك تخصصًا عميقًا في جراحة العمود الفقري والكتف، وهما مجالان يتطلبان مهارات وخبرات فريدة.
- هذا التخصص يضمن للمرضى تلقي رعاية متخصصة تتناسب تمامًا مع احتياجاتهم الفريدة.
-
الأمانة الطبية والكفاءة المهنية:
- يُعرف الدكتور هطيف بالتزامه الصارم بأعلى معايير الأخلاق المهنية والأمانة الطبية. إنه يضع مصلحة المريض في المقام الأول، ويقدم دائمًا التشخيص الصادق وخطة العلاج الأنسب، بعيدًا عن أي اعتبارات أخرى.
- الكفاءة المهنية لا تقتصر على المهارة الجراحية فحسب، بل تمتد إلى العناية الشاملة بالمريض من التشخيص وحتى نهاية فترة إعادة التأهيل.
-
النتائج السريرية المتميزة وقصص النجاح:
- العديد من المرضى الذين مروا بتجربة العلاج تحت إشرافه يشهدون على النتائج الإيجابية التي غيرت حياتهم، مستعيدين قدرتهم على الحركة ومتحررين من الألم.
إن اختيار الأستاذ الدكتور محمد هطيف يعني اختيار الثقة، الخبرة، التكنولوجيا المتقدمة، والرعاية الشاملة التي تضع صحتك وشفاءك في صدارة الأولويات. في رحلتك للتعافي من كسور العظام أو أي مشكلة عظمية، لا يوجد بديل عن أفضل الخبراء.
أسئلة شائعة حول كسور العظام (FAQ)
في هذا القسم، نجيب على بعض الأسئلة الأكثر شيوعًا التي يطرحها المرضى حول كسور العظام، مع الأخذ في الاعتبار توجيهات الأستاذ الدكتور محمد هطيف.
-
1. ما هو الفرق بين الكسر والالتواء؟
الكسر (Fracture): هو انقطاع في استمرارية العظم نفسه.
الالتواء (Sprain): هو إصابة للأربطة (الأنسجة التي تربط العظام ببعضها حول المفصل)، حيث تتمدد أو تتمزق.
الإجهاد (Strain): هو إصابة للعضلات أو الأوتار (الأنسجة التي تربط العضلات بالعظام).
تختلف هذه الإصابات في طبيعتها وعلاجها، ولكن قد تتشابه في الأعراض الأولية (ألم، تورم، كدمات)، مما يستدعي تقييمًا طبيًا دقيقًا من قبل متخصص مثل الأستاذ الدكتور محمد هطيف للتمييز بينها. -
2. كم تستغرق العظام للالتئام؟
تختلف مدة التئام العظام بشكل كبير حسب: - نوع الكسر وموقعه وشدته: الكسور البسيطة قد تلتئم في 4-6 أسابيع، بينما الكسور المعقدة أو الكبيرة قد تستغرق 3-6 أشهر أو أكثر.
- عمر المريض: الأطفال يلتئمون أسرع من البالغين وكبار السن.
- الصحة العامة للمريض: الأمراض المزمنة (مثل السكري) أو سوء التغذية يمكن أن تبطئ عملية الالتئام.
-
نوع العلاج: الجراحة قد تسرع عملية التثبيت ولكن لا تسرع بالضرورة التئام العظم البيولوجي.
يوفر الأستاذ الدكتور محمد هطيف تقديرًا دقيقًا لفترة التعافي لكل مريض بناءً على حالته. -
3. هل يمكنني تحريك الجزء المصاب بعد الجراحة؟
يعتمد ذلك على نوع الكسر ونوع الجراحة. في كثير من الحالات، يُشجع المريض على تحريك المفاصل القريبة غير المتأثرة بالكسر لتقليل التيبس. أما بالنسبة للطرف الذي تعرض للكسر، فسيقدم الأستاذ الدكتور محمد هطيف إرشادات واضحة حول متى وكيف يمكن البدء في الحركة وتحميل الوزن، غالبًا ما يكون ذلك تحت إشراف معالج فيزيائي. الحركة المبكرة غير المناسبة قد تعيق الالتئام أو تسبب ضررًا. -
4. هل يجب إزالة الصفائح والمسامير بعد التئام الكسر؟
ليس دائمًا. تعتمد إزالة أدوات التثبيت الداخلية على عدة عوامل: - عمر المريض: غالبًا ما تُزال لدى الأطفال لمنع تشوه العظام النامية.
- مكان أدوات التثبيت: إذا كانت تسبب إزعاجًا أو تضغط على الأنسجة.
- نوع أدوات التثبيت: بعضها مصمم للبقاء مدى الحياة.
-
نشاط المريض: قد يُوصى بإزالتها للرياضيين لمنع إعادة الكسر حول الأداة.
سيناقش الأستاذ الدكتور محمد هطيف هذا الخيار مع المريض بعد التئام الكسر بالكامل، مع الأخذ في الاعتبار المخاطر والفوائد لكل حالة. -
5. هل يمكن أن يلتئم الكسر بشكل خاطئ؟
نعم، يمكن أن يحدث سوء الالتئام (Malunion) أو عدم الالتئام (Nonunion). يحدث سوء الالتئام عندما يلتئم العظم في وضع غير صحيح، مما قد يسبب تشوهًا أو ألمًا أو خللًا وظيفيًا. يحدث عدم الالتئام عندما لا يلتئم العظم على الإطلاق. يحرص الأستاذ الدكتور محمد هطيف على المتابعة الدقيقة لعملية الالتئام واتخاذ الإجراءات التصحيحية اللازمة (مثل الجراحة التصحيحية) إذا لزم الأمر لمنع هذه المضاعفات. -
6. ما هو دور التغذية في التئام العظام؟
التغذية تلعب دورًا حيويًا. الكالسيوم وفيتامين د هما الأهم، ولكن البروتين وفيتامين ج ومعادن مثل الزنك والمغنيسيوم ضرورية أيضًا. يُنصح باتباع نظام غذائي متوازن غني بهذه العناصر لدعم عملية بناء وإصلاح العظام. قد يُوصي الأستاذ الدكتور محمد هطيف بالمكملات الغذائية إذا كان هناك نقص. -
7. هل سأحتاج إلى علاج طبيعي بعد الكسر؟
في معظم حالات الكسور، يعد العلاج الطبيعي جزءًا لا يتجزأ من عملية التعافي. يساعد في استعادة نطاق الحركة والقوة العضلية والتوازن، ويقلل من التيبس ويمنع ضمور العضلات. يضع الأستاذ الدكتور محمد هطيف برامج علاج طبيعي فردية لضمان أقصى قدر من استعادة الوظيفة. -
8. كيف يمكنني الوقاية من الكسور المستقبلية؟
الوقاية تشمل عدة جوانب: الحفاظ على نظام غذائي غني بالكالسيوم وفيتامين د، ممارسة التمارين الرياضية بانتظام (خاصة تمارين تحمل الوزن وتقوية العضلات)، اتخاذ احتياطات السلامة لتجنب السقوط، تجنب التدخين والاستهلاك المفرط للكحول، وإجراء فحوصات كثافة العظام بانتظام، خاصة إذا كنت من الفئات المعرضة للخطر. يُقدم الأستاذ الدكتور محمد هطيف استشارات شاملة حول الوقاية من الكسور. -
9. متى يجب أن أرى الطبيب بعد إصابة محتملة بالكسر؟
إذا كنت تشك في وجود كسر (ألم شديد، تورم، تشوه، عدم القدرة على تحريك الطرف)، يجب عليك مراجعة الطبيب المختص فورًا. تأخير التشخيص والعلاج يمكن أن يؤدي إلى مضاعفات خطيرة. الأستاذ الدكتور محمد هطيف وفريقه مستعدون دائمًا لتقديم الرعاية الطارئة والتقييم الدقيق. -
10. هل العمر يؤثر على احتمالية حدوث الكسر وشفائه؟
نعم، مع التقدم في العمر، تصبح العظام أكثر هشاشة بسبب فقدان الكثافة العظمية (هشاشة العظام)، مما يزيد من احتمالية حدوث الكسور حتى من صدمات بسيطة. كما أن عملية الشفاء قد تكون أبطأ لدى كبار السن بسبب تباطؤ عمليات التمثيل الغذائي وضعف الدورة الدموية. لهذا السبب، يتطلب علاج كسور كبار السن رعاية خاصة وتخطيطًا دقيقًا يراعى فيه الأستاذ الدكتور محمد هطيف جميع هذه العوامل لضمان أفضل نتيجة.
ألم الكتف وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص، خاصة باستخدام جراحات المنظار المتقدمة، يمكن أن يعيد لك كامل وظيفة كتفك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لآلام وإصابات الكتف، تواصل فوراً مع مركز البروفيسور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكتف بالمنظار.. نلتزم بإعادتك لحياة خالية من الألم وذراع قوية ووظيفية.
مواضيع أخرى قد تهمك