كسور الساق العظمية الطويلة: فهم التشخيص، خيارات العلاج، ومستقبل التعافي

الخلاصة الطبية
نقدم لك في هذا الدليل خلاصة الأبحاث حول كسور الساق العظمية الطويلة: فهم التشخيص، خيارات العلاج، ومستقبل التعافي، تبدأ بتأكيد التشخيص عبر التصوير الشعاعي بالأشعة السينية للساق والمفاصل المجاورة. يتم العلاج عادةً بالجراحة بأسلوب الدبوس النخاعي الداخلي، وفي حالات نادرة يكون التثبيت الخارجي أو ORIF مناسبًا حسب الكسر. تهدف هذه الإجراءات لاستعادة وظيفة الساق وتوقع تعافٍ جيد.
كسور الساق العظمية الطويلة: دليل شامل لفهم التشخيص، خيارات العلاج، ومستقبل التعافي
تعتبر كسور الساق العظمية الطويلة، وتحديداً كسور جسم عظم الساق (Tibia Shaft Fractures)، من الإصابات الشائعة والمؤلمة التي تؤثر بشكل كبير على قدرة المريض على الحركة ونوعية حياته. يمثل عظم الساق أكبر عظم في الجزء السفلي من الساق، وهو ضروري لدعم الوزن والحركة، مما يجعل أي كسر فيه يتطلب اهتمامًا طبيًا متخصصًا وعناية فائقة لضمان الشفاء التام والعودة إلى الأنشاط الطبيعية.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب كسور الساق العظمية الطويلة، بدءًا من تشريح العظم المعقد، مرورًا بالأسباب الشائعة والأعراض المميزة، وصولاً إلى خيارات العلاج المتاحة، سواء كانت تحفظية أو جراحية، ودليل مفصل لإعادة التأهيل. سنركز بشكل خاص على أحدث التقنيات وأفضل الممارسات في هذا المجال، مع تسليط الضوء على الخبرة والكفاءة العالية للأستاذ الدكتور محمد هطيف ، أستاذ جراحة العظام بجامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري والمفاصل في اليمن والمنطقة، والذي يمتلك خبرة تتجاوز 20 عامًا في علاج مثل هذه الحالات المعقدة باستخدام أحدث التقنيات كالمناظير الجراحية (Arthroscopy 4K) والجراحة الميكروسكوبية وجراحة المفاصل الصناعية (Arthroplasty)، ملتزمًا بأعلى معايير الأمانة الطبية لضمان أفضل النتائج لمرضاه.
إن فهمك لهذه الحالة سيساعدك على اتخاذ قرارات مستنيرة بشأن علاجك والتعاون الفعال مع فريقك الطبي، وفي مقدمتهم الأستاذ الدكتور محمد هطيف الذي يقدم رعاية متكاملة وشاملة لمرضاه في المركز اليمني الألماني بصنعاء.
نظرة تشريحية متعمقة على عظم الساق (Tibia)
لفهم كسور الساق العظمية الطويلة، من الضروري أولاً استيعاب التشريح المعقد لعظم الساق (Tibia) وما يحيط به. عظم الساق هو ثاني أكبر عظم في الجسم البشري بعد عظم الفخذ، ويتحمل الجزء الأكبر من وزن الجسم عند الوقوف والمشي.
- مكونات عظم الساق (Tibia):
- النهاية القريبة (Proximal End): تشكل الجزء السفلي من مفصل الركبة، وتتكون من لقمتين (Medial and Lateral Condyles) تتفصلان مع عظم الفخذ. تُعد هذه المنطقة مهمة لدعم الوزن وحركة المفصل.
- جسم العظم (Diaphysis / Shaft): هو الجزء الطويل الأنبوبي من عظم الساق، ويمتد من أسفل الركبة حتى فوق الكاحل. يتميز جسم العظم بمقطع عرضي مثلثي الشكل في معظمه، ويحتوي على قناة نخاعية مركزية (Medullary Canal) تمتد على طوله. هذه القناة هي الموقع الرئيسي للتثبيت بالدبوس النخاعي الداخلي (Intramedullary Nailing)، وهي تقنية يتقنها الأستاذ الدكتور محمد هطيف لضمان استقرار الكسر وشفائه.
-
النهاية البعيدة (Distal End): تشكل الجزء العلوي من مفصل الكاحل، وتتصل بعظم الشظية (Fibula) وتتمفصل مع عظم الكاحل (Talus). الجزء الإنسي من النهاية البعيدة يشكل الكعب الإنسي (Medial Malleolus).
-
العلاقة مع العظام والأنسجة المحيطة:
- عظم الشظية (Fibula): هو عظم رفيع يقع بالتوازي مع عظم الساق، ويلعب دورًا ثانويًا في تحمل الوزن ولكنه حيوي لاستقرار مفصل الكاحل ولتثبيت العضلات. غالبًا ما يصاحب كسر الساق كسر في الشظية.
- العضلات والأربطة: تحيط بالساق العديد من العضلات القوية (مثل عضلات السمانة والأمامية للساق) التي تساعد في الحركة وتحمل الوزن. كما توجد أربطة قوية تثبت المفاصل.
- الأوعية الدموية والأعصاب: تمر الأوعية الدموية الرئيسية (مثل الشريان الظنبوبي الأمامي والخلفي) والأعصاب (مثل العصب الشظوي المشترك والعصب الظنبوبي) عبر الساق. أي إصابة في هذه المناطق قد تؤدي إلى مضاعفات خطيرة مثل متلازمة الحجرة (Compartment Syndrome) أو تلف الأعصاب.
إن الفهم العميق لهذا التشريح الدقيق هو حجر الزاوية في التشخيص الدقيق والتخطيط الجراحي الفعال، وهو ما يميز نهج الأستاذ الدكتور محمد هطيف، الذي يستخدم معرفته التشريحية الواسعة لتحديد أفضل مسار للعلاج وتقليل مخاطر المضاعفات.
الأسباب المتعمقة والأعراض الدالة على كسور الساق العظمية الطويلة
تتنوع أسباب كسور الساق العظمية الطويلة وتختلف أعراضها بناءً على شدة الكسر ونوعه. فهم هذه الجوانب ضروري للتشخيص السريع والعلاج الفعال.
-
الأسباب الشائعة لكسور الساق العظمية الطويلة:
يمكن تصنيف الأسباب الرئيسية إلى مجموعتين: -
آليات الطاقة العالية (High-Energy Trauma):
- حوادث السير (Motor Vehicle Accidents - MVAs): هي السبب الأكثر شيوعًا، حيث يمكن أن تنتج قوة هائلة تؤدي إلى كسور معقدة ومفتوحة غالبًا ما تكون مصحوبة بإصابات أخرى للأنسجة الرخوة.
- السقوط من ارتفاعات عالية: مثل السقوط من السلالم أو البنايات، مما يولد قوة تأثير كبيرة.
- الإصابات الرياضية العنيفة: في الرياضات التي تتضمن السرعة والاصطدامات مثل كرة القدم الأمريكية، التزلج، أو رياضات القتال.
- إصابات الأسلحة النارية: تسبب كسورًا معقدة ومفتوحة مع فقدان كبير للأنسجة.
- المسار الفيزيولوجي: غالبًا ما تؤدي آليات الطاقة العالية إلى كسور حلزونية أو كسور ذات شظايا متعددة (Comminuted Fractures) مع تلف كبير في الأنسجة الرخوة المحيطة (الجلد، العضلات، الأوعية الدموية، الأعصاب). هذه الأنواع من الكسور تتطلب تدخلًا جراحيًا عاجلاً ومعقدًا.
-
آليات الطاقة الأقل (Low-Energy Trauma):
- السقوط البسيط: شائع لدى كبار السن الذين قد يعانون من هشاشة العظام (Osteoporosis)، حيث يمكن أن يؤدي سقوط بسيط إلى كسر.
- الإصابات الالتوائية: مثل الالتواء المفاجئ للساق أثناء المشي أو ممارسة الرياضة الخفيفة، مما قد يسبب كسورًا حلزونية بسيطة.
- كسور الإجهاد (Stress Fractures): تحدث نتيجة الإجهاد المتكرر على العظم دون وجود إصابة حادة واضحة. شائعة لدى الرياضيين (مثل العدّائين) أو الأفراد الذين يقومون بنشاط بدني مكثف بشكل مفاجئ.
- المسار الفيزيولوجي: قد تنتج هذه الآليات كسورًا مستعرضة أو مائلة بسيطة، وأحيانًا كسورًا حلزونية مع كسر الألياف الزغبية عند مستوى مختلف للساق. غالبًا ما تكون هذه الكسور مغلقة وأقل تعقيدًا من كسور الطاقة العالية.
-
الحالات المرتبطة ومخاطرها:
قد تشمل الحالات المرتبطة بكسور الساق العظمية الطويلة: - إصابة الأنسجة الرخوة: رضوض، سحجات، تمزقات جلدية وعضلية.
- متلازمة الحجرة (Compartment Syndrome): حالة خطيرة تحدث عندما يرتفع الضغط داخل حيز عضلي مغلق، مما يعيق تدفق الدم ويؤدي إلى تلف الأنسجة والأعصاب. تتطلب تدخلًا جراحيًا طارئًا.
- فقدان العظام: في الكسور المفتوحة شديدة الخطورة.
- الإصابات العظمية المتزامنة: كسور أخرى في نفس الطرف أو في أجزاء أخرى من الجسم (خاصة في حوادث الطاقة العالية).
-
إصابة الأعصاب أو الأوعية الدموية: قد تسبب فقدان الإحساس أو الشلل أو نقص التروية الدموية، وتتطلب إصلاحًا جراحيًا فوريًا.
-
الأعراض الشائعة لكسور الساق العظمية الطويلة:
تظهر الأعراض عادةً بشكل حاد وفوري بعد الإصابة: -
الألم الشديد: يزداد مع أي حركة أو محاولة لوضع وزن على الساق المصابة.
- التورم والكدمات: يتطوران بسرعة بسبب النزيف الداخلي.
- التشوه الواضح: قد يظهر الساق بشكل غير طبيعي، مثل الانحناء أو التقصير، خاصة في الكسور النازحة.
- عدم القدرة على تحمل الوزن: يصبح من المستحيل عادةً الوقوف أو المشي على الساق المصابة.
- الخدر أو التنميل: قد يشير إلى إصابة عصبية.
- برودة أو شحوب القدم: قد يدل على ضعف في الدورة الدموية.
- الألم عند اللمس: حساسية شديدة عند لمس منطقة الكسر.
- صوت طقطقة أو فرقعة: قد يسمعها المريض وقت الإصابة.
-
الجرح المفتوح: في حالة الكسور المفتوحة حيث يخترق العظم الجلد.
-
التشخيص الدقيق:
يبدأ التشخيص بفحص سريري دقيق يقوم به جراح عظام خبير مثل الأستاذ الدكتور محمد هطيف، حيث يتم تقييم الأعراض والتاريخ المرضي وآلية الإصابة، وفحص الساق بحثاً عن أي تشوه أو تورم أو كدمات أو جروح، وتقييم وظيفة الأعصاب والأوعية الدموية.
بعد الفحص السريري، يتم تأكيد التشخيص باستخدام:
*
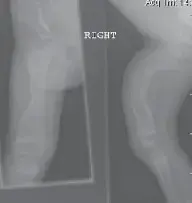
الأشعة السينية (X-rays):
هي الفحص الأول والأكثر أهمية. تُؤخذ صور متعددة (أمامية خلفية، جانبية، مائلة) للساق بأكملها، بما في ذلك مفصلي الركبة والكاحل، لتقييم موقع الكسر ونمطه ومدى الإزاحة.
*
التصوير المقطعي المحوسب (CT Scan):
يستخدم في حالات الكسور المعقدة أو التي تشمل مفصلًا، أو للتخطيط الجراحي الدقيق، حيث يوفر صورًا ثلاثية الأبعاد تفصيلية للعظم والأنسجة المحيطة.
*
التصوير بالرنين المغناطيسي (MRI):
قد يُطلب في حالات خاصة لتقييم إصابات الأنسجة الرخوة المرافقة، مثل الأربطة أو الأوتار أو الغضاريف، أو لتشخيص كسور الإجهاد غير المرئية بالأشعة السينية.
*
الموجات فوق الصوتية (Ultrasound):
يمكن استخدامها لتقييم الأوعية الدموية في حالات الشك بوجود إصابة وعائية.
إن دقة التشخيص هي مفتاح العلاج الناجح، وهو ما يضمنه الأستاذ الدكتور محمد هطيف بفضل خبرته الطويلة واستخدامه أحدث تقنيات التصوير والتقييم، مما يمكنه من وضع خطة علاجية مخصصة لكل مريض.
خيارات العلاج الشاملة: من التحفظي إلى الجراحي
يهدف علاج كسور الساق العظمية الطويلة إلى استعادة وظيفة الساق الطبيعية، وتقليل الألم، ومنع المضاعفات. يعتمد اختيار طريقة العلاج على عدة عوامل منها نوع الكسر، شدته، ما إذا كان مفتوحًا أم مغلقًا، عمر المريض وحالته الصحية العامة، وخبرة الجراح. الأستاذ الدكتور محمد هطيف يشتهر بتقييمه الشامل لكل حالة وتقديمه المشورة المبنية على الأمانة الطبية لضمان أفضل مسار علاجي.
- الإسعافات الأولية والرعاية الأولية:
- تثبيت فوري: يجب تثبيت الساق المصابة باستخدام جبيرة مؤقتة أو أي مواد متاحة لمنع المزيد من الضرر.
- تقييم الأوعية الدموية والأعصاب: التأكد من سلامة الدورة الدموية والإحساس في القدم.
- إدارة الألم: إعطاء المسكنات المناسبة.
-
التعامل مع الكسور المفتوحة: تغطية الجروح المعقمة لمنع العدوى.
-
العلاج التحفظي (غير الجراحي):
يُعتبر هذا الخيار مناسبًا لبعض أنواع كسور الساق العظمية الطويلة، خاصة تلك المستقرة وغير النازحة بشكل كبير. -
مؤشرات العلاج التحفظي:
- الكسور المستقرة وغير النازحة أو ذات الحد الأدنى من الإزاحة.
- الكسور الحلزونية أو المائلة القصيرة التي لا تُظهر ميلاً كبيرًا للتحرك.
- المرضى الذين لديهم موانع للجراحة (مثل حالات صحية خطيرة).
-
طرق العلاج التحفظي:
- التجبير بالجبس (Casting): وضع جبيرة جصية أو بلاستيكية تغطي الساق والقدم، وأحياناً تمتد فوق الركبة لضمان الثبات. تتطلب مراقبة دقيقة للتورم والتأكد من عدم وجود مضاعفات.
- التقويم الوظيفي (Functional Bracing): بعد فترة قصيرة من التجبير الأولي، قد يتم استخدام دعامة وظيفية تسمح ببعض الحركة في المفاصل مع توفير الدعم للكسر، مما يساعد على تقوية العضلات وتسريع الشفاء.
- مزايا العلاج التحفظي: تجنب مخاطر الجراحة، تكلفة أقل.
-
عيوب العلاج التحفظي: فترة تعافي أطول، خطر عدم الالتئام (Non-union) أو الالتئام الخاطئ (Mal-union)، ضمور العضلات بسبب عدم الاستخدام لفترة طويلة.
-
العلاج الجراحي:
هو الخيار الأكثر شيوعًا لمعظم كسور الساق العظمية الطويلة، خاصةً النازحة أو غير المستقرة أو المفتوحة. يهدف إلى رد العظم إلى وضعه التشريحي الطبيعي وتثبيته للسماح بالالتئام. -
مؤشرات العلاج الجراحي:
- الكسور النازحة وغير المستقرة.
- الكسور المفتوحة (حيث يوجد اتصال بين الكسر والبيئة الخارجية).
- الكسور المتعددة (Polytrauma) أو المصاحبة لإصابات أخرى تتطلب التثبيت السريع.
- الكسور التي لا تلتئم بشكل جيد بالعلاج التحفظي.
- وجود إصابات وعائية عصبية مرافقة.
- متلازمة الحجرة المشتبه بها أو المؤكدة.
-
أنواع الجراحة:
-
التثبيت بالدبوس النخاعي الداخلي (Intramedullary Nailing - IM Nailing):
- الوصف: يُعد المعيار الذهبي لعلاج معظم كسور جسم عظم الساق. يتم إدخال قضيب معدني (مسمار) مجوف أو صلب في القناة النخاعية داخل العظم لتثبيت الكسر من الداخل. يتم تثبيت المسمار بمسامير صغيرة في الأعلى والأسفل (Proximal and Distal Locking) لمنع الدوران أو القصر.
- المزايا: توفير تثبيت قوي ومرن، الحفاظ على إمدادات الدم للعظم، سرعة التعافي مقارنة ببعض الطرق الأخرى، السماح بتحمل وزن مبكر جزئيًا أو كليًا، وندبة جراحية صغيرة نسبيًا.
- عيوب: قد تحدث مشاكل في الركبة (ألم)، خطر العدوى، أو صعوبة في الإزالة لاحقًا إذا لزم الأمر.
- خبرة الأستاذ الدكتور محمد هطيف: يمتلك الأستاذ الدكتور محمد هطيف مهارة فائقة في إجراء هذه العملية باستخدام تقنيات حديثة لضمان أفضل محاذاة للكسر وأقل تدخل جراحي ممكن، مما يقلل من المضاعفات ويسرع الشفاء.
-
التثبيت الخارجي (External Fixation):
- الوصف: يتم إدخال مسامير معدنية في العظم فوق وتحت الكسر، وتُربط هذه المسامير بقضيب خارجي يثبت الكسر من الخارج.
- المزايا: يستخدم غالبًا كحل مؤقت في حالات الكسور المفتوحة الشديدة مع تلف كبير في الأنسجة الرخوة، أو في حالات متلازمة الحجرة، أو للمرضى الذين يعانون من إصابات متعددة ولا يمكنهم تحمل جراحة طويلة. يسمح بالوصول إلى الجرح لعلاجه.
- عيوب: خطر العدوى في مواقع المسامير، إزعاج للمريض، قد يكون أقل استقرارًا من التثبيت الداخلي، ويحتاج غالبًا إلى جراحة ثانية للتثبيت الداخلي.
-
الرد المفتوح والتثبيت الداخلي بالشرائح والبراغي (Open Reduction Internal Fixation - ORIF):
- الوصف: يتم إجراء شق جراحي لتعريض الكسر بشكل مباشر، ثم يتم رد أجزاء العظم إلى وضعها التشريحي الطبيعي وتثبيتها باستخدام شرائح (Plates) وبراغي (Screws) معدنية توضع على سطح العظم.
- المزايا: يوفر تثبيتًا قويًا ومباشرًا، خاصة في الكسور التي تمتد إلى المفاصل أو كسور معينة لا يمكن تثبيتها بالدبوس النخاعي.
- عيوب: يتطلب شقًا جراحيًا أكبر، قد يؤثر على إمدادات الدم للعظم، خطر أكبر للعدوى، وتلف الأنسجة الرخوة.
- خبرة الأستاذ الدكتور محمد هطيف: يطبق الدكتور هطيف هذه التقنية بحذر ودقة، مع التركيز على التقنيات الأقل بضعاً متى أمكن، لتقليل المخاطر وتحسين النتائج.
-
التثبيت بالدبوس النخاعي الداخلي (Intramedullary Nailing - IM Nailing):
-
الجدول 1: مقارنة بين خيارات العلاج الرئيسية لكسور الساق العظمية الطويلة
| الميزة | العلاج التحفظي (تجبير/دعامة) | التثبيت بالدبوس النخاعي الداخلي (IM Nailing) | الرد المفتوح والتثبيت الداخلي (ORIF) | التثبيت الخارجي (External Fixation) |
|---|---|---|---|---|
| دواعي الاستخدام | كسور مستقرة، غير نازحة، مغلقة | معظم كسور جسم الساق النازحة، مغلقة أو مفتوحة | كسور مفصلية، كسور معقدة، فشل طرق أخرى | كسور مفتوحة، إصابات متعددة، مؤقت |
| نوع التدخل | غير جراحي | جراحي (شق صغير) | جراحي (شق كبير) | جراحي (مسامير عبر الجلد) |
| مدة التعافي | أطول (عدة أشهر) | متوسطة (أسابيع إلى أشهر) | متوسطة إلى طويلة | مؤقت، ثم جراحة أخرى غالبًا |
| تحمل الوزن | متأخر أو جزئي | مبكر (جزئي أو كلي) | متأخر | لا يسمح عادةً بتحمل الوزن |
| مخاطر العدوى | منخفضة جدًا | منخفضة | متوسطة إلى عالية | متوسطة إلى عالية (مواقع المسامير) |
| مخاطر عدم الالتئام | متوسطة إلى عالية | منخفضة | منخفضة إلى متوسطة | متوسطة إلى عالية |
| جمالية الندبة | لا يوجد ندبة جراحية | ندبة صغيرة | ندبة كبيرة | ندبات صغيرة متعددة |
| إمكانية العودة للنشاط | أبطأ، قد تتأثر الوظيفة | أسرع وأكثر فعالية | فعالة، لكن قد تتأثر الوظيفة | غير فعالة بمفردها على المدى الطويل |
عملية التثبيت بالدبوس النخاعي الداخلي: خطوة بخطوة
نظرًا لأن التثبيت بالدبوس النخاعي الداخلي (IM Nailing) هو الأسلوب الجراحي الأكثر شيوعًا وفعالية لكسور الساق العظمية الطويلة، سنقدم هنا شرحًا تفصيليًا للخطوات المتبعة في هذه العملية، التي يتقنها الأستاذ الدكتور محمد هطيف ببراعة وخبرة.
- 1. التخطيط قبل الجراحة (Pre-operative Planning):
- التقييم الشامل: يقوم الأستاذ الدكتور محمد هطيف بتقييم حالة المريض الصحية العامة، التاريخ المرضي، والأدوية التي يتناولها. يتم طلب فحوصات الدم الروتينية، مخطط كهربية القلب (ECG)، وأشعة الصدر للتأكد من جاهزية المريض للجراحة.
- دراسة الصور الإشعاعية: يتم تحليل الأشعة السينية والتصوير المقطعي المحوسب (CT Scan) بدقة لتحديد نوع الكسر، طول العظم، قطر القناة النخاعية، وزاوية الكسر، مما يساعد في اختيار الدبوس النخاعي المناسب (الطول والقطر) وتحديد نقاط الدخول والخروج المثالية.
-
مناقشة الخطة العلاجية: يناقش الدكتور هطيف الخطة الجراحية بالتفصيل مع المريض وعائلته، موضحًا الفوائد والمخاطر المتوقعة، ملتزمًا بمبدأ الأمانة الطبية.
-
2. التخدير (Anesthesia):
-
يتم إجراء الجراحة عادة تحت التخدير العام، أو أحيانًا تحت التخدير النصفي (Epidural/Spinal Anesthesia) مع التخدير الوريدي المهدئ. يختار طبيب التخدير الطريقة الأنسب بناءً على حالة المريض وتفضيلات الجراح.
-
3. وضع المريض (Patient Positioning):
-
يتم وضع المريض عادةً في وضعية الاستلقاء (Supine Position) على طاولة العمليات. قد يتم استخدام جهاز جذب خاص (Traction Table) لضمان محاذاة العظم أثناء العملية وتسهيل إدخال الدبوس.
-
4. الوصول الجراحي (Surgical Approach):
- التعقيم: يتم تعقيم منطقة الجراحة بدقة لمنع العدوى.
- الشق الجراحي: يقوم الدكتور هطيف بعمل شق صغير (حوالي 3-5 سم) عند الطرف العلوي من عظم الساق (أسفل الركبة مباشرة) للوصول إلى القناة النخاعية. قد يستخدم نهجًا أقل بضعًا (Minimally Invasive) لتقليل تلف الأنسجة الرخوة.
-
نقطة الدخول (Entry Point): يتم تحديد نقطة الدخول الدقيقة إلى القناة النخاعية، عادة في المنطقة الأمامية الإنسية أو الأمامية الوحشية للحدبة الظنبوبية (Tibial Tuberosity)، باستخدام جهاز فلوروسكوب (Fluoroscope) لتوجيه الإجراء بصريًا ومباشرًا.
-
5. رد الكسر (Fracture Reduction):
-
باستخدام الجذب والأدوات الخاصة، يتم رد أجزاء الكسر إلى وضعها التشريحي الصحيح. يتم التأكد من ذلك باستمرار باستخدام الفلوروسكوب.
-
6. التوسيع (Reaming - إذا لزم الأمر):
-
في بعض الحالات، قد يتم استخدام موسعات (Reamers) ذات أحجام متزايدة لتوسيع القناة النخاعية لجعلها مناسبة لقطر الدبوس المختار. يساعد هذا في تحقيق تثبيت محكم وتقليل خطر كسر العظم أثناء إدخال الدبوس. يختار الأستاذ الدكتور هطيف بعناية ما إذا كان التوسيع ضروريًا أم لا بناءً على خصائص الكسر والعظم.
-
7. إدخال الدبوس النخاعي (Nail Insertion):
-
يتم إدخال الدبوس النخاعي ببطء وحذر عبر نقطة الدخول إلى القناة النخاعية، مروراً بمنطقة الكسر، حتى يصل إلى النهاية البعيدة للعظم. يتم مراقبة تقدم الدبوس باستمرار بواسطة الفلوروسكوب لضمان وضعه الصحيح.
-
8. تثبيت الدبوس بالمسامير (Locking):
- التثبيت القريب (Proximal Locking): يتم إدخال مسمارين أو أكثر عبر الدبوس والعظم عند الطرف العلوي للساق.
- التثبيت البعيد (Distal Locking): يتم إدخال مسمارين أو أكثر عبر الدبوس والعظم عند الطرف السفلي للساق.
- يتم إجراء التثبيت بالمسامير بعناية فائقة باستخدام أدوات توجيه خاصة وبالتوجيه المستمر بالفلوروسكوب، لضمان استقرار الكسر ومنع الدوران أو القصر.
-
يستخدم الأستاذ الدكتور محمد هطيف أحيانًا تقنيات متقدمة للتصوير أثناء الجراحة لضمان الدقة المثلى في وضع المسامير، مما يعكس خبرته الطويلة وحرصه على استخدام أحدث التقنيات المتاحة.
-
9. إغلاق الجرح (Wound Closure):
- بعد التأكد من استقرار الكسر ووضع الدبوس بشكل صحيح، يتم غسل منطقة الجراحة بمحلول معقم.
-
تُغلق الأنسجة الرخوة والجلد بالغرز. يتم وضع ضمادة معقمة.
-
10. الرعاية بعد الجراحة (Post-operative Care):
- إدارة الألم: يتم إعطاء المريض مسكنات الألم للتحكم في الانزعاج.
- مراقبة المضاعفات: تتم مراقبة المريض عن كثب لأي علامات للعدوى، متلازمة الحجرة، أو مشاكل في الدورة الدموية والأعصاب.
- التحريك المبكر: يتم تشجيع المريض على البدء بحركات بسيطة للركبة والكاحل فورًا بعد الجراحة (حسب توجيهات الطبيب).
- تحمل الوزن: يحدد الأستاذ الدكتور محمد هطيف جدولًا زمنيًا لتحمل الوزن، والذي قد يبدأ مبكرًا بشكل جزئي أو كلي، اعتمادًا على نوع الكسر وجودة التثبيت.
إن الدقة والمهارة التي يتمتع بها الأستاذ الدكتور محمد هطيف في إجراء هذه العمليات، بالإضافة إلى استخدامه لأحدث التجهيزات الطبية مثل تقنية المناظير الجراحية (Arthroscopy 4K) في الحالات التي تتطلب رؤية دقيقة للمفاصل المجاورة أو لإصلاح الأنسجة الرخوة المرافقة، تضمن تحقيق أفضل النتائج الجراحية لمرضاه.
دليل شامل لإعادة التأهيل والتعافي بعد كسر الساق العظمية الطويلة
تعتبر مرحلة إعادة التأهيل لا تقل أهمية عن الجراحة نفسها في ضمان استعادة الوظيفة الكاملة للساق. إنها عملية تدريجية تتطلب الالتزام والصبر والتعاون الوثيق مع فريق الرعاية الصحية، وفي مقدمتهم توجيهات الأستاذ الدكتور محمد هطيف. يهدف برنامج إعادة التأهيل إلى استعادة قوة العضلات، مجال حركة المفاصل، التوازن، والقدرة على تحمل الوزن بشكل كامل.
-
مراحل إعادة التأهيل:
-
المرحلة المبكرة بعد الجراحة (الأسابيع 0-6):
- الهدف: التحكم في الألم والتورم، الحفاظ على مجال حركة المفاصل المجاورة (الركبة والكاحل)، والحفاظ على قوة العضلات.
-
الأنشطة:
- إدارة الألم والتورم: رفع الساق، تطبيق الثلج، واستخدام الأدوية الموصوفة.
- حركات لطيفة للمفاصل: تمارين تحريك الكاحل والركبة ببطء ضمن نطاق الألم (مثل ثني وبسط الركبة، تحريك القدم للأعلى والأسفل).
- تمارين تقوية خفيفة: تمارين شد عضلات الفخذ والأرداف دون تحريك المفاصل (Isometric exercises).
- عدم تحمل الوزن: استخدام العكازات أو المشاية، مع عدم وضع أي وزن على الساق المصابة إلا إذا سمح الطبيب بذلك.
- دور الأستاذ الدكتور محمد هطيف: يحدد الدكتور هطيف متى يمكن البدء بتحمل الوزن الجزئي، ويوفر التوجيهات الأولية للمعالج الطبيعي.
-
المرحلة المتوسطة (الأسابيع 6-12):
- الهدف: زيادة تحمل الوزن تدريجيًا، استعادة مجال حركة كامل، وبدء تقوية العضلات بشكل فعال.
-
الأنشطة:
- تحمل الوزن التدريجي: بناءً على صور الأشعة السينية التي تظهر بداية الالتئام، يسمح الأستاذ الدكتور محمد هطيف بزيادة تدريجية في حمل الوزن. يبدأ بوزن جزئي ثم يزداد تدريجياً.
- تمارين تقوية العضلات: تمارين لتقوية عضلات الساق والفخذ (مثل تمارين رفع الساق المستقيمة، ثني الركبة، رفع الكعب).
- تمارين المرونة: تمارين الإطالة اللطيفة لتحسين مرونة العضلات والأربطة.
- تمارين التوازن (Proprioception): الوقوف على ساق واحدة (عند السماح بتحمل الوزن الكامل)، استخدام لوح التوازن.
-
المرحلة المتقدمة (بعد 12 أسبوعًا وما بعدها):
- الهدف: استعادة القوة الكاملة، التحمل، الرشاقة، والعودة إلى الأنشطة اليومية والرياضية.
-
الأنشطة:
- العودة إلى تحمل الوزن الكامل: عندما يؤكد الدكتور هطيف الالتئام التام للكسر من خلال الأشعة السينية.
- تمارين تقوية مكثفة: باستخدام أوزان أو آلات المقاومة لتقوية جميع عضلات الطرف السفلي.
- تمارين رياضية وظيفية: الجري الخفيف، المشي السريع، صعود الدرج، تمارين القفز (إذا كانت مناسبة).
- تمارين خاصة بالرياضة: إذا كان المريض رياضيًا، يتم تصميم برنامج تأهيل خاص بالرياضة التي يمارسها، تحت إشراف الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي.
- العودة للعمل/الرياضة: يتم تحديد ذلك بالتشاور مع الدكتور هطيف ، بناءً على مدى التعافي والوظيفة المستعادة.
-
دور العلاج الطبيعي:
يعد أخصائي العلاج الطبيعي شريكًا أساسيًا في هذه الرحلة. يعمل الأخصائي تحت إشراف الأستاذ الدكتور محمد هطيف لتصميم برنامج تأهيلي فردي يناسب احتياجات كل مريض، ويقدم الدعم والتوجيه اللازمين طوال فترة التعافي. -
التغذية ونمط الحياة:
- التغذية السليمة: نظام غذائي غني بالكالسيوم، فيتامين د، والبروتين ضروري لالتئام العظام.
- التوقف عن التدخين: التدخين يعيق التئام العظام بشكل كبير.
-
تجنب الكحول: قد يؤثر سلبًا على عملية الشفاء.
-
المضاعفات المحتملة وكيفية التعامل معها:
رغم أن رعاية الأستاذ الدكتور محمد هطيف تهدف إلى تقليل المضاعفات، إلا أنه من المهم معرفة بعضها: - عدم الالتئام (Non-union): فشل العظم في الالتئام بشكل كامل. قد يتطلب جراحة إضافية (مثل ترقيع العظم).
- التئام خاطئ (Mal-union): التئام العظم في وضع غير صحيح، مما قد يؤدي إلى تشوه أو ألم أو مشاكل وظيفية. قد يتطلب جراحة تصحيحية.
- العدوى: خطر موجود في أي جراحة. يتم التعامل معه بالمضادات الحيوية، وقد يتطلب جراحة لتنظيف الجرح.
- متلازمة الحجرة: تتطلب تدخلًا جراحيًا طارئًا (Fasciotomy).
- تلف الأعصاب أو الأوعية الدموية: قد يتطلب إصلاحًا جراحيًا.
- تخثر الأوردة العميقة (DVT): يتم الوقاية منه بحركات الساق المبكرة والأدوية المضادة للتخثر عند الحاجة.
- مشاكل في الأجهزة المزروعة (Hardware Issues): مثل كسر المسامير أو تهيجها، مما قد يتطلب إزالة المعدن لاحقًا.
يحرص الأستاذ الدكتور محمد هطيف على متابعة مرضاه بشكل دوري بعد الجراحة لتقييم تقدم الشفاء، ومراجعة صور الأشعة، وتعديل خطة إعادة التأهيل حسب الحاجة، لضمان عودة المريض إلى حياته الطبيعية بكامل قوته ووظيفته. إن خبرته الطويلة التي تزيد عن عقدين من الزمن في هذا المجال تضمن تقديم أفضل رعاية شاملة للمريض.
قصص نجاح مرضى الأستاذ الدكتور محمد هطيف: شهادات حية على التميز والأمانة
في مسيرة الأستاذ الدكتور محمد هطيف المهنية، التي تتجاوز العشرين عامًا كأستاذ جراحة العظام بجامعة صنعاء وأفضل جراح عظام في صنعاء واليمن، هناك العديد من قصص النجاح التي تعكس التزامه بتقديم رعاية طبية عالية الجودة، واستخدامه لأحدث التقنيات مثل المناظير الجراحية 4K، والجراحة الميكروسكوبية، وجراحة المفاصل الصناعية (Arthroplasty)، والأهم من ذلك، أمانته الطبية التي يشتهر بها. إليك بعض من هذه القصص الملهمة:
-
قصة نجاح 1: عودة رياضي شاب إلى الملاعب
المريض: أحمد، 24 عامًا، لاعب كرة قدم.
الحالة: تعرض أحمد لكسر حلزوني شديد في جسم عظم الساق الأيمن إثر التحام عنيف في مباراة كرة قدم. كان الكسر معقدًا ويحتاج إلى تثبيت دقيق لضمان عودته للملاعب.
التدخل الطبي للأستاذ الدكتور محمد هطيف: بعد تشخيص دقيق باستخدام الأشعة السينية والتصوير المقطعي، قرر الأستاذ الدكتور محمد هطيف إجراء عملية تثبيت بالدبوس النخاعي الداخلي (IM Nailing) باستخدام أحدث المعدات. تميزت العملية بالدقة العالية في رد الكسر وتثبيته، مما حافظ على محاذاة العظم المثالية. أشرف الدكتور هطيف شخصيًا على برنامج التأهيل البدني لأحمد، موجهًا إياه خطوة بخطوة.
النتيجة: بعد 6 أشهر من الجراحة والعلاج الطبيعي المكثف، عاد أحمد إلى الملاعب تدريجيًا، وبفضل العناية الفائقة والدقيقة من الأستاذ الدكتور محمد هطيف، استعاد أحمد كامل لياقته البدنية وقدرته على اللعب دون أي قيود، محققًا حلمه في مواصلة مسيرته الرياضية. -
قصة نجاح 2: استعادة الحركة لسيدة مسنة
المريضة: الحاجة فاطمة، 72 عامًا، تعاني من هشاشة العظام.
الحالة: تعرضت الحاجة فاطمة لسقوط بسيط في منزلها أدى إلى كسر مستعرض في جسم عظم الساق الأيسر. نظرًا لعمرها وحالة هشاشة العظام، كان التحدي هو تحقيق التئام فعال مع تقليل مخاطر المضاعفات.
التدخل الطبي للأستاذ الدكتور محمد هطيف: أوصى الأستاذ الدكتور محمد هطيف، بعد تقييم شامل لحالة الحاجة فاطمة الصحية، بإجراء عملية تثبيت بالدبوس النخاعي الداخلي المصمم خصيصًا للعظام الهشة. قام الدكتور هطيف بإجراء العملية بمهارة عالية، مع الحرص على الحفاظ على سلامة الأنسجة الرخوة وتقليل فترة التخدير. تميزت متابعته الدورية بالاهتمام الخاص بتغذية الحاجة فاطمة وتوجيهها نحو تمارين خفيفة لتقوية العظام والعضلات.
النتيجة: التئم الكسر بنجاح، وبمساعدة برنامج إعادة التأهيل الذي أشرف عليه الدكتور هطيف ، استطاعت الحاجة فاطمة العودة إلى المشي باستخدام مشاية في البداية، ثم الاعتماد على نفسها تدريجيًا. تعيش الآن حياة طبيعية ومستقلة، وهي ممتنة لخبرة ومهارة الأستاذ الدكتور محمد هطيف وأمانته في التعامل مع حالتها. -
قصة نجاح 3: التعامل مع كسر مفتوح ومعقد
المريض: يوسف، 35 عامًا، تعرض لحادث دراجة نارية.
الحالة: أصيب يوسف بكسر مفتوح من الدرجة الثالثة في جسم عظم الساق الأيمن، مع تلوث شديد وفقدان جزء من الأنسجة الرخوة، مما شكل تحديًا كبيرًا بسبب ارتفاع خطر العدوى وعدم الالتئام.
التدخل الطبي للأستاذ الدكتور محمد هطيف: على الفور، تدخل الأستاذ الدكتور محمد هطيف وفريقه الطبي. قام الدكتور هطيف بإجراء جراحة عاجلة لتنظيف الجرح (Debridement) وإزالة الأنسجة الملوثة، ثم طبق التثبيت الخارجي كحل مؤقت لتحقيق الاستقرار والتحكم في العدوى. بعد استقرار حالة الجرح والتحكم في العدوى، قام الدكتور هطيف بجراحة ثانية لتثبيت الكسر بالدبوس النخاعي الداخلي، مع استخدام تقنيات متقدمة لإعادة بناء الأنسجة الرخوة (Soft Tissue Coverage).
النتيجة: بفضل التدخل السريع والدقيق، والإشراف المستمر من الأستاذ الدكتور محمد هطيف، تجنب يوسف المضاعفات الخطيرة وتمكن الكسر من الالتئام. استعاد يوسف وظيفة ساقه بشكل ممتاز، وهو الآن قادر على المشي والعمل بشكل طبيعي. هذه القصة تؤكد على قدرة الدكتور هطيف على التعامل مع الحالات الأكثر تعقيدًا وإصراره على إنقاذ الأطراف وتقديم أفضل النتائج حتى في أصعب الظروف.
هذه القصص ليست سوى أمثلة قليلة على التميز الذي يقدمه الأستاذ الدكتور محمد هطيف لمرضاه في المركز اليمني الألماني بصنعاء. إن خبرته التي تمتد لأكثر من 20 عامًا، وموقعه كأستاذ جراحة العظام بجامعة صنعاء، واستخدامه لأحدث التكنولوجيا، والتزامه بأعلى معايير الأمانة الطبية، تجعله الخيار الأول والأكثر ثقة لمرضى كسور العظام وإصابات العمود الفقري والمفاصل في اليمن.
الأسئلة الشائعة حول كسور الساق العظمية الطويلة
فيما يلي إجابات على بعض الأسئلة الأكثر شيوعًا التي يطرحها المرضى وعائلاتهم حول كسور الساق العظمية الطويلة، مقدمة من الأستاذ الدكتور محمد هطيف، أفضل جراح عظام في صنعاء واليمن، بخبرته الواسعة وأمانته الطبية.
-
س1: ما هي المدة المتوقعة للتعافي من كسر الساق؟
ج1: تختلف مدة التعافي بشكل كبير اعتمادًا على عدة عوامل، بما في ذلك نوع الكسر وشدته (مغلق أم مفتوح)، عمر المريض وصحته العامة، ومدى التزامه ببرنامج إعادة التأهيل. بشكل عام، قد يستغرق الالتئام الأولي للعظم من 3 إلى 6 أشهر، ولكن استعادة القوة الكاملة والوظيفة والعودة إلى الأنشطة الطبيعية قد تستغرق من 6 أشهر إلى سنة كاملة أو أكثر. يتابع الأستاذ الدكتور محمد هطيف مرضاه بانتظام لتقييم تقدم الشفاء وتحديد المدة المناسبة لكل حالة. -
س2: هل سأحتاج إلى إزالة الدبوس النخاعي أو الشرائح والبراغي بعد التعافي؟
ج2: ليس بالضرورة. تعتمد الحاجة لإزالة الأجهزة المعدنية (مثل الدبوس النخاعي أو الشرائح والبراغي) على عدة عوامل. إذا لم تسبب الأجهزة أي ألم أو تهيج أو مشاكل وظيفية بعد التئام الكسر بالكامل، فيمكن تركها في مكانها. ومع ذلك، قد يوصي الأستاذ الدكتور محمد هطيف بإزالتها في حالات معينة، مثل إذا كانت تسبب ألمًا، أو إذا كان المريض شابًا ونشطًا ويرغب في ممارسة رياضات عالية التأثير، أو إذا كان هناك دليل على العدوى. عادةً لا يتم اتخاذ قرار الإزالة إلا بعد مرور 12 إلى 18 شهرًا من الجراحة الأولية. -
س3: ما هي الأنشطة التي يجب تجنبها أثناء التعافي من كسر الساق؟
ج3: أثناء فترة التعافي، يجب تجنب أي نشاط يسبب ألمًا أو يزيد من خطر إعادة كسر العظم. يشمل ذلك الأنشطة التي تتطلب حمل وزن كامل على الساق المصابة قبل موافقة الطبيب، أو الأنشطة ذات التأثير العالي مثل الجري أو القفز أو الرياضات التي تتطلب تغييرًا مفاجئًا في الاتجاه. سيقدم لك الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي قائمة مفصلة بالأنشطة المسموح بها والمحظورة في كل مرحلة من مراحل التعافي. -
س4: كيف يمكنني منع حدوث كسر آخر في الساق؟
ج4: لمنع كسور الساق المستقبلية، يوصي الأستاذ الدكتور محمد هطيف بما يلي: - الحفاظ على صحة العظام: تناول نظامًا غذائيًا غنيًا بالكالسيوم وفيتامين د، وممارسة الرياضة بانتظام لتقوية العظام والعضلات.
- تجنب التدخين والكحول الزائد: يؤثران سلبًا على صحة العظام.
- التعامل بحذر: تجنب السقوط، خاصة إذا كنت من كبار السن أو تعاني من هشاشة العظام.
- ارتداء معدات الحماية: عند ممارسة الرياضات الخطرة أو قيادة الدراجات النارية.
-
معالجة الحالات الأساسية: مثل هشاشة العظام أو نقص فيتامين د، تحت إشراف طبي.
-
س5: هل يمكن أن يلتئم كسر الساق بدون جراحة؟
ج5: نعم، يمكن لبعض كسور الساق العظمية الطويلة أن تلتئم بدون جراحة (العلاج التحفظي). هذا الخيار غالبًا ما يكون مناسبًا للكسور المستقرة وغير النازحة بشكل كبير، والتي يتم تثبيتها بالجبس أو الدعامة. ومع ذلك، لمعظم كسور الساق، خاصة النازحة أو المعقدة، يُعتبر العلاج الجراحي هو الخيار الأفضل لضمان التئام صحيح واستعادة الوظيفة الكاملة. يشتهر الأستاذ الدكتور محمد هطيف بتقديم تقييم صادق وموضوعي لتحديد أفضل خطة علاجية لكل مريض. -
س6: ما هي مخاطر ومضاعفات جراحة كسر الساق؟
ج6: مثل أي إجراء جراحي، تحمل جراحة كسر الساق بعض المخاطر والمضاعفات المحتملة، بما في ذلك: العدوى، النزيف، تلف الأعصاب أو الأوعية الدموية، متلازمة الحجرة، عدم الالتئام (Non-union)، التئام خاطئ (Mal-union)، تخثر الأوردة العميقة (DVT)، جلطة الرئة (Pulmonary Embolism)، ومشاكل مرتبطة بالتخدير. يحرص الأستاذ الدكتور محمد هطيف على مناقشة هذه المخاطر معك بالتفصيل واتخاذ جميع الاحتياطات الممكنة لتقليلها، بفضل خبرته الواسعة التي تزيد عن 20 عامًا والتزامه بأفضل الممارسات. -
س7: متى يمكنني العودة إلى العمل/الرياضة بعد كسر الساق؟
ج7: تعتمد العودة إلى العمل أو الرياضة على طبيعة عملك أو نوع الرياضة التي تمارسها، بالإضافة إلى مدى تقدمك في التعافي. عادةً ما يمكن العودة إلى العمل المكتبي في غضون أسابيع قليلة إلى بضعة أشهر، بينما قد تتطلب الوظائف التي تتطلب مجهودًا بدنيًا أكبر أو الرياضات العنيفة من 6 أشهر إلى سنة كاملة أو أكثر. سيقدم لك الأستاذ الدكتور محمد هطيف توجيهات محددة بناءً على التئام الكسر واستعادة وظيفة الساق. -
س8: ما الفرق بين الكسر المغلق والكسر المفتوح في الساق؟
ج8: - الكسر المغلق: هو كسر لا يوجد فيه اتصال بين العظم المكسور والبيئة الخارجية. الجلد فوق الكسر يظل سليمًا.
-
الكسر المفتوح (المركب): هو كسر يخترق فيه العظم المكسور الجلد، مما يخلق جرحًا خارجيًا. الكسور المفتوحة أكثر خطورة بسبب ارتفاع خطر العدوى والتلوث وتلف الأنسجة الرخوة، وتتطلب عادةً تدخلًا جراحيًا عاجلاً لتنظيف الجرح وتثبيت الكسر. الأستاذ الدكتور محمد هطيف متخصص في التعامل مع الحالات الطارئة والمعقدة مثل الكسور المفتوحة.
-
س9: هل العمر يؤثر على عملية الشفاء؟
ج9: نعم، العمر يلعب دورًا مهمًا في عملية شفاء كسور العظام. يميل العظم إلى الالتئام بشكل أسرع وأكثر فعالية لدى المرضى الأصغر سنًا مقارنة بكبار السن. لدى كبار السن، قد تكون عملية الالتئام أبطأ بسبب عوامل مثل هشاشة العظام، ضعف الدورة الدموية، والحالات الصحية المزمنة الأخرى. ومع ذلك، بفضل الرعاية الطبية المتخصصة والتكنولوجيا الحديثة التي يستخدمها الأستاذ الدكتور محمد هطيف، يمكن تحقيق نتائج ممتازة لجميع الفئات العمرية. -
س10: ما هي أهمية اختيار الجراح المناسب في علاج كسور الساق؟
ج10: اختيار الجراح المناسب هو أهم قرار يمكن أن تتخذه في علاج كسر الساق. الخبرة، المهارة، استخدام أحدث التقنيات، والأمانة الطبية هي عوامل حاسمة. الأستاذ الدكتور محمد هطيف، بصفته أستاذ جراحة العظام بجامعة صنعاء، وبخبرته التي تزيد عن 20 عامًا في علاج آلاف الحالات بنجاح، يجمع بين المعرفة الأكاديمية العميقة والخبرة العملية الواسعة. يشتهر باستخدامه لأحدث التقنيات الجراحية كالمناظير الجراحية (Arthroscopy 4K) والجراحة الميكروسكوبية، والتزامه بتقديم تشخيص دقيق وخطة علاجية مخصصة بناءً على الأمانة الطبية، مما يضمن لمرضاه أفضل فرص للشفاء الكامل والعودة إلى حياتهم الطبيعية بأمان وفعالية. لهذا يعتبره الكثيرون أفضل جراح عظام في صنعاء واليمن. -
الجدول 2: مقارنة بين أنواع كسور الساق الشائعة والعلاج العام
| نوع الكسر | الوصف | أمثلة لآلية الإصابة | العلاج العام المفضل (بناءً على رأي الأستاذ الدكتور محمد هطيف) |
|---|---|---|---|
| الكسر المستعرض | كسر يمتد بشكل أفقي عبر العظم. | ضربة مباشرة قوية | التثبيت بالدبوس النخاعي الداخلي، أو ORIF للكسور المعقدة. |
| الكسر المائل | كسر يمتد بزاوية عبر العظم. | قوة انحراف أو التواء | التثبيت بالدبوس النخاعي الداخلي. |
| الكسر الحلزوني | كسر يمتد بشكل حلزوني حول العظم، ناتج عن الالتواء. | إصابة التوائية حادة | التثبيت بالدبوس النخاعي الداخلي. |
| الكسر المفتت | كسر يتكون من ثلاث شظايا أو أكثر. | طاقة عالية، حوادث السير | التثبيت بالدبوس النخاعي الداخلي (مع تقنيات خاصة)، أو ORIF. |
| الكسر المفتوح | العظم يخترق الجلد، مكشوفًا للبيئة الخارجية. | طاقة عالية، إصابات مباشرة | تنظيف جراحي عاجل، تثبيت خارجي مؤقت ثم تثبيت داخلي. |
| كسر الإجهاد | كسر صغير أو تشقق بسبب الإجهاد المتكرر. | رياضة مكثفة، تغيير مفاجئ في النشاط | الراحة، تعديل النشاط، التجبير الجزئي في بعض الحالات. |
ألم الكتف وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص، خاصة باستخدام جراحات المنظار المتقدمة، يمكن أن يعيد لك كامل وظيفة كتفك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لآلام وإصابات الكتف، تواصل فوراً مع مركز البروفيسور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكتف بالمنظار.. نلتزم بإعادتك لحياة خالية من الألم وذراع قوية ووظيفية.
مواضيع أخرى قد تهمك