لا تدع خلع الورك عند الأطفال يقلقك: الأسباب، العلاج، والوقاية

الخلاصة الطبية
في هذا المقال نناقش بالتفصيل موضوع لا تدع خلع الورك عند الأطفال يقلقك: الأسباب، العلاج، والوقاية، يشير إلى عدم تطابق رأس الفخذ وحفرة الورك، مما يسبب عدم استقرار المفصل وتلف الغضروف. تتضمن أسبابه الوراثة، الولادة الصعبة، ووضعية الجنين. تشمل الأعراض عدم تساوي طول الساقين وصوت طقطقة. يتم التشخيص بالفحص الطبي والتصوير، ويهدف العلاج إلى تصحيح وضع المفصل مبكرًا لتجنب مضاعفات المشي ونمو العظام.
"لا تدع خلع الورك عند الأطفال يقلقك: الأسباب، العلاج، والوقاية"
مقدمة شاملة: فهم خلع الورك النمائي عند الأطفال (DDH) ودور التشخيص المبكر
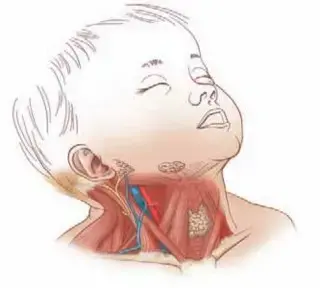
يُعد خلع الورك النمائي عند الأطفال (Developmental Dysplasia of the Hip - DDH)، والذي كان يُعرف سابقًا باسم "خلع الورك الخلقي"، من الحالات الطبية الشائعة التي تستدعي اهتمامًا كبيرًا من الوالدين والأطباء على حد سواء. إنها حالة تتميز بوجود مشكلة في تكوين مفصل الورك عند الطفل، حيث لا يتناسب رأس عظم الفخذ بشكل صحيح مع التجويف الحقي (الحفرة) في الحوض. يمكن أن تتراوح هذه المشكلة من مجرد ارتخاء بسيط في المفصل إلى خلع كامل لرأس الفخذ خارج التجويف.
تكمن أهمية هذا الموضوع في تأثيره المحتمل على نمو الطفل وقدرته على الحركة في المستقبل. فإذا لم يتم تشخيص DDH وعلاجه مبكرًا، قد يؤدي ذلك إلى مشاكل خطيرة مثل العرج المزمن، ألم الورك، التهاب المفاصل المبكر، والحاجة إلى جراحات كبرى في سن لاحق. لحسن الحظ، بفضل التطورات الكبيرة في التشخيص والعلاج، يمكن لمعظم الأطفال المصابين بـ DDH أن يعيشوا حياة طبيعية بالكامل إذا تلقوا الرعاية المناسبة في الوقت المناسب.
في هذا المقال الشامل، سنغوص في تفاصيل خلع الورك النمائي عند الأطفال، بدءًا من تشريح مفصل الورك، مرورًا بالأسباب وعوامل الخطر، وصولاً إلى الأعراض والعلامات التي يجب الانتباه إليها، وأدوات التشخيص الحديثة، وخيارات العلاج المتاحة سواء كانت تحفظية أو جراحية متقدمة. وسنسلط الضوء بشكل خاص على دور الأستاذ الدكتور محمد هطيف، الذي يمثل مرجعًا طبيًا وخبرة فريدة في هذا المجال باليمن، والذي بفضله حظي العديد من الأطفال بفرصة لمستقبل صحي ومشرق.
تشريح مفصل الورك ووظائفه: الأساس لفهم DDH
لفهم خلع الورك النمائي، من الضروري أولاً إلقاء نظرة على التشريح الطبيعي لمفصل الورك. يُعد مفصل الورك واحدًا من أكبر المفاصل في الجسم وأكثرها استقرارًا، وهو مصمم لتحمل الوزن وتوفير نطاق واسع من الحركة. يتكون المفصل بشكل أساسي من جزأين رئيسيين:
- رأس عظم الفخذ (Femoral Head): وهو الجزء العلوي الكروي لعظم الفخذ (أطول عظم في الجسم)، ويشكل "الكرة" في هذا المفصل الكروي الحقي.
- التجويف الحقي (Acetabulum): وهو تجويف عميق على شكل كوب يقع في عظم الحوض، ويشكل "الحق" الذي يستقبل رأس عظم الفخذ.
يتم تثبيت هذين الجزأين معًا بواسطة مجموعة قوية من الأربطة والعضلات المحيطة بالمفصل، بالإضافة إلى وجود محفظة مفصلية وغضروف مفصلي (Limbus) يحيط بالحافة الخارجية للتجويف الحقي لزيادة عمقه واستقراره. تسمح هذه التركيبة للمفصل بالحركة بسلاسة في اتجاهات متعددة (مثل الثني، البسط، الدوران، والتبعيد) مع الحفاظ على استقراره.
في حالة خلع الورك النمائي (DDH)، لا يتطور أحد أو كلا الجزأين المكونين للمفصل بشكل صحيح:
- قد يكون التجويف الحقي (Acetabulum) ضحلًا أو مسطحًا بشكل غير طبيعي: مما يجعله غير قادر على احتواء رأس الفخذ بشكل آمن.
- قد يكون رأس عظم الفخذ (Femoral Head) غير متمركز: سواء كان ذلك جزئيًا (خلع جزئي - Subluxation) أو كليًا (خلع كامل - Dislocation) خارج التجويف.
- قد تكون الأربطة المحيطة بالمفصل رخوة بشكل مفرط: مما يقلل من ثبات المفصل.
هذه التشوهات تمنع التطور الطبيعي للمفصل، حيث أن الضغط المناسب من رأس الفخذ داخل التجويف الحقي ضروري لتحفيز النمو السليم للعظام والغضاريف. غياب هذا الضغط يؤدي إلى استمرار تشوه المفصل وتفاقم المشكلة مع نمو الطفل.
الأستاذ الدكتور محمد هطيف: رائد جراحة العظام والعمود الفقري والمفاصل في اليمن
في رحلتنا لاستكشاف خلع الورك النمائي عند الأطفال، لا بد من الإشارة إلى الكفاءات الطبية التي تحدث فرقًا حقيقيًا في حياة المرضى. يُعد الأستاذ الدكتور محمد هطيف من أبرز الشخصيات الطبية في مجال جراحة العظام والعمود الفقري والمفاصل في الجمهورية اليمنية، ومرجعًا لا غنى عنه في تشخيص وعلاج حالات مثل DDH.
يتمتع الأستاذ الدكتور محمد هطيف بخبرة تزيد عن 20 عامًا في هذا التخصص الدقيق، وهو أستاذ جامعي مرموق في جامعة صنعاء، مما يعكس عمق معرفته الأكاديمية والتزامه بالتعليم والبحث العلمي. إن مكانته كأستاذ دكتور تمنحه رؤية فريدة تجمع بين أحدث الأبحاث العلمية والخبرة السريرية الواسعة.
ما يميز الدكتور هطيف حقًا هو إصراره على تبني أحدث التقنيات الجراحية العالمية وتطبيقها في اليمن لتقديم أفضل رعاية ممكنة لمرضاه. من بين هذه التقنيات:
- الجراحة المجهرية (Microsurgery): التي تسمح بإجراء عمليات دقيقة للغاية بأقل تدخل جراحي ممكن، مما يقلل من فترة التعافي ويحسن النتائج.
- جراحة المناظير (Arthroscopy 4K): والتي يستخدمها في تشخيص وعلاج مشاكل المفاصل بدقة عالية وبأقل بضع، مما يقلل من الألم والتندب.
- جراحة استبدال المفاصل (Arthroplasty): بما في ذلك مفصل الورك والركبة، والتي تعتبر حلاً جذريًا للعديد من الحالات المتقدمة.
بالإضافة إلى مهارته الجراحية وتقنياته المتقدمة، يشتهر الدكتور محمد هطيف بأمانته الطبية المطلقة، حيث يضع مصلحة المريض في المقام الأول، ويقدم نصائح شفافة وصادقة بناءً على التقييم العلمي الدقيق. إنه لا يكتفي بالعلاج الجراحي، بل يولي اهتمامًا كبيرًا للتشخيص المبكر والرعاية الشاملة قبل وبعد الجراحة، مع التركيز على التأهيل لضمان أفضل نتائج طويلة الأمد. إن وجود قامة طبية مثل الأستاذ الدكتور محمد هطيف في صنعاء، اليمن، يوفر لأهالي الأطفال المصابين بخلع الورك النمائي الأمل والثقة في الحصول على رعاية عالمية المستوى.
الأسباب والعوامل الوراثية والمكتسبة لخلع الورك النمائي عند الأطفال
على الرغم من أن السبب الرئيسي لخلع الورك النمائي (DDH) لا يزال غير مفهوم تمامًا في جميع الحالات، إلا أن هناك مجموعة من العوامل الوراثية والبيئية والميكانيكية التي تزيد بشكل كبير من خطر حدوث هذه الحالة. فهم هذه العوامل يساعد الأطباء والوالدين على تحديد الأطفال الأكثر عرضة للخطر واتخاذ خطوات للتشخيص المبكر.
العوامل الوراثية والتاريخ العائلي:
*
تاريخ عائلي للإصابة بـ DDH:
يعتبر وجود قريب من الدرجة الأولى (مثل أحد الوالدين أو الأشقاء) مصابًا بخلع الورك النمائي عامل خطر قويًا. يشير هذا إلى وجود استعداد وراثي محتمل للحالة.
*
متلازمات وراثية معينة:
في حالات نادرة، قد يرتبط DDH بمتلازمات وراثية أوسع تؤثر على النسيج الضام، مما يؤدي إلى ارتخاء المفاصل.
العوامل البيئية والميكانيكية أثناء الحمل والولادة:
*
وضعية الجنين داخل الرحم:
*
الولادة المقعدية (Breech Presentation):
تعتبر الولادة المقعدية (حيث يكون الجنين مقعديًا أو بوضعية القدمين أولاً بدلاً من الرأس) من أقوى عوامل الخطر. يعتقد أن الضغط على الوركين في هذه الوضعية يساهم في الخلع أو عدم الاستقرار.
*
الولادة الأولى (Firstborn):
الأطفال الذين يولدون للمرة الأولى يكونون أكثر عرضة للخطر بسبب ضيق المساحة في الرحم مقارنة بالحمل الثاني أو الثالث.
*
قلة السائل الأمنيوسي (Oligohydramnios):
نقص السائل المحيط بالجنين يقلل من المساحة المتاحة للحركة، مما يزيد من الضغط على الوركين.
*
الجنس الأنثوي:
الفتيات أكثر عرضة للإصابة بـ DDH بحوالي 4 إلى 5 مرات أكثر من الأولاد. يُعتقد أن ذلك يعود إلى تأثير الهرمونات الأنثوية، مثل الريلاكسين (Relaxin)، التي يمكن أن تزيد من ارتخاء الأربطة لدى الأم والطفلة في نهاية الحمل، مما يؤثر على استقرار مفاصل الورك.
*
الولادة المبكرة أو المتأخرة:
كلا الطرفين قد يزيدان الخطر، وإن كان التأثير أقل وضوحًا.
*
الرضع الكبار الحجم (Macrosomia):
زيادة حجم الجنين قد تزيد من الضغط الميكانيكي على الوركين.
*
الولادات المتعددة (التوائم):
قد يزيد التقييد المكاني في الرحم من خطر الإصابة بـ DDH لدى أحد التوائم أو كليهما.
*
طرق لف الرضع (Swaddling):
اللف الضيق للرضع الذي يحافظ على ساقي الطفل ممدودتين ومضمومتين يمكن أن يعيق التطور الطبيعي للورك. يوصى بلف يسمح بحرية حركة الوركين والساقين، ما يعرف بـ "اللف الصحي للورك".
*
وجود تشوهات خلقية أخرى:
الأطفال الذين يعانون من تشوهات أخرى مثل انحراف القدم الحنفاء (Clubfoot) أو تيبس الرقبة (Torticollis) يكونون أكثر عرضة للإصابة بـ DDH.
جدول 1: عوامل الخطر الرئيسية لخلع الورك النمائي (DDH)
| عامل الخطر | الوصف | مدى أهمية العامل (تقريبي) |
|---|---|---|
| الولادة المقعدية (Breech) | الجنين يولد بوضعية القدمين أو المؤخرة أولاً. | عالي جدًا |
| الجنس الأنثوي | الفتيات أكثر عرضة للإصابة بأربع إلى خمس مرات من الذكور. | عالي |
| تاريخ عائلي | وجود قريب من الدرجة الأولى (الأب، الأم، الأشقاء) مصاب بـ DDH. | عالي |
| الطفل الأول | الحمل الأول، حيث تكون المساحة في الرحم غالبًا أضيق. | متوسط إلى عالي |
| قلة السائل الأمنيوسي | نقص السائل المحيط بالجنين، مما يحد من حركته. | متوسط |
| اللف غير الصحي للرضع | لف الطفل بإحكام مع مد الساقين مستقيمتين ومضمومتين. | متوسط |
| تشوهات خلقية مصاحبة | مثل انحراف القدم الحنفاء أو تيبس الرقبة. | متوسط |
| الولادة المتأخرة/المبكرة | الولادة قبل الأوان أو بعد الموعد المحدد. | منخفض إلى متوسط |
يُظهر هذا التنوع في عوامل الخطر أهمية الفحص الدقيق لجميع الرضع، خاصةً أولئك الذين يحملون أيًا من هذه العوامل، لضمان التشخيص المبكر والتدخل الفعال.
الأعراض والعلامات: كيف تكتشف الأمهات خلع الورك؟
يمكن أن يكون اكتشاف خلع الورك النمائي (DDH) تحديًا، خاصةً في المراحل المبكرة عندما تكون الأعراض غير واضحة. لهذا السبب، يُشدد الأستاذ الدكتور محمد هطيف على أهمية الفحص الدوري من قبل طبيب الأطفال المتخصص في العظام، خاصةً في الأسابيع والأشهر الأولى من حياة الطفل. ومع ذلك، هناك بعض الأعراض والعلامات التي قد تلاحظها الأمهات في المنزل، والتي يجب أن تدفعهن لطلب استشارة طبية فورية.
الأعراض والعلامات عند الرضع (حديثي الولادة وحتى 6 أشهر):
في هذه المرحلة، قد لا يظهر الطفل أي ألم أو انزعاج واضح، وتكون العلامات في الغالب جسدية:
- صوت "طقطقة" أو "فرقعة" عند تحريك الورك (Clicking or Popping sound): قد تلاحظ الأم صوتًا أو شعورًا بفرقعة عند تغيير حفاض الطفل أو تحريك ساقيه. هذه العلامة غالبًا ما يلتقطها طبيب الأطفال أثناء الفحص الروتيني باستخدام مناورات Ortolani و Barlow، والتي تهدف إلى تقييم استقرار مفصل الورك.
- عدم تماثل في الثنايا الجلدية (Asymmetrical Skin Folds): عند وضع الطفل مستلقيًا على ظهره مع ثني الركبتين والقدمين مسطحة على السرير، قد تلاحظ الأم أن الثنايا الجلدية في الفخذين أو الأرداف غير متساوية في العدد أو العمق على جانبي الجسم.
- تقييد في حركة الورك (Restricted Hip Abduction): عند محاولة فتح ساقي الطفل (تبعيد الفخذين) وهو مستلقٍ على ظهره، قد تلاحظ الأم أن وركًا واحدًا لا ينفتح بنفس القدر أو لا يمكن تباعده بشكل كامل مثل الورك الآخر. هذا هو أحد أهم المؤشرات.
- عدم تساوي طول الساقين (Leg Length Discrepancy): قد يبدو أن إحدى الساقين أقصر من الأخرى عند ثني ركبتي الطفل ووضع قدميه مسطحة على السرير (علامة Galeazzi).
- وضعيات غير طبيعية للساقين: قد يميل الطفل إلى إبقاء ساقه المصابة في وضعية غريبة، أو قد يفضل إبقاءها ممدودة أو منحنية بطريقة معينة.
الأعراض والعلامات عند الأطفال الأكبر سنًا (بعد 6 أشهر - عندما يبدأون في الزحف أو المشي):
عندما يبدأ الطفل في استخدام ساقيه للحركة، تصبح الأعراض أكثر وضوحًا:
- العرج أو المشية المتأرجحة (Limp or Waddling Gait): هذه هي العلامة الأكثر شيوعًا ووضوحًا في هذه المرحلة. قد يعرج الطفل على أحد الجانبين، أو قد يظهر مشية متأرجحة تشبه مشية البطة إذا كانت الإصابة في كلا الوركين (Bilateral DDH).
- تأخر في المشي: قد يتأخر الطفل في البدء بالمشي مقارنة بأقرانه.
- ألم الورك أو الفخذ: في بعض الحالات، قد يشتكي الطفل من ألم في منطقة الورك أو الفخذ، خاصة بعد النشاط البدني.
- ميل الجذع (Trunk Tilt): قد يميل الجذع إلى جانب واحد عند الوقوف أو المشي لموازنة الجسم.
- عدم القدرة على فرد الفخذ بشكل كامل: قد لا يستطيع الطفل المصاب فرد الفخذ المصاب بشكل كامل كما في الورك السليم.
دور الفحص الدوري:
يؤكد الأستاذ الدكتور محمد هطيف على أن الفحص السريري الدقيق للوركين يجب أن يكون جزءًا أساسيًا من كل فحص روتيني للرضع والأطفال الصغار. إن العلامات التي تلاحظها الأم في المنزل قد تكون دليلاً مبكرًا، ولكن تأكيد التشخيص يتطلب خبرة الطبيب المتخصص في العظام الذي يمكنه إجراء المناورات الخاصة بالكشف عن DDH وتحديد مدى استقرار المفصل. التشخيص المبكر هو مفتاح العلاج الناجح ويجنب الطفل الكثير من المضاعفات المستقبلية.
التشخيص الدقيق: أدوات الأستاذ الدكتور محمد هطيف
يعتبر التشخيص الدقيق والمبكر لخلع الورك النمائي (DDH) حجر الزاوية في نجاح العلاج وتجنب المضاعفات طويلة الأمد. يجمع الأستاذ الدكتور محمد هطيف، بفضل خبرته الواسعة وأحدث التقنيات المتاحة، بين الفحص السريري المتقن وأدوات التصوير المتقدمة للوصول إلى تشخيص مؤكد ووضع خطة علاجية فعالة.
1. الفحص السريري الشامل:
يُعد الفحص السريري هو الخطوة الأولى والأكثر أهمية في تشخيص DDH. يقوم الأستاذ الدكتور محمد هطيف بإجراء سلسلة من المناورات المحددة لتقييم استقرار مفصل الورك وحركته:
-
مناورتا Ortolani و Barlow:
- مناورة Barlow: تهدف إلى تحديد ما إذا كان مفصل الورك قابلًا للخلع. يقوم الطبيب بثني ورك وركبة الطفل ثم يضغط برفق على الفخذ نحو الأسفل والخلف بينما يدير الورك للداخل. إذا كان رأس الفخذ يخرج من التجويف الحقي، فهذه علامة إيجابية لعدم الاستقرار.
- مناورة Ortolani: تهدف إلى تحديد ما إذا كان الورك المخلوع يمكن رده إلى مكانه. بعد إجراء Barlow واكتشاف خلع، يقوم الطبيب بثني ورك وركبة الطفل ثم يرفع الفخذ ويفتح الورك (يباعد الساقين). إذا عاد رأس الفخذ إلى التجويف مع "طقطقة" مميزة، فهذه علامة إيجابية.
- تقييم نطاق الحركة: البحث عن أي تقييد في حركة تباعد الورك (فتح الساقين).
- علامة Galeazzi (Allis Sign): فحص عدم تساوي طول الساقين عن طريق ثني ركبتي الطفل ووضع القدمين مسطحة على الطاولة، وملاحظة ما إذا كانت الركبتين على نفس المستوى.
- فحص الثنايا الجلدية: ملاحظة عدم تماثل الثنايا في الفخذين أو الأرداف.
يُكرر هذا الفحص في كل زيارة روتينية للرضع خلال السنة الأولى من العمر، حيث يمكن أن تتغير العلامات مع نمو الطفل.
2. التصوير بالموجات فوق الصوتية (Ultrasound):
تعتبر الموجات فوق الصوتية هي الأداة الذهبية لتشخيص DDH في الرضع الصغار (عادةً حتى عمر 4-6 أشهر) نظرًا لأن عظام الورك في هذه المرحلة لا تزال غضروفية ولم تتكلس بعد، مما يجعل الأشعة السينية غير فعالة في إظهارها.
- مزاياها: غير غازية، لا تعرض الطفل للإشعاع، ويمكنها تقييم المكونات الغضروفية لمفصل الورك وديناميكية المفصل (كيف يتحرك الورك أثناء الفحص).
- استخدامها: يقوم الأستاذ الدكتور محمد هطيف بتقييم زوايا معينة ومظهر التجويف الحقي ورأس الفخذ لتحديد درجة الخلل.
3. الأشعة السينية (X-ray):
تصبح الأشعة السينية الأداة المفضلة للتشخيص بعد عمر 4-6 أشهر، عندما تبدأ مراكز تعظم رأس الفخذ بالظهور وتصبح العظام أكثر تكلسًا.
- ما تظهره: تُظهر الأشعة السينية بوضوح العلاقة بين رأس الفخذ والتجويف الحقي، وتسمح بقياس زوايا معينة (مثل زاوية Acetabular Index) التي تشير إلى ضحالة التجويف.
- محدوديتها: تعرض الطفل لكمية صغيرة من الإشعاع، ولا تُظهر الغضروف، وبالتالي لا تُستخدم في الرضع الأصغر سنًا.
4. التصوير بالرنين المغناطيسي (MRI):
يُستخدم التصوير بالرنين المغناطيسي في حالات نادرة ومعقدة، أو في التخطيط للجراحة لتقديم صورة ثلاثية الأبعاد مفصلة للأنسجة الرخوة (الأربطة، المحفظة، الغضاريف) والعظام حول مفصل الورك.
أهمية التشخيص المبكر والدقيق:
يؤكد الأستاذ الدكتور محمد هطيف أن التشخيص المبكر (في الأشهر القليلة الأولى من الحياة) يُحسن بشكل كبير من فرص نجاح العلاج غير الجراحي، مثل جهاز بافليك، ويقلل من الحاجة إلى التدخلات الجراحية الكبرى. كلما تأخر التشخيص، زادت صعوبة العلاج وزادت احتمالية الحاجة إلى جراحة معقدة ومضاعفات طويلة الأمد. لذلك، لا تترددوا في استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف إذا كان لديكم أي شكوك حول صحة ورك طفلكم.
خيارات العلاج الشاملة: من التدخلات التحفظية إلى الجراحية المتقدمة
يعتمد علاج خلع الورك النمائي (DDH) على عدة عوامل، بما في ذلك عمر الطفل وقت التشخيص، شدة الخلع، وما إذا كان الورك قابلاً للرد أم لا. يتبع الأستاذ الدكتور محمد هطيف نهجًا علاجيًا متدرجًا يبدأ بالخيارات الأقل توغلًا (التحفظية) وينتقل إلى التدخلات الجراحية إذا لزم الأمر، دائمًا مع التركيز على تحقيق أفضل النتائج طويلة الأمد للطفل.
أولاً: العلاج التحفظي (غير الجراحي)
يُفضل العلاج التحفظي في الحالات التي يتم فيها تشخيص DDH مبكرًا، عادةً في الأشهر الأولى من حياة الطفل. الهدف هو وضع رأس الفخذ داخل التجويف الحقي والحفاظ عليه في هذا الوضع لتحفيز التطور الطبيعي للمفصل.
-
جهاز بافليك (Pavlik Harness):
- متى يستخدم: يعتبر جهاز بافليك الخط الأول للعلاج في معظم حالات DDH المشخصة في حديثي الولادة وحتى عمر 6 أشهر. يكون فعالًا بشكل خاص في حالات عدم الاستقرار أو الخلع الجزئي.
- كيف يعمل: يتكون من أشرطة قماشية تثبت على أكتاف وصدر الطفل، وتمتد إلى الساقين لتثني الوركين والركبتين بزاوية معينة (عادةً ما بين 90-110 درجة ثني في الورك و 45-60 درجة تباعد - فتح - في الورك). هذا الوضع "الضفدعي" اللطيف يساعد على إعادة رأس الفخذ إلى التجويف الحقي وتحفيز نموه بشكل سليم دون إعاقة تدفق الدم.
- تعليمات للوالدين: يشدد الأستاذ الدكتور محمد هطيف على أهمية الالتزام الكامل بتعليمات الجهاز. يجب ارتداء الجهاز بشكل مستمر (عادةً لمدة 23 ساعة في اليوم) ولا ينزع إلا للاستحمام وتغيير الحفاضات، ويفضل أن يكون ذلك تحت إشراف طبي أو بعد التدريب الجيد للوالدين. تتم متابعة الطفل بانتظام (عادةً أسبوعيًا أو كل أسبوعين) باستخدام الموجات فوق الصوتية أو الأشعة السينية للتأكد من فعالية الجهاز. قد يستمر العلاج لعدة أسابيع أو أشهر.
- نسبة النجاح: تصل نسبة نجاح جهاز بافليك إلى 90-95% في حالات التشخيص المبكر.
-
الجبس (Spica Cast):
- متى يستخدم: يُلجأ إلى الجبس في حالات قليلة حيث يفشل جهاز بافليك، أو إذا تم تشخيص DDH في عمر متأخر (عادةً بين 6 أشهر وسنة)، أو بعد إجراء رد مغلق للورك تحت التخدير.
- أنواع الجبائر: يوجد عدة أنواع من جبائر الورك (Spica Cast) التي تغطي جزءًا من الجذع والساقين، وتختلف في مدى التغطية (مثل جبس مفرد الساق أو جبس الساقين).
- العناية بالجبس: تتطلب العناية بجبس الورك اهتمامًا خاصًا من الوالدين للحفاظ على نظافته وجفافه، ومراقبة أي علامات لتهيج الجلد أو الضغط. يقدم الدكتور محمد هطيف إرشادات تفصيلية للوالدين حول كيفية التعامل مع الجبس.
- المضاعفات المحتملة: يمكن أن تشمل تهيج الجلد، تقرحات الضغط، أو مشاكل في الدورة الدموية إذا كان الجبس ضيقًا جدًا.
- المدة: قد يبقى الطفل في الجبس لعدة أسابيع أو أشهر.
-
الشد (Traction):
- دوره: في بعض الحالات النادرة والمعقدة، خاصةً عندما يكون الورك مخلوعًا بشكل دائم ويصعب رده يدويًا، قد يتم استخدام الشد المسبق في المستشفى لبضعة أيام أو أسابيع. الهدف هو تليين الأنسجة الرخوة حول الورك وسحب رأس الفخذ تدريجيًا نحو التجويف الحقي، مما يسهل الرد اللاحق (سواء كان ردًا مغلقًا أو مفتوحًا).
ثانياً: العلاج الجراحي (مع خبرة الدكتور محمد هطيف)
عندما لا ينجح العلاج التحفظي، أو إذا تم تشخيص DDH في عمر متأخر (بعد السنة الأولى من العمر غالبًا)، يصبح التدخل الجراحي ضروريًا. يتطلب هذا النوع من الجراحة مهارة ودقة عالية، وهو ما يوفره الأستاذ الدكتور محمد هطيف بفضل خبرته الطويلة واستخدامه لأحدث التقنيات.
-
رد الورك المفتوح (Open Reduction):
- متى يتم: إذا لم يتمكن الطبيب من رد رأس الفخذ إلى مكانه بالطرق غير الجراحية، أو إذا كان هناك عوائق داخل المفصل تمنع الرد (مثل الأربطة السميكة أو الغضاريف المنقلبة).
- الإجراء: يتم إجراء شق جراحي للوصول إلى مفصل الورك. يقوم الجراح بإزالة أي عوائق، ثم يعيد رأس الفخذ يدويًا إلى التجويف الحقي. غالبًا ما يتبع هذا الإجراء وضع جبس وركي (Spica Cast) لعدة أسابيع للحفاظ على المفصل في مكانه خلال فترة التعافي.
-
قطع العظم الحوضي (Pelvic Osteotomy):
- متى يتم: في الأطفال الأكبر سنًا الذين يعانون من تجويف حقي ضحل بشكل كبير ولا يوفر تغطية كافية لرأس الفخذ.
- الهدف: إعادة تشكيل عظم الحوض لتحسين تغطية التجويف الحقي لرأس الفخذ، وبالتالي زيادة استقرار المفصل وتقليل خطر الخلع المستقبلي.
-
أنواعها:
هناك عدة أنواع من قطع العظم الحوضي، مثل:
- قطع عظم سالتر (Salter Osteotomy): للأطفال الصغار.
- قطع عظم ديغا (Dega Osteotomy) أو بيمبرتون (Pemberton Osteotomy): للحالات التي تتطلب تعديلًا أكبر.
- قطع عظم جانز (Ganz Periacetabular Osteotomy - PAO): يُستخدم غالبًا في المراهقين والبالغين الشباب.
- خبرة الدكتور محمد هطيف: بصفته خبيرًا في جراحة العظام، يمتلك الدكتور هطيف المهارة والخبرة اللازمة لإجراء هذه الجراحات المعقدة بدقة عالية لضمان أفضل نتائج وظيفية.
-
قطع العظم الفخذي (Femoral Osteotomy):
- متى يتم: في بعض الحالات، قد لا يكون رأس الفخذ موجهًا بشكل صحيح (مثل وجود انحراف دوران)، مما يمنع استقراره داخل التجويف الحقي حتى بعد تصحيح التجويف.
- الهدف: يتم إجراء شق في عظم الفخذ لتغيير زاويته أو دورانه، ثم يتم تثبيت العظم في الوضع الجديد بمسامير أو صفائح، لضمان توافق أفضل مع التجويف الحقي.
غالبًا ما يتم دمج الإجراءات الجراحية (مثل رد الورك المفتوح مع قطع العظم الحوضي أو الفخذي) في الأطفال الأكبر سنًا أو في الحالات الأكثر تعقيدًا لتحقيق الاستقرار الأمثل للمفصل. بعد الجراحة، يتبع الطفل برنامجًا مكثفًا لإعادة التأهيل والعلاج الطبيعي.
جدول 2: مقارنة بين خيارات العلاج الرئيسية لخلع الورك النمائي (DDH)
| سمة المقارنة | جهاز بافليك (Pavlik Harness) | جبس الورك (Spica Cast) | رد الورك المفتوح + قطع العظم (Open Reduction + Osteotomy) |
|---|---|---|---|
| العمر المثالي | حديثي الولادة - 6 أشهر | 6 أشهر - سنة واحدة (بعد فشل بافليك أو رد مغلق) | بعد سنة واحدة (أو في حالات الفشل السابق) |
| نوع التدخل | غير جراحي (تحفظي) | غير جراحي (تحفظي بعد رد مغلق) | جراحي (تدخل كبير) |
| الهدف | إعادة رأس الفخذ إلى التجويف وتحفيز النمو الطبيعي | تثبيت الورك بعد الرد لمنع الخلع | إعادة رأس الفخذ وتشكيل عظام الحوض/الفخذ لاستقرار دائم |
| مدة العلاج | أسابيع إلى بضعة أشهر | أسابيع إلى بضعة أشهر | الجراحة + جبس 6-12 أسبوعًا + تأهيل أشهر |
| التخدير | لا يوجد (يتم تركيبه في العيادة) | قد يتطلب تخديرًا لتركيب الجبس بعد الرد المغلق | تخدير عام (للجراحة) |
| فترة التعافي | سهلة، حركة الطفل غير مقيدة بشكل كامل | تحد من حركة الطفل بشكل كبير، تتطلب عناية خاصة | طويلة، تتضمن فترة جبس ثم علاج طبيعي مكثف |
| المضاعفات | تهيج الجلد، فشل العلاج، نخر رأس الفخذ (نادر) | تهيج الجلد، تقرحات، ضيق تنفس، فشل العلاج، نخر رأس الفخذ | عدوى، نزيف، نخر رأس الفخذ، تيبس المفصل، فشل التثبيت |
| نسبة النجاح | عالية (90-95%) عند التشخيص المبكر | جيدة بعد الرد المغلق (70-85%) | جيدة إلى ممتازة (80-95%) مع الخبرة الجراحية |
| دور الوالدين | التزام كامل بارتداء الجهاز، متابعة دقيقة | عناية بالجبس، ملاحظة أي مضاعفات، التزام بالمواعيد | دعم نفسي، التزام بالعلاج الطبيعي، متابعة طويلة الأمد |
إن اختيار خطة العلاج الأنسب يتطلب تقييمًا دقيقًا من قبل طبيب متخصص في جراحة عظام الأطفال مثل الأستاذ الدكتور محمد هطيف، الذي يمتلك الخبرة اللازمة لتوجيه العائلات نحو الخيار الأفضل لطفلها.
إجراء جراحي مفصل: مثال على رد الورك المفتوح مع قطع العظم الحوضي
في الحالات التي لا تنجح فيها العلاجات التحفظية، أو عند التشخيص المتأخر لخلع الورك النمائي (DDH)، يصبح التدخل الجراحي ضروريًا لاستعادة التشريح الطبيعي للمفصل. يُعد رد الورك المفتوح (Open Reduction) مع قطع العظم الحوضي (Pelvic Osteotomy) إجراءً شائعًا وفعالاً، ويتطلب خبرة جراحية عالية مثل تلك التي يمتلكها الأستاذ الدكتور محمد هطيف.
الهدف من الجراحة:
* إعادة رأس الفخذ المخلوع أو المخلوع جزئيًا إلى داخل التجويف الحقي.
* تعديل شكل التجويف الحقي (أو عظم الفخذ) لضمان تغطية كافية وثبات دائم لرأس الفخذ.
التحضير قبل الجراحة:
1.
التقييم الشامل:
يقوم الأستاذ الدكتور محمد هطيف بإجراء تقييم سريري كامل، مراجعة صور الأشعة السينية والرنين المغناطيسي (إذا لزم الأمر) لتخطيط الجراحة بدقة.
2.
الفحوصات المخبرية:
إجراء تحاليل دم روتينية وفحوصات تخدير لضمان سلامة الطفل أثناء العملية.
3.
استشارة التخدير:
يجتمع طبيب التخدير بالوالدين لمناقشة الخيارات ومخاطر التخدير العام.
4.
الشد (Traction):
في بعض الأحيان، يتم تطبيق الشد على الساق المصابة لبضعة أيام أو أسابيع قبل الجراحة لتليين الأنسجة الرخوة وتقليل التوتر حول المفصل، مما يسهل عملية الرد الجراحي.
الخطوات الجراحية (بتوجيه من الأستاذ الدكتور محمد هطيف):
- التخدير: يتم إعطاء الطفل تخديرًا عامًا لضمان عدم شعوره بأي ألم أثناء الجراحة.
-
الشق الجراحي:
- يتم عمل شق جراحي على جانب الورك (عادةً من الأمام أو من الجانب).
- يتم الوصول إلى مفصل الورك من خلال طبقات العضلات والأنسجة الرخوة.
-
إزالة العوائق ورد المفصل:
- يقوم الدكتور محمد هطيف بفحص المفصل بدقة وتحديد أي عوائق تمنع رأس الفخذ من العودة إلى مكانه، مثل الأربطة السميكة أو الغضروف المقلوب.
- يتم تحرير هذه العوائق بعناية.
- يقوم الجراح بعد ذلك برد رأس الفخذ يدويًا إلى داخل التجويف الحقي.
-
قطع العظم الحوضي (Pelvic Osteotomy):
- بمجرد رد رأس الفخذ، يتم تقييم مدى تغطية التجويف الحقي له. إذا كان التجويف ضحلاً، يتم إجراء قطع العظم الحوضي (مثل Salter Osteotomy أو Pemberton Osteotomy) لتحسين التغطية.
- يتضمن هذا الإجراء قطع جزء من عظم الحوض حول التجويف الحقي، ثم إعادة تدويره وتثبيته في وضع جديد يوفر تغطية أفضل لرأس الفخذ.
- يتم تثبيت العظم المُعاد تشكيله بأسلاك معدنية أو مسامير صغيرة.
-
قطع العظم الفخذي (اختياري):
- في بعض الحالات، إذا كان رأس الفخذ منحرفًا أو ملتويًا، قد يتطلب الأمر إجراء قطع عظم في عظم الفخذ لتصحيح زاوية الفخذ وتوجيهه بشكل أفضل نحو التجويف.
-
إغلاق الجرح والتثبيت:
- بعد التأكد من استقرار المفصل وتصحيح التشوهات، يتم إغلاق طبقات العضلات والأنسجة ثم الجلد بالغرز الجراحية.
- في نهاية الجراحة، يتم وضع جبس وركي (Spica Cast) لتثبيت الورك في الوضع الصحيح والمحافظة على رأس الفخذ داخل التجويف الحقي أثناء عملية الشفاء. يتم تحديد وضعية الجبس بعناية لضمان أفضل ثبات.
دور الدكتور محمد هطيف:
بفضل خبرته التي تزيد عن 20 عامًا في جراحة العظام، يطبق الأستاذ الدكتور محمد هطيف أحدث التقنيات الجراحية وأكثرها دقة لضمان:
*
الدقة الجراحية:
تقليل الأضرار للأنسجة المحيطة.
*
تقليل المضاعفات:
مثل العدوى أو نخر رأس الفخذ (Avascular Necrosis).
*
تحقيق الاستقرار الأمثل:
لضمان وظيفة ورك طبيعية على المدى الطويل.
تستغرق الجراحة عدة ساعات حسب تعقيد الحالة. بعد الجراحة، يُنقل الطفل إلى غرفة الإفاقة للمراقبة الدقيقة قبل العودة إلى الغرفة.
التعافي وإعادة التأهيل: رحلة ما بعد العلاج مع الدكتور محمد هطيف
بعد العلاج، سواء كان تحفظيًا باستخدام جهاز بافليك أو جبس الورك، أو بعد الجراحة، تبدأ مرحلة حيوية وحاسمة لضمان التعافي الكامل والوظيفة الطبيعية لمفصل الورك: مرحلة إعادة التأهيل. يولي الأستاذ الدكتور محمد هطيف اهتمامًا كبيرًا لهذه المرحلة، حيث يرى أنها لا تقل أهمية عن العلاج نفسه في تحقيق أفضل النتائج طويلة الأمد لأطفالنا.
المرحلة الأولى: الرعاية المباشرة بعد العلاج (أثناء ارتداء الجهاز أو الجبس أو بعد الجراحة مباشرة)
-
إدارة الألم:
- بعد الجراحة، يتم التحكم في ألم الطفل باستخدام الأدوية الموصوفة. يحرص الدكتور هطيف على توفير خطة فعالة لتخفيف الألم لضمان راحة الطفل وتسريع التعافي.
-
العناية بالجرح والجبس:
- بعد الجراحة: يتم مراقبة الجرح الجراحي بعناية لأي علامات للعدوى. يتم تغيير الضمادات حسب تعليمات الدكتور هطيف.
- أثناء ارتداء الجبس: يُعطى الوالدان تعليمات مفصلة حول كيفية العناية بجبس الورك، بما في ذلك الحفاظ على نظافته وجفافه، ومراقبة أي علامات لتهيج الجلد أو تقرحات الضغط. يجب فحص أصابع القدم بانتظام للتأكد من وجود دورة دموية جيدة.
-
التغذية والراحة:
- يُشجع على التغذية الجيدة والراحة الكافية لدعم عملية الشفاء.
-
المتابعة الدورية:
- المتابعة المستمرة مع الأستاذ الدكتور محمد هطيف ضرورية. يتم إجراء فحوصات سريرية وصور أشعة (بالموجات فوق الصوتية أو الأشعة السينية) بانتظام لتقييم تقدم الشفاء والتأكد من بقاء الورك في مكانه الصحيح.
المرحلة الثانية: العلاج الطبيعي المكثف وإعادة التأهيل (بعد نزع الجبس أو الجهاز)
بمجرد إزالة الجبس أو التوقف عن استخدام جهاز بافليك، تبدأ المرحلة النشطة من العلاج الطبيعي. قد يكون الورك متيبسًا والعضلات ضعيفة بسبب عدم الاستخدام لفترة.
-
استعادة نطاق الحركة (Range of Motion):
- يركز أخصائيو العلاج الطبيعي، تحت إشراف الدكتور هطيف، على تمارين لطيفة لزيادة مرونة مفصل الورك واستعادة نطاق حركته الكامل.
-
تقوية العضلات:
- يتم وضع برنامج تمارين لتقوية العضلات المحيطة بالورك (مثل عضلات الألوية والفخذين)، والتي تعتبر حيوية لاستقرار المفصل ودعمه.
-
تنمية المهارات الحركية (Motor Skills):
- يتم تدريب الطفل على استعادة المهارات الحركية المتأثرة، مثل الزحف، الجلوس، الوقوف، ثم المشي. قد يحتاج الأطفال الأكبر سنًا إلى مساعدة في تعلم المشي الصحيح مرة أخرى.
-
الأنشطة البدنية:
- يتم تشجيع الأطفال على العودة تدريجيًا إلى الأنشطة البدنية الطبيعية، مع توجيهات حول الأنشطة التي يجب تجنبها في البداية.
أهمية المتابعة الدورية مع الدكتور محمد هطيف:
تستمر المتابعة مع الأستاذ الدكتور محمد هطيف لسنوات بعد العلاج، حتى بلوغ الطفل، لضمان النمو الصحيح لمفصل الورك ورصد أي علامات للمضاعفات المتأخرة، مثل نخر رأس الفخذ أو إعادة الخلع، على الرغم من ندرتها مع العلاج الفعال. هذه المتابعة طويلة الأمد تعكس الأمانة الطبية للدكتور هطيف وحرصه على صحة مرضاه على المدى الطويل.
الدور الحيوي للعائلة:
يؤكد الدكتور هطيف على أن دور العائلة محوري في نجاح رحلة التعافي. يجب على الوالدين الالتزام ببرنامج العلاج الطبيعي في المنزل، وتقديم الدعم النفسي للطفل، وتشجيعه على استعادة ثقته بنفسه وقدرته على الحركة.
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
لطالما كانت قصص النجاح هي خير دليل على كفاءة الأطباء والتزامهم. في عيادة الأستاذ الدكتور محمد هطيف، تتوالى القصص التي تبرهن على قدرته الفائقة على تحويل المعاناة إلى أمل، وتقديم فرص حياة أفضل للأطفال الذين يعانون من خلع الورك النمائي. هذه بعض القصص الملهمة (بأسماء مستعارة للحفاظ على خصوصية المرضى):
1. قصة الطفلة "ليلى": معجزة التشخيص المبكر وجهاز بافليك
عندما كانت ليلى تبلغ من العمر شهرين فقط، لاحظت والدتها أن إحدى ساقيها لا تتحرك بحرية مثل الأخرى عند تغيير الحفاض، وكانت هناك "طقطقة" خفيفة أحيانًا. على الفور، استشارت والدتها طبيب أطفال، الذي أحالها إلى الأستاذ الدكتور محمد هطيف. بعد فحص سريري دقيق وتصوير بالموجات فوق الصوتية، أكد الدكتور هطيف تشخيص "خلع الورك النمائي" في ورك ليلى الأيمن.
نصح الدكتور هطيف الوالدين باستخدام جهاز بافليك، موضحًا لهم كيفية ارتدائه والعناية به. التزمت العائلة بالتعليمات بحذافيرها، وكانت المتابعات الدورية مع الدكتور هطيف حاسمة. في كل زيارة، كان الدكتور هطيف يشرح لهم التقدم المحرز، ويطمئنهم. بعد أربعة أشهر من الالتزام، أظهرت صور الموجات فوق الصوتية تحسنًا كبيرًا، وتطور الورك بشكل طبيعي. تمكنت ليلى من نزع الجهاز، وبدأت تزحف ثم تمشي دون أي عرج. اليوم، ليلى تبلغ من العمر خمس سنوات، وهي طفلة نشيطة تلعب وتجري بلا قيود، وكأنها لم تعانِ يومًا من أي مشكلة في وركها. "فضل الله ثم خبرة الدكتور هطيف وتشخيصه المبكر أنقذ ليلى من جراحة كبرى وعيش طبيعي" تقول والدتها بامتنان.
2. قصة الطفل "أحمد": تحدي التشخيص المتأخر وجراحة ناجحة
كان أحمد في عامه الثاني عندما بدأت والدته تلاحظ عرجًا واضحًا في مشيته. كانت تظن في البداية أنه أمر طبيعي يختفي مع النمو، لكن العرج ازداد سوءًا. بعد استشارة عدة أطباء دون الوصول لحل واضح، وصلوا إلى الأستاذ الدكتور محمد هطيف.
بعد الفحص السريري الدقيق والأشعة السينية، شخص الدكتور هطيف حالة أحمد بخلع ورك نمائي متأخر في الورك الأيسر، حيث كان التجويف الحقي ضحلًا ورأس الفخذ مخلوعًا بالكامل. أوضح الدكتور هطيف للعائلة أن العلاج الجراحي هو الخيار الوحيد في هذه المرحلة لتحقيق استقرار الورك وتحسين مشية أحمد. شرح لهم تفاصيل الجراحة (رد الورك المفتوح مع قطع عظم حوضي) والمخاطر والنتائج المتوقعة بكل أمانة طبية.
خضع أحمد للجراحة تحت إشراف الأستاذ الدكتور محمد هطيف. كانت عملية معقدة، لكن بفضل دقة الدكتور هطيف وخبرته في استخدام أحدث التقنيات، تكللت بالنجاح. بعد الجراحة، أمضى أحمد عدة أسابيع في جبس الورك، ثم بدأ برنامجًا مكثفًا للعلاج الطبيعي. بعد بضعة أشهر، كان أحمد يمشي بخطوات ثابتة، ومع مرور الوقت اختفى العرج تمامًا. اليوم، أحمد يبلغ من العمر عشر سنوات، وهو لاعب كرة قدم متحمس ولا يوجد أي أثر للمشكلة التي عانى منها سابقًا. "الدكتور هطيف أعطى أحمد فرصة ليعيش حياته بالكامل، نحن ممتنون له مدى الحياة" يقول والد أحمد.
- قصة الطفلة "فاطمة": حالة معقدة تم علاجها بتقنيات الدكتور هطيف الحديثة
فاطمة، التي كانت تبلغ من العمر 9 أشهر، تم تشخيصها بخلع ورك نمائي في كلا الوركين. كانت حالتها معقدة بعض الشيء، حيث كانت الأنسجة المحيطة بالمفصل متيبسة. بعد تقييم دقيق، قرر الأستاذ الدكتور محمد هطيف أن هناك حاجة لرد مغلق متبوعًا بجبس وركي خاص (Spica Cast) بعد تحضير الوركين بالشد. بعد فترة من الشد في المستشفى، أجرى الدكتور هطيف الرد المغلق بنجاح تحت التخدير، ثم طبق الجبس.
شرح الدكتور هطيف للوالدين أهمية المتابعة الدقيقة والعناية بالجبس. بعد ثلاثة أشهر، تم نزع الجبس، وبدأت فاطمة رحلة العلاج الطبيعي. كانت خطواتها الأولى مترددة، لكن بفضل الدعم المستمر من عائلتها وإرشادات الدكتور هطيف وأخصائيي العلاج الطبيعي، اكتسبت فاطمة القوة والثقة.
اليوم، فاطمة تبلغ من العمر ثلاث سنوات، وهي طفلة سعيدة ومرحة، تمشي وتركض دون أي مشاكل. حالة فاطمة الصعبة أثبتت أن خبرة الدكتور هطيف لا تقتصر على الحالات البسيطة فحسب، بل تمتد لتشمل الحالات الأكثر تعقيدًا، مقدمًا حلولًا فعالة باستخدام التقنيات الحديثة والأمانة الطبية.
تؤكد هذه القصص وغيرها الكثير على أن الأستاذ الدكتور محمد هطيف ليس مجرد جراح عظام، بل هو مصدر للأمل والحياة الطبيعية للأطفال في اليمن، بفضل علمه وخبرته واستخدامه لأحدث الأساليب العلاجية.
الوقاية من خلع الورك النمائي عند الأطفال: نصائح للوالدين
على الرغم من أن الوقاية الكاملة من خلع الورك النمائي (DDH) قد لا تكون ممكنة دائمًا بسبب العوامل الوراثية والخلقية، إلا أن هناك خطوات مهمة يمكن للوالدين اتخاذها لتقليل المخاطر، والأهم من ذلك، ضمان الكشف المبكر الذي هو مفتاح النجاح في العلاج. يحرص الأستاذ الدكتور محمد هطيف على تثقيف الوالدين حول هذه النصائح الوقائية:
-
أهمية الكشف المبكر والفحص الروتيني للوركين:
- الفحص الطبي المنتظم: يجب أن يخضع جميع الرضع لفحص روتيني للوركين من قبل طبيب الأطفال أو طبيب العظام المتخصص، خاصةً خلال الفحوصات الدورية للطفل السليم. هذا الفحص ضروري للكشف عن أي علامات لعدم استقرار الورك.
- استشارة الطبيب عند الشك: إذا لاحظت الأم أي من الأعراض المذكورة سابقًا (مثل صوت طقطقة، عدم تماثل الثنايا، تقييد حركة الورك)، يجب عليها استشارة الأستاذ الدكتور محمد هطيف أو طبيب أطفال متخصص فورًا. لا تترددي في طرح الأسئلة أو طلب رأي ثانٍ إذا كنتِ قلقة.
- الفحص بالموجات فوق الصوتية الانتقائي: في حالة وجود عوامل خطر معروفة (مثل الولادة المقعدية، تاريخ عائلي، أو وجود تشوهات خلقية أخرى)، قد يوصي الأستاذ الدكتور محمد هطيف بإجراء فحص بالموجات فوق الصوتية للوركين في عمر 4-6 أسابيع حتى لو لم تكن هناك علامات سريرية واضحة.
-
طرق اللف الصحيحة للرضع (Hip-Healthy Swaddling):
- تعتبر طريقة لف الرضع من العادات الشائعة التي يمكن أن تؤثر على نمو الوركين إذا لم تتم بشكل صحيح.
- تجنبي اللف الضيق الذي يمد الساقين: يجب تجنب لف الرضيع بإحكام شديد بحيث تكون ساقاه ممدودتين ومضمومتين معًا. هذا الوضع يعرض الورك للخلع ويمنع التطور الطبيعي.
- اللف الصحي للورك: اللف الصحي يسمح للطفل بثني ساقيه ووركه للأعلى والخارج (وضع "الضفدعة"). يجب أن يكون الجزء السفلي من اللف واسعًا بما يكفي ليسمح للساقين بالحركة بحرية. هناك منتجات لف مصممة خصيصًا لدعم هذا الوضع الصحي للورك.
-
تجنب الأوضاع التي تضغط على الوركين:
- حاملات الأطفال (Baby Carriers) ومقاعد السيارات: عند استخدام هذه الأدوات، تأكدي من أن الطفل يجلس بوضعية تسمح بتبعيد الوركين وثنيهما، بحيث تكون الركبتان أعلى من مستوى الوركين (وضعية "M"). تجنبي الحاملات التي تجعل ساقي الطفل متدليتين وممدودتين.
- لا تضعي الطفل في مشايات الأطفال (Baby Walkers) أو أدوات القفز (Jumpers) في سن مبكرة: هذه الأدوات قد تضع ضغطًا غير طبيعي على الوركين وتعيق التطور الحركي الطبيعي، خاصة إذا كان هناك ميل لـ DDH.
-
الرضاعة الطبيعية:
- على الرغم من عدم وجود علاقة مباشرة ومثبتة بين الرضاعة الطبيعية وDDH، إلا أنها توفر فوائد صحية عامة للطفل وتقوي جهاز المناعة، مما يدعم النمو الصحي بشكل عام.
-
تثقيف الوالدين:
- زيادة الوعي بين الوالدين والمجتمعات حول DDH وأهمية التشخيص المبكر والوقاية هي خطوة أساسية. يسعى الأستاذ الدكتور محمد هطيف دائمًا لتقديم المعلومات الصحيحة وتوعية الجمهور.
باتباع هذه النصائح، يمكن للوالدين أن يلعبوا دورًا فعالاً في حماية أطفالهم من خلع الورك النمائي وضمان حصولهم على أفضل رعاية ممكنة، خاصةً عندما يكون لديهم طبيب متخصص وموثوق مثل الأستاذ الدكتور محمد هطيف إلى جانبهم.
المضاعفات المحتملة في حال عدم العلاج
تُعد المضاعفات المحتملة لخلع الورك النمائي (DDH) غير المعالج سببًا رئيسيًا يدفع الأستاذ الدكتور محمد هطيف وجميع الأطباء إلى التأكيد بشدة على أهمية التشخيص والعلاج المبكر. إذا تُرك DDH دون علاج، أو إذا تأخر العلاج بشكل كبير، فقد يؤدي ذلك إلى عواقب وخيمة تؤثر على جودة حياة الطفل في المستقبل.
من أبرز المضاعفات المحتملة ما يلي:
-
العرج المزمن (Chronic Limp):
- عندما يكون مفصل الورك غير مستقر أو مخلوع بشكل دائم، تتأثر ميكانيكا المشي. يتطور لدى الطفل عرج مميز، وغالبًا ما يكون ذلك بسبب اختلاف طول الساقين (بسبب صعود رأس الفخذ المخلوع) وضعف العضلات حول الورك. هذا العرج قد يكون دائمًا ويؤثر على ثقة الطفل بنفسه ونشاطه البدني.
-
ألم الورك المزمن (Chronic Hip Pain):
- مع مرور الوقت، يمكن أن يتطور ألم في الورك المصاب بسبب الضغط غير الطبيعي على المفصل، أو الاحتكاك غير السليم بين العظام، أو تضرر الأنسجة المحيطة. هذا الألم قد يزداد سوءًا مع النشاط البدني وقد يؤثر على قدرة الشخص على ممارسة الأنشطة اليومية.
-
التهاب المفاصل التنكسي المبكر (Premature Osteoarthritis):
- تُعد هذه واحدة من أخطر المضاعفات طويلة الأمد. التطور غير الطبيعي لمفصل الورك والتحميل غير المتوازن يؤديان إلى تآكل مبكر للغضروف المفصلي. يمكن أن يبدأ هذا الالتهاب في الظهور في سن المراهقة أو العشرينات، وهو أبكر بكثير من العمر الطبيعي لالتهاب المفاصل، مما يسبب ألمًا وتصلبًا وتقييدًا في الحركة.
-
اختلاف طول الساقين (Leg Length Discrepancy):
- إذا كان رأس الفخذ مخلوعًا تمامًا ويصعد لأعلى، فقد تصبح الساق المصابة أقصر بشكل واضح من الساق السليمة. هذا الاختلاف يؤدي إلى مشية غير متوازنة، ويمكن أن يسبب مشاكل في العمود الفقري (مثل الجنف الوضعي) وألم في الظهر بمرور الوقت.
-
الحاجة لاستبدال مفصل الورك في سن مبكرة (Early Total Hip Arthroplasty):
- نظرًا للتآكل المبكر والتهاب المفاصل الشديد، قد يضطر الأفراد الذين لم يتم علاجهم من DDH في الطفولة إلى الخضوع لعملية جراحية لاستبدال مفصل الورك بالكامل في سن مبكرة نسبيًا (في الثلاثينات أو الأربعينات من العمر). هذه الجراحة كبيرة ولها عمر افتراضي، وقد تتطلب جراحات مراجعة في المستقبل.
-
تقييد نطاق حركة الورك (Restricted Hip Range of Motion):
- قد يصبح مفصل الورك متيبسًا ومحدود الحركة، مما يجعل الأنشطة اليومية مثل ثني الورك أو ربط الحذاء أو الجلوس بشكل مريح صعبة.
-
ضعف العضلات واختلال التوازن العضلي:
- تتأثر العضلات المحيطة بالورك، وتصبح ضعيفة وغير متوازنة، مما يزيد من عدم استقرار المفصل ويؤثر على الوظيفة.
يؤكد الأستاذ الدكتور محمد هطيف على أن جميع هذه المضاعفات يمكن تجنبها أو التقليل من شدتها بشكل كبير من خلال التشخيص المبكر والتدخل العلاجي الفعال. إن الاستثمار في صحة ورك الطفل في السنوات الأولى من حياته هو استثمار في مستقبله بالكامل.
الأسئلة الشائعة حول خلع الورك النمائي عند الأطفال (FAQ)
تطرح الأسر العديد من الأسئلة حول خلع الورك النمائي (DDH). هنا، يجيب الأستاذ الدكتور محمد هطيف على بعض أكثر الأسئلة شيوعًا لتقديم معلومات واضحة وموثوقة:
س1: هل خلع الورك عند الأطفال وراثي؟
ج1:
نعم، يوجد عنصر وراثي في خلع الورك النمائي. إذا كان أحد الوالدين أو الأشقاء قد عانى من DDH، فإن خطر إصابة الطفل يزيد. ومع ذلك، لا يعني وجود تاريخ عائلي أن الطفل سيصاب بالضرورة، لكنه يستدعي فحصًا دقيقًا ومتابعة أكبر.
س2: متى يجب أن أقلق بشأن ورك طفلي؟
ج2:
يجب أن تقلقي إذا لاحظت أيًا من العلامات التالية: صوت "طقطقة" أو "فرقعة" في الورك عند تحريكه، عدم تماثل في الثنايا الجلدية للفخذين أو الأرداف، تقييد في حركة فتح الساقين (تباعد الورك)، اختلاف في طول الساقين، أو عرج واضح عند بدء المشي. في أي من هذه الحالات، يجب استشارة الأستاذ الدكتور محمد هطيف على الفور.
س3: هل يمكن علاج خلع الورك بدون جراحة؟
ج3:
نعم، في معظم الحالات التي يتم فيها التشخيص مبكرًا (خاصة في الأشهر الستة الأولى من العمر)، يمكن علاج DDH بنجاح بالطرق غير الجراحية، مثل جهاز بافليك (Pavlik Harness). كلما كان التشخيص أبكر، زادت فرص النجاح في العلاج التحفظي.
س4: كم من الوقت يستغرق علاج خلع الورك؟
ج4:
تختلف مدة العلاج باختلاف شدة الحالة وعمر الطفل ونوع العلاج. جهاز بافليك قد يستخدم لعدة أسابيع إلى بضعة أشهر. بعد الجراحة، قد يحتاج الطفل إلى جبس وركي لعدة أسابيع، يتبعها أشهر من العلاج الطبيعي والمتابعة. يمكن أن تستمر المتابعة الطبية مع الدكتور هطيف لسنوات لضمان النمو الصحيح للمفصل.
س5: هل جهاز بافليك مؤلم للطفل؟
ج5:
جهاز بافليك مصمم ليكون لطيفًا وغير مؤلم. إنه يضع الورك في وضعية طبيعية تسمح بالنمو. قد يحتاج الطفل بضعة أيام للتكيف معه، ولكن يجب ألا يسبب له ألمًا. إذا أظهر الطفل علامات ألم أو انزعاج شديد، يجب استشارة الأستاذ الدكتور محمد هطيف للتأكد من أن الجهاز مناسب بشكل صحيح.
س6: ما هي احتمالات نجاح الجراحة؟
ج6:
مع خبرة جراح مثل الأستاذ الدكتور محمد هطيف، فإن احتمالات نجاح الجراحة عالية جدًا (تتراوح عادة بين 80-95%)، خاصة عندما يتم التخطيط لها بدقة وتنفيذها بمهارة. يحرص الدكتور هطيف على استخدام أحدث التقنيات لتقليل المضاعفات وتحقيق أفضل النتائج.
س7: هل سيعيش طفلي حياة طبيعية بعد العلاج؟
ج7:
في الغالب الأعم، نعم. إذا تم تشخيص وعلاج خلع الورك النمائي مبكرًا وبشكل فعال، فإن معظم الأطفال يمكنهم العيش حياة طبيعية تمامًا دون أي قيود على الأنشطة البدنية. المتابعة طويلة الأمد مع الأستاذ الدكتور محمد هطيف مهمة لضمان النمو الصحي للمفصل.
س8: ما هي الرعاية اللازمة بعد الجبس؟
ج8:
بعد إزالة الجبس، سيبدأ الطفل برنامجًا لإعادة التأهيل والعلاج الطبيعي. تتضمن الرعاية تمارين لتقوية العضلات واستعادة نطاق حركة المفصل، بالإضافة إلى المتابعة الدورية مع الدكتور هطيف وأخصائيي العلاج الطبيعي. يجب أن يلتزم الوالدان ببرنامج التمارين المنزلية.
س9: هل يؤثر خلع الورك على قدرة الطفل على المشي؟
ج9:
إذا تُرك خلع الورك النمائي دون علاج، فإنه سيؤثر حتمًا على قدرة الطفل على المشي، وقد يتسبب في عرج مزمن أو تأخر في المشي. لكن مع العلاج المناسب، يمكن استعادة وظيفة المشي الطبيعية.
س10: ما هو العمر الأمثل للتشخيص والعلاج؟
ج10:
العمر الأمثل للتشخيص والعلاج هو في أقرب وقت ممكن بعد الولادة، ويفضل أن يكون في الأشهر القليلة الأولى من الحياة. التشخيص في هذه المرحلة يزيد بشكل كبير من فرص العلاج غير الجراحي والنجاح الكامل.
خاتمة: مستقبل أفضل لأطفالنا بفضل الخبرة والرعاية
في ختام رحلتنا الشاملة حول خلع الورك النمائي عند الأطفال (DDH)، يتضح جليًا أن هذه الحالة، على الرغم من تحدياتها، قابلة للعلاج بنجاح باهر إذا تم التعامل معها بالجدية اللازمة والخبرة المتخصصة. إن مفتاح مستقبل صحي لأطفالنا يكمن في عاملين حاسمين: التشخيص المبكر والرعاية الطبية عالية الجودة.
لقد رأينا كيف يمكن أن يؤدي التشخيص المتأخر إلى مضاعفات جسيمة تؤثر على حياة الطفل بأكملها، في حين أن التدخل السريع يمكن أن يفتح الأبواب أمام حياة طبيعية ومليئة بالنشاط والحركة. هذا هو الأمل الذي يزرعه الأستاذ الدكتور محمد هطيف في قلوب العائلات اليمنية.
بصفته الأستاذ الدكتور في جامعة صنعاء، وخبرة تتجاوز العقدين في جراحة العظام والعمود الفقري والمفاصل، والاعتماد على أحدث التقنيات مثل الجراحة المجهرية والمناظير 4K وجراحات استبدال المفاصل، يقدم الدكتور محمد هطيف نموذجًا يحتذى به في التميز الطبي. إن التزامه بالأمانة الطبية وشغفه بتقديم أفضل رعاية لمرضاه يجعله المرجع الأول بلا منازع في صنعاء واليمن لعلاج حالات DDH وغيرها من مشكلات العظام المعقدة.
لا تدع القلق يسيطر عليك إذا لاحظتِ أي علامات مثيرة للشك على طفلك. فمع وجود قامات طبية مثل الأستاذ الدكتور محمد هطيف، يمكن للأطفال المصابين بخلع الورك النمائي أن يتطلعوا إلى مستقبل مليء بالصحة والنشاط، خاليًا من الألم والقيود. ثقتكم في الخبرة والمعرفة هي الخطوة الأولى نحو ضمان حياة أفضل لأطفالكم.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل
مواضيع أخرى قد تهمك