لا تفوت علامات مفصل الورك الانتاني الخطير عند الأطفال وعلاجه الفوري.
الخلاصة الطبية
اكتشف أحدث التوصيات الطبية الخاصة بموضوع لا تفوت علامات مفصل الورك الانتاني الخطير عند الأطفال وعلاجه الفوري.، اكتشف: التهاب مفصل الورك الإنتاني عند الأطفال - دليلك الشامل! هو عدوى بكتيرية خطيرة تصيب مفصل الورك، مسببة ألمًا شديدًا، تورمًا، وحمى. التشخيص المبكر والعلاج الفوري حاسمان لمنع تلف المفصل الدائم أو مضاعفات تهدد الحياة، مما يضمن تعافي الطفل بشكل كامل.
التهاب مفصل الورك الإنتاني عند الأطفال: دليل شامل للوقاية، التشخيص، والعلاج الفوري
يُعد التهاب مفصل الورك الإنتاني عند الأطفال حالة طبية طارئة وخطيرة تتطلب تدخلًا طبيًا فوريًا وحاسمًا. عندما تهاجم البكتيريا مفصل الورك الدقيق والحيوي للطفل، فإن النتائج قد تكون مدمرة إذا لم يتم التعامل معها بالسرعة والكفاءة اللازمتين. يمكن أن يتسبب هذا الالتهاب في آلام مبرحة، وتورم، واحمرار، وحمى، وفي غياب العلاج السريع، قد يؤدي إلى تلف دائم في المفصل، إعاقة مزمنة، أو حتى مضاعفات تهدد الحياة. إن الفهم العميق لهذه الحالة، والقدرة على تشخيصها مبكرًا، وتوفير العلاج الأمثل هما مفتاح الحفاظ على صحة الطفل ومستقبله الحركي.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب التهاب مفصل الورك الإنتاني عند الأطفال، بدءًا من التشريح الأساسي للمفصل، مرورًا بالأسباب الشائعة والأعراض المميزة، وصولًا إلى أحدث طرق التشخيص والعلاج الجراحي وغير الجراحي. وسنسلط الضوء بشكل خاص على الدور المحوري الذي يلعبه الخبراء المتخصصون، وعلى رأسهم الأستاذ الدكتور محمد هطيف ، أفضل جراح عظام وعمود فقري ومفاصل في صنعاء، اليمن، والذي يمتلك خبرة تتجاوز 20 عامًا في التعامل مع هذه الحالات المعقدة، مستخدمًا أحدث التقنيات الطبية كالمنظار الجراحي بتقنية 4K والجراحة المجهرية واستبدال المفاصل، ومشهود له بالدقة المتناهية والأمانة الطبية.
تشريح مفصل الورك عند الأطفال: لماذا هو عرضة للعدوى؟
مفصل الورك هو مفصل كروي حقي (ball-and-socket joint) يربط عظم الفخذ بالحوض. يتكون من رأس عظم الفخذ الكروي الذي يستقر داخل تجويف الحُق (acetabulum) في عظم الحوض. تسمح هذه البنية المعقدة بمجموعة واسعة من الحركات، مما يجعله أحد أكثر المفاصل تحملًا للوزن وحركة في الجسم.
عند الأطفال، يتميز مفصل الورك بخصائص فريدة تجعله أكثر عرضة للعدوى مقارنة بالبالغين:
- الأوعية الدموية الغزيرة: تحتوي المنطقة المحيطة بالمفصل، وخاصة صفيحة النمو (growth plate) ورأس الفخذ، على إمداد دموي غزير. يمكن للبكتيريا التي تدخل مجرى الدم أن تنتقل بسهولة إلى هذه المنطقة وتستقر فيها، خاصة في الأنسجة الغنية بالأوعية الدموية.
- الغضروف المفصلي: الغضروف الذي يغطي أسطح المفصل في الأطفال يكون أكثر سمكًا وأقل نضجًا، مما يجعله أكثر عرضة للتلف بفعل الإنزيمات البكتيرية والالتهاب.
- كبسولة المفصل: كبسولة المفصل المحيطة بالمفصل رقيقة نسبيًا وتسمح بانتشار أسهل للعدوى من العظام المجاورة أو من الدم مباشرة إلى الفراغ المفصلي.
- صفيحة النمو: في الأطفال، تكون صفيحة النمو (المسؤولة عن نمو العظام) نشطة جدًا. يمكن أن تنتشر العدوى من صفيحة النمو إلى المفصل مباشرة، أو بالعكس.
إن فهم هذه البنية التشريحية أمر بالغ الأهمية لتحديد مدى خطورة الالتهاب الإنتاني وتأثيره المحتمل على نمو وتطور مفصل الورك لدى الطفل.
الأسباب الشائعة والعوامل المؤهبة لالتهاب مفصل الورك الإنتاني
يحدث التهاب مفصل الورك الإنتاني عادةً نتيجة لدخول البكتيريا إلى مجرى الدم من مصدر آخر للعدوى في الجسم، ثم تنتقل هذه البكتيريا إلى مفصل الورك لتتسبب في التهاب وتكوين صديد. يمكن أن يكون هذا المصدر جرحًا في الجلد، أو عدوى في الأذن الوسطى، أو التهاب في الجهاز التنفسي، أو حتى عدوى المسالك البولية. في بعض الحالات النادرة، قد يحدث الالتهاب بعد إجراء طبي جراحي أو وخز إبرة (مثل سحب السائل من المفصل).
تشمل الأسباب البكتيرية الأكثر شيوعًا:
- المكورات العنقودية الذهبية (Staphylococcus aureus): هي المسبب الأكثر شيوعًا في جميع الفئات العمرية، خاصة الأطفال الذين تزيد أعمارهم عن سنتين. توجد هذه البكتيريا بشكل طبيعي على الجلد وفي الأنف لدى العديد من الأشخاص، ولكنها قد تسبب عدوى خطيرة عند اختراقها الجسم. تعتبر السلالات المقاومة للميثيسيلين (MRSA) تحديًا علاجيًا كبيرًا وتتطلب مضادات حيوية محددة وقوية.
- المكورات العقدية من المجموعة ب (Group B Streptococcus - GBS): تُعد سببًا رئيسيًا للعدوى الخطيرة عند حديثي الولادة والأطفال الرضع، حيث يمكن أن تنتقل من الأم إلى الطفل أثناء الولادة.
- المكورات العقدية المقيحة (Streptococcus pyogenes - Group A Streptococcus): يمكن أن تسبب عدوى الحلق الجرثومية (التهاب اللوزتين) أو التهابات جلدية، وفي حالات نادرة تنتشر لتصيب المفاصل.
- المستدمية النزلية (Haemophilus influenzae) من النوع B (قبل التطعيم): كان هذا الميكروب سببًا شائعًا قبل إدخال لقاح المستدمية النزلية. الآن، أصبح أقل شيوعًا بفضل برامج التطعيم الشاملة.
- السالمونيلا (Salmonella): شائعة بشكل خاص عند الأطفال المصابين بفقر الدم المنجلي (Sickle Cell Anemia).
- المكورات البنية (Neisseria gonorrhoeae): يمكن أن تكون سببًا عند المراهقين النشطين جنسيًا.
- البكتيريا سالبة الجرام (Gram-negative bacteria): مثل الإشريكية القولونية (E. coli) والزائفة الزنجارية (Pseudomonas aeruginosa)، خاصة في حديثي الولادة والأطفال الذين يعانون من نقص المناعة أو بعد إجراءات جراحية.
العوامل المؤهبة (عوامل الخطر):
- العمر: الأطفال الأصغر سنًا، وخاصة الرضع وحديثي الولادة، هم الأكثر عرضة للإصابة، نظرًا لضعف جهاز المناعة لديهم، وصعوبة تحديد مكان الألم، والخصائص التشريحية لمفاصلهم.
- الإصابات السابقة: وجود جرح مفتوح، خدش، أو عدوى جلدية قريبة من مفصل الورك.
- التهابات أخرى في الجسم: التهابات الجهاز التنفسي العلوي، التهاب الأذن الوسطى، التهابات المسالك البولية، أو التهابات الجلد قد تكون مصادر للبكتيريا.
- نقص المناعة: الأطفال الذين يعانون من أمراض تضعف جهاز المناعة (مثل السكري، السرطان، فيروس نقص المناعة البشرية، أو الذين يتناولون أدوية مثبطة للمناعة) يكونون أكثر عرضة.
- فقر الدم المنجلي: يزيد من خطر الإصابة بالسالمونيلا.
- الولادة المبكرة أو الوزن المنخفض عند الولادة.
- القسطرة الوريدية المركزية: في بعض الحالات، يمكن أن تكون مصدرًا للعدوى.
- إجراءات جراحية سابقة: أي جراحة سابقة في المفصل قد تزيد من الخطر.
الأعراض: كيف تتعرف على علامات الخطر؟
تختلف أعراض التهاب مفصل الورك الإنتاني باختلاف عمر الطفل، مما يجعل التشخيص تحديًا حقيقيًا، خاصة في الرضع والأطفال الصغار الذين لا يستطيعون التعبير عن الألم بوضوح. يجب على الوالدين ومقدمي الرعاية أن يكونوا على دراية بهذه العلامات الدقيقة.
1. الأعراض عند حديثي الولادة والرضع (أقل من سنة):
- التهيج والبكاء المستمر: قد يبكي الطفل كثيرًا، خاصة عند محاولة لمس الورك المصاب أو تحريك الساق.
- عدم تحريك الساق المصابة (pseudoparalysis): يرفض الطفل تحريك الساق المتأثرة ويبقيها في وضعية ثابتة ومريحة له (غالبًا ما تكون مثنية قليلاً ومبعدة عن الجسم ومدورة خارجيًا).
- الحمى: قد تكون خفيفة أو غائبة في حديثي الولادة، ولكنها غالبًا ما تكون موجودة.
- قلة التغذية والنعاس: قد يبدو الطفل ضعيفًا، لا يتغذى جيدًا، ويظل نائمًا معظم الوقت.
- تورم أو احمرار في منطقة الورك: قد يكون ملحوظًا في بعض الحالات، ولكنه قد لا يكون واضحًا دائمًا بسبب عمق المفصل.
- البكاء عند تغيير الحفاضات: لأن ذلك يتطلب تحريك مفصل الورك.
2. الأعراض عند الأطفال الصغار (1-5 سنوات):
- العرج أو رفض المشي: هذه علامة كلاسيكية ومهمة جدًا. قد يرفض الطفل الوقوف أو المشي تمامًا، أو يعرج بشكل واضح.
- ألم في الورك، الفخذ، أو الركبة: قد يشير الطفل إلى الألم في الفخذ أو الركبة، حيث أن الألم من مفصل الورك يمكن أن ينتقل إلى هذه المناطق.
- الحمى: غالبًا ما تكون مرتفعة ومصحوبة بقشعريرة.
- التهيج وعدم الارتياح العام.
- وضعية الراحة: غالبًا ما يضع الطفل ساقه المصابة في وضعية مثنية ومبعدة ومدورة خارجيًا لتقليل الضغط داخل المفصل.
- تورم واحمرار (أقل شيوعًا في هذه الفئة العمرية): قد يكون موجودًا ولكن ليس دائمًا ظاهرًا.
3. الأعراض عند الأطفال الأكبر سنًا والمراهقين:
- ألم شديد في الورك: يزداد الألم سوءًا مع الحركة ويقل مع الراحة.
- صعوبة في تحميل الوزن أو المشي: غالبًا ما يفضل الطفل الجلوس أو الاستلقاء.
- الحمى، قشعريرة، شعور عام بالتوعك.
- تورم ودفء واحمرار حول مفصل الورك: قد تكون هذه العلامات أكثر وضوحًا مما هي عليه في الأطفال الأصغر سنًا.
- تحديد نطاق حركة المفصل: يصبح تحريك المفصل مؤلمًا ومحدودًا.
إذا لاحظت أيًا من هذه الأعراض، خاصة الحمى مع العرج أو رفض تحريك الساق، فمن الضروري طلب الرعاية الطبية الطارئة فورًا. التشخيص المبكر هو حجر الزاوية في العلاج الناجح.
التشخيص: دقة متناهية لإنقاذ المفصل
يتطلب تشخيص التهاب مفصل الورك الإنتاني مزيجًا من التقييم السريري الدقيق، والاختبارات المخبرية، والتصوير الطبي، وأحيانًا الإجراءات التدخلية. إن السرعة والدقة في التشخيص هي ما يميز النتائج الإيجابية عن المضاعفات الخطيرة. الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أهمية نهج متعدد الجوانب لضمان عدم إغفال أي تفاصيل.
1. التقييم السريري والفحص البدني:
يبدأ التشخيص بفحص شامل من قبل طبيب أطفال متخصص أو جراح عظام. يشمل ذلك:
- جمع التاريخ المرضي: السؤال عن بدء الأعراض، وجود حمى، إصابات سابقة، عدوى حديثة، وتاريخ التطعيمات.
- فحص مفصل الورك: تقييم نطاق الحركة (محدودية الحركة والألم عند المحاولة)، تحديد وجود تورم أو احمرار أو دفء في المنطقة. يبحث الأطباء عن وضعيات مميزة مثل ثني الورك، إبعاده، وتدويره خارجيًا.
- فحص المفاصل الأخرى: لاستبعاد التهابات متعددة المفاصل.
- فحص الجهاز العصبي: لاستبعاد الأسباب العصبية للعرج أو الشلل.
2. الاختبارات المعملية (الدم):
- تعداد الدم الكامل (CBC): غالبًا ما يظهر ارتفاعًا في عدد كريات الدم البيضاء (leukocytosis) مع زيادة في العدلات (neutrophilia)، مما يشير إلى وجود عدوى بكتيرية.
- سرعة ترسب كريات الدم الحمراء (ESR): عادة ما تكون مرتفعة بشكل ملحوظ، وهي علامة غير محددة للالتهاب.
- البروتين التفاعلي C (CRP): مؤشر أكثر حساسية وسرعة للالتهاب مقارنة بـ ESR، يرتفع وينخفض بسرعة أكبر.
- البروكالسيتونين (Procalcitonin): يمكن أن يكون مفيدًا في التفريق بين العدوى البكتيرية والفيروسية، ويكون مرتفعًا في العدوى البكتيرية الشديدة.
- مزرعة الدم (Blood Culture): تُجرى دائمًا لمحاولة تحديد نوع البكتيريا المسببة للعدوى. ومع ذلك، تكون نتيجتها إيجابية في حوالي 30-50% فقط من الحالات.
3. التصوير الطبي:
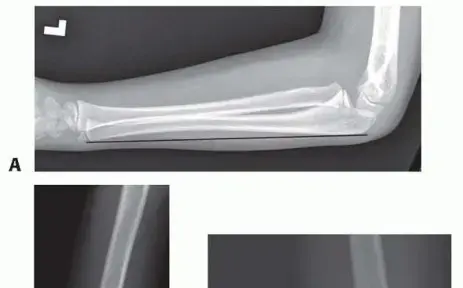
- الأشعة السينية (X-ray): قد تظهر علامات مبكرة مثل تورم الأنسجة الرخوة أو اتساع الفراغ المفصلي بسبب تراكم السوائل. في المراحل المتأخرة، قد تظهر تآكلًا في العظام أو خلعًا. تُستخدم أيضًا لاستبعاد أسباب أخرى للعرج مثل كسور الإجهاد أو أمراض العظام.
- الموجات فوق الصوتية (Ultrasound): طريقة سريعة وغير باضعة ومتاحة على نطاق واسع. تُعد مفيدة جدًا للكشف عن وجود انصباب (تجمع سائل) في مفصل الورك وتحديد حجمه. يمكن استخدامها لتوجيه إبرة شفط السائل من المفصل.
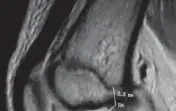
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي لتصوير الأنسجة الرخوة والمفاصل. يوفر صورًا مفصلة للالتهاب في كبسولة المفصل، وجود صديد، وتورم العظام المجاورة. يمكنه أيضًا المساعدة في التفريق بين التهاب المفاصل الإنتاني وحالات أخرى مثل التهاب العظم والنقي (osteomyelitis). يُعد التصوير بالرنين المغناطيسي ضروريًا عندما يكون التشخيص غير مؤكد أو عند الاشتباه في مضاعفات.
- التصوير المقطعي المحوسب (CT scan): أقل استخدامًا في التشخيص الأولي ولكنه قد يكون مفيدًا لتقييم مدى تآكل العظام أو لتوجيه الإجراءات في حالات معينة.
4. شفط سائل المفصل (Joint Aspiration):
هو الإجراء الأكثر أهمية وحسمًا لتأكيد التشخيص. يتم سحب عينة من السائل داخل المفصل (الصديد) تحت التوجيه بالموجات فوق الصوتية أو الأشعة السينية. ثم يتم إرسال هذا السائل إلى المختبر لإجراء:
- تحليل السائل: للبحث عن عدد عالٍ من كريات الدم البيضاء، وخاصة العدلات، وانخفاض مستوى الجلوكوز.
- صبغة جرام: لتحديد نوع البكتيريا (إيجابية أو سالبة الجرام) بسرعة، مما يساعد في اختيار المضاد الحيوي الأولي.
- مزرعة السائل: لتحديد نوع البكتيريا بدقة وحساسيتها للمضادات الحيوية المختلفة، وهو ما يوجه العلاج النهائي.
جدول 1: التشخيص التفريقي لالتهاب مفصل الورك الإنتاني عند الأطفال
| الحالة | الأعراض الرئيسية | علامات مميزة للتمييز |
|---|---|---|
| التهاب المفصل الوركي العابر (Toxic Synovitis) | ألم في الورك، عرج، حمى خفيفة، محدودية خفيفة في الحركة. | أقل حدة، اختبارات الدم أقل ارتفاعًا، سائل المفصل واضح (غير صديدي)، تحسن تلقائي. |
| التهاب العظم والنقي (Osteomyelitis) | ألم في العظام (الفخذ أو الحوض)، حمى، تورم، ضعف عام. | الألم موضعي في العظم، سائل المفصل سليم غالبًا، MRI يظهر التهابًا في العظم. |
| مرض بيرثس (Legg-Calvé-Perthes Disease) | عرج مزمن، ألم خفيف في الورك/الركبة، محدودية الحركة، بداية تدريجية. | لا يوجد حمى أو ارتفاع حاد في علامات الالتهاب، يظهر نخر لاوعائي لرأس الفخذ في الأشعة. |
| انزلاق مشاش رأس الفخذ (SCFE) | ألم في الورك/الركبة، عرج، يحدث غالبًا في المراهقين البدينين. | تاريخ إصابة خفيفة أو بداية تدريجية، الأشعة السينية تظهر انزلاق رأس الفخذ. |
| التهاب المفاصل الروماتويدي اليفعي (JIA) | ألم وتورم وتيبس في المفاصل (قد يكون متعددًا)، بداية مزمنة. | غياب علامات العدوى الحادة، ارتفاع CRP/ESR مزمن، اختبارات ذاتية المناعة إيجابية. |
| التهاب الزائدة الدودية (Appendicitis) | ألم بطني، حمى، قد ينتشر الألم للورك الأيمن. | ألم محدد في الربع السفلي الأيمن، علامات التهاب البطن، الموجات فوق الصوتية للبطن. |
يُعد الأستاذ الدكتور محمد هطيف خبيرًا في التمييز بين هذه الحالات المتشابهة، مستخدمًا معرفته العميقة وخبرته الطويلة لضمان التشخيص الصحيح واتخاذ القرار العلاجي الأنسب، مما يحافظ على مفصل الطفل من التلف.
خيارات العلاج الشاملة: من المضادات الحيوية إلى التدخل الجراحي
يهدف علاج التهاب مفصل الورك الإنتاني إلى القضاء على العدوى، تخفيف الألم، الحفاظ على وظيفة المفصل، ومنع المضاعفات طويلة الأجل. العلاج عادة ما يكون مزيجًا من المضادات الحيوية والتصريف الجراحي للصديد.
1. العلاج الدوائي: المضادات الحيوية
- المضادات الحيوية الوريدية الأولية: بمجرد الاشتباه بالتشخيص وقبل الحصول على نتائج المزرعة، يبدأ العلاج بمضادات حيوية واسعة الطيف تُعطى وريديًا لتغطية البكتيريا الأكثر شيوعًا (مثل المكورات العنقودية والمكورات العقدية). يتم اختيار المضادات الحيوية بناءً على عمر الطفل، التاريخ الصحي، والأنماط الوبائية المحلية للمقاومة.
- المضادات الحيوية الموجهة: بعد الحصول على نتائج مزرعة الدم أو سائل المفصل وتحديد نوع البكتيريا وحساسيتها، يتم تعديل المضاد الحيوي ليصبح أكثر تحديدًا وفعالية ضد الميكروب المسبب.
- مدة العلاج: يستمر العلاج الوريدي عادةً لمدة 3-7 أيام، أو حتى يظهر تحسن سريري واضح وتنخفض علامات الالتهاب في الدم (CRP و ESR). بعد ذلك، يتم الانتقال إلى المضادات الحيوية الفموية، ويستمر العلاج الكلي لمدة تتراوح بين 3-6 أسابيع، اعتمادًا على شدة العدوى واستجابة الطفل للعلاج.
- مراقبة الاستجابة: تتم مراقبة الطفل عن كثب لتقييم استجابته للعلاج، وذلك بمتابعة الحمى، الألم، القدرة على تحريك المفصل، ومؤشرات الالتهاب في الدم.
2. العلاج الجراحي: التصريف والإزالة
التصريف الجراحي للصديد من المفصل هو خطوة حاسمة وضرورية في معظم حالات التهاب مفصل الورك الإنتاني. إن ترك الصديد داخل المفصل يؤدي إلى تآكل الغضروف المفصلي وتلف دائم، بالإضافة إلى إعاقة وصول المضادات الحيوية إلى مكان العدوى.
أ. دواعي التدخل الجراحي:
يُوصى بالتدخل الجراحي في الحالات التالية:
- تأكيد وجود صديد في مفصل الورك بعد الشفط.
- عدم التحسن السريري أو المخبري بعد 24-48 ساعة من العلاج بالمضادات الحيوية.
- اشتباه في وجود التهاب عظم ونقي مصاحب.
- ارتفاع ضغط داخل المفصل مما يهدد الإمداد الدموي لرأس الفخذ.
ب. طرق التصريف الجراحي:
-
بضع المفصل المفتوح (Open Arthrotomy):
- التعريف: إجراء جراحي يتضمن إحداث شق جراحي كبير نسبيًا فوق مفصل الورك للوصول المباشر إلى المفصل.
- الخطوات: يتم فتح كبسولة المفصل، يتم شفط الصديد، ثم يتم غسل المفصل بمحلول ملحي معقم لإزالة الأنسجة الميتة والبكتيريا. غالبًا ما يتم وضع أنبوب تصريف (drain) لعدة أيام للسماح بتصريف السوائل الزائدة.
- المزايا: يتيح رؤية واضحة للمفصل، مما يسمح بإزالة كاملة للصديد والأنسجة الملتهبة، وهو فعال بشكل خاص في الحالات الشديدة، أو في الرضع حيث قد يكون المفصل عميقًا ويصعب الوصول إليه بالمنظار.
- العيوب: يتطلب شقًا أكبر، فترة تعافٍ أطول، وندبة أكثر وضوحًا.
-
تنظير المفصل (Arthroscopy):
- التعريف: إجراء جراحي طفيف التوغل يتم باستخدام أنبوب رفيع مزود بكاميرا (منظار) وأدوات جراحية دقيقة تُدخل عبر شقوق صغيرة جدًا.
- الخطوات: يتم إدخال المنظار والأدوات عبر شقين أو ثلاثة شقوق صغيرة. يتم فحص المفصل داخليًا، ويتم شفط الصديد وغسل المفصل بشكل كامل.
- المزايا: ألم أقل بعد الجراحة، فترة تعافٍ أسرع، ندوب أصغر وأقل وضوحًا، خطر أقل على الأنسجة المحيطة.
- العيوب: قد لا يكون مناسبًا لجميع الحالات، خاصة في الأطفال الأصغر سنًا أو عندما تكون العدوى شديدة جدًا أو منتشرة. يتطلب مهارة وخبرة عالية من الجراح.
الأستاذ الدكتور محمد هطيف من الرواد في استخدام تقنيات الجراحة الحديثة في صنعاء، اليمن. خبرته الواسعة التي تتجاوز 20 عامًا، وتخصصه الدقيق في جراحة العظام والمفاصل، تجعله مؤهلاً بشكل استثنائي لاتخاذ القرار الأفضل لكل طفل، سواء كان ذلك بضع المفصل المفتوح أو تنظير المفصل بتقنية 4K المتقدمة، والتي تتيح رؤية فائقة الدقة لضمان إزالة كاملة للعدوى مع الحفاظ على الأنسجة السليمة. إن اختياره للطريقة الأنسب يعتمد على تقييم دقيق لحالة الطفل وعمرهِ ومدى انتشار العدوى، مع التركيز دائمًا على تحقيق أفضل النتائج مع أقل تدخل ممكن.
جدول 2: مقارنة بين بضع المفصل المفتوح وتنظير المفصل في علاج التهاب الورك الإنتاني
| الميزة | بضع المفصل المفتوح (Open Arthrotomy) | تنظير المفصل (Arthroscopy) |
|---|---|---|
| حجم الشق الجراحي | أكبر (عدة سنتيمترات) | أصغر (عدة مليمترات) |
| الرؤية والوصول | رؤية مباشرة وممتازة، وصول كامل للمفصل. | رؤية مكبرة وواضحة على شاشة، وصول محدود بمسار الأدوات. |
| الإزالة الشاملة | يتيح إزالة شاملة للصديد والأنسجة المالفة. | إزالة فعالة للصديد، تتطلب مهارة عالية لضمان الشمولية. |
| الألم بعد الجراحة | أكثر حدة | أقل حدة |
| فترة التعافي | أطول نسبيًا | أسرع نسبيًا |
| الندبة | أكبر وأكثر وضوحًا | صغيرة جدًا، تجميلية أكثر |
| المضاعفات المحتملة | خطر أكبر للنزيف والعدوى في الجرح، وإصابة الأنسجة الرخوة. | خطر أقل، لكن يتطلب مهارة عالية لتجنب إصابة الأعصاب والأوعية. |
| التطبيق | مناسب لجميع الأعمار، خاصة الرضع والحالات الشديدة/المعقدة. | مناسب للأطفال الأكبر سنًا، يتطلب جراحًا ماهرًا وتقنية 4K لتحقيق أفضل النتائج. |
الخطوات الجراحية لعملية تنظيف مفصل الورك (بضع المفصل المفتوح كمثال)
على الرغم من أن الأستاذ الدكتور محمد هطيف يفضل استخدام تنظير المفصل كلما أمكن بفضل مزاياه، إلا أن بضع المفصل المفتوح يبقى خيارًا ضروريًا في بعض الحالات، وخاصة في الرضع أو عند وجود عدوى شديدة ومتسعة. فيما يلي الخطوات العامة لعملية بضع المفصل المفتوح:
-
التحضير والتخدير:
- يتم تخدير الطفل تخديرًا عامًا بواسطة طبيب تخدير متخصص في طب الأطفال.
- يتم وضع الطفل في وضعية تسمح بالوصول الأمثل لمفصل الورك (عادة ما يكون على جنبه أو على ظهره).
- يتم تنظيف المنطقة الجراحية وتعقيمها بشكل صارم لمنع أي تلوث.
- يتم تغطية المنطقة بشاش معقم.
-
الشق الجراحي:
- يقوم الجراح بإحداث شق جراحي (incision) بطول عدة سنتيمترات على الجانب الأمامي أو الجانبي لمفصل الورك، بناءً على تفضيل الجراح وموقع العدوى.
- يتم تشريح الأنسجة بعناية (الجلد، الدهون تحت الجلد، العضلات) للوصول إلى كبسولة المفصل.
-
الوصول إلى المفصل وتصريف الصديد:
- يتم فتح كبسولة المفصل بعناية. عند فتحها، يخرج الصديد المتجمع تحت ضغط.
- يتم شفط الصديد وإرسال عينات منه للمزرعة والتحليل لتأكيد التشخيص وتحديد البكتيريا المسببة.
-
غسل المفصل (Lavage):
- يتم غسل المفصل بشكل متكرر ووفير بمحلول ملحي معقم (عادة عدة لترات) لإزالة الصديد، الحطام الخلوي، والبكتيريا.
- يتم فحص أسطح المفصل والغضروف بحثًا عن أي علامات للتلف أو التآكل.
-
وضع أنبوب التصريف (Drainage Tube):
- في معظم الحالات، يتم وضع أنبوب تصريف رفيع ومرن (drain) داخل المفصل، يُخرج عبر شق منفصل صغير. يساعد هذا الأنبوب على تصريف أي سوائل أو صديد يتجمع بعد الجراحة، ويُزال عادة بعد 2-3 أيام عندما يصبح التصريف ضئيلًا.
-
إغلاق الجرح:
- يتم إغلاق كبسولة المفصل والأنسجة العضلية والجلدية بالخيوط الجراحية بشكل طبقات.
- يتم وضع ضمادة معقمة على الجرح.
-
بعد الجراحة:
- يُنقل الطفل إلى غرفة الإفاقة للمراقبة الدقيقة.
- يستمر العلاج بالمضادات الحيوية الوريدية.
- تُعطى الأدوية المسكنة للألم.
- يُسمح بالراحة المطلقة للمفصل في الأيام الأولى بعد الجراحة.
تحت إشراف الأستاذ الدكتور محمد هطيف ، يتم تنفيذ هذه الإجراءات بأعلى مستويات الدقة والأمان، مع التركيز على تقليل الصدمة الجراحية وضمان أفضل فرصة لتعافي المفصل.
دليل التأهيل والتعافي بعد العلاج
لا يقتصر العلاج على القضاء على العدوى فحسب، بل يمتد ليشمل التأهيل الشامل لاستعادة وظيفة المفصل الطبيعية ومنع المضاعفات طويلة الأجل. الأستاذ الدكتور محمد هطيف يشدد على أن التأهيل جزء لا يتجزأ من خطة العلاج.
1. الراحة الأولية وتخفيف الألم:
* بعد الجراحة، يحتاج الطفل إلى فترة راحة لمفصل الورك. قد تُستخدم جبيرة أو جهاز سحب (traction) لفترة قصيرة للحفاظ على المفصل في وضعية مريحة وتخفيف الضغط.
* تُعطى مسكنات الألم بانتظام للسيطرة على الألم وتعزيز راحة الطفل.
2. العلاج الطبيعي (Physiotherapy):
يبدأ العلاج الطبيعي عادة بعد فترة وجيزة من الجراحة، بمجرد أن يسمح الألم بذلك. تهدف جلسات العلاج الطبيعي إلى:
*
استعادة نطاق الحركة (ROM):
يبدأ المعالج بتحريك المفصل بشكل سلبي (بمساعدة المعالج) ثم تدريجيًا إلى الحركة النشطة (بمساعدة الطفل) لاستعادة المرونة ومنع التيبس.
*
تقوية العضلات:
تمارين لتقوية العضلات المحيطة بالورك والفخذ والساق لاستعادة الثبات والقوة.
*
تحسين التوازن والتنسيق:
تمارين تساعد الطفل على استعادة التوازن والتحكم في حركات الجسم.
*
إعادة تدريب المشي (Gait Retraining):
بمجرد أن يصبح الطفل قادرًا على تحميل الوزن، يتم تدريبه على المشي بشكل صحيح، وقد يستخدم أدوات مساعدة مثل المشاية أو العكازات في البداية.
*
العودة التدريجية للأنشطة:
يُسمح للطفل بالعودة تدريجيًا إلى الأنشطة اليومية واللعب، مع تجنب الأنشطة عالية التأثير لفترة يحددها الطبيب.
3. المتابعة طويلة الأجل:
* يجب أن يخضع الأطفال المصابون بالتهاب مفصل الورك الإنتاني لمتابعة منتظمة مع جراح العظام لعدة سنوات بعد العلاج.
* تشمل المتابعة فحوصات سريرية، أشعة سينية دورية لتقييم نمو المفصل، والكشف المبكر عن أي مضاعفات مثل نخر رأس الفخذ اللاوعائي (avascular necrosis)، أو تشوهات النمو، أو قصر الساق.
* في بعض الحالات، قد يحتاج الأطفال إلى تدخلات إضافية في المستقبل إذا تطورت مضاعفات.
4. المضاعفات المحتملة على المدى الطويل:
رغم العلاج الفعال، قد تحدث مضاعفات في بعض الحالات، خاصة إذا تأخر التشخيص أو كان العلاج غير كافٍ:
*
نخر رأس الفخذ اللاوعائي (Avascular Necrosis - AVN):
فقدان الإمداد الدموي لجزء من رأس الفخذ، مما يؤدي إلى انهيار العظم ومشاكل في النمو.
*
تشوهات النمو:
تلف صفيحة النمو يمكن أن يؤدي إلى قصر الساق أو تشوهات في مفصل الورك.
*
التهاب المفاصل التنكسي المبكر:
تآكل الغضروف يمكن أن يؤدي إلى التهاب المفاصل في وقت لاحق من الحياة.
*
خلع الورك المرضي:
في الحالات الشديدة، قد يتطور خلع في المفصل.
*
التيبس المفصلي:
محدودية دائمة في نطاق حركة المفصل.
إن التزام الوالدين ببرنامج التأهيل والمتابعة الدقيقة مع الأستاذ الدكتور محمد هطيف أمر حاسم لتقليل مخاطر هذه المضاعفات وضمان أفضل النتائج طويلة الأمد للطفل.
قصص نجاح حقيقية من عيادة الأستاذ الدكتور محمد هطيف
في رحاب عيادة الأستاذ الدكتور محمد هطيف ، تتجسد الأمانة الطبية والخبرة الطويلة في قصص نجاح عديدة. بفضل منهجه الدقيق والحديث، استعاد العديد من الأطفال قدرتهم على الحركة واللعب بعد معركتهم مع التهاب مفصل الورك الإنتاني. هذه القصص ليست مجرد حكايات، بل هي شهادات حية على التزام الدكتور هطيف بالتميز:
قصة الطفل أحمد (5 سنوات): العودة إلى اللعب دون ألم
وصل أحمد إلى عيادة الدكتور هطيف وهو يعاني من حمى شديدة ويرفض المشي تمامًا، مشيرًا إلى ألم في ركبته اليمنى. بعد فحص سريري دقيق واختبارات معملية سريعة وموجات فوق صوتية لمفصل الورك، اشتبه الدكتور هطيف على الفور بالتهاب مفصل الورك الإنتاني. بمهارته التشخيصية الفائقة، أُجري شفط للمفصل تحت توجيه الموجات فوق الصوتية، مؤكدًا وجود الصديد.
أُجريت لأحمد عملية تنظير للمفصل (Arthroscopy 4K) في نفس اليوم بواسطة الدكتور هطيف. بفضل الرؤية الواضحة التي توفرها تقنية 4K، تمكن الدكتور من تنظيف المفصل بالكامل وإزالة كل الصديد والأنسجة الملتهبة عبر شقين صغيرين جدًا. بعد العملية، استمر أحمد في تلقي المضادات الحيوية الوريدية لمدة أسبوع، ثم انتقل إلى العلاج الفموي.
بعد فترة قصيرة من العلاج الطبيعي المكثف تحت إشراف الدكتور هطيف، بدأ أحمد في استعادة نطاق حركة وركه والمشي بشكل طبيعي. اليوم، أحمد يركض ويلعب كرة القدم مع أصدقائه دون أي ألم أو قيود، مع متابعة دورية مطمئنة لدى الدكتور هطيف. هذه القصة تبرز قدرة الدكتور على التشخيص السريع والدقيق، والتدخل الجراحي الحديث الذي يقلل من فترة التعافي.
قصة الرضيعة ليلى (7 أشهر): إنقاذ مستقبل حركي مبكر
جاءت ليلى إلى العيادة وهي تعاني من بكاء مستمر ورفض لتحريك ساقها اليسرى، بالإضافة إلى حمى خفيفة. في هذه السن المبكرة، كان التشخيص يمثل تحديًا، لكن خبرة
الأستاذ الدكتور محمد هطيف
مكنته من تحديد العلامات الدقيقة. بعد الفحص، اشتبه الدكتور في التهاب مفصل الورك الإنتاني. نظراً لعمر ليلى وحساسية المفصل في هذه المرحلة، قرر الدكتور هطيف إجراء بضع المفصل المفتوح مع التصريف.
تمت العملية بدقة متناهية، مع مراعاة الأنسجة الرقيقة وصفيحات النمو. أُزيل الصديد بالكامل وغُسل المفصل بعناية فائقة. استجابت ليلى بشكل ممتاز للعلاج بالمضادات الحيوية وظهر تحسن سريع في حالتها. بعد أسابيع قليلة، بدأت ليلى في تحريك ساقها بشكل طبيعي، ومع جلسات العلاج الطبيعي المبكرة، استعادت حركتها كاملة. الدكتور هطيف يتابع نمو وتطور مفصلها عن كثب لضمان عدم وجود أي مضاعفات مستقبلية، وهي الآن طفلة سليمة تتمتع بحركة طبيعية، بفضل التدخل الحاسم وفي الوقت المناسب.
تُظهر هذه القصص وغيرها الكثير كيف أن الكفاءة العالية، الخبرة العميقة، والالتزام بأحدث التقنيات الطبية التي يجسدها الأستاذ الدكتور محمد هطيف ، تساهم بشكل مباشر في إنقاذ الأطفال من مضاعفات خطيرة ومنحهم مستقبلًا حركيًا صحيًا.
أسئلة متكررة حول التهاب مفصل الورك الإنتاني عند الأطفال (FAQ)
1. ما هو التهاب مفصل الورك الإنتاني بالضبط؟
التهاب مفصل الورك الإنتاني هو عدوى بكتيرية خطيرة تصيب السائل والبطانة الغشائية لمفصل الورك لدى الطفل. يمكن أن تنتشر البكتيريا إلى المفصل عبر مجرى الدم من مصدر آخر للعدوى في الجسم، مثل عدوى الأذن أو جرح في الجلد. إذا لم يتم علاجه بسرعة، يمكن أن يؤدي إلى تلف دائم في المفصل أو مضاعفات تهدد الحياة.
2. هل هو شائع؟ وما هي الفئة العمرية الأكثر عرضة للخطر؟
التهاب مفصل الورك الإنتاني ليس شائعًا جدًا، ولكنه يُعتبر حالة طارئة. الأطفال الصغار، وخاصة الرضع وحديثي الولادة، هم الأكثر عرضة للخطر، لأن أجهزة المناعة لديهم لا تزال في طور النمو، ولصعوبة تحديد مكان الألم في هذه الفئة العمرية.
3. ما هي العلامات التحذيرية التي يجب على الوالدين الانتباه لها؟
العلامات الرئيسية تشمل الحمى، والعرج أو رفض المشي، وألم في الورك أو الفخذ أو الركبة، وتهيج غير مبرر، وعدم تحريك الساق المصابة. في الرضع، قد يظهر ذلك كبكاء مستمر عند تغيير الحفاضات أو عدم تحريك الساق المصابة. إذا لاحظت هذه العلامات، يجب مراجعة الطبيب فورًا.
4. هل يمكن علاج التهاب مفصل الورك الإنتاني بدون جراحة؟
في حالات نادرة جدًا، عندما يتم تشخيص العدوى مبكرًا وتكون خفيفة جدًا مع عدم وجود صديد واضح، قد يكون العلاج بالمضادات الحيوية الوريدية كافيًا. ومع ذلك، في معظم الحالات التي يتم فيها تأكيد وجود صديد، يعد التصريف الجراحي (عبر بضع المفصل المفتوح أو تنظير المفصل) ضروريًا جنبًا إلى جنب مع المضادات الحيوية لضمان القضاء التام على العدوى وحماية المفصل من التلف.
5. ما هي المدة المتوقعة للتعافي بعد العلاج؟
تختلف مدة التعافي بناءً على شدة العدوى، سرعة التشخيص والعلاج، وعمر الطفل. بشكل عام، يتلقى الأطفال المضادات الحيوية لمدة 3-6 أسابيع (جزء منها وريديًا وجزء فمويًا). يمكن أن يستغرق التعافي الكامل واستعادة وظيفة المفصل الطبيعية عدة أسابيع أو أشهر، وقد يحتاج إلى علاج طبيعي مكثف. المتابعة الدورية مع جراح العظام ضرورية لعدة سنوات.
6. ما هي المضاعفات المحتملة إذا لم يتم علاج الحالة في الوقت المناسب؟
إذا تأخر التشخيص أو العلاج، يمكن أن يؤدي التهاب مفصل الورك الإنتاني إلى مضاعفات خطيرة مثل نخر رأس الفخذ اللاوعائي (موت جزء من عظم الفخذ بسبب نقص تدفق الدم)، تآكل الغضروف المفصلي الذي يؤدي إلى التهاب المفاصل التنكسي المبكر، تشوهات في النمو، قصر الساق، أو حتى خلع مفصل الورك الدائم.
7. ما هو دور الأستاذ الدكتور محمد هطيف في علاج هذه الحالات؟
يُعد
الأستاذ الدكتور محمد هطيف
، أفضل جراح عظام ومفاصل في صنعاء، اليمن، خبيرًا رائدًا في تشخيص وعلاج التهاب مفصل الورك الإنتاني عند الأطفال. بفضل خبرته التي تتجاوز 20 عامًا، يستخدم أحدث التقنيات مثل المنظار الجراحي بتقنية 4K والجراحة المجهرية لتوفير التدخل الجراحي الدقيق والفعال. يشتهر الدكتور هطيف بدقته المتناهية، أمانته الطبية، وقدرته على اتخاذ القرارات العلاجية الأمثل لكل حالة، مما يضمن أفضل فرص الشفاء وتقليل المضاعفات.
8. هل يمكن أن يعود التهاب مفصل الورك الإنتاني مرة أخرى؟
بعد العلاج الناجح، يكون احتمال عودة العدوى ضئيلًا جدًا. ومع ذلك، من المهم جدًا استكمال دورة العلاج الكاملة بالمضادات الحيوية والمتابعة الدورية مع جراح العظام لضمان عدم وجود بقايا للعدوى أو تطور أي مضاعفات متأخرة.
9. ما هي أهمية العلاج الطبيعي بعد الجراحة؟
العلاج الطبيعي حيوي للغاية لاستعادة الوظيفة الكاملة لمفصل الورك. يساعد في استعادة نطاق الحركة الكامل للمفصل، وتقوية العضلات المحيطة، وتحسين التوازن والتنسيق، وإعادة تدريب الطفل على المشي بشكل صحيح. يساهم العلاج الطبيعي في منع التيبس وتقليل خطر المضاعفات طويلة الأجل.
10. كيف يمكن الوقاية من التهاب مفصل الورك الإنتاني؟
لا توجد طريقة مؤكدة لمنع جميع حالات التهاب مفصل الورك الإنتاني، ولكنه ليس معديًا. أفضل طريقة للوقاية هي الحفاظ على نظافة الطفل، وعلاج أي التهابات أخرى في الجسم (مثل التهابات الأذن أو الجروح الجلدية) على الفور، وضمان حصول الطفل على جميع لقاحاته الروتينية لتعزيز مناعته العامة. والأهم من ذلك، البحث عن الرعاية الطبية الفورية عند ظهور أي علامات تحذيرية.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك