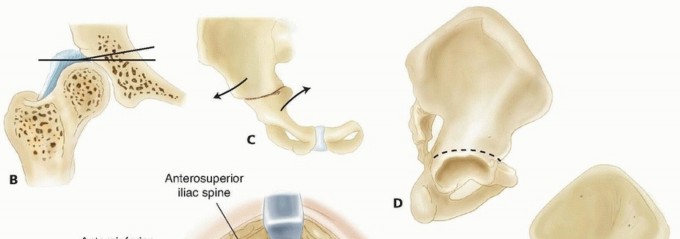
خلع الورك النمائي عند البالغين التشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
خلع الورك النمائي عند البالغين هو حالة تتسم بضحالة تجويف الورك، مما يؤدي لألم مزمن وتآكل المفصل. يعتمد التشخيص على الفحص السريري والتصوير المتقدم، ويُعد قطع العظم حول الحُق (PAO) العلاج الأمثل للحفاظ على المفصل واستعادة وظيفته، وذلك تحت إشراف الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: خلع الورك النمائي عند البالغين هو حالة تتسم بضحالة تجويف الورك، مما يؤدي لألم مزمن وتآكل المفصل. يعتمد التشخيص على الفحص السريري والتصوير المتقدم، ويُعد قطع العظم حول الحُق (PAO) العلاج الأمثل للحفاظ على المفصل واستعادة وظيفته، وذلك تحت إشراف الأستاذ الدكتور محمد هطيف.
مقدمة
يُعد مفصل الورك من أهم مفاصل الجسم، فهو يتحمل وزن الجسم ويساهم في حركته اليومية. عندما لا يتطور هذا المفصل بشكل صحيح منذ الطفولة، يمكن أن يؤدي ذلك إلى حالة تُعرف باسم "خلع الورك النمائي" أو "الخلع الوركي التطوري" (Developmental Dysplasia of the Hip - DDH). بينما يتم تشخيص وعلاج معظم حالات DDH في مرحلة الرضاعة أو الطفولة المبكرة، إلا أن بعض الحالات قد لا تظهر أعراضها إلا في مرحلة البلوغ، حتى لو تم علاجها سابقًا.
تخيل سيدة في الثامنة والعشرين من عمرها، كانت قد عولجت من خلع الورك النمائي وهي رضيعة باستخدام حزام بافليك لمدة ستة أشهر، وعاشت حياتها دون أي مشاكل تذكر، ومارست الرياضة بنشاط حتى الجامعة. فجأة، بدأت تشعر بألم مزمن ومتزايد في وركها الأيمن، ألم يؤثر على قدرتها على المشي وصعود الدرج وممارسة الأنشطة اليومية. هذه القصة ليست نادرة، بل تمثل سيناريو شائعًا للبالغين الذين يعانون من خلع الورك النمائي المتبقي.
في هذه الصفحة الشاملة، سنستكشف بعمق خلع الورك النمائي عند البالغين، بدءًا من فهم التشريح الأساسي، مرورًا بالأسباب والأعراض، وصولًا إلى أحدث طرق التشخيص والعلاج المتقدمة، خاصة جراحة قطع العظم حول الحُق (Periacetabular Osteotomy - PAO). نهدف إلى تزويدك بالمعلومات الدقيقة والموثوقة، مع تسليط الضوء على الخبرة الرائدة للأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، والذي يُعد مرجعًا رئيسيًا في تشخيص وعلاج هذه الحالات المعقدة.
يُركز الأستاذ الدكتور محمد هطيف على الحفاظ على المفصل قدر الإمكان، وتأخير أو تجنب الحاجة إلى استبدال مفصل الورك الكلي، خاصة للمرضى الشباب والنشطين. من خلال هذا الدليل، ستفهم أهمية التشخيص المبكر والدقيق، وكيف يمكن للتدخل الجراحي المناسب أن يعيد جودة الحياة ويخفف الألم المزمن.
التشريح الأساسي لمفصل الورك وعلاقته بخلع الورك النمائي
لفهم خلع الورك النمائي (DDH)، من الضروري أولاً استعراض التشريح الطبيعي لمفصل الورك وكيف يختلف في هذه الحالة.
مفصل الورك الطبيعي
مفصل الورك هو مفصل كروي حُقي، يتكون من جزأين رئيسيين:
*
رأس عظم الفخذ (Femoral Head):
هو الجزء العلوي الكروي لعظم الفخذ (عظم الفخذ).
*
الحُق (Acetabulum):
هو تجويف على شكل كوب في عظم الحوض يستقبل رأس عظم الفخذ.
يتم تغطية كل من رأس عظم الفخذ والحُق بطبقة ناعمة ومرنة من الغضروف المفصلي (Articular Cartilage) ، مما يسمح بحركة سلسة وغير مؤلمة. يُحاط الحُق بحلقة من الغضروف الليفي تسمى الشفا الحُقية (Acetabular Labrum) ، والتي تعمل على تعميق التجويف وتوفير ختم محكم حول رأس الفخذ، مما يزيد من استقرار المفصل.
يُثبت المفصل بواسطة المحفظة المفصلية (Joint Capsule) القوية ومجموعة من الأربطة (Ligaments) والعضلات، التي تضمن بقاء رأس الفخذ داخل الحُق وتسمح بنطاق واسع من الحركة.
ما الذي يحدث في خلع الورك النمائي DDH
في حالات خلع الورك النمائي، لا يتطور الحُق بشكل صحيح. بدلاً من أن يكون تجويفًا عميقًا يغطي رأس الفخذ بشكل كافٍ، يكون الحُق:
*
ضحلاً (Shallow):
لا يوفر تغطية كافية لرأس الفخذ.
*
مائلاً (Steep):
يكون ميله أكثر حدة من الطبيعي.
هذا النقص في التغطية يؤدي إلى عدة مشاكل:
1.
عدم استقرار المفصل (Joint Instability):
يكون رأس الفخذ أقل استقرارًا داخل الحُق، مما قد يؤدي إلى انزلاقه جزئيًا (خلع جزئي - Subluxation) أو كليًا (خلع كامل - Dislocation) من التجويف.
2.
زيادة الضغط (Increased Pressure):
يتوزع وزن الجسم على مساحة أصغر من الغضروف، مما يؤدي إلى زيادة الضغط على أجزاء معينة من المفصل. هذا الضغط غير الطبيعي يسرع من تآكل الغضروف والشفا الحُقية.
3.
تلف الشفا الحُقية (Labral Damage):
نتيجة للضغط المفرط والاحتكاك غير الطبيعي، يمكن أن تتعرض الشفا الحُقية للتمزق أو الانفصال أو التدهور.
4.
الاحتكاك الوركي الفخذي الثانوي (Secondary Femoroacetabular Impingement - FAI):
في محاولة لتعويض النقص في التغطية، قد تتطور تشوهات بسيطة في رأس الفخذ أو حول الحُق، مما يؤدي إلى احتكاك مؤلم بين عظم الفخذ والحُق أثناء الحركة، وهذا ما يُعرف بـ "الاحتكاك الوركي الفخذي الناتج عن خلل التنسج" (Dysplastic FAI).
5.
التهاب المفاصل التنكسي المبكر (Early Osteoarthritis):
بمرور الوقت، يؤدي الضغط غير الطبيعي وتلف الغضروف والشفا الحُقية إلى تطور التهاب المفاصل التنكسي (خشونة المفصل) في سن مبكرة مقارنة بالأشخاص الذين لديهم مفصل ورك طبيعي.
فهم هذه التغيرات التشريحية يساعد المرضى على إدراك سبب ظهور الأعراض في مرحلة البلوغ، حتى بعد علاج ناجح في الطفولة، ويسلط الضوء على أهمية التدخل العلاجي لتصحيح هذا الخلل.
الأسباب وعوامل الخطر لخلع الورك النمائي
خلع الورك النمائي (DDH) هو حالة معقدة تنجم عن خلل في تطور مفصل الورك خلال فترة الحمل والطفولة المبكرة. على الرغم من أن السبب الدقيق غالبًا ما يكون متعدد العوامل، إلا أن هناك أسبابًا وعوامل خطر معروفة تزيد من احتمالية حدوثها.
الأسباب الرئيسية لخلع الورك النمائي
السبب الأساسي لـ DDH هو عدم تطور الحُق بشكل كافٍ ليصبح تجويفًا عميقًا يغطي رأس عظم الفخذ بشكل كامل. يمكن أن يؤدي ذلك إلى:
*
الحُق الضحل (Shallow Acetabulum):
حيث يكون التجويف أقل عمقًا من الطبيعي.
*
الحُق المائل (Steep Acetabulum):
حيث يكون ميل التجويف أكثر حدة.
*
الحُق صغير الحجم (Small Acetabulum):
حيث يكون التجويف أصغر من الحجم المطلوب لرأس الفخذ.
هذه التشوهات تمنع رأس عظم الفخذ من الاستقرار بشكل صحيح داخل الحُق، مما يعيق تطور المفصل الطبيعي ويؤدي إلى عدم التغطية الكافية.
عوامل الخطر المعروفة
تزيد بعض العوامل من خطر إصابة الطفل بـ DDH:
1.
الجنس الأنثوي:
الفتيات أكثر عرضة للإصابة بـ DDH بحوالي 4 إلى 5 مرات أكثر من الأولاد. يُعتقد أن ذلك يرجع إلى تأثير الهرمونات الأنثوية التي قد تزيد من مرونة الأربطة.
2.
الطفل البكر:
الأطفال المولودون لأول مرة لديهم خطر أعلى، ربما بسبب ضيق المساحة في الرحم.
3.
الولادة بالمقعد (Breech Presentation):
وضعية الجنين بالمقعد (حيث تكون الأرداف أو القدمين أولاً) تزيد بشكل كبير من خطر الإصابة بـ DDH، لأنها تضع ضغطًا غير طبيعي على الوركين.
4.
التاريخ العائلي:
إذا كان هناك تاريخ عائلي لـ DDH (الوالدان أو الأشقاء)، يزداد خطر إصابة الطفل.
5.
نقص السائل الأمنيوسي (Oligohydramnios):
نقص السائل المحيط بالجنين في الرحم يمكن أن يحد من حركة الجنين ويزيد الضغط على الوركين.
6.
التفاف الجنين (Fetal Torticollis) أو تشوهات القدم (Foot Deformities):
قد تكون هذه الحالات مرتبطة بـ DDH لأنها تشير إلى ضيق المساحة في الرحم أو وضعية غير طبيعية للجنين.
لماذا تظهر الأعراض في مرحلة البلوغ؟
حتى لو تم تشخيص DDH وعلاجه في الطفولة (كما في حالة المريضة التي ذكرناها)، فإن بعض الأفراد قد يطورون أعراضًا في مرحلة البلوغ بسبب:
*
خلل التنسج المتبقي (Residual Dysplasia):
في بعض الحالات، قد لا يكون العلاج الأولي قد صحح التشوه بشكل كامل، مما يترك الحُق ضحلًا أو مائلاً بشكل طفيف. هذا "الخلل المتبقي" قد لا يسبب أعراضًا لسنوات عديدة.
*
التآكل المبكر للمفصل (Accelerated Joint Wear):
حتى مع خلل تنسج طفيف، فإن التوزيع غير المتساوي للضغط على المفصل يؤدي إلى تآكل الغضروف والشفا الحُقية بشكل أسرع من المفصل الطبيعي.
*
الاحتكاك الوركي الفخذي الثانوي (Secondary Femoroacetabular Impingement - FAI):
مع مرور الوقت، يمكن أن تتطور تشوهات عظمية ثانوية (مثل نتوءات عظمية صغيرة) في محاولة لتعويض نقص التغطية، مما يؤدي إلى احتكاك مؤلم أثناء الحركة.
*
متطلبات النشاط (Activity Demands):
قد يؤدي نمط الحياة النشط أو ممارسة الرياضة إلى إجهاد المفصل بشكل أكبر، مما يكشف عن المشكلة الكامنة.
*
ضعف العضلات المحيطة (Surrounding Muscle Weakness):
قد يؤدي ضعف عضلات الورك حول المفصل إلى زيادة عدم الاستقرار والألم.
يؤكد الأستاذ الدكتور محمد هطيف أن فهم هذه العوامل ضروري لكل من الأطباء والمرضى، حيث يساعد في تحديد المرضى المعرضين للخطر وتوجيه خطط العلاج نحو الحفاظ على المفصل وتحسين جودة الحياة على المدى الطويل.
الأعراض والعلامات لخلع الورك النمائي عند البالغين
عندما يتطور خلع الورك النمائي (DDH) ليسبب أعراضًا في مرحلة البلوغ، فإن الأعراض غالبًا ما تكون خفية في البداية وتتفاقم تدريجيًا بمرور الوقت. من المهم جدًا التعرف على هذه الأعراض لطلب المساعدة الطبية في الوقت المناسب.
الأعراض التي يشعر بها المريض
عادة ما يصف المرضى مجموعة من الأعراض التي تؤثر على جودة حياتهم:
*
الألم المزمن في الورك (Chronic Hip Pain):
*
الموقع:
غالبًا ما يكون الألم في منطقة الأربية (المنطقة الأمامية من الفخذ، حيث يلتقي الفخذ بالجذع) أو الجانب الجانبي للورك (الخارج).
*
الطبيعة:
يوصف عادة بأنه ألم عميق، مؤلم، وقد يكون حادًا أو لاذعًا بشكل خاص مع النشاط.
*
التفاقم:
يزداد الألم سوءًا مع الأنشطة التي تتطلب تحمل الوزن مثل المشي لفترات طويلة، صعود السلالم، ممارسة الرياضة، أو حتى الجلوس لفترات طويلة (خاصة للأشخاص الذين يعملون في وظائف مكتبية).
*
تفاقم الألم التدريجي (Progressive Worsening of Pain):
قد يبدأ الألم بشكل تدريجي ويستمر لسنوات قبل أن يصبح شديدًا ومحدودًا للأنشطة اليومية.
*
الأعراض الميكانيكية (Mechanical Symptoms):
*
الاحتكاك أو "التعليق" (Catching):
شعور بأن شيئًا ما يعلق داخل المفصل أثناء الحركة.
*
التيبس (Stiffness):
خاصة بعد فترات الراحة أو في الصباح.
*
الفرقعة أو الطقطقة (Clicking/Popping):
قد يسمع المريض أو يشعر بفرقعة في المفصل.
*
الحد من الأنشطة اليومية (Limitation of Daily Activities):
يصبح من الصعب أداء مهام بسيطة مثل ارتداء الجوارب، تقليم أظافر القدم، أو حتى المشي لمسافات قصيرة.
*
عدم وجود إصابة حادة (No Acute Injury):
غالبًا ما ينكر المرضى وجود أي حدث رضحي حاد أو آلية إصابة محددة، مما يشير إلى أن الألم ينبع من مشكلة مزمنة كامنة.
العلامات التي يلاحظها الطبيب أثناء الفحص السريري
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق للكشف عن العلامات المميزة لـ DDH:
*
المشية العرجاء (Antalgic Gait):
قد يلاحظ الطبيب مشية عرجاء طفيفة، حيث يحاول المريض تقليل الضغط على الورك المؤلم.
*
علامة ترندلنبرغ (Trendelenburg Sign):
عند الوقوف على ساق واحدة (الساق المصابة)، قد يهبط الحوض في الجانب المقابل، مما يشير إلى ضعف في عضلات الورك الجانبية (مثل العضلة الألوية الوسطى).
*
اختلاف طول الساقين (Leg Length Discrepancy - LLD):
قد لا يكون واضحًا في الوقوف، ولكن يتم قياسه بدقة في وضع الاستلقاء.
*
نطاق الحركة المحدود (Restricted Range of Motion - ROM):
*
الثني (Flexion):
قد يكون محدودًا قليلاً.
*
البسط (Extension):
قد يكون محدودًا قليلاً.
*
التبعيد (Abduction):
صعوبة في إبعاد الساق عن الجسم.
*
التقريب (Adduction):
قد يكون محدودًا.
*
الدوران الداخلي (Internal Rotation):
غالبًا ما يكون محدودًا بشكل كبير ومؤلمًا عند نهاية المدى، وهو علامة مميزة.
*
الدوران الخارجي (External Rotation):
قد يكون محدودًا أيضًا.
*
الضغط بالأصابع (Palpation):
قد يشعر المريض بألم عند الضغط على الكبسولة الأمامية للورك أو منطقة المدور الكبير (Lateral Hip).
*
اختبارات استفزازية محددة (Specific Provocative Tests):
*
اختبار FADIR (Flexion-Adduction-Internal Rotation):
إيجابي (يُعيد إنتاج ألم الأربية) عندما يتم ثني الورك وتقريبه وتدويره داخليًا. يشير إلى الاحتكاك الأمامي.
*
اختبار FABER (Flexion-Abduction-External Rotation):
إيجابي (يُعيد إنتاج الألم مع دوران خارجي محدود) عند ثني الورك وتبعيده وتدويره خارجيًا. يشير إلى مشكلة في المفصل أو الأربطة.
*
اختبار Log Roll:
إيجابي للألم عند الدوران الداخلي للورك.
*
اختبار ترندلنبرغ (Trendelenburg Test):
إيجابي، يؤكد ضعف العضلات الألوية.
من خلال الجمع بين التاريخ المرضي الدقيق والفحص السريري الشامل، يمكن للأستاذ الدكتور محمد هطيف أن يشكل صورة مبدئية قوية للحالة، مما يوجه الفحوصات التصويرية اللاحقة لتأكيد التشخيص.
التشخيص الدقيق لخلع الورك النمائي
يُعد التشخيص الدقيق لخلع الورك النمائي (DDH) عند البالغين حجر الزاوية في وضع خطة علاج فعالة. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين التاريخ المرضي المفصل، الفحص السريري الدقيق، ومجموعة واسعة من الفحوصات التصويرية المتقدمة.
التاريخ المرضي والفحص السريري
يبدأ التشخيص بمحادثة مفصلة مع المريض حول تاريخه الصحي:
*
التاريخ المرضي:
هل عولج المريض من DDH في الطفولة؟ متى بدأ الألم؟ كيف تطور؟ ما هي الأنشطة التي تزيد الألم؟ هل هناك أي أعراض ميكانيكية مثل "التعليق" أو "الطقطقة"؟
*
الفحص السريري:
يقوم الأستاذ الدكتور محمد هطيف بتقييم مشية المريض، وملاحظة أي عرج أو علامات ضعف عضلات الورك (مثل علامة ترندلنبرغ). يتم قياس نطاق حركة الورك بدقة، مع التركيز على أي قيود في الدوران الداخلي أو التبعيد، والتي غالبًا ما تكون مؤلمة. يتم إجراء اختبارات استفزازية محددة (مثل FADIR و FABER) لتحديد مصدر الألم وتأكيد وجود احتكاك داخل المفصل.
الفحوصات التصويرية المتقدمة
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص وتقييم مدى التشوه والتلف داخل المفصل.
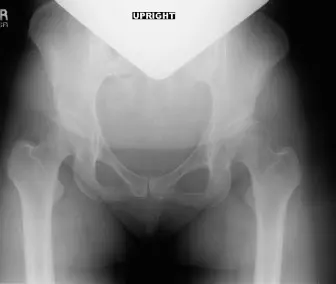
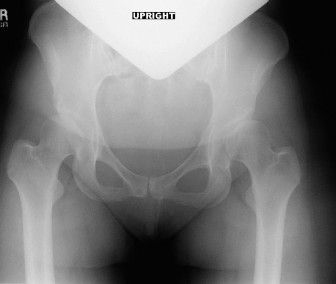
الأشعة السينية العادية Plain Radiographs
هي الخطوة الأولى والأكثر أهمية. تُظهر صور الأشعة السينية معالم عظمية رئيسية وتوفر قياسات حاسمة:
*
زاوية مركز الحافة الجانبية (Lateral Center-Edge Angle - LCEA) لوبرغ:
تقيس مدى تغطية الحُق لرأس الفخذ من الجانب. القيمة الطبيعية أكبر من 25 درجة. إذا كانت أقل من 20-25 درجة (كما في حالة المريضة التي كانت 12 درجة)، فهذا يشير بوضوح إلى خلل التنسج.
*
زاوية تونس (Tönnis Angle - Acetabular Index):
تقيس ميل الحُق. القيمة الطبيعية أقل من 10 درجات. إذا كانت أكبر من 10 درجات (كما في حالة المريضة التي كانت 20 درجة)، فهذا يشير إلى انحدار الحُق ونقص التغطية العلوية.
*
مؤشر بروز رأس الفخذ (Femoral Head Extrusion Index):
يقيس نسبة رأس الفخذ التي لا يغطيها الحُق. القيمة الطبيعية أقل من 25%. إذا كانت أعلى (كما في حالة المريضة التي كانت 35%)، فهذا يؤكد عدم كفاية التغطية.
*
خط شنتون (Shenton's Line):
خط وهمي يجب أن يكون
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك