الدليل الشامل لعلاج خلع الولادة: الأسباب والأعراض وطرق العلاج
الخلاصة الطبية
خلع الولادة أو خلل التنسج الوركي التنموي هو حالة لا ينمو فيها مفصل الورك بشكل طبيعي، مما يؤدي إلى عدم استقرار أو خلع رأس عظمة الفخذ. يعتمد العلاج على عمر الطفل، ويبدأ بجهاز بافليك للرضع، وقد يتطلب تدخلاً جراحياً للحالات المتأخرة لضمان نمو المفصل بشكل سليم.
الخلاصة الطبية السريعة: خلع الولادة أو خلل التنسج الوركي التنموي هو حالة لا ينمو فيها مفصل الورك بشكل طبيعي، مما يؤدي إلى عدم استقرار أو خلع رأس عظمة الفخذ. يعتمد العلاج على عمر الطفل، ويبدأ بجهاز بافليك للرضع، وقد يتطلب تدخلاً جراحياً للحالات المتأخرة لضمان نمو المفصل بشكل سليم.
مقدمة عن خلع الولادة
يمثل خلع الولادة، أو ما يُعرف طبياً باسم "خلل التنسج الوركي التنموي" (DDH)، طيفاً معقداً من التشوهات التشريحية التي تصيب مفصل الورك لدى الأطفال. تتراوح هذه الحالة من مجرد ارتخاء بسيط في أربطة المفصل أو تسطح في التجويف الحقي (تجويف الحوض)، وصولاً إلى الخلع الكامل حيث يخرج رأس عظمة الفخذ تماماً من مكانه الطبيعي.
نحن نتفهم تماماً القلق الذي يصيب الآباء والأمهات عند سماع هذا التشخيص، ولكن من المهم أن نؤكد أن الطب الحديث يمتلك خوارزميات علاجية دقيقة وفعالة للغاية. يتطلب التعامل مع هذه الحالة فهماً عميقاً للميكانيكا الحيوية لمفصل الورك لدى الأطفال، وفحصاً سريرياً دقيقاً، واختيار العلاج المناسب بناءً على المرحلة العمرية للطفل. إذا تُرك الخلع دون علاج، فقد يؤدي في المستقبل إلى تغيرات تكيفية ثانوية لا رجعة فيها في كل من رأس عظمة الفخذ وتجويف الحوض، مما يسبب العرج والألم المبكر.

تشريح مفصل الورك وتطوره
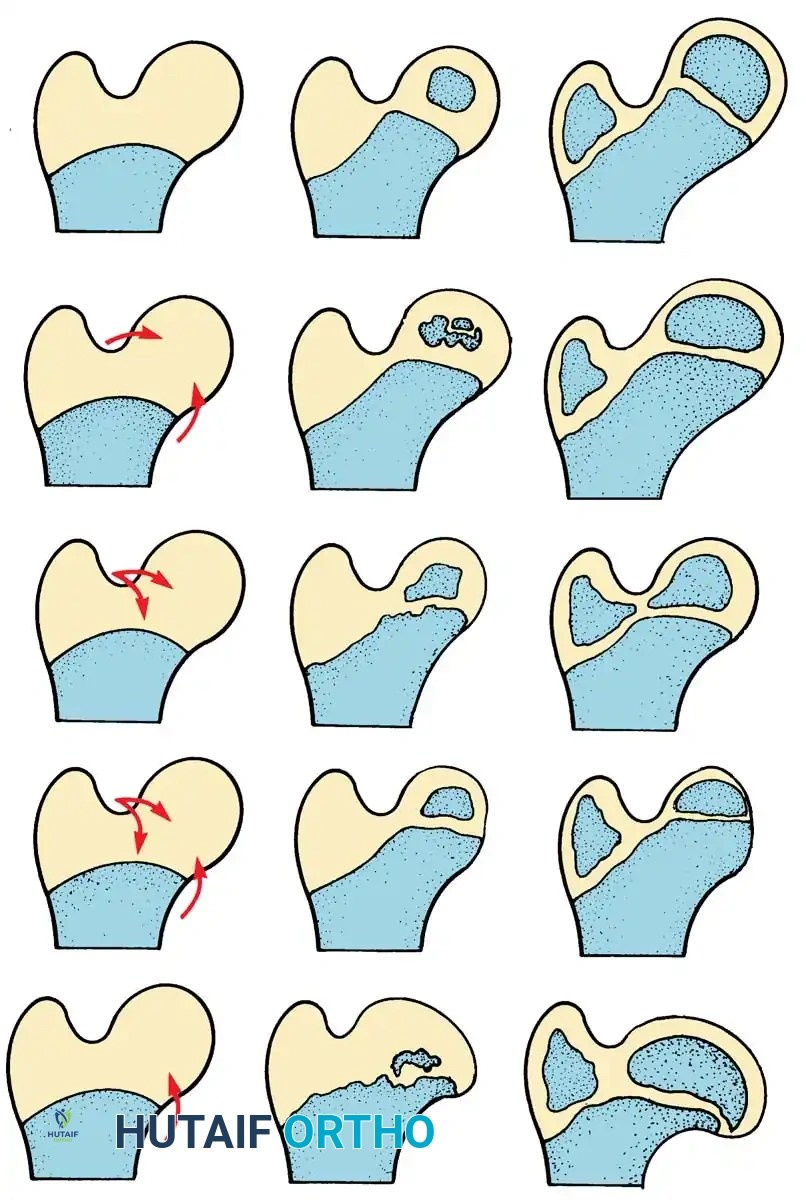
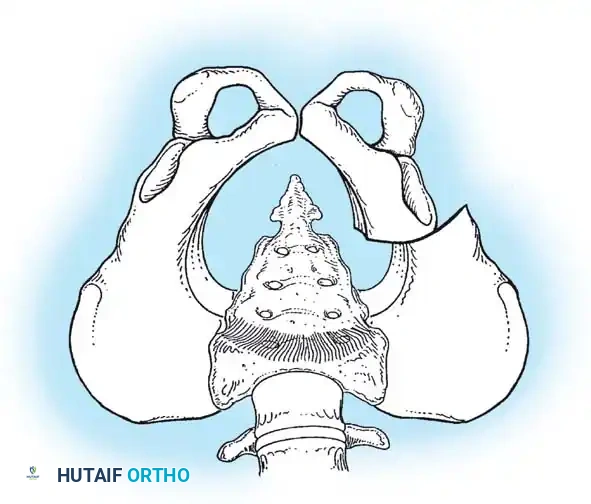
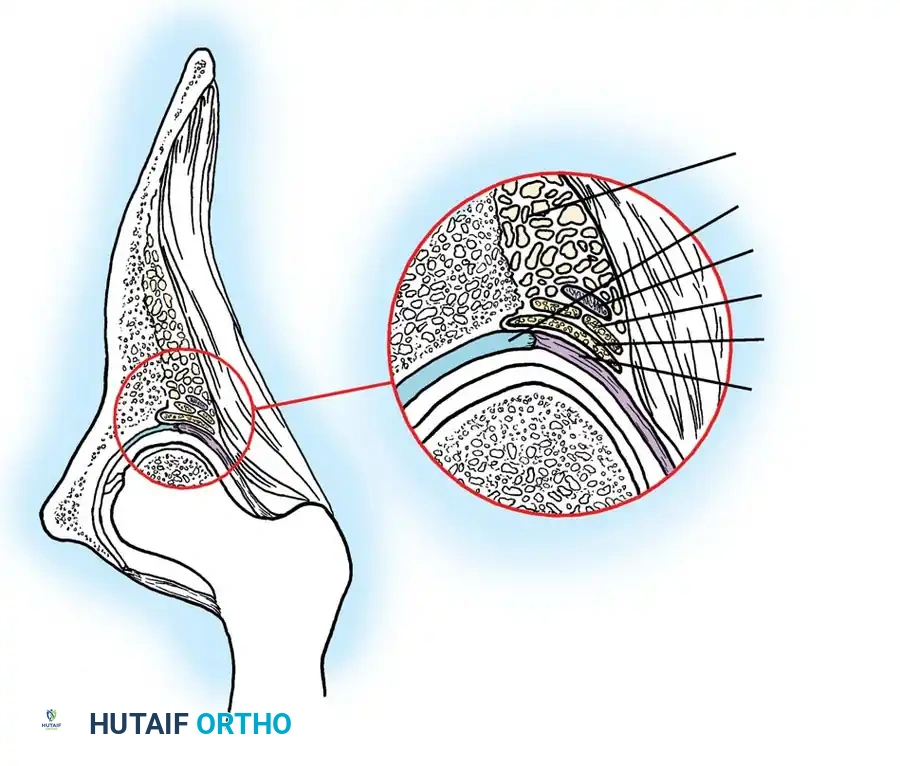
مفصل الورك هو مفصل من نوع "الكرة والتجويف". تمثل الكرة رأس عظمة الفخذ، بينما يمثل التجويف جزءاً من عظمة الحوض يُسمى "الحُق". في الوضع الطبيعي، ينمو هذان الجزءان معاً بتناغم تام، حيث يوفر التجويف تغطية كاملة للكرة، وتساعد الأربطة والعضلات المحيطة في الحفاظ على استقرار المفصل.
في حالات خلع الولادة، يحدث خلل في هذا التطور. قد يكون التجويف ضحلاً جداً (مسطحاً)، مما يسهل انزلاق رأس عظمة الفخذ للخارج. في الأطفال حديثي الولادة، غالباً ما يكون المفصل غضروفياً وليناً، مما يجعل من الممكن إعادة رأس العظمة إلى مكانه بسهولة. ولكن مع نمو الطفل، تبدأ الأنسجة الرخوة في الانكماش، وتتصلب العظام في وضع غير صحيح إذا لم يتم التدخل الطبي.
أسباب خلع الولادة وعوامل الخطر
تاريخياً، كانت نسبة الإصابة بخلع الولادة تُقدر بحوالي حالة واحدة لكل 1000 ولادة حية. ومع تطور وسائل الفحص الحديثة، وخاصة الموجات فوق الصوتية (السونار)، أصبحت الأرقام أكثر دقة. تشير الدراسات الحديثة إلى أن السونار يمكن أن يكتشف تشوهات مبدئية في حوالي 55 حالة من كل 1000، ولكن الأغلبية الساحقة من هذه الحالات هي مجرد "ارتخاء فسيولوجي" يختفي طبيعياً، لتستقر النسبة الحقيقية لخلع الولادة عند حوالي 5 حالات لكل 1000 طفل.
من الملاحظات الطبية الهامة أن مفصل الورك الأيسر أكثر عرضة للإصابة من الأيمن، والإصابة في كلا المفصلين معاً أكثر شيوعاً من إصابة المفصل الأيمن وحده. يُعزى ذلك غالباً إلى وضعية الجنين الشائعة داخل الرحم، والتي تضغط على الورك الأيسر.
هناك عدة عوامل خطر تزيد من احتمالية الإصابة، وتستدعي انتباهاً خاصاً من قبل الأهل وأطباء الأطفال:
- الجنس: الحالة أكثر شيوعاً بكثير لدى الإناث مقارنة بالذكور (بنسبة 4 إلى 1).
- الولادة المقعدية: الأطفال الذين يولدون بوضعية مقعدية (المقعدة أو القدمين أولاً بدلاً من الرأس) هم الأكثر عرضة للإصابة. الجمع بين كون الطفل أنثى وولادتها بوضعية مقعدية يرفع نسبة الخطر بشكل كبير جداً لتصل إلى حالة واحدة من بين كل 35 ولادة.
- العوامل الوراثية: وجود تاريخ عائلي للإصابة بخلع الولادة يزيد من احتمالية إصابة الطفل بنسبة تصل إلى 10%.
- العوامل الميكانيكية بعد الولادة: تلعب العادات الثقافية دوراً كبيراً. التقميط الخاطئ (لف الطفل بقوة مع شد الساقين بشكل مستقيم ومضموم) يرفع من معدلات الإصابة بشكل كبير. في المقابل، الثقافات التي تحمل الأطفال مع إبقاء الساقين متباعدتين ومثنيتين تسجل معدلات إصابة منخفضة جداً.
- الحالات الطبية المرافقة: يرتبط خلع الولادة أحياناً بـ "متلازمات التعبئة" داخل الرحم، مثل حنف القدم (القدم الملتوية) أو صعر الرقبة العضلي الخلقي (ميلان الرقبة).
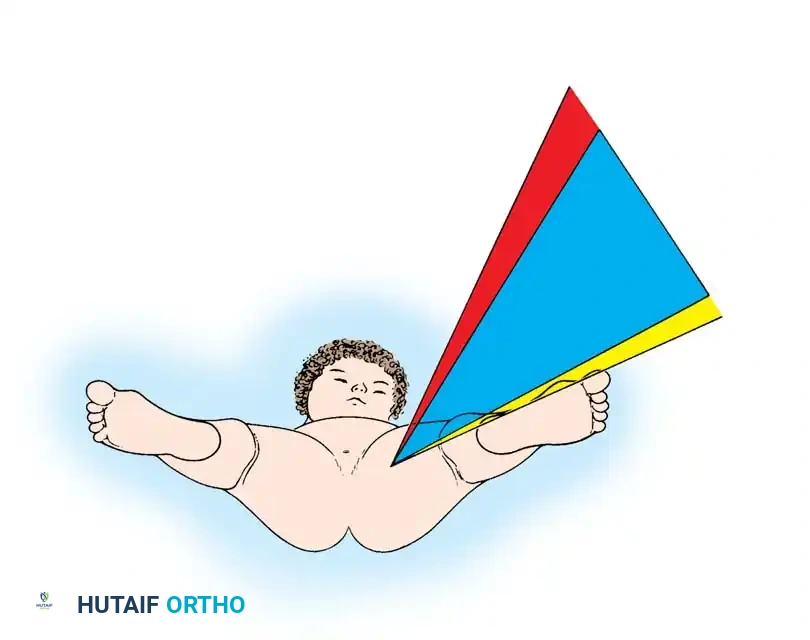
أعراض خلع الولادة حسب العمر
تختلف الأعراض والعلامات السريرية لخلع الولادة بشكل كبير حسب عمر الطفل. الفحص الدوري والديناميكي المستمر هو المفتاح للتشخيص المبكر.
الأعراض لدى حديثي الولادة
في الأشهر الستة الأولى، لا تظهر أعراض واضحة للعين المجردة مثل العرج لأن الطفل لا يمشي. يعتمد التشخيص هنا كلياً على الفحص السريري الذي يجريه الطبيب باستخدام مناورات طبية محددة:
* اختبار أورتولاني: يقوم الطبيب بثني ركبتي الطفل وفتح حوضه بلطف. إذا كان هناك خلع، سيشعر الطبيب بـ "طقطقة" أو "ردة" ملموسة عند عودة رأس عظمة الفخذ إلى التجويف.
* اختبار بارلو: يقوم الطبيب بالضغط برفق للخلف على فخذ الطفل المضموم لاختبار ما إذا كان المفصل قابلاً للخلع أو عدم الاستقرار.
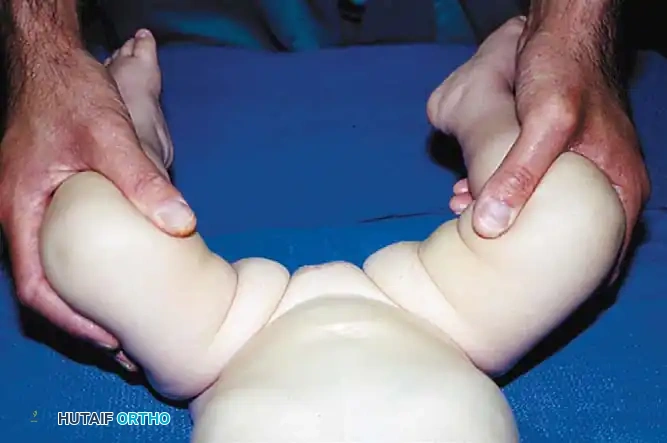
الأعراض لدى الرضع الأكبر سنا
مع تقدم الطفل في العمر (من 6 إلى 18 شهراً)، يقل ارتخاء الأربطة وتبدأ العضلات والأنسجة بالانكماش. تختفي علامات أورتولاني وبارلو، وتظهر علامات ثانوية واضحة للخلع:
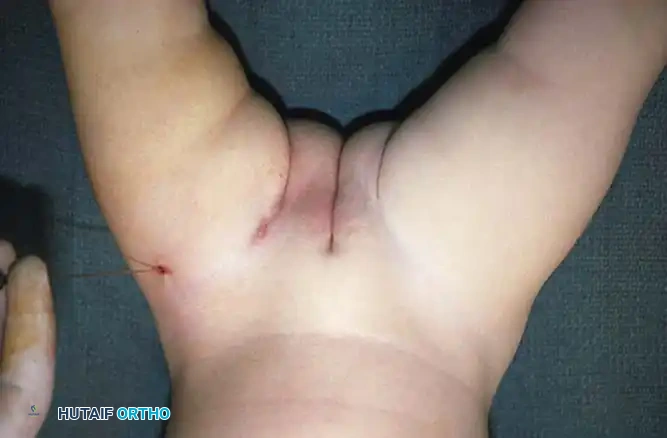
* تحديد القدرة على فتح الحوض: يلاحظ الأهل صعوبة في فتح فخذي الطفل (إبعاد الساقين) خاصة عند تغيير الحفاض، وذلك بسبب قصر عضلة الفخذ الضامة.
* علامة جاليازي: ظهور قصر ظاهري في الساق المصابة عند ثني ركبتي الطفل وهو مستلقٍ على ظهره، نتيجة لارتفاع رأس عظمة الفخذ المخلوعة.
* عدم تناسق الطيات الجلدية: وجود طيات جلدية غير متماثلة أو أعمق من المعتاد في منطقة الفخذ أو الأرداف قد يكون مؤشراً، رغم أنه ليس دليلاً قاطعاً بمفرده.

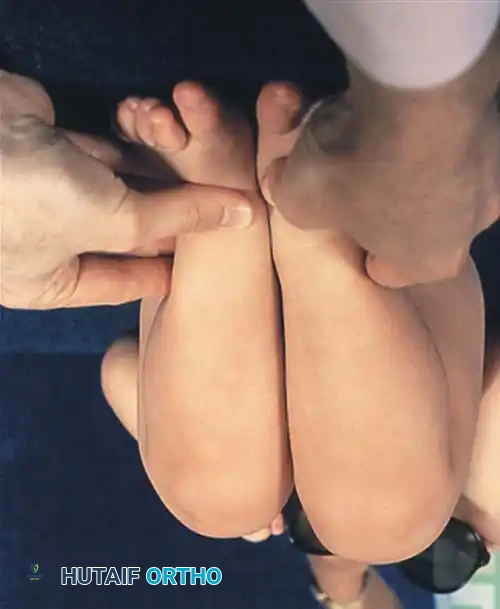
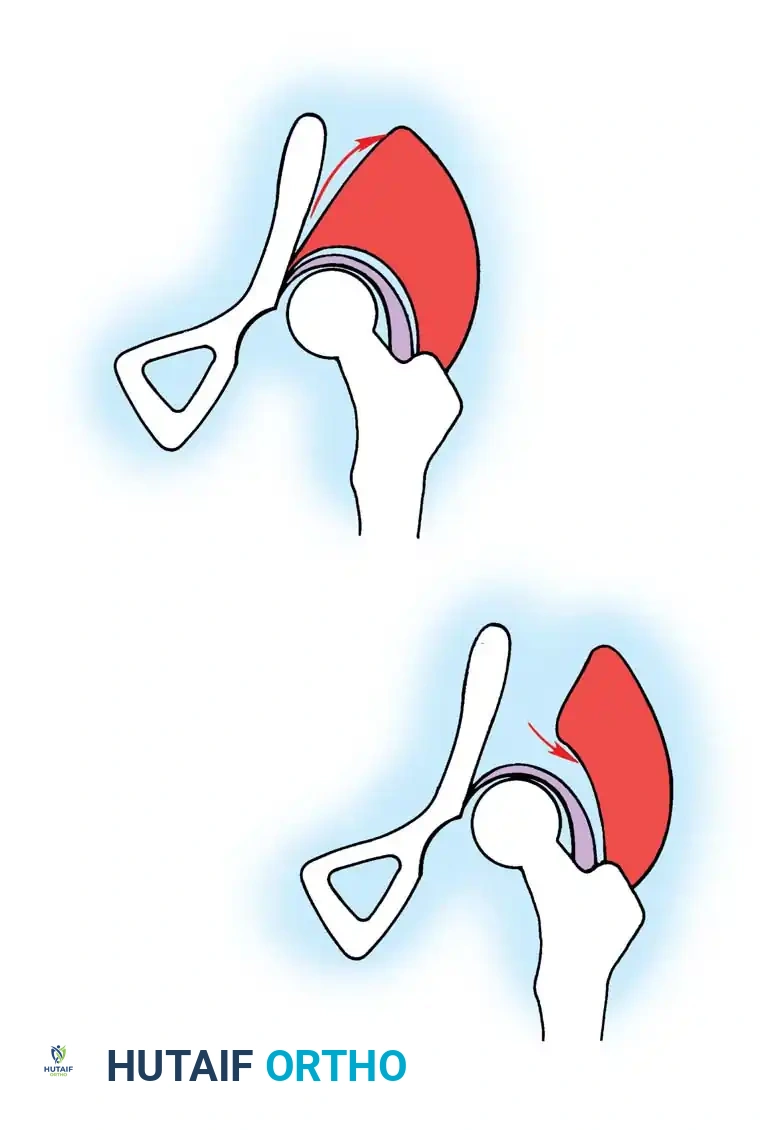
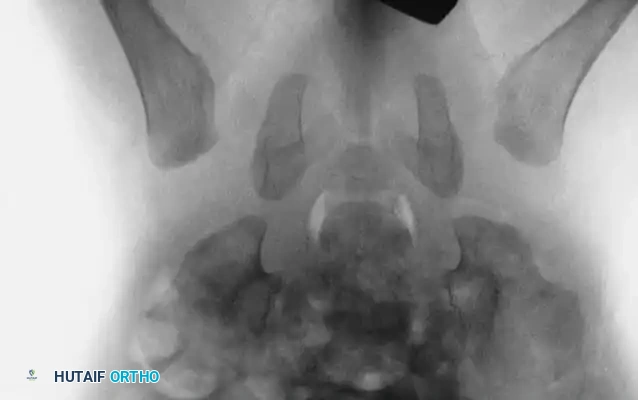
طرق تشخيص خلع الولادة
يعتمد التشخيص الدقيق على دمج الفحص السريري مع التصوير الطبي المناسب لعمر الطفل.
التصوير بالموجات فوق الصوتية
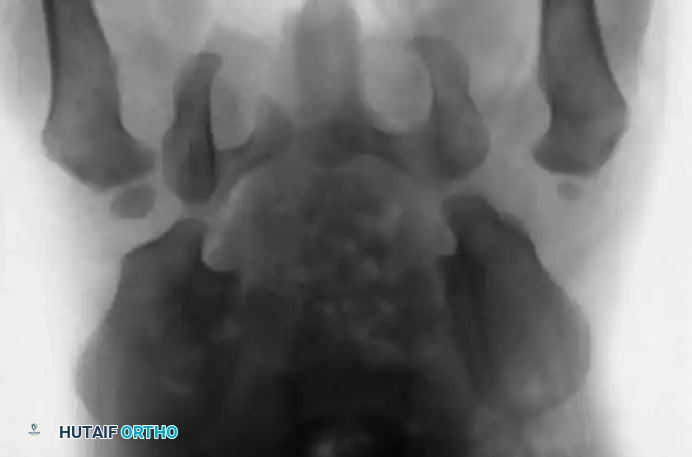
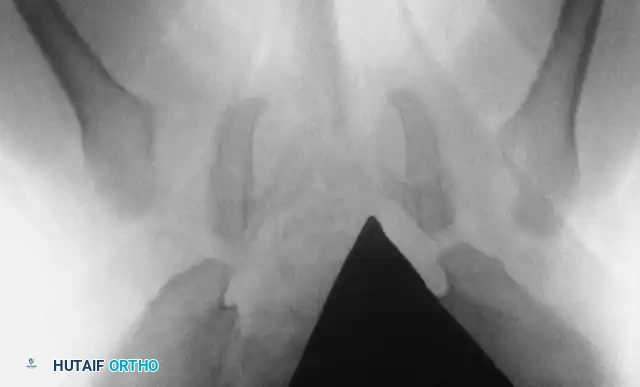
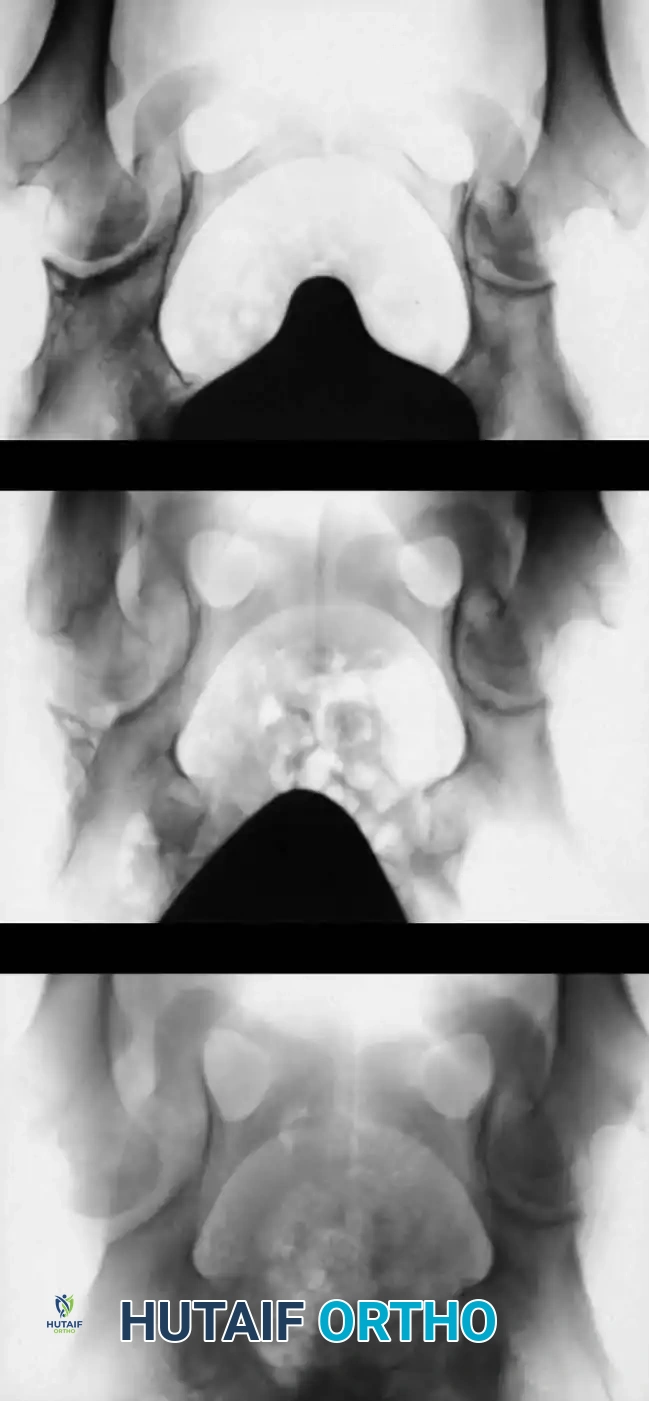
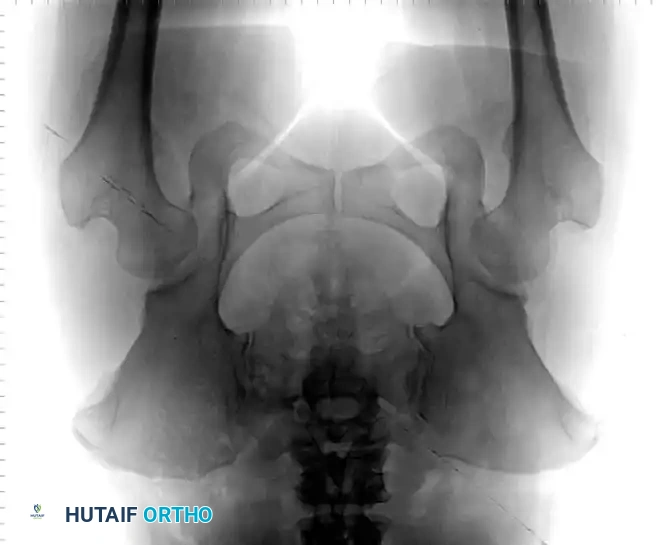
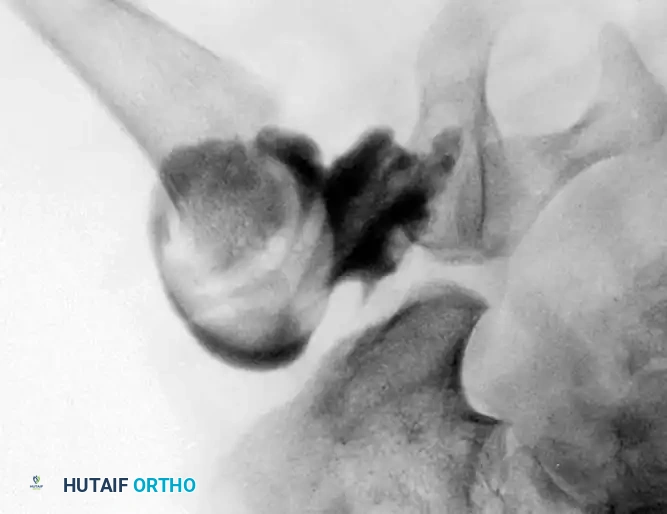
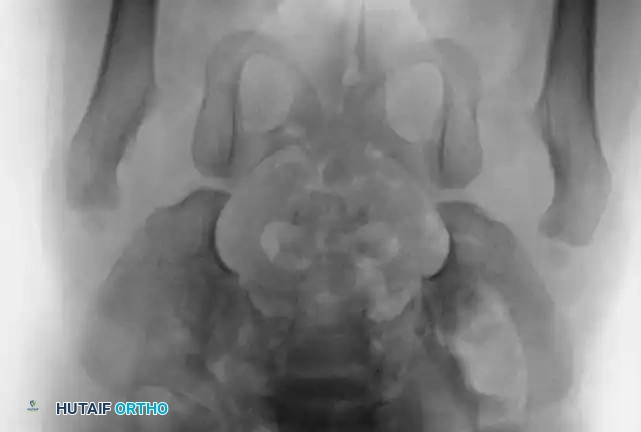
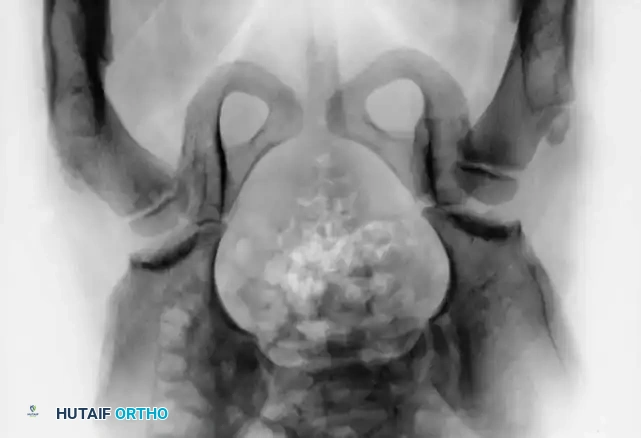
السونار هو المعيار الذهبي لتشخيص خلع الولادة للأطفال دون سن 6 أشهر. نظراً لأن عظام الطفل في هذا العمر تكون مكونة في الغالب من غضاريف لا تظهر بوضوح في الأشعة السينية، يوفر السونار صورة دقيقة لتشريح المفصل الغضروفي ويقيس زوايا التغطية العظمية والغضروفية (تصنيف جراف).
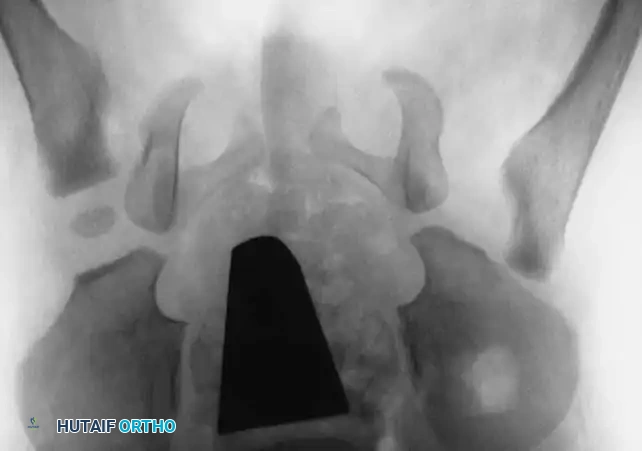
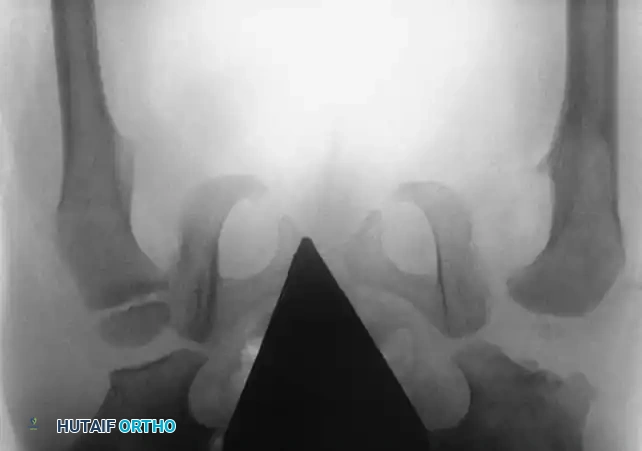
التصوير بالأشعة السينية
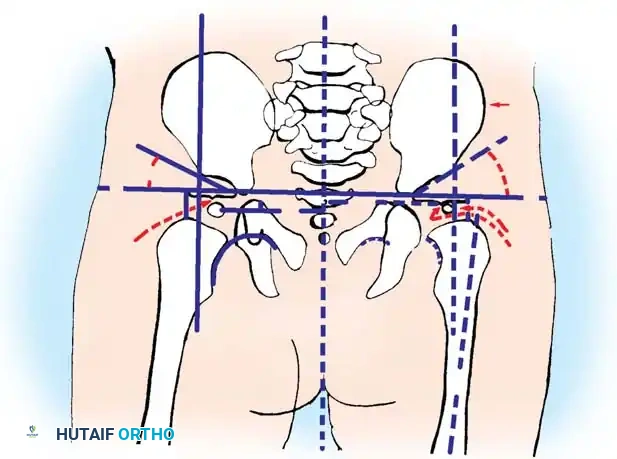
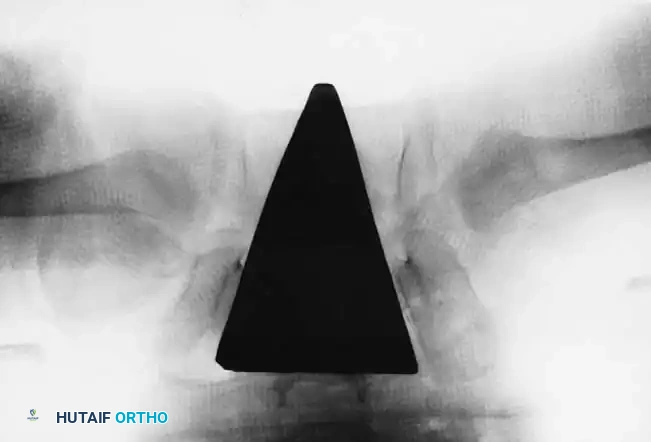
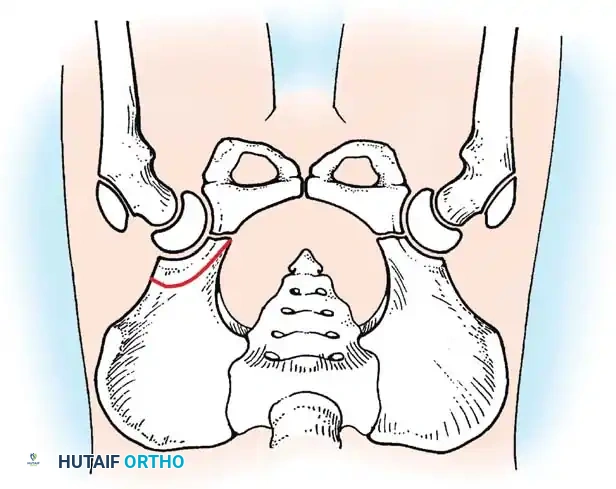
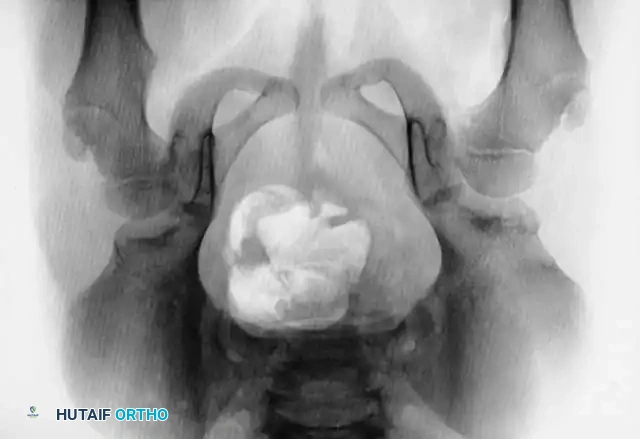
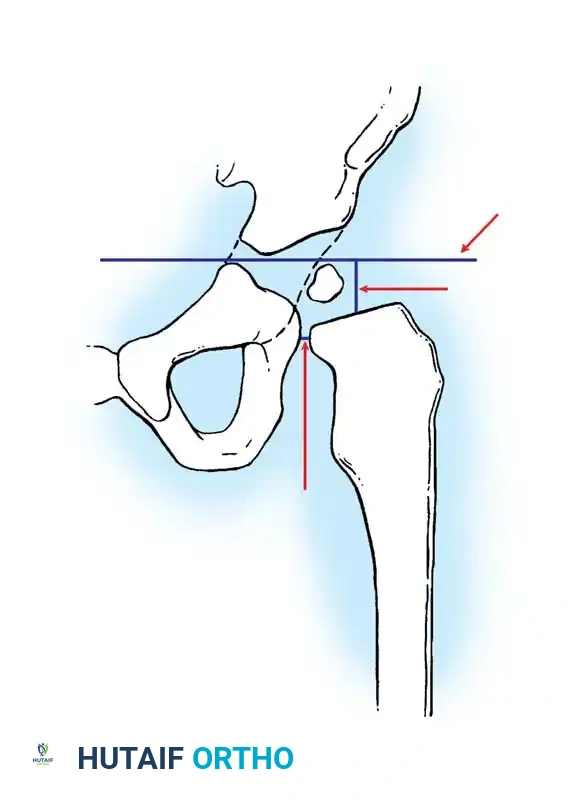
تصبح الأشعة السينية موثوقة بعد عمر 4 إلى 6 أشهر، حيث تبدأ نواة التعظم في رأس عظمة الفخذ بالظهور. يستخدم جراحو العظام خطوطاً مرجعية هندسية دقيقة على الأشعة لتقييم المفصل:
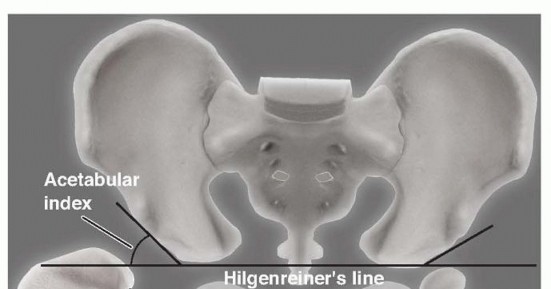
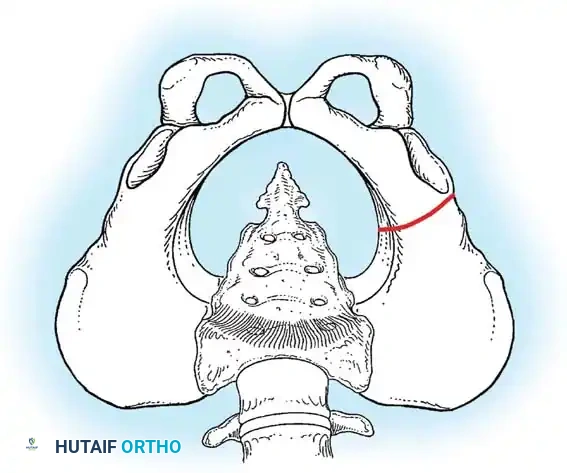
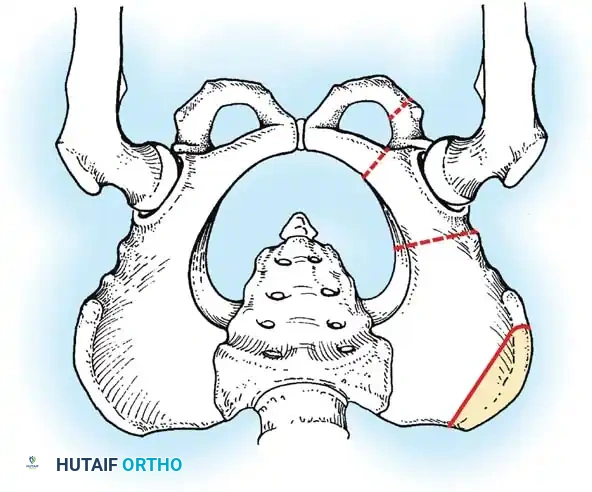
* خط هيلجنراينر: خط أفقي يمر عبر الغضاريف الثلاثية في الحوض.
* خط بيركنز: خط عمودي يتقاطع مع خط هيلجنراينر.
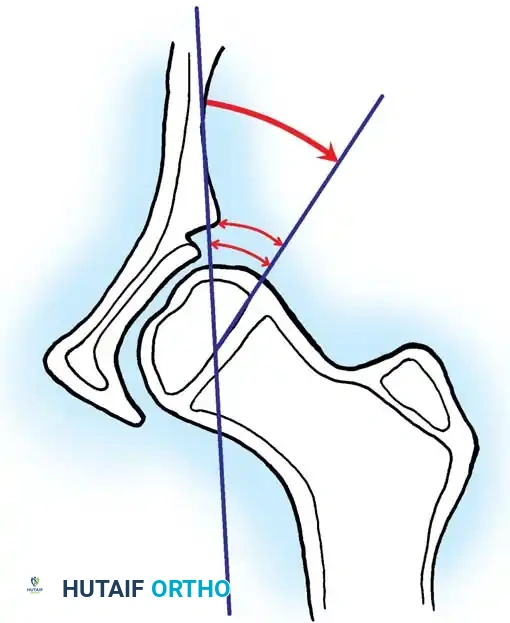
* خط شينتون: قوس مستمر يربط بين عنق الفخذ وتجويف الحوض. انقطاع هذا القوس هو دليل قوي على الخلع.
* مؤشر الحق: الزاوية التي تقيس درجة تسطح سقف التجويف. الزاوية الطبيعية تكون أقل من 30 درجة لحديثي الولادة، وأي زاوية تزيد عن 35 درجة تعتبر مؤشراً قوياً على خلل التنسج.
علاج خلع الولادة بناء على المرحلة العمرية
الهدف الأساسي من علاج خلع الولادة هو إعادة رأس عظمة الفخذ إلى مكانه الطبيعي داخل التجويف الحقي، والحفاظ على هذا الوضع بأمان لتحفيز النمو الطبيعي للمفصل. العلاج يرتبط ارتباطاً وثيقاً بعمر الطفل.
العلاج من الولادة حتى ستة أشهر
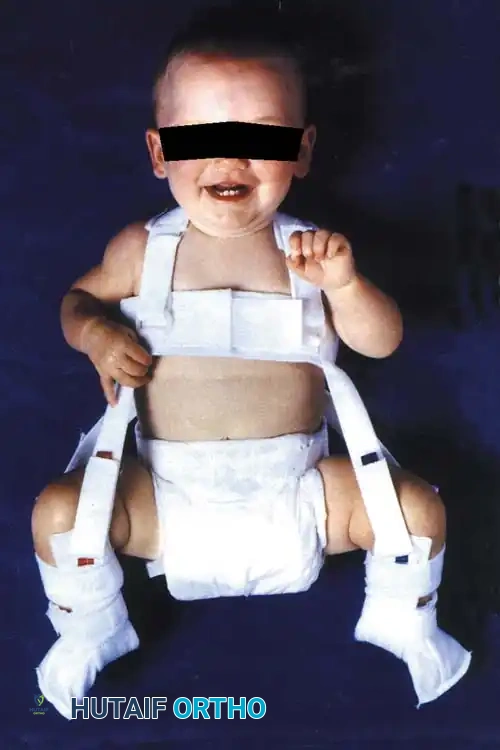
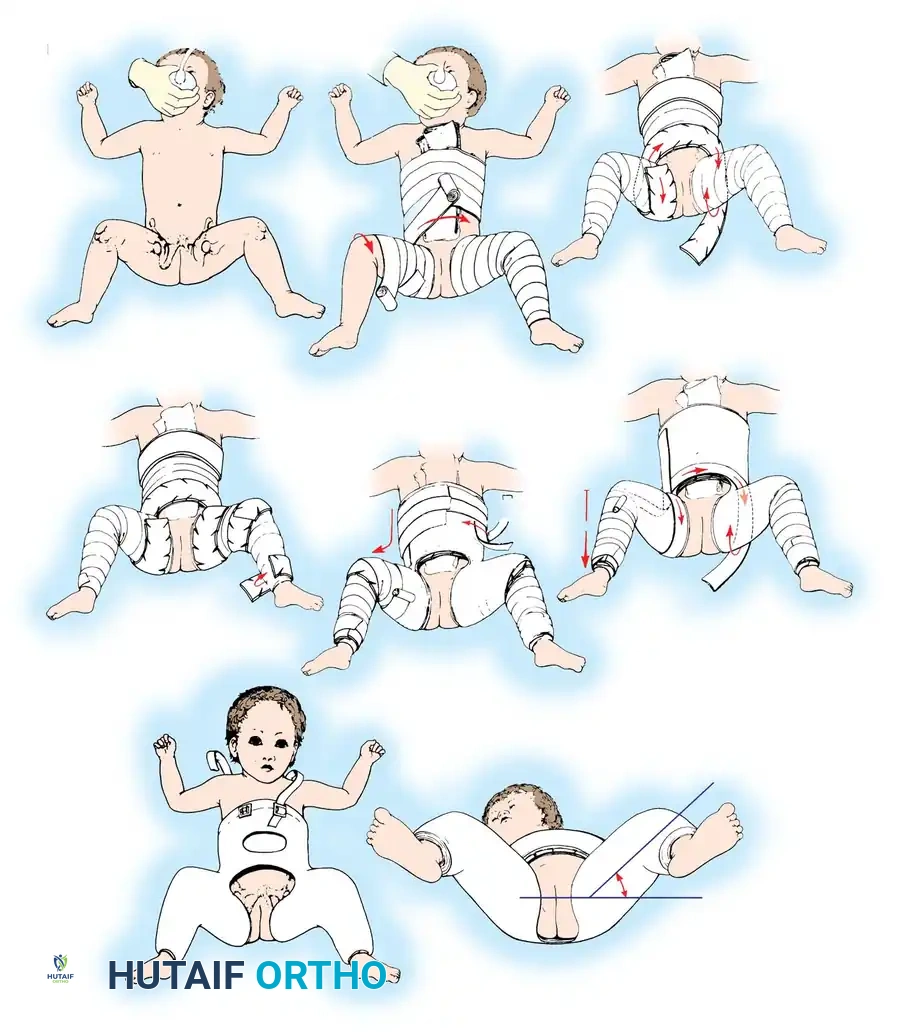
في هذه المرحلة المبكرة، يكون العلاج غير جراحي ويهدف إلى تثبيت المفصل القابل للرد. يُعد حزام بافليك (Pavlik Harness) هو المعيار الذهبي للعلاج.
يعمل هذا الحزام كأداة ديناميكية تحافظ على ثني الورك (بزاوية 100-110 درجة) وإبعاده بلطف. هذا الوضع يوجه رأس عظمة الفخذ مباشرة نحو التجويف، مما يحفز نموهما معاً. من الضروري جداً ألا يتم إجبار الساقين على التباعد بالقوة، لأن الفتح القسري هو السبب الرئيسي لمضاعفات خطيرة مثل النخر اللاوعائي (انقطاع الدم عن رأس العظمة).
تصل نسبة نجاح حزام بافليك إلى 85% - 95% إذا تم استخدامه بشكل صحيح ومبكر. ومع ذلك، إذا لم ينجح الحزام في رد المفصل خلال 3 إلى 4 أسابيع، يجب إيقافه لتجنب الإضرار بجدار الحوض الخلفي.
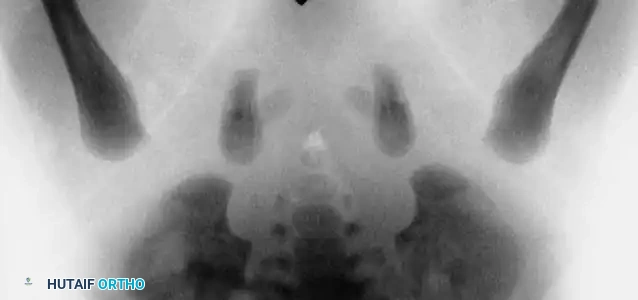
العلاج من ستة أشهر حتى سنة ونصف
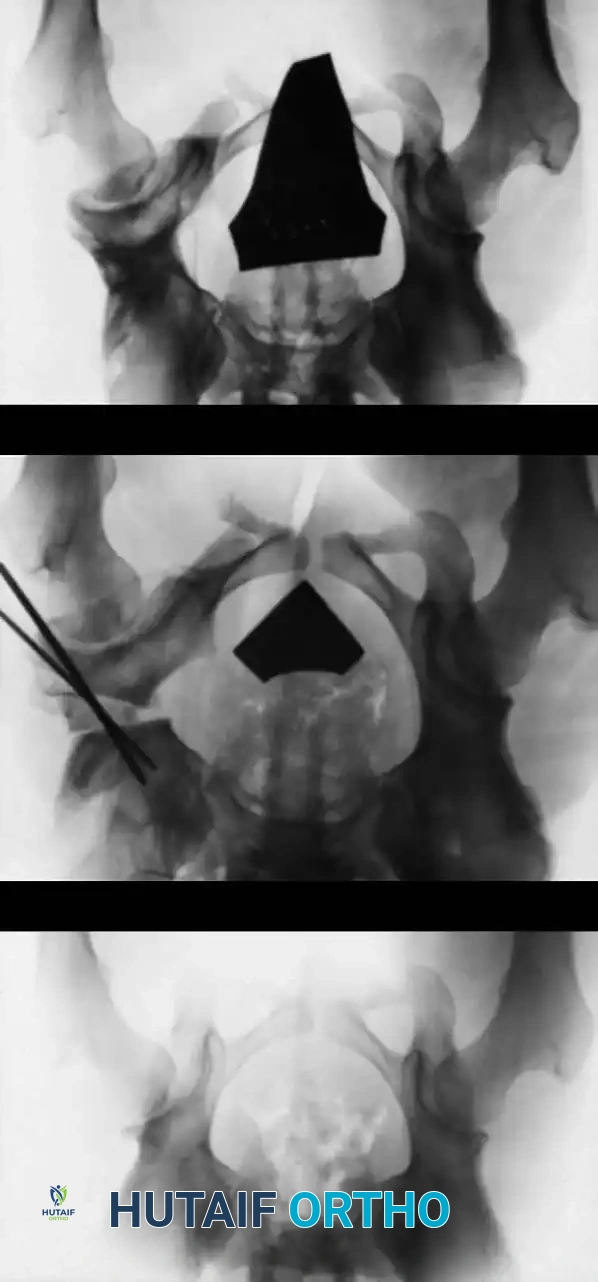
مع نمو الطفل وتطور انكماش الأنسجة الرخوة، يفقد حزام بافليك فاعليته. ينتقل الخيار العلاجي هنا إلى الرد المغلق ووضع بنطلون الجبس تحت التخدير العام.
تشمل الخطوات الطبية في هذه المرحلة:
1. الفحص تحت التخدير: لتقييم منطقة الأمان للمفصل.
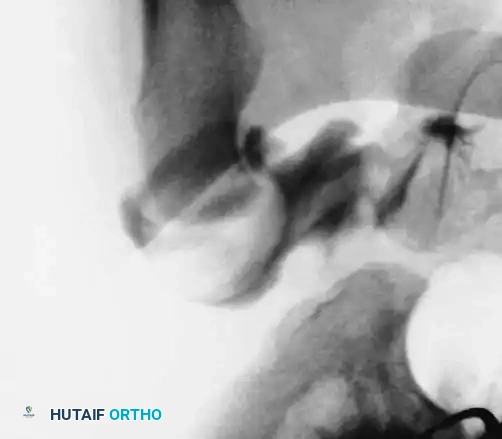
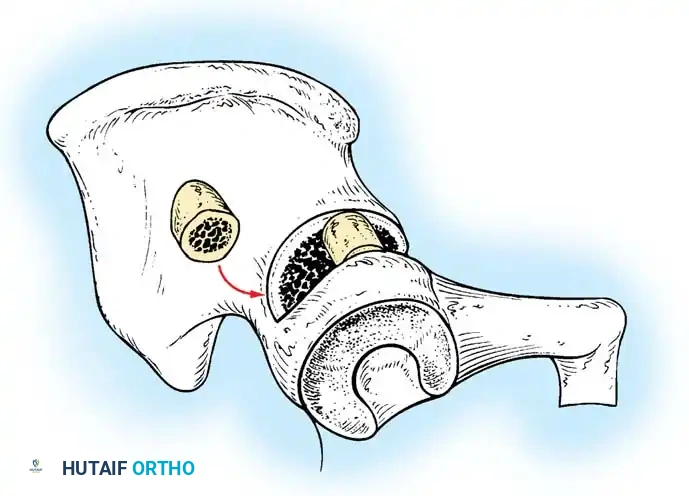
2. تحرير الوتر الضام: إذا كان فتح الحوض محدوداً، يقوم الجراح بقطع صغير جداً لوتر العضلة الضامة لتخفيف الضغط على المفصل وتقليل خطر انقطاع الدم.
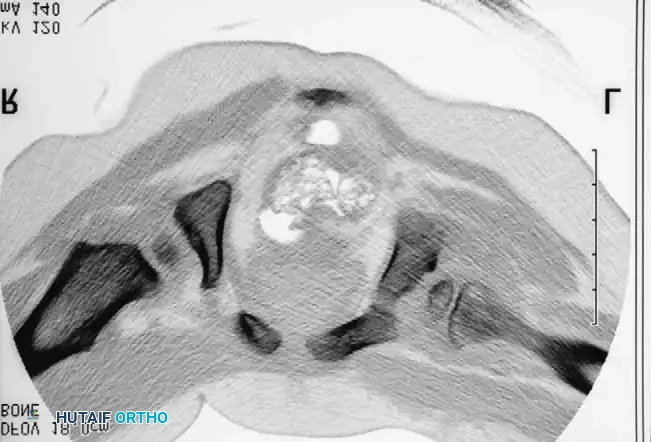
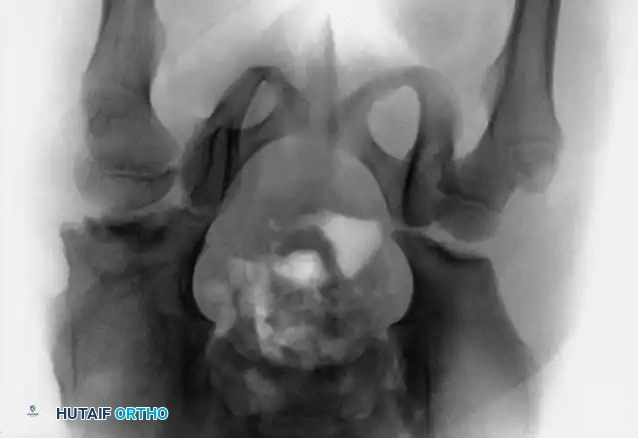
3. تصوير المفصل الملون: حقن صبغة داخل المفصل لرؤية الغضاريف بوضوح والتأكد من عدم وجود أنسجة تمنع عودة العظمة لمكانها.
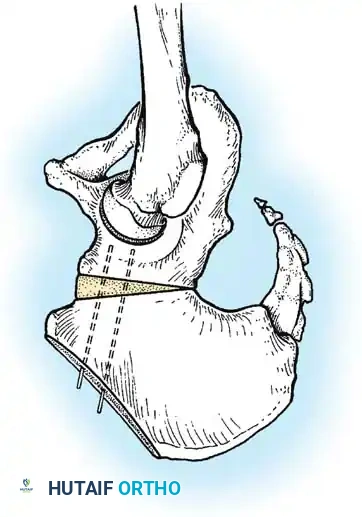
4. بنطلون الجبس (Spica Cast): يتم وضع الطفل في جبس يغطي الحوض والساقين في "الوضع البشري" (ثني 90-100 درجة وإبعاد 40-50 درجة). يتم تجنب وضعية "الضفدع" القاسية تماماً لحماية الأوعية الدموية.
العلاج الجراحي للأطفال الأكبر سنا
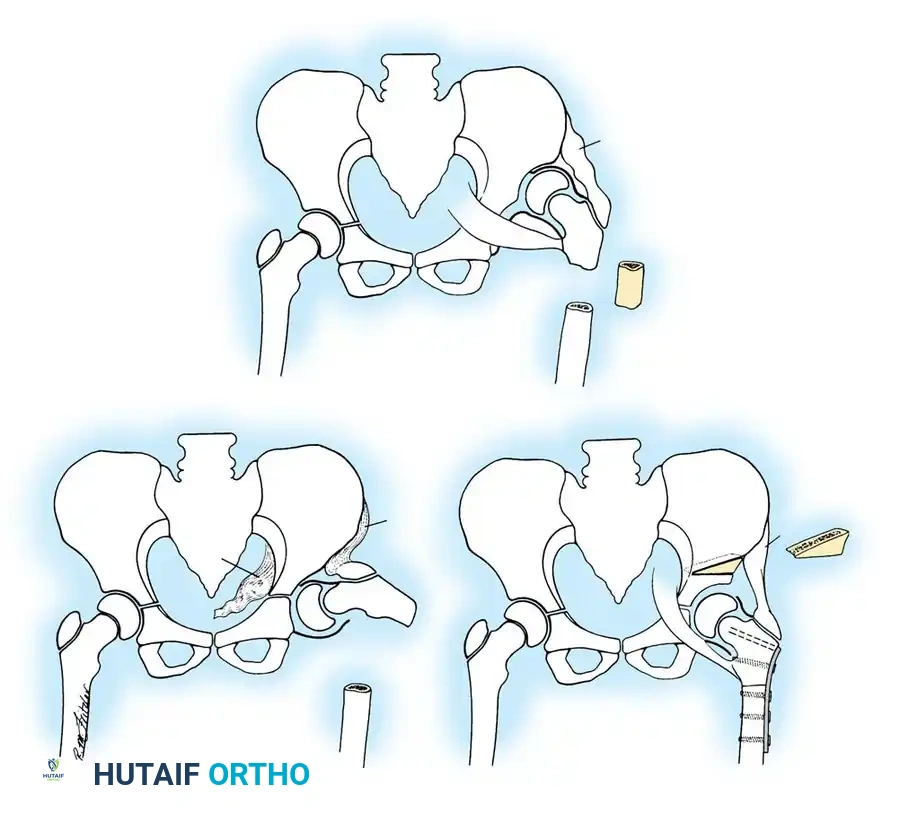
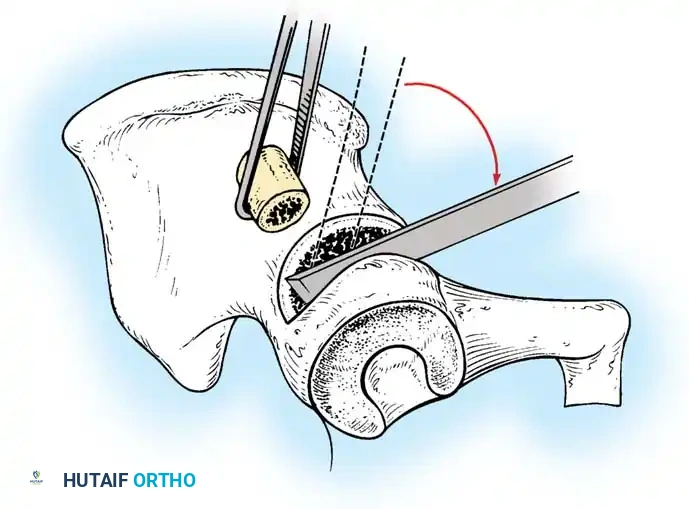
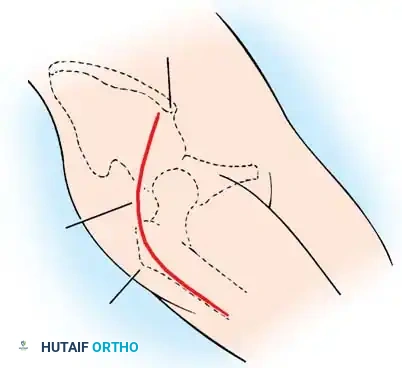
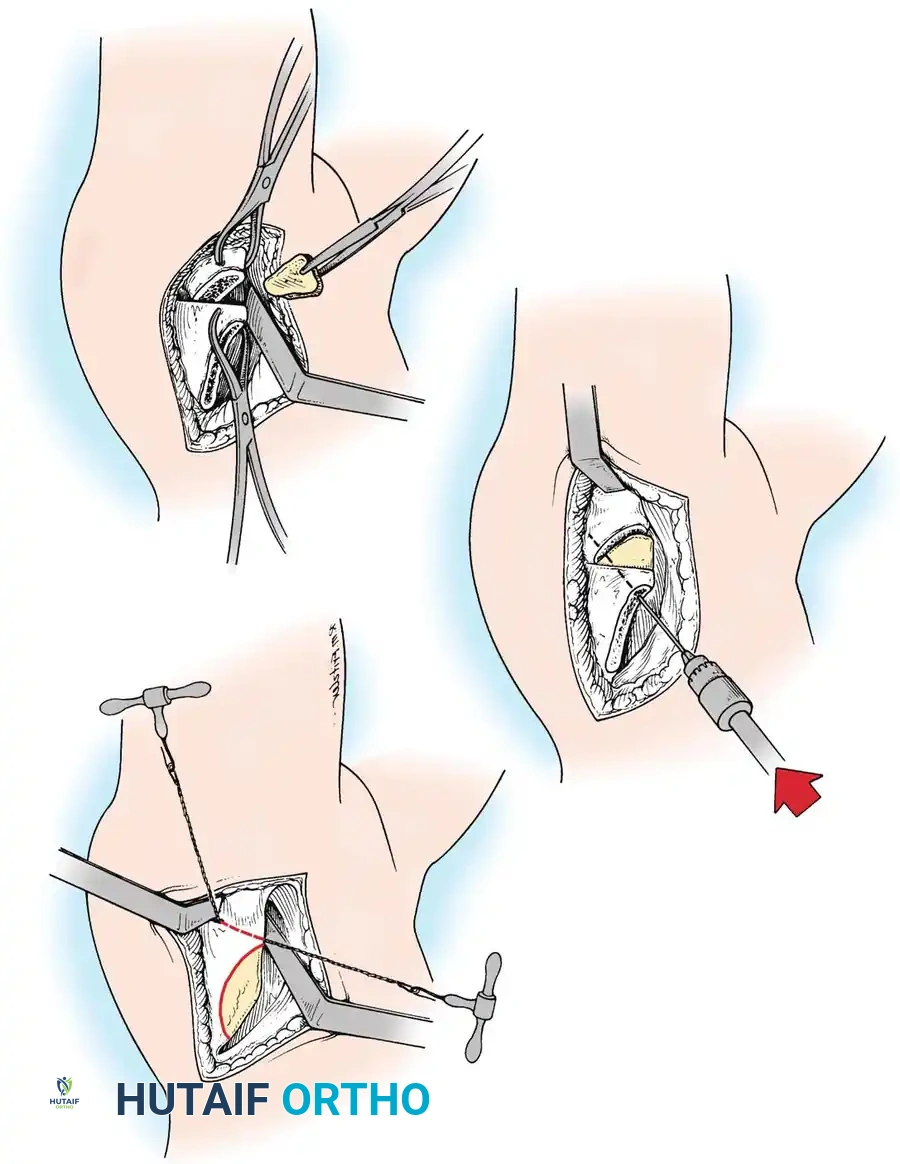
إذا فشل الرد المغلق، أو إذا تم تشخيص الطفل في وقت متأخر (من 18 شهراً إلى 3 سنوات) حيث توجد عوائق تشريحية قوية، يصبح الرد المفتوح (الجراحة) أمراً حتمياً.
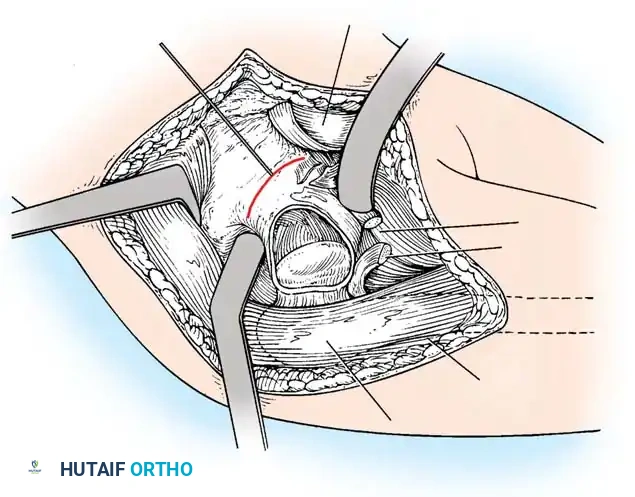
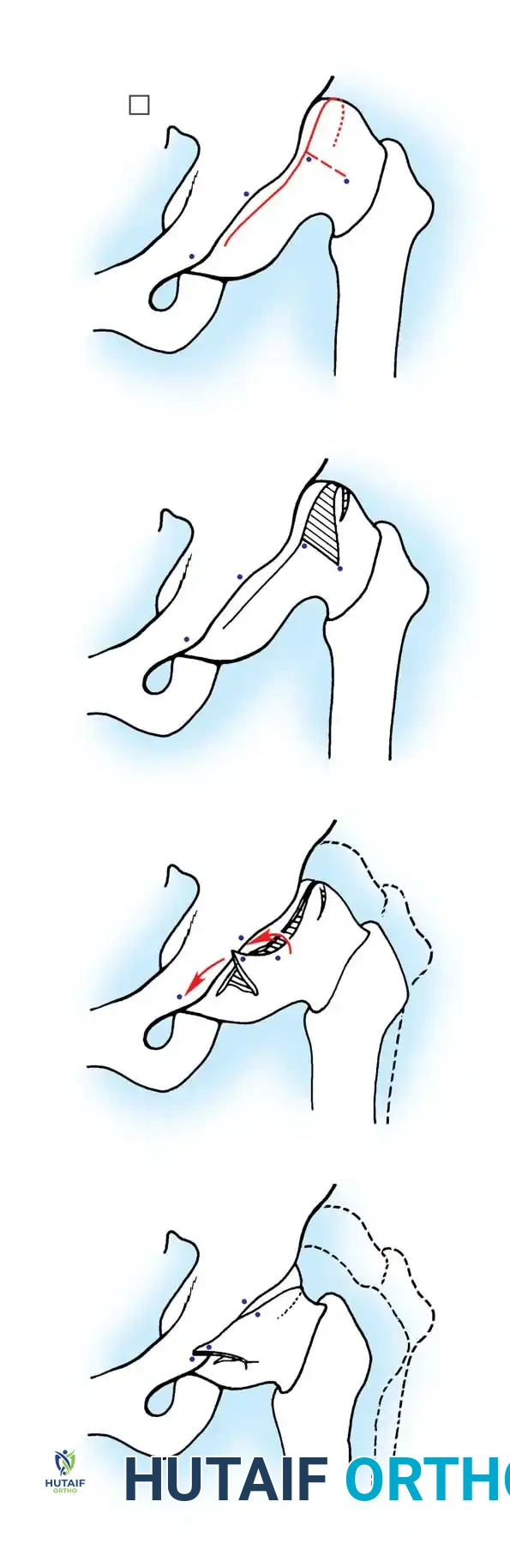
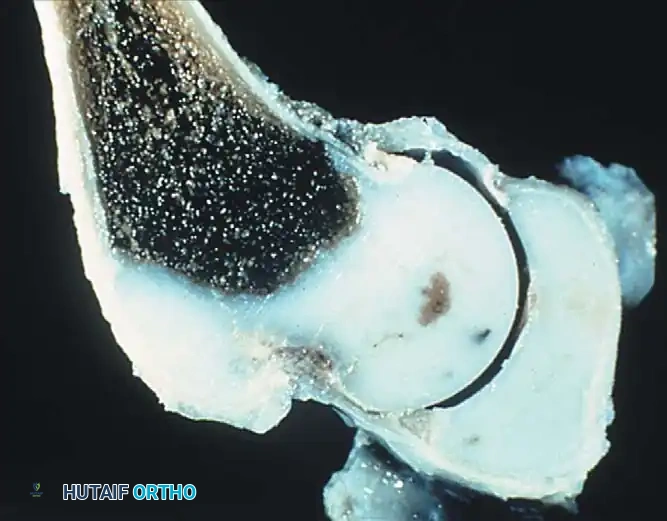
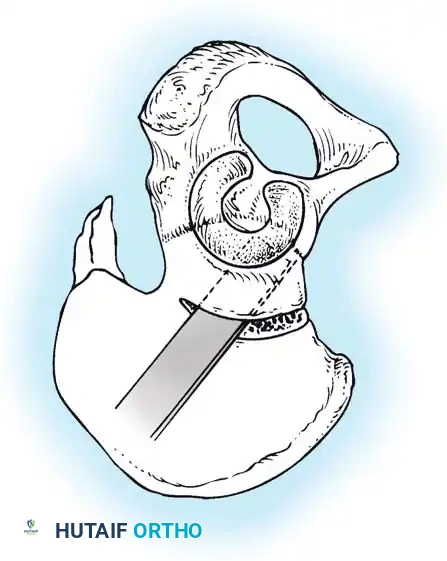
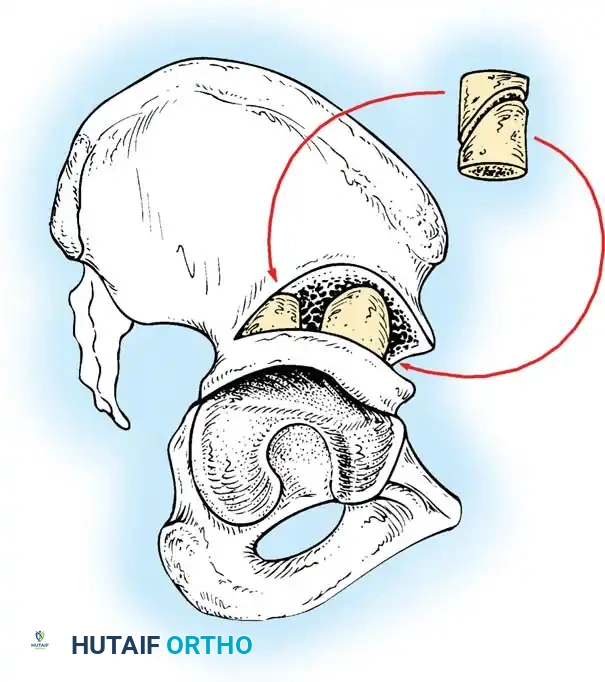
يقوم الجراح بفتح المفصل من الأمام، وإزالة الأنسجة الدهنية أو الأربطة المتضخمة التي تسد التجويف الحقي. يتم الحفاظ بعناية فائقة على شفا المفصل (Limbus) لأنه ضروري للنمو المستقبلي. بعد إعادة العظمة لمكانها، يتم شد كبسولة المفصل لتوفير الاستقرار.
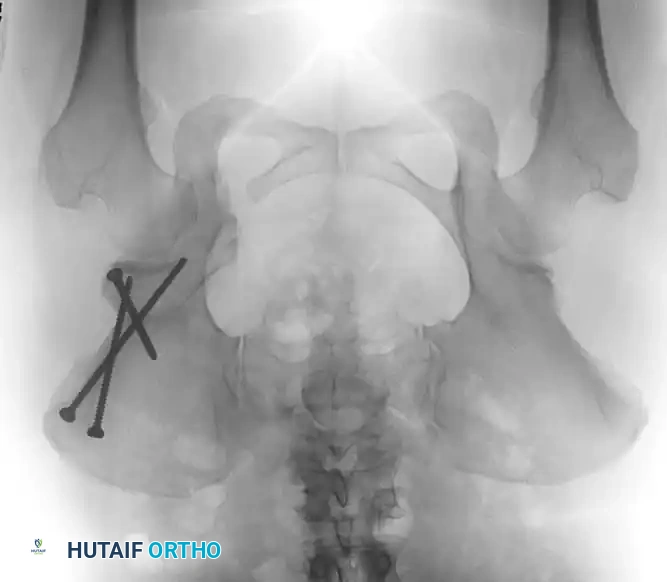
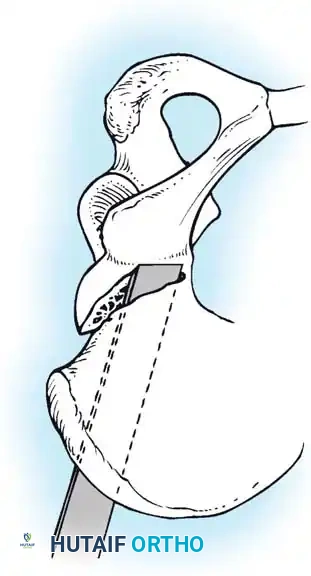
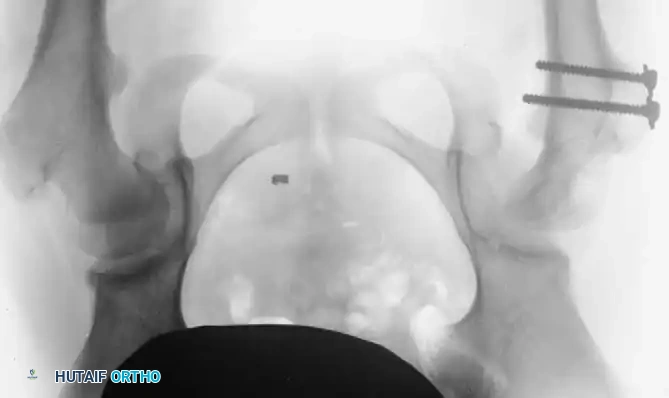
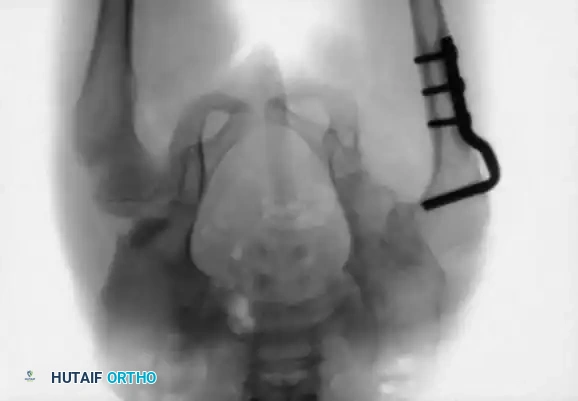
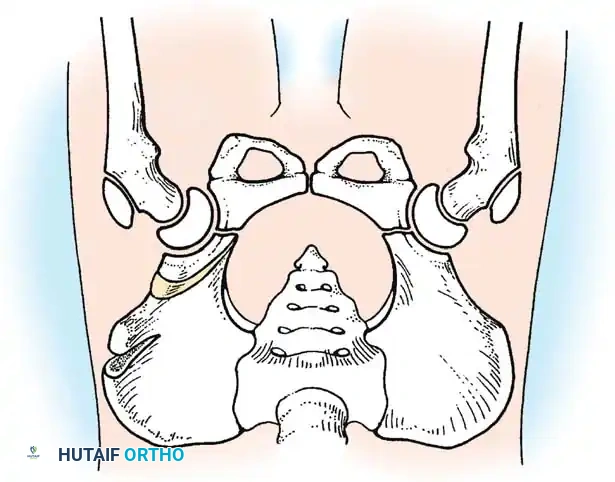
قص العظام وإعادة التوجيه (من 3 إلى 8 سنوات)
في الأطفال الأكبر سناً، تقل قدرة العظام على إعادة التشكيل والنمو التلقائي. لذلك، لا يكفي الرد المفتوح وحده، بل يجب دمجه مع جراحات عظمية:
* قص عظمة الفخذ: لتقصير العظمة وتعديل دورانها، مما يقلل الضغط الشديد على المفصل عند إعادته لمكانه.
* قص عظام الحوض: مثل عملية "سالتر" (Salter) أو "بيمبرتون" (Pemberton). تهدف هذه العمليات الجراحية المتقدمة إلى إعادة توجيه سقف الحوض أو تغيير شكله لتوفير غطاء عظمي قوي وثابت لرأس عظمة الفخذ.
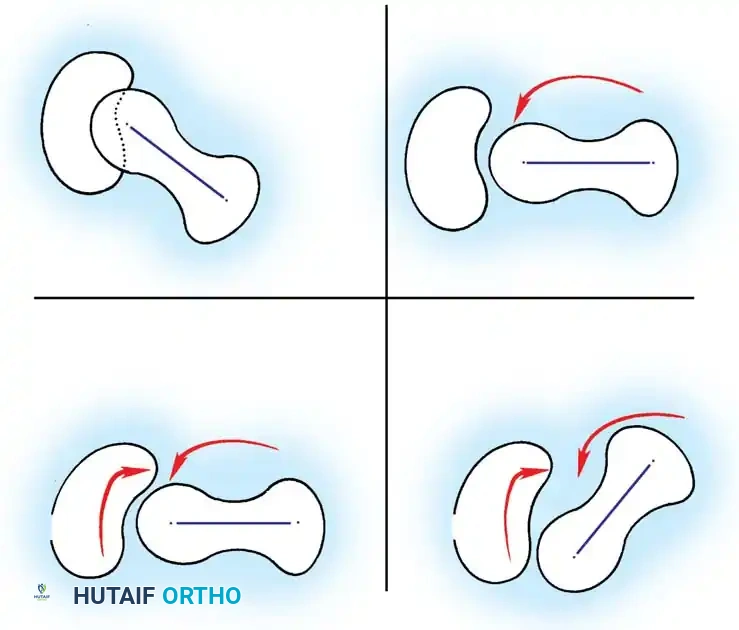
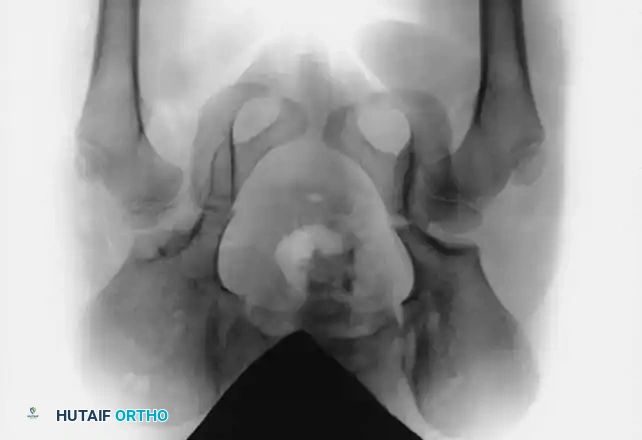
مضاعفات خلع الورك غير المعالج
إن ترك خلع الولادة دون علاج فعال يؤدي إلى عواقب وخيمة على المدى الطويل. من أبرز هذه المضاعفات:
* العرج الدائم والمشية غير المتوازنة.
* قصر الساق المصابة.
* تطور التهاب المفاصل التنكسي (الخشونة المبكرة) في سن الشباب، مما قد يتطلب زراعة مفصل صناعي في وقت مبكر من الحياة.
أما بالنسبة للمضاعفات الناتجة عن العلاج، فإن أخطرها هو النخر اللاوعائي (AVN)، وهو موت أجزاء من رأس عظمة الفخذ نتيجة انقطاع التروية الدموية عنها. يحدث هذا عادة بسبب وضع المفصل في وضعيات قاسية (مثل الفتح الزائد للساقين) أثناء وضع الجبس أو الحزام. يتجنب الجراحون المتمرسون ذلك من خلال احترام "منطقة الأمان" وإجراء تحرير للأوتار عند الحاجة.
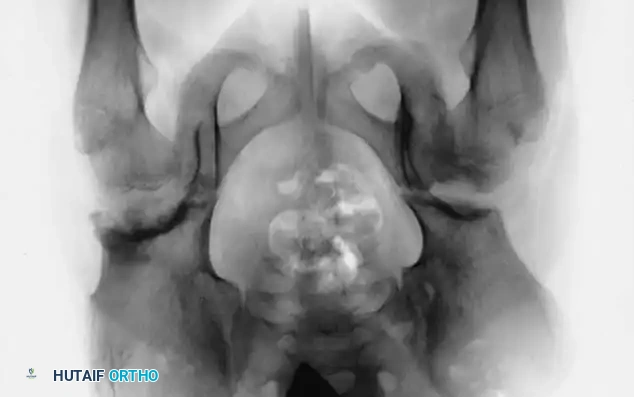
التعافي بعد علاج خلع الولادة
بعد الجراحة أو الرد المغلق، يوضع الطفل في بنطلون الجبس لمدة تتراوح بين 6 إلى 8 أسابيع. تتطلب هذه الفترة عناية خاصة من الأهل، خاصة فيما يتعلق بالنظافة وتغيير الحفاضات لمنع تلوث الجبس.
بعد إزالة الجبس، قد يوصي الطبيب باستخدام دعامة ليلية للحفاظ على استقرار المفصل، مع السماح للطفل بالحركة الطبيعية خلال النهار لبناء العضلات. العلاج الطبيعي يلعب دوراً مهماً في استعادة قوة العضلات المحيطة بالمفصل وتحسين نمط المشي.
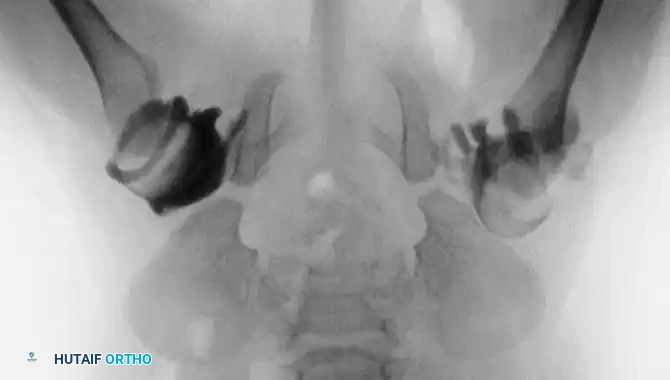
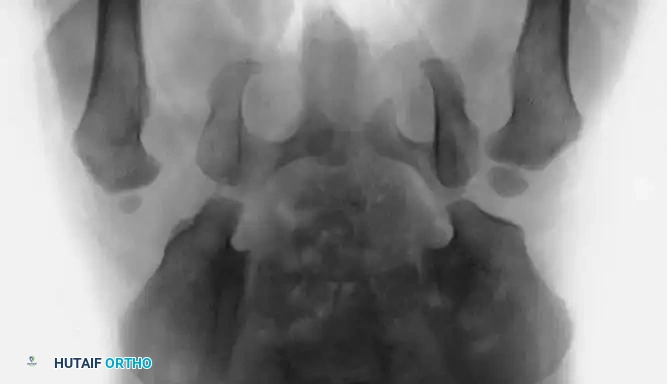
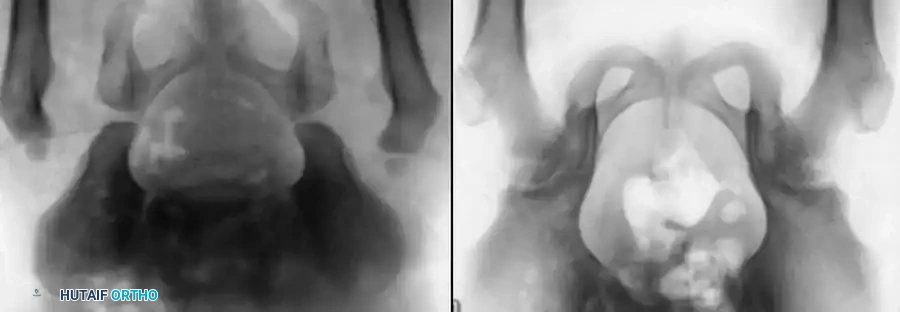
مكتبة الصور الطبية والجراحية الشاملة
في هذا القسم، نستعرض مجموعة واسعة من الصور الشعاعية والتخطيطات الجراحية التي توثق مراحل تشخيص وعلاج خلع الولادة بمختلف تقنياته:
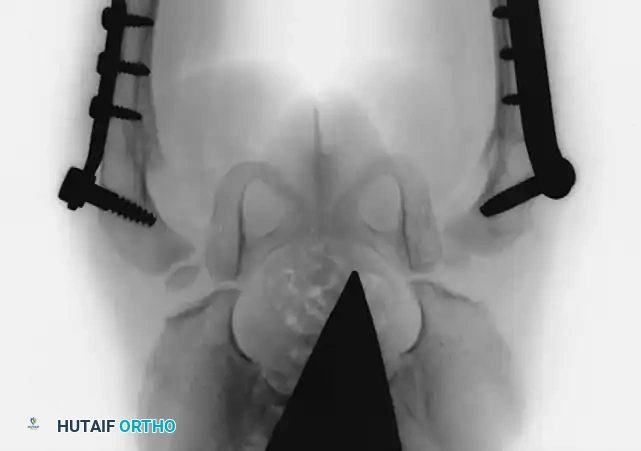
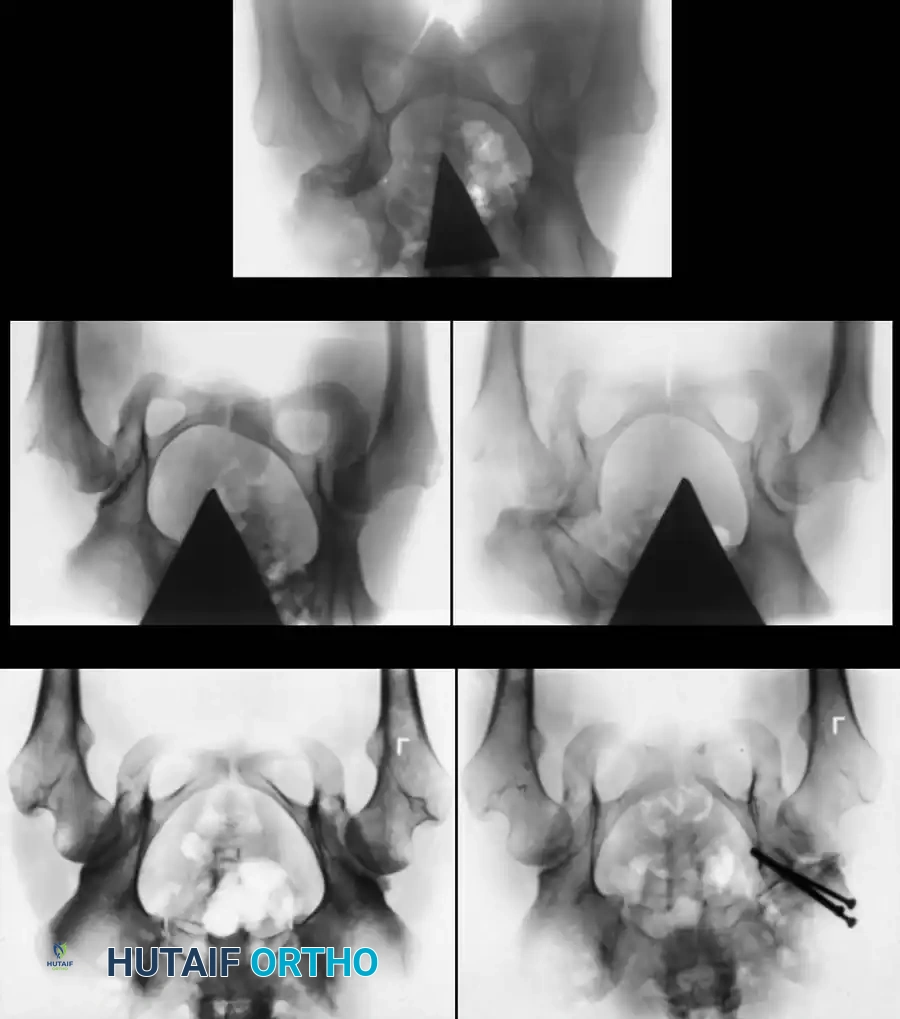
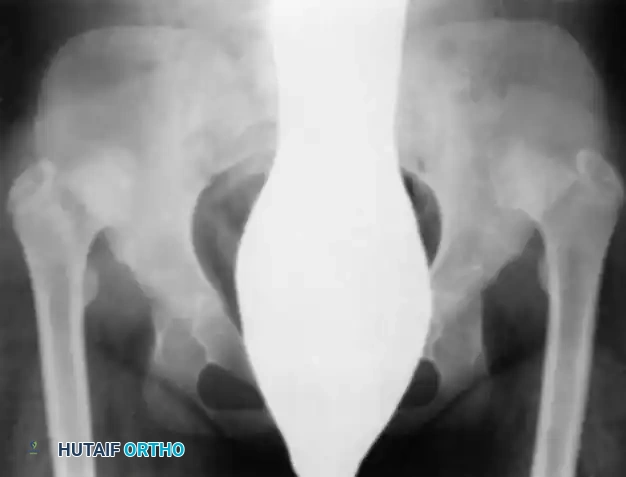
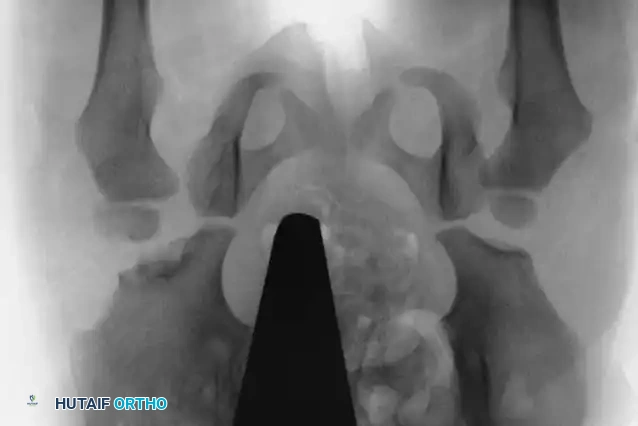

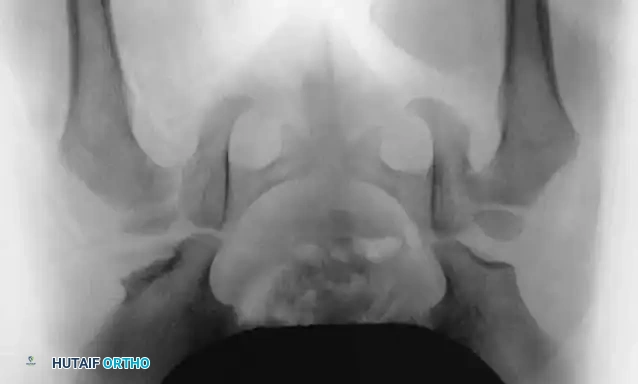
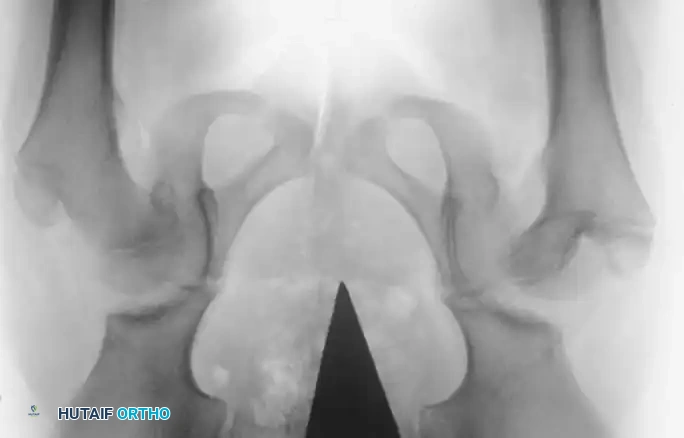
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك