الخلع الوركي النمائي (DDH) ودليل شامل لأمراض الورك
الخلاصة الطبية
الخلع الوركي النمائي (DDH) هو حالة تحدث حول فترة الولادة، حيث ينزاح رأس عظم الفخذ عن التجويف الحقي، مما يعيق التطور الطبيعي لمفصل الورك. يشمل العلاج التجبير الفوري في الحالات الواضحة، أو المراقبة والفحص المتكرر، وقد يتطلب التدخل الجراحي في الحالات المتأخرة لضمان استقرار المفصل وتطوره السليم.
الخلاصة الطبية السريعة: الخلع الوركي النمائي (DDH) هو حالة تحدث حول فترة الولادة، حيث ينزاح رأس عظم الفخذ عن التجويف الحقي، مما يعيق التطور الطبيعي لمفصل الورك. يشمل العلاج التجبير الفوري في الحالات الواضحة، أو المراقبة والفحص المتكرر، وقد يتطلب التدخل الجراحي في الحالات المتأخرة لضمان استقرار المفصل وتطوره السليم.
مقدمة
يعد مفصل الورك أحد أهم المفاصل في جسم الإنسان، حيث يلعب دورًا حيويًا في الحركة والقدرة على تحمل الوزن. يمكن أن تؤثر مجموعة واسعة من الحالات على الورك، بدءًا من الاضطرابات النمائية التي تظهر عند الولادة وصولاً إلى أمراض التآكل التي تصيب البالغين. من بين هذه الحالات، يبرز "الخلع الوركي النمائي" (Developmental Dislocation of the Hip - DDH) كحالة تتطلب تشخيصًا وعلاجًا مبكرين لتجنب المضاعفات طويلة الأمد.
يهدف هذا الدليل الشامل إلى تقديم فهم تفاعلي ومفصل للخلع الوركي النمائي، بالإضافة إلى استعراض لأبرز أمراض الورك الأخرى التي قد تصيب الأطفال والبالغين. سنغطي الأسباب والأعراض وطرق التشخيص والعلاج لكل حالة، مع التركيز على أهمية الرعاية الطبية المتخصصة.
في صنعاء، يعتبر الأستاذ الدكتور محمد هطيف مرجعًا رائدًا في مجال جراحة العظام، ويقدم خبرته الواسعة في تشخيص وعلاج حالات الورك المختلفة، بدءًا من الخلع الوركي النمائي عند الرضع وصولًا إلى استبدال مفصل الورك الكلي لدى البالغين. إن فهم هذه الحالات هو الخطوة الأولى نحو الحصول على الرعاية الصحيحة وتحسين جودة الحياة.
التشريح
لفهم أمراض الورك، من الضروري أولاً إدراك التشريح الطبيعي لهذا المفصل. مفصل الورك هو مفصل كروي حقي (ball-and-socket joint) يربط عظم الفخذ (الفخذ) بالحوض. يتكون بشكل أساسي من جزأين:
- رأس عظم الفخذ (Femoral Head): وهو الجزء العلوي الكروي من عظم الفخذ.
- التجويف الحقي (Acetabulum): وهو تجويف على شكل كوب في عظم الحوض يستقبل رأس عظم الفخذ.
يتم تغطية كل من رأس عظم الفخذ والتجويف الحقي بغضروف مفصلي أملس يسمح بحركة انسيابية دون احتكاك. تحيط بالمفصل محفظة ليفية قوية وأربطة متعددة تعمل على تثبيت المفصل وضمان استقراره، بينما توفر العضلات المحيطة القوة اللازمة للحركة.
في حالة الخلع الوركي النمائي، يكون هناك خلل في العلاقة الطبيعية بين رأس عظم الفخذ والتجويف الحقي، مما يؤثر على التطور الطبيعي للمفصل.
الأسباب وعوامل الخطر
تتنوع أسباب وعوامل الخطر المرتبطة بأمراض الورك، وتختلف باختلاف الحالة.
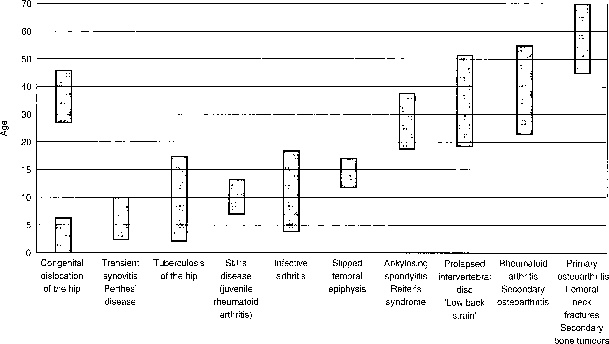
أسباب وعوامل خطر الخلع الوركي النمائي (DDH)
الخلع الوركي النمائي (DDH) هو حالة تحدث في الفترة المحيطة بالولادة، وتتضمن إزاحة رأس عظم الفخذ بالنسبة للتجويف الحقي. إذا تُركت دون علاج، فإنها تعطل التطور الطبيعي لمفصل الورك، مما قد يؤدي على المدى الطويل إلى خلل التنسج المفصلي، وخلع جزئي مع اضطراب في المشي، ونخر لا وعائي، والتهاب المفاصل التنكسي. يُعد مصطلح "الخلع الوركي الخلقي" (CDH) مرادفًا له إلى حد كبير، على الرغم من أنه أقل استخدامًا الآن.
عوامل الخطر الرئيسية لـ DDH تشمل:
- الجنس: أكثر شيوعًا بكثير لدى الإناث (80%) مقارنة بالذكور.
- الطفل الأول: يزداد خطر الإصابة في الطفل الأول.
- التاريخ العائلي: وجود ميل عائلي للإصابة بالحالة.
- المتلازمات الوراثية: زيادة تكرار الإصابة لدى المصابين بمتلازمة داون.
- الولادة المقعدية (Breech Presentation): أكثر شيوعًا بعد الولادات المقعدية.
- العيوب الخلقية الأخرى: قد تحدث بالتزامن مع عيوب خلقية أخرى.
- التوزيع الجغرافي: هناك توزيع جغرافي معروف للاضطراب.
أسباب وعوامل خطر أمراض الورك الأخرى
- مرض بيرثيز (Perthes' Disease): السبب غير معروف، ولكنه ينطوي على اضطراب في إمداد الدم إلى المشاش الفخذي، مما يؤدي إلى نخر لا وعائي جزئي. أكثر شيوعًا بخمس مرات في الأولاد منه في الفتيات.
- التهاب الغشاء الزليلي العابر (Transient Synovitis): السبب الأكثر شيوعًا هو التهاب فيروسي، مع وجود مستويات مرتفعة من الإنترفيرون.
- انزلاق المشاش الفخذي (Slipped Femoral Epiphysis - SFE): السبب غير معروف، ولكنه مرض يصيب المراهقين، وأكثر شيوعًا في الأولاد. يرتبط غالبًا باضطراب هرموني، ويلاحظ في نسبة عالية من الحالات لدى الأطفال الذين يعانون من السمنة أو متلازمة فروليخ، وقد يحدث بالتزامن مع قصور الغدة الدرقية.
- الفصال العظمي الأولي (Primary Osteoarthritis): يحدث في منتصف العمر وكبار السن، وغالبًا ما يرتبط بزيادة الوزن والإجهاد، على الرغم من أنه قد لا يوجد سبب واضح في العديد من الحالات.
- الفصال العظمي الثانوي (Secondary Osteoarthritis): يحدث غالبًا نتيجة لحالات سابقة مثل الخلع الوركي النمائي، الورك الأفحج الخلقي، خلل التنسج الوركي، مرض بيرثيز، الالتهابات السلية أو القيحية، انزلاق المشاش الفخذي، والنخر اللاوعائي الثانوي لكسر عنق الفخذ أو خلع الورك الناتج عن صدمة.
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): مرض مناعي ذاتي يؤثر على المفاصل، بما في ذلك مفصل الورك.
- التهاب المفاصل القيحي الحاد (Acute Pyogenic Arthritis): غالبًا ما تسببه بكتيريا المكورات العنقودية التي تنتقل عن طريق الدم.
- سل الورك (Tuberculosis of the Hip): تسببه بكتيريا المتفطرة السلية.
- ورم العظم العظمي (Osteoid Osteoma): ورم حميد يصيب العظم، يمكن أن يسبب ألمًا مزمنًا في الورك إذا كان في عنق الفخذ.
الأعراض
تختلف أعراض أمراض الورك بشكل كبير حسب العمر ونوع الحالة، ولكنها غالبًا ما تشمل الألم، العرج، وتحديد نطاق الحركة.
أعراض الخلع الوركي النمائي (DDH)
عند الرضع وحديثي الولادة:
- عدم استقرار الورك الوليدي (NIH): يتميز بخلع الورك، أو القدرة على خلعه، أو عدم استقراره عند الفحص خلال الأيام الخمسة الأولى بعد الولادة.
- علامة أورتولاني (Ortolani's Sign): شعور أو سماع "طقطقة" عند إعادة رأس الفخذ المخلوع إلى التجويف الحقي أثناء حركة الإبعاد.
- علامة بارلو (Barlow's Sign): القدرة على إحداث خلع جزئي أو كلي لرأس الفخذ من التجويف الحقي بضغط لطيف.
- تقييد حركة الإبعاد: عدم القدرة على إبعاد الفخذ المصاب بنفس القدر مقارنة بالجانب السليم.
- عدم تناسق طيات الجلد: قد تظهر طيات جلدية غير متساوية في الفخذين، على الرغم من أن هذه العلامة ليست دائمًا موثوقة.
- قصر في الطرف المصاب: قد يظهر الساق المصاب أقصر قليلاً.
عند الأطفال الأكبر سنًا:
يجب الاشتباه في الخلع الوركي النمائي عند أي طفل يعاني من:
- اضطراب في المشي أو الوقفة: مثل العرج أو مشية البط.
- قصر في أحد الأطراف: يصبح الطرف المصاب أقصر.
- أي شكوى تتعلق بالورك: ألم أو عدم راحة.
- مشية تريندلنبرغ: ميل الحوض نحو الجانب غير المصاب عند الوقوف على الساق المصابة.
- زيادة في تقوس أسفل الظهر (Lordosis): في حالات الخلع الثنائي لتعويض الإزاحة.
- اتساع العجان: في حالات الخلع الثنائي بسبب إزاحة الوركين.
عند البالغين:
عندما لا يتم علاج الخلع الوركي النمائي في الطفولة أو يكون العلاج غير ناجح، قد يطلب المريض المساعدة في العقدين الثالث والرابع من العمر بسبب:
- تغيرات مفصلية ثانوية: التهاب المفاصل في المفصل الكاذب الذي قد يتكون بين رأس الفخذ المخلوع وعظم الحوض.
- أعراض في العمود الفقري: تغيرات الفصال العظمي نتيجة للجنف طويل الأمد (في الحالات أحادية الجانب)، أو زيادة تقوس أسفل الظهر (في الحالات أحادية وثنائية الجانب)، أو حركات العمود الفقري المفرطة أثناء المشي.
أعراض أمراض الورك الأخرى الشائعة
- الورك التنسجي (Dysplastic Hip): أعراض الفصال العظمي في الورك، وقد تظهر في العقدين الثاني والثالث من العمر، مع تدهور سريع.
- الورك المتهيج (Irritable Hip): عرج، تقييد في الحركة، وأحيانًا ألم في المفصل.
- التهاب الغشاء الزليلي العابر (Transient Synovitis): عرج، تقييد في حركة البسط والدوران الداخلي للورك المصاب، ولكن لا توجد أعراض جهازية (مثل الحمى)، ومعدل الترسيب طبيعي.
- مرض بيرثيز (Perthes' Disease): غالبًا ما يبدأ بعرج، مصحوبًا بآلام غامضة في منطقة الوركين أو الفخذين أو الركبتين. سريريًا، يلاحظ تقييد في الدوران في الورك المصاب.
- سل الورك (Tuberculosis of the Hip): عرج، ألم في الفخذ أو الركبة، ألم ليلي، تقييد في دوران الورك، تطور تشوه انثناء ثابت، وضمور العضلات.
- التهاب المفاصل القيحي الحاد (Acute Pyogenic Arthritis): بداية سريعة مع حمى شديدة وتسمم دموي. جميع حركات الورك تتأثر بشدة وتصاحبها آلام شديدة وتشنج عضلي وقائي. الحمى وارتفاع معدل الترسيب البروتين التفاعلي C (ESR و CRP) هي سمات تشخيصية مهمة.
- انزلاق المشاش الفخذي (Slipped Femoral Epiphysis): ألم في الفخذ أو الركبة. إذا كانت البداية حادة جدًا، قد يصبح تحمل الوزن مستحيلًا. عادة ما يكون هناك تقييد في الدوران الداخلي والإبعاد في الورك المصاب.
- الفصال العظمي الأولي والثانوي (Primary and Secondary Osteoarthritis): ألم غالبًا ما يكون غير محدد بدقة في الورك، الفخذ، الأرداف، أو المدور الكبير، وقد ينتشر إلى الركبة. صعوبة متزايدة في المشي والوقوف. اضطراب النوم وتدهور الصحة العامة. تصلب يظهر أولاً عند ملاحظة صعوبة في ارتداء الجوارب وقص أظافر القدم. انثناء ثابت وتقفعات تقريب شائعة، مع قصر ظاهري في الطرف المصاب.
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): ألم وتصلب في مفاصل الورك، وقد يؤدي إلى إعاقة شديدة إذا تأثرت الركبتان أيضًا.
- التهاب الفقار اللاصق (Ankylosing Spondylitis): ألم وتصلب في الورك لدى الشباب، وقد لا يشكو المريض من ألم الظهر.
- متلازمة رايتر (Reiter's Syndrome): قد تظهر لأول مرة في الورك.
- ورم العظم العظمي (Osteoid Osteoma): ألم ورك مستمر ومزعج.
- الورك الطقطاق (Snapping Hip): أصوات "طقطقة" صادرة من منطقة الورك عند حركات معينة، قد تكون مزعجة أو مؤلمة.
التشخيص
يعتمد التشخيص الدقيق لأمراض الورك على الفحص السريري الدقيق، والتقييم الإشعاعي، وأحيانًا فحوصات مخبرية أو تصويرية متقدمة.
التشخيص المبكر للخلع الوركي النمائي (DDH)
-
الفحص السريري:
- اختبار أورتولاني (Ortolani's Test): يتم إجراؤه على طفل مسترخٍ. يتم ثني الركبتين والفخذين بزاوية قائمة، ثم يتم إبعاد الوركين بسلاسة ولطف. إذا كان الورك مخلوعًا، سيتم الشعور برأس الفخذ وهو ينزلق إلى التجويف الحقي، وقد يصاحب ذلك "طقطقة" مسموعة أو محسوسة. يشير الاختبار الإيجابي إلى عدم استقرار الورك الوليدي (NIH).
- اختبار بارلو الاستفزازي (Barlow's Provocative Test): يتم تثبيت الحوض بيد واحدة، وبالإبهام الآخر يتم محاولة خلع الورك بضغط لطيف ولكن ثابت إلى الخلف. إذا تم الشعور بانزلاق رأس الفخذ إلى الخلف، فهذا يشير إلى ورك غير مستقر.
- تقييد الإبعاد: عدم القدرة على إبعاد الورك المصاب بنفس نطاق الورك السليم.
-
الفحص بالموجات فوق الصوتية (Ultrasound Screening): يوصى به لجميع الأطفال في مجموعات الخطورة العالية (مثل الولادة المقعدية، تاريخ عائلي لـ DDH، ورك طقطاق، وجود تشوهات أخرى). يزيد بشكل كبير من عدد النتائج الإيجابية، والتي يحل معظمها دون علاج.
- الأشعة السينية (X-ray): ليست ذات قيمة تشخيصية كبيرة عند الولادة بسبب عدم نضج الهيكل العظمي، ولكنها يمكن أن تكون مفيدة بعد 3-4 أشهر. في حالات الشك، يوصى بإجراء أشعة سينية للوركين.
- طريقة فان روزن (van Rosen method): يتم أخذ صورة أمامية خلفية (AP) مع إبعاد الوركين بزاوية 45 درجة على الأقل ودوران داخلي كامل. يجب أن يضرب خط يمتد على طول عظم الفخذ التجويف الحقي في الورك الطبيعي، وفي حالة الخلع، منطقة الشوكة الحرقفية الأمامية العلوية.
- طريقة إدنبرة (Edinburgh method): يتم قياس الفجوة بين الجزء الأنسي من عظم الفخذ والحافة الجانبية للإسك. عادة ما تكون 4 مم؛ أكثر من 5 مم مشتبه بها؛ 6 مم تعتبر تشخيصية لـ DDH.
التشخيص عند الأطفال الأكبر سنًا والبالغين
-
الفحص السريري:
- المعاينة (Inspection):
- من الأمام: ملاحظة أي ميل في الحوض، ضمور العضلات، أو تشوه دوراني.
- من الجانب: ملاحظة أي زيادة في تقوس أسفل الظهر تشير إلى تشوه انثناء ثابت في الورك.
- من الخلف: ملاحظة أي جنف (ربما ثانوي لميل الحوض)، ضمور عضلات الأرداف، أو ندوب الجيوب الأنفية (مثل تلك الناتجة عن السل).
- المشية (Gait): ملاحظة المشية من الأمام والجانب والخلف لتقييم طول الخطوة، وقت الوقوف على كل جانب، وعوامل الألم، التصلب، القصر، وقصور الأرداف.
- القصر (Shortening):
- قصر حقيقي: يكون الطرف أقصر فعليًا. يمكن أن يكون بسبب أمراض فوق أو تحت المدور الكبير (مثل كسور الساق أو الفخذ القديمة، اضطرابات النمو، الورك الأفحج، فقدان الغضروف المفصلي، أو خلع الورك).
- قصر ظاهري: لا يتغير طول الطرف، ولكنه يبدو قصيرًا نتيجة لتقفع التقريب في الورك، والذي يتم تعويضه بميلان الحوض.
- يتم قياس القصر باستخدام علامات تشريحية مثل الشوكة الحرقفية الأمامية العلوية والكعب الأنسي.
- الجس (Palpation): جس رأس عظم الفخذ تحت الرباط الأربي، ومنشأ العضلة المقربة الطويلة، المدور الصغير، والحدبة الإسكية للبحث عن الألم أو الطقطقة.
- الحركات (Movements):
- البسط (Extension): اختبار توماس (Thomas's test) للكشف عن فقدان البسط (تشوه انثناء ثابت).
- الانثناء (Flexion): قياس نطاق الانثناء.
- الإبعاد (Abduction): قياس نطاق الإبعاد، مع تثبيت الحوض.
- التقريب (Adduction): قياس نطاق التقريب.
- الدوران الداخلي والخارجي: يتم قياسهما عند انثناء الورك بزاوية 90 درجة وفي وضع البسط.
- اختبار تريندلنبرغ (Trendelenburg's Test): يُطلب من المريض الوقوف على ساق واحدة. إذا انخفض الحوض تحت المستوى الأفقي أو لم يتمكن المريض من الحفاظ على ثباته لمدة 30 ثانية، يكون الاختبار إيجابيًا. يشير إلى ضعف أو شلل في عضلات الورك المبعدة (الأرداف الوسطى والصغرى)، أو ألم في مفصل الورك، أو الورك الأفحج، أو الخلع الوركي النمائي.
- علامة دوشين (Duchenne Sign): ميل المريض إلى جانب واحد أثناء المشي لتقليل الألم عن طريق تحويل وزن الجسم فوق الورك المصاب.
- قوة عضلات الأرداف: اختبار قوة عضلات الورك المبعدة والعضلة الألوية الكبرى.
- سحب السائل المفصلي (Aspiration): قد يتم سحب السائل من مفصل الورك لتشخيص الالتهابات.
- المعاينة (Inspection):
-
الفحص الإشعاعي:
- الأشعة السينية (Radiographs):
- عند الأطفال: تعتمد على وجود تعظم في مشاش رأس الفخذ. يتم استخدام خط هيلجنرايمر (Hilgenreimer line) وخطوط بيركنز (Perkins' lines) لتقييم وضع المشاش. خط شينتون (Shenton's line) قد يكون مضطربًا. يتم قياس زاوية التجويف الحقي (Acetabular Index) لتقييم خلل التنسج.
- عند البالغين: تقييم نسيج العظم (مرض باجيت، هشاشة العظام، الأورام)، مساحة المفصل (زيادة في مرض بيرثيز، التهاب الغشاء الزليلي، العدوى؛ نقصان في مراحل متأخرة من العدوى والتهاب المفاصل)، كثافة رأس الفخذ، شكل رأس الفخذ، خط شينتون، زاوية عنق الفخذ-الجسم (Neck-Shaft
- الأشعة السينية (Radiographs):
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك