التهاب مفصل الركبة التنكسي (خشونة الركبة): دليلك الشامل للتشخيص والعلاج والوقاية

الخلاصة الطبية
**مقتطف مميز مقترح:** خشونة الركبة (التهاب مفصل الركبة التنكسي) هي حالة تآكل الغضاريف المفصلية التي تغطي نهايات العظام في مفصل الركبة. يؤدي هذا التلف التدريجي إلى الألم المزمن والتيبس وصعوبة في الحركة، مما يعيق الأنشطة اليومية ويؤثر سلباً على جودة الحياة. تُعد خشونة الركبة من أكثر الأمراض شيوعًا التي تصيب المفاصل نتيجة لدورها المحوري في تحمل وزن الجسم وحركته. *(عدد الكلمات: 59 كلمة)*
الخلاصة الطبية السريعة: خشونة الركبة (التهاب مفصل الركبة التنكسي) هي تآكل الغضاريف المفصلية، مما يسبب الألم والتيبس وصعوبة الحركة. يبدأ علاجها بالتدابير غير الدوائية والعلاج الطبيعي، وقد تشمل الأدوية أو الحقن، وصولاً إلى التدخل الجراحي كاستبدال المفصل لتحسين جودة الحياة، تحت إشراف الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والمفاصل في صنعاء.

مقدمة شاملة إلى التهاب مفصل الركبة التنكسي (خشونة الركبة)
يُعد التهاب مفصل الركبة التنكسي، المعروف شيوعًا باسم "خشونة الركبة"، أحد أكثر الأمراض شيوعًا التي تصيب المفاصل، وهو مصدر رئيسي للألم الذي يمكن أن يحد بشكل كبير من قدرة المريض على الحركة. يُعتبر مفصل الركبة من أكثر المفاصل عرضة للإصابة بهذا المرض نظرًا لدوره المحوري في تحمل وزن الجسم وحركته اليومية. يمكن أن تؤدي خشونة الركبة إلى تأثيرات خطيرة على جودة حياة الفرد، قدرته على التنقل، وحتى على سبل عيشه، خاصة إذا كانت وظيفته تتطلب الوقوف والحركة المستمرة.
يُسبب تآكل الغضاريف وفقدانها ألمًا وتورمًا وتيبسًا، مما يجعل حتى الأنشطة اليومية البسيطة مثل المشي أو صعود السلالم مهمة صعبة ومؤلمة. لهذا السبب، تُعد جراحة استبدال مفصل الركبة من أكثر العمليات الجراحية شيوعًا في مجال جراحة العظام حول العالم، وتُجرى هذه العمليات في أعمار أصغر بشكل متزايد مع سعي الناس للعيش لفترة أطول والحفاظ على نشاطهم وجودة حياتهم.
على الرغم من أن هناك الكثير من الأبحاث الجارية لفهم المزيد حول خشونة الركبة والبحث عن علاجات جديدة وأفضل، إلا أن الأسباب الدقيقة وراء ظهورها ليست واضحة تمامًا في جميع الحالات. ومع ذلك، فإن الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والمفاصل في صنعاء، يؤكد على أهمية التشخيص المبكر والعلاج الفعال لإدارة هذه الحالة وتحسين جودة حياة المرضى. يلتزم الدكتور هطيف بتقديم أحدث وأشمل خيارات الرعاية لمرضاه، مستندًا إلى خبرته الواسعة وأبحاثه المستمرة في هذا المجال، والتي تتجاوز العشرين عامًا كأستاذ لجراحة العظام والمفاصل بجامعة صنعاء، مع التركيز على استخدام التقنيات الحديثة مثل الجراحة المجهرية وتنظير المفصل بتقنية 4K وجراحة استبدال المفاصل.


تشريح مفصل الركبة وكيفية تأثره بالخشونة
لفهم خشونة الركبة، من الضروري أولاً فهم بنية مفصل الركبة المعقدة وكيف يعمل. الركبة هي أكبر مفصل في الجسم وأكثرها تعقيدًا، وهي ضرورية للمشي والجري والقفز وأداء الأنشطة اليومية. يتكون مفصل الركبة بشكل أساسي من التقاء ثلاثة عظام:
- عظم الفخذ (Femur): العظم الأطول والأقوى في الجسم، يشكل الجزء العلوي من المفصل.
- عظم الساق (Tibia): العظم الأكبر في الساق السفلية، ويشكل الجزء السفلي من المفصل.
- الرضفة (Patella): المعروفة أيضًا باسم "صابونة الركبة"، وهي عظمة صغيرة مسطحة تقع أمام المفصل لحمايته وتسهيل حركة الأوتار.
المكونات الرئيسية لمفصل الركبة:
- الغضروف المفصلي (Articular Cartilage): هو نسيج أملس، لامع، ومطاطي يغطي نهايات عظم الفخذ وعظم الساق والجزء الخلفي من الرضفة. وظيفته الأساسية هي تقليل الاحتكاك بين العظام وتوفير وسادة لامتصاص الصدمات أثناء الحركة. في حالة خشونة الركبة، يبدأ هذا الغضروف بالتآكل والترقق تدريجيًا، مما يؤدي إلى احتكاك العظام ببعضها مباشرة، مسببًا الألم والتلف.
- الغشاء الزليلي (Synovial Membrane): يبطن الجزء الداخلي من كبسولة المفصل ويفرز السائل الزليلي.
- السائل الزليلي (Synovial Fluid): سائل لزج يعمل كمادة مزلقة للمفصل ويغذي الغضروف. مع تفاقم خشونة الركبة، قد تتغير جودة وكمية هذا السائل، مما يقلل من فعاليته في حماية المفصل.
- الأربطة (Ligaments): هي أشرطة قوية من الأنسجة الضامة تربط العظام ببعضها وتوفر الاستقرار للمفصل. تشمل الأربطة الصليبية (الأمامي والخلفي) والأربطة الجانبية (الإنسي والوحشي).
- الأوتار (Tendons): تربط العضلات بالعظام وتساعد في نقل القوة لتحريك المفصل.
- الهلالات (Menisci): عبارة عن غضروفين على شكل حرف C (هلال إنسي وهلال وحشي) يقعان بين عظم الفخذ وعظم الساق. تعمل كامتصاص للصدمات وتساعد على توزيع الوزن بالتساوي عبر المفصل، وتساهم في استقرار المفصل. يمكن أن تتلف الهلالات وتتآكل مع خشونة الركبة.
كيف تتأثر الركبة بالخشونة؟
تبدأ خشونة الركبة بتلف وتآكل تدريجي للغضروف المفصلي. مع تقدم المرض:
1. تآكل الغضروف: يصبح الغضروف أرق وأقل مرونة، ثم يتشقق ويتفتت.
2. احتكاك العظام: عندما يتآكل الغضروف تمامًا، تبدأ العظام في الاحتكاك ببعضها البعض مباشرة، مما يسبب ألمًا شديدًا وتلفًا للعظم نفسه.
3. تكون النتوءات العظمية (Osteophytes): استجابةً للتلف، قد يحاول الجسم إصلاح نفسه عن طريق إنتاج نتوءات عظمية صغيرة (زوائد عظمية) حول حواف المفصل، والتي يمكن أن تسبب المزيد من الألم وتقييد الحركة.
4. التهاب الغشاء الزليلي: قد يلتهب الغشاء الزليلي، مما يؤدي إلى زيادة إنتاج السائل الزليلي وتورم المفصل.
5. تلف الأنسجة المحيطة: تتأثر الأربطة والأوتار والعضلات المحيطة بالمفصل، مما يؤدي إلى ضعف واستقرار أقل.

الأسباب والعوامل الخطرة لخشونة الركبة
تُعد خشونة الركبة حالة معقدة تتطور نتيجة لتفاعل مجموعة من العوامل. بينما لا يوجد سبب واحد ومباشر دائمًا، إلا أن هناك عوامل خطر معروفة تزيد من احتمالية الإصابة بها. الأستاذ الدكتور محمد هطيف يؤكد أن فهم هذه العوامل يساعد في التشخيص المبكر ووضع خطة علاجية ووقائية فعالة.
الأسباب الأولية (بدون سبب معروف واضح):
في كثير من الحالات، تتطور خشونة الركبة دون وجود سبب محدد واضح، وتُعرف باسم خشونة الركبة الأولية. يُعتقد أن هذه الحالات مرتبطة بشكل كبير بالتقدم في العمر والتآكل الطبيعي للمفصل.
الأسباب الثانوية (نتيجة لعوامل محددة):
تحدث خشونة الركبة الثانوية نتيجة لحالة أو إصابة سابقة، وتشمل:
- التقدم في العمر: هذا هو عامل الخطر الأكثر شيوعًا. مع تقدم العمر، تفقد الغضاريف مرونتها وقدرتها على الإصلاح الذاتي، مما يجعلها أكثر عرضة للتلف. غالبًا ما تبدأ الأعراض بالظهور بعد سن الأربعين.
- السمنة وزيادة الوزن: تُعد السمنة عاملاً رئيسيًا ومسرعًا لخشونة الركبة. كل كيلوجرام إضافي من وزن الجسم يزيد الضغط على مفصل الركبة بمقدار 3-4 كيلوجرامات أثناء المشي. هذا الضغط الزائد يؤدي إلى تآكل أسرع للغضروف. كما أن الأنسجة الدهنية تفرز مواد كيميائية يمكن أن تسبب التهابًا في المفاصل.
- الإصابات السابقة في الركبة: أي إصابة سابقة في الركبة، مثل كسور العظام حول المفصل، تمزق الأربطة (خاصة الرباط الصليبي الأمامي)، أو تمزق الهلالات، يمكن أن تغير ميكانيكا المفصل وتزيد من خطر الإصابة بالخشونة لاحقًا، حتى بعد العلاج الناجح للإصابة الأولية.
- الاستخدام المفرط والضغط المتكرر: بعض المهن أو الأنشطة الرياضية التي تتطلب ثني الركبة المتكرر، القرفصاء، رفع الأثقال، أو الجري لمسافات طويلة، يمكن أن تزيد من الضغط على المفصل وتسرع من تآكل الغضاريف.
- التشوهات الخلقية أو المكتسبة: بعض الأشخاص يولدون بتشوهات في شكل عظام الركبة أو محاذاة المفصل (مثل تقوس الساقين للداخل أو الخارج)، مما يؤدي إلى توزيع غير متساوٍ للوزن وزيادة الضغط على أجزاء معينة من المفصل.
- العوامل الوراثية: تلعب الوراثة دورًا في قابلية الشخص للإصابة بخشونة الركبة. إذا كان أحد الوالدين أو الأشقاء مصابًا بالخشونة، فقد يكون لديك خطر أعلى.
- الأمراض الالتهابية: بعض أنواع التهاب المفاصل الأخرى، مثل التهاب المفاصل الروماتويدي أو النقرس، يمكن أن تلحق الضرر بالغضروف وتزيد من خطر الإصابة بالخشونة الثانوية.
- ضعف العضلات المحيطة بالركبة: ضعف العضلات المحيطة بالركبة (خاصة العضلة الرباعية للفخذ) يقلل من الدعم والاستقرار للمفصل، مما يزيد من الضغط على الغضاريف.
- اضطرابات التمثيل الغذائي: بعض الحالات مثل داء ترسب الأصبغة الدموية (Hemochromatosis) أو داء ويلسون (Wilson's disease) يمكن أن تؤثر على المفاصل.
الأستاذ الدكتور محمد هطيف يؤكد على أهمية التقييم الشامل لكل مريض لتحديد عوامل الخطر المحددة لديه، مما يمكنه من تصميم خطة علاجية ووقائية مخصصة تهدف إلى إبطاء تقدم المرض وتخفيف الأعراض.
الأعراض والعلامات المميزة لخشونة الركبة
تتطور أعراض خشونة الركبة عادةً ببطء وتتفاقم مع مرور الوقت. قد تبدأ الأعراض خفيفة ومتقطعة، ثم تصبح أكثر شدة وثباتًا مع تقدم المرض. من الضروري التعرف على هذه الأعراض مبكرًا للحصول على التشخيص والعلاج المناسبين.
الأعراض الشائعة:
- الألم (Pain):
- الألم عند الحركة: يزداد الألم عادة مع النشاط البدني مثل المشي، صعود الدرج، أو الوقوف لفترات طويلة.
- الألم بعد الراحة: قد يظهر الألم بعد فترات من عدم النشاط، مثل الاستيقاظ في الصباح أو بعد الجلوس لفترة طويلة.
- الألم في الليل: قد يصبح الألم شديدًا بما يكفي لإزعاج النوم في المراحل المتقدمة.
- الألم الموضعي: غالبًا ما يتركز الألم في الجزء الأمامي أو الداخلي من الركبة، وقد ينتشر إلى الفخذ أو الساق.
- التيبس (Stiffness):
- التيبس الصباحي: شعور بتيبس الركبة بعد الاستيقاظ من النوم، والذي عادة ما يتحسن بعد 30 دقيقة من الحركة.
- التيبس بعد الجلوس: شعور بالتيبس بعد فترات طويلة من الجلوس أو عدم الحركة.
- التورم (Swelling):
- قد يحدث تورم حول المفصل بسبب تراكم السائل الزليلي الزائد أو التهاب الأنسجة المحيطة.
- قد يكون التورم خفيفًا أو واضحًا، وقد يترافق مع حرارة في المفصل.
- الاحتكاك أو الطقطقة (Crepitus):
- سماع أصوات طقطقة، فرقعة، أو احتكاك عند تحريك الركبة، خاصة عند ثنيها أو فردها. يحدث هذا بسبب احتكاك الأسطح العظمية الخشنة ببعضها.
- نقص نطاق الحركة (Reduced Range of Motion):
- صعوبة في ثني أو فرد الركبة بالكامل.
- قد يشعر المريض بأن الركبة "تتصلب" أو "تنحشر" في وضع معين.
- ضعف أو ضمور العضلات (Weakness or Muscle Atrophy):
- ضعف في عضلات الفخذ المحيطة بالركبة بسبب قلة الاستخدام وتجنب الألم.
- قد يؤدي هذا إلى صعوبة في الوقوف أو المشي.
- عدم الاستقرار أو الشعور بالخلع (Instability or Buckling):
- قد يشعر المريض بأن الركبة "تتراجع" أو "تتخلى" عنه، مما يزيد من خطر السقوط.
- تشوه المفصل (Joint Deformity):
- في المراحل المتقدمة، قد تتغير محاذاة الركبة، مما يؤدي إلى ظهور تشوه مثل تقوس الساقين للداخل (الركبة الروحاء) أو للخارج (الركبة الفحجاء).
متى يجب زيارة الطبيب؟
يوصي الأستاذ الدكتور محمد هطيف بضرورة زيارة طبيب العظام المختص إذا كنت تعاني من أي من الأعراض التالية:
* ألم مستمر في الركبة لا يتحسن بالراحة أو المسكنات البسيطة.
* تصلب في الركبة يحد من قدرتك على أداء الأنشطة اليومية.
* تورم أو حرارة في المفصل.
* سماع أصوات احتكاك أو طقطقة مصحوبة بألم.
* الشعور بعدم الاستقرار في الركبة.
التشخيص المبكر والعلاج الفعال هما مفتاح إدارة خشونة الركبة وتحسين جودة الحياة.
جدول: مراحل خشونة الركبة وأعراضها الشائعة
| المرحلة | الوصف العام | الأعراض الشائعة |
|---|---|---|
| 0 (طبيعية) | ركبة سليمة بدون علامات تآكل. | لا توجد أعراض. |
| 1 (طفيفة جدًا) | تآكل بسيط جدًا في الغضروف. | ألم خفيف بعد النشاط البدني الشديد، لا توجد قيود كبيرة على الحركة. |
| 2 (خفيفة) | تآكل واضح ولكن ليس شديدًا، بداية ظهور نتوءات عظمية صغيرة. | ألم خفيف إلى متوسط بعد النشاط أو الوقوف لفترة، تيبس صباحي خفيف، قد تسمع طقطقة. |
| 3 (متوسطة) | تآكل كبير في الغضروف، تضيق ملحوظ في الفراغ المفصلي، نتوءات عظمية واضحة. | ألم مستمر ومتوسط إلى شديد، تيبس صباحي أطول، تورم متكرر، صعوبة في ثني وفرد الركبة، ضعف في العضلات. |
| 4 (شديدة) | تآكل كامل للغضروف، احتكاك العظام ببعضها، نتوءات عظمية كبيرة، تشوه في المفصل. | ألم شديد ومزمن حتى أثناء الراحة، قيود حادة على الحركة، عدم استقرار المفصل، صعوبة بالغة في المشي وأداء الأنشطة اليومية. |
تشخيص خشونة الركبة: نهج الأستاذ الدكتور محمد هطيف الدقيق
يعتمد التشخيص الدقيق لخشونة الركبة على مزيج من التقييم السريري الشامل والفحوصات التصويرية، مع التركيز على الخبرة السريرية للطبيب. يتبع الأستاذ الدكتور محمد هطيف نهجًا منهجيًا ومفصلاً لضمان تشخيص صحيح وتحديد أفضل مسار علاجي لكل مريض.
1. التاريخ المرضي المفصل (Medical History):
يبدأ التشخيص بسؤال المريض عن تاريخه الطبي الكامل، والذي يشمل:
* الأعراض الحالية: متى بدأت، شدتها، العوامل التي تزيدها أو تخففها (مثل الألم بعد الحركة أو التيبس الصباحي).
* الإصابات السابقة: أي حوادث أو إصابات في الركبة.
* الأمراض المزمنة: وجود أمراض أخرى مثل السكري، الروماتيزم، أو النقرس.
* الأدوية: قائمة بالأدوية التي يتناولها المريض.
* نمط الحياة: مستوى النشاط البدني، طبيعة العمل، وزن الجسم.
* التاريخ العائلي: وجود حالات خشونة ركبة في العائلة.
2. الفحص السريري الشامل (Physical Examination):
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق للركبة والمفاصل المحيطة، والذي يتضمن:
* المعاينة (Inspection): البحث عن أي تورم، احمرار، تشوه، أو ضمور عضلي.
* الجس (Palpation): تحديد مناطق الألم، وجود حرارة، أو تكتلات حول المفصل.
* تقييم نطاق الحركة (Range of Motion): قياس قدرة المريض على ثني وفرد الركبة بشكل كامل، وملاحظة أي قيود أو ألم أثناء الحركة.
* تقييم الاستقرار (Stability): فحص الأربطة للتأكد من استقرار المفصل.
* تقييم القوة العضلية (Muscle Strength): فحص قوة العضلات المحيطة بالركبة.
* تقييم المشي (Gait Analysis): ملاحظة طريقة مشي المريض لتحديد أي عرج أو تغيير في نمط المشي.
* البحث عن علامات الاحتكاك: تحريك المفصل وسماع أو الشعور بأي طقطقة أو احتكاك.
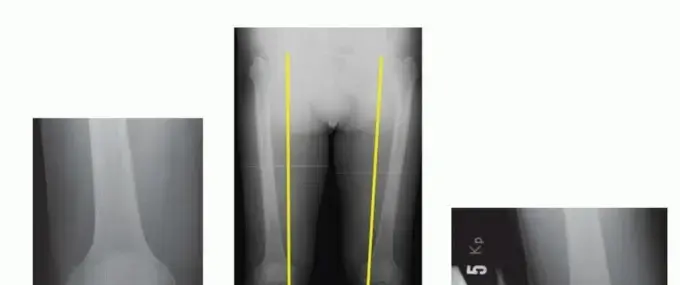
3. الفحوصات التصويرية (Imaging Studies):
تُعد الفحوصات التصويرية حاسمة لتأكيد التشخيص وتقييم مدى تلف المفصل.
-
الأشعة السينية (X-rays): هي الفحص الأول والأكثر شيوعًا. تُظهر الأشعة السينية:
- تضيق المسافة المفصلية: علامة على تآكل الغضروف.
- النتوءات العظمية (Osteophytes): الزوائد العظمية التي تتكون حول المفصل.
- تصلب تحت الغضروف (Subchondral Sclerosis): زيادة كثافة العظم تحت الغضروف المتآكل.
- التكيسات تحت الغضروفية (Subchondral Cysts): جيوب صغيرة مملوءة بالسوائل تتكون في العظم.
- يُفضل أخذ صور الأشعة السينية أثناء الوقوف (Weight-bearing X-rays) لتقييم تضيق المسافة المفصلية تحت تأثير وزن الجسم.
-
الرنين المغناطيسي (MRI): يُستخدم الرنين المغناطيسي لتقييم الأنسجة الرخوة بشكل أفضل، مثل:
- الغضاريف: يمكن أن يُظهر تفاصيل أكثر عن حالة الغضروف حتى في المراحل المبكرة.
- الهلالات والأربطة والأوتار: لتحديد أي تمزقات أو تلف فيها قد يساهم في الأعراض.
- التهاب الغشاء الزليلي: وتراكم السوائل في المفصل.
- يُعد الرنين المغناطيسي أداة قيمة لتقييم الضرر الكامل للمفصل وتخطيط العلاج.
-
الأشعة المقطعية (CT Scan): قد تُستخدم في بعض الحالات لتقييم بنية العظام بشكل أكثر تفصيلاً، خاصة قبل التخطيط للتدخلات الجراحية المعقدة.
4. الفحوصات المخبرية (Laboratory Tests):
لا توجد فحوصات دم محددة لتشخيص خشونة الركبة، ولكن قد يطلب الأستاذ الدكتور محمد هطيف بعض الفحوصات لاستبعاد حالات أخرى قد تسبب أعراضًا مشابهة، مثل:
* تحليل عامل الروماتويد (RF) ومضادات CCP: لاستبعاد التهاب المفاصل الروماتويدي.
* معدل ترسيب كرات الدم الحمراء (ESR) والبروتين المتفاعل C (CRP): لقياس مستويات الالتهاب في الجسم.
* تحليل حمض اليوريك: لاستبعاد النقرس.
بفضل خبرته التي تتجاوز العشرين عامًا واستخدامه لأحدث التقنيات التشخيصية، يضمن الأستاذ الدكتور محمد هطيف الوصول إلى تشخيص دقيق وشامل، مما يمهد الطريق لخطة علاجية مخصصة وفعالة لتحقيق أفضل النتائج للمرضى.
خيارات علاج خشونة الركبة: نهج الأستاذ الدكتور محمد هطيف المتكامل
يقدم الأستاذ الدكتور محمد هطيف، بخبرته الواسعة والبالغة أكثر من 20 عامًا في جراحة العظام والمفاصل، مجموعة شاملة من خيارات العلاج لخشونة الركبة، بدءًا من التدابير التحفظية وصولاً إلى التدخلات الجراحية المتقدمة. يركز نهجه على تخصيص العلاج ليناسب حالة كل مريض، مع الأخذ في الاعتبار شدة المرض، عمر المريض، مستوى نشاطه، وتوقعاته.
أولاً: العلاجات التحفظية (غير الجراحية)
تُعد هذه الخيارات هي الخطوة الأولى في علاج خشونة الركبة، وتهدف إلى تخفيف الألم، تحسين الوظيفة، وإبطاء تقدم المرض.
1. تعديل نمط الحياة:
- إنقاص الوزن: يُعد تقليل الوزن الزائد أحد أهم التدخلات. كل كيلوجرام يتم فقده يقلل الضغط على الركبة بشكل كبير، مما يخفف الألم ويحسن الوظيفة.
- النشاط البدني المعدل: تجنب الأنشطة عالية التأثير (مثل الجري والقفز) واستبدالها بأنشطة منخفضة التأثير (مثل المشي، السباحة، ركوب الدراجات).
- الراحة: توفير فترات راحة كافية للمفصل، خاصة بعد الأنشطة الشاقة.
2. العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation):
- تقوية العضلات: تمارين لتقوية العضلات المحيطة بالركبة (خاصة العضلة الرباعية للفخذ وأوتار الركبة) لتحسين الدعم والاستقرار.
- تحسين المرونة ونطاق الحركة: تمارين لتمديد العضلات والحفاظ على مرونة المفصل.
- العلاج اليدوي: تقنيات يقوم بها أخصائي العلاج الطبيعي لتحسين حركة المفصل.
- العلاج بالحرارة والبرودة: استخدام الكمادات الساخنة أو الباردة لتخفيف الألم والتورم.
3. الأدوية:
- المسكنات الموضعية: كريمات ومراهم تحتوي على مضادات الالتهاب غير الستيرويدية (NSAIDs) أو الكابسيسين لتخفيف الألم الموضعي.
- المسكنات الفموية:
- الباراسيتامول: لتخفيف الألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتخفيف الألم والالتهاب. يجب استخدامها بحذر بسبب آثارها الجانبية المحتملة على الجهاز الهضمي والقلب والكلى.
- المكملات الغذائية: مثل الجلوكوزامين والكوندرويتين، والتي قد تساعد بعض المرضى في تخفيف الأعراض، على الرغم من أن فعاليتها لا تزال قيد البحث.
4. الحقن داخل المفصل (Intra-articular Injections):
- حقن الكورتيكوستيرويدات: تُستخدم لتقليل الالتهاب والألم بشكل سريع، ولكن تأثيرها مؤقت ولا ينصح بتكرارها كثيرًا بسبب الآثار الجانبية المحتملة.
- حقن حمض الهيالورونيك (Hyaluronic Acid): يُعرف أيضًا باسم "تزييت المفصل". يعمل على تحسين لزوجة السائل الزليلي وتقليل الاحتكاك. قد يوفر تخفيفًا للألم يستمر لعدة أشهر.
- حقن البلازما الغنية بالصفائح الدموية (PRP): تتضمن سحب عينة من دم المريض، معالجتها لفصل البلازما الغنية بالصفائح الدموية، ثم حقنها في المفصل. يُعتقد أن عوامل النمو الموجودة في الصفائح الدموية تعزز الشفاء وتقلل الالتهاب. الأستاذ الدكتور محمد هطيف يستخدم هذه التقنية المتقدمة كجزء من خيارات العلاج المتوفرة لديه.
- حقن الخلايا الجذعية (Stem Cell Therapy): تقنية واعدة تتضمن استخدام خلايا جذعية من جسم المريض (عادة من نخاع العظم أو الأنسجة الدهنية) وحقنها في المفصل. يُعتقد أنها تساعد في إصلاح الأنسجة التالفة وتقليل الالتهاب. يُقدم الأستاذ الدكتور محمد هطيف هذه الخيارات المتقدمة بناءً على تقييم دقيق للحالة.
5. الأجهزة المساعدة:
- العكازات أو المشايات: لتخفيف الحمل على الركبة المصابة.
- دعامات الركبة (Braces): قد تساعد في توفير الدعم، تقليل الألم، وتحسين الاستقرار لبعض المرضى.
ثانياً: العلاجات الجراحية
عندما تفشل العلاجات التحفظية في تخفيف الألم وتحسين الوظيفة، قد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي. بصفته رائدًا في ج
خشونة الركبة وآلامها المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.. نلتزم بإعادتك لحياة خالية من الألم وحركة ركبة طبيعية.
مواضيع أخرى قد تهمك