الشلل الدماغي عند الأطفال الدليل الشامل للأسباب والتصنيف وطرق العلاج التقويمي
الخلاصة الطبية
الشلل الدماغي هو مجموعة من الاضطرابات العصبية الحركية غير التقدمية الناتجة عن إصابة في الدماغ النامي للطفل. يركز العلاج الطبي والتقويمي على الحد من التشنجات العضلية ومنع التشوهات العظمية من خلال العلاج الطبيعي والتدخلات الجراحية المبكرة لتحسين استقلالية الطفل وقدرته على الحركة.
الخلاصة الطبية السريعة: الشلل الدماغي هو مجموعة من الاضطرابات العصبية الحركية غير التقدمية الناتجة عن إصابة في الدماغ النامي للطفل. يركز العلاج الطبي والتقويمي على الحد من التشنجات العضلية ومنع التشوهات العظمية من خلال العلاج الطبيعي والتدخلات الجراحية المبكرة لتحسين استقلالية الطفل وقدرته على الحركة.
مقدمة عن الشلل الدماغي
نعلم أن تلقي تشخيص إصابة طفلك بحالة الشلل الدماغي قد يكون لحظة مليئة بالتساؤلات والقلق. بصفتنا متخصصين في جراحة العظام وتقويمها، نهدف من خلال هذا الدليل الطبي الشامل إلى تزويدك بالمعرفة الدقيقة والموثوقة حول هذه الحالة، لنضع بين يديك خريطة طريق واضحة لفهم حالة طفلك والخيارات العلاجية المتاحة.
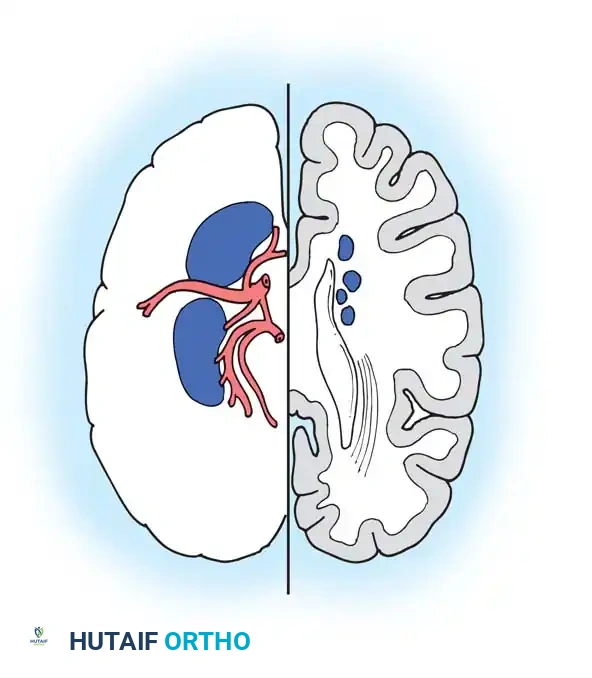
الشلل الدماغي هو مصطلح طبي شامل يُستخدم لوصف مجموعة من الاضطرابات الدائمة وغير التقدمية التي تؤثر على الحركة والوضعية وتناسق العضلات. تحدث هذه الاضطرابات نتيجة لإصابة أو خلل ثابت في الدماغ النامي للجنين أو الرضيع. تختلف الصورة السريرية بشكل كبير من طفل لآخر؛ فقد تتراوح بين أفراد يتأثرون بشكل خفيف مع اضطرابات حركية دقيقة لا تكاد تلاحظ، إلى مرضى يعانون من إعاقة جسدية شاملة، وتأخر فكري عميق، ومشاكل طبية معقدة.
بسبب هذا التنوع الكبير في الأعراض وغياب علامة حيوية تشخيصية واحدة حاسمة، كان تحديد المعايير الدقيقة للشلل الدماغي يمثل تحديا تاريخيا. ومع ذلك، يتفق المجتمع الطبي الدولي على ثلاث سمات مميزة وموحدة تشترك فيها جميع حالات الشلل الدماغي وهي:
- الضعف الحركي حيث يجب أن يكون هناك درجة معينة من الخلل الحركي. هذا يميز الشلل الدماغي عن الحالات المعرفية أو السلوكية الأولية مثل التأخر النمائي الشامل أو طيف التوحد.
- إصابة الدماغ النامي حيث يجب أن تكون الإصابة قد حدثت في الدماغ وهو في طور النمو. هذا يميز الحالة عن الأمراض العصبية التنكسية أو إصابات الدماغ الرضية التي تصيب الدماغ الناضج لدى الأطفال الأكبر سنا والبالغين. تعتبر الفترة الحرجة لهذه الإصابة بين لحظة الحمل وحتى بلوغ الطفل عامين من العمر.
- العجز العصبي غير التقدمي حيث تكون الآفة العصبية الأساسية في الدماغ ثابتة ولا تزداد سوءا مع مرور الوقت. هذا تمييز حاسم عن الأمراض الحركية التقدمية في مرحلة الطفولة مثل ضمور العضلات الشوكي.
على الرغم من أن العجز العصبي في الشلل الدماغي دائم وغير تقدمي، إلا أن المظاهر العضلية الهيكلية ديناميكية للغاية وتتغير مع الوقت. يجب أن يدرك الأهل والطبيب المعالج أن الخلل الدماغي الثابت مقترنا بالنمو الجسدي للطفل يؤدي إلى فقدان تدريجي لنطاق الحركة، وتقلصات عضلية ديناميكية، وتشوهات عظمية ثابتة، وفي النهاية قد يؤدي إلى خلع أو خلع جزئي في المفاصل.
مدى انتشار الشلل الدماغي
يشكل الأطفال المصابون بالشلل الدماغي الشريحة الأكبر من مرضى الأطفال الذين يعانون من اضطرابات عصبية عضلية على مستوى العالم. يختلف معدل انتشار الحالة دوليا، ويتأثر بشدة بمدى توفر وجودة الرعاية السابقة للولادة، والوضع الاجتماعي والاقتصادي للأم، والعوامل البيئية، وتطور تقنيات التوليد والعناية المركزة لحديثي الولادة.
تحديد معدل الانتشار الحقيقي يعتبر أمرا معقدا بسبب تأخر التشخيص في بعض الحالات؛ فالعديد من الأطفال الذين يعانون من إصابات خفيفة لا يتم تشخيصهم رسميا حتى بلوغهم عامين أو ثلاثة أعوام، خاصة في المجتمعات التي تعاني من محدودية الوصول إلى الرعاية المتخصصة للأطفال.
عالميا يتراوح معدل الانتشار بين حالة واحدة إلى سبع حالات لكل ألف ولادة حية، مما يعكس التفاوت في البنية التحتية للرعاية الصحية العالمية. وفي الدول المتقدمة، يبلغ المعدل حوالي حالتين إلى ثلاث حالات لكل ألف ولادة حية. كان يُعتقد سابقا أن معدل الانتشار يزداد بسبب تحسن معدلات بقاء الأطفال الخدج جدا وذوي الوزن المنخفض عند الولادة على قيد الحياة. ومع ذلك، أظهرت الدراسات الوبائية الكبيرة أنه في حين تحسنت معدلات بقاء هؤلاء الأطفال الضعفاء، إلا أن ذلك لم يؤد إلى زيادة كبيرة في معدل الانتشار الإجمالي للمرض.
أسباب الشلل الدماغي وتوقيت الإصابة
يمكن أن تحدث الإصابة في الدماغ النامي في أي وقت من بداية الحمل وحتى مرحلة الطفولة المبكرة. يتم تصنيف الأسباب عادة زمنيا إلى فترات ما قبل الولادة، وأثناء الولادة، وما بعد الولادة. من المفاهيم الخاطئة الشائعة أن نقص الأكسجين أثناء الولادة هو السبب الرئيسي؛ ففي الواقع أقل من نسبة ضئيلة جدا من الحالات تحدث أثناء عملية الولادة الفعلية، بينما تحدث الغالبية العظمى من الإصابات خلال فترة الحمل.
عوامل ما قبل الولادة
تمثل فترة ما قبل الولادة النسبة الأكبر من حالات الشلل الدماغي. تم تحديد مجموعة واسعة من عوامل الخطر التي قد تساهم في ذلك:
* العوامل الجنينية وتشمل الاضطرابات الوراثية، والتشوهات الخلقية في الدماغ، والتشوهات الصبغية.
* عوامل خاصة بالأم مثل اضطرابات النوبات التشنجية، وضعف الإدراك، وأمراض الغدة الدرقية، وتاريخ من فقدان الحمل السابق.
* عوامل متعلقة بالحمل وتشمل عدم توافق فصائل الدم، وزيادة السائل الأمينوسي، وانفصال المشيمة، وقصور المشيمة، وتعرض الأم للمواد المسخية أو الأدوية الضارة.
* العوامل المعدية حيث تلعب العدوى الفيروسية والبكتيرية دورا كبيرا، مثل داء المقوسات، والحصبة الألمانية، والفيروس المضخم للخلايا، والهربس البسيط.
* التهاب المشيمة والسلى حيث تشير الأبحاث الحديثة بشدة إلى أن عدوى الرحم واستجابة الجنين الالتهابية اللاحقة تعتبر حافزا رئيسيا لإصابة المادة البيضاء في دماغ الجنين النامي.
عوامل أثناء الولادة
تشمل هذه الفترة الوقت من بداية المخاض وحتى الأيام القليلة الأولى من الحياة. في حين أن الاختناق عند الولادة هو سبب معروف، إلا أنه مسؤول عن أقلية من الحالات.
* مضاعفات المخاض مثل تدلي الحبل السري، والمجيء المقعدي للجنين.
* الخداج وانخفاض الوزن عند الولادة حيث يعتبر الأطفال الذين يقل وزنهم عن كيلوغرام ونصف عند الولادة معرضين لخطر متزايد بشكل كبير. يعتبر هذا هو عامل الخطر الأكثر أهمية في طب حديثي الولادة الحديث.
عوامل ما بعد الولادة
تشكل أسباب ما بعد الولادة مجموعة فرعية صغيرة ولكنها مهمة، وتحدث عادة قبل سن الثانية.
* اعتلال الدماغ الإقفاري بنقص الأكسجين وغالبا ما يسببه استنشاق العقي أو استمرار الدورة الدموية الجنينية. يظهر سريريا مع نقص التوتر العضلي الشديد، وانخفاض الحركة العفوية، ونوبات تشنجية عند حديثي الولادة.
* الالتهابات مثل التهاب السحايا الجرثومي والتهاب الدماغ الفيروسي.
* الصدمات وإصابات الدماغ الرضية الشديدة سواء كانت عرضية أو غير عرضية.
* اليرقان الشديد وهو ارتفاع البيليروبين الشديد الذي يؤدي إلى تلف العقد القاعدية في الدماغ، مما يؤدي عادة إلى شلل دماغي خلل الحركة، وهو نادر الآن في الدول المتقدمة بسبب العلاج الضوئي.
التغيرات الفسيولوجية وتلين المادة البيضاء المحيطة بالبطين
إن زيادة حالات الشلل الدماغي لدى الأطفال الخدج مدفوعة في المقام الأول بالتشريح الوعائي الفريد والهشاشة الشديدة للمادة البيضاء المحيطة بالبطين خلال أواخر الثلث الثاني وأوائل الثلث الثالث من الحمل.
بين الأسبوعين السادس والعشرين والثاني والثلاثين من الحمل، تكون المنطقة المحيطة بالبطين والتي تحتوي على المسالك القشرية الشوكية النازلة المسؤولة عن التحكم الحركي منطقة وعائية حساسة للغاية. الأوعية الدموية في هذه المنطقة هشة للغاية وتفتقر إلى القدرة على التنظيم الذاتي، مما يجعلها عرضة بشكل رائع للتقلبات الفسيولوجية.

يمكن لنوبات نقص الأكسجين، أو سكري الأم، أو عدوى الرحم، أو التحولات السريعة في ضغط الدم أن تصيب هذه الأوعية الدقيقة. يؤدي هذا إلى نقص التروية الدموية وما يعقبه من نخر وتلف في المادة البيضاء، وهي حالة تعرف باسم تلين المادة البيضاء المحيطة بالبطين. نظرا لأن المسالك الحركية النازلة إلى الأطراف السفلية تقع في الجزء الأكثر وسطية في المساحة المحيطة بالبطين، فهي الأكثر عرضة لهذه الإصابة الإقفارية. يفسر هذا الترتيب التشريحي بدقة سبب إصابة الأطفال الخدج الذين يعانون من هذه الحالة بشكل كلاسيكي بالشلل المزدوج التشنجي حيث تكون الأطراف السفلية متأثرة أكثر من الأطراف العلوية.
علاوة على ذلك، يمكن أن تؤدي هذه التقلبات الوعائية إلى تمزق المطرس الجرثومي، مما يؤدي إلى نزيف داخل البطين. تعتبر شدة هذا النزيف مؤشرا هاما للغاية للنتائج التطورية العصبية المستقبلية.
درجات نزيف الدماغ عند حديثي الولادة
يتم استخدام تصنيف طبي لتقييم شدة النزيف داخل البطين عند حديثي الولادة عبر الموجات فوق الصوتية للجمجمة:
* الدرجة الأولى حيث يقتصر النزيف بشكل صارم على المطرس الجرثومي.
* الدرجة الثانية حيث يمتد النزيف إلى البطينين الجانبيين، ولكن دون تمدد البطين.
* الدرجة الثالثة حيث يمتد النزيف إلى البطينين مع تمدد البطين اللاحق أو استسقاء الرأس.
* الدرجة الرابعة حيث يمتد النزيف خارج البطينين إلى أنسجة الدماغ المجاورة.
تحمل الدرجتان الأولى والثانية خطرا منخفضا نسبيا للتطور إلى شلل دماغي شديد. على العكس من ذلك، تحمل الدرجتان الثالثة والرابعة نسبة أعلى بكثير من العواقب العصبية الشديدة، بما في ذلك الشلل الرباعي التشنجي، والإعاقة الذهنية العميقة، والحاجة إلى تحويلات جراحية لتصريف السوائل بسبب استسقاء الرأس بعد النزيف.
التصنيف الجغرافي للشلل الدماغي
نظرا لأن الشلل الدماغي هو مصطلح وصفي وليس كيانا مرضيا محددا، فإن التصنيف الدقيق ضروري للتواصل بين الفرق الطبية متعددة التخصصات، وتحديد التشخيص، وصياغة خطط العلاج التقويمي. يصنف الشلل الدماغي في المقام الأول بطريقتين متميزتين وهما التصنيف الجغرافي الطبوغرافي والتصنيف الفسيولوجي الحركي.
يصنف النظام الجغرافي المريض بناء على المناطق التشريحية من الجسم المتأثرة باضطراب الحركة. على الرغم من أن نمط إصابة المريض يمكن أن يتطور بمهارة بمرور الوقت، إلا أن هذا التصنيف يوفر صورة سريرية سريعة للعجز الوظيفي للمريض.
الشلل النصفي الطولي
يعني إصابة الطرف العلوي والسفلي في جانب واحد من الجسم. ينتج عادة عن حدث إقفاري بؤري أحادي الجانب في الدماغ. عادة ما يكون الطرف العلوي متأثرا بشكل أشد من الطرف السفلي. غالبا ما يظهر المرضى بوضعية مميزة تشمل دوران الكتف للداخل، وثني الكوع، وكب الساعد، وثني المعصم، وتشوه الإبهام داخل الكف. في الطرف السفلي، تعتبر القدم الحنفاء التشنجية هي السمة المميزة، مما يؤدي غالبا إلى تفاوت كبير سريريا في طول الأطراف حيث يكون الجانب المشلول أقصر بسبب انخفاض النمو. يتم تحقيق المشي المستقل بشكل شبه عالمي في هذه الحالات.
الشلل المزدوج
يعني إصابة الأطراف الأربعة، ولكن الأطراف السفلية تتأثر بشكل أكبر بكثير من الأطراف العلوية. هذا هو المظهر الكلاسيكي للخداج وتلين المادة البيضاء المحيطة بالبطين. قد تكون إصابة الطرف العلوي خفيفة، وتتجلى فقط في شكل حماقة حركية دقيقة. تظهر الأطراف السفلية تشنجا كبيرا، مما يؤدي إلى مشية القرفصاء الكلاسيكية أو مشية المقص بسبب فرط نشاط العضلات القابضة للورك والمقربة وأوتار الركبة. هؤلاء المرضى هم المرشحون الأكثر شيوعا لجراحات العظام متعددة المستويات لتحسين حركيات المشي.
الشلل الرباعي
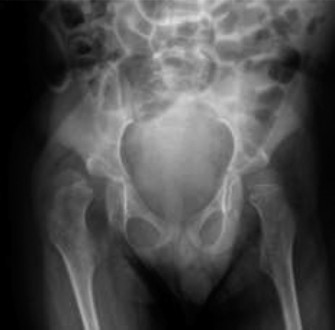
يعني إصابة الأطراف الأربعة، مع تأثر الأطراف العلوية بشكل متساو أو أكثر من الأطراف السفلية. ينتج عادة عن اعتلال الدماغ الإقفاري بنقص الأكسجين الشديد والشامل، وغالبا ما يحدث عند الأطفال مكتملي النمو. يعاني هؤلاء المرضى من ضعف حركي شامل وعميق، وغالبا ما يكون مصحوبا بخلل وظيفي بصلي مثل صعوبات البلع وخطر الاستنشاق، واضطرابات النوبات، وضعف إدراكي شديد. من الناحية التقويمية، يكون هؤلاء المرضى معرضين لخطر كبير للإصابة بتشوهات عضلية هيكلية شديدة وتقدمية، وأبرزها خلع الورك التشنجي والجنف العصبي العضلي. يركز علاج العظام عادة على الرعاية التلطيفية، وتسهيل التمريض، والحفاظ على النظافة الشخصية، وضمان جلوس مريح، بدلا من تحقيق المشي المستقل.
التصنيف الفسيولوجي الحركي للشلل الدماغي
يعتمد هذا التصنيف على النوع السائد من اضطراب الحركة وشذوذ توتر العضلات. ويرتبط ارتباطا مباشرا بالموقع التشريحي لآفة الدماغ.
الشلل الدماغي التشنجي
هو النوع الفسيولوجي الأكثر شيوعا، حيث يمثل الغالبية العظمى من جميع حالات الشلل الدماغي. ينتج عن إصابة المسالك الهرمية في القشرة الحركية أو مسارات المادة البيضاء النازلة. يتميز بزيادة تعتمد على السرعة في توتر العضلات، وفرط المنعكسات. من الناحية التقويمية، يخلق التشنج خللا مزمنا في قوى العضلات عبر المفاصل. هذا هو نوع الشلل الدماغي الأكثر قابلية للتدخل الجراحي التقويمي مثل إطالة الأوتار وقطع العظام لأن فرط نشاط العضلات يمكن التنبؤ به ومتسق.
الشلل الدماغي خلل الحركة
ينتج عن إصابة النظام خارج الهرمي، وتحديدا العقد القاعدية. يتميز بحركات غير طبيعية ولا إرادية وغير منضبطة. قد تشمل هذه الحركات حركات بطيئة ملتوية خاصة في الأطراف البعيدة، أو حركات سريعة متشنجة وغير متوقعة، أو تقلصات عضلية مستدامة تسبب التواء وحركات متكررة أو مواقف غير طبيعية. يجب الحذر الشديد عند التفكير في الإجراءات التقويمية لهؤلاء المرضى، حيث أن الطبيعة غير المتوقعة لتوتر العضلات غالبا ما تؤدي إلى انعكاس شديد للتشوه. يتم تجنب الجراحة عموما ما لم يكن هناك تقلص صلب وثابت يعيق الرعاية بشكل خطير.
الشلل الدماغي الرنحي
ينتج عن إصابة المخيخ أو مساراته. يتميز بفقدان التوازن والتنسيق وإدراك العمق. يظهر المرضى مشية واسعة القاعدة وغير مستقرة ورعاشا مقصودا. الشلل الدماغي الرنحي النقي نادر الحدوث وغالبا ما يختلط بالتشنج.
الشلل الدماغي المختلط
لا يتناسب العديد من المرضى بدقة مع فئة فسيولوجية واحدة. العرض المختلط الأكثر شيوعا هو التشنج جنبا إلى جنب مع خلل الحركة. في هذه الحالات المعقدة، يجب على جراح العظام أن يحدد بعناية أي مكون من التشوه مدفوع بالتشنج والذي يمكن تصحيحه جراحيا، وأي مكون مدفوع بخلل التوتر العضلي والذي يقاوم التدخل التقويمي بشدة.
التطور العظمي من الإصابة الدماغية إلى التشوه الحركي
إن فهم مسببات وتصنيف الشلل الدماغي أمر بالغ الأهمية لجراح العظام، لأنه يحدد التاريخ الطبيعي لأمراض الجهاز العضلي الهيكلي. المشكلة التقويمية الأساسية في الشلل الدماغي هي أن الهيكل العظمي ينمو بمعدل طبيعي، لكن العضلات المتشنجة والمقيدة لا تستطيل بشكل متناسب. هذا يخلق سلسلة من الأمراض المتتالية:
| مرحلة التطور | الوصف الطبي والسريري |
|---|---|
| التقلص الديناميكي | في البداية، تكون العضلة مشدودة فقط عند تنشيطها بسبب التشنج. يكون للمفصل نطاق حركة سلبي كامل تحت التخدير. |
| التقلص العضلي الثابت | بمرور الوقت، تخضع العضلة لتغيرات هيكلية مثل قصر القسيمات العضلية وزيادة ترسب الكولاجين، مما يؤدي إلى تقلص ثابت لا يزول تحت التخدير. |
| التشوه العظمي | القوى العضلية غير الطبيعية وغير المتماثلة التي تعمل على الهيكل العظمي للأطفال النامي والمرن تغير نمذجة العظام الطبيعية. هذا يؤدي إلى استمرار المحاذاة الجنينية، مثل الانقلاب الأمامي للفخذ، وأروح الورك، والتواء الظنبوب. |
| عدم استقرار المفصل | يؤدي الجمع بين التقلصات الثابتة والتشوه العظمي إلى تغيير قوى تفاعل المفصل، مما يؤدي حتما إلى خلع جزئي وخلع ومرض تنكسي مبكر في المفاصل، وبشكل أكثر خطورة في الورك. |
الهدف النهائي للتدخل التقويمي في الشلل الدماغي هو مقاطعة هذه السلسلة وتحسين الوظيفة ومنع خلع المفاصل وزيادة جودة حياة المريض إلى أقصى حد من خلال فهم عميق للمسببات العصبية الكامنة.
تشخيص الشلل الدماغي
يعتمد تشخيص الشلل الدماغي بشكل أساسي على التقييم السريري الدقيق ومراقبة التطور الحركي للطفل. يقوم طبيب أعصاب الأطفال بالتعاون مع جراح العظام بتقييم التاريخ الطبي للطفل، بما في ذلك تفاصيل الحمل والولادة. يتم فحص ردود الفعل العصبية، وتوتر العضلات، والقدرة على التحكم في الرأس والجلوس والمشي.
يعتبر التصوير بالرنين المغناطيسي للدماغ الأداة التشخيصية الأكثر أهمية لتأكيد وجود إصابة في الدماغ وتحديد موقعها ومدى شدتها. يساعد هذا التصوير في استبعاد الحالات العصبية الأخرى التي قد تتشابه أعراضها مع الشلل الدماغي. بالإضافة إلى ذلك، قد يتم إجراء اختبارات جينية أو استقلابية إذا كان هناك اشتباه في وجود متلازمات وراثية نادرة.
الخيارات العلاجية والتدخلات التقويمية
يتطلب علاج الشلل الدماغي نهجا متعدد التخصصات يشمل أطباء الأعصاب، وجراحي العظام، وأخصائيي العلاج الطبيعي والوظيفي. لا يوجد علاج شافٍ يزيل التلف الدماغي، ولكن الهدف هو تحسين قدرات الطفل ومنع المضاعفات.
يلعب العلاج الطبيعي دورا محوريا في الحفاظ على مرونة العضلات والمفاصل، وتعزيز القوة والتوازن. تستخدم الجبائر والأجهزة التقويمية لدعم المفاصل الضعيفة ومنع التشوهات. كما تستخدم حقن البوتوكس في العضلات المتشنجة لإرخائها مؤقتا، مما يسهل العلاج الطبيعي ويؤخر الحاجة إلى الجراحة.
عندما تفشل العلاجات التحفظية في السيطرة على التقلصات العضلية والتشوهات العظمية، يأتي دور جراحة العظام التقويمية. تشمل الإجراءات الجراحية إطالة الأوتار المشدودة، ونقل الأوتار لتحسين توازن العضلات، وقطع العظام وإعادة توجيهها لتصحيح التشوهات، وتثبيت المفاصل في الحالات الشديدة. يفضل العديد من الجراحين إجراء جراحات متعددة المستويات في جلسة واحدة لتقليل فترات التعافي وتجنب التخدير المتكرر.
التعافي وإعادة التأهيل
تعتبر مرحلة ما بعد الجراحة التقويمية حاسمة لضمان نجاح التدخل الطبي. يحتاج الطفل إلى برنامج إعادة تأهيل مكثف ومصمم خصيصا لحالته. يشمل ذلك العلاج الطبيعي لتقوية العضلات الضعيفة، وتدريب المشي باستخدام الأجهزة المساعدة إذا لزم الأمر، والعلاج الوظيفي لتحسين مهارات الحياة اليومية.
يتطلب التعافي صبرا ودعما نفسيا مستمرا للطفل والأسرة. يجب إجراء متابعة دورية مع جراح العظام لمراقبة النمو والتأكد من عدم عودة التشوهات. إن الالتزام بخطة العلاج وإعادة التأهيل يساهم بشكل كبير في تحسين استقلالية الطفل ونوعية حياته على المدى الطويل.
الأسئلة الشائعة
هل الشلل الدماغي مرض وراثي
في معظم الحالات، لا يعتبر الشلل الدماغي مرضا وراثيا ينتقل مباشرة من الآباء إلى الأبناء. ومع ذلك، قد تزيد بعض العوامل الوراثية من قابلية الجنين للإصابة بمضاعفات أثناء الحمل قد تؤدي بدورها إلى الشلل الدماغي.
هل يزداد الشلل الدماغي سوءا مع تقدم العمر
الإصابة الدماغية الأساسية التي تسببت في الشلل الدماغي هي إصابة ثابتة ولا تزداد سوءا. ولكن، الأعراض الجسدية والتشوهات العظمية والعضلية قد تتطور وتصبح أكثر وضوحا مع نمو الطفل إذا لم يتم التدخل الطبي والتقويمي المناسب.
متى تظهر العلامات الأولى للشلل الدماغي
غالبا ما تظهر العلامات الأولى خلال الأشهر الأولى من حياة الطفل. قد يلاحظ الأهل تأخرا في الوصول إلى مراحل التطور الحركي مثل التحكم في الرأس، أو الجلوس، أو الزحف، بالإضافة إلى تصلب أو ارتخاء غير طبيعي في العضلات.
هل يمكن الشفاء التام من الشلل الدماغي
لا يوجد علاج يشفي التلف الدماغي بشكل تام. ومع ذلك، يمكن للتدخل المبكر، والعلاج الطبيعي، والجراحات التقويمية أن تحسن بشكل كبير من قدرات الطفل الحركية وتمنع المضاعفات وتزيد من استقلاليته.
ما هو دور الجراحة التقويمية في العلاج
تهدف الجراحة التقويمية إلى تصحيح التشوهات العظمية، وإطالة الأوتار المشدودة، وإعادة توازن القوى العضلية حول المفاصل. يساعد ذلك في تحسين القدرة على المشي، ومنع خلع المفاصل خاصة مفصل الورك، وتسهيل العناية اليومية بالطفل.
هل يؤثر الشلل الدماغي على مستوى الذكاء
ليس بالضرورة. العديد من الأطفال المصابين بالشلل الدما
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك