الدليل الشامل لمرض الشلل الدماغي عند الأطفال التشخيص والعلاج والتأهيل
الخلاصة الطبية
الشلل الدماغي هو مجموعة من الاضطرابات الحركية الدائمة الناتجة عن تلف في الدماغ غير المكتمل النمو. يتضمن العلاج تقييما دقيقا لتحليل المشي وتدخلات جراحية متقدمة لتصحيح التشوهات العضلية والعظمية، إلى جانب العلاج الطبيعي المكثف لتحسين استقلالية الطفل وقدرته على الحركة.
الخلاصة الطبية السريعة: الشلل الدماغي هو مجموعة من الاضطرابات الحركية الدائمة الناتجة عن تلف في الدماغ غير المكتمل النمو. يتضمن العلاج تقييما دقيقا لتحليل المشي وتدخلات جراحية متقدمة لتصحيح التشوهات العضلية والعظمية، إلى جانب العلاج الطبيعي المكثف لتحسين استقلالية الطفل وقدرته على الحركة.
مقدمة شاملة عن الشلل الدماغي
يمثل تشخيص إصابة الطفل بحالة الشلل الدماغي لحظة فارقة في حياة أي أسرة. نحن نتفهم تماما حجم القلق والتساؤلات التي تدور في أذهان الآباء والأمهات حول مستقبل طفلهم، وقدرته على الحركة، واستقلاليته في المستقبل. يهدف هذا الدليل الطبي الشامل إلى تقديم معلومات دقيقة، موثوقة، ومبنية على أحدث المراجع الطبية في جراحة العظام للأطفال، ليكون بمثابة خريطة طريق واضحة تنير درب العائلات في رحلة العلاج والتأهيل.
الشلل الدماغي ليس مرضا واحدا، بل هو مجموعة غير متجانسة من الاضطرابات الدائمة التي تؤثر على الحركة ووضعية الجسم. تنشأ هذه الحالة نتيجة إصابة ثابتة أو شذوذ في نمو الدماغ غير المكتمل، غالبا قبل الولادة أو أثناءها أو في المراحل الأولى من حياة الطفل. من أهم الحقائق الطبية التي يجب على الأهل إدراكها هي أن الإصابة العصبية في الدماغ هي إصابة ثابتة لا تتدهور أو تزداد سوءا مع مرور الوقت. ومع ذلك، فإن التأثيرات العضلية والهيكلية الناتجة عن هذه الإصابة تتطور وتتغير باستمرار مع نمو الطفل.
هنا يبرز الدور الحيوي لجراح العظام المتخصص، حيث تتركز مهمته على إدارة وعلاج التغيرات الميكانيكية الحيوية، والتقلصات العضلية، والخلع الجزئي في المفاصل، والتي تنتج جميعها عن اختلال التوتر العضلي وضعف التحكم الحركي.
التشريح وتأثير الإصابة على الجهاز الحركي
لفهم الشلل الدماغي بشكل أعمق، يجب أن ننظر إلى العلاقة المعقدة بين الدماغ والجهاز العضلي الهيكلي. في الحالة الطبيعية، يرسل الدماغ إشارات كهربائية متوازنة عبر الأعصاب إلى العضلات، مما يسمح بحركة سلسة ومتناسقة.
في حالة الشلل الدماغي، يؤدي التلف في مناطق معينة من الدماغ إلى إرسال إشارات غير منتظمة ومفرطة إلى العضلات. هذا الخلل يؤدي إلى ما يعرف بالتشنج العضلي المستمر. بمرور الوقت، ومع نمو عظام الطفل بشكل أسرع من العضلات المشدودة، تبدأ العضلات في القصر، مما يؤدي إلى حدوث ما يسمى بالتقلصات العضلية الثابتة. هذه التقلصات تسحب المفاصل في اتجاهات غير طبيعية، مما يغير من ميكانيكية عمل الروافع العظمية في الجسم، وقد يؤدي في النهاية إلى تشوهات عظمية أو خلع في المفاصل، خاصة في منطقة الورك.
الأسباب وعوامل الخطر المؤدية للإصابة
تتعدد الأسباب التي قد تؤدي إلى حدوث الشلل الدماغي، وعادة ما يتم تقسيمها بناء على توقيت حدوث الإصابة بالنسبة للولادة. يعتمد الأطباء بشكل كبير على التاريخ الطبي الدقيق لتحديد عوامل الخطر المحتملة.
تشمل العوامل الرئيسية التي تزيد من احتمالية الإصابة ما يلي
- الولادة المبكرة جدا قبل اكتمال نمو الجنين
- انخفاض الوزن الشديد عند الولادة
- نقص الأكسجين الواصل إلى الدماغ أثناء أو بعد الولادة
- النزيف داخل بطينات الدماغ
- تلين المادة البيضاء المحيطة بالبطينات وهو نوع من التلف يصيب الأنسجة العصبية في الدماغ
- التهابات الدماغ في الأشهر الأولى من حياة الطفل
من الجدير بالذكر أنه باستثناء بعض الحالات النادرة جدا مثل الشلل النصفي التشنجي العائلي والترنح الخلقي، فإنه لا يوجد مكون وراثي أو جيني معروف لمعظم حالات الشلل الدماغي.
الأعراض وعلامات التأخر الحركي
يعتبر الفهم العميق لمراحل التطور الحركي الطبيعي وردود الفعل البدائية أمرا بالغ الأهمية لاكتشاف الأطفال الذين يعانون من تأخر في النضج الحركي. يتبع التطور الحركي الطبيعي نمطا صارما يبدأ من الرأس ويتجه نزولا نحو القدمين. يبدأ هذا التطور بوظائف البلع والمص عند الولادة، ثم يتطور إلى التحكم في الرأس، ويصل في النهاية إلى التحكم في المشي والمخارج.
مراحل التطور الحركي المبكر
تعتبر المعالم التالية بمثابة خط أساس لتقييم التأخر النمائي. إذا لم يحقق الطفل هذه المعالم ضمن الحد الأقصى للعمر الطبيعي، فإن ذلك يستدعي تقييما عصبيا وعظميا دقيقا
- التحكم في الرأس يحدث عادة في عمر ثلاثة أشهر، والحد الأقصى الطبيعي هو ستة أشهر
- الجلوس المستقل يحدث عادة في عمر ستة أشهر، والحد الأقصى الطبيعي هو تسعة أشهر
- الزحف يحدث عادة في عمر ثمانية أشهر، والحد الأقصى يتفاوت حيث يتجاوز بعض الأطفال الطبيعيين مرحلة الزحف
- الوقوف مع الاستناد يحدث عادة في عمر ثمانية أشهر، والحد الأقصى الطبيعي هو اثنا عشر شهرا
- المشي المستقل يحدث عادة في عمر اثني عشر شهرا، والحد الأقصى الطبيعي هو سبعة عشر شهرا
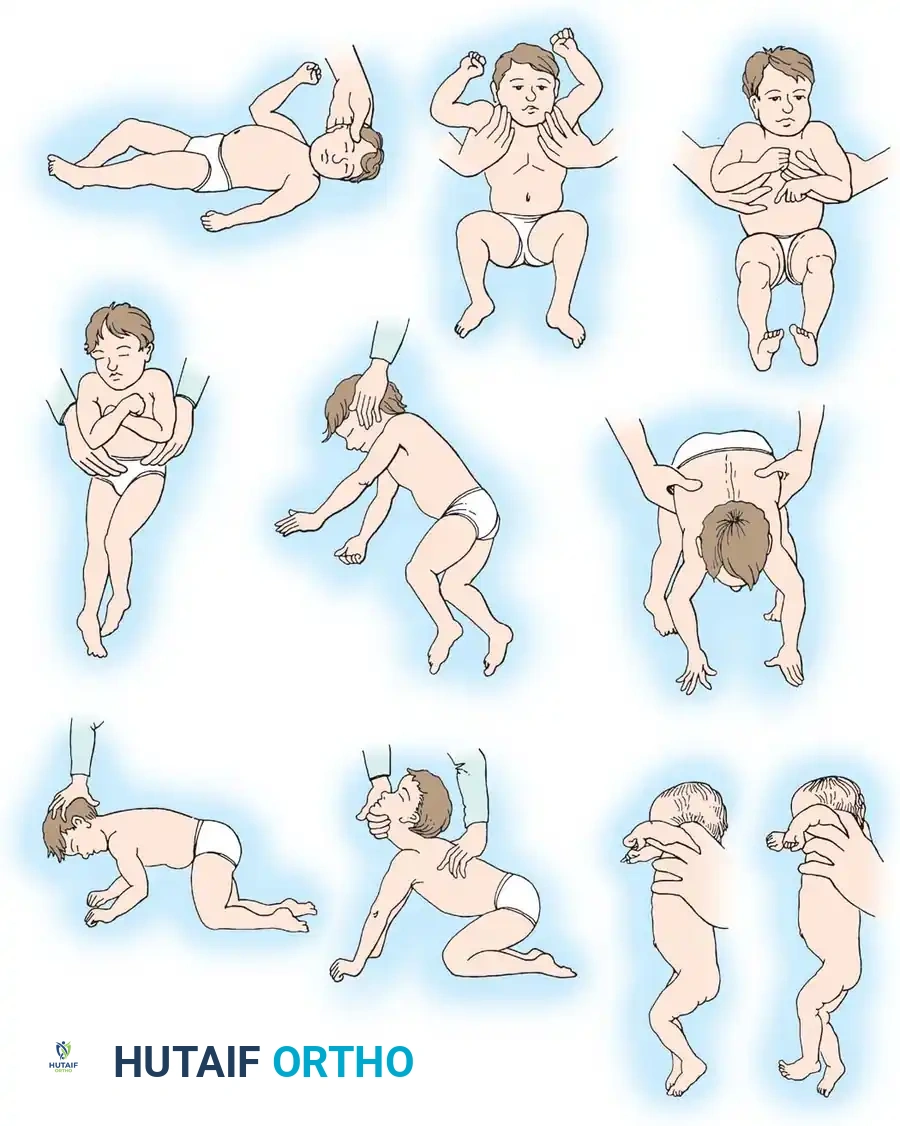
دور ردود الفعل البدائية
ردود الفعل البدائية هي حركات لا إرادية يتحكم فيها جذع الدماغ وتكون موجودة في مرحلة الطفولة المبكرة. في التطور الطبيعي، يتم تثبيط هذه الردود واختفاؤها تدريجيا مع نضوج القشرة الدماغية. أما لدى الأطفال المصابين بالشلل الدماغي، فإن هذا التثبيط الدماغي يكون ضعيفا، مما يتسبب في استمرار هذه الردود البدائية لفترة أطول من المعتاد، وفي الحالات الشديدة، قد تستمر بشكل دائم.
في المقابل، فإن ردود الفعل التوازنية المتقدمة مثل تفاعل المظلة لحماية الرأس عند السقوط، والتي تعتبر متطلبات أساسية للمشي المستقل الطبيعي، قد تتأخر بشكل كبير أو قد لا تظهر أبدا.

استمرار هذه الردود البدائية لا يشير فقط إلى ضعف عصبي، بل يساهم بشكل نشط في تطور التشوهات العضلية الهيكلية. على سبيل المثال، يمكن أن يؤدي استمرار التوتر غير المتماثل في الرقبة إلى خلع أو خلع جزئي في مفصل الورك في جانب واحد من الجسم بسبب التشنج المستمر للعضلات المقربة والمثنية.
التشخيص والتقييم السريري الدقيق
يعتبر التاريخ الطبي والفحص البدني الدقيق هما الأدوات التشخيصية الأهم. يقوم الطبيب بجمع معلومات مفصلة عن فترة الحمل والولادة وما بعدها.
في الغالب، لا تكون الدراسات الإضافية مثل الأشعة السينية، تحاليل الدم، التحليل الكروموسومي، الأشعة المقطعية، والتصوير بالرنين المغناطيسي مطلوبة لإثبات التشخيص الأساسي. ومع ذلك، فإنها ذات قيمة عالية جدا في تحديد المدى التشريحي لإصابة الدماغ، واستبعاد الاضطرابات العصبية التنكسية التدريجية التي قد تتشابه أعراضها مع الشلل الدماغي.
تشخيص الشلل الدماغي قبل سن السنتين يعتبر أمرا صعبا للغاية ومحفوفا بالمزالق التشخيصية. أثبتت الدراسات الطبية أن نسبة كبيرة من الأطفال الذين تم تشخيصهم مبكرا في عمر السنة، لم تنطبق عليهم معايير التشخيص عند بلوغهم سن السابعة.
حالات تتشابه مع الشلل الدماغي
عند تقييم الرضيع الذي يعاني من توتر عضلي غير طبيعي، يجب على جراح العظام مراعاة الاختلافات الفسيولوجية والعرقية، بالإضافة إلى الحالات العابرة
- خلل التوتر العابر عند الخدج هي حالة تتميز بزيادة التوتر العضلي في الأطراف السفلية بين عمر أربعة وأربعة عشر شهرا. غالبا ما يتم الخلط بينها وبين الشلل الدماغي التشنجي المزدوج. ومع ذلك، فهي حالة مؤقتة تتحسن وتختفي تلقائيا دون أي تدخل جراحي أو طبي.
- الاختلافات العرقية في قوة العضلات يميل بعض الأطفال من أعراق معينة إلى إظهار توتر عضلي أساسي أعلى مقارنة بالمجموعات الأخرى خلال فترة الرضاعة. الفشل في التعرف على هذا المتغير الفسيولوجي الطبيعي يمكن أن يؤدي إلى تشخيص خاطئ.
تصنيف القدرات الحركية الكبرى
يستخدم الأطباء نظاما عالميا معتمدا لتصنيف الوظائف الحركية الكبرى للأطفال المصابين، وهو يمثل المعيار الذهبي لتوحيد التواصل بين جراحي العظام، أطباء الأعصاب، وأخصائيي العلاج الطبيعي.
| المستوى | الوصف الدقيق للقدرة الحركية |
|---|---|
| المستوى الأول | يمشي الطفل دون قيود، ويؤدي المهارات الحركية المتقدمة مثل الجري والقفز، ولكن مع انخفاض طفيف في السرعة والتوازن والتنسيق. |
| المستوى الثاني | يمشي بشكل مستقل دون أجهزة مساعدة، ولكن لديه قيود في المشي لمسافات طويلة أو في الأماكن المفتوحة، ويواجه صعوبة في الجري والقفز. |
| المستوى الثالث | يمشي باستخدام أجهزة مساعدة يدوية مثل العكازات أو المشايات في معظم الأماكن المغلقة، ويستخدم كرسيا متحركا للمسافات الطويلة في المجتمع. |
| المستوى الرابع | القدرة على التنقل الذاتي محدودة بشدة. يمكن للطفل الوقوف للانتقال من مكان لآخر، ولكنه يعتمد كليا على الكراسي المتحركة في معظم الأماكن. |
| المستوى الخامس | يفتقر الطفل إلى التحكم في الرأس والجذع ضد الجاذبية. لا يستطيع الجلوس بشكل مستقل، ويعتمد كليا على مقدمي الرعاية في جميع جوانب التنقل والعناية اليومية. |
التقييم والتنبؤ بالقدرة على المشي
يعد التنبؤ بالقدرة النهائية للطفل على المشي أحد أهم جوانب التقييم المبكر في جراحة العظام، حيث إنه يحدد بشكل مباشر مدى قوة وتوقيت التدخلات الجراحية. وقد حددت الأبحاث المكثفة مؤشرات موثوقة للتنبؤ بذلك.
المؤشرات السريرية والتاريخية
أثبتت الملاحظات الطبية أن الجلوس المستقل بحلول سن السنتين هو مؤشر قوي على القدرة على المشي في المستقبل. حوالي نصف الأطفال الذين يجلسون بشكل مستقل بين سن الثانية والرابعة سيمشون في النهاية. أما إذا لم يستطع الطفل الجلوس بشكل مستقل بحلول سن الرابعة، فإن المشي المستقل يكون غير مرجح إلى حد كبير. علاوة على ذلك، إذا لم يحقق الطفل المشي بحلول سن الثامنة بافتراض عدم وجود تقلصات عضلية شديدة قابلة للتصحيح، فمن المحتمل ألا يمشي أبدا.
نظام التسجيل الطبي للتنبؤ
تم تطوير نظام تسجيل موثوق للغاية يعتمد على وجود ردود الفعل البدائية وغياب ردود الفعل التوازنية الناضجة. يتم منح نقاط بناء على الفحص السريري، وتحدد النتيجة النهائية التوقعات المستقبلية للمشي.
حدد الأطباء علامات محددة تشير إلى ضعف احتمالية المشي، منها استمرار ردود الفعل البدائية للرقبة، وغياب تفاعل المظلة لحماية الرأس بعد عمر أحد عشر شهرا.
يوضح هذا التقييم أن استمرار هذه الردود البدائية المحددة يرتبط ارتباطا مباشرا بتلف دماغي واسع النطاق، مما يعطي توقعات ضعيفة للمشي المستقل والقدرة على أداء أنشطة الحياة اليومية.
تحليل المشي وأهميته في التخطيط الجراحي
تعتمد الإدارة العظمية للطفل القادر على المشي بشكل كبير على التحليل الدقيق للمشي. الهدف من أي تدخل جراحي هو تحسين الميكانيكا الحيوية للمشي، تقليل استهلاك الطاقة، ومنع تدهور المفاصل في المستقبل.
التحليل بالملاحظة السريرية
قبل ظهور المختبرات المحوسبة، كانت الملاحظة السريرية الدقيقة هي الطريقة الوحيدة لتشخيص انحرافات المشي. تتطلب هذه الطريقة مراقبة الطفل مرارا وتكرارا أثناء المشي من زوايا مختلفة. يقوم الجراح بتقييم الحوض، الورك، الركبة، الكاحل، والقدم بشكل منهجي، مع ملاحظة طول الخطوة، سرعة المشي، الدوران، وتمايل الجذع.
ومع ذلك، فإن العين البشرية لا تستطيع معالجة الأحداث المتزامنة والمتعددة المستويات وعالية السرعة التي تحدث عبر مفاصل متعددة خلال دورة المشي بدقة متناهية.
تحليل المشي الكمي المحوسب
يوفر تحليل المشي المحوسب الحديث بيانات موضوعية ثلاثية الأبعاد تعتبر حاسمة لتخطيط الجراحة متعددة المستويات في مرحلة واحدة. يتكون هذا التحليل من أربعة مكونات رئيسية
- حركيات المفاصل تستخدم كاميرات التقاط الحركة عالية السرعة لتتبع علامات عاكسة توضع على معالم هيكلية محددة في جسم المريض. هذا يولد رسوما بيانية تمثل زوايا المفصل الدقيقة في ثلاثة أبعاد طوال دورة المشي.
- حركيات القوة تقوم منصات القوة المدمجة في الأرضية بقياس قوى رد فعل الأرض. بالدمج مع بيانات الحركة، يتم حساب لحظات وقوى المفاصل لتحديد أين يولد المريض الطاقة أو يمتصها.
- تخطيط كهربية العضل الديناميكي توثق الأقطاب الكهربائية التوقيت الدقيق لتنشيط العضلات. يميز هذا بين العضلات التي تعمل بنمط فسيولوجي طبيعي وتلك التي تعمل خارج مرحلتها الصحيحة.
- تخطيط ضغط القدم واستهلاك الطاقة يحدد رسم خرائط ضغط القدم أنماط تحمل الوزن غير الطبيعية. كما تحدد قياسات استهلاك الأكسجين التكلفة الفسيولوجية وكفاءة الطاقة لمشية الطفل.
أحدث دمج تحليل المشي المحوسب ثورة في التخطيط الجراحي. أظهرت الدراسات أنه عندما يتم تزويد الجراحين ذوي الخبرة ببيانات التحليل المحوسب، تتغير خططهم الجراحية في أكثر من نصف الحالات، مما يجنب الطفل عمليات جراحية غير ضرورية ويوجه الجراح نحو الإجراءات الأكثر دقة وفعالية.
الخيارات الجراحية لعلاج الشلل الدماغي
لتحقيق أفضل النتائج، يتبع جراحو العظام بروتوكولا صارما لاتخاذ القرار السريري يشمل التاريخ الطبي، الفحص البدني، التصوير التشخيصي، تحليل المشي، وأخيرا الفحص تحت التخدير.
يعتبر الفحص تحت التخدير الجسر الحاسم بين التشخيص والتنفيذ الجراحي. في المريض المستيقظ، غالبا ما يكون من المستحيل التمييز بين التشنج الديناميكي والتقلص العضلي الثابت. تحت التخدير العام، يتم إلغاء التشنج تماما. أي قيد متبق في نطاق حركة المفصل يمثل تقلصا ثابتا حقيقيا يتطلب إطالة جراحية.
الإجراءات الجراحية الشائعة بناء على التشخيص
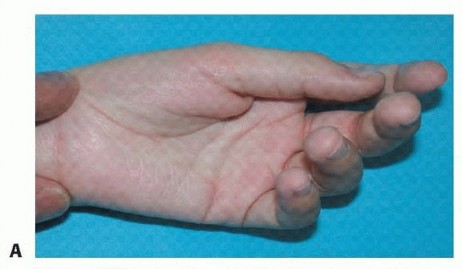
مشي الخيل أو المشي على أطراف الأصابع
يحدث هذا النمط بسبب تقلص حقيقي في مجمع عضلات الساق الخلفية. يؤدي ذلك إلى ارتفاع الكعب المبكر والضغط المفرط على الركبة أثناء الوقوف. إذا كان التقلص معزولا في عضلة الساق العلوية، يتم إجراء عملية إطالة لعضلة الساق. أما إذا كانت كلتا العضلتين متقلصتين، فيتم إجراء إطالة لوتر أخيل.
المشية بتيبس الركبة
تحدث بسبب انخفاض انثناء الركبة أثناء مرحلة التأرجح في المشي، مما يتسبب في سحب القدم على الأرض. يتم علاج هذه الحالة غالبا عن طريق نقل العضلة المستقيمة الفخذية، حيث يتم فصل الوتر ونقله إلى الخلف، مما يحول العضلة من باسطة للركبة تعيق التأرجح إلى عضلة مثنية للركبة.
المشية المنثنية
تتميز بانثناء مفرط في الورك والركبة مع انثناء الكاحل لأعلى أثناء الوقوف. غالبا ما تكون هذه الحالة ناتجة عن إطالة مفرطة سابقة لوتر أخيل مع عدم معالجة تقلصات أوتار الركبة. تتطلب هذه الحالة جراحة معقدة متعددة المستويات قد تشمل إطالة أوتار الركبة، وقص العظم الفخذي لتعديل الاستقامة، وتقديم الوتر الرضفي لاستعادة قوة آلية البسط.
التعافي والتأهيل الجسدي بعد الجراحة
بعد الخضوع لجراحة العظام متعددة المستويات، يتم عادة تثبيت أطراف المرضى في قوالب جبسية قصيرة أو طويلة لمدة تتراوح بين ثلاثة إلى ستة أسابيع، اعتمادا على ما إذا تم إجراء عمليات قص للعظام.
بمجرد إزالة الجبس، ينتقل المرضى على الفور إلى استخدام جبائر الكاحل والقدم المخصصة لحماية العضلات والأوتار التي تم إطالتها ومنع تكرار التشوه. يعتبر العلاج الطبيعي اليومي المكثف أمرا إلزاميا في هذه المرحلة لإعادة تدريب الأنماط الحركية، إعادة بناء القوة العضلية، وزيادة المكاسب الوظيفية التي تم تحقيقها من خلال التدخل الجراحي إلى أقصى حد ممكن.
الأسئلة الشائعة
تطور حالة الشلل الدماغي مع مرور الوقت
الإصابة الأساسية في الدماغ هي إصابة ثابتة ولا تتدهور أو تزداد سوءا بمرور الوقت. ومع ذلك، فإن المشاكل العضلية والهيكلية الناتجة عن هذه الإصابة مثل قصر العضلات وتشوهات العظام تتطور وتتغير مع نمو الطفل.
مدى ارتباط الشلل الدماغي بالوراثة
في الغالبية العظمى من الحالات، ليس للشلل الدماغي أي مكون وراثي أو جيني. ينتج المرض عادة عن عوامل حدثت أثناء الحمل أو الولادة أو في الأشهر الأولى من حياة الطفل، مثل نقص الأكسجين أو الولادة المبكرة.
احتمالية قدرة الطفل المصاب على المشي
تعتمد القدرة على المشي بشكل كبير على التطور الحركي للطفل. إذا تمكن الطفل من الجلوس بشكل مستقل بحلول سن السنتين، فإن فرصته في المشي تكون عالية جدا. أما إذا لم يتمكن من الجلوس بمفرده بحلول سن الرابعة، فإن احتمالية المشي المستقل تصبح ضعيفة.
سبب تأخير التشخيص النهائي حتى عمر السنتين
الجهاز العصبي للطفل الرضيع يكون في مرحلة تطور مستمر. أثبتت الدراسات أن العديد من الأطفال الذين تظهر عليهم علامات مبكرة غير طبيعية قد يتحسنون بشكل طبيعي، ولذلك يفضل الأطباء الانتظار حتى يكتمل النضج العصبي الأساسي لتأكيد التشخيص.
ماهية خلل التوتر العابر عند الخدج
هي حالة مؤقتة تظهر عند الأطفال المولودين مبكرا، وتتميز بتيبس في عضلات الساقين يشبه أعراض الشلل الدماغي. النقطة الإيجابية هي أن هذه الحالة تختفي من تلقاء نفسها مع نمو الطفل ولا تحتاج إلى أي تدخل جراحي.
أسباب مشي الطفل على أطراف أصابعه
يحدث هذا النمط من المشي غالبا بسبب التشنج المستمر وقصر عضلات الساق الخلفية ووتر أخيل. هذا الشد يمنع كعب القدم من ملامسة الأرض بشكل طبيعي، وقد يتطلب الأمر تدخلا جراحيا لإطالة هذه الأوتار.
طبيعة تحليل المشي المحوسب
هو فحص متقدم يستخدم كاميرات عالية السرعة، حساسات لضغط القدم، وأجهزة لقياس نشاط العضلات لإنشاء نموذج ثلاثي الأبعاد لمشية الطفل. يساعد هذا التحليل الدقيق الجراح في تحديد العضلات الدقيقة التي تحتاج إلى تدخل جراحي.
الهدف من التدخلات الجراحية
الهدف الأساسي من الجراحة ليس علاج الإصابة الدماغية، بل تصحيح التشوهات العظمية والعضلية الناتجة عنها. الجراحة تهدف إلى تحسين القدرة على المشي، تقليل الألم، منع خلع المفاصل، وتسهيل العناية اليومية بالطفل.
الإجراءات المتبعة بعد إجراء الجراحة
بعد الجراحة، يتم وضع أطراف الطفل في قوالب جبسية لعدة أسابيع للسماح للأنسجة بالشفاء. بعد إزالة الجبس، يتم استخدام جبائر بلاستيكية داعمة، ويبدأ الطفل برنامجا مكثفا من العلاج الطبيعي لاستعادة القوة وتعلم المشي بالوضعية الصحيحة.
دور العلاج الطبيعي كبديل للجراحة
العلاج الطبيعي ضروري جدا للحفاظ على مرونة المفاصل وتقوية العضلات، ولكنه لا يستطيع إطالة عضلة حدث بها تقلص ثابت أو تصحيح تشوه عظمي هيكلي. الجراحة والعلاج الطبيعي يكملان بعضهما البعض لتحقيق أفضل نتيجة ممكنة للطفل.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك