الدليل الشامل لعلاج تشوهات الركبة لدى مرضى الشلل الدماغي
الخلاصة الطبية
تعتبر تشوهات الركبة لدى مرضى الشلل الدماغي تحدياً حركياً معقداً ناتجاً عن الشد العضلي والتقفع. يبدأ العلاج بتقييم دقيق لمفاصل الحوض والركبة والكاحل معاً، وقد يتطلب تدخلاً جراحياً مثل الإطالة الجزئية للأوتار لتحسين القدرة على المشي وتخفيف الجهد الحركي.
الخلاصة الطبية السريعة: تعتبر تشوهات الركبة لدى مرضى الشلل الدماغي تحدياً حركياً معقداً ناتجاً عن الشد العضلي والتقفع. يبدأ العلاج بتقييم دقيق لمفاصل الحوض والركبة والكاحل معاً، وقد يتطلب تدخلاً جراحياً مثل الإطالة الجزئية للأوتار لتحسين القدرة على المشي وتخفيف الجهد الحركي.
مقدمة شاملة
تمثل تشوهات الركبة لدى مرضى الشلل الدماغي (Cerebral Palsy) أحد التحديات الطبية والبيوميكانيكية المعقدة التي تواجه المرضى وأسرهم وأطباء جراحة العظام على حد سواء. الشلل الدماغي ليس مجرد إصابة في عصب محدد، بل هو اضطراب ناتج عن إصابة في الخلايا العصبية الحركية العليا في الدماغ. هذا يعني أن الدماغ يتأثر جغرافياً، مما يؤدي إلى تأثر الجسم إقليمياً وبشكل واسع، وهو ما يتناقض تماماً مع إصابات الأعصاب الطرفية التي تؤثر على عضلة واحدة أو مجموعة عضلية محددة.
إن تقييم وعلاج تشوهات الركبة بمعزل عن باقي أجزاء الطرف السفلي يعتبر أمراً بالغ الصعوبة، بل وغير دقيق طبياً. ففي جسم مريض الشلل الدماغي، تتشابك وتترابط تشوهات الحوض، والورك، والركبة، والكاحل، والقدم بشكل وثيق لا يمكن فصله. لذلك، فإن فهم هذه الديناميكية المعقدة هو الخطوة الأولى نحو تقديم الرعاية الطبية الصحيحة والفعالة التي تهدف إلى تحسين جودة حياة المريض، وتسهيل حركته، وتقليل الجهد المبذول أثناء المشي.
في هذا الدليل الطبي الشامل، سنأخذكم في رحلة مفصلة لفهم طبيعة هذه التشوهات، أسبابها، وكيفية تقييمها سريرياً، وصولاً إلى الخيارات الجراحية المتقدمة وبرامج إعادة التأهيل، ليكون هذا المرجع بمثابة بصيص أمل وخارطة طريق واضحة لكل مريض وعائلة تبحث عن أفضل الحلول الطبية.
فهم طبيعة تشوهات الركبة
لفهم كيفية حدوث تشوهات الركبة لدى مرضى الشلل الدماغي، يجب علينا أولاً النظر إلى التشريح الحيوي والميكانيكا الحركية للطرف السفلي.
الترابط بين المفاصل
في مرضى الشلل الدماغي، يرتبط مفصل الورك بمفصل الركبة ارتباطاً وثيقاً نتيجة لشبكة معقدة من العضلات التي تُعرف باسم "عضلات المفصلين" (Two-joint muscles)، وهي العضلات التي تعبر مفصلين معاً. تشمل هذه الهياكل الحيوية:
* من الأمام: العضلة المستقيمة الفخذية.
* من الداخل: العضلة الرشيقة.
* من الخلف: العضلات المأبضية (أوتار الركبة) والتي تشمل العضلة الغشائية النصفية، والعضلة الوترية النصفية، والعضلة ذات الرأسين الفخذية.
أي حالة مرضية تؤثر على هذه العضلات، سواء كانت عبارة عن شد عضلي حركي مستمر أو تقفع عضلي ثابت، ستؤدي إلى تغيير جذري في حركية كلا المفصلين. وبالمثل، توجد علاقة ترابطية مشابهة بين الركبة والكاحل عبر عضلة الساق الخلفية (عضلة السمانة أو عضلة الساق التوأمية).
نتيجة لذلك، فإن المريض المصاب بالشلل الدماغي الذي يمشي بركبتين منثنيتين قد لا يكون بالضرورة يعاني من شد أو قصر في أوتار الركبة الخلفية. على سبيل المثال، المريض الذي يعاني من تقفع انثناء أولي في مفصل الورك سيضطر لا إرادياً إلى ثني ركبتيه أثناء المشي للحفاظ على مركز ثقل جسمه وتوازنه. هذا يفسر لماذا يعتبر الفحص السريري الدقيق والمنهجي للطرف السفلي بأكمله أمراً إلزامياً قبل وضع أي خطة جراحية للركبة.
الشد العضلي مقابل التقفع
من أهم المفاهيم السريرية التي يجب على الأطباء والمرضى إدراكها هو التمييز بين الشد العضلي والتقفع، حيث أن هذا التمييز هو حجر الأساس في اتخاذ القرار الجراحي السليم.
| وجه المقارنة | الشد العضلي الحركي | التقفع العضلي الثابت |
|---|---|---|
| التعريف | مقاومة للتمدد تعتمد على سرعة الحركة. | قصر هيكلي حقيقي في وحدة العضلة والوتر ومحفظة المفصل. |
| التأثير تحت التخدير | يختفي أو يقل بشكل كبير عندما يسترخي المريض أو تحت التخدير العام. | يستمر ويبقى ثابتاً بغض النظر عن استرخاء المريض أو التخدير. |
| التوجه العلاجي | قد يستجيب للعلاج الطبيعي، الأدوية، أو حقن البوتوكس. | يتطلب تدخلاً جراحياً لإطالة الأنسجة وتحرير المفصل. |
الأسباب المؤدية لتشوهات الركبة
يعتبر تشوه الانثناء (Flexion Deformity) هو التشوه الأكثر شيوعاً في الركبة لدى مرضى الشلل الدماغي، ويُلاحظ بكثرة لدى الأطفال القادرين على المشي. هذا الانثناء المرضي يمنع الركبة من الامتداد الكامل في المرحلة النهائية من تأرجح القدم أثناء المشي. ونتيجة لذلك، تبقى الركبة منثنية أثناء مرحلة الوقوف وتحمل الوزن، مما يؤدي إلى:
1. تقليل طول الخطوة بشكل كبير.
2. زيادة العبء على العضلة الرباعية الأمامية لمنع انهيار الساق.
3. زيادة هائلة في استهلاك الطاقة والجهد المبذول أثناء المشي.
يمكن أن يكون انثناء الركبة المعزول ناتجاً عن شد في أوتار الركبة الخلفية، أو ضعف في العضلة الرباعية الأمامية، أو مزيج من الاثنين. ومع ذلك، فإنه غالباً ما يكون نتيجة لمشاكل في المفاصل المجاورة، ويظهر ذلك في أنماط مشي محددة:
مشية القفز
المرضى الذين يعانون من شد في العضلات القابضة للورك، أو ضعف في العضلات الباسطة للورك، أو كليهما، سيطورون انثناءً تعويضياً في الركبة، مما يؤدي إلى ما يُعرف بـ "مشية القفز" (Jump Gait). في هذا النمط من المشي، تكون مفاصل الورك والركبتين والكاحلين جميعها منثنية في نفس الوقت، مما يعطي انطباعاً بأن المريض يستعد للقفز.

المشية المنحنية
المرضى الذين يعانون من ضعف في مجموعة عضلات الساق الخلفية (سواء بسبب التطور الطبيعي لمرض الشلل الدماغي أو كنتيجة غير مقصودة لإطالة مفرطة سابقة لوتر أخيل) يمشون بانثناء شديد في الركبة لاستيعاب السحب الزائد النسبي للعضلات الرافعة للكاحل. تُعرف هذه الحالة بـ "المشية المنحنية" (Crouch Gait).
إن استمرار الشد العضلي الحركي لفترات طويلة والمشي بركبة منحنية بشكل مزمن يؤدي حتماً إلى حدوث تقفعات حقيقية وثابتة في محفظة مفصل الركبة والأوتار العضلية المحيطة بها. لتحديد المصدر التشريحي الحقيقي لانثناء الركبة، يجب على الطبيب فحص العضلات بشكل منهجي للتفريق بين الشد العضلي الديناميكي والتقفع الثابت.
الأعراض والعلامات التحذيرية
تظهر تشوهات الركبة لدى مرضى الشلل الدماغي من خلال مجموعة من العلامات والأعراض التي يلاحظها الأهل أو المريض نفسه، وتشمل:
* عدم القدرة على فرد الركبة بشكل كامل أثناء الوقوف أو الاستلقاء.
* المشي بطريقة غير طبيعية (مثل المشي على أطراف الأصابع مع ثني الركبتين، أو المشي بوضعية القرفصاء).
* الإرهاق السريع جداً عند المشي لمسافات قصيرة بسبب الجهد العضلي المضاعف.
* آلام في الركبة الأمامية نتيجة الضغط المستمر على صابونة الركبة (الرضفة).
* صعوبة في ارتداء الأحذية أو أجهزة التقويم بسبب التشوهات المرافقة في الكاحل.
* تدهور تدريجي في القدرة على المشي مع تقدم العمر وزيادة الوزن.
التشخيص والتقييم السريري
يُعد التقييم السريري واختبار قوة العضلات والشد العضلي أمراً بالغ الصعوبة لدى مرضى الشلل الدماغي بسبب ضعف التحكم الحركي الانتقائي. إذا كانت أوتار الركبة الخلفية متأثرة، فمن المؤكد تقريباً أن العضلة الرباعية الأمامية متأثرة أيضاً بدرجة ما. يجب تقييم قوة العضلة الرباعية، والشد العضلي، وأنماط انقباض العضلات طوال دورة المشي بأكملها. يُفضل أن يتم دعم هذا التقييم السريري من خلال "تحليل المشي الآلي ثلاثي الأبعاد" (3D Instrumented Gait Analysis) وتخطيط كهربية العضل الديناميكي (EMG).
يشتمل الفحص السريري الدقيق على عدة اختبارات محددة:
فحص العضلات المأبضية
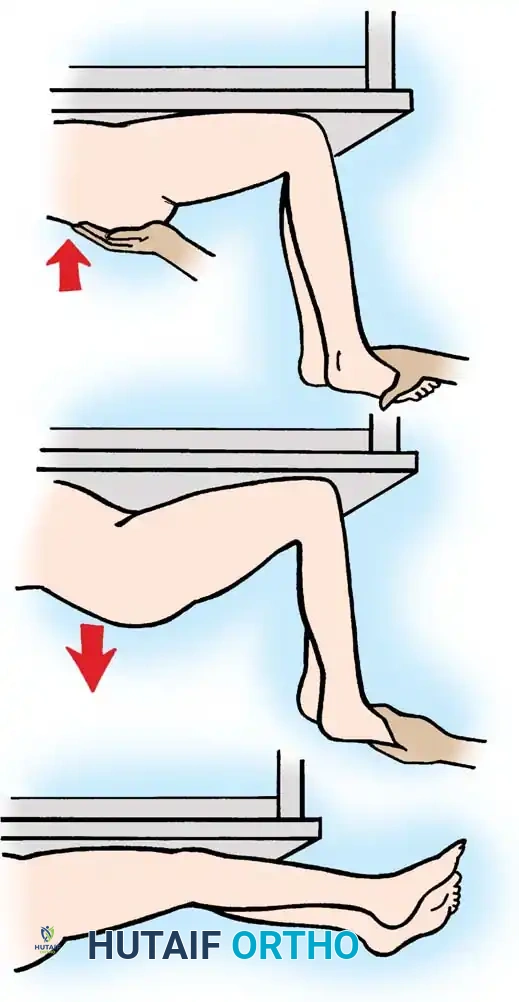
يتم تقييم قوة أوتار الركبة الخلفية، والشد العضلي، وتقفعات الركبة والمريض في وضعيتي الاستلقاء على البطن والاستلقاء على الظهر.
- التقييم في وضعية الاستلقاء على البطن: يقوم الطبيب بفرد الوركين لأقصى درجة ويضغط بلطف لأسفل على بطة الساق. الزاوية التي تتشكل بين عظمة الفخذ وعظمة الساق (الظنبوب) بعد التغلب على الشد العضلي الحركي تمثل الدرجة الحقيقية للتقفع الثابت في الأنسجة الرخوة خلف الركبة.
- التقييم في وضعية الاستلقاء على الظهر (الزاوية المأبضية): يقوم الطبيب بتثبيت الركبة في الساق السليمة (أو المقابلة) في أقصى امتداد لها. يتم ثني الورك في الساق المراد فحصها بزاوية 90 درجة، ثم يتم فرد الركبة ببطء. إذا كان امتداد الركبة محدوداً، فهذا يؤكد وجود قصر أو شد في أوتار الركبة الخلفية.
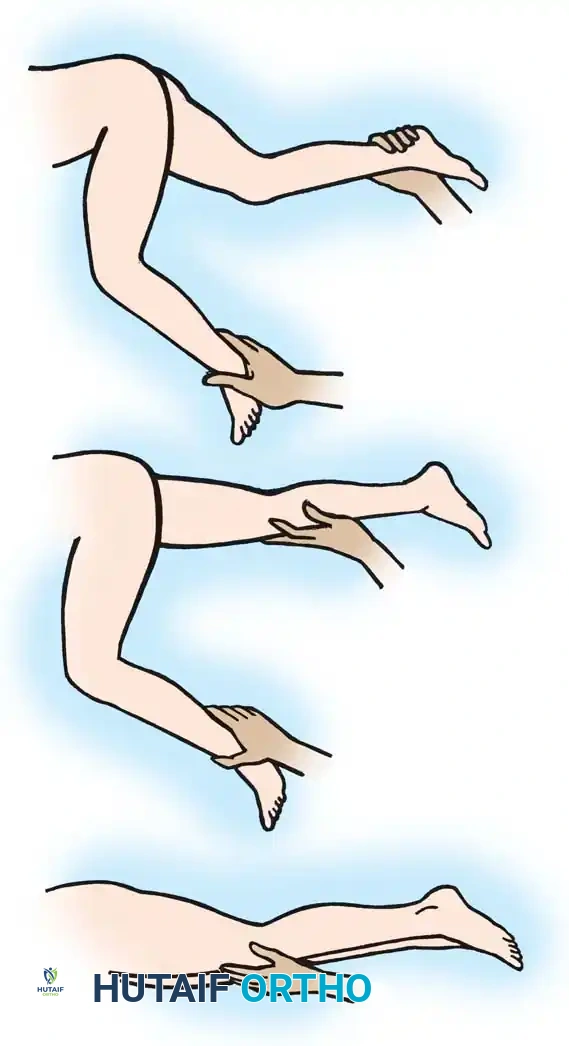
فحص العضلات المقربة والأوتار الداخلية
لعزل وتقييم الشد العضلي في أوتار الركبة الداخلية، يتم فحص المريض وهو مستلقٍ على ظهره مع ثني الركبتين على حافة سرير الفحص. هذه الوضعية تُرخي أوتار الركبة من الأعلى، مما يسمح بتبعيد الورك (بشرط عدم وجود تقفع أولي في العضلات المقربة). إذا كان الامتداد الكامل للركبة مستحيلاً إلا إذا تم تقريب الورك، فهذا يؤكد وجود قصر في أوتار الركبة الداخلية والعضلة الرشيقة.
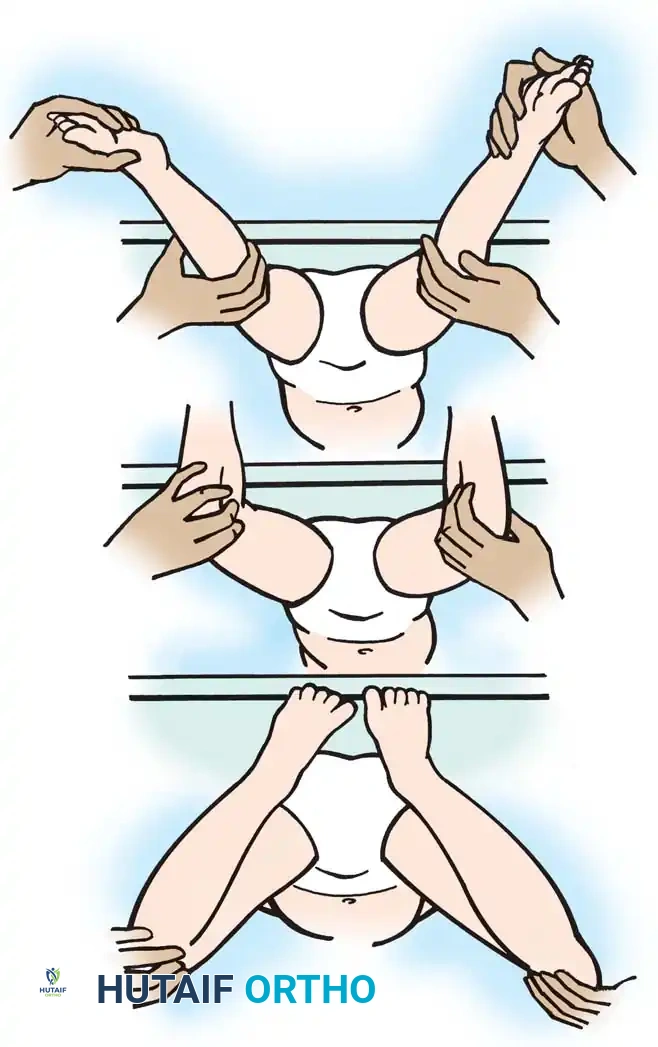
فحص عضلات الساق الخلفية
يجب قياس درجة هبوط الكاحل (Equinus) والركبة منثنية وكذلك والركبة ممدودة بالكامل (مبدأ اختبار سيلفرسكيولد). إذا تحسن العطف الظهري للكاحل (رفع القدم لأعلى) بشكل ملحوظ عندما تكون الركبة منثنية، فإن عضلة الساق التوأمية (وهي عضلة تعبر مفصلين) هي المصدر الأساسي للشد أو التقفع.
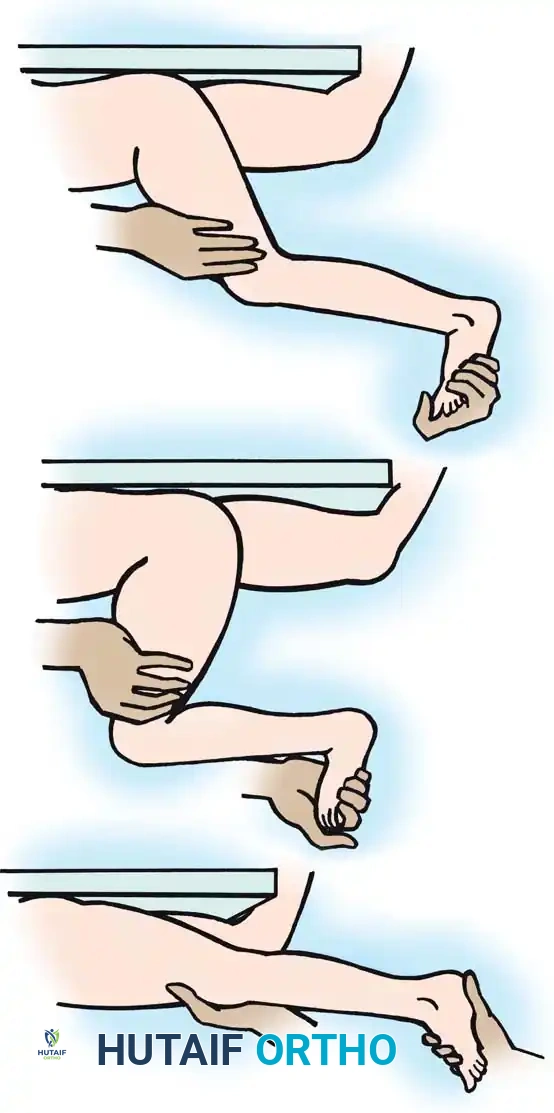
فحص العضلة الرباعية والمستقيمة الفخذية
أفضل طريقة لتقييم قوة العضلة الرباعية هي عندما يكون المريض مستلقياً على ظهره وساقاه تتدليان من نهاية سرير الفحص. يقوم الطبيب بفرد الوركين، ويسمح للركبتين بالانثناء التلقائي، ثم يطلب من المريض فرد ركبتيه إرادياً ضد مقاومة يدوية من الطبيب.
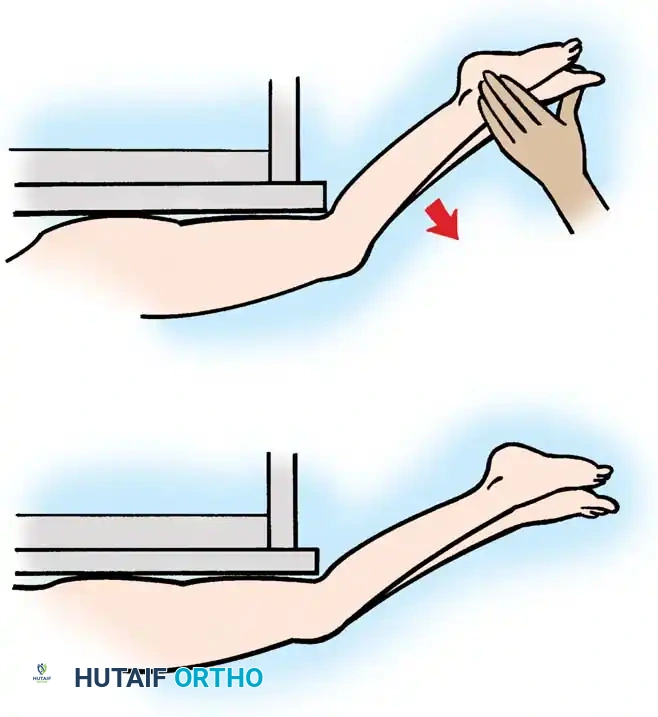
لعزل الشد في العضلة المستقيمة الفخذية، يُستخدم اختبار إيلي في وضعية الاستلقاء على البطن (Prone Rectus Ely Test). والمريض مستلقٍ على بطنه وركبتاه ممدودتان في البداية، يقوم الطبيب بثني الركبتين بسرعة. إذا كانت العضلة المستقيمة الفخذية مشدودة، فإن التمدد السريع يسبب انثناء الوركين، وسترتفع أرداف المريض عن طاولة الفحص. يجب إجراء هذا الاختبار لكل ساق على حدة لمقارنة الشد النسبي.
الخيارات العلاجية والتدخل الجراحي
يعتمد قرار العلاج على التقييم الشامل الذي يجريه جراح العظام المتخصص. في الحالات المبكرة التي يكون فيها الشد العضلي حركياً (ديناميكياً)، قد يكون العلاج الطبيعي، واستخدام الجبائر، وحقن البوتوكس خيارات فعالة. ولكن عندما يتحول الشد إلى تقفع هيكلي ثابت يعيق الحركة ويزيد من الجهد، يصبح التدخل الجراحي ضرورياً.
دواعي التدخل الجراحي
تشمل المؤشرات الأساسية لإجراء جراحة إطالة أوتار الركبة الخلفية في مريض الشلل الدماغي القادر على المشي ما يلي:
1. القدرة على رفع الساق المستقيمة بزاوية أقل من 70 درجة.
2. أن تكون الزاوية المأبضية أقل من 135 درجة (أي أن الركبة تفتقر لأكثر من 45 درجة للوصول للامتداد الكامل).
3. وجود تقفع انثناء ثابت في الركبة يزيد عن 10 درجات، والذي يؤدي حتماً إلى انثناء تعويضي مفرط في الورك وعطف ظهري في الكاحل.
تحذير جراحي هام:
إن إطالة أوتار الركبة الخلفية (والتي تعني إضعافها بشكل أساسي) في ظل وجود شد في العضلة المستقيمة الفخذية أو ضعف في العضلة الرباعية يمكن أن يؤدي إلى مضاعفات كارثية تُعرف بـ مشية الركبة المرتدة أو العكسية (Genu Recurvatum Gait). في هذا النمط، تندفع عظمة الفخذ للأمام فوق عظمة الساق الثابتة، والتي تكون مقفلة بسبب شد في عضلة الساق الخلفية أو محدودية في حركة الكاحل.
بسبب هذا الخطر، يتبنى معظم الجراحين نهجاً محافظاً ومتدرجاً. التدخل الأولي القياسي هو إطالة أوتار الركبة الداخلية (العضلة الرشيقة والوترية النصفية) مع إطالة جزئية للعضلة الغشائية النصفية. إذا أظهرت الاختبارات أثناء الجراحة استمرار وجود شد، يمكن معالجة أوتار الركبة الخارجية (العضلة ذات الرأسين الفخذية) عبر إطالة جزئية أيضاً.
تقنية جراحة الإطالة الجزئية للأوتار
تسمح تقنية "الإطالة الجزئية" (Fractional Lengthening) باستطالة متحكم بها لوحدة العضلة والوتر مع الحفاظ على استمرارية بطن العضلة (الجزء اللحمي الأحمر)، مما يقلل من خطر الإطالة المفرطة الكارثية والضعف اللاحق للعضلة.
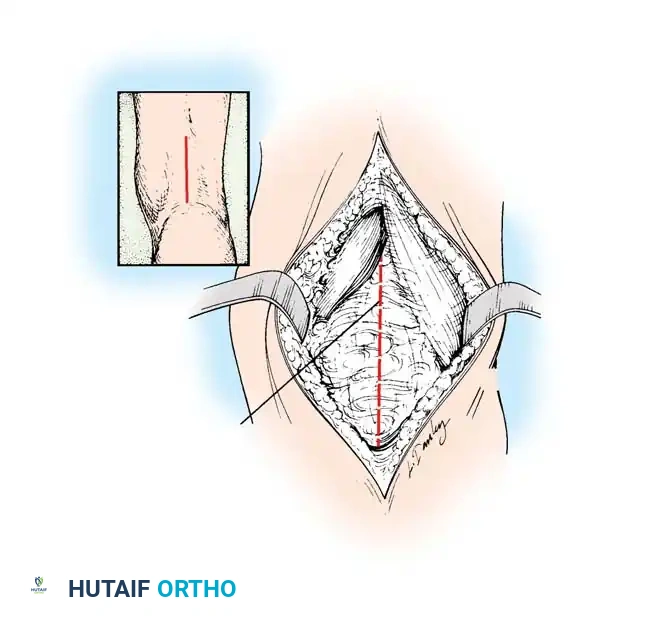
التحضير والشق الجراحي:
* يوضع المريض على بطنه مع تبطين جميع البروزات العظمية بعناية لحمايتها.
* يتم تفريغ الطرف من الدم ونفخ عاصبة (Tourniquet) في أعلى الفخذ.
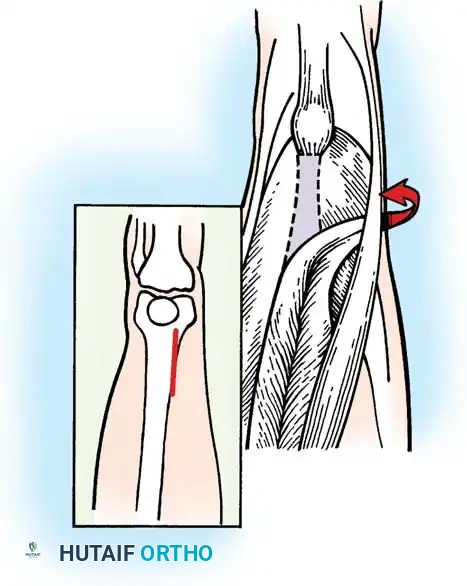
* يتم عمل شقوق طولية خلفية داخلية وخارجية تبدأ من ثنية الركبة وتمتد من 7 إلى 10 سم للأعلى. كبديل، يمكن استخدام شق خلفي أوسط واحد.
إطالة الأوتار الداخلية:
* يتم شق الأنسجة تحت الجلد واللفافة العميقة بدقة في خط الشق الجلدي.
* خطوة حاسمة: يجب تحديد وحماية العصب الجلدي الفخذي الخلفي في الجزء العلوي من الجرح.
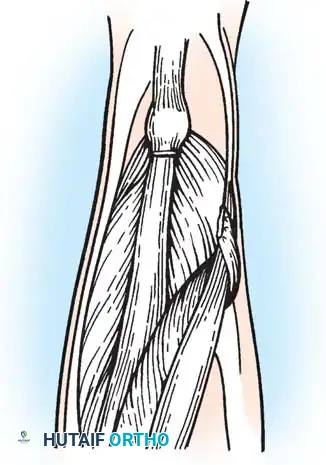
* يتم تحديد العضلات المأبضية عبر تسليخ غير حاد. تُعزل العضلة الغشائية النصفية ويُشق غمد وترها طولياً.
* تُقطع الألياف الوترية للعضلة الغشائية النصفية على سطحها العميق (الأمامي) عرضياً في مستويين مختلفين، مع ترك الألياف العضلية الأساسية سليمة تماماً.
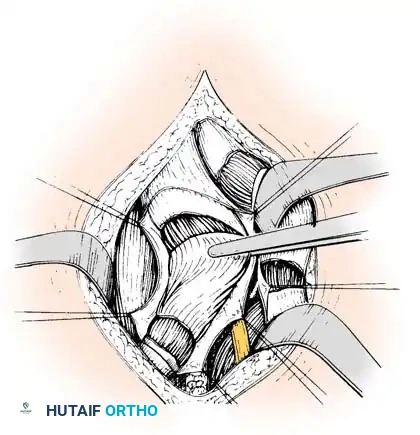
- بعد ذلك، يُكشف وتر العضلة الوترية النصفية. يُقطع الجزء السفلي من الوتر بشكل مائل حتى أليافه العضلية. اعتماداً على شدة التقفع، يُشق الوتر عرضياً أو تُجرى له إطالة على شكل حرف Z.
- يقوم الجراح بفرد الركبة وثني الورك في وقت واحد. سينزلق الجزء الوتري المقطوع من العضلة بسلاسة فوق بطن العضلة السليم، مما يحقق الإطالة المطلوبة.
إطالة الأوتار الخارجية (إذا لزم الأمر):
* إذا كانت هناك حاجة لمزيد من التصحيح لتحقيق الامتداد الكامل، ينتقل الجراح إلى الجانب الخارجي.
* يتم تحديد وتر العضلة ذات الرأسين الفخذية.
* خطوة حاسمة: يتم عزل العضلة ذات الرأسين الفخذية بدقة شديدة عن العصب الشظوي المشترك (Common Peroneal Nerve)، والذي يقع مباشرة على طول حافتها الداخلية والخلفية.
* يتم تمرير أداة حادة الزاوية تحت وتر العضلة ذات الرأسين الفخذية لحماية العصب. يُشق الجزء الوتري منها عرضياً في مستويين يفصل بينهما حوالي 3 سم، مع ترك الألياف العضلية سليمة.
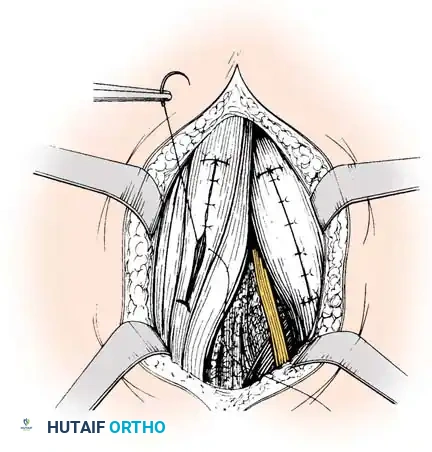
الإغلاق الجراحي:
* يتم إجراء مناورة إطالة ديناميكية مشابهة عن طريق ثني الورك وفرد الركبة لضمان انزلاق الهياكل الخارجية بشكل مناسب.
* تُغلق جميع أغلفة الأوتار الفردية بدقة باستخدام خيوط قابلة للامتصاص.
* لا يتم إغلاق اللفافة العميقة. ترك اللفافة العميقة مفتوحة يمنع حدوث متلازمة الحيز (Compartment Syndrome) بعد الجراحة ويسمح باستيعاب الحجم المتوسع لبطون العضلات المنزلقة.
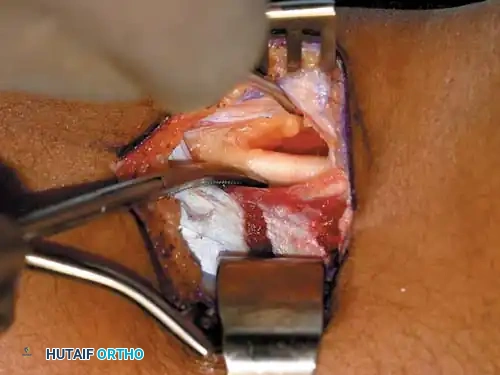
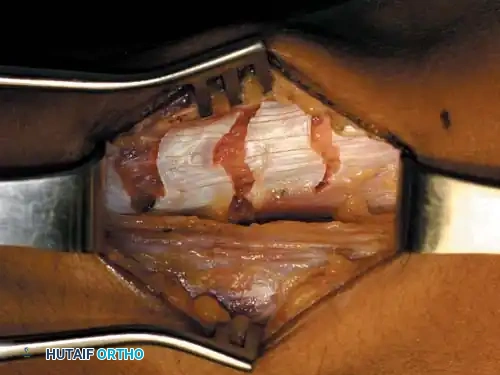
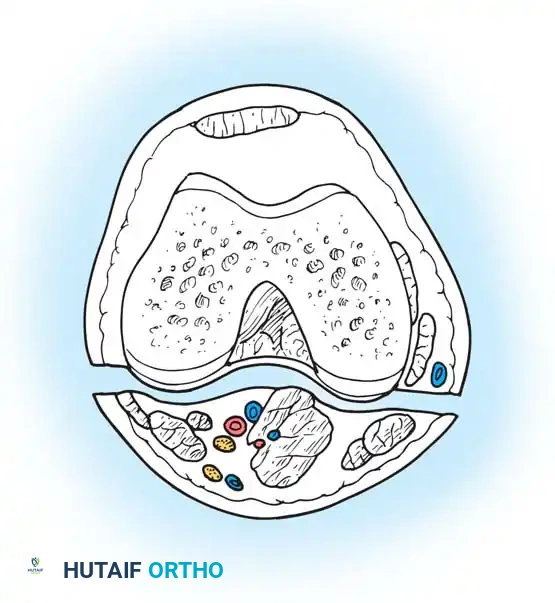
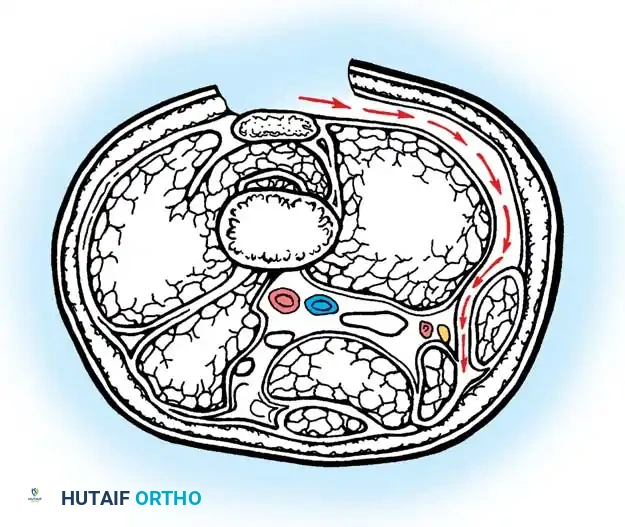
سلسلة صور من داخل غرفة العمليات: إطالة أوتار الركبة
توضح الصور التالية من داخل غرفة العمليات التسلسل الدقيق لعزل الأنسجة، وتحرير اللفافة، والانزلاق المتحكم به للوحدات العضلية الوترية خلال عملية الإطالة الجزئية.
علاج خلع الورك المرافق
نظراً لأن الشلل الدماغي هو اضطراب متعدد المستويات، فإن تشوهات انثناء الركبة غالباً ما تكون مصحوبة بخلع جزئي تشنجي أو خلل تنسج في مفصل الورك. في هذه الحالات، غالباً ما يتطلب الأمر إجراء "جراحة متعددة المستويات في حدث واحد" (SEMLS). إذا كان ترميم الورك مطلوباً في نفس الوقت:
* يتم إجراء قطع لوتر العضلة المقربة لتخفيف قوى التشوه الداخلية.
* يتم الوصول إلى محفظة المفصل وإجراء إطالة جزئية لوتر العضلة الحرقفية القطنية، مما يعالج تقفع انثناء الورك الذي يدفع الركبة للانثناء التعويضي.
* إذا لزم الأمر، يتم إجراء رد مفتوح للمفصل وتعميق التجويف الحقي، وتثبيت العظام باستخدام شرائح ومسامير متخصصة تتناسب مع جودة العظام ودرجة التصحيح المطلوبة.
التعافي وإعادة التأهيل
نجاح العمليات الجراحية في مرضى الشلل الدماغي لا يعتمد فقط على دقة الجراح في غرفة العمليات، بل يعتمد بشكل متساوٍ على برنامج الرعاية وإعادة التأهيل بعد الجراحة.
الرعاية بعد الجراحة
بعد إجراء جراحة إطالة أوتار الركبة المعزولة، يتم عادة
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وتميز في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك